Qui di seguito riportiamo lo stato dell’arte della conoscenza delle cellule T implicate nelle reazioni immunitarie con le relative citochine infiammatorie e alcuni ambiti di studio come la patogenesi della parodontite e delle lesioni peri-apicali. È inoltre inserita a scopo esemplificativo una recente pubblicazione che illustra una proposta di trattamento della parodontite tramite la modulazione della risposta dell’ospite con sostanze (acidi grassi Omega-3 e aspirina) che hanno già dimostrato azione terapeutica e anti-infiammatoria nel trattamento di altre patologie infiammatorie.
Una nuova citochina infiammatoria: ripensamento della malattia parodontale e del paradigma Th1/Th2 nel contesto delle cellule Th17 e IL-17
A new inflammatory cytokine on the block: Re-Thinking periodontal disease and the Th1/Th2 paradigm in the context of Th17 cells and IL-17
Gaffen SL, Hajishengallis G. J Dent Res 2008, Sep;87(9):817-28.
La parodontite è una patologia che trova nella placca batterica il suo agente eziologico. Infatti nel solco gengivale dal confronto tra batteri parodontopatogeni e ospite, scaturisce una risposta infiammatoria a livello del tessuto connettivo parodontale che determina la distruzione del legamento parodontale e dell’osso alveolare. Il sistema immunitario stimolato in modo aberrante gioca quindi un ruolo fondamentale nella patogenesi di questa patologia.
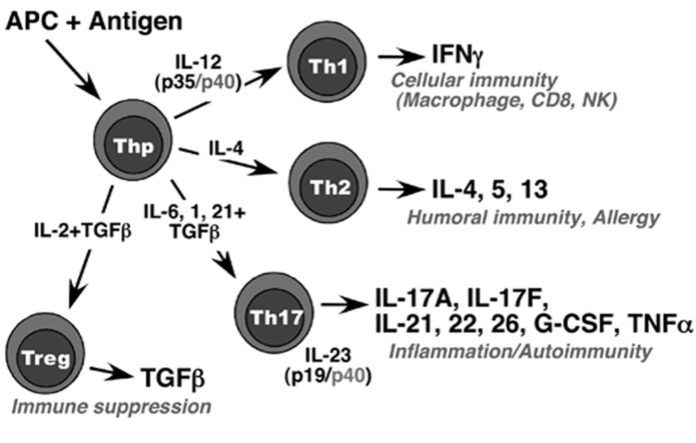
Per circa due decenni, il paradigma Th1-Th2 ha costituito una struttura concettuale che ha permesso di investigare la patogenesi della malattia parodontale. Tuttavia, come per le altre patologie infiammatorie, questo modello non ha mai completamente spiegato la parodontite. Una nuova sottopopolazione di cellule T CD4+ è stata scoperta recentemente e consente di spiegare molte delle discrepanze del modello classico Th1-Th2. Tali cellule sono state chiamate Th17 sulla base della loro capacità di secernere una nuova citochina pro-infiammatoria (IL-17). La figura 1 riassume le 4 maggiori sottopopolazioni di cellule T e il loro meccanismo differenziativo dalla cellula indifferenziata Thp. In breve, le cellule indifferenziate Thp sono indotte dal complesso antigene+cellula presentante l’antigene (APC) a differenziarsi in specifiche cellule effettrici. Le classiche sottopopolazioni Th1 e Th2 sono guidate in questo processo rispettivamente dalle IL-12 e IL-4. La citochina specifica delle cellule Th1 è INF-γ (interferone-γ) che attiva i macrofagi, le cellule T citotossiche e NK, e guida la risposta anti-virale. IL-4 è la citochina specifica per le cellule Th2 e guida la risposta immunitaria umorale (mediata dalla secrezione di anticorpi) e la risposta di tipo allergico. IL-6, 1, 21 insieme al TGFβ guidano la differenziazione delle cellule Th17, mentre IL-23 gioca un ruolo chiave nell’espansione e patogenicità di questa sottopopolazione cellulare. Le cellule Th17 forniscono l’immunità contro i patogeni extracellulari attraverso l’attivazione di eventi infiammatori innati (che comprendono mediatori chimici e cellulari responsabili di una prima linea di difesa contro le aggressioni, ex: mastociti, granulociti, macrofagi, cellule dendritiche…) e contribuiscono, inoltre, alla risposta autoimmunitaria. Le cellule immunoregolatrici-soppressive (Treg), infine, inibiscono la differenziazione delle cellule Th-17 e a loro volta sono inibite dalla IL-17. L’identificazione delle cellule Th17 come nuova popolazione di cellule-T effettrici e della loro citochina specifica (IL-17) ci obbliga a ripensare la patogenesi della malattia parodontale da un modello lineare in cui i batteri sono visti come iniziatori del processo infiammatorio a un modello circolare.
Nel modello circolare si sostiene che i batteri sono necessari per l’inizio della patologia, ma anche per la sua progressione, dal momento che costantemente stimolano la differenziazione di cellule T attraverso l’attivazione delle cellule presentanti l’antigene e l’induzione al rilascio delle citochine “guida”. La risposta immunitaria innata e quella adattativa a turno determinano il destino dell’infezione e quindi se l’infiammazione sfocerà nella patologia o se sarà controllata. Anche se il meccanismo non è del tutto chiarito, le cellule Th2 sono state associate a una risposta anticorpale non-protettiva e quindi alla progressione della lesione (→), mentre le cellule Th1 sono state associate a un’azione inibitoria (—l) contro la progressione della lesione stessa e all’inibizione della osteoclastogenesi. Le cellule Th17 sono state associate all’osteoclastogenesi e quindi all’attivazione della distruzione ossea. Nel caso quindi a livello parodontale vi sia una prevalenza della risposta immunitaria Th2 e Th17, la perdita di osso parodontale e l’alterazione dei tessuti molli che ne derivano si offrono come nuove nicchie e quindi facilitano la sovra-crescita batterica che alimenta l’infiammazione (da qui il modello circolare).
Implicazioni cliniche
Lo studio dei meccanismi immunologici coinvolti nella patogenesi della malattia parodontale è fondamentale per lo sviluppo di strategie terapeutiche volte alla modulazione del sistema immunitario stesso. Tali strategie terapeutiche attualmente si propongono di regolare la risposta immunitaria al fine di massimizzarne gli aspetti protettivi e minimizzarne quelli distruttivi. Esse tuttavia vengono impiegate con successo per altre patologie infiammatorie quali l’artrite reumatoide e il morbo di Crohn ma sono ancora poco esplorate in ambito parodontale.