Riassunto
Il presente lavoro si propone lo scopo di fornire una serie di indicazioni pratiche dedotte sia dalla letteratura sia da un’esperienza clinica quasi trentennale volte al trattamento dei pazienti odontoiatrici ansiosi e fobici. L’approccio suggerito dagli Autori comporta sia l’uso corretto della sedazione inalatoria con N20 sia una delicata gestione psicologica del rapporto medico-paziente. Si calcola che circa il 20% degli individui sia affetto da ansia nei confronti delle cure odontoiatriche, e che un quarto di questa percentuale sia propriamente odontofobico al punto da evitare tali cure; in questo ultimo gruppo si effettua una distinzione tra pazienti odontofobici verso particolari strumenti o procedure (ad esempio l’anestesia locale), pazienti odontofobici sfiduciati e pazienti odontofobici catastrofici. La necessità di instaurare un feedback emotivo positivo con il paziente fobico si dimostra spesso più importante del puro tecnicismo professionale, non sufficiente per riuscire a trattare questa tipologia di soggetti.
 Le sedute odontoiatriche sono comunemente ritenute un evento fastidioso e stressante. Numerose indagini effettuate su campioni rappresentativi di tutta la popolazione hanno accertato che queste tipologie di cure in circa l’80% degli individui provocano paura o ansia più o meno intensa che però il paziente (con maggiore o minore difficoltà) riesce a gestire, consentendone comunque il normale svolgimento. Il restante 20% dei soggetti mostra invece un atteggiamento di ansia grave nei confronti delle cure, poco gestibile da parte loro. Questi pazienti talvolta si sottopongono alle terapie (che richiedono grande precisione) manifestando movimenti inconsulti o, più frequentemente, rimandano le cure o addirittura le evitano (5% dei pazienti sono propriamente odontofobici). A titolo esemplificativo, nella città di Milano circa 250.000 persone hanno notevoli problemi emotivi verso le cure odontoiatriche e 75.000 sono propriamente odontofobici ed evitano il dentista. Generalmente l’odontoiatra non valuta realisticamente le ansie legate alle cure odontoiatriche perché entra in relazione solo con i pazienti che si presentano a lui, mentre non incontra mai, o occasionalmente e per brevi interventi, quelli che le temono molto o le evitano1,3,5,7,12,16,22,23,26,27,29,30,40,47,50,54-57,61,62,68,70,71. Le più comuni cause di ansia nei pazienti odontoiatrici sono sintetizzate nella tabella 1. Per ridurre l’ansia grave presente nel 20% della popolazione a un livello inferiore e compatibile con le cure odontoiatriche sarebbero sicuramente indicati degli incontri con uno psicologo. Tuttavia nella pratica questi trattamenti non si attuano: in primo luogo perché i soggetti li rifiutano, non ritenendo il loro comportamento tale da richiedere un intervento; in secondo luogo perché le cure psicologiche richiederebbero numerose sedute, e quindi sarebbero sproporzionate rispetto alle terapie odontoiatriche necessarie10.
Le sedute odontoiatriche sono comunemente ritenute un evento fastidioso e stressante. Numerose indagini effettuate su campioni rappresentativi di tutta la popolazione hanno accertato che queste tipologie di cure in circa l’80% degli individui provocano paura o ansia più o meno intensa che però il paziente (con maggiore o minore difficoltà) riesce a gestire, consentendone comunque il normale svolgimento. Il restante 20% dei soggetti mostra invece un atteggiamento di ansia grave nei confronti delle cure, poco gestibile da parte loro. Questi pazienti talvolta si sottopongono alle terapie (che richiedono grande precisione) manifestando movimenti inconsulti o, più frequentemente, rimandano le cure o addirittura le evitano (5% dei pazienti sono propriamente odontofobici). A titolo esemplificativo, nella città di Milano circa 250.000 persone hanno notevoli problemi emotivi verso le cure odontoiatriche e 75.000 sono propriamente odontofobici ed evitano il dentista. Generalmente l’odontoiatra non valuta realisticamente le ansie legate alle cure odontoiatriche perché entra in relazione solo con i pazienti che si presentano a lui, mentre non incontra mai, o occasionalmente e per brevi interventi, quelli che le temono molto o le evitano1,3,5,7,12,16,22,23,26,27,29,30,40,47,50,54-57,61,62,68,70,71. Le più comuni cause di ansia nei pazienti odontoiatrici sono sintetizzate nella tabella 1. Per ridurre l’ansia grave presente nel 20% della popolazione a un livello inferiore e compatibile con le cure odontoiatriche sarebbero sicuramente indicati degli incontri con uno psicologo. Tuttavia nella pratica questi trattamenti non si attuano: in primo luogo perché i soggetti li rifiutano, non ritenendo il loro comportamento tale da richiedere un intervento; in secondo luogo perché le cure psicologiche richiederebbero numerose sedute, e quindi sarebbero sproporzionate rispetto alle terapie odontoiatriche necessarie10.
Questi pazienti, infatti, giungono spesso in ambulatorio con patologie di carattere urgente, magari dopo giorni di intenso dolore, e il medico è quindi costretto a praticare loro una qualche terapia immediata. Fino a un recente passato questi pazienti venivano curati in anestesia generale. A tutt’oggi numerosi pazienti odontoiatrici ansiosi chiedono cure in narcosi, che è l’unica terapia di supporto che molte cliniche sono in grado di proporre a tali soggetti. È opinione degli Autori, invece, che l’anestesia generale sia stata e sia quasi sempre poco adatta a cure di carattere continuativo come quelle odontoiatriche. Inoltre essa è attuabile solo in grandi strutture munite di sale operatorie, anestesisti, degenze ecc. Occorre pertanto definire metodiche alternative attuabili nei normali ambulatori professionali, che in Italia erogano attualmente oltre il 90% delle prestazioni odontoiatriche totali. Nella sua realtà professionale, l’odontoiatra può facilmente riscontrare atteggiamenti e comportamenti normalmente trattati da psichiatri e psicologi, pur non avendo egli la preparazione sufficiente per affrontarli dal momento che il suo training si è svolto principalmente su pazienti collaboranti o su manichini. Ad oggi esistono diverse terapie di supporto che consentono di trattare i pazienti affetti da ansia grave41. Quella che si è dimostrata di gran lunga più efficace è la sedazione inalatoria con N2O (Relative Analgesia o R.A. secondo Langa). Questo metodo permette di ottenere una sedazione immediata e modulabile in intensità e durata a seconda del singolo paziente. Essa provoca altresì un certo grado di analgesia, sensazioni euforiche con estraneazione dall’ambiente, amnesia retrograda, un ottimo rilassamento muscolare e benessere psichico. Inoltre l’R.A. permette un rapido ritorno alla normalità dei riflessi poiché l’N2O viene eliminato completamente entro 20 minuti dalla fine della sua somministrazione; essa consente pertanto al paziente di guidare l’auto dopo la seduta odontoiatrica. Tutti questi fattori rendono l’R.A. la tecnica d’elezione a livello ambulatoriale. In questa sede non saranno trattati gli aspetti farmacologici dell’R.A., per i quali si rimanda ai testi, ritenendo come acquisite queste nozioni16,36. L’intento del presente lavoro è descrivere un altro aspetto dell’R.A., tanto importante quanto spesso sottovalutato: l’approccio psicologico al paziente, in grado di interagire con la terapia farmacologica e creare con essa un feedback positivo.
La percentuale di N2O erogata dalla sedation machine può variare dallo 0 al 70%. Ovviamente la sedazione farmacologica è più profonda quanto più alta è la percentuale di N2O inalata. Per percentuali di N2O inferiori al 50% si ha una sedazione leggera e sempre cosciente, per percentuali superiori si ha una sedazione più profonda e teoricamente migliore. Tuttavia la pratica clinica insegna che con percentuali di N2O superiori al 50% si ha spesso la comparsa, nell’adulto, di sensazioni violente e quindi sgradevoli e talvolta di effetti collaterali spiacevoli. Ciò avviene specialmente se queste alte percentuali vengono mantenute per un lungo tempo. Per ovviare a tali inconvenienti, come già fece Langa36, è consigliabile nell’adulto somministrare sempre percentuali di N2O inferiori al 50%. Anche con basse percentuali si può conseguire un ottimo effetto sedativo, purché l’odontoiatra abbia la cautela di associare all’azione farmacologica determinati accorgimenti psicologici e comportamentali. È inoltre opportuno evitare errori che potrebbero aggravare il livello di ansia e rendere inefficace l’R.A. Tutto ciò concorre ad aumentare la probabilità che il paziente continui con regolarità le cure e, anzi, giunga nel tempo e con gradualità ad autogestire la propria ansia. Di fronte a un paziente con ansia grave, l’odontoiatra che non fa uso di R.A. deve normalmente ricorrere a tutta la pazienza e buona volontà di cui dispone, andando talvolta incontro anche a notevoli imbarazzi e disagi nella sua prestazione. Purtroppo, infatti, come insegnano la psichiatria e la psicologia, il buon senso non è quasi mai sufficiente per poter curare questi pazienti e anzi si rivela in alcuni casi controproducente. Queste scienze indagano la ragione d’essere delle condotte umane, cioè la logica individuale che guida la persona nei suoi comportamenti spesso irrazionali e contro il buon senso. Le loro dottrine seguono diverse correnti di pensiero e come tutte le scienze sono in continua evoluzione. Tuttavia esse hanno raggiunto importanti risultati e definito terapie che possono essere applicate, entro certi limiti, anche dall’odontoiatra con o senza ausilio di R.A. In odontoiatria infantile sono già stati descritti molti accorgimenti e tecniche psicologiche che, applicati sui piccoli pazienti, hanno dato, e danno, ottimi risultati11,15,38,48,60. Al contrario, poco spazio è stato dedicato all’approccio psicologico da associare alla R.A. nel paziente adulto ansioso. Scopo del presente lavoro è descrivere questi espedienti che in base alla letteratura e all’esperienza degli Autori (basata su quasi trent’anni di impiego dell’R.A. e sulla cura di migliaia di questi soggetti) si sono dimostrati efficaci. Elencheremo anche alcuni comportamenti errati da evitare che, come già suggerito, possono aumentare l’ansia nel paziente e rendere inefficace la sedazione.
Identificazione del paziente ansioso
Nelle indagini scientifiche il livello di ansia del paziente viene rilevato facendogli compilare questionari o test, più o meno complessi, cui viene attribuito un punteggio interpretato in base a una scala25,28,33. Tale metodologia risulta tuttavia molto burocratica e impersonale e può concorrere ad aumentare l’ansia del soggetto. Pertanto, nel normale ambulatorio odontoiatrico si rivela più utile adottare criteri basati su un rapporto personale diretto, anche se questo può richiedere un maggior investimento di tempo. Spesso l’identificazione del paziente ansioso è facile, perché il soggetto lo dichiara, magari esagerando, o lo dimostra con il suo comportamento o linguaggio del corpo (reazioni di contrasto, pugni chiusi, smorfie del viso ecc.) (figure 1,2). Altre volte invece lo stato di paura e ansia è negato dal soggetto, che lo maschera in vari modi, e ciò può rendere difficile la definizione di una diagnosi corretta. Ad ogni modo, l’identificazione di questi soggetti è indispensabile poiché il loro trattamento è il più problematico per il professionista34. Si esaminano pertanto i più frequenti segnali indiretti, ma evidenti perché illogici, che tali pazienti ansiosi manifestano. Un buon numero di pazienti riferisce che il motivo principale per cui non si sottopone alle cure odontoiatriche è quello economico. Un atteggiamento di questo tipo è assurdo, poiché essi evitano le cure semplici e poco costose per poi sottoporsi, spinti dalla necessità, a cure complesse e molto costose. Altri pazienti affermano di essere troppo impegnati e non avere tempo per le cure: tale atteggiamento può essere il segno di una scarsa attenzione e cura della propria persona, ma anche un tentativo di giustificare la propria fobia. Altri soggetti affermano di non essere sensibili all’anestesia locale o di essere allergici alla stessa; oppure di avere il vomito al minimo stimolo orale, o ancora di sentirsi soffocare. Alcuni pazienti saltano gli appuntamenti fissati o si presentano molto in anticipo o in ritardo; spesso sono accompagnati da un’altra persona in veste di tutore ecc. I soggetti che rappresentano il pericolo maggiore sono però coloro che si mostrano calmi e collaboranti ma vanno poi incontro, durante le cure, a causa dello stress psichico, a squilibri cardiocircolatori che possono sfociare in un’emergenza medica. Al fine di scongiurare questa evenienza occorre chiedere esplicitamente al paziente, che mostri segni diretti o indiretti di ansia, se ha mai sofferto di lipotimia, ad esempio in occasione di un prelievo di sangue; in caso affermativo, se si vogliono evitare emergenze mediche, la sedazione è d’obbligo. D’altra parte è errato etichettare questi pazienti come intrattabili, inaffidabili, ipersensibili ecc. Anche se essi mascherano la loro emotività in diversi modi e anche se l’odontoiatra, per sua comodità, finge di ignorarli, questi pazienti presentano un problema reale e concreto che si chiama paura, ansia o terrore delle cure odontoiatriche. L’operatore abile nell’eseguire le diagnosi delle patologie orali e nel definire le rispettive terapie deve essere anche in grado di porre, per ogni paziente, una corretta diagnosi psicologica e cercare i possibili rimedi di un eventuale stato ansioso o, almeno, non aggravarne l’entità. La tabella 2 riassume i più comuni segni diretti e indiretti che devono guidare alla diagnosi del paziente ansioso grave. La professione e la letteratura insegnano che il livello di ansia dei pazienti può variare nel tempo sia in senso positivo sia negativo. Tuttavia, mentre la riduzione del livello di ansia di un paziente richiede molto tempo e impegno, per aumentarne il livello sono sufficienti pochi minuti e un trattamento scorretto. Studi dimostrano che un approccio esclusivamente tecnico, aggressivo e impersonale da parte dell’odontoiatra è una delle cause principali di insorgenza dell’ansia nel paziente21,34,35,53. Nella pratica quotidiana, infatti, numerosissimi pazienti soffrono di una fobia derivante da un pregresso trauma da cure.
Normalmente l’odontoiatra è molto orgoglioso della sua qualità tecnica, ritenendo, giustamente, fondamentale questo aspetto. Sicuramente, nel lungo periodo, l’accuratezza del lavoro potrà condurre a un ottimo successo professionale. Tuttavia, al momento dell’esecuzione delle terapie la qualità percepita dal paziente ansioso non è tanto quella tecnica, ma soprattutto quella del rapporto interpersonale all’interno del setting odontoiatrico. Esiste purtroppo un contrasto tra l’agire del dentista, che esegue un intervento clinico da lui ritenuto normale e che deve eseguire in tempi ergonomicamente accettabili, e le aspettative del paziente ansioso. Quest’ultimo non vuole subire le cure in modo passivo o addirittura umiliante, ma si aspetta che il medico consideri la globalità della sua persona (cioè non solo la sua patologia ma il suo vissuto, ossia la sua malattia). Non saranno in questa sede elencati e approfonditi il simbolismo e tutte le scoperte psicoanalitiche relative al distretto orale, pur ritenendoli fondamentali. Tuttavia risulta ovvio come per una persona ansiosa sottoporsi da sveglio a cure sicuramente dolorose in una zona molto sensibile, dolorante e deputata al piacere come la bocca sia considerata una specie di aggressione e, talora, una vera e propria violenza. Questo a maggior ragione se esiste una precedente esperienza negativa. Frequentemente si può udire dai pazienti l’espressione “… essere sotto ai ferri a mente serena…”; tale frase esprime bene la loro emotività. Pertanto è normale che un paziente si difenda da un’aggressione, a meno che consideri la persona che la compie non un estraneo, ma un professionista che gli dà fiducia anche dal punto di vista del rapporto umano. Tutto l’ambiente deve concorrere a dare sicurezza alla persona ansiosa creando un’atmosfera accogliente. In questi casi l’aiuto dell’equipe è fondamentale, come lo sono altri dettagli apparentemente poco importanti: ad esempio il colore dei locali, i poster (che non devono essere aggressivi), una buona funzionalità dello studio, eventualmente un riunito a scomparsa (figura 3) ecc.
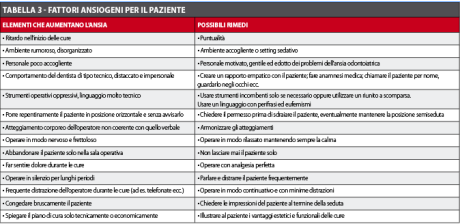 Un fattore spesso sottovalutato dall’odontoiatra è, ad esempio, far aspettare il paziente oltre l’orario fissato per l’appuntamento. Il paziente ansioso percepisce questo ritardo come una mancata attenzione nei suoi confronti, e lo vive come un periodo di notevole sofferenza. La tempistica ideale consiste nel far entrare il paziente ansioso 5-10 minuti prima dell’ora programmata, in modo che egli debba sostare pochissimo in sala d’attesa. Altro elemento fondamentale è l’atteggiamento dell’odontoiatra, ossia non solo ciò che egli dice e fa, ma specialmente il modo in cui lo fa (linguaggio corporeo paraverbale). Atteggiamenti non verbali di imbarazzo, insofferenza o tensione da parte dell’operatore sono sicuramente percepiti dal paziente fobico. Assumere un atteggiamento ideale non è semplice perché, quasi sempre, chi ha paura è scostante. Spetta all’odontoiatra abbattere la barriera che lo separa dal paziente, e ciò va fatto tenendo conto delle grandi diversità che esistono da individuo a individuo. L’odontoiatra dovrà adottare, se non la possiede già di natura, una mentalità sedativa ansia-ricettiva che si può manifestare al paziente con affermazioni di questo tipo: “…so che ha paura e ha la necessità di curarsi… io l’aiuterò con la mia professionalità e insieme risolveremo il suo problema”. Fra i molti comportamenti utili a tal fine possiamo riportarne alcuni da usare soprattutto nelle prime sedute: chiamare ripetutamente il paziente per nome; guardarlo in faccia; ascoltarlo in modo attivo sollecitandolo e aiutandolo a esprimere esattamente le sue necessità; non avere premura e non forzarlo; dedicargli tutta l’attenzione senza distrazioni; iniziare le cure da dove lui desidera; non umiliarlo; avere un comportamento non impositivo ma direttivo, spiegando ripetutamente (senza addentrarsi nei particolari) quale sia l’iter terapeutico migliore nel suo caso; insistere sui vantaggi emotivi del lavoro, per esempio estetici72; chiedere qualcosa di personale al paziente e poi ricordarglielo; non sorprenderlo mai con manovre improvvise ma chiedere prima il permesso; documentare la nostra diagnosi con una o più radiografie; rafforzare in lui il controllo della situazione, ad esempio sospendendo le cure a un cenno della sua mano. Molto utili in questi casi si rivelano anche alcuni metodi di distrazione centrati sugli interessi del paziente: parlare di una squadra di calcio, o di qualche suo hobby, oppure fargli ascoltare della musica a lui gradita37,67. È molto importante non abbandonare mai il paziente da solo sulla poltrona, o lavorare in silenzio, o peggio nervosamente. Questi comportamenti vengono sempre percepiti come negativi. Il target del metodo è quello di arrivare a instaurare un rapporto emotivo positivo, bidirezionale e reciproco. In questo modo si può aiutare il paziente a superare il conflitto che è in lui, fra il desiderio di curarsi e la paura collegata alle cure. Questo comportamento di empatia positiva trova anche dei riscontri di tipo neurologico nell’attivazione dei “neuroni specchio”65. È stato infatti dimostrato, prima nei macachi e poi nell’uomo, che in determinate situazioni di rapporto tra due individui si possono attivare in essi medesimi circuiti neuronali. Questo spiegherebbe la possibilità di profonda empatia e perfetta sintonia che possono svilupparsi tra due persone che si rapportano fra di loro. La tabella 3 schematizza alcuni fattori ansiogeni per il paziente e alcune possibili soluzioni a tali problemi.
Un fattore spesso sottovalutato dall’odontoiatra è, ad esempio, far aspettare il paziente oltre l’orario fissato per l’appuntamento. Il paziente ansioso percepisce questo ritardo come una mancata attenzione nei suoi confronti, e lo vive come un periodo di notevole sofferenza. La tempistica ideale consiste nel far entrare il paziente ansioso 5-10 minuti prima dell’ora programmata, in modo che egli debba sostare pochissimo in sala d’attesa. Altro elemento fondamentale è l’atteggiamento dell’odontoiatra, ossia non solo ciò che egli dice e fa, ma specialmente il modo in cui lo fa (linguaggio corporeo paraverbale). Atteggiamenti non verbali di imbarazzo, insofferenza o tensione da parte dell’operatore sono sicuramente percepiti dal paziente fobico. Assumere un atteggiamento ideale non è semplice perché, quasi sempre, chi ha paura è scostante. Spetta all’odontoiatra abbattere la barriera che lo separa dal paziente, e ciò va fatto tenendo conto delle grandi diversità che esistono da individuo a individuo. L’odontoiatra dovrà adottare, se non la possiede già di natura, una mentalità sedativa ansia-ricettiva che si può manifestare al paziente con affermazioni di questo tipo: “…so che ha paura e ha la necessità di curarsi… io l’aiuterò con la mia professionalità e insieme risolveremo il suo problema”. Fra i molti comportamenti utili a tal fine possiamo riportarne alcuni da usare soprattutto nelle prime sedute: chiamare ripetutamente il paziente per nome; guardarlo in faccia; ascoltarlo in modo attivo sollecitandolo e aiutandolo a esprimere esattamente le sue necessità; non avere premura e non forzarlo; dedicargli tutta l’attenzione senza distrazioni; iniziare le cure da dove lui desidera; non umiliarlo; avere un comportamento non impositivo ma direttivo, spiegando ripetutamente (senza addentrarsi nei particolari) quale sia l’iter terapeutico migliore nel suo caso; insistere sui vantaggi emotivi del lavoro, per esempio estetici72; chiedere qualcosa di personale al paziente e poi ricordarglielo; non sorprenderlo mai con manovre improvvise ma chiedere prima il permesso; documentare la nostra diagnosi con una o più radiografie; rafforzare in lui il controllo della situazione, ad esempio sospendendo le cure a un cenno della sua mano. Molto utili in questi casi si rivelano anche alcuni metodi di distrazione centrati sugli interessi del paziente: parlare di una squadra di calcio, o di qualche suo hobby, oppure fargli ascoltare della musica a lui gradita37,67. È molto importante non abbandonare mai il paziente da solo sulla poltrona, o lavorare in silenzio, o peggio nervosamente. Questi comportamenti vengono sempre percepiti come negativi. Il target del metodo è quello di arrivare a instaurare un rapporto emotivo positivo, bidirezionale e reciproco. In questo modo si può aiutare il paziente a superare il conflitto che è in lui, fra il desiderio di curarsi e la paura collegata alle cure. Questo comportamento di empatia positiva trova anche dei riscontri di tipo neurologico nell’attivazione dei “neuroni specchio”65. È stato infatti dimostrato, prima nei macachi e poi nell’uomo, che in determinate situazioni di rapporto tra due individui si possono attivare in essi medesimi circuiti neuronali. Questo spiegherebbe la possibilità di profonda empatia e perfetta sintonia che possono svilupparsi tra due persone che si rapportano fra di loro. La tabella 3 schematizza alcuni fattori ansiogeni per il paziente e alcune possibili soluzioni a tali problemi.
Accorgimenti psicologici per l’accettazione dell’R.A. nell’adulto
Nel bambino generalmente non esistono grandi difficoltà a far accettare l’R.A. La sua applicazione è facilitata, oltre che dalla mediazione positiva dei genitori, anche dalla più facile suggestionabilità e curiosità che i bimbi nutrono nei confronti delle novità11,15,60. Al contrario, nell’adulto esiste quasi sempre un iniziale rifiuto all’uso dell’R.A. e questo si verifica per diversi motivi, alcuni semplici e altri più complessi. Una delle cause principali è di ordine culturale e cioè la mancata conoscenza dell’R.A. Molti pazienti ignorano totalmente l’esistenza di questa tecnica; molti altri la confondono con la narcosi ritenendola pertanto pericolosa. Purtroppo queste idee sono spesso supportate, per ignoranza o per convenienza, dal parere negativo di molti colleghi (in particolare gli anestesisti) che la sconsigliano. Anche molti colleghi odontoiatri nutrono spesso relativamente alla sicurezza dell’R.A. timori, che sono però assurdi sia da un punto di vista medico-biologico sia per la vastissima casistica della tecnica. Occorre valutare infatti che essa è stata applicata in milioni di trattamenti senza alcun incidente. La vera pericolosità, nei pazienti a rischio, andrebbe piuttosto ravvisata nell’eseguire le cure odontoiatriche senza sedazione, e quindi con la possibilità di incorrere talvolta in emergenze mediche.
Per superare il rifiuto dei pazienti occorre spiegare loro con convinzione che l’R.A.: non farà assolutamente perdere conoscenza ma indurrà in loro solo un forte senso di rilassamento, di euforia e benessere; che la maschera viene applicata solo al naso e che al bisogno essi potranno respirare con la bocca e parlare; che l’R.A. è una tecnica estremamente sicura; che inaleranno una miscela contenente un’elevata percentuale di O2; che le cure odontoiatriche saranno più rapide e accurate; che la percezione del dolore sarà ridotta ma verrà comunque impiegata, al bisogno, l’anestesia locale; che al termine della seduta il paziente potrà normalmente guidare l’auto ecc. Oltre alla mancata conoscenza della tecnica esistono, come accennato, anche ulteriori motivi di rifiuto non sempre di facile intuizione. Per esempio, l’adulto teme talvolta che il ricorso a una tecnica sedativa riveli, in modo inequivocabile, di essere affetto da ansia non autogestibile, e ciò ingenera in lui un senso di frustrazione e vergogna. Questo sentimento emerge talvolta anche durante le cure con supporto di R.A.: può accadere infatti, dopo qualche seduta, che il paziente affermi di saper ormai autogestire la propria ansia senza difficoltà. L’odontoiatra deve valutare attentamente queste richieste, specie se sul paziente devono ancora essere eseguite manovre particolarmente temute quali le estrazioni. Occorre essere molto cauti nel sospendere la sedazione farmacologica, ed è comunque necessario mantenere sempre quella comportamentale, dal momento che il rischio di recidiva dello stato ansioso è sempre molto elevato. Per indurre il paziente a proseguire con la sedazione si possono addurre vari motivi: per esempio, il fatto che con l’R.A. sentirà meno dolore, o che l’operatore potrà lavorare meglio ecc. Altra possibile difficoltà all’accettazione dell’R.A. può essere individuata nel fatto che l’adulto, all’opposto del bambino, deve prendere la decisione da solo, a meno che non sia accompagnato da un “tutore”. Altre volte il paziente teme di soffocare; altre volte ancora di perdere l’autocontrollo ecc. Tutte queste obiezioni possono essere superate concretamente proponendo una seduta di prova senza alcun impegno e successivamente decidere se usare o meno l’R.A. Naturalmente è fondamentale che questa seduta abbia esito positivo, e perché ciò accada occorre riuscire a creare un “ambiente o setting sedativo”, spegnendo le luci abbaglianti, chiudendo le porte ed evitando ogni interferenza. È utile suggerire al paziente, con voce bassa e persuasiva, di respirare con il naso ed eseguire una serie di respiri lenti e diaframmatici. Risulta anche efficace mantenere un contatto fisico, come ad esempio una mano sulla spalla, mettergli la mascherina, lasciare che il paziente l’aggiusti e invitarlo a respirare lentamente (figura 4). È lecito obiettare che, agendo in tal modo, si determini una sorta di effetto placebo e che la terapia non sia quindi soltanto farmacologica. L’affermazione è assolutamente corretta, ma questo fattore risulta utilissimo al nostro scopo. È noto infatti come il placebo riesca ad avere, nelle sperimentazioni a doppio cieco, un effetto terapeutico nel 40% dei pazienti affetti da malattie psicosomatiche18,24.
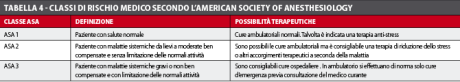
Per quanto riguarda l’azione farmacologica dell’N2O è indispensabile, nella seduta di prova, partire da basse percentuali di farmaco (per esempio 20%) e aumentare poi molto lentamente la percentuale del gas (incrementi del 5% ogni 2-3 min) fino a raggiungere il base line (figura 5). Infatti, l’inizio dell’R.A. con una percentuale di N2O troppo elevata, o un suo aumento troppo rapido, induce un’alterazione sensoriale abbastanza violenta che l’adulto ansioso, a differenza del bambino, interpreta spesso negativamente. Nel caso il paziente accusasse senso di soffocamento per l’uso della mascherina nasale occorre rassicurarlo ricordandogli che sta respirando una miscela con alte percentuali di ossigeno e che può fare anche alcuni respiri dalla bocca; è inoltre utile, in questi casi, aumentare il volume totale dei gas somministrati. È molto importante, durante la seduta di prova o comunque nei primi incontri, evitare di porre il paziente in posizione perfettamente orizzontale. Questo suggerimento deriva da due osservazioni: innanzitutto la posizione orizzontale, a causa della risalita del diaframma, rende più difficoltosa la respirazione del 15%2,69 e potrebbe aggravare le alterazioni respiratorie già indotte dall’ansia; in secondo luogo, in posizione sdraiata il paziente ha la sensazione di perdere il controllo della situazione (non potendo fuggire) e questo può aumentare la sua ansia. In base a quanto detto, occorre iniziare la seduta in posizione semisdraiata e poi gradualmente, avvisando prima il paziente e sempre che egli la sopporti, si potrà porre in posizione orizzontale. Alla fine di ogni seduta occorre sempre domandare le impressioni del paziente sull’R.A., chiarire eventuali suoi dubbi e lodarlo per il suo comportamento. Per spingere l’adulto ad accettare l’impiego dell’R.A. esistono tuttavia anche aspetti positivi sui quali è possibile fare leva. Si premette che, a livello ambulatoriale, la cura dei pazienti con R.A. deve essere limitata agli ASA 2 (vedi tabella 4)17,46, soggetti cioè con patologie da lievi a moderate e ben compensate. Tali pazienti sono spesso affetti da malattie cardiocircolatorie quali ipertensione, predisposizione alla lipotimia, angina, esiti di infarto miocardico, by-pass aorto-coronarici o altre patologie che interferiscono con l’apparato cardiocircolatorio. In presenza di pazienti ASA 2 è fondamentale spiegare loro che le cure odontoiatriche, con l’ausilio dell’R.A., gli daranno non solo un conforto psichico, ma soprattutto non modificheranno i loro equilibri cardiocircolatori in passato alterati dalla patologia ma ora ben compensati dalle terapie2,17,46,47.
 Il paziente trattato con R.A. non corre infatti alcun rischio di andare incontro a un’emergenza medica. La sicurezza dell’R.A. dipende non solo dalla sedazione dell’ansia, sempre presente nei pazienti affetti da queste sindromi, ma anche perché la respirazione di una miscela contenente un’alta percentuale di O2 garantisce una regolare funzionalità cardiaca. L’uso dell’R.A. trova poi una precisa indicazione medica nel caso di alcune patologie quali epilessia, sindrome spastica, asma non allergica, ansia di base con assunzione di ansiolitici, depressione e altre patologie: è pertanto compito dell’odontoiatra informare di questo il paziente. In altri casi l’R.A. è indicata anche in adulti non affetti da ansia grave e talvolta anche per singole sedute: ad esempio per interventi molto lunghi in cui il paziente deve mantenere la bocca aperta per ore; per interventi particolarmente temuti quali l’estrazione di un terzo molare incluso; in caso di urgenze odontoiatriche accompagnate da dolori e ansia (figura 6). Per un corretto approccio al paziente candidato alla terapia con R.A. si ribadisce, infine, il ruolo fondamentale dell’equipe odontoiatrica: sebbene sia compito dell’operatore instaurare il rapporto emotivo più forte con il paziente e diventare suo referente, anche il personale paramedico dovrà essere, oltre che gentile, edotto delle precise indicazioni dell’R.A. e contribuire quindi attivamente alla gestione del paziente.
Il paziente trattato con R.A. non corre infatti alcun rischio di andare incontro a un’emergenza medica. La sicurezza dell’R.A. dipende non solo dalla sedazione dell’ansia, sempre presente nei pazienti affetti da queste sindromi, ma anche perché la respirazione di una miscela contenente un’alta percentuale di O2 garantisce una regolare funzionalità cardiaca. L’uso dell’R.A. trova poi una precisa indicazione medica nel caso di alcune patologie quali epilessia, sindrome spastica, asma non allergica, ansia di base con assunzione di ansiolitici, depressione e altre patologie: è pertanto compito dell’odontoiatra informare di questo il paziente. In altri casi l’R.A. è indicata anche in adulti non affetti da ansia grave e talvolta anche per singole sedute: ad esempio per interventi molto lunghi in cui il paziente deve mantenere la bocca aperta per ore; per interventi particolarmente temuti quali l’estrazione di un terzo molare incluso; in caso di urgenze odontoiatriche accompagnate da dolori e ansia (figura 6). Per un corretto approccio al paziente candidato alla terapia con R.A. si ribadisce, infine, il ruolo fondamentale dell’equipe odontoiatrica: sebbene sia compito dell’operatore instaurare il rapporto emotivo più forte con il paziente e diventare suo referente, anche il personale paramedico dovrà essere, oltre che gentile, edotto delle precise indicazioni dell’R.A. e contribuire quindi attivamente alla gestione del paziente.

Odontofobia
Il termine odontofobia (dal greco phobos = fuga, che ben descrive l’atteggiamento di questi pazienti) è ormai di uso comune, sebbene molti Autori gli preferiscano la dicitura di Acute Stress Disorder (ossia disturbo da stress post-traumatico), dal momento che la sindrome è sempre conseguenza di un evento medico od odontoiatrico precedente particolarmente traumatico8,19,20,31,58,66. La tabella 5 descrive gli aspetti e gli atteggiamenti caratteristici del paziente odontofobico.
 L’odontoiatra che inizi a usare l’R.A. ritiene talvolta che questa forma di sedazione sia ideale per ottenere rilassamento e cooperazione in questi pazienti. Essa non è invece sufficiente a rilassare un vero odontofobico, anzi la mascherina nasale e le alterazioni sensoriali provocate possono spesso aggravare la sua ansia. Questo il motivo per cui molti colleghi odontoiatri dopo aver usato l’R.A. in alcuni casi di odontofobia l’abbandonano ritenendola inefficace. Nel paziente odontofobico l’R.A. può essere un valido ausilio nel proseguimento delle cure ma, inizialmente, occorre adottare trattamenti farmacologici più intensi (ad esempio sedazione e.v. o endonasale) oppure metodi psicologici e comportamentali particolari. Alcuni Autori riferiscono di aver ottenuto buoni risultati con la terapia cognitivo-comportamentale (82% di successi) in poche sedute e senza ricorrere a uno psicologo39,43. Tuttavia gli Autori dimostrano che per avere successo con questi metodi l’odontoiatra deve aver precedentemente appreso la metodica. Esistono anche centri specializzati nel trattamento dei pazienti odontofobici. In alcuni di questi si ricorre sbrigativamente all’anestesia generale; in altri (quale ad esempio la Fear Clinic di Seattle) si affianca uno psicologo all’odontoiatra, in modo che quest’ultimo possa applicare le tecniche che gli vengono suggerite caso per caso. Con questo metodo si riescono a ottenere buoni risultati sia immediati sia duraturi. Verranno qui forniti alcuni suggerimenti che talora si rivelano utili per il trattamento dei pazienti fobici, e che comunque possono essere normalmente seguiti anche per la cura dei pazienti con ansia meno grave. Per un approfondimento dell’argomento si rimanda in ogni caso a corsi, a testi specializzati o all’apprendimento di tecniche specifiche4,9,21,52.
L’odontoiatra che inizi a usare l’R.A. ritiene talvolta che questa forma di sedazione sia ideale per ottenere rilassamento e cooperazione in questi pazienti. Essa non è invece sufficiente a rilassare un vero odontofobico, anzi la mascherina nasale e le alterazioni sensoriali provocate possono spesso aggravare la sua ansia. Questo il motivo per cui molti colleghi odontoiatri dopo aver usato l’R.A. in alcuni casi di odontofobia l’abbandonano ritenendola inefficace. Nel paziente odontofobico l’R.A. può essere un valido ausilio nel proseguimento delle cure ma, inizialmente, occorre adottare trattamenti farmacologici più intensi (ad esempio sedazione e.v. o endonasale) oppure metodi psicologici e comportamentali particolari. Alcuni Autori riferiscono di aver ottenuto buoni risultati con la terapia cognitivo-comportamentale (82% di successi) in poche sedute e senza ricorrere a uno psicologo39,43. Tuttavia gli Autori dimostrano che per avere successo con questi metodi l’odontoiatra deve aver precedentemente appreso la metodica. Esistono anche centri specializzati nel trattamento dei pazienti odontofobici. In alcuni di questi si ricorre sbrigativamente all’anestesia generale; in altri (quale ad esempio la Fear Clinic di Seattle) si affianca uno psicologo all’odontoiatra, in modo che quest’ultimo possa applicare le tecniche che gli vengono suggerite caso per caso. Con questo metodo si riescono a ottenere buoni risultati sia immediati sia duraturi. Verranno qui forniti alcuni suggerimenti che talora si rivelano utili per il trattamento dei pazienti fobici, e che comunque possono essere normalmente seguiti anche per la cura dei pazienti con ansia meno grave. Per un approfondimento dell’argomento si rimanda in ogni caso a corsi, a testi specializzati o all’apprendimento di tecniche specifiche4,9,21,52.
Odontofobici nei confronti di strumenti o procedure specifiche
L’agofobia o fobia verso l’iniezione (non solo orale) è molto frequente e interessa, a seconda dei vari studi epidemiologici, dal 3,3 al 4,6% della popolazione6,13,45,49,52,73. In prima seduta, un’accurata anamnesi deve rivelare quali precedenti esperienze negative odontoiatriche o mediche hanno determinato la fobia del paziente (figura 7). Sarà poi utile, a ogni seduta successiva, ricordare rapidamente l’episodio per dimostrare al paziente di aver ben compreso e presente la sua problematica. Il colloquio iniziale è fondamentale sia perché la verbalizzazione delle proprie angosce è di sollievo per il paziente, sia perché esistono varie forme di odontofobia e ognuna di queste richiede approcci diversi. Tale colloquio tuttavia non dev’essere condotto in modo casuale ma in modo “strategico”, perché così sarà di grande aiuto al soggetto dal punto di vista cognitivo74. Gli scopi del colloquio strategico sono i seguenti: focalizzare le cognizioni del soggetto chiudendo paure che riverberano su tutto il suo comportamento e quindi ridimensionare il suo problema; accettare le sue tesi ma far risaltare le contraddizioni che portano a conseguenze inaccettabili; porgli dei dubbi che poi lui rielaborerà; rimarcare asserzioni positive e offrire al suo problema soluzioni diverse da quelle che sinora ha seguito e che si sono rivelate inadatte; favorire il suo autocontrollo ecc. Questa iatrosedazione verbale deve avvalersi anche di una serie di sinonimi, similitudini e perifrasi per smorzare gli aspetti apparentemente più violenti della terapia47. Ad esempio invece di “devitalizzazione” si preferirà usare il termine di “terapia canalare”; invece di “sentirà dolore” si dirà piuttosto “sentirà un fastidio” ecc. Si rivela anche utile dare informazioni in senso positivo rimarcando, in modo suggestivo, i vantaggi che si otterranno dalle cure35,72. Tuttavia, la fobia è talvolta di grado talmente elevato da non poter instaurare con il paziente il benché minimo rapporto di collaborazione. In questi casi, l’unica via realistica per poter effettuare un intervento urgente che richiede l’uso dello strumento che ha provocato la fobia è quella di sottoporre il paziente a una sedazione cosciente farmacologica più pesante dell’R.A., ad esempio per via endovenosa o endonasale con benzodiazepine. Se al contrario è possibile ottenere dal paziente una collaborazione, anche ridotta, e l’uso dello strumento fobico può essere rimandato è consigliabile ricorrere alla desensibilizzazione sistematica: questa consiste in un’esposizione graduale e progressiva allo stimolo temuto, soprattutto usando modalità diverse da quelle che hanno causato la fobia53,59. In tal modo è possibile attenuare le risposte emotive negative facendo vivere al paziente un’esperienza clinica diversa che lo ricondiziona in modo positivo, superando i riflessi condizionati negativi.
A questo proposito è fondamentale iniziare con manovre brevi, intervallate da pause, e con le cure più semplici e meno invasive o temute. Ad esempio, un errore grave e commesso di frequente sia nel paziente adulto sia nel bambino è cominciare le cure con un’avulsione. Secondo gli Autori, un altro errore è pretendere di eseguire sempre ogni cura secondo lo stato dell’arte. In accordo con altri Autori, il trattamento dei pazienti ansiosi, adulti o pediatrici, può essere bifasico: piuttosto che non fare nulla, l’odontoiatra si può limitare, in una prima fase, a interventi ridotti ma ben programmati quali togliere il dolore o le cause di futuri dolori, eliminare le infezioni e ridare al paziente una certa funzionalità orale. A tal proposito diversi Autori hanno studiato una tecnica denominata ART, che è stata dapprima sperimentata sui bambini ansiosi e poi, con successo, anche nella cura degli adulti ansiosi14,39,51,64. In una seconda fase della terapia, se la fobia si sarà attenuata si potranno poi completare correttamente le cure. Un altro obiettivo fondamentale è la minimizzazione del trauma: occorre evitare le manovre non indispensabili e tentare di minimizzare in frequenza e intensità quelle indispensabili (come l’aspirazione o lo scostamento delle guance); l’uso degli strumenti dev’essere rapido; le sedute brevi ecc.
Riguardo ancora la fobia nei confronti dell’iniezione di anestetico occorre anche ricordare che molte cure possono essere eseguite (con pazienza dell’operatore e talora un modesto dolore del soggetto) anche senza iniezione: ad esempio otturazione di carie superficiali, apertura camerale di un dente con polpa necrotica ecc. Tale procedura è molto facilitata se il paziente permette l’uso di R.A., poiché è noto che l’ansia non controllata abbassa la soglia del dolore spingendo talvolta a percepire come male dei semplici fastidi44,47.
Se l’anestesia locale deve essere eseguita si tenterà una desensibilizzazione del soggetto chiedendogli quale sia il particolare dell’iniezione che più lo spaventa. Se il paziente riferisce di aver sentito dolore in passato si potrà obiettare che oggi l’esecuzione dell’anestesia locale ha fatto grandi progressi quanto a principio attivo, aghi e anche in termini di procedura. Si spiegherà al paziente che non sentirà dolore, ma solo un leggero fastidio. Gli si farà poi provare l’effetto di una pomata anestetica60.
L’anestetico di superficie va applicato in buona quantità, dopo aver asciugato la mucosa, nella zona che necessita di cura, spalmato e lasciato agire almeno 3 minuti. Nell’attesa lo si inviterà a eseguire 4-5 respiri addominali lenti e profondi con il naso32,42. Alle volte il soggetto trova conforto psicologico nel tenere la mano a qualcuno (ad esempio l’assistente). Si suggeriranno nel frattempo le sensazioni provocate dall’anestetico di superficie nell’attesa del loro insorgere; avutone conferma dal paziente, gli si spiegherà che tra breve avvertirà un leggero fastidio. Si inietterà quindi un po’ di liquido anestetico, si attenderà e poi si inietterà lentamente il rimanente.
 Prima di ogni procedura è molto importante spiegare bene al paziente ciò che ci si appresta a fare e chiedere il suo permesso. Eseguita l’anestesia, si potrà procedere con una terapia breve e non impegnativa, perché le sedute lunghe sono molto stressanti per tutti i pazienti, ma realmente insopportabili per quelli fobici. In ogni caso è fondamentale che il soggetto non senta mai dolore, e se questo accadesse occorre rinforzare l’anestesia con altre fiale o al limite rimandare la cura. L’uso della turbina ad aria compressa, in caso di problemi soggettivi al riguardo, potrà essere sostituito ad esempio con l’impiego di micromotori ad alta velocità o limitato a pochi secondi per volta e solo con anestesia perfetta. L’operatore che riesce a superare la resistenza di questi pazienti verso le cure dovrà poi profondere grande impegno per mantenere questo rapporto, pena la recidiva dell’odontofobia. È fondamentale a questo fine che le sedute siano ravvicinate nel tempo e i richiami, anche per semplici controlli, effettuati 2-3 volte all’anno. Uno dei maggiori obiettivi da perseguire con il paziente fobico è rafforzare il suo autocontrollo, la sensazione cioè di poter gestire attivamente la sua terapia. In tale direzione tendono una serie di accorgimenti quali: lasciarlo in posizione seduta; se ne fa uso, lasciargli gli occhiali; se lo desidera, spiegargli in dettaglio la procedura e, inoltre, dargli la possibilità di decidere quando l’odontoiatra può operare e quando invece desidera che si interrompa, magari con un cenno della mano (ovviamente la sua volontà dovrà essere rispettata scrupolosamente, mai tradita). Può dimostrarsi utile distrarre l’attenzione del paziente parlando di qualche argomento che lo appassiona o fargli ascoltare una musica gradita37,67.
Prima di ogni procedura è molto importante spiegare bene al paziente ciò che ci si appresta a fare e chiedere il suo permesso. Eseguita l’anestesia, si potrà procedere con una terapia breve e non impegnativa, perché le sedute lunghe sono molto stressanti per tutti i pazienti, ma realmente insopportabili per quelli fobici. In ogni caso è fondamentale che il soggetto non senta mai dolore, e se questo accadesse occorre rinforzare l’anestesia con altre fiale o al limite rimandare la cura. L’uso della turbina ad aria compressa, in caso di problemi soggettivi al riguardo, potrà essere sostituito ad esempio con l’impiego di micromotori ad alta velocità o limitato a pochi secondi per volta e solo con anestesia perfetta. L’operatore che riesce a superare la resistenza di questi pazienti verso le cure dovrà poi profondere grande impegno per mantenere questo rapporto, pena la recidiva dell’odontofobia. È fondamentale a questo fine che le sedute siano ravvicinate nel tempo e i richiami, anche per semplici controlli, effettuati 2-3 volte all’anno. Uno dei maggiori obiettivi da perseguire con il paziente fobico è rafforzare il suo autocontrollo, la sensazione cioè di poter gestire attivamente la sua terapia. In tale direzione tendono una serie di accorgimenti quali: lasciarlo in posizione seduta; se ne fa uso, lasciargli gli occhiali; se lo desidera, spiegargli in dettaglio la procedura e, inoltre, dargli la possibilità di decidere quando l’odontoiatra può operare e quando invece desidera che si interrompa, magari con un cenno della mano (ovviamente la sua volontà dovrà essere rispettata scrupolosamente, mai tradita). Può dimostrarsi utile distrarre l’attenzione del paziente parlando di qualche argomento che lo appassiona o fargli ascoltare una musica gradita37,67.
A ogni seduta occorre tentare di compiere un piccolo progresso e subito dopo evidenziare al paziente il successo, lodandolo per il suo comportamento. Anche nell’adulto, infine, può essere utile l’uso del “modelling”, ossia far assistere un paziente fobico alle cure di un altro paziente, così come normalmente si verifica per il trattamento di bambino e genitore. La tabella 6 sintetizza le principali norme da seguire nella terapia di pazienti fobici nei confronti di particolari strumenti o procedure odontoiatriche.
Odontofobici sfiduciati
Rientrano in questa categoria tutti i pazienti che provano un forte timore di essere mal giudicati, non compresi, derisi, messi in imbarazzo o rifiutati, che cioè non sopportano l’idea di deludere le aspettative di altri.
Quasi sempre questo deriva da precedenti cure odontoiatriche o mediche nel corso delle quali un rapporto troppo sbrigativo, formale o distaccato con il professionista è stato recepito come un’offesa alla propria sensibilità. Non appena fatta diagnosi di questo tipo di odontofobia, l’odontoiatra deve assumere un atteggiamento recettivo improntato al massimo rispetto e comprensione, al fine di instaurare con il paziente un rapporto costruttivo di forte empatia. Occorre assolutamente evitare frasi del tipo “… che vuole che sia il dolore per devitalizzare un dente, è una cosa banale che sopportano tutti senza problemi…” che ingenerano facilmente un senso di inadeguatezza che si traduce in una totale chiusura nei confronti del professionista. L’approccio più corretto consiste nell’essere molto cortesi, lasciar parlare il paziente e ascoltarlo attentamente, guardarlo negli occhi, chiamarlo per nome, rispettare gli orari e lasciare a lui la decisione su come procedere nelle cure.
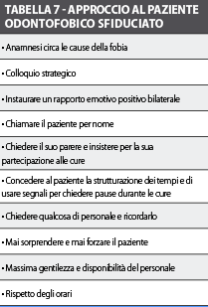
Analogamente alla tabella precedente, si sintetizzano di seguito gli elementi fondamentali dell’approccio al paziente fobico sfiduciato (tabella 7).
In questo gruppo rientrano quei soggetti che affermano di non aver paura delle cure odontoiatriche in sé, ma temono piuttosto: di soffocare se hanno qualche ostacolo alla respirazione (anxius = soffocamento); di morire dissanguati se hanno una leggera emorragia; di avere un infarto se avvertono modesta tachicardia; di avere reazioni allergiche pericolosissime nei confronti dell’anestetico ecc. Essi, cioè, interpretano ed etichettano determinati disturbi - normalmente presenti durante le cure e di scarso significato clinico - come estremamente pericolosi per la loro integrità fisica53. Molto spesso il loro non è solo un disagio comportamentale, causato da precedenti esperienze negative, ma un disturbo psicodinamico profondo che investe parecchi aspetti della loro esistenza.
Le loro alterazioni cognitive da errata percezione fanno sì che questi pazienti perdano facilmente l’autocontrollo, andando talora incontro a vere e proprie crisi di panico caratterizzate da blocco dei pensieri, reazioni fisiologiche con tachicardia e ipertensione, alterazioni respiratorie e desiderio coatto di fuggire. La possibile insorgenza di queste reazioni rende il trattamento di questi pazienti estremamente difficile (non solo in odontoiatria).
Con essi occorre essere molto cauti per evitare l’insorgenza del panico o, ai primi sintomi, sospendere immediatamente ogni cura fino a che il soggetto non si sia tranquillizzato.
Si tenga inoltre presente che qualunque nuova terapia (ad esempio, l’R.A.) viene sempre interpretata dal paziente catastrofico come fonte di ulteriori pericoli. In questi soggetti occorre correggere l’errore di percezione dei propri sintomi e ricondurli a un’esatta interpretazione di ciò che si sta effettuando, spiegando e dimostrando loro che certi sintomi o sensazioni non sono pericolosi. A tal fine occorrerà eseguire una lenta desensibilizzazione53 o un rilassamento in ipnosi63, cercando di perseguire un rafforzamento del loro autocontrollo. I principali accorgimenti da adottare nei confronti dei pazienti fobici catastrofici sono schematizzati in tabella 8.
Gli importanti progressi della moderna odontoiatria fanno in modo che l’attenzione dello specialista sia sempre più focalizzata sugli aspetti tecnici delle cure. Le più recenti conquiste della ricerca scientifica in termini di tecnologie, materiali, biologia e fisio-patologia consentono sicuramente di aspirare a risultati migliori rispetto al passato, a volte estremamente raffinati.
Questo tecnicismo esasperato della
disciplina a cui il paziente è sempre maggiormente sottoposto sottintende tuttavia un rischio concreto, e cioè che il rapporto medico-paziente diventi sempre più impersonale. Questo si verifica specialmente nelle grandi strutture sanitarie, validissime dal punto di vista tecnico, ma che spesso, per la specializzazione sempre più settoriale delle varie sottobranche, pongono in secondo piano il rapporto interpersonale generando insoddisfazione nei pazienti. Il malcontento nei rapporti umani porta talora a relazioni conflittuali con i curanti e, come è noto, sempre più frequentemente a contenziosi medico-legali.
Per un nutrito gruppo di soggetti, ossia quelli nei quali la patologia odontostomatologica è motivo di forte apprensione o ansia, il comportamento del personale sanitario è altrettanto (o talvolta maggiormente) importante rispetto alle cure stesse ricevute. Questo dipende anche da un aumento di consapevolezza del paziente: sempre meno disposto a sopportare l’insuccesso terapeutico, sempre più aggiornato e preparato e che giustamente vuole essere correttamente informato (da cui l’imprescindibilità di un esaustivo consenso informato).
Quanto sopra esposto vuole accentuare l’importanza non solo della sedazione inalatoria con protossido d’azoto per la gestione dei pazienti più problematici, ma soprattutto del ripristino di una terapia incentrata sui bisogni umani del paziente.
Con la consapevolezza che i suggerimenti psicologici e comportamentali riportati siano di difficile classificazione, non si pretende di essere esaustivi sull’argomento.
Si ritiene infatti impossibile tradurre tali osservazioni in un protocollo operativo standard, e questo a causa dell’enorme variabilità della psicologia e della personalità, sia del paziente sia dell’odontoiatra.
La loro conoscenza rimane comunque molto importante ed esse possono costituire un’utile traccia nel trattamento dei pazienti con ansia più o meno grave che si sottopongono alle nostre cure. Fortunatamente in Italia oltre il 90% delle cure odontoiatriche si svolge ancora in ambulatori, in massima parte monoprofessionali. In tale ambito è ancora possibile perseguire l’umanizzazione del rapporto medico-paziente e difendersi dalla “industrializzazione” delle cure mediche. Opporsi all’alienazione dell’individuo nella società moderna non dovrà essere interpretato come un nostalgico attaccamento al passato, ma al contrario come un segno di maturità. Questo indubbiamente può rendere il lavoro del professionista più complesso e lento, poiché oltre a una prestazione tecnica aggiornata egli deve fornire anche un delicato supporto psicologico. Tuttavia è forte convinzione degli Autori che, con tempo e con costanza, questo approccio possa sicuramente diventare per l’odontoiatra un modus operandi automatico e istintivo, che non gli costerà più fatica, ma gli procurerà anzi notevoli vantaggi professionali. Si avrà in tal modo il recupero del senso più profondo del giuramento di Ippocrate e nel rispetto più assoluto della persona umana nella sua interezza, così come professato dalla moderna odontoiatria olistica.
Corrispondenza
Dr. Luigi Paglia
Istituto Stomatologico Italiano
Via Pace, 21 - 20122 Milano
bibliografia
1. Agdal ML et al. Oral health and oral treatment needs in patients fulfilling the DSM-IV criteria for dental phobia: possible influence on the outcome of cognitive behavioral therapy. Acta Odont Scand 2008;66:1-6.
2. Allen EM, Girdler NM. Attitudes to conscious sedation in patients attending an emergency dental clinic. Prim Dent Care 2005;12:27-32.
3. Armfield JM. A preliminary investigation of the relationship of dental fear to other specific fears, general fearfulness, disgust sensitivity and harm sensitivity. Comm Dent Oral Epid 2008;36:128-36.
4. Bellini X et al. Odontofobia nei pazienti odontoiatrici. Minerva Stomatologica 2008;57:485-95.
5. Berggren U, Meynert G. Dental fear and avoidance: causes, symptoms and consequences. J Am Dent Assoc 1984;109:247-251.
6. Bienvenu OJ, Eaton WW. The epidemiology of blood-injection-injury phobia. Psychol Med 1998;28:1129-1136.
7. Boari A et al. Ansia odontoiatrica in una popolazione adulta. Studio trasversale. Dental Cadmos 2007;9:47-58.
8. Bracha HS et al. Posttraumatic dental-care (PTDA): is “Dental Phobia” a misnomer? Hawaii Dent J 2006;37:17-19.
9. Bruce P. Psycological treatment of fearfull and phobic special needs patients. Spec Care Dentists 2009;29:51-57.
10. Buchanan H, Coulson NS. Accessing dental anxiety online support group: an exploratory qualitative study of motives and experiences. Patient Educ Couns 2007;66:263-69.
11. Caprioglio D, Resta G. Tecniche ed accorgimenti psicologici in Pedodonzia. Il Dentista Moderno 1984;5:4-19.
12. Carlson CR et al. Predicting anxiety during dental treatment using patients self-reports: less in more. J Am Dent Assoc 2007;138:188-95.
13. Crawford S et al. Quantification of patient fears regarding dental injection and patient perceptions of a local noninjectable anesthetic gel. Comp Contin Educ Dent 2005;26( 2 suppl. 1):11-14.
14. Carvalho TS et al. The atraumatic restorative treatment approach: an “atraumatic“ alternative. Med Oral Patol Cir Bucal 2009;12:668-73.
15. Damia G, Caprioglio D, Vernole B. La sedazione cosciente in Pedodonzia. Quaderni di Odontoiatria Infantile, n. 2. Milano: Masson, 1988.
16. Damia G, Paglia L. Guida pratica alla sedazione con protossido d’azoto ed ossigeno in Odontoiatria. Milano: Ed Ciba- Geigy, 1990.
17. Damia G, Salvato A, Damia L. Emergenze Ambulatoriali Odontoiatriche (prevenzione e cure). Torino: Ed. Minerva Medica, 1992.
18. Damia G, Paglia L. Effetto placebo in odontoiatria. Dent Mod 2001;4:93-103.
19. De Jongh A et al. Psychological trauma exposure and trauma symptoms among individuals with high and low levels of dental anxiety. Eur J Oral Sci 2006;114:286-292.
20. De Jongh A et al. Trauma-related phenomena in anxious dental patients. Community Dent Oral Epidemiol 2003;31:52-58.
21. De Jongh A et al. Clinical management of dental anxiety: what works for whom? Int Dent J 2005;55:73-80.
22. De Jongh A, Hoogstraten J. Prevalence of dental fear and phobia subtypes. Eur J Oral Sci;2009:117,135-43.
23. Depla MF et al. Specific fears and phobias in the general population: results from the Netherlands Mental Health Survey and Incidence Study (NEMESIS). Soc Psychiatry Psychiatr Epidemiol 2008;43:200-208.
24. Dobrilla G. Placebo e dintorni. Milano: Ed. Pensiero Scientifico, 2004.
25. Elfsstom ML et al. Methodological assessment of behavioural problem dimensions in adults with dental fear. Community Dent Oral Epid 2007;35:186-194.
26. Eitner S et al. Dental anxiety. An epidemiological study correlation and effects on oral health. J Oral Rehabil 2006;33:588-593.
27. Erten H et al. Dental fear and anxiety levels of patients attending a dental clinic. Quintessence Int 2006;37:304-10.
28. Facco E, Zanette G, Manani G. Italian version of Corah’s dental anxiety scale: normative data in patients undergoing oral surgery and relationship with the ASA physical status classification. Anesth Progr 2008;55:109-15.
29. Fiset L et al. Common fears and their relationship to dental fear and utilization of the Dentist. Anesth Prog 1989;36:258-264.
30. Franchi I et al. Valutazione psicologica dell’atteggiamento di 664 pazienti italiani prima di una seduta odontoiatrica: interpretazione di un questionario clinico. Dent Mod 2007;10:38-54.
31. Fransen J et al. Psychological trauma exposure and trauma symptoms among individuals with high and low levels of dental anxiety. Eur J Oral Sci 2006;4:2886 - 92.
32. Hainsworth JM et al. Relaxation and complementary therapies: an alternative approach to managing dental anxiety in clinical practice. Dent Update 2005;32:90-94.
33. Heaton LJ et al. Predicting anxiety during dental treatment using patients’ self-reports: less is more. J Am Dent Assoc 2007;138:188-95.
34. Hill KB et al. Evaluation of dentists’ perceived needs regarding treatment of the anxious patient. Br Dent J 2008;26:204-08.
Hoogstraten J. Reducing fear and pain associated with endodontic therapy. Int Endod J 2006;39:384-88.
35. Langa H. Analgesia relativa nella pratica odontostomatologica. Bologna: Pitagora Ed., 1991.
36. Lahmann C et al. Brief relaxation versus music distraction in the treatment of dental anxiety: a randomized controlled clinical trial. J Am Dent Assoc 2008;139:317-24.
37. Lahti S et al. Dental fear among population aged 30 years and older in Finland. Acta Odont Scand 2007;65:97-102.
38. Louw AJ et al. One-year evaluation of atraumatic restorative treatment and minimum intervention techniques on primary teeth. SADJ 2002;57:366-71.
39. Lopez N et al. Atraumatic restorative treatment for prevention and treatment of caries in an underserved community. Am J Public Health 2005;95:1338-39.
40. Lynn F. Dominare l’ansia. Milano: Ed. Franco Angeli, 1993.
41. Lovas JG, Lovas DA. Rapid relaxion practical management of preoperative anxiety. J Canad Dent Assoc 2007;73:437-40.
42. Johren P et al. Clinical outcome of a short-term psychotherapeutic intervention for the treatment of dental phobia. uinQuint Intern 2007;38:589-96.
43. Klages U et al. Anxiety sensitivity as predictor of pain in patients undergoing restorative dental procedures. Comm Dent Oral Epidemiol 2006;34:139-45.
44. Kudo M. Initial injection pressure for Dental local Anaesthesia: effects of pain. Anesth Prog 2005;52:95-101.
45. McCarty FM. Emergencies in Dental practice. Philadelphia: W.B. Saunders Company, 1979.
46. Malamed FS. Sedation. St. Louis: Mosby Company, 1985.
47. Manna A et al. Approccio psicologico, prevenzione e terapia nel paziente pedodontico. Dent Mod 1999;6:25-27.
48. Margrethe V et al. One-vs. five–session treatment of intra-oral injection phobia: a randomized clinical study. Eur J Oral Sci 2009;117:279-285.
49. Meng X et al. Effects of fear on dental utilization behaviors and oral health outcome. Comm Dent Oral Epidemiol 2007;35:292-301.
50. Mickenautsch S et al. Atraumatic restorative treatment and dental anxiety in outpatients attending public oral health clinics in South Africa. J Public Health Dent 2007;67:179-84.
51. Milgrom P et al. Four dimensions of fear of dental injections. J Am Dent Assoc 1997;128:756-66.
52. Milgrom P et al. Treating fearful dental patients. Reston Virginia: Reston Publ. Comp. Inc., 1985.
53. Nardone G, Salvini A. Il dialogo strategico. Milano: Ed. Ponte alle Grazie, 2005.
54. Nicolas E et al. A national cross-sectional survey of dental anxiety in the French adult population. BMC Oral Health 2007:7-12.
55. Okawa K et al. Anxiety may enhance pain during dental treatment. Bull Tokio Dent Coll 2005;46:51-58.
56. Oosterink FM et al. What are people afraid of during dental treatment? Anxiety-provoking capacity of 67 stimuli characteristic of the dental setting. Eur J Oral Sci 2008;116:44-51.
57. Oosterink FM. Negative events and their potential risk of precipitating pathological forms of dental anxiety. J Anxiety Disord 2009;23:451-57.
58. Ost LG. Rapid treatment of specific phobias. In: Davey GCL. Phobias: A handbook of theory, research and treatment. Wiley & Sons: Chicester, UK, 1997:227-247.
59. Paglia L, Damia G, Caprioglio D,Toschi P. Psicologia in Pedodonzia. Quaderni di Odoiatria infantile, n. 9. Milano: Masson, 1993.
60. Paglia L,Ginocchio L. Anestesia locale in odontoiatria infantile. Dentista Moderno 2011;3:102-116.
61. Pohjola V et al. Age-specific associations between dental fear and dental condition among adults in Finland. Acta Odontol Scand 2008;66:278-85.
62. Peltier B. Hypnosis in Dentistry. In Moftosky DI, Forgione AG,Giddon DB. Behavioral dentistry. Oxford: Blackwell Munksgaard, 2006:65-78.
63. Reafique S et al. Management of the petrified dental patient. Dental Update 2008;35:196-98;201-202.
64. Rizzolatti G. Nella mente degli altri. Neuroni specchio e comportamento sociale. Bologna: Zanichelli, 2007.
65. Stinson FS et al. The epidemiology of DSM-IV specific phobia in the USA: results from the national epidemiologic survey on alcohol and related conditions. Psychol Med 2007;37:1047-1059.
66. Schmid-Leuz B et al. Attention focusing versus distraction during exposure in dental phobia. Behav Res Ther 2007;45:2691-703.
67. Sohn W, Ismail AI. Regular dental visits and dental anxiety in an adult dentate population. J Am Dent Ass 2005;136:58-66.
68. Settineri S et al. Gender differences in dental anxiety: is the chair position important? J Contemp Dent Pract 2005;6:115-22.
69. Vika M et al. Fear of blood,injury and injections and its relationships to dental anxiety and probably of avoiding dental treatment among 18-years old in Norway. Int J Paediatr Dent 2008;18:163-69.
70. Vassend O. Anxiety, pain and discomfort associated with dental treatment. Behav Res Ther 1993;31:659-666.
71. Van Wijk AJ, Hoogstraten J. Reducing fear and pain associated with endodontic therapy. Intern Endod Journal 2006;30:384-88.
72. Van Wijk AJ,Makkes PC. Highly anxious dental patients report more pain during dental injections. Brit Dent J 2008;9:205-7.
73. Watzlawick P et al. Pragmatica della comunicazione umana. Roma: Astrolabio-Ubaldini Editore, 1974.
74. Watzlawick P et al. Pragmatica della comunicazione umana. Roma: Astrolabio-Ubaldini Editore, 1974.