Riassunto
Introduzione. L’inclusione dentaria è molto frequente nella pratica odontoiatrica, colpisce dal 5,6 al 18,8% della popolazione generale e circa il 20-22% dei pazienti ortodontici e, nella maggior parte dei casi, il riscontro è casuale. Escludendo i terzi molari, il canino superiore è il dente che più frequentemente va incontro a inclusione, seguito da: incisivo centrale superiore, secondo premolare inferiore e secondo molare inferiore. Per poter correttamente diagnosticare un’inclusione dentaria è fondamentale conoscere il normale sviluppo della dentizione e quali sono i fattori eziologici più comuni (locali, generali, strutturali).
Scopo. Lo scopo del presente lavoro è quello di illustrare differenti quadri clinici di inclusione dentaria e mostrare come e quando sia possibile trattarla, basandosi sui dati di letteratura scientifica, su studi sperimentali e sull’esperienza clinica.
Conclusioni. Il trattamento dell’inclusione di un elemento dentario può essere una problematica molto complessa da risolvere e può necessitare di un approccio multidisciplinare. È importante, quindi, che ortodontisti, pedodontisti e odontoiatri generici siano preparati a diagnosticare e intercettare precocemente elementi dentari permanenti che presentino un tragitto eruttivo ectopico.
Summary
Dental inclusion: prevention, diagnosis, treatment and prognosis Introduction.
Dental inclusion is very common in dental practice, its prevalence is about 5.6 to 18.8% among general population and 20-22% among orthodontic patients. Diagnosis of dental inclusion is often by chance. Excluding the third molars, the maxillary canine is the most frequently impacted tooth followed by: maxillary central incisor, lower second premolar and second molar. For the correct diagnosis of dental inclusion it is essential to know the normal development of the dentition and what are the most common etiologic factors of dental inclusion (local factors, general, structural).
Aim. The aim of this article is to illustrate different cases of dental inclusion and to show how and when it is possible to treat it, basing on scientific literature, experimental studies and clinical experience.
Conclusions. The treatment of dental inclusions can be a very complex problem and it may require a multidisciplinary approach. It is important, therefore, that orthodontists, pedodontists and general dentists can diagnose and early intercept the ectopic eruption of a tooth.
- Elena Bazzini
- Francesca Bridda
- Francesca Ventrini
- Giovanna Garattini - Professore Associato di Malattie Odontostomatologiche, Università degli Studi di Milano
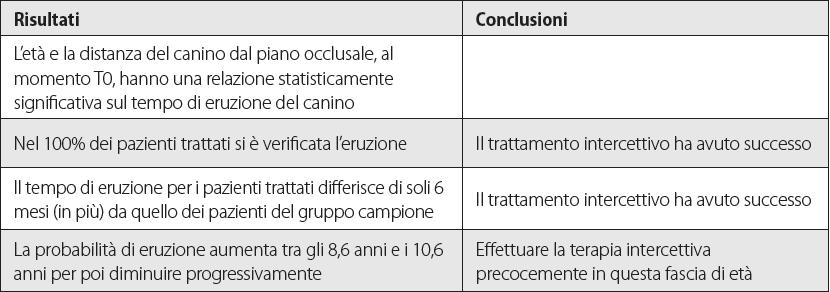
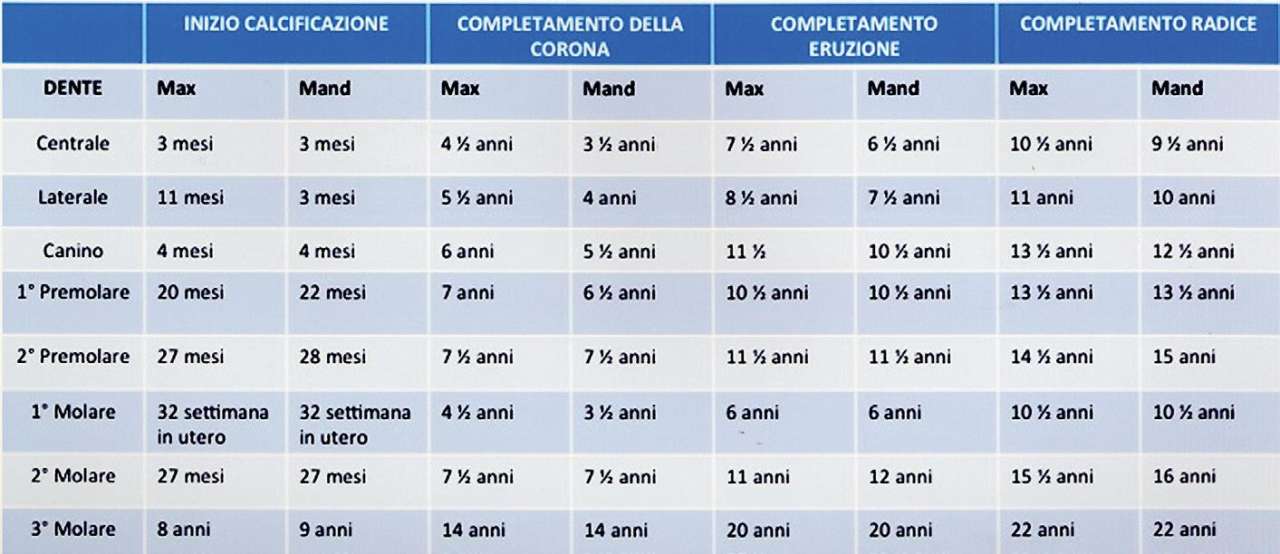
L'eruzione degli elementi dentari è determinata da una complessa serie di eventi controllati geneticamente in seguito ai quali il dente erompe in arcata nella sua posizione funzionale, secondo tempi e percorsi prestabiliti. Durante questo processo evolutivo possono però verificarsi numerosi eventi che interferiscono con l’eruzione provocando l’inclusione dentaria1. L’inclusione dentaria (esclusa quella dei terzi molari) è frequente nella pratica odontoiatrica: colpisce dal 5,6 al 18,8% della popolazione generale e circa il 20-22% dei pazienti ortodontici1,2 e, nella maggior parte dei casi, il riscontro è casuale3. Un dente si definisce incluso quando non è presente nel cavo orale all’epoca della fisiologica eruzione e si presume che non eromperà spontaneamente poiché la radice e il legamento parodontale sono completamente formati ma quest’ultimo non ha più spinta propulsiva. Un dente si definisce, invece, dislocato quando si trova in una posizione intraossea anomala prima del tempo previsto per l’eruzione4,5. Se escludiamo i terzi molari, il canino superiore è il dente che più frequentemente va incontro a inclusione, seguito da incisivo centrale superiore, secondo premolare inferiore e secondo molare inferiore1,6. Per poter correttamente diagnosticare un’inclusione dentaria è fondamentale conoscere il normale sviluppo della dentizione e i fisiologici tempi di eruzione e di permuta dentaria (Figura 1). Infatti l’eruzione di ciascun elemento è attesa in particolari momenti della crescita, quando la radice è sviluppata per i ¾ della sua lunghezza totale3.
Cenni sull’eziologia delle inclusioni dentarie
L’eziologia delle inclusioni dentarie è ritenuta multifattoriale; rappresenta un’anomalia della fase terminale dello sviluppo dentario e riconosce fattori eziologici generali, locali e strutturali5,7,8. I fattori eziologici generali sono rappresentati da condizioni sistemiche predisponenti quali l’ereditarietà, le disendocrinie, le malattie dismetaboliche e quelle infettive. I fattori eziologici locali sono i più numerosi, frequenti e determinanti. Essi possono essere correlati alla dentizione decidua (persistenza o perdita precoce dell’elemento), a quella permanente (anchilosi radicolare, anomalie di forma e di volume corono-radicolari, di posizione e di decorso eruttivo, alterazione del meccanismo e della sequenza eruttiva) o rappresentare un ostacolo meccanico all’eruzione (disarmonia dento-alveolare, sovrannumerari, neoformazioni odontogene, cisti e tumori odontogeni, frenuli, esiti cicatriziali ad esempio nei pazienti affetti da Labio-Palato-Schisi, traumi). Sono, infine, da considerare fattori strutturali, alterazioni delle ossa basali (per esempio, ipoplasia del mascellare superiore) primarie o secondarie e condizioni patologiche congenite ereditarie (come Labio-Palato-Schisi, Sindrome di Crouzon ecc.)7,9.
10e
10e
Diagnosi delle inclusioni dentarie
Nel sospetto di inclusione dentaria, la diagnosi si basa sull’anamnesi e su un approfondito esame clinico seguito da radiografie mirate alla conferma della diagnosi clinica (Tabella 1). L’anamnesi deve mettere in evidenza situazioni pregresse che possono configurarsi come cause predisponenti (ereditarietà, disendocrinie, malattie dismetaboliche e infettive, patologie congenite). La presenza di inclusioni dentarie in più membri di una stessa famiglia non è correlabile a fattori ereditari predisponenti, ma probabilmente alla trasmissione genetica di un problema di tipo locale1,10. All’anamnesi è importante rilevare l’età del paziente, raccogliere informazioni sul timing di eruzione e rapportarlo all’età anagrafica e valutare la velocità di eruzione nelle due emiarcate: se un dente erompe da un lato e il controlaterale non erompe entro sei mesi, è necessario verificarne la causa con un esame radiografico. Va rilevata, infine, la presenza di sintomatologia dolorosa correlata a complicanze di tipo flogistico, nevralgico o pulpare7,9. Nell’esame clinico di un paziente con sospetta inclusione, l’ispezione del distretto extra-orale risulta generalmente negativa, anche se in alcuni casi è possibile mettere in evidenza alterazioni correlabili al fenomeno inclusivo:
- facies caratteristiche di sindromi congenite, di patologie endocrine o metaboliche;
- alterazione delle linee di simmetria del viso e irregolarità del profilo conseguenti a disgnazie o a tumefazioni di origine infiammatoria o cistica;
- cicatrici o fistole, esiti di pregressi eventi traumatici o flogistici.
Questa indagine viene completata dalla palpazione, mediante la quale si accertano la consistenza e la mobilità delle lesioni eventualmente presenti. L’esame obiettivo del cavo orale, invece, consente di avanzare il sospetto diagnostico di inclusione in base alla costante presenza di alcuni rilievi semeiologici. L’assenza del permanente in arcata e l’eventuale persistenza del deciduo sono le situazioni di più frequente riscontro. È inoltre possibile osservare un’eventuale migrazione dei denti adiacenti all’incluso. Nel caso di canino incluso, in particolare, è fondamentale valutare se è presente la bozza canina che deve essere palpabile intorno ai 10 anni di età11,12. Inoltre, bisogna porre particolare attenzione alla presenza di incisivi laterali conoidi, di dimensione ridotta o agenesici poiché sono ulteriori condizioni spesso associate a inclusione canina7,10,12.
Esami radiografici
Le principali tecniche radiografiche utili nella diagnosi di inclusione sono le seguenti.
Ortopantomografia (OPT)
È un esame fondamentale che offre una buona visione generale di tutti gli elementi dentari e delle ossa mascellari in modo rapido e semplice. Fornisce utili informazioni riguardanti il numero dei denti presenti, il parallelismo delle radici, l’età dentale, la sequenza dell’eruzione dentale, i tragitti eruttivi, l’eventuale presenza di patologie o deviazioni dalla norma (anomalie di forma, dilacerazioni, incurvature della radice o apice uncinato, agenesie, denti sovrannumerari, inclusioni e distopie), lo stato parodontale generale, i seni paranasali e le articolazioni temporo-mandibolari7,9.
Qualora sia presente un elemento dentario incluso, con l’ortopantomografia è possibile inoltre evidenziarne l’intera radice, la morfologia corono-radicolare, la localizzazione e l’inclinazione dell’incluso sul piano frontale, la sua posizione (distanza dal piano occlusale), i rapporti con le strutture anatomiche adiacenti e l’eventuale presenza di condizioni patologiche associate. Tuttavia non è possibile localizzare in modo preciso e tridimensionale il dente incluso in quanto l’OPT presenta considerevoli distorsioni e sovrapposizioni che ne limitano l’attendibilità13.
Tomografia Computerizzata Tradizionale (TC)
La TC viene considerata una procedura standard per ottenere immagini di strutture anatomiche prive di sovrapposizioni, con indicazioni sulle dimensioni reali delle strutture stesse14. La dose di radiazioni emessa durante una TC è di circa 35 mGy e il tempo richiesto per l’esecuzione dell’esame è di circa 15 minuti10. Considerata quindi l’elevata dose a cui si sottopone il paziente in rapporto alle metodiche radiografiche tradizionali, le tecniche tomografiche computerizzate sono indicate in pazienti di età inferiore ai 18 anni soltanto in caso di elementi inclusi o sovrannumerari, oltre che di malformazioni cranio-facciali e disturbi dell’articolazione temporo-mandibolare. Studiando le sezioni assiali fornite dalla TC di un elemento incluso è possibile15 (Figure 5b-5c):
- stabilire la posizione precisa del dente (della corona e dell’apice e inclinazione dell’asse lungo del dente);
- stabilire l’esatto rapporto tra il dente e le strutture scheletriche circostanti;
- stabilire la posizione di possibili ostacoli, come denti soprannumerari od odontomi;
- individuare complicazioni come le cisti;
- individuare riassorbimenti radicolari causati dall’inclusione.
I limiti dell’indagine sono rappresentati dal costo economico elevato e dalla somministrazione di una dose significativa di radiazioni che ne giustificano l’uso solo nei casi più gravi, per esempio ogni qual volta vi sia un dubbio sull’integrità delle strutture dentarie circostanti15.
TC Cone-Beam (CBCT)
La più moderna metodica TC utilizzata in ambito odontoiatrico è la Tomografia Computerizzata a fascio conico. Esiste un confronto aperto tra tomografia computerizzata tradizionale e quella a fascio conico basato sulla dose di radiazione prodotta e sulla qualità dell’immagine ottenuta. Diversi studi hanno dimostrato che la CBCT ha un costo biologico, in termini di radiazioni emesse, minore della TC tradizionale, sottoponendo il paziente a una dose radiante 5-10 volte inferiore16. D’altra parte il dettaglio e la qualità dell’immagine forniti dalla CBCT sono tuttora inferiori rispetto alla TC tradizionale. In ambito ortodontico, la CBCT trova la sua migliore indicazione in caso di elementi inclusi poiché permette di ottenere indicazioni precise della posizione dell’elemento interessato e delle strutture adiacenti a un minor costo biologico4,17 (Figure 15b-15c).
10e
Inclusioni dentarie
Canino superiore
La prevalenza dell’inclusione del canino superiore è dello 0,2-2,8%, è più frequente nelle femmine e l’inclusione è più spesso palatina che vestibolare (85% vs 15%). In letteratura sono emerse due teorie eziopatogenetiche dell’inclusione palatale11,18,19:
- guidance theory: l’inclusione del canino è dovuta alla perdita della guida fornita dall’incisivo laterale;
- genetic theory: l’inclusione canina è parte di un set genetico che determina una serie di anomalie dentarie.
L’inclusione vestibolare viene invece ricondotta a uno dei seguenti fattori11,18,19:
- ridotto sviluppo del mascellare superiore;
- discrepanza dento-alveolare;
- macrodonzia relativa;
- dislocamento primario del germe dentale (probabilmente in seguito a pattern genetico anormale);
- incisivi laterali anomali (comune all’inclusione palatale);
- sviluppo normale, rallentato oppure accelerato della dentatura.
Trattamento
La gestione del canino superiore incluso è
quasi sempre complessa e la scelta delle
modalità terapeutiche da adottare scaturisce
dalla valutazione di più fattori9:
- età;
- durata della terapia;
- condizioni cliniche e sistemiche;
- compliance;
- prognosi.
Le alternative terapeutiche adottabili sono qui di seguito elencate.
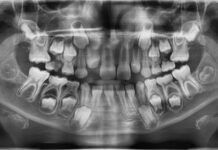
- Trattamento ortodontico precoce: recupero del dente non erotto correggendo esclusivamente l’anomalia dento-alveolare responsabile della ritenzione. Questa terapia presuppone che il dente sia ritenuto, abbia ancora potenziale eruttivo e presenti sede, posizione e inclinazione che gli consentano un regolare decorso eruttivo. Deve, inoltre, essere in prossimità della cresta alveolare e non avere anomalie morfologiche corono-radicolari. Il trattamento intercettivo rappresenta la strategia terapeutica più vantaggiosa in quanto permette spesso di evitare una terapia ortodontico-chirurgica più lunga e costosa. Ogniqualvolta, quindi, l’odontoiatra rilevi segni precoci di distopia del canino è indicata la pianificazione di una terapia ortodontica intercettiva volta alla normalizzazione del tragitto eruttivo. In letteratura le terapie maggiormente accreditate a tale scopo sono l’estrazione del canino deciduo associata o meno all’estrazione dei primi molari decidui; l’incremento di spazio in arcata sia trasversalmente che sagittalmente mediante, rispettivamente, l’espansione mascellare o l’utilizzo della trazione extraorale associati alle estrazioni dei decidui5,8,20 (Figure 4a-4c).
- Recupero chirurgico-ortodontico: consiste nell’applicazione di una trazione ortodontica sul dente incluso o ritenuto. È indispensabile che le anomalie di sede, inclinazione e posizione siano tali da consentire l’esposizione chirurgica della corona, l’applicazione di un attacco ortodontico o bracket o di un altro tipo di ancoraggio e che sia possibile, mediante l’applicazione di forze ortodontiche, l’estrusione dell’elemento interessato (Figure 5a-5f ).
- Trattamento chirurgico conservativo: risoluzione del quadro anatomopatologico responsabile della ritenzione (per esempio, rimozione di cisti od odontomi) (Figure 6a-6b).
- Trattamento chirurgico radicale: consiste nell’avulsione dell’incluso ed è indicato in presenza di denti ritenuti o inclusi che per gravi anomalie di localizzazione, inclinazione e posizione, o per alterazioni morfologiche di notevole entità, non possono essere reintegrati nella loro funzione. È inoltre indicato nei casi in cui vi siano complicanze meccaniche, flogistiche o nervose che controindicano la preservazione dell’elemento.
- Nessun trattamento: se il dente incluso non è recuperabile, è privo di complicanze cliniche o radiografiche e se la sua estrazione comporta una distruzione estesa di osso che può determinare danno iatrogeno alle strutture dento-scheletriche vicine9 (Tabella 2).
10e
Incisivo centrale superiore
Fisiologicamente gli incisivi laterali superiori erompono circa un anno dopo gli incisivi centrali adiacenti. Se si osserva, quindi, la presenza di incisivi laterali in arcata e l’assenza dell’incisivo centrale è lecito il sospetto di un disturbo di eruzione. Generalmente l’inclusione dell’incisivo centrale superiore permanente si osserva intorno ai 7-8 anni. La prevalenza è di circa lo 0,1-0,5%1. Le cause d’inclusione dell’incisivo centrale superiore possono essere di tipo ostruttivo o traumatico.
Cause ostruttive2,3,21,22:
- presenza di denti soprannumerari;
- presenza di odontomi;
- posizione ectopica della gemma dentaria: lo sviluppo della gemma in una posizione anomala senza causa apparente (per esempio, pregresso trauma misconosciuto a carico dei decidui).
Cause traumatiche:
- ostacolo dovuto a tessuto di cicatrizzazione; la perdita prematura di un incisivo deciduo in seguito a trauma o per presenza di carie profonda che ha richiesto la precoce estrazione dell’elemento può comportare alterazioni del tessuto connettivale con conseguente formazione di tessuto cicatriziale che può anche andare incontro a ossificazione (Figure 7a-7d);
- dilacerazione; consiste nella presenza di un’angolazione tra la corona e la radice23. È conseguente a traumi intrusivi del deciduo. Si distinguono dilacerazioni apicali, coronali o del terzo coronale della radice (Figure 8a-8e);
- arresto dello sviluppo radicolare; in seguito a un trauma del massiccio facciale in età prescolare si può verificare la perdita degli incisivi decidui, ma si può anche verificare la frattura di uno o di entrambi i mascellari. Il dente permanente può perdere il potenziale eruttivo mentre i denti adiacenti continuano a erompere portando con sé l’osso alveolare. Solo in uno stadio tardivo si può scoprire tale fenomeno, quando il dente colpito non erompe e l’alveolo in corrispondenza risulta meno sviluppato in altezza. In radiografia si osserva in genere che l’incisivo permanente ha una corretta inclinazione, ma è situato molto in alto nella premaxilla con un minimo sviluppo o nullo della radice in relazione allo stadio di sviluppo al momento del trauma.
Trattamento
Le opzioni di trattamento dell’inclusione dell’incisivo centrale suggerite dalla letteratura sono:
- rimozione dell’ostacolo, se presente, e valutazione periodica della normalizzazione del tragitto eruttivo (Figure 7a-7d);
- breve periodo di terapia ortodontica intercettiva per eliminare l’impattamento dell’elemento, utilizzando per esempio l’espansore rapido del palato che permette un aumento dello spazio in arcata e la successiva eruzione spontanea dell’elemento o un miglioramento della posizione dell’incluso e un più semplice intervento di disinclusione24 (Figure 9a-9f);
- riposizionamento dell’elemento incluso con trattamento ortodontico-chirurgico se non avviene la normalizzazione del suo tragitto eruttivo (Figure 10a-10h);
- estrazione dell’elemento che si presume non possa erompere né spontaneamente né con l’aiuto di terapie chirurgiche e/o ortodontiche, come per esempio nei casi di grave dilacerazione2.
Secondi premolari inferiori
La prevalenza dell’inclusione del secondo premolare inferiore è di circa lo 0,3%. Le principali cause di inclusione dei premolari inferiori sono:
- affollamento e mancanza di spazio, più frequentemente dovuta a una perdita prematura del secondo molare da latte con mesio-inclinazione e mesio-rotazione del primo molare permanente e distoinclinazione del primo molare da latte. In questi casi il secondo premolare assume un orientamento linguale e spesso rimane impattato in questa posizione;
- anomala posizione e orientamento della gemma: il premolare permanente in formazione può essere disto-inclinato e in alcuni casi mesio-inclinato e comporta la mancata perdita del secondo molare da latte per un non corretto riassorbimento delle sue radici3;
- presenza di ostacoli all’eruzione;
- anchilosi del dente deciduo.
Trattamento
Le alternative terapeutiche per i secondi premolari non erotti con adeguato spazio in arcata sono3,25:
- monitoraggio periodico clinico e radiografico del pattern eruttivo;
- estrazione del dente deciduo e monitoraggio dell’eruzione di quello permanente; questo intervento spesso permette la spontanea eruzione dell’elemento permanente. L’estrazione deve essere effettuata quando la radice dell’elemento permanente è formata per i 3/4. Se il premolare è in posizione molto apicale è consigliabile, una volta estratto l’elemento deciduo, posizionare un mantenitore di spazio (Figure 11a-11c, 12a-12b);
- recupero ortodontico/chirurgico dell’elemento (Figure 13a-13e);
- estrazione dell’elemento, se è estremamente dislocato. Se l’intervento di enucleazione comprende rischi di danneggiamento di strutture nobili è indicato il monitoraggio nel tempo.
10e
Secondi molari inferiori
La prevalenza dell’inclusione del secondo molare inferiore è dello 0,08%. Le principali cause di inclusione del secondo molare inferiore sono:
- la ridotta lunghezza dell’arcata mandibolare soprattutto quando questa è associata a un angolo goniaco ridotto, a una scarsa crescita verticale dei processi alveolari e alla presenza del terzo molare26;
- situazioni che possono in qualche modo influire sullo spostamento assiale della gemma dentale e comprendono pertanto gli spostamenti mesiali del primo molare definitivo per una perdita precoce del molare deciduo o dei secondi premolari: ciò causerebbe la migrazione della gemma del secondo molare in posizione anomala;
- discrepanza dento-alveolare; che vi sia affollamento in arcata o eccesso di spazio, è responsabile dell’inclusione dei denti destinati a erompere per ultimi;
- presenza di ostacoli all’eruzione;
- fattori iatrogeni. Alcuni Autori ritengono che una meccanica ortodontica incontrollata di distoinclinazione del primo molare possa interferire con la fisiologica eruzione del molare e generarne l’inclusione27.
Trattamento
Le possibilità terapeutiche offrono più alte garanzie di riuscita quando avvengono precocemente e in particolare quando ancora non sia completata la formazione della radice dei secondi molari e non sia avanzata la calcificazione e lo stadio di eruzione dei terzi molari28,29, nella fascia d’età tra gli 11 e i 14 anni30. Le possibilità terapeutiche comprendono:
- rimozione dell’ostacolo, se presente, e valutazione periodica della normalizzazione del tragitto eruttivo (Figure 14a-14b);
- approccio ortodontico: indicato in presenza di ritenzione o seminclusione, quando l’elemento risulti parzialmente erotto nel cavo orale, con percorso eruttivo corretto o lievemente mesioverso e morfologia corono-radicolare normale. Prevede sia il ricorso a semplici dispositivi di guida all’eruzione, sia l’ingaggio dei molari inclusi in un apparecchio ortodontico convenzionale, purché su tale corona sia applicabile un attacco ortodontico (Figure 15a-15d, 16a-16c);
- approccio ortodontico-chirurgico: indicato nei casi di ritenzione o inclusione di molari con morfologia corono-radicolare normale o lievemente alterata, inclinazione e posizione correggibili ortodonticamente e localizzazione che consenta l’esposizione chirurgica della corona;
- approccio chirurgico: è necessario nel caso di inclusioni gravi od orizzontali. Sono situazioni fortunatamente rare e la loro risoluzione prevede le seguenti opzioni:
a. riposizionamento chirurgico. Riposizionamento forzato del molare dopo averne chirurgicamente provocato la sublussazione. Produce buoni risultati ma è necessario mettere in bilancio il rischio di una necrosi pulpare e di riassorbimento delle radici e anchilosi, specie nei casi in cui il riposizionamento sia stato molto esteso,
b. estrazione del secondo molare impattato prima dell’eruzione del terzo molare adiacente (Figure 17a-17e);
- impianto del terzo molare al posto del secondo molare estratto: comporta un notevole rischio di necrosi pulpare, riassorbimento della radice e anchilosi26;
- non intervento. Tenere in considerazione però che gli elementi dentari inclusi non trattati possono andare incontro a numerose evoluzioni, non sempre prevedibili e devono essere controllati periodicamente da un punto di vista sia clinico che radiografico (Tabella 3).
10e
Primi molari
In dentizione mista precoce è possibile riscontrare la presenza di un primo molare, più frequentemente il superiore, ostacolato nell’eruzione dal quinto deciduo. Clinicamente si osserva che la cresta marginale distale del quinto deciduo è in posizione più occlusale di quella mesiale del primo molare permanente. Nei casi di gravità maggiore la cresta marginale mesiale del sesto non è visibile e in rari casi l’intera corona non è presente in arcata. Le principali cause di tale quadro sono:
- affollamento dentario;
- posizione anomala del primo molare permanente.
Trattamento
L’indicazione principale al trattamento di questa condizione è la prevenzione della carie nello spazio interprossimale tra il primo molare permanente e il quinto deciduo.
Le possibilità terapeutiche sono diverse3:
- estrazione precoce del quinto deciduo, attesa della completa eruzione del primo molare permanente, successiva riapertura dello spazio necessario per l’eruzione del secondo premolare permanente e posizionamento di un mantenitore di spazio;
- utilizzo di dispositivi ortodontici fissi o mobili che favoriscano il tipping distale del primo molare permanente e la sua conseguente eruzione (Figure 18a-18d);
- pulpectomia del quinto deciduo e riduzione del diametro mesio-distale (slicing) dello stesso per creare lo spazio necessario all’eruzione del primo molare permanente e mantenere il quinto deciduo in arcata;
- utilizzo di un elastico separatore o di un altro separatore ortodontico.
Questa metodica può essere utilizzata sono nei casi non gravi. Lo spazio creato tra il quinto deciduo e il primo molare permanente facilita l’eruzione di quest’ultimo.
Conclusioni
Il riscontro di un dente incluso - terzi molari a parte - è molto frequente nella pratica odontoiatrica. È importante, quindi, conoscere quali siano i possibili quadri clinici che lo coinvolgono,come e quando sia il momento migliore per intervenire in modo tale da evitare trattamenti complessi e, in alcuni casi, rischiosi per le strutture adiacenti. Una diagnosi precoce e un trattamento tempestivo sono spesso in grado di favorire la normalizzazione del tragitto eruttivo dell’elemento dislocato, semplificando così il trattamento ortodontico che ne consegue e riducendo i tempi, le difficoltà, i costi e gli effetti collaterali di un intervento tardivo.
Ringraziamenti
Si ringraziano i dottori
Silvia Gianmattei e Federico Ambrogi
Corrispondenza
Prof.ssa Giovanna Garattini
giovanna.garattini@unimi.it
Dott.ssa Elena Bazzini
elena.bazzini@fastwebnet.it
Bibliografia
1. Chiapasco M, et al. Manuale illustrato di chirurgia orale. Capitolo 5. Milano: Edizioni Elsevier Masson, 2007.
2. Frank C. Treatment options for impacted teeth. JADA 2000;131:623-632.
3. Becker A, et al. The orthodontic treatment of impacted teeth. Abingdon: Informa Healthcare; 2007.
4. Baccetti T, Leonardi M, Armi P. A randomized clinical study of two interceptive approaches to palatally displaced canines. Angle Orthodontist 2004;74(5):581-586.
5. Ranjit Manne, Chandra Sekhar Gandikota, Shubhaker Rao Juvvadi, Haranath Reddy Medapati Rama. Impacted canines: Etiology, diagnosis, and orthodontic management. J Pharm Bioallied Sci 2012;4(2):S234-S238.
6. Kokich VG, Mathews DP. Surgical and orthodontic management of impacted teeth. Dent Clin North Am 1995;37(2):181-204.
7. Maiorana C, Grossi GB, Farronato D. La gestione dei canini inclusi: approccio chirurgico-ortodontico. Milano: Ed. Sinergie, 2007.
8. Litsas G. A review of early displaced maxillary canines: etiology, diagnosis and interceptive treatment. The Open Dentistry Journal, 2011, 5, 39-47 39
9. Annibali S, Pippi R, Sfasciotti GL. Chirurgia orale a scopo ortodontico. Milano: Edizioni Elsevier Masson, 2007.
10. Peck S. Dental Anomaly Patterns (DAP). A new way to look at malocclusion. Guest editorial. Angle Orthod 2009;79, No 5.
11.Recek J, Sottner L. Prispevek k dedicnost retence spicaku. Cesk Stomat 1977;77:209-213.
12. Howard RD. The displaced maxillary canine positional variations associated with incisor resorption. Transaction of the British Society for the Study of Orthodontics 1970;57:149-57.
13. European Commission. European guidelines on radiation protection in dental radiology. Luxembourg, 2004:136.
14. Nessi R, Viganò L. Radiologia Odontostomatologica. Padova: Edizioni Piccin, 2004.
15. Botticelli S, Verna C, Cattaneo PM, Heidmann J, Melsen B. Two versus three dimensional imaging in subjects with unerupted maxillary canines. Eur J Orthod 2011 Aug;33(4):344-9.
16. Schmidt AD, Kokich VG. Periodontal response to early uncovering, autonomus eruption, and orthodontic alignment of palatally impacted maxillary canines. American Journal of Orthodontics and Dentofacial Orthopedics 2007;131:449-55.
17. Parkin N, Benson PE, Thind B, Shah A. Open versus closed surgical exposure of canine teeth that are displaced in the roof of the mouth (review). Cochrane Database Syst Rev. 2008 Oct 8;(4):CD006966.
18. Alessandri Bonetti G, Incerti Parenti S, De Rinaldis S, Marini I. Association between the inclination of the lateral incisors and the position of the erupting canines on panoramic radiographs. Acta Odontol Scand 2011 Jul;69(4):222-8.
19. Ericson S, Kurol J. Longitudinal study and analysis of clinical supervision of maxillary canine eruption. Community Dentistry and Oral Epidemiology 1986;14:172-6.
20. Ludlow JB, Iavanovic M, Hill C. Comparative dosimetry of dental CBCT devices and 64-slice CT for oral and maxillofacial radiology. Oral Surgery Oral Medicine Oral Pathology Oral Radiology Endodontology 2008;106:106-114.
21. Ramakrishna Y, Manjunath H, Sudhindra B, Autar KM. Multiple supernumerary teeth associated with an impacted maxillary central incisor: surgical and orthodontic management. Contemp Clin Dent 2012;3(2):219-222.
22. Pinho T, Neves M, Alves C. Impacted maxillary central incisor: surgical exposure and orthodontic treatment. American Journal of Orthodontics and Dentofacial Orthopedics 2011;140(2):256-265.
23. Pavlidis D, Daratsianos N, Jager A. Treatment of an impacted dilacerated maxillary central incisor. American Journal of Orthodontics and Dentofacial Orthopedics 2011;139(3):379-387.
24. Paoloni V, Pavoni C, Laganà G, Cozza P. Trattamento chirurgico-ortodontico degli incisivi in malposizione: protocollo terapeutico. Mondo Ortodontico 2012;37(5):167-174.
25. Murray P, Brown NL. The conservative approach to managing unerupted lower premolars- two cases report. International Journal of Paediatric Dentistry 2003;13:198-203.
26. Carroccio A, La Monaca C, Castellano M, Galluccio G. Secondi molari inclusi: aspetti eziopatogenetici, clinici, diagnostici e terapeutici. Mondo Ortodontico 2012;37(2):56-69.
27. Cho SY, Ki Y, Chu V, Chan J. Impaction of permanent mandibular second molars in ethnic Chinese schoolchildren . Journal of Canadian Dental Association 2008;74(6):521-525.
28. Johnson J, Quirk P. Surgical repositioning of impacted mandibular second molar teeth. American Journal of Orthodontics and Dentofacial Orthopedics 1987;91:242-251.
29. Pogrel MA. The surgical uprighting of mandibular second molars. American Journal of Orthodontics and Dentofacial Orthopedics 1995;108:180-3.
30. Shapira Y, Borrell G. Uprighting mesially impacted mandibular permanent second molars. Angle Orthodontist 1998;2:173-178.