Le estrazioni dentarie determinano modifiche ossee orizzontali e verticali che possono limitare il posizionamento di un impianto nella posizione 3D ideale, mettendo a rischio i risultati estetici futuri. Il caso clinico presentato illustra l’importanza della preservazione della cresta prima del posizionamento dell’impianto, soprattutto in caso di aspettative estetiche elevate.
Francisco Correia1, António Adriano Sousa2, Ricardo Faria Almeida1
1Department of Oral Surgery and Periodontology, School of Dental Medicine, University of Porto, Portugal
2Private practice, Porto, Portugal
Il concetto di osteointegrazione descritto per la prima volta da Branemark nel 19691 ha innescato una rivoluzione nella riabilitazione orale. Da allora l’implantologia ha affrontato molti cambiamenti per offrire l’opzione di trattamento migliore ai pazienti.
Oggigiorno, a fronte delle aspettative estetiche sempre più elevate, la riabilitazione implantare, soprattutto quella del settore anteriore superiore (la zona estetica), è una procedura estremamente complessa.
Il clinico che decide di inserire un impianto nella zona estetica deve rispettare diversi parametri.
- adottare un design del lembo conservativo;
- valutare l’osso e i tessuti molli esistenti;
- pianificare correttamente il momento dell’impianto;
- visualizzare la posizione tridimensionale dell’impianto
- tenere conto del periodo di guarigione prima di caricare l’impianto;
- tenere conto dei fattori determinanti del profilo di emergenza;
- selezionare un abutment e un design del restauro definitivo adeguati.
Il momento di posizionamento dell’impianto è stato ampiamente discusso nella comunità odontoiatrica al fine di definire i vantaggi e gli svantaggi dei diversi protocolli ed è stato descritto in letteratura con vari termini3. In occasione della III ITI Consensus Conference del 20034 è stato proposto un sistema di classificazione basato sugli esiti clinici del processo di guarigione, con una leggera modifica nel 20085:
- Tipo 1 - Posizionamento immediato in un alveolo post-estrattivo senza guarigione dell’osso e dei tessuti molli;
- Tipo 2 - Posizionamento precoce con guarigione dei tessuti molli, ma senza significativa guarigione dell’osso (in media da 4 a 8 settimane di guarigione);
- Tipo 3 - Posizionamento precoce con guarigione parziale dell’osso (in media da 12 a 16 settimane di guarigione);
- Tipo 4 - Posizionamento tardivo, alveolo completamente guarito (oltre 6 mesi di guarigione).
I vantaggi riferiti del posizionamento immediato dell’impianto includono la riduzione del numero di interventi chirurgici e del tempo di trattamento richiesto6,7, oltre alla possibilità di ottenere un’estetica ottimale dei tessuti molli, se la procedura viene eseguita con l’indicazione corretta8. Tuttavia sono stati riferiti anche degli svantaggi: la morfologia del sito può complicare il posizionamento 3D e l’ancoraggio ottimali, il biotipo tissutale sottile può compromettere il risultato ottico, la mancanza potenziale di mucosa cheratinizzata per l’adattamento del lembo può richiedere procedure chirurgiche aggiuntive e questa procedura è sensibile alla tecnica9.
Il tasso di sopravvivenza degli impianti a posizionamento immediato (tipo 1) è stato riferito in numerosi studi come simile a quello degli impianti inseriti nella cresta alveolare guarita (tipo 4)9. Altro aspetto da tenere in considerazione è il momento del carico degli impianti. Una classificazione dei protocolli di carico definiti dall’ITI in occasione della quarta Consensus Conference10 distingue i protocolli di carico in base a tre diversi momenti:
- il carico degli impianti dentali è definito convenzionale quando avviene oltre 2 mesi dopo il posizionamento dell’impianto;
- il carico degli impianti dentali è definito precoce quando avviene da 1 settimana a 2 mesi dopo il posizionamento dell’impianto;
- il carico degli impianti dentali è definito immediato quando avviene meno di 1 settimana dopo il posizionamento dell’impianto.
I benefici del carico immediato per il paziente includono il ripristino immediato della funzione, la riduzione del disagio post-operatorio causato dalla protesi provvisoria mobile e la riduzione della durata complessiva del trattamento10. È disponibile un livello elevato di evidenze comparative che supportano l’uso di corone su singoli impianti a carico immediato e convenzionale in termini di sopravvivenza dell’impianto e stabilità del livello di osso marginale. Sono limitati invece i dati che confrontano il carico immediato e convenzionale in termini di stabilità dell’altezza della papilla e del margine della mucosa vestibolare. Per le regioni anteriore e premolare, il carico immediato e precoce di corone su singoli impianti sono procedure predicibili in termini di sopravvivenza dell’impianto e stabilità dell’osso marginale. Tuttavia, i dati relativi agli aspetti dei tessuti molli non sono sufficientemente conclusivi per poter raccomandare come procedura di routine l’uso di corone su singoli impianti a carico immediato o precoce in siti esteticamente impegnativi. Il carico immediato in tali siti deve essere utilizzato con cautela e da clinici esperti10.
Descrizione del caso
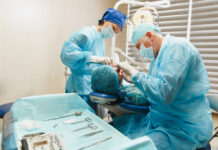
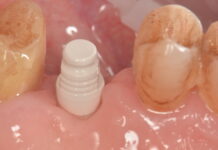
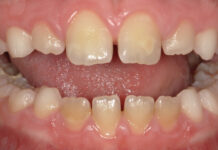
Il seguente caso clinico (Figure 1-19) illustra l’importanza della preservazione della cresta prima del posizionamento dell’impianto, soprattutto in caso di aspettative estetiche elevate. Paziente di 18 anni, non fumatrice e senza patologie sistemiche. All’età di otto anni aveva subito un trauma dentale al dente 21 ed era stata sottoposta a trattamento endodontico non chirurgico. A distanza di sette anni era comparsa una lesione periapicale e a causa del perno era stato eseguito un trattamento endodontico chirurgico con un’otturazione retrograda con MTA. A causa della persistenza della lesione con fistolizzazione recidivante è stata pianificata l’estrazione del dente 21 con contestuale tecnica di preservazione della cresta mediante xenoinnesto (Bio-Oss®, Geistlich) e membrana di collagene (Bio-Gide®, Geistlich) per ricostruire l’architettura ossea andata persa a causa dell’infezione recidivante. A causa della fistola in corrispondenza dell’apice dentale e per eseguire una rigenerazione ossea nella sezione coronale del dente, è stato necessario aprire un lembo con due incisioni di rilascio. Il lembo è stato suturato con nylon 4.0 (Supramid®). Sono stati prescritti un antibiotico (amoxicillina e acido clavulanico 875+125 mg ogni 12 ore per 8 giorni), un analgesico, (clonixina 300 mg al bisogno), un antinfiammatorio (ibuprofene 600 mg ogni 12 ore per 5 giorni) e clorexidina allo 0,12% 3 volte al giorno per 10 giorni. Dopo una settimana sono stati tolti i punti. Dopo un periodo di guarigione di nove mesi privo di eventi, è stata eseguita una TC che ha fornito un’immagine compatibile con la rigenerazione ossea. È stato quindi pianificato il posizionamento dell’impianto. Con una lama da 15c (B-Braun®) è stato inciso un piccolo lembo sulla cresta edentula, e un impianto Straumann® Bone Level RC con piattaforma 4.1 e lunghezza di 12 mm è stato inserito nella posizione 3D ideale rispetto al piano protesico secondo la sequenza di fresatura consigliata da Straumann®. Il lembo è stato suturato con 6.0 PGA (Safil®) e i punti sono stati rimossi senza complicanze dopo una settimana. La seconda fase chirurgica è iniziata dopo 2 mesi con valori ISQ di 77-81 misurati con un Osstell® e la realizzazione di una corona provvisoria nello stesso giorno. La corona provvisoria è stata modificata tre volte per modellare il profilo di emergenza nel corso di tre mesi. Quattro mesi più tardi è stata applicata una corona in metallo-ceramica che replicava il profilo di emergenza.
La paziente è stata convocata a intervalli di sei mesi per eseguire la profilassi professionale che, in associazione a tutte le procedure chirurgiche e protesiche, ha consentito di mantenere la stabilità dei tessuti duri e molli, come confermato in occasione del follow-up a 5 anni.
Discussione
Oggi il paziente considera il risultato estetico nella zona anteriore un fattore essenziale, in grado di influenzare anche la propria autostima11. L’aspetto dei tessuti molli perimplantari deve essere armonizzato con i tessuti molli attorno ai denti adiacenti e la corona implantare deve integrarsi nella dentatura adiacente11. Attualmente il gold standard consiste nel trattamento endodontico chirurgico mirato principalmente a prevenire la dispersione batterica dal sistema del canale radicolare ai tessuti periradicolari mediante resezione apicale e riempimento apicale con MTA12. Questa opzione è conforme alle seguenti indicazioni per la chirurgia apicale della European Society of Endodontology13:
- reperti radiologici di parodontite apicale e/o sintomi associati a un canale ostruito (ostruzione risultata non eliminabile, spostamento impossibile o rischio di danno troppo elevato);
- patologia persistente o emergente in seguito a un trattamento del canale radicolare qualora il ri-trattamento del canale radicolare risulti inappropriato.
Da un punto di vista clinico, data l’integrità dei denti adiacenti e la giovane età della paziente, la riabilitazione orale è stata eseguita con impianti osteointegrati che sono una terapia predicibile con tassi di successo elevati, compresi tra 95 e 98%14,15.
Il raggiungimento del successo estetico sembra dipendere da una posizione tridimensionale ideale dell’impianto e dal mantenimento di un osso vestibolare adeguato al di sopra della superficie vestibolare dell’impianto16,17.
La posizione 3D ideale dell’impianto influenza la relazione tridimensionale osso-impianto e si ripercuote sull’estetica come descritto da Grunder et al16; è indispensabile ottenere una situazione armonica dei tessuti molli stabile nel tempo. L’estrazione di un elemento dentario determina alterazioni ossee nella dimensione verticale e orizzontale che possono limitare l’inserimento di un impianto nella posizione 3D ideale, compromettendo il risultato estetico. Dopo un periodo di guarigione di 6-8 settimane successivo all’estrazione, si verifica una riduzione significativa delle dimensioni dei tessuti duri e molli della cresta, in particolare dell’aspetto medio-vestibolare più coronale18. Sei mesi dopo l’estrazione dentaria, il volume osseo si riduce del 29-63% orizzontalmente e dell’11-22% verticalmente19.
Come regola generale, gli impianti endossei devono essere posizionati nell’involucro alveolare (alveolar envelope) al momento dell’inserimento20. Dal momento che i deficit ossei più comuni sono quelli orizzontali (deiscenze e fenestrazioni), al fine di mantenere o aumentare il profilo dell’osso alveolare esistente, sono state sviluppate tecniche di preservazione della cresta21. Un altro aspetto estremamente importante, indipendentemente dal tipo e dalla tecnica di rigenerazione, è la morfologia dei tessuti molli. Per ottenere un risultato estetico ottimale è indispensabile che i tessuti molli disponibili coprano l’area dell’aumento osseo; a questo scopo è possibile forzare se necessario l’aumento di volume dei tessuti molli nelle aree di maggiore valenza estetica. Nella revisione sistematica di Milinkovic e Cordaro17 è stato riferito che la rigenerazione ossea associata a innesto osseo e a membrana in due fasi consente di ottenere un guadagno medio di 3,31 mm con un tasso di complicanze dell’11,9% relative all’esposizione della membrana. I tassi di sopravvivenza sono compresi nell’intervallo (da 84,7% a 100%) descritto da Chiapasco et al.22. Nella loro revisione sistematica viene presentato un tasso di sopravvivenza medio degli impianti del 95,7%, indipendentemente dal tipo di membrana o di materiali di innesto utilizzati.
Il profilo di emergenza deve essere modellato usando una corona provvisoria, confermando la stabilità dei tessuti prima di realizzare la corona definitiva23. Un’altra opinione24 riferisce che il posizionamento immediato degli impianti con applicazione immediata dei provvisori nella zona estetica determina un risultato ottimale del trattamento a breve termine rispetto alla sopravvivenza degli impianti e alle variazioni minime delle dimensioni dei tessuti duri e molli perimplantari. L’uso di provvisori consente al laboratorio odontotecnico di essere più predicibile nella creazione dei profili di emergenza, dei punti di contatto e degli spigoli del restauro definitivo, perché questi parametri sono già stati affrontati durante la fase di applicazione dei provvisori.
I controlli di mantenimento devono essere adattati ai fattori di rischio del paziente, come descritto nello studio retrospettivo di Gianserra et al.25, la frequenza ideale dei controlli per pazienti con anamnesi di malattia parodontale è trimestrale, per tutti gli altri pazienti è semestrale.
Conclusioni
Prima dell’estrazione dentaria è necessario eseguire un piano di trattamento accurato, incentrato sui fattori di rischio del paziente, con particolare attenzione alla zona estetica. Nel caso clinico presentato, la tecnica di preservazione della cresta eseguita prima della chirurgia implantare ha consentito di ricostruire l’arcata ossea e di inserire l’impianto nella posizione 3D ideale durante una seconda fase chirurgica. La fase di applicazione dei provvisori è importante per ottenere un miglior profilo di emergenza, modellare i tessuti molli e trasferire queste informazioni al laboratorio. Questo processo è stato determinante per mantenere la stabilità dei tessuti duri e molli osservata in occasione del follow-up a 5 anni.
Corrispondenza
franciscodcorreia@gmail.com
Ridge preservation technique and rehabilitation with implant at aesthetic zone. Case report
Summary
The rehabilitation of the upper anterior sector –the aesthetic zone- is challenging due to the raise of patients’ expectations.
The following clinical case illustrates the importance of the ridged preservation’ use prior to the implant placement, especially in the case of height esthetic expectations.
Description of the case. Female patient, 18 years old, non-smoker, with no systemic pathologies, presented an apical lesion in tooth 21, previously subjected to non-surgical, and surgical, endodontic treatment retrograde obturation with MTA. Due to the persistence of the lesion with recurring fistulization, the extraction, followed by ridge preservation techniques was performed, in order to rebuild the bone architecture. After a healing period of nine months, an implant was placed in the ideal 3D position.
The second surgical phase took place after 2 months and was placed the provisional crown in order to model the emergence profile of the final crown. After five years, hard and soft tissue stability was observed.
Discussion. Tooth extractions lead to horizontal and vertical
bone changes that may restrict the placement of an implant in ideal 3D position, jeopardizing future aesthetics results. Six months after a tooth extraction, bone volume decreases 29-63%, horizontally, and 11-22%, vertically. In order to maintain or increase the profile of the existing crest, ridge preservation techniques were developed. The emergence profile must be modeled using a temporary crown, proving the stability of the tissues prior to execution of the final crown.
Conclusion. The ridge preservation technique previous to the implant surgery allows, in most of the cases, the placement on the ideal 3D position. After 5 years hard and soft tissue stability was observed hard and soft tissues.
- Branemark PI, Adell R, Breine U, et al. Intra-osseous anchorage of dental prostheses. I. Experimental studies. Scand J Plast Reconstr Surg 1969;3(2):81-100.
- Al-Sabbagh M. Implants in the esthetic zone. Dent Clin North Am 2006;50(3):391-407, vi.
- Chen ST, Buser D. Clinical and esthetic outcomes of implants placed in postextraction sites. The International journal of oral & maxillofacial implants 2009;24 Suppl:186-217.
- Hämmerle C, Chen S, Wilson TJ. Consensus Statements and recommended clinical procedures regarding the placement of implants in extraction sockets. Int J Oral Maxillofac Implants 2004;19:26-8.
- Chen S, Beagle J, Jensen S, et al. Consensus Statements and Recommended Clinical Procedures Regarding Surgical Techniques. Int J Oral Maxillofac Implants 2009;24:272-8.
- Lazzara RJ. Immediate implant placement into extraction sites: surgical and restorative advantages. The International journal of periodontics & restorative dentistry 1989;9(5):332-43.
- Parel SM, Triplett RG. Immediate fixture placement: a treatment planning alternative. The International journal of oral & maxillofacial implants 1990;5(4):337-45.
- Chen ST, Wilson TG, Jr., Hammerle CH. Immediate or early placement of implants following tooth extraction: review of biologic basis, clinical procedures, and outcomes. Int J Oral Maxillofac Implants 2004;19 Suppl:12-25.
- Hammerle CH, Chen ST, Wilson TG, Jr. Consensus statements and recommended clinical procedures regarding the placement of implants in extraction sockets. The International journal of oral & maxillofacial implants 2004;19 Suppl:26-8.
- Weber HP, Morton D, Gallucci GO, et al. Consensus statements and recommended clinical procedures regarding loading protocols. The International journal of oral & maxillofacial implants 2009;24 Suppl:180-3.
- Teughels W, Merheb J, Quirynen M. Critical horizontal dimensions of interproximal and buccal bone around implants for optimal aesthetic outcomes: a systematic review. Clin Oral Implants Res 2009;20 Suppl 4:134-45.
- von Arx T. Apical surgery: a review of current techniques and outcome. Saudi Dent J. 2011;23(1):9-15.
- Quality guidelines for endodontic treatment: consensus report of the European Society of Endodontology. International Endodontic Journal 2006;39(12):921-30.
- Blanes RJ, Bernard JP, Blanes ZM, Belser UC. A 10-year prospective study of ITI dental implants placed in the posterior region. I: Clinical and radiographic results. Clin Oral Implants Res 2007;18(6):699-706.
- Belser UC, Buser D, Hess D, Schmid B, Bernard JP, Lang NP. Aesthetic implant restorations in partially edentulous patients–a critical appraisal. Periodontol 2000 1998;17:132-50.
- Grunder U, Gracis S, Capelli M. Influence of the 3-D bone-to-implant relationship on esthetics. Int J Periodontics Restorative Dent 2005;25(2):113-9.
- Milinkovic I, Cordaro L. Are there specific indications for the different alveolar bone augmentation procedures for implant placement? A systematic review. Int J Oral Maxillofac Surg 2014;43(5):606-25.
- Farmer M, Darby I. Ridge dimensional changes following single-tooth extraction in the aesthetic zone. Clin Oral Implants Res 2014;25(2):272-7.
- Tan WL, Wong TL, Wong MC, Lang NP. A systematic review of post-extractional alveolar hard and soft tissue dimensional changes in humans. Clin Oral Implants Res. 2012;23 Suppl 5:1-21.
- Qahash M, Susin C, Polimeni G, Hall J, Wikesjo UM. Bone healing dynamics at buccal peri-implant sites. Clin Oral Implants Res 2008;19(2):166-72.
- Hammerle CH, Araujo MG, Simion M. Osteology Consensus G. Evidence-based knowledge on the biology and treatment of extraction sockets. Clin Oral Implants Res 2012;23 Suppl 5:80-2.
- Chiapasco M, Zaniboni M. Clinical outcomes of GBR procedures to correct peri-implant dehiscences and fenestrations: a systematic review. Clin Oral Implants Res 2009;20 Suppl 4:113-23.
- Shor A, Schuler R, Goto Y. Indirect implant-supported fixed provisional restoration in the esthetic zone: fabrication technique and treatment workflow. Journal of esthetic and restorative dentistry : official publication of the American Academy of Esthetic Dentistry [et al]. 2008;20(2):82-95; discussion 6-7.
- Slagter KW, den Hartog L, Bakker NA, et al. Immediate placement of dental implants in the esthetic zone: a systematic review and pooled analysis. Journal of periodontology 2014.
- Gianserra R, Cavalcanti R, Oreglia F, et al. Outcome of dental implants in patients with and without a history of periodontitis: a 5-year pragmatic multicentre retrospective cohort study of 1727 patients. Eur J Oral Implantol 2010;3(4):307-14.