Riassunto
Nei pazienti affetti da parodontite avanzata ci si trova spesso, alla fine della terapia parodontale, nella necessità di riabilitare dei settori edentuli più o meno estesi. L’implantologia permette in un buon numero di casi di ottenere un risultato funzionale ed estetico soddisfacente. Tuttavia, il numero di complicazioni biologiche nel lungo termine non deve essere sottovalutato. Scopo di questa monografia è quello di discutere le indicazioni terapeutiche nel paziente parodontale con particolare riguardo ai benefici e ai rischi a lungo termine dell’implantologia.
Parole chiave: parodontite, impianti dentali, prognosi, piano terapeutico, successo implantare, sopravvivenza implantare
Summary
Some patients treated for advanced periodontal disease need the prosthetic rehabilitation of more or less large edentulous spaces. In a certain number of cases, implantology offers the better solution from the esthetic and functional point of view. However, the risk of biological complications should not be underestimated. Aim of the present article is to discuss the indications of implant therapy in the periodontal patient with regard to its benefits and risks on the long term period.
Key words: periodontitis, dental implants, prognosis, treatment plan, implant success, implant survival
L’avvento degli impianti osteointegrati ha rappresentato un passo estremamente innovativo della moderna odontoiatria e ha permesso di proporre e realizzare ricostruzioni protesiche fisse anche in pazienti altrimenti destinati a protesi rimovibili1. Il concomitante sviluppo di tecniche di ricostruzione e/o rigenerazione ossea, risolvendo la problematica legata al volume osseo disponibile per un corretto posizionamento implantare, ha inoltre limitato a un numero esiguo i casi dove l’implantologia non può essere effettuata. Questo ha portato a considerare gli impianti come una soluzione “definitiva” e di prima scelta sia da parte dei pazienti che di molti clinici. Con il passare degli anni, tuttavia, il numero di complicanze tecniche, ma soprattutto biologiche, è cresciuto in modo importante, rendendo necessaria una rivalutazione del ruolo degli impianti osteointegrati nella formulazione del piano di trattamento2,3. Questo è vero in particolar modo per quei pazienti che presentano una condizione parodontale compromessa, dove spesso il clinico si trova ad affrontare questioni che potremmo definire “spinose”:
- ha senso investire tempo e denaro per salvare elementi dentali parodontalmente compromessi o conviene optare per una soluzione implantare?
- in caso di lacune dentali da riabilitare, meglio una soluzione protesica su impianti o su denti naturali?
Inoltre i pazienti, che giustamente si sentono sempre più parte attiva del trattamento soprattutto nella fase iniziale in cui viene formulato il piano di cura, pongono spesso il quesito: “quanto costa e quanto dura un impianto?”. La risposta non è né scontata né semplice. Scopo di questa monografia è quello di fornire al clinico una risposta, per quanto possibile, a questi quesiti cercando di conciliare l’evidenza scientifica con l’esperienza clinica.
Successo e sopravvivenza degli impianti inseriti in pazienti parodontopatici
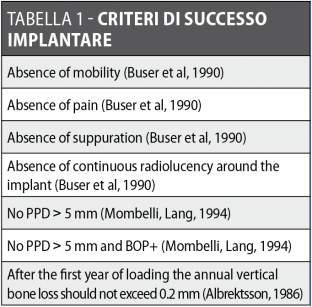
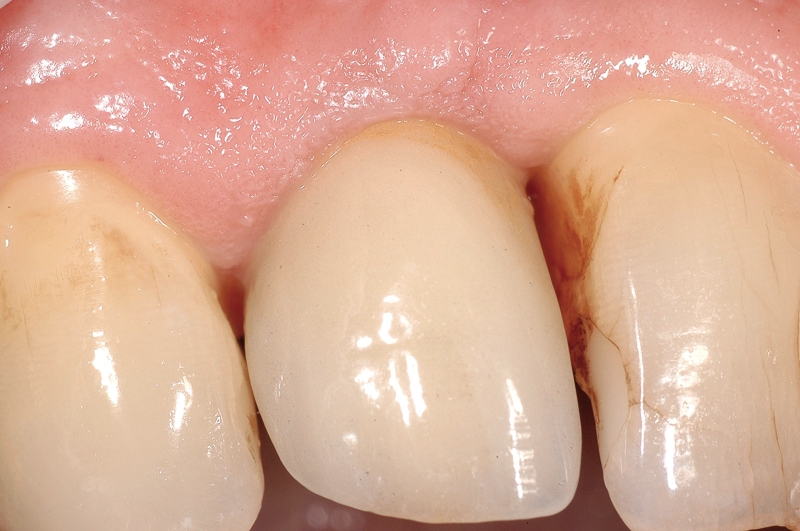
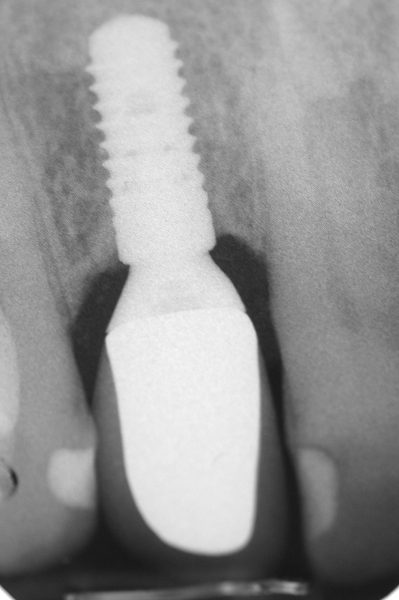
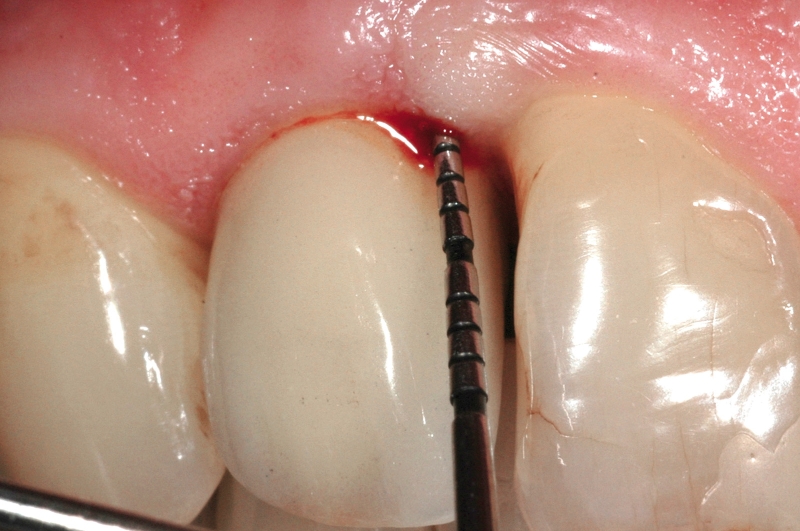
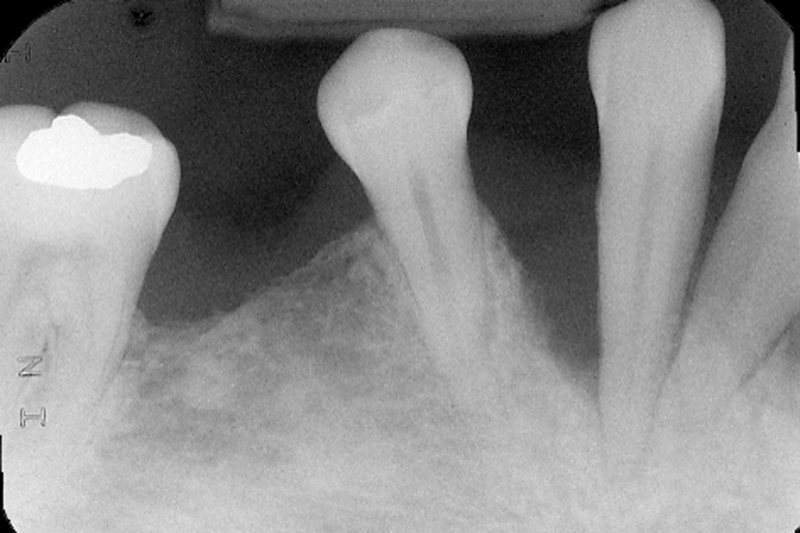
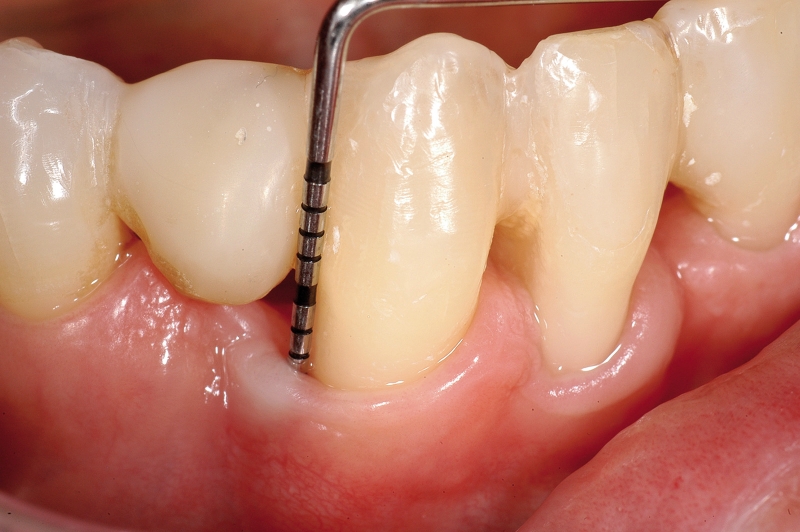
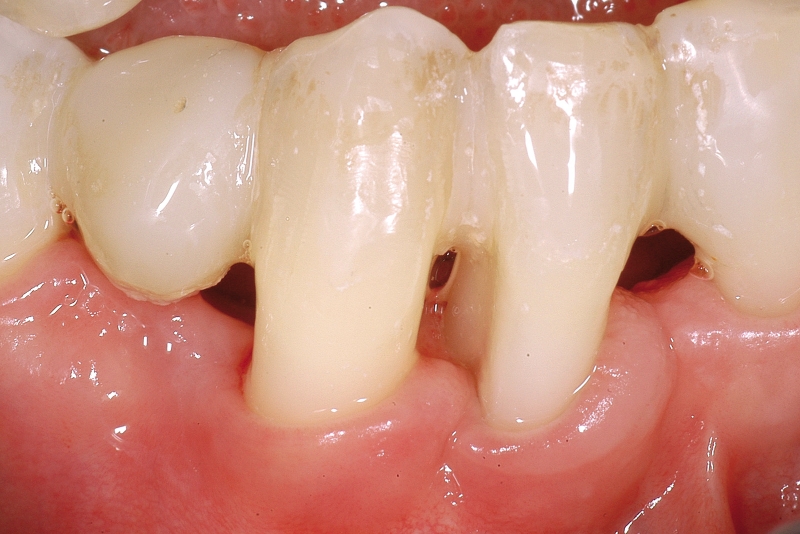
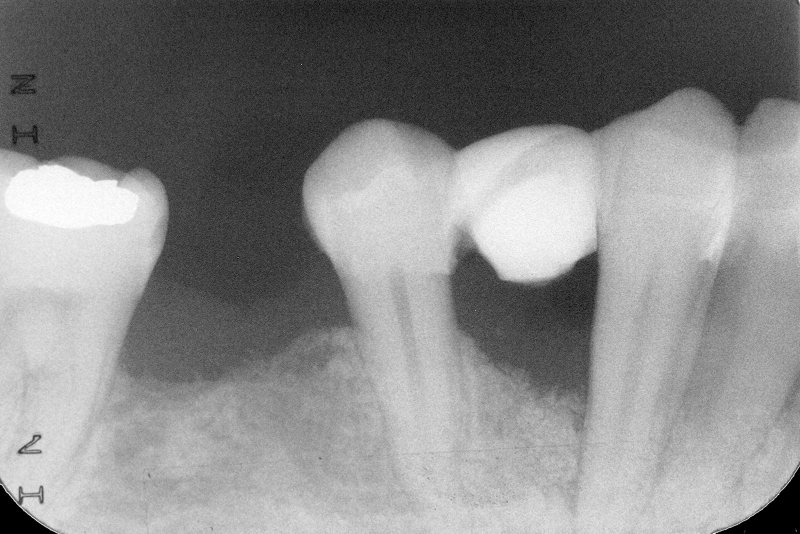
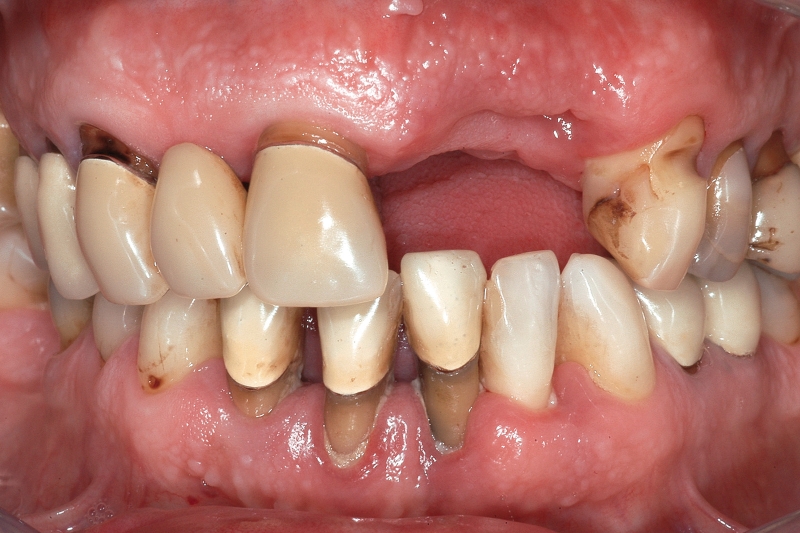
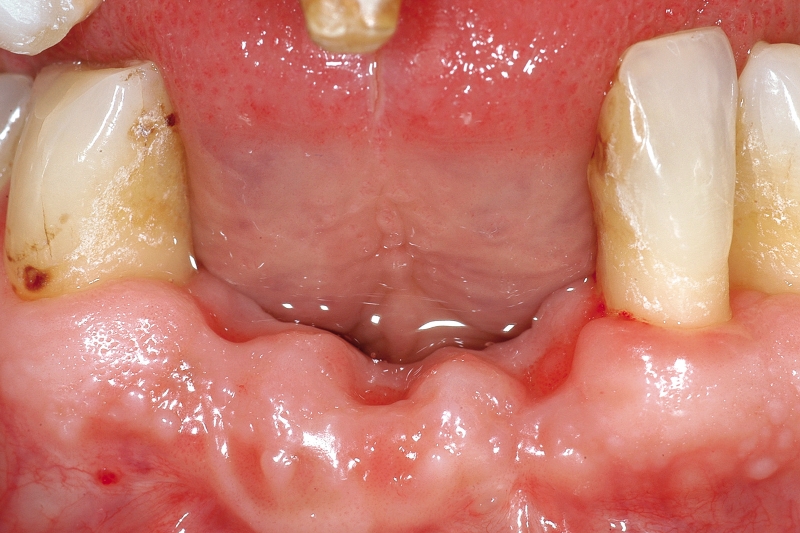
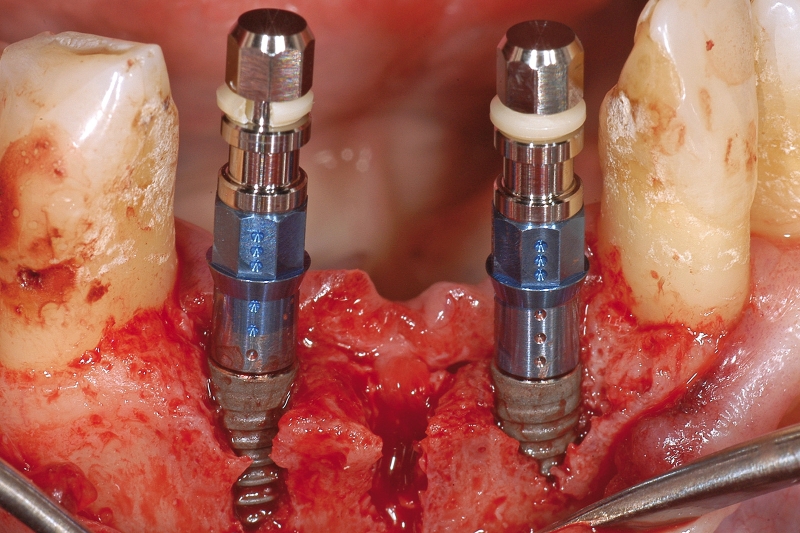
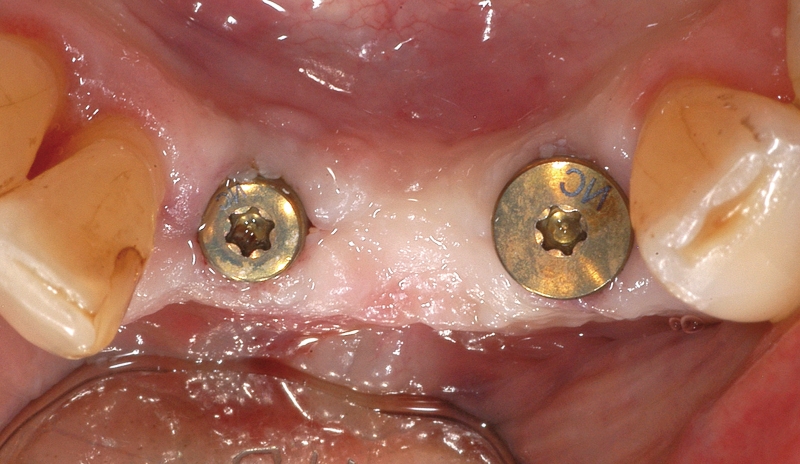
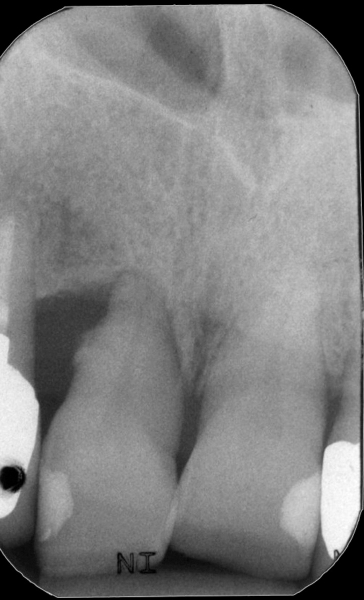
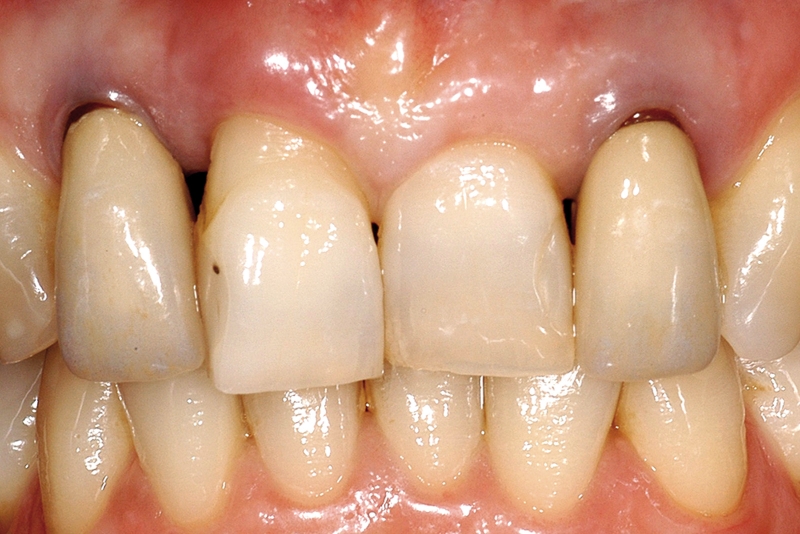
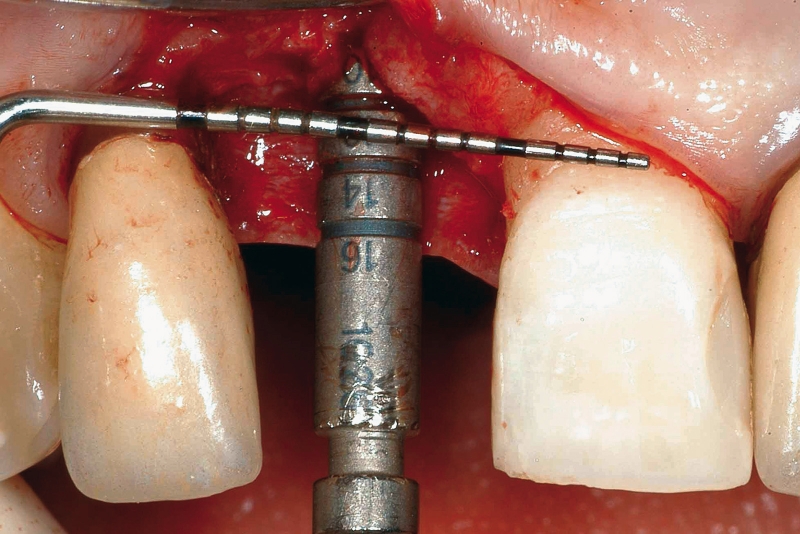
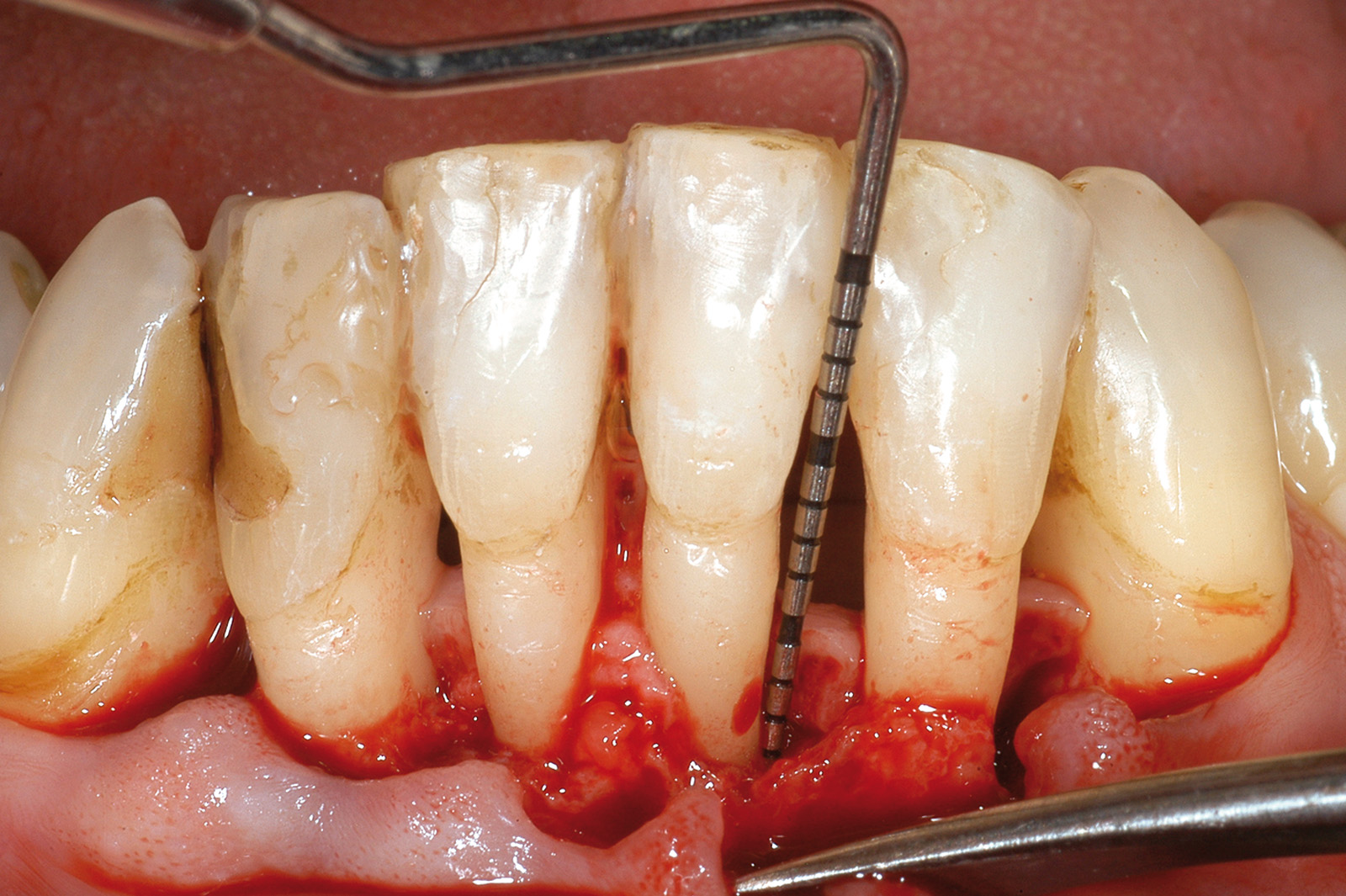
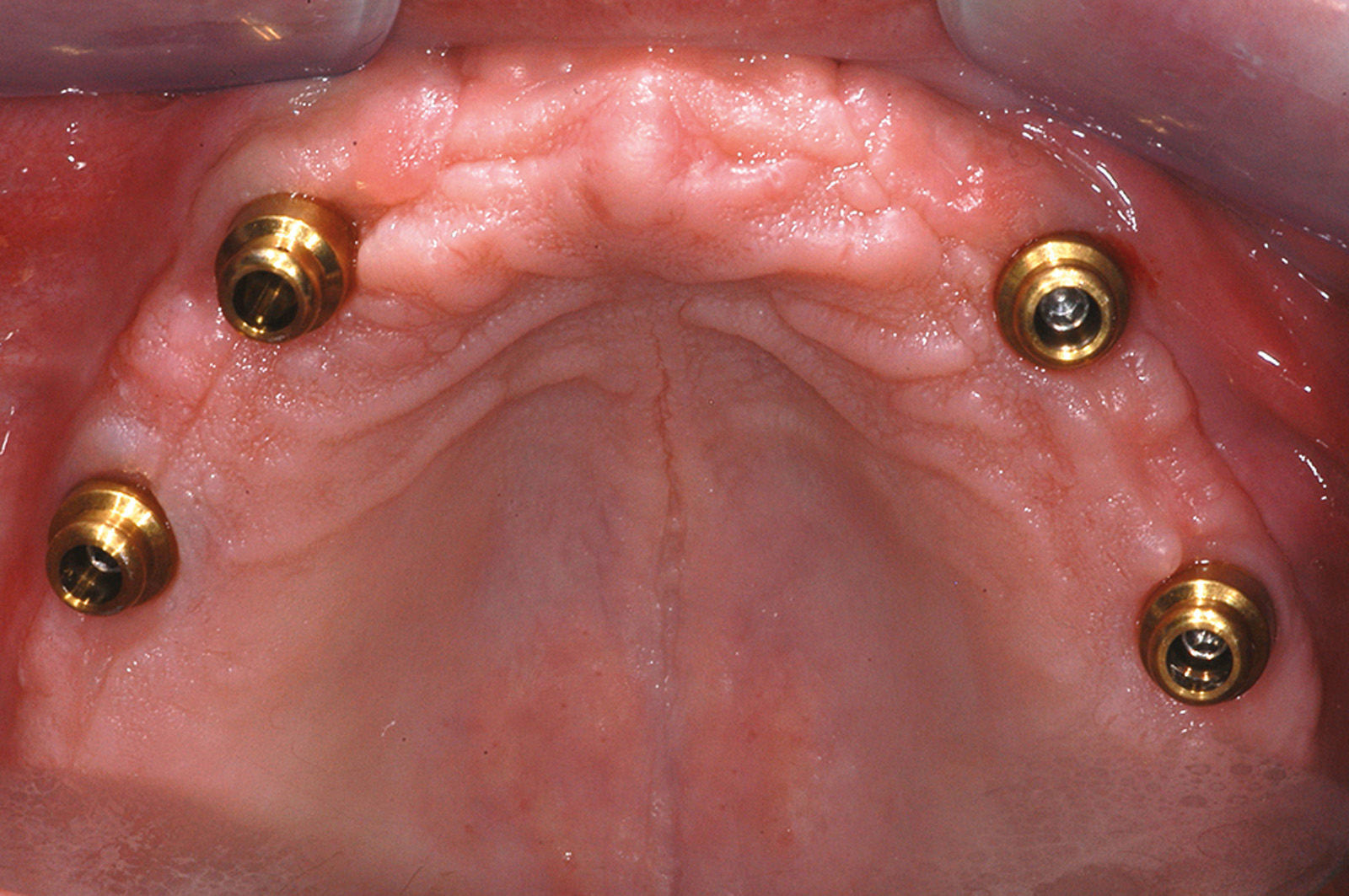
Numerosi studi clinici hanno dimostrato che gli impianti osteointegrati hanno una elevata predicibilità a lungo termine. Per parlare di elevata predicibilità bisogna però chiarire due concetti fondamentali che sono il successo e la sopravvivenza implantare (Figure 1a-1e). Per sopravvivenza si intende la presenza nel cavo orale di un impianto osteointegrato privo di sintomatologia4. I parametri per definire, invece, il successo implantare - descritti nell’VIII Workshop della European Federation of Periodontology4 - sono (Tabella1):
- assenza di mobilità;
- assenza di sintomatologia;
- assenza di suppurazione;
- assenza di radiotrasparenza peri-implantare;
- PD ≤ 5 mm;
- perdita ossea radiografica ≤ 0.2 mm/anno.
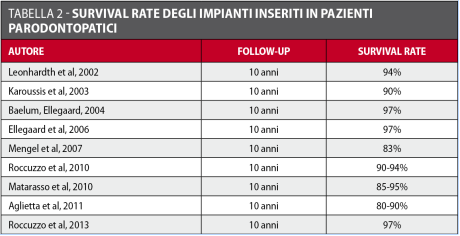
I primi studi sull’efficacia a lungo termine degli impianti dentali riportavano come “outcome” primaria la sopravvivenza implantare. In genere, la sopravvivenza implantare riportata nei pazienti con pregressa storia di malattia parodontale è più bassa rispetto a quella nei pazienti parodontalmente sani. In ogni caso, diversi lavori hanno dimostrato un continuo miglioramento, arrivando a risultati eccellenti (>95% a 10-15 anni) e rinforzando la fiducia dei clinici nell’efficacia della terapia implantare. Considerando invece non la sopravvivenza ma il successo della terapia implantare, gli studi pubblicati nell’ultimo decennio hanno mostrato un quadro ben diverso da quello che vedeva l’Implantologia come una terapia affidabile “per tutti e per sempre”. In particolare, nonostante i dati su di un’alta sopravvivenza implantare siano stati confermati, molti lavori hanno dimostrato come i casi di peri-implantite siano un fenomeno tutt’altro che raro. Soprattutto alcune categorie di soggetti, come per esempio i fumatori e i pazienti con un quadro parodontale compromesso o una pregressa storia di parodontite, riportano nel corso degli anni un numero importante di complicanze biologiche. Alla luce dei numerosi studi condotti sugli impianti inseriti nei pazienti parodontopatici, la percentuale di sopravvivenza implantare a 10 anni si aggira intorno al 90-95% (Tabella 2). Karoussis et al.5 hanno dimostrato per primi come, sebbene la percentuale di sopravvivenza degli impianti inseriti in pazienti parodontopatici sia elevata, esista una notevole differenza tra pazienti parodontalmente sani e soggetti con pregressa malattia parodontale per quanto riguarda la percentuale di successo. Secondo questo lavoro, la percentuale di sopravvivenza degli impianti dopo 10 anni di follow-up è, rispettivamente, del 96,5% e del 90,5% per i pazienti parodontalmente sani e per i pazienti con pregressa malattia parodontale.
Il 79,1% degli impianti inseriti in pazienti parodontalmente sani non ha riportato complicazioni biologiche. Il dato corrispettivo nei pazienti con pregressa malattia parodontale era del 52,4%. È importante notare come, in questo lavoro, la differenza tra i due gruppi in relazione alla sopravvivenza implantare nei primi 7 anni di follow-up era praticamente inesistente. Questo perché il processo patologico caratterizzato dalla perdita ossea peri-implantare richiede tempo prima di provocare la completa perdita di osseointegrazione e dunque la perdita dell’impianto. Al contrario, la presenza di complicanze biologiche è un fenomeno che può manifestarsi fin dai primi anni di follow-up. Per questo studi che valutano la sopravvivenza implantare con un follow-up inferiore ai 10 anni sono da considerarsi poco indicativi sulla reale efficacia della terapia implantare. Recentemente, Roccuzzo e coll. hanno riportato i dati a 10 anni relativi alla terapia parodontale in pazienti con differenti situazioni parodontali e trattati con impianti a vite solida e superficie ruvida6,7 o micro-ruvida8.
I pazienti parodontalmente sani, definiti come coloro che non presentavano una compromissione parodontale in atto o pregressa, hanno riportato nel corso degli anni pochi problemi. Infatti, nessun impianto è stato perso e solo il 18% di questi soggetti ha avuto bisogno, nel corso del follow-up, di una terapia antibiotica e/o chirurgica per il trattamento di una complicanza peri-implantare. Anche i pazienti con pregressa storia di malattia parodontale hanno riportato un’alta sopravvivenza implantare (90-97% a 10 anni). Tuttavia, il numero di interventi (terapia antibiotica e/o chirurgica) effettuati nel corso degli anni per trattare delle complicanze a livello del tessuto di supporto implantare è stato elevato, arrivando quasi al 70% dei casi nei pazienti precedentemente trattati per parodontite avanzata. Questi risultati sono stati confermati da diversi altri lavori, e le più recenti linee guida internazionali invitano a considerare i pazienti con una pregressa storia di malattia parodontale maggiormente a rischio in caso di terapia implantare9. Va tenuto in considerazione che in tutti i lavori scientifici sull’argomento i soggetti definiti parodontali non presentavano, al momento della chirurgia implantare, una parodontite in atto, ma avevano già ricevuto un’adeguata terapia parodontale. L’inserzione di impianti in pazienti parodontopatici non trattati non solo comporta un elevato rischio per il fallimento della terapia, ma rappresenta una grave “malpractice”.
Perdita ossea intorno agli impianti inseriti in pazienti sani e in soggetti parodontopatici
Oltre a considerare le percentuali di successo e sopravvivenza, è anche interessante valutare la perdita ossea attorno agli impianti inseriti in pazienti parodontalmente compromessi. Una serie di studi10-12 ha dimostrato che gli impianti inseriti in pazienti parodontopatici hanno una perdita ossea radiografica maggiore se paragonati a quella registrata attorno agli impianti in pazienti parodontalmente sani dopo 10 anni di follow-up. Inoltre, la concomitanza di una pregressa malattia parodontale e del fumo di sigaretta aumentava in modo importante il riassorbimento osseo marginale a livello implantare, causando un notevole aumento del numero di siti dove, a 10 anni, si evidenziava una perdita ossea ≥ 3mm. È molto importante notare come la perdita ossea marginale attorno agli impianti dopo 10 anni di follow-up fosse sempre di molto superiore rispetto agli elementi dentari adiacenti, dimostrando che il mantenimento degli impianti dentali sia meno predicibile rispetto a quello dei denti naturali, soprattutto nei pazienti parodontali.
Mantenere o sostituire mediante impianti?
Quotidianamente ci si trova di fronte alla scelta se trattare un elemento dentale parodontalmente compromesso e mantenerlo od optare per la sua estrazione e successiva terapia implantare. Quando un dente naturale presenta una lesione parodontale avanzata, il suo recupero può richiedere una terapia relativamente complessa. Inoltre, alcune procedure, in particolare quelle rigenerative, richiedono un alto livello di competenza ed esperienza da parte dell’operatore. Di conseguenza, l’opinione comune che la terapia implantare sia di relativa semplice esecuzione e garantisca dei risultati eccellenti a lungo termine spinge spesso il clinico a optare per l’estrazione del dente con avanzata compromissione parodontale e a sostituirlo mediante un impianto. Tuttavia, alcune importanti considerazioni dovrebbero essere fatte.
- Come precedente riportato, gli impianti dentari in pazienti con una pregressa parodontite avanzata sono ad alto rischio di complicanze biologiche e richiedono spesso uno o più interventi terapeutici nel corso del follow-up per garantirne il mantenimento. Questo significa che nella discussione con il paziente sulle varie opzioni terapeutiche e i relativi costi, il clinico dovrebbe informarlo che, oltre ai costi della terapia iniziale, il paziente deve essere disposto a investire in una terapia di mantenimento, o più correttamente una terapia di supporto parodontale (SPT, supportive periodontal therapy) adeguata e che non preveda solamente sedute di igiene ogni 4-6 mesi, ma anche interventi mirati per diagnosticare e trattare precocemente (e quindi con maggior successo) eventuali complicanze. Questo vale, naturalmente, anche per il mantenimento degli elementi naturali, e quindi non vuol dire trasmettere al paziente il concetto che mantenere gli impianti sia più caro rispetto ai denti naturali. Tuttavia, il paziente percepisce più facilmente il fatto che mantenere un elemento recuperato tramite terapia parodontale richieda, durante il follow-up, controlli ed eventualmente terapie addizionali. Al contrario, l’impianto viene spesso considerato come qualcosa di nuovo, assolutamente sano e quindi definitivo. Questa aspettativa, se non adeguatamente ridimensionata durante la discussione del piano di trattamento, può rivelarsi un problema in caso di complicanze durante il follow-up.
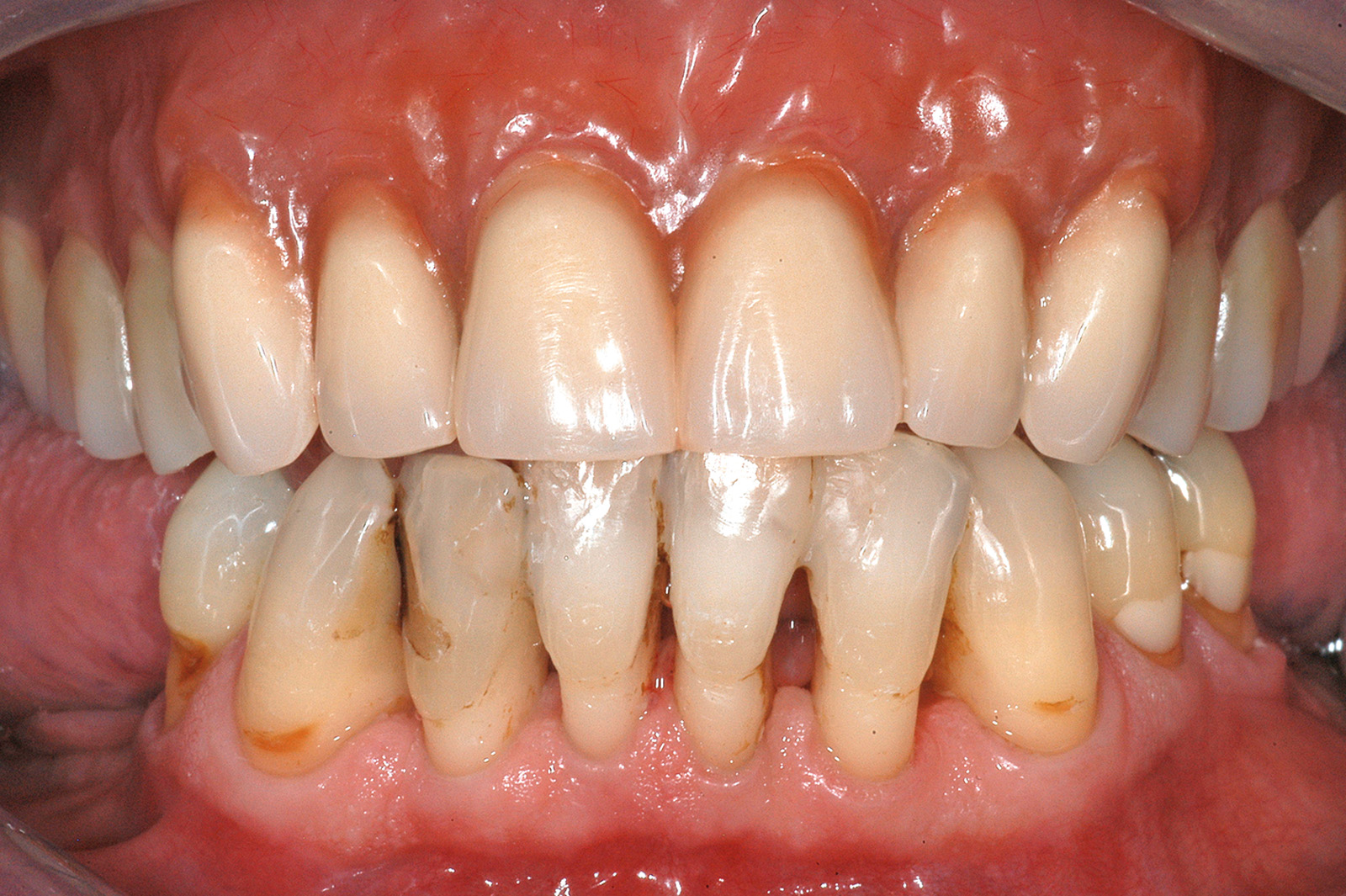
- La terapia parodontale rigenerativa di elementi dentari con avanzata perdita di attacco si è dimostrata, in mani esperte, in grado di dare risultati eccellenti e duraturi nel tempo (sempre nell’ottica di un paziente inquadrato in un’adeguata terapia di supporto) (Figure 2a-2g). In uno studio randomizzato e controllato13, Cortellini et al. hanno confrontato i risultati a 5 anni della terapia rigenerativa parodontale (gruppo test) con quelli ottenuti mediante trattamento riabilitativo implantare o mediante ponti su denti naturali (gruppo controllo), in caso di elementi dentari con difetti parodontali molto avanzati. Solo 2 denti su 25 trattati mediante GTR non hanno dato una risposta soddisfacente e sono stati successivamente estratti, e in altri 2 casi si è verificata una nuova complicanza di tipo parodontale, per una percentuale di successo dell’84% a 5 anni. Nel gruppo controllo il successo clinico (ovvero totale assenza di complicanze biologiche) era dell’83%. Quindi, i risultati dei due approcci possono considerarsi sovrapponibili. Tuttavia, nel bilancio definitivo bisogna anche tenere in considerazione che il trattamento protesico, implantare e non, richiede in genere tempi più lunghi, la fabbricazione e gestione di provvisori, costi più elevati ecc.
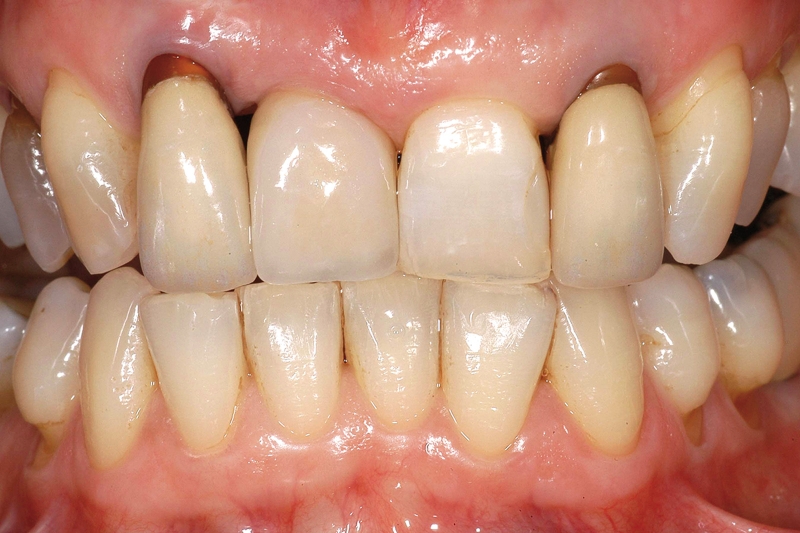
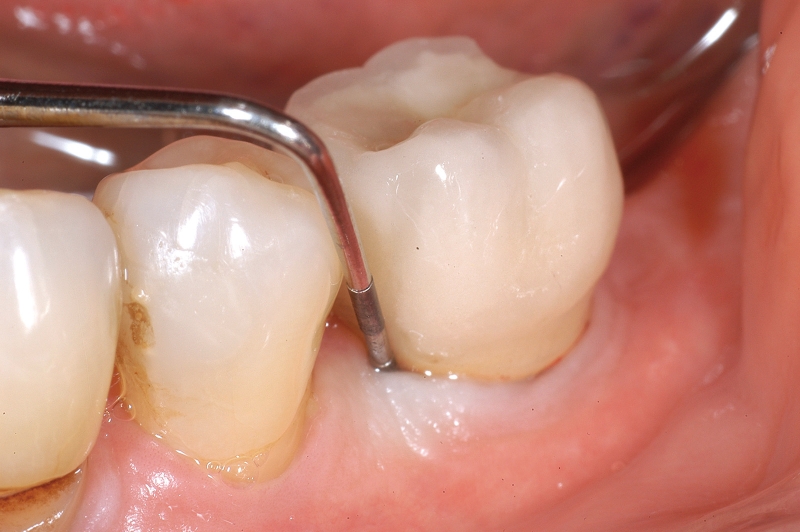
- In casi in cui la terapia parodontale non sia in grado di ripristinare delle condizioni ideali per ottenere una stabilità parodontale a lungo termine (PD ≤4 mm)14 diversi studi hanno tuttavia dimostrato che la terapia di mantenimento (SPT) è spesso in grado di arrestare, o almeno rallentare, il progredire delle lesioni. In particolare, a livello dei molari l’impossibilità di eliminare la presenza di forcazioni di grado II o III non deve indurre a considerare l’elemento come perso. La terapia di mantenimento può infatti permettere il mantenimento degli elementi coinvolti per un periodo di tempo importante, procrastinando la necessità di terapie riabilitative più invasive e costose15,16 (Figura 3).
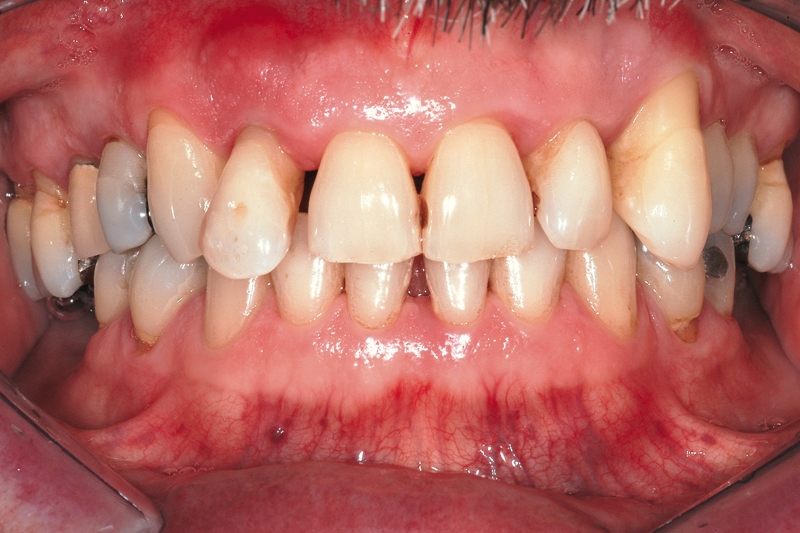
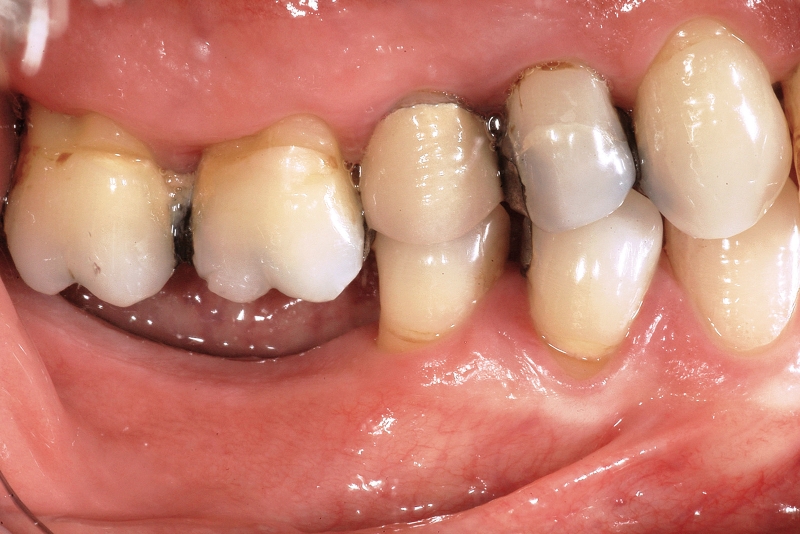
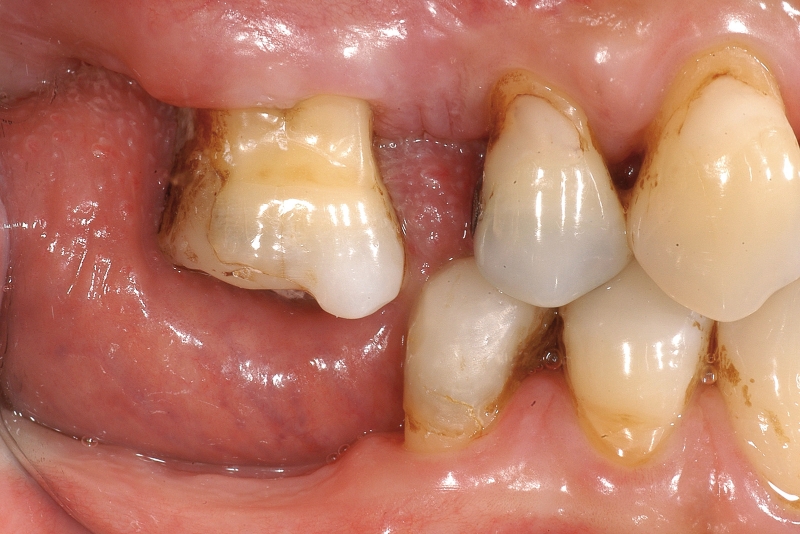
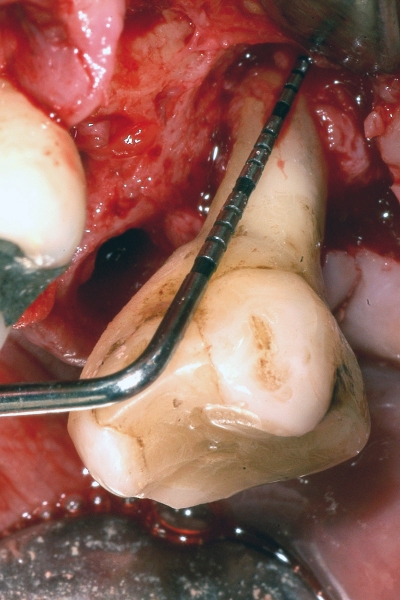
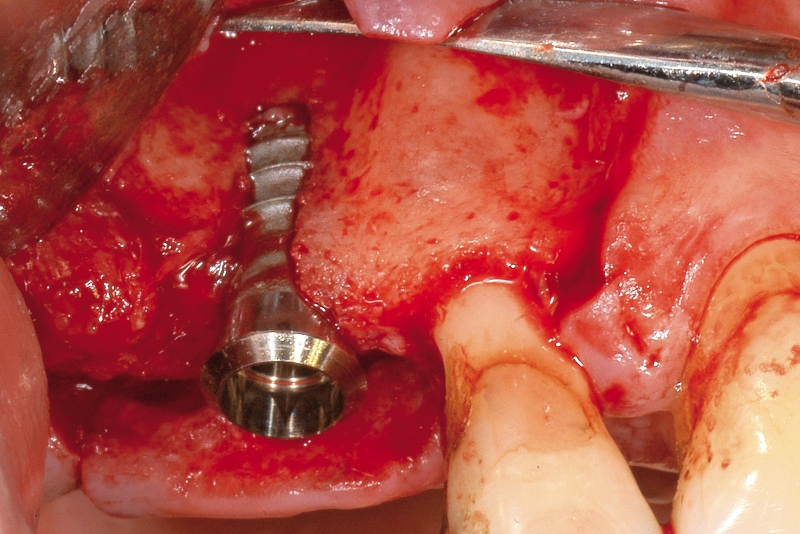
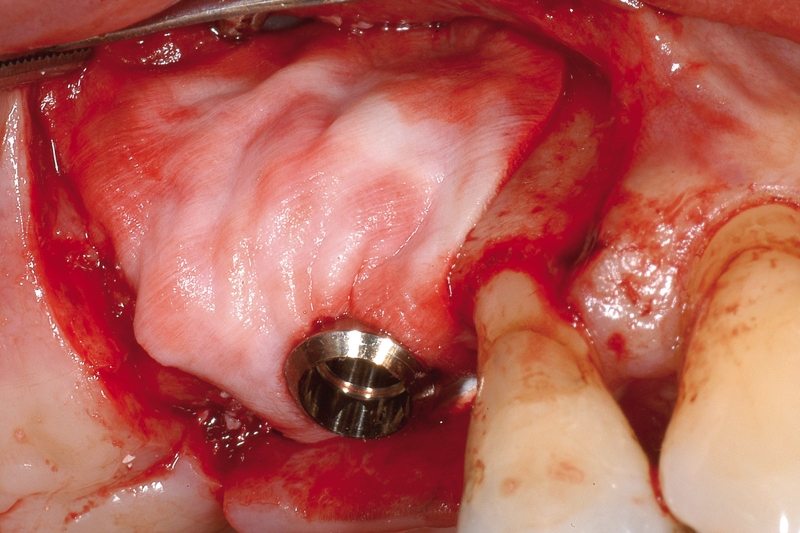
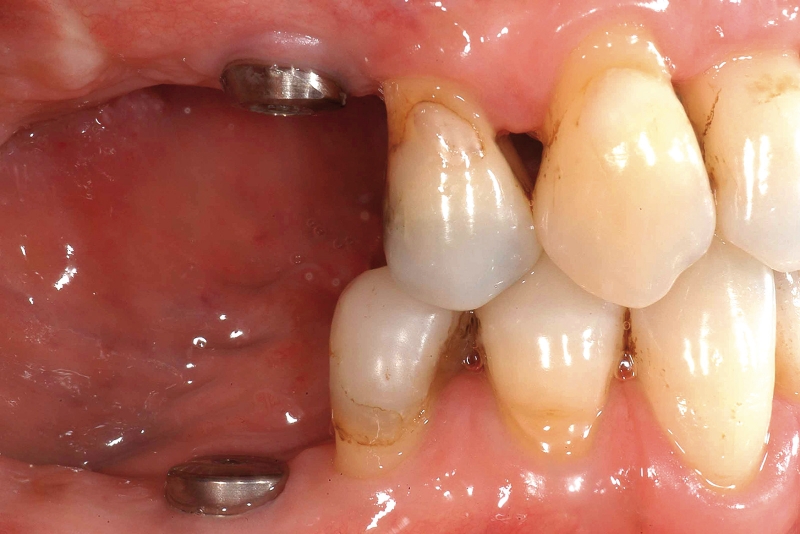
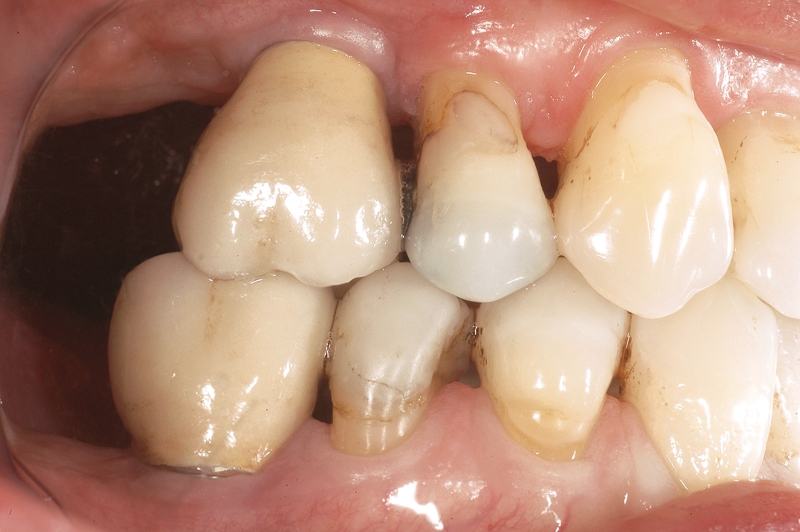
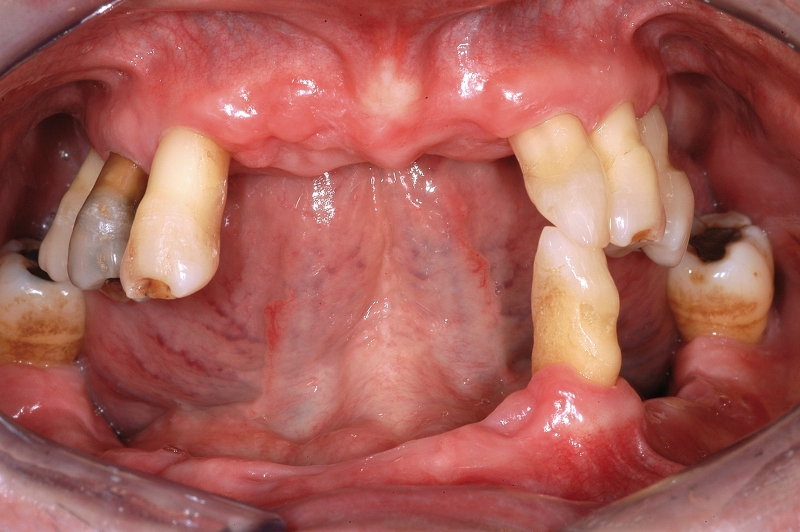
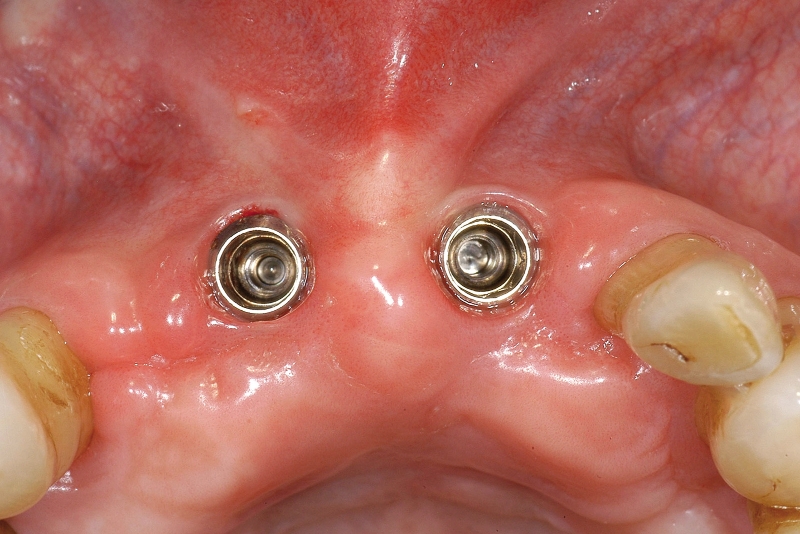
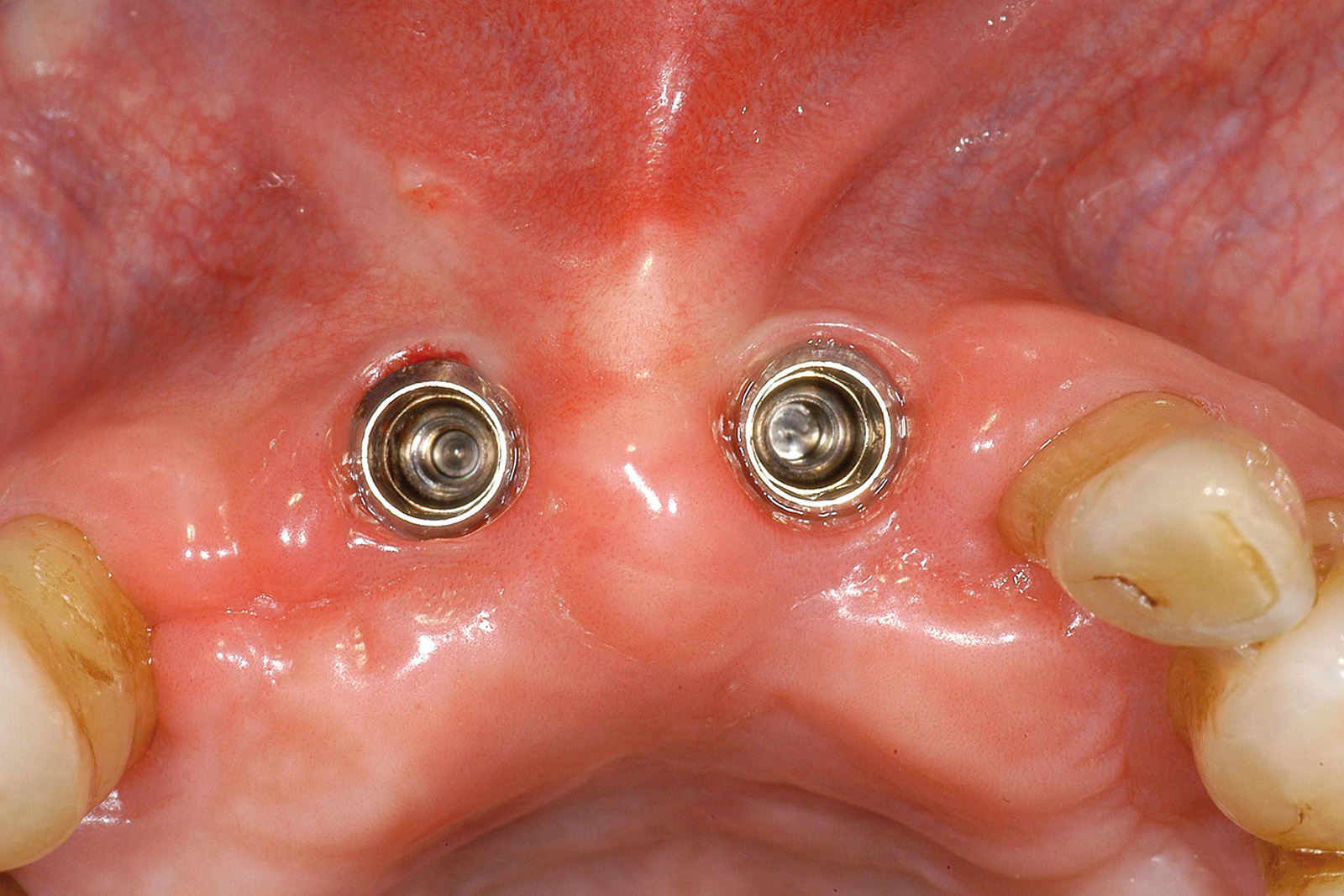
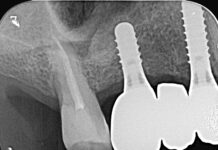
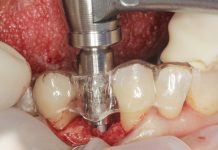
- In caso di estrazione di un elemento con grave compromissione parodontale, il sito post-estrattivo può risultare difficile da riabilitare, necessitando spesso una chirurgia ricostruttiva precedente o contestuale all’inserimento dell’impianto (Figure 4a-4d). Questo significa, in genere, costi elevati e un rischio di complicanze nel post-operatorio e nel follow-up più elevato, oltre a una certa difficoltà nella gestione dell’estetica del paziente (Figure 5a-5d).
Protesi su impianti o su denti naturali?
In caso di lacuna dentale da riabilitare mediante protesi fissa, l’opzione implantare deve essere sempre messa a confronto con soluzioni tradizionali su denti naturali. Dati presenti in letteratura sembrano indicare come entrambe le soluzioni dimostrino, in generale, una buona e paragonabile prognosi17,18. Tuttavia, le revisioni sistematiche della letteratura possono essere fuorvianti, dato che rappresentano la sintesi di più terapie effettuate in un vasto gruppo di soggetti, spesso molto diversi tra di loro. Ogni caso presenta importanti peculiarità legate al paziente (sociali, economiche, fattori di rischio sistemici, fumo ecc.) e al sito in questione (condizione dei tessuti molli e duri, stato della dentatura residua, occlusione ecc.). Per questo è compito del bravo clinico saper interpretare le conoscenze derivate dai dati della letteratura confrontandoli con le singole situazioni per trovare la soluzione più idonea per ogni paziente. È scontato che la riabilitazione di una lacuna edentula mediante impianti rappresenti, per la dentatura residua, la procedura più conservativa. Tuttavia, la salvaguardia del tessuto dentale sano, pur essendo importante, non rappresenta l’unico parametro da tenere in considerazione. Sono altresì importanti:
- un’analisi dello stato dei tessuti (molli e duri) residui;
- la valutazione della necessità od opportunità di trattamento protesico della dentatura residua;
- la domanda estetica e i relativi limiti dei due approcci;
- costi e complessità del trattamento.
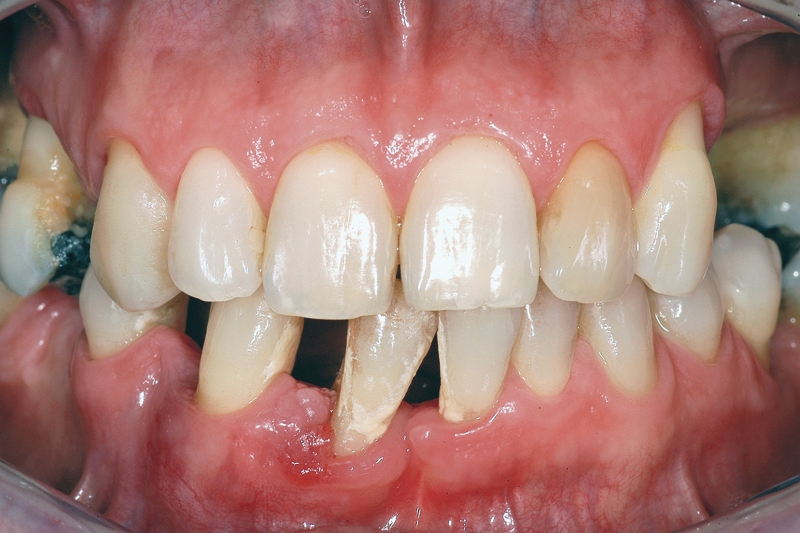
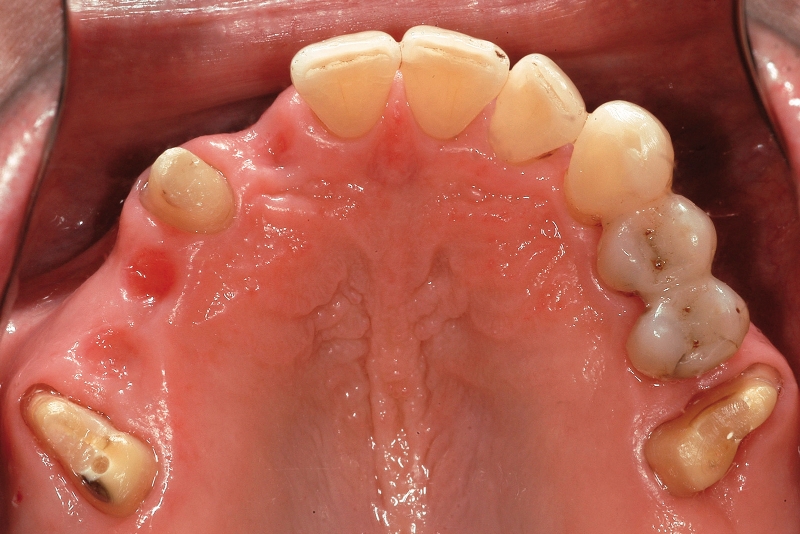
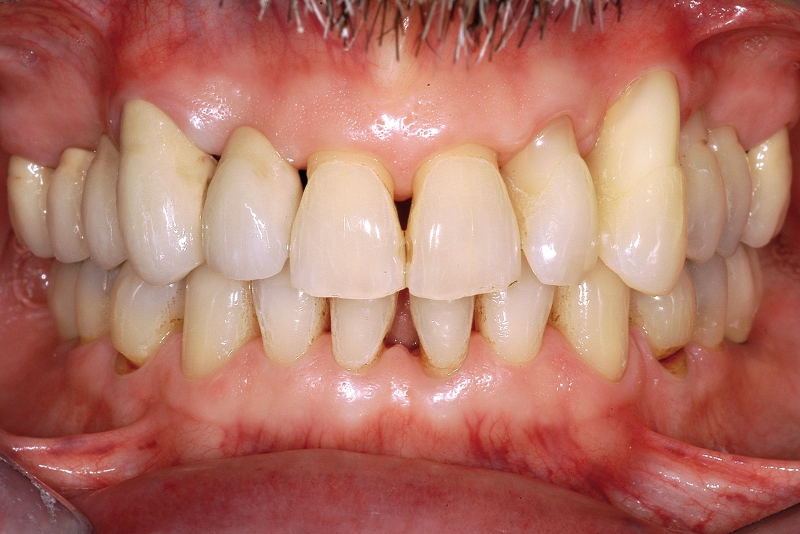
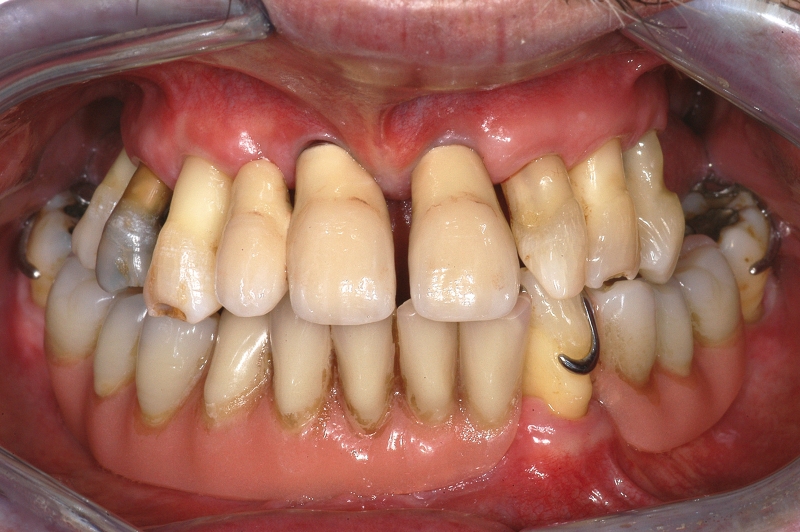
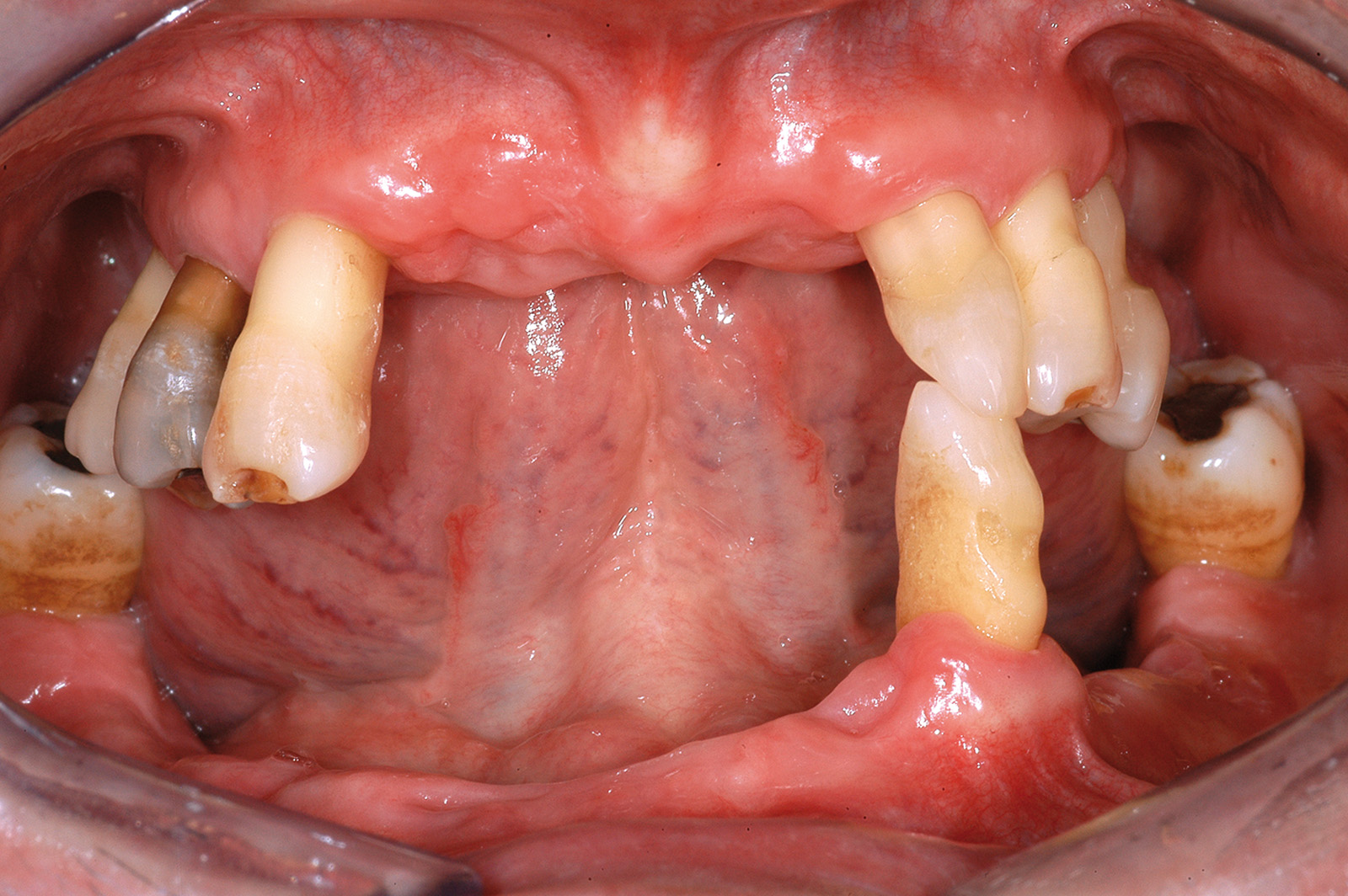
Il caso riportato nelle Figure 6a-6i illustra una situazione apparentemente favorevole a una riabilitazione implantare ma risolta, a giudizio dell’Autore, in modo più vantaggioso mediante protesi fissa tradizionale. Al paziente era stata diagnosticata una parodontite cronica generalizzata, per la quale aveva già perso i molari inferiori. Nel primo quadrante, gli elementi 17 (forcazione passante, estrusione), 14 (forcazione passante, necrotico) e 12 (perdita di supporto circonferenziale fino all’apice, estrusione) presentavano una prognosi sfavorevole. Il 15 necessitava di terapia endo-parodontale complicata dalla presenza di un perno endocanalare; il 16 era elongato e presentava una forcazione di II° disto-palatina. Per gli elementi 17, 15, 14 e 12 si è deciso per l’estrazione. Vista anche a posteriori la favorevole guarigione dei tessuti, una riabilitazione mediante impianti sarebbe stata sicuramente possibile. Tuttavia:
- l’elemento 16 necessitava di un trattamento protesico per correggere il piano occlusale. Inoltre, l’amputazione della radice distale permetteva di ottenere una situazione parodontale facilmente mantenibile19;
- in sede 12 l’inserimento di un impianto richiedeva un aumento dei tessuti duri contestualmente all’inserzione implantare. Inoltre, da un punto di vista estetico la gestione di questo spazio mediante un elemento di ponte era sicuramente più facile;
- l’inserzione di 3 impianti e relative corone presentava costi assai più elevati (all’incirca il doppio) rispetto alla fabbricazione di un ponte 16-x-x-13-x.
Ovviamente, anche un ponte tradizionale su denti naturali presentava degli svantaggi:
- la necessità di preparare un elemento altrimenti perfettamente sano (il 13), che ha necessitato in seguito di una terapia endodontica;
- la presenza di un pilastro distale ridotto in dimensioni a causa della rizectomia;
- un elemento in estensione mesiale20.
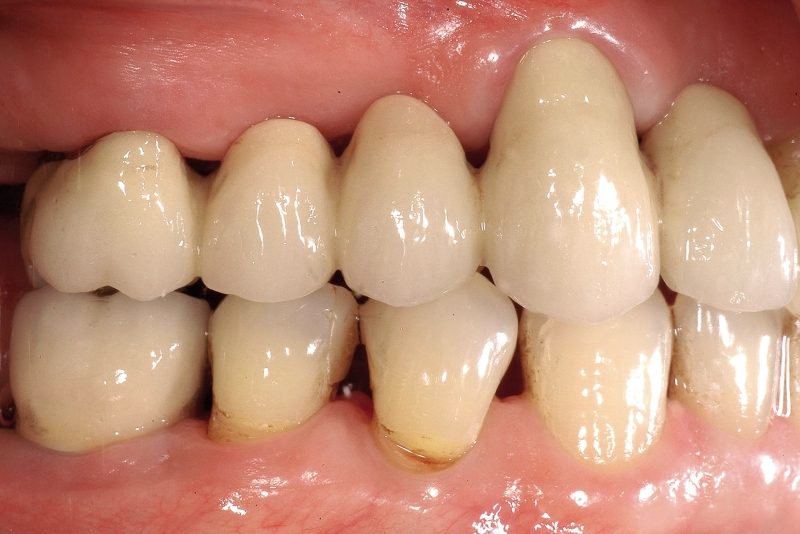
Tuttavia, nel bilancio generale l’opzione ponte su denti naturali presentava un rapporto costi/benefici più favorevole. È interessante notare come, durante il follow-up (5 anni) l’unica complicazione riportata dal paziente è stata una peri-implantite a livello di un impianto inserito durante lo stesso trattamento in sede 36 (Figura 6i).Al contrario, in altre situazioni la terapia implantare rappresenta un notevole vantaggio, consentendo di semplificare il trattamento riabilitativo del paziente trattato per malattia parodontale. Per esempio, permette di riabilitare mediante protesi fissa lacune distali che un tempo venivano trattate mediante protesi mobile o fissa su arcata completa con estensioni (Figure 7a-7f). Inoltre, consente di mantenere elementi parodontali con avanzata perdita di attacco che una volta, nell’ottica di un progetto protesico complesso, venivano estratti per ragioni strategiche (Figure 8a-8d). In questi termini, la terapia implantare può essere considerata un approccio terapeutico conservativo.
Parodontite e fumo
Il fumo di sigaretta rappresenta uno dei più noti fattori di rischio per l’insorgenza di complicanze biologiche a livello degli impianti dentari2,21,22. Ovviamente, i pazienti parodontopatici fumatori rappresentano la categoria più a rischio per quanto concerne il successo a lungo termine della terapia parodontale. Un recente lavoro11 ha riportato dati relativi alla sopravvivenza e alla perdita ossea marginale a livello di impianti inseriti in pazienti fumatori con o senza pregressa storia di malattia parodontale. Dopo 10 anni di funzione, 4 impianti su 20 (20%) nel gruppo di pazienti fumatori non parodontali hanno dimostrato una perdita ossea marginale ≥ 3mm. Nei pazienti fumatori con pregressa storia di malattia parodontale, questo si è verificato in 15 casi su 20. Questo significa che il rischio di complicanze biologiche e, successivamente, di perdita implantare è molto elevato in questi soggetti. Ovviamente, oltre al ripristino di un buon stato di salute parodontale, una corretta motivazione a smettere di fumare è indispensabile prima di procedere con la riabilitazione implantare. Tuttavia, per la maggior parte dei soggetti smettere di fumare risulta molto difficile, se non impossibile, e una riduzione del numero di sigarette consumate giornalmente rappresenta un obiettivo più realistico. Una parte dei pazienti, inoltre, non riesce a modificare le proprie abitudini. In questi soggetti, la terapia implantare e i relativi rischi devono essere discussi in maniera esaustiva con il paziente, informandolo dell’elevata probabilità di complicanze biologiche e conseguente fallimento della terapia. Una buona alternativa è rappresentata, in questi casi, dalla scelta di soluzioni protesiche mobili ancorate a impianti. In questo caso, l’insorgenza di complicanze implantari non pregiudica necessariamente il successo protesico (Figure 9a-9d).
La terapia di mantenimento
La terapia di supporto parodontale svolge un ruolo chiave nel garantire un mantenimento a lungo termine degli impianti dentali. Diversi lavori hanno infatti dimostrato che i pazienti che non si presentano regolarmente ai richiami periodici di igiene e controllo dentale presentano un più elevato numero di impianti persi e complicanze biologiche7,8,18. In questi termini, la terapia di supporto parodontale svolge due funzioni principali:
- mediante la continua motivazione e istruzione si ottiene un migliore controllo di placca da parte del paziente, limitando il rischio di infezione8;
- il controllo regolare consente di intercettare precocemente l’insorgenza di complicanze biologiche, permettendone il trattamento mediante procedure meno invasive e più predicibili7,8.
Conclusioni
Il mantenimento della dentatura naturale deve rappresentare il gold standard nella terapia riabilitativa di un paziente parodontale. Se correttamente trattato, un elemento con compromissione parodontale, anche se grave, può spesso essere mantenuto, con una buona prognosi a lungo termine. La terapia implantare rappresenta una valida soluzione terapeutica per la riabilitazione delle zone edentule. Tuttavia, la possibilità di insorgenza di complicanze biologiche (e.g. peri-implantite) durante il follow-up non deve essere sottovalutata. Il paziente deve esserne informato e un’adeguata terapia di mantenimento istituita, al fine di prevenire e intercettare precocemente tali complicanze. Inoltre, l’opzione impianti deve sempre essere confrontata con altre alternative terapeutiche, in modo da individuare la soluzione ideale per ogni singolo caso
Corrispondenza
agliettamarco@gmail.com
bibliografia
1. Bornestein MM, Halbritter S, Hamish H, Weber HP, Buser D. A retrospective analysis of patients referred for implant placement to a speciality clinic regarding indications, surgical procedures and early failures. International Journal of Oral and Maxillofacial Implants 2009;23:1109-1116.
2. Heitz-Mayfield LJ, Huynh-Ba G. History of treated periodontitis and smoking as risks for implant therapy. International Journal of Oral and Maxillofacial Implants 2009;24(suppl.):39-68.
3. Roos-Jansaker AM, Renvert H, Lindhal C, Renvert S.Nine- to fourteen-year follow-up of implant treatment. Part III: factor associated with peri-implant lesions. Journal of Clinical Periodontol 2006;33:296-301.
4. Needlemann I, Chin S, O’Brien T, Petrie A, Donos N. Systematic Review of outcome measurements and references group(s) to evaluate and compare implant success and failure. Journal of Clinical Periodontology 2012;39(12):122-132.
5. Karoussis IK, Salvi GE, Heitz-Mayfield LJ, Bragger U, Hammerle CH, Lang NP. Long-term implant prognosis in patients with or without a history of chronic periodontitis: a 10-year prospective cohort study of the ITI Dental Implant System. Clinical Oral Implant Research 2003;14:680-686.
6. Roccuzzo M, De Angelis N, Bonino L, Aglietta M. Ten-year results of three-arm prospective cohort study on implants in periodontally compromised patients. Part 1: implant loss and radiographic bone loss. Clinical Oral Implants Research 2010;21:490-496.
7. Roccuzzo M, Bonino F, Aglietta M, Dalmasso P. Ten-year results of three-arm prospective cohort study on implants in periodontally compromised patients. Part 2: clinical results. Clinical Oral Implants Research 2012;23:389-365.
8. Roccuzzo M, Bonino L, Dalmasso P, Aglietta M. Long-term results of a three arms prospective cohort study in periodontally compromised patients: 10 years data around sandblasted and acid-etched (SLA) surface. Clinical Oral Implants Research 2013. Epub ahead of print.
9. Donos N, Laurell L, Mardas N.Hierachical decision on teeth vs implants in the periodontitis-suscetible patients: the modern dilemma. Periodontology 2000 2012;59:89-110.
10. Matarasso S, Rasperini G, Iorio Siciliano V, Salvi GE, Lang NP, Aglietta M. A 10-year retrospective analysis of radiographic bone-level changes of implant supporting single-unit-crowns in periodontally compromised vs. periodontally healthy patients. Clinical Oral Implants Research 2010;9:898-903.
11. Aglietta M, Iorio Siciliano V,Rasperini G, Cafiero C, Lang NP, Salvi GE. A 10-year retrospective analysis of marginal bone-level changes around implants in periodontally healthy patients and periodontally compromised tobacco smokers. Clinical Oral Implants Research 2011;22:47-53.
12. Rasperini G, Iorio Siciliano V, Cafiero C, Salvi GE, Blasi A, Aglietta M. A ten- years retrospective analysis of radiographic marginal bone level changes around teeth and implants in periodontally compromised patients and periodontally healty patients. Journal of Periodontology 2013. Epub ahead of print.
13. Cortellini P, Stalpers G, Mollo A, Tonetti MS. Periodontal regeneration versus extraction and prosthetic replacement of teeth severely compromised by attachment loss to the apex: 5-year results of an ongoing randomized clinical trial. J Clin Periodontol 2011;38:915-24.
14. Matuliene G, Studer R, Lang NP, Schmidlin K, Pjetrusson BE, Salvi GE, Bragger U, Zwahlen M. Significance of Periodontal Risk Assessment in the recurrence of periodontitis and tooth loss. Journal of Clinical Periodontology 2010;37:191-199.
15. Dannewitz B, Krieger GK, Husing J, Eickolz P. Loss of molars in periodontally treated patients: a retrospective analysis five years or more after active periodontal treatment. Journal Clinical Periodontol 2006;33:53-61.
16. Needlemann I.How long do multirooted teeth with furcation involvement survive with the treatment? Evid Based Dent 2010;11:38-39.
17. Pjetursson BE, Tan K, Lang NP, Briagger U, Egger M, Zwahlen M. A systematic review of the survival and complication rates of fixed partial dentures (FPD) after an observation period of at least 5 years. Clinical Oral Implant Research 2004;15:625-642.
18. Tan K, Pjetursson BE, Lang NP, Chan ES. A systematic review of the survival and complication rate of fixed partial dentures (FFDs) after an observation period at least 5 years. Clinical Oral Implant Research 2004;15:654-666.
19. Carnevale G, Cairo F, Tonetti MS Long-terms effects of supportive therapy in periodontal patients treated with fibre retention osseous resective surgery. I: recurence of pockets, bleeding on probing and tooth loss. Journal Clin Periodontol 2007;34:334-341.
20. Pjetursson BE, Tan K, Lang NP, Bragger U, Egger M, Zwahlen M. A systematic review of the survival and complication rate of fixed partial dentures (FFDs) after an observation period at least 5 years. Clinical Oral Implant Research 2004;15:667-676.
21. Anner R, Grossmann Y, Anner Y, Levin L. Smoking, diabetes mellitus, periodontitis, and supportive periodontal treatment as factors associated with dental implant survival: a long-term retrospective evaluation of patients followed for up to 10 years. Implant dentistry 2010;19:57-64.
22. Levin L, Ofec R, Grossmann Y, Anner R. Periodontal disease as a risk for dental implant failure over time: a long-term historical cohort study. J Clin Periodontol 2011;38:732-7.