• Alberto Maria Saibene1
• Giorgia Carlotta Pipolo1
• Paolo Lozza1
• Roberto Borloni2
• Matteo Chiapasco3
• Giovanni Felisati1
1Clinica Otorinolaringoiatrica, Ospedale San Paolo, Dipartimento di Scienze della Salute, Università degli Studi di Milano
2Unità Operativa di Chirurgia Maxillo-Facciale, Istituto Stomatologico Italiano, Milano
3Unità di Chirurgia Orale, Clinica odontoiatrica, Dipartimento di Scienze della Salute, Università degli Studi di Milano
Riassunto
Le sinusiti odontogene sono una patologia di confine tra Chirurgia orale e Otorinolaringoiatria. Il loro impatto sulla pratica clinica sta assumendo dimensioni sempre più importanti anche per la sempre più capillare diffusione delle procedure di riabilitazione implantologica del mascellare superiore. Patologia sino a pochi anni fa ritenuta in via di scomparsa, le sinusiti odontogene sono state oggetto di interesse scientifico crescente negli anni 2000. La pubblicazione di svariati case report e pubblicazioni originali, accanto all’ubiquitaria introduzione nella pratica clinica delle tecniche diagnostiche e chirurgiche di endoscopia nasosinusale, ha portato a importanti cambi di prospettiva nella gestione di queste patologie. Accanto alle sinusiti odontogene classiche, legate alla patologia dentale, si è passati a includere nella trattazione le complicanze, sia infiammatorie che non, dei trattamenti pre-implantologici, implantologici e odontoiatrici classici. Questa evoluzione nosologica ha portato all’introduzione del concetto di complicanze nasosinusali di patologia o trattamento odontoiatrico (sinonasal complications of dental disease or treatment, SCDDT). Per questo quadro complessivo di forme nosologiche sono state introdotte specifiche classificazioni e protocolli di trattamento. Questo articolo vuole essere un aggiornamento sulle sinusiti odontogene e le SCDDT, proponendo, attraverso il filtro della nostra esperienza ultradecennale, una revisione della letteratura focalizzata sul trattamento multidisciplinare che vede l’odontoiatra, il chirurgo orale/maxilla-facciale e l’otorinolaringoiatra alleati nell’affrontare in modo integrato queste patologie. Vengono presentati anche i protocolli di classificazione e di trattamento utili nella gestione del paziente e importanti informazioni sul management sia clinico che chirurgico della complicanza acuta e cronicizzata.
Parole chiave: sinusite, sinusite mascellare, eziologia, complicanze, impianti, parodontopatia, rialzo del seno mascellare, endodonzia, sinusite micotica, controindicazioni.
Summary
From odontogenic sinusitis to sinonasal complications of dental disease or treatment
Odontogenic sinusitis is a condition lying on the fine line between Oral surgery and Otolaryngology. Its burden on everyday clinical practice is getting more and more important, also due to the wide spread of oral implants to support prosthetic restorations of the upper jaw. Though considered on the wane until a few years ago, odontogenic sinusitis have gathered growing scientific interest since the 00’s. Various case reports and original research articles, along with the ubiquitous diffusion of sinonasal endoscopic diagnostic and surgical tools, gradually shifted the perspective in managing these conditions. Along with classic odontogenic sinusitis, caused by dental conditions, otolaryngologists have begun to include in their practice inflammatory and non-inflammatory complications following dental treatments implant placement in the partially or totally edentulous maxilla, or pre-implant reconstructive procedures such as the sinus grafting techniques. This conceptual evolution led to introduce the definition of “sinonasal complications of dental disease or treatment” (SCDDT), along with specific classifications and defined treatment protocols. This article is intended as an update on odontogenic sinusitis and SCDDTs and as a review of the existing literature through the eyes of our ultra-decennial experience, focusing on the multidisciplinary treatment of these borderline conditions, based on the alliance between oral/maxillofacial surgeons and otolaryngologists. The Authors will also discuss classification and treatment protocols which may be useful in managing the patient, both during acute and chronic complications.
Key words: sinusitis, maxillary sinusitis, etiology, complications, implants, periodontitis, maxillary sinus augmentation, endodontics, fungal sinusitis, controindications.
Le sinusiti odontogene rappresentano una parte rilevante e ben nota delle patologie infettive dei seni paranasali: si ritiene che il 10-30% delle sinusiti mascellari sia di origine odontogena1,2 e l’8% delle patologie trattate con chirurgia endoscopica nasale riconosca un’eziologia odontogena3. Nonostante il numero di pazienti interessati da queste patologie sia rilevante, per molti anni le sinusiti odontogene sono state considerate dagli otorinolaringoiatri una malattia in via di sparizione, tipica di situazioni estreme causate da una sostanziale assenza di assistenza sanitaria odontoiatrica, come avviene in molti paesi in via di sviluppo. Tale scarso interesse da parte degli specialisti ORL si rispecchia anche nella carente produzione di letteratura scientifica inerente all’argomento sino agli anni Novanta. È effettivamente solo dalla seconda metà dello scorso decennio che le sinusiti odontogene sono tornate a essere argomento di interesse per la comunità otorinolaringoiatrica, anche a causa di un aumento dell’incidenza di questa patologia negli ultimi 15 anni, coinvolgente in particolar modo i paesi occidentali3. Tale aumento può apparire quantomeno curioso se pensiamo alla capillarità delle cure odontoiatriche attualmente disponibili per la popolazione generale. Tuttavia, a un’analisi più attenta, si osserva che da una parte è rimasto sostanzialmente costante il numero di pazienti che vanno incontro a problematiche nasosinusali causate da comuni problematiche dentali (ascessi apicali, granulomi, penetrazione di materiali endodontici ecc.), mentre è aumentato vertiginosamente il numero dei pazienti che presenta complicanze legate a interventi di chirurgia orale a carattere implantologico o pre-implantologico. Come è ben noto, negli ultimi trent’anni l’Odontoiatria è andata incontro a una notevole evoluzione, in particolare per quanto riguarda la riabilitazione protesica mediante impianti dentali. Le elevate percentuali di sopravvivenza a medio-lungo termine degli impianti (superiori al 90%) ha portato a un utilizzo sempre maggiore di questi dispositivi: si stima, infatti, che oggi in Italia si posizionino circa 1,5 milioni di impianti all’anno.
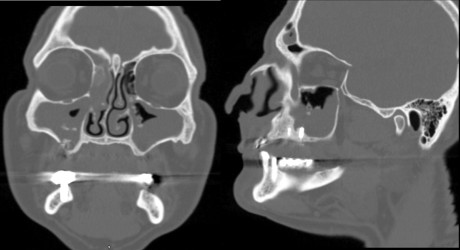
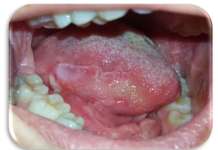
Nel caso specifico del mascellare latero-posteriore gli impianti vengono inseriti sia in presenza di condizioni favorevoli dell’osso alveolare residuo (volume sufficiente) sia in caso di atrofia più o meno accentuata, in associazione a tecniche di incremento quali il rialzo del seno mascellare o, in casi particolari, a innesti ossei di apposizione o di interposizione. Sebbene le tecniche implantologiche e quelle ricostruttive pre-implantologiche siano oggi considerate sicure e affidabili (percentuali di fallimento o complicanze intra- e post-operatorie inferiori al 10%)4, l’enorme numero di procedure eseguite determina inevitabilmente un consistente numero di complicanze, quali ad esempio la penetrazione di impianti o materiali da innesto nel seno mascellare con sinusite secondaria “da corpo estraneo”. Alla gestione delle complicanze odontogene “classiche” si è pertanto aggiunta quella delle complicanze delle procedure implantologiche e pre-implantologiche. Sia l’odontoiatra che l’otorinolaringoiatra si possono quindi trovare di fronte a complicanze più o meno gravi che richiedono trattamenti integrati a volte estremamente differenti. In base a un’esperienza ultradecennale nell’ambito delle sinusiti odontogene, il nostro gruppo ha proposto nel 2013 una classificazione di queste patologie, con l’obiettivo di fornire una sistematizzazione della materia, offrire una base per il confronto dei risultati chirurgici e proporre una serie di protocolli per un trattamento esaustivo ed efficace5. Sulla base di questa sistematizzazione, il vecchio concetto di sinusite odontogena, più limitato e limitante, è stato sostituito nella letteratura dal concetto di complicanza nasosinusale di patologia o trattamento odontoiatrico (sinonasal complication of dental disease or treatment, SCDDT), termine a cui faremo riferimento in questa monografia. Le SCDDT corrispondono quindi a tutte le sinusiti a causa odontogena o reattive alla inserzione di impianti o innesti, che si sommano alle complicanze non infiammatorie conseguenti a interventi odontoiatrici (impianti migrati, dislocazione di corpi estranei o innesti senza segni di infiammazione in corso).
 In questo contesto, le sinusiti odontogene rappresentano, come è già stato accennato, l’elemento principale. Si tratta di sinusiti tipicamente mascellari alla loro insorgenza che possono, secondariamente, coinvolgere le cavità nasali e gli altri seni paranasali. La sinusite cronica mascellare di origine dentale è una patologia su cui hanno competenza, in diversa misura, sia odontoiatri, che chirurghi maxillo-facciali, che otorinolaringoiatri. Spesso, queste differenti figure si alternano nel trattamento di ogni singolo caso creando la necessità di numerosi trattamenti chirurgici successivi, soprattutto quando la patologia sia cronicizzata da lunga data o fuoriesca dagli stretti confini del seno mascellare stesso e, in particolare, della sua porzione inferiore. Una grande novità diagnostica e chirurgica che ha radicalmente modificato l’approccio alla patologia nasosinusale di origine odontogena è rappresentata dall’avvento dell’endoscopia. Nel campo della chirurgia nasosinusale, l’endoscopia ha fornito nuove tecniche chirurgiche mini-invasive, solitamente identificate con l’acronimo inglese FESS (Functional Endoscopic Sinus Surgery). Nella patologia in esame i vantaggi delle tecniche endoscopiche sono molteplici. Esse possono consentire sia l’accesso al seno mascellare, con una piccola perforazione ossea praticata a livello della fossa canina, sia tutto un ventaglio di ulteriori possibilità tecniche che consentono, passando dal naso e senza cicatrici esterne, il controllo della regione dell’ostio naturale del seno mascellare e, ove necessario, di tutte le fosse nasali e di tutti i seni paranasali. La FESS sta divenendo il “gold standard” per il trattamento chirurgico di tutte le forme di sinusite, a causa della sua limitata invasività e in particolare in relazione alla sua capacità di ripristinare un normale drenaggio, ventilazione e funzione dell’epitelio ciliato sinusale. Anche prima della sistematizzazione da noi proposta, in letteratura erano già state riportate segnalazioni sporadiche di casi in cui la FESS era stata utilizzata in caso di patologia del seno mascellare di origine odontogena (per esempio, per asportare impianti migrati nel seno mascellare)6-8 ed era già stato pubblicato un lavoro scientifico che analizza le possibilità di un moderno trattamento combinato in una limitata casistica di differenti patologie odontoiatriche9.
In questo contesto, le sinusiti odontogene rappresentano, come è già stato accennato, l’elemento principale. Si tratta di sinusiti tipicamente mascellari alla loro insorgenza che possono, secondariamente, coinvolgere le cavità nasali e gli altri seni paranasali. La sinusite cronica mascellare di origine dentale è una patologia su cui hanno competenza, in diversa misura, sia odontoiatri, che chirurghi maxillo-facciali, che otorinolaringoiatri. Spesso, queste differenti figure si alternano nel trattamento di ogni singolo caso creando la necessità di numerosi trattamenti chirurgici successivi, soprattutto quando la patologia sia cronicizzata da lunga data o fuoriesca dagli stretti confini del seno mascellare stesso e, in particolare, della sua porzione inferiore. Una grande novità diagnostica e chirurgica che ha radicalmente modificato l’approccio alla patologia nasosinusale di origine odontogena è rappresentata dall’avvento dell’endoscopia. Nel campo della chirurgia nasosinusale, l’endoscopia ha fornito nuove tecniche chirurgiche mini-invasive, solitamente identificate con l’acronimo inglese FESS (Functional Endoscopic Sinus Surgery). Nella patologia in esame i vantaggi delle tecniche endoscopiche sono molteplici. Esse possono consentire sia l’accesso al seno mascellare, con una piccola perforazione ossea praticata a livello della fossa canina, sia tutto un ventaglio di ulteriori possibilità tecniche che consentono, passando dal naso e senza cicatrici esterne, il controllo della regione dell’ostio naturale del seno mascellare e, ove necessario, di tutte le fosse nasali e di tutti i seni paranasali. La FESS sta divenendo il “gold standard” per il trattamento chirurgico di tutte le forme di sinusite, a causa della sua limitata invasività e in particolare in relazione alla sua capacità di ripristinare un normale drenaggio, ventilazione e funzione dell’epitelio ciliato sinusale. Anche prima della sistematizzazione da noi proposta, in letteratura erano già state riportate segnalazioni sporadiche di casi in cui la FESS era stata utilizzata in caso di patologia del seno mascellare di origine odontogena (per esempio, per asportare impianti migrati nel seno mascellare)6-8 ed era già stato pubblicato un lavoro scientifico che analizza le possibilità di un moderno trattamento combinato in una limitata casistica di differenti patologie odontoiatriche9.
Classificazione e quadri patologici
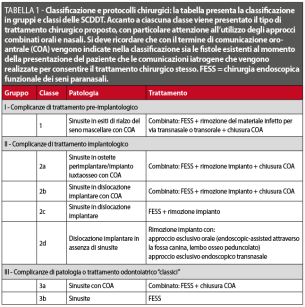
La classificazione delle SCDDT proposta da Felisati e coll.5 prevede 3 macrogruppi, definiti in base all’eziologia della complicanza (trattamento pre-implantologico, implantologico od odontoiatrico classico. Ciascun gruppo viene quindi suddiviso in un numero variabile di singole classi. Complessivamente, si identificano 7 differenti classi omogenee (Tabella 1). Nel caso di pazienti complessi, con caratteristiche che li rendono ascrivibili a diverse classi di patologia, è prevista una prioritizzazione, riassunta dal diagramma in Figura 1, che rende univoca l’attribuzione di ogni caso clinico a una specifica classe. La scala di priorità vede al suo vertice le complicanze di trattamento pre-implantologico, in cui l’omeostasi sinusale è maggiormente disturbata e che presentano le maggiori difficoltà di trattamento, e termina con le sinusiti odontogene “classiche” in cui il solo trattamento endoscopico nasosinusale è sufficiente per risolvere la patologia. Prima di passare alla disamina delle singole classi e dei quadri patologici associati, ricordiamo che secondo la classificazione attuale delle SCDDT sono da considerarsi come comunicazioni oro-antrali sia quelle identificabili già al momento della diagnosi della complicanza, sia quelle che si verificano durante il trattamento della complicanza stessa, per esempio durante la rimozione di corpi estranei con accesso endorale.

Gruppo 1
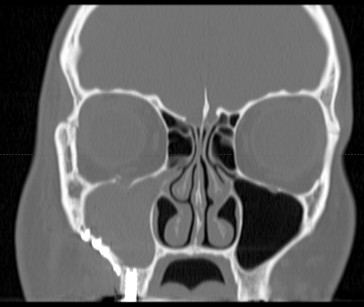
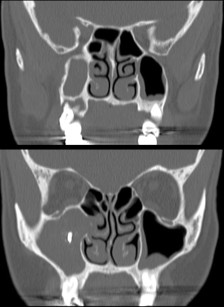
Il gruppo 1 a cui afferiscono le complicanze da trattamento pre-implantologico comprende sostanzialmente tutte le sinusiti che fanno seguito a interventi di rialzo del seno mascellare, siano essi con materiale autologo, omologo, eterologo e con materiali di sintesi (idrossiapatiti, tricalciofosfato, miscele ecc.). Come è noto la tecnica fondamentale (grande rialzo) prevede un accesso al pavimento del seno mascellare, dove viene posizionato l’innesto in uno spazio creato sollevando delicatamente la mucosa del seno (membrana di Schneider). Nel rialzo del seno le complicanze possono interessare il solo materiale di innesto oppure superare la mucosa che riveste il pavimento del seno e dare manifestazione di sé con sinusiti acute e croniche. Nel caso in cui il seno mascellare risulti libero da infezione, è possibile procedere alla sola asportazione del materiale innestato che, insieme a un’adeguata terapia antibiotica, è solitamente sufficiente a garantire la guarigione del paziente. Questo tipo di trattamento conservativo per via transorale risulta ampiamente condiviso da otorinolaringoiatri e chirurghi orali10 e ha buone possibilità di controllo di progressione della patologia. In caso di perforazioni accidentali della membrana schneideriana durante la procedura, l’innesto risulta a maggior rischio di infezione per contaminazione dalla flora microbica delle vie aeree e maggiore è anche il rischio di sviluppare una sinusite mascellare, che può poi estendersi agli altri seni paranasali, anche bilateralmente (Figura 2). In presenza di sinusite, il materiale innestato funge da “reservoir” batteriologico e come tale rende difficoltoso il trattamento. Un riconoscimento precoce della complicanza in atto può consentire un controllo iniziale della progressione di malattia tramite terapia antibiotica adeguata (si veda il paragrafo “Terapia medica”); nella maggior parte dei casi, tuttavia, per trattare la patologia, anche allo stadio iniziale, si rende necessaria la rimozione di tutto il materiale da innesto.
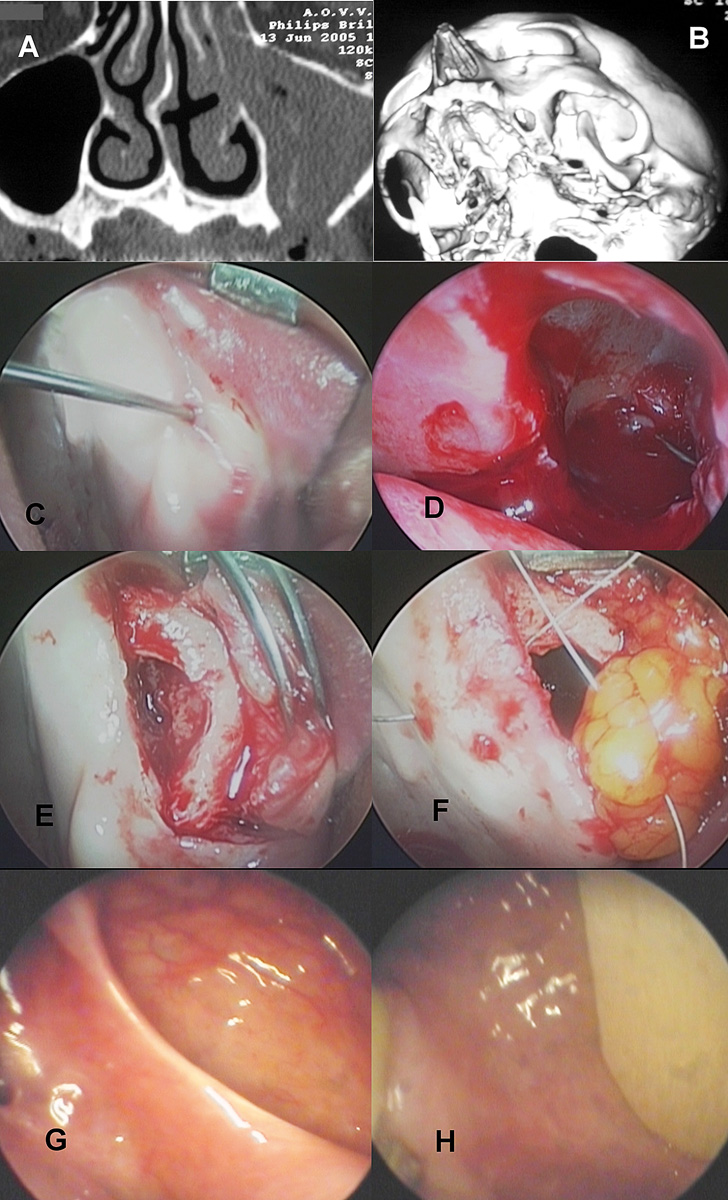
Un pronto riconoscimento dei segni di infezione dell’innesto permette il trattamento della patologia, che andrebbe idealmente eseguito prima che si sviluppi una sinusite cronica conclamata tramite asportazione del materiale. Oltre alla perforazione della membrana schneideriana, un’altra causa possibile di fallimento di un rialzo di seno mascellare è rappresentata da un ostacolo alla ventilazione e al drenaggio del seno mascellare preesistente all’intervento riabilitativo e non correttamente identificato durante la fase pre-operatoria11,12. Un rialzo di un seno mascellare che non presenti patologie pre-esistenti (patologie infiammatorie quali sinusiti croniche, magari silenti, poliposi nasosinusale) o anomalie anatomiche ostruenti il complesso ostio-meatale (deviazione settali, degenerazioni tipo concha bullosa dei turbinati medi, curvature paradosse dei turbinati medi) e in cui ventilazione e drenaggio fisiologici siano ottimali ha teoricamente alte probabilità di successo. Tutto questo nonostante, nei fatti, il rialzo comporti un cambiamento dell’anatomia locale e una possibile (seppure temporanea) modificazione del drenaggio delle secrezioni mucose e dell’omeostasi nasosinusale. Al contrario, qualora il rialzo del seno mascellare sia effettuato in presenza di un blocco della zona anatomica definita “complesso ostio-meatale”, nella quale ha luogo il fisiologico passaggio delle secrezioni del seno mascellare, esiste un consistente rischio di fallimento della procedura. Questa situazione può verificarsi in caso di anomalie anatomiche potenzialmente ostruenti (deviazione settali, alterazioni dei turbinati medi quali la chonca bullosa, curvature paradosse dei turbinati medi) o patologie infiammatorie (sinusiti croniche, magari silenti, poliposi nasosinusale, cisti mucose del seno mascellare di dimensioni rilevanti) perché possono influire negativamente su drenaggio e ventilazione del seno mascellare.
Anche alcune patologie sistemiche quali la mucoviscidosi o esiti di trattamenti locali, come per esempio ampie demolizioni per patologie neoplastiche dei seni paranasali o trattamenti radioterapici, possono alterare in modo definitivo il drenaggio delle secrezioni mucose, con stasi e conseguente elevato rischio di infezione del materiale innestato. Risulta pertanto fondamentale una valutazione pre-operatoria dei candidati a implantologia e, in particolare, a pre-implantologia, con adeguato imaging (TC del massiccio facciale estesa) che includa non solo i seni mascellari nella loro interezza, ma anche il complesso ostio-meatale. Nel caso la TC (oggi generalmente di tipo Cone Beam) evidenzi una patologia dei seni mascellari o del complesso ostio-meatale si renderà necessaria una visita specialistica ORL per valutare la presenza/assenza dei quadri precedentemente descritti. L’otorinolaringoiatra, in questi casi, chiederà generalmente l’esecuzione di una TC completa di tutti i seni paranasali, estesa al basicranio. Per tale ragione, e in considerazione della forte riduzione di radiazioni ionizzanti indotta dall’introduzione della tecnologia Cone Beam, si sta oggi diffondendo il principio di eseguire fin da subito una TC completa del massiccio facciale per ogni programmazione implantologica complessa. Come già evidenziato da Pignataro e coll.11, le controindicazioni al rialzo del seno mascellare possono essere di tipo assoluto, quindi non risolvibili (per esempio, la mucoviscidosi, il trattamento radiante del massiccio facciale in particolare con dosaggi superiori ai 48 Gy, un’anamnesi positiva per neoplasie maligne dei seni paranasali), oppure di tipo relativo, ovvero trattabili (deviazioni del setto nasale, ipertrofia o alterazione anatomica dei turbinati nasali, sinusiti croniche con o senza poliposi nasosinusale, che possono interferire con la normale ventilazione dei seni paranasali). Il trattamento delle controindicazioni di questa seconda categoria consente di realizzare in sicurezza il rialzo di seno.
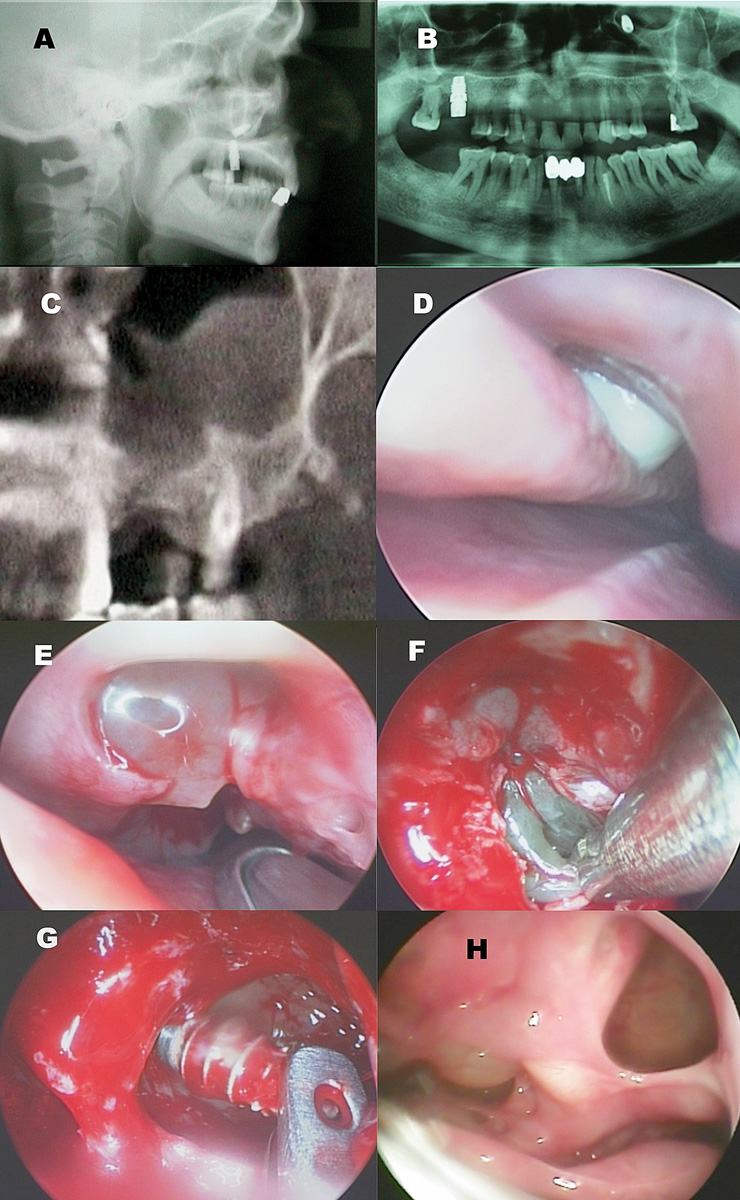
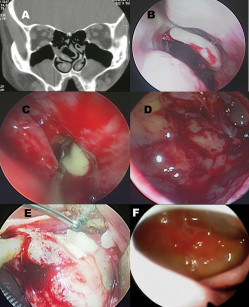
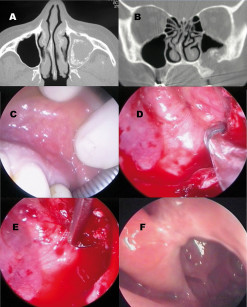
Felisati e coll.13hanno pubblicato una casistica personale in cui un gruppo selezionato di queste patologie potenzialmente controindicanti il trattamento pre-implantologico è stato eseguito in un unico tempo chirurgico congiuntamente al rialzo del seno mascellare. I risultati sono stati eccellenti, sebbene tale tecnica abbia generato un acceso dibattito tra gli specialisti ORL attivi nel campo delle SCDDT14,15. In Figura 3 viene presentato in maniera articolata un caso di paziente candidato a rialzo del seno mascellare trattato con approccio combinato in presenza di controindicazioni nasosinusali alla procedura. Ritornando alle complicanze del gruppo 1, è bene ricordare che in alcuni rari casi (Figura 4) l’infezione del materiale innestato può interessare anche i pazienti sottoposti a osteotomie secondo Le Fort per il trattamento di dismorfosi coinvolgente il terzo medio del volto16. Tuttavia, dal momento che questo tipo di intervento prevede un planning sistematicamente più accurato e l’ospedalizzazione del paziente, il riconoscimento della complicanza avviene in modo più precoce e risulta facilitato un trattamento antibiotico adeguato rispetto a quanto generalmente accade per i pazienti ambulatoriali. Ciò nonostante, l’impossibilità, in alcuni casi, di eliminare corpi estranei quali placche o viti per il rischio di compromettere l’intervento, o la scarsa efficacia antibiotica rispetto ad alcuni ceppi batterici, rende possibile l’instaurarsi di una sinusite cronica farmacoresistente, che necessita di un trattamento chirurgico endoscopico nasosinusale generalmente combinato a un trattamento per via orale.
Gruppo 2
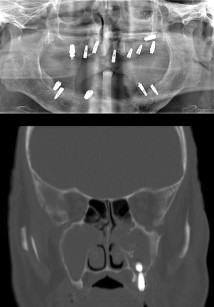
Al gruppo 2 appartengono, a eccezione dei casi già classificati nel gruppo 1, tutti i pazienti che sviluppano una complicanza nasosinusale in seguito al posizionamento di impianti di qualsiasi genere, siano essi endo-ossei (il tipo di impianto di gran lunga più utilizzato e supportato da letteratura scientifica qualificata) o gli impianti iuxtaossei o sottoperiostei (con supporto della letteratura di molto inferiore e, fortunatamente, attualmente assai poco utilizzati). Tutti gli impianti, sia di nuova che di vecchia concezione, possono agire da corpo estraneo se si infettano o penetrano nel seno mascellare17. Pertanto impianti interessati da processi infettivi (perimplantiti), parzialmente penetrati all’interno del seno con esposizione della superficie all’interno della mucosa sinusale o, come facilmente intuibile, impianti completamente dislocati all’interno dei seni paranasali possono rappresentare l’origine di una patologia nasosinusale (Figura 5)18,19. Alla classe 2a appartengono le due entità nosologiche di più complessa gestione e diagnosi (all’interno del gruppo 2). Da una parte troviamo gli impianti con superficie contaminata da batteri con un quadro di infezione conosciuto come perimplantite: questi impianti devono essere nella maggior parte dei casi eliminati (anche nei casi dubbi), pena la mancata guarigione del paziente. Nella nostra esperienza buona parte delle recidive di sinusite incontrate, già sottoposte a interventi correttivi, erano legate alla persistenza di impianti endo-ossei “con superficie infetta” che non erano stati prontamente rimossi.
Nella stessa classe troviamo anche gli impianti iuxtaossei (sottoperiostei). Questi, molto in voga negli anni Sessanta e Settanta, sono oggi da evitare a causa dell’alta percentuale di fallimenti20, per la frequente assenza di osteointegrazione e l’alta percentuale di infezioni periimplantari. Questi impianti causano frequentemente notevoli perdite ossee e, nel caso vengano inseriti nel mascellare superiore postero-laterale, possono “affondare” nel seno mascellare, generalmente a distanza di parecchi anni dall’inserzione, causando sinusite e comunicazioni oro-antrali e oro-nasali anche di grande entità. Come vedremo anche in seguito, il trattamento di questo tipo di complicanze richiede talvolta ampie ricostruzioni ed è gravato da una rilevante alterazione dell’omeostasi nasosinusale. Alla classe 2b appartengono invece i casi clinici in cui, a fronte della dislocazione di un impianto a livello delle cavità nasosinusali, si è verificato un processo infettivo (sinusite) facilitato anche dalla presenza di una comunicazione oro-antrale, verosimile esito della dislocazione stessa dell’impianto. In questo caso la fonte infettiva potenziale è duplice: l’impianto fornisce una superficie di colonizzazione per i batteri, soprattutto i ceppi produttori di biofilm che mostrano facile adesione a una superficie implantare tipicamente ruvida (per favorire l’osteointegrazione), mentre la comunicazione oro-antrale permette la colonizzazione diretta delle cavità nasosinusali da parte dei batteri che normalmente occupano il cavo orale. Situazione chiaramente più semplice è quella della classe 2c, dove l’origine di una problematica sinusitica è da riferirsi alla sola presenza di un impianto dislocato nel seno: quest’ultimo deve essere rimosso al fine di permettere la risoluzione della patologia sinusale.
È bene ricordare che la dislocazione degli impianti non avviene solo all’interno del seno mascellare, che è generalmente il primo a essere interessato: i movimenti del paziente e l’aiuto della clearance mucociliare possono spostare l’impianto dal seno mascellare alla fossa nasale o ad altri seni paranasali; oppure dai quadranti anteriori gli impianti possono giungere direttamente nelle fosse nasali. Sono documentati casi in cui impianti sono arrivati all’interno dell’orbita, ovvero in fossa cranica anteriore o media. L’ultima classe di questo gruppo, la 2d, comprende tutti quei pazienti in cui il riconoscimento della dislocazione implantare ha preceduto l’instaurarsi di un processo sinusitico. Non esistono dati in letteratura che ci permettano di predire se e quando un impianto dislocato nei seni paranasali darà vita a un processo infiammatorio, ma la rimozione di un corpo estraneo dalle cavità nasosinusali viene generalmente ritenuta necessaria, anche in virtù della ridottissima invasività degli approcci proposti.
Gruppo 3
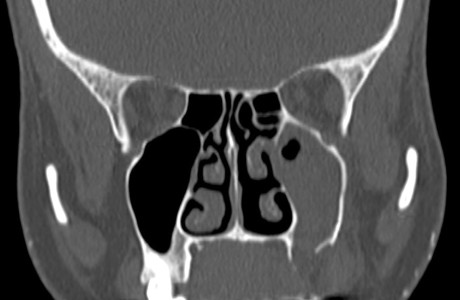
Il gruppo 3 è il più vasto per numero di pazienti e il più vario per quanto riguarda le eziologie21. Dal punto di vista meramente classificativo, il gruppo prevede due suddivisioni in classi: 3a e 3b, che si differenziano rispettivamente per la presenza e l’assenza di una comunicazione oro-antrale (Figura 6). La presenza di una comunicazione rende necessario un ulteriore step chirurgico di chiusura con approccio orale. Alcuni Autori sostengono che la cura della sinusite possa, in molti casi, portare alla guarigione secondaria della comunicazione senza che questa venga trattata primariamente. La nostra esperienza, su questo punto, è negativa nell’unico caso in cui la comunicazione è stata volutamente trascurata nel corso del trattamento primario e, in generale, riteniamo che la fistola rappresenti un importante focus infettivo, la cui mancata cura potrebbe pregiudicare la buona riuscita dell’intero intervento di bonifica. Al di là dei quadri classificativi, è utile ricordare che le complicanze appartenenti a questo gruppo (3a e 3b) rispondono a due sottocategorie principali. Da una parte abbiamo tutte le complicanze odontogene classiche, ovvero quelle che fanno seguito a parodontite, necrosi o infezione pulpare conseguente a carie non curate o a sovrainfezione di cisti odontogene.
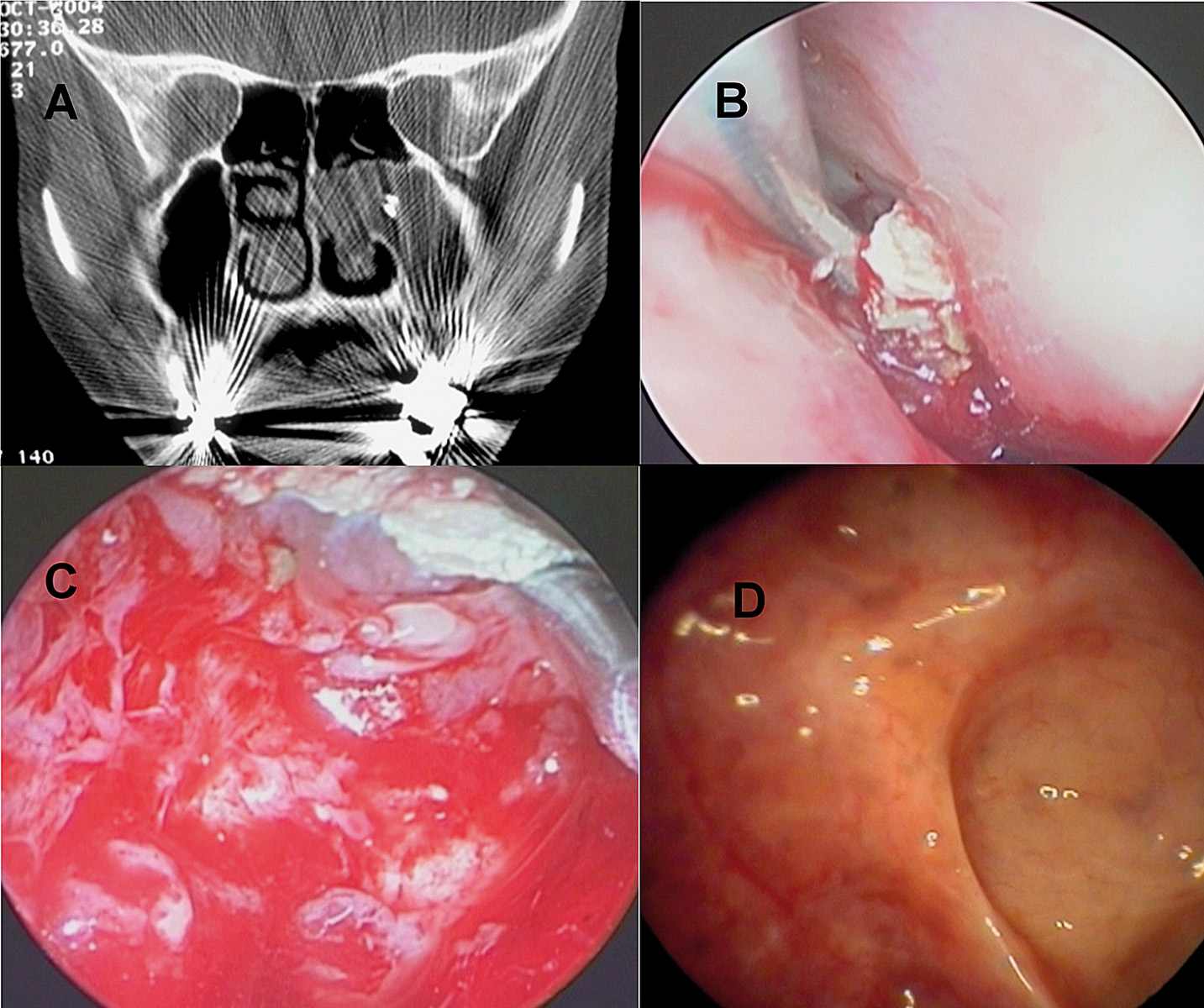
Dall’altra troviamo invece le complicanze conseguenti a trattamenti, fra cui endodonzie difficili o effettuate in modo non corretto, ed estrazioni di denti seguite da creazione di comunicazioni oro-antrali. A chiusura di questa ampia digressione sulla classificazione delle sinusiti odontogene è utile ricordare che non tutte le forme infiammatorie presentate sono da ascriversi a un’eziopatogenesi puramente batterica. Sebbene la classificazione tralasci questo aspetto differenziale sia per motivi di semplicità sia dal momento che nei due casi il trattamento proposto non risulta sostanzialmente diverso, molte SCDDT infiammatorie riconoscono un’eziologia fungina22. Le SCDDT micotiche sono rappresentate in tutti e tre i gruppi, invariabilmente, dal cosiddetto fungus ball, una concrezione di ife brunastre che oblitera in parte o completamente una o più cavità sinusali. I fungus ball non sono differenti dalle altre sinusiti per sintomatologia e prognosi, ma hanno in molti casi un aspetto patognomonico all’imaging. Alla TC i fungus ball lasciano nel seno interessato una traccia a elevata densità che genera un segnale “iron like” in qualche caso confondibile con quello lasciato da una fixture dislocata (Figura 7). Di contro alla RM, nelle sequenze in T2, lasciano un segnale di vuoto, che permette facilmente la diagnosi. Nel trattamento chirurgico di questa patologia risulta mandatoria la rimozione completa della concrezione micotica, pena la recidiva della patologia. Il trattamento con antimicotici non è necessario dato che si tratta di micosi extramucose non invasive, ma il trattamento con antibiotici deve essere eseguito per la coinfezione batterica che si è riscontrata costantemente in questo tipo di pazienti23.
Protocolli chirurgici
Felisati e coll. hanno proposto nel 2013 un protocollo di trattamento chirurgico per le SCDDT resistenti a terapia medica5. Tale approccio chirurgico è dettato dalla situazione clinica in accordo con la classificazione proposta (si veda Tabella 1). Può consistere in un approccio solo endoscopico nasosinusale (FESS limitata al seno mascellare o estesa al naso o ad altri seni paranasali), oppure combinarsi con una tecnica eseguita per via endorale; può prevedere l’asportazione di differenti tipi di materiale esposti o infetti ed eventualmente richiedere la realizzazione di lembi locali per consentire la chiusura di comunicazioni oro-antrali più o meno ampie.
• Gruppo 1: il trattamento combinato (FESS + approccio endorale) è indispensabile per ottenere un successo terapeutico. I tempi fondamentali del trattamento sono l’esposizione dell’ampia comunicazione antro-meatale generalmente presente e la meticolosa asportazione dell’osso infetto (autologo, eterologo o alloplastico) inserito per la realizzazione del rialzo del seno mascellare24. La prima fase dell’intervento viene gestita mediante un approccio endoscopico transnasale (FESS) che consente il controllo delle cavità nasali, del seno mascellare e degli altri seni (se coinvolti) e la rimozione di materiale da innesto dislocato nei seni paranasali e/o nella cavità nasale. La FESS da sola tuttavia può presentare dei limiti per quanto riguarda la rimozione di materiale da innesto localizzato nel recesso mediale e inferiore del seno mascellare, a causa di limiti legati alla tecnica e allo strumentario. In questi casi un approccio intraorale consente un controllo delle parti meno “agibili” del seno mascellare e la chiusura contestuale di eventuali comunicazioni oro-antrali. Più raramente può capitare di osservare complicanze conseguenti a un’osteotomia di Le Fort I, in cui la rimozione del materiale alloplastico infetto deve essere associata alla rimozione di eventuali mezzi di sintesi metallici presenti. In Figura 8 viene presentato un caso di paziente trattato per complicanza di classe 1a.
• Gruppo 2: se è presente infezione peri-implantare (2a) il trattamento con FESS deve essere associato alla rimozione di tutti gli impianti infetti che possano contrarre rapporti con il seno mascellare e alla chiusura delle fistole oro-antrali risultanti18,19, pena il fallimento del trattamento con recidiva della sinusite. Situazione clinica del tutto particolare, sempre associata per analogia di trattamento alla classe 2a, è rappresentata dalla presenza di un impianto iuxtaosseo. La terapia chirurgica prevede una FESS più o mena estesa e un’asportazione dell’impianto dalla cavità orale con chiusura delle comunicazioni oro-antrali e oro-nasali che si vengano a creare. In caso di una dislocazione dell’intero impianto nel seno associata a sinusite (classe 2b e 2c) l’approccio mediante FESS è obbligatorio al fine di ripristinare la pervietà degli osti sinusali. L’endoscopia nasale può risultare utile anche per il recupero di impianti dislocati nel seno mascellare o in un altro seno paranasale. In Figura 9 è presentato il caso di un paziente trattato per una complicanza di classe 2c. Nel caso siano presenti comunicazioni oro-antrali residue (classe 2b) la loro chiusura tramite lembi locali con un approccio intraorale (per esempio un lembo di mucosa vestibolare secondo Rehrmann, un lembo di bolla adiposa del Bichat o una combinazione di questi) è necessaria sia per limitare le chance di contaminazione del seno mascellare dalla flora batterica del cavo orale, sia per evitare il passaggio di liquidi/solidi dal cavo orale ai seni paranasali. In presenza di un impianto migrato senza sinusite sovrapposta (2d) la rimozione dell’impianto dai seni paranasali o dal naso va eseguito anche in caso di paziente asintomatico per evitare l’evoluzione verso complicanze infettive. La rimozione può essere eseguita con diversi approcci: endoscopico nasosinusale ovvero intraorale, a sua volta suddiviso in: accesso con tecnica di Caldwel-Luc modificata, approccio endoscopico mini-invasivo dalla fossa canina25, approccio “double barrell”26 o con la creazione di sportelli osteotomici lasciati peduncolati alla membrana di Schneider27.
• Gruppo 3: include, come già descritto, le complicanze conseguenti a patologie di interesse odontoiatrico (pulpiti, parodontiti, ascessi odontogeni, sovrainfezione di cisti odontogene) o a trattamenti endodontici, apicectomie, estrazioni che subiscono complicazioni e si manifestano sotto forma di sinusiti mascellari sia batteriche che micotiche. In questi casi è necessario utilizzare un approccio endoscopico nasosinusale volto a ripristinare la completa pervietà degli osti sinusali in tutti i seni interessati. Nei pazienti 3b l’approccio transnasale è sufficiente, ma nei pazienti di gruppo 3a deve essere associato anche un approccio orale con chiusura della comunicazione oro-antrale tramite un lembo di Rehrmann o di bolla adiposa (del Bichat). Ovviamente la risoluzione della patologia odontoiatrica responsabile del processo infiammatorio è anch’essa basilare e deve essere eseguita contestualmente per ottenere una piena guarigione del paziente, così come la rimozione - tramite accesso endoscopico o transorale - di eventuali corpi estranei quali elementi dentari (completi o frammentati), materiale endodontico stravasato o frammenti di strumenti odontoiatrici (leve ecc.). In Figura 10 è presentato il caso di un paziente sottoposto a trattamento combinato per una SCDDT di classe 3a. Una nutrita componente di pazienti classificabili nel gruppo 3 risulta affetto da sinusite fungina extramucosa, patologia che, come è già stato detto, prende comunemente il nome di “fungus ball”. In questi pazienti, nella maggior parte dei casi a livello del seno mascellare, si sviluppa una concrezione di ife semisolida, di colore brunastro, visibile agli esami TC come un segnale pseudo-metallico. I fungus ball, pur non essendo invasivi e pericolosi per il paziente, sono facilmente sovrainfettati da microrganismi e rappresentano una fonte di reinfezione sostanzialmente certa per il paziente. Il trattamento endoscopico di un soggetto con fungus ball deve prevedere la migliore rimozione possibile delle concrezioni micotiche accompagnata da abbondanti lavaggi con H2O2 delle cavità nasosinusali per risolvere l’infezione micotica. In Figura 11 presentiamo il caso di un paziente affetto da fungus ball mascellare in esiti di trattamento endodontico.
Per quanto sembri ridondante ricordarlo, il follow-up post-operatorio del paziente è mandatorio, sotto il profilo otorinolaringoiatrico e/o odontoiatrico secondo il tipo di accesso chirurgico effettuato. Dal punto di vista otorinolaringoiatrico un controllo a 7, 14 e 28 giorni del paziente consente di rimuovere le crostosità più tenaci che possono formarsi nelle fosse nasali dopo l’intervento, che possono ricondizionare ristenosi degli osti sinusali, in particolare dell’antrostomia mascellare, e più in generale a valutare lo stato di guarigione e la scrupolosa osservazione da parte del paziente delle norme post-chirurgiche. Di contro il controllo da parte dell’odontoiatra, le cui tempistiche sono più variabili in funzione del tipo di accesso e delle manovre chirurgiche effettuate, è volto a constatare una buona guarigione delle suture e la tenuta delle chiusure di eventuali comunicazioni, nonché l’assenza di segni infiammatori o francamente infettivi a livello locale.
Terapia medica
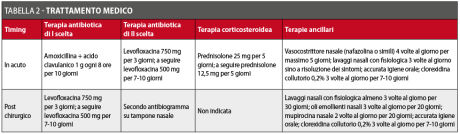
La terapia medica è di grande importanza nelle SCDDT infiammatorie. Un buon trattamento medico, sia antibiotico che con terapie ancillari adeguate, è fondamentale nelle fasi acute, consentendo in taluni casi di risolvere la SCDDT prima della sua pressoché inevitabile cronicizzazione. Di contro, il supporto di un buon trattamento antibiotico e ancillare è di fondamentale importanza per la buona riuscita degli interventi chirurgici per SCDDT cronicizzate. La terapia medica è riassunta nella Tabella 2. La terapia delle SCDDT, sia in acuto che nella fase post-chirurgica, è peculiarmente differente da quella delle sinusiti “classiche”. Le differenze sono legate alla grandissima diffusione di resistenze batteriche nei patogeni responsabili. Tali resistenze sono legate a fattori molteplici, tra cui i più importanti: polimicrobicità, produzione di biofilm, presenza di substrati che fungono da reservoir (corpi estranei) e frequenti trattamenti antibiotici inappropriati somministrati prima dell’invio allo specialista.
Fase acuta
Il trattamento di prima scelta nell’infezione acuta da patogeni delle prime vie aeree nell’adulto è rappresentato dall’amoxicillina combinata con l’acido clavulanico. Tale terapia antibiotica è indicata e assolutamente corretta in prima istanza anche in acuto di fronte alla comparsa di una SCDDT. Per ottimizzare la risposta al trattamento, il dosaggio deve essere di 1 grammo ogni 8 ore per 8-10 giorni: tre somministrazioni al giorno garantiscono una migliore cinetica farmacologica e rendono la terapia estremamente più efficace riducendo al minimo l’insorgenza di resistenze. Se non controindicato per altre comorbidità del paziente (diabete in scarso compenso, glaucoma, ipertensione poco controllata), una terapia corticosteroidea a dosaggio intermedio può aiutare a ridurre la congestione mucosa e la sintomatologia. Una buona terapia corticosteroidea per via orale è costituita dall’assunzione di prednisolone 25 mg per 5 giorni seguito da altri 5 giorni a dose dimezzata, accompagnato eventualmente da adeguata protezione gastrica con inibitore di pompa protonica. La gestione completa di una SCDDT in fase acuta deve comprendere anche delle terapie nasali topiche, volte a mantenere pervio il complesso ostio-meatale, facilitare il drenaggio nasosinusale e migliorare la toilette dalle secrezioni. A questo scopo la nostra esperienza consiglia di associare un vasocostrittore locale (nafazolina o simili) in spray, applicato localmente 3-4 volte al giorno per non più di 5 giorni, ad abbondanti lavaggi nasali con soluzione fisiologica che devono essere protratti sino alla completa regressione della sintomatologia. Anche il versante orale della patologia non deve essere trascurato: collutori a base di clorexidina associati a una impeccabile igiene orale sono indispensabili nell’abbattere la carica batterica del cavo orale. Molto spesso nel periodo che segue un trattamento odontoiatrico o di chirurgia orale il paziente abbandona le comuni pratiche di igiene orale nel timore di compromettere con le manovre di pulizia quanto realizzato dal chirurgo.
Il paziente deve essere pertanto sempre educato, a maggior ragione in corso di SCDDT acute, a curare la propria igiene orale, eventualmente utilizzando spazzolini a setole morbide in presenza di ampie suture della mucosa orale. In caso di allergie ad antibiotici della classe dei beta lattamici o di fallimento della terapia di primo livello, è possibile passare direttamente al trattamento antibiotico di secondo livello, che è costituito da antibiotici del gruppo dei fluorochinoloni. La nostra esperienza clinica vede nella levofloxacina un buon farmaco, gravato da scarse resistenze batteriche, con una buona farmacocinetica, scarsi effetti collaterali e ottima compliance dei pazienti grazie alla monosomministrazione giornaliera. Nel trattamento delle SCDDT il trattamento dovrebbe prevedere la somministrazione di 750 mg di levofloxacina per 5 giorni, seguita dalla somministrazione di 500 mg di levofloxacina per altri 10 giorni. Tale terapia di secondo livello deve essere sempre accompagnata da un’adeguata toilette nasale con lavaggi e associazione con vasocostrittori locali nei primi 5 giorni di terapia, nonché da buone norme di igiene orale. Per quanto aggressiva, una buona e tempestiva terapia medica può consentire la risoluzione delle complicanze in molte classi di SCCDT infiammatorie. È possibile assistere alla chiusura spontanea di fistole oro-antrali, se - appunto - di recente genesi, o all’estrusione spontanea dall’ostio del mascellare di graft ossei di piccolo calibro dislocatisi dal pavimento del seno dopo il fallimento di un rialzo di seno. Va da sé che in alcune classi non è previsto alcun beneficio a fronte della terapia medica, per quanto tempestiva e ben condotta: il dislocamento di corpi estranei di dimensioni superiori ai 3-4 mm nel seno mascellare (denti, impianti, frammenti di strumenti odontoiatrici, grosse stecche di osso per ricostruzione ecc.) rende necessario un intervento chirurgico di asportazione del corpo estraneo per garantire la guarigione del paziente; questi soggetti dovrebbero essere pertanto indirizzati tout court al trattamento chirurgico.
Fase post-chirurgica
Una delle maggiori cause di fallimento della terapia chirurgica delle SCDDT nella nostra ultradecennale esperienza è una cattiva o incompleta gestione del paziente nel periodo immediatamente successivo all’intervento. Tale gestione, analogamente a quella di una SCDDT in fase acuta, si fonda su due pilastri principali: sono necessarie da una parte una terapia antibiotica adeguata e dall’altra tutta una serie di terapie ancillari non solo nasali, ma anche orali in caso di accessi chirurgici combinati. La terapia antibiotica che meglio consente di superare le diffuse resistenze dei batteri responsabili di infezioni a carattere odontogeno è quella con levofloxacina. Analogamente a quanto proposto per il trattamento di fase acuta, la terapia prevede la somministrazione di 750 mg di levofloxacina in monosomministrazione per 5 giorni seguiti da 500 mg in monosomministrazione per altri 10 giorni. In caso di allergie riferite ad antibiotici della classe dei fluorochinoloni, l’utilizzo di una cefalosporina di III generazione può essere parimenti indicato, pur avendo efficacia lievemente inferiore. In caso di fallimento della terapia antibiotica con persistenza di secrezioni purulente, al suo termine è consigliabile eseguire un tampone nasale dopo almeno 48h di wash out farmacologico e intraprendere una nuova terapia secondo il risultato dell’antibiogramma. Le terapie ancillari sono volte a garantire una rapida e ottimale ripresa dagli esiti chirurgici e, ovviamente, a evitare recidive dell’infezione. A livello nasale sono necessari lavaggi con soluzione fisiologica (non meno di 3 volte al giorno per 30 giorni) e applicazione topica di oli essenziali emollienti (2-3 volte al giorno per almeno 20 giorni) e di creme antibiotiche a base di mupirocina (2-3 volte al giorno per 20 giorni). A livello orale, analogamente a quanto descritto per la fase acuta, è necessaria una buona igiene sia tramite pulizia con spazzolino sia con sciacqui con collutori a base di clorexidina per 7-10 giorni.
Conclusioni
Le SCDDT rappresentano uno scenario complesso, che viene spesso sottovalutato da odontoiatri, chirurghi maxillo-facciali e otorinolaringoiatri, o gestito in modo approssimativo o parziale. Da una parte gli odontoiatri talvolta mancano di una conoscenza sufficientemente approfondita della fisiologia e della patologia sinusale necessaria per la gestione di questi casi, dall’altra cercano di minimizzare la complicanza nel timore di sequele legali. I chirurghi maxillo-facciali non hanno in genere esperienza con le tecniche endoscopiche nasosinusali e tendono ad approcciare esclusivamente il seno mascellare da una via non fisiologica senza risolvere i problemi dell’ostio-sinusale.
 Infine, gli otorinolaringoiatri spesso sovrappongono queste patologie alle comuni sinusiti croniche e acute, trascurando nel loro trattamento gli aspetti eziologici dentali, il che porta molto spesso al fallimento del trattamento. In ogni caso gli otorinolaringoiatri non hanno conoscenza delle problematiche relative a una futura riabilitazione implantologica. Una conoscenza completa della patologia, l’applicazione di criteri classificativi che consentono di confrontare i risultati e l’utilizzo di protocolli chirurgici validati scientificamente sono fondamentali nella corretta gestione del paziente, massimizzano le chanche di guarigione e minimizzano potenziali contenziosi. La nostra proposta si contrappone alla frequente osservazione di casi che, già affetti da complicanze di trattamento odontoiatrico, vengono comunemente sottoposti a interventi che affrontano solo parzialmente la patologia in essere. La soluzione più moderna è quella del trattamento multidisciplinare che combina le competenze dei singoli chirurghi. In questa linea deve essere ben chiaro in quali casi la cooperazione sia effettivamente necessaria e quali siano i compiti di ogni chirurgo. ν
Infine, gli otorinolaringoiatri spesso sovrappongono queste patologie alle comuni sinusiti croniche e acute, trascurando nel loro trattamento gli aspetti eziologici dentali, il che porta molto spesso al fallimento del trattamento. In ogni caso gli otorinolaringoiatri non hanno conoscenza delle problematiche relative a una futura riabilitazione implantologica. Una conoscenza completa della patologia, l’applicazione di criteri classificativi che consentono di confrontare i risultati e l’utilizzo di protocolli chirurgici validati scientificamente sono fondamentali nella corretta gestione del paziente, massimizzano le chanche di guarigione e minimizzano potenziali contenziosi. La nostra proposta si contrappone alla frequente osservazione di casi che, già affetti da complicanze di trattamento odontoiatrico, vengono comunemente sottoposti a interventi che affrontano solo parzialmente la patologia in essere. La soluzione più moderna è quella del trattamento multidisciplinare che combina le competenze dei singoli chirurghi. In questa linea deve essere ben chiaro in quali casi la cooperazione sia effettivamente necessaria e quali siano i compiti di ogni chirurgo. ν
Corrispondenza
Dottor Alberto M. Saibene
Clinica Otorinolaringoiatrica
Ospedale San Paolo, via A. di Rudini 8 - 20142 Milano
Tel. 02 81844349 - alberto.saibene@gmail.com
bibliografia
1. Mehra P, Jeong D. Maxillary sinusitis of odontogenic origin. Curr Infect Dis Rep 2008;10:205-10.
2. Patel NA, Ferguson BJ. Odontogenic sinusitis: An ancient but under-appreciated cause of maxillary sinusitis. Curr Opin Otolaryngol Head Neck Surg 2014;20:24-8.
3. Hoskison E, Daniel M, Rowson JE, Jones NS. Evidence of an increase in the incidence of odontogenic sinusitis over the last decade in the UK. J Laryngol Otol 2012;126:43-6.
4. Chiapasco M, Zaniboni M, Rimondini L. Dental implants placed in grafted maxillary sinuses: a retrospective analysis of clinical outcome according to the initial clinical situation and a proposal of defect classification. Clin Oral Implants Res 2008;19:416-28.
5. Felisati G, Chiapasco M, Lozza P, Saibene AM, Pipolo C, Zaniboni M, Biglioli F, Borloni R. Sinonasal complications resulting from dental treatment: outcome-oriented proposal of classification and surgical protocol. Am J Rhinol Allergy 2013;27:e101-6.
6. Nakamura N, Mitsuyasu T, Ohishi M. Endoscopic removal of a dental implant displaced into the maxillary sinus: technical note. Int J Oral Maxillofac Surg 2004;33:195-7.
7. Kitamura A. Removal of a migrated dental implant from a maxillary sinus by transnasal endoscopy. Br J Oral Maxillofac Surg 2007;45:410-1.
8. Kim JW, Lee CH, Kwon TK, Kim DK. Endoscopic removal of a dental implant through a middle meatal antrostomy. Br J Oral Maxillofac Surg 2007;45: 408-9.
9. Costa F, Emanuelli E, Robiony M, Zerman N, Polini F, Politi M. Endoscopic surgical treatment of chronic maxillary sinusitis of dental origin. J Oral Maxillofac Surg 2007;65:223-8.
10. Testori T, Drago L, Wallace SS, Capelli M, Galli F, Zuffetti F, Parenti A, Deflorian M, Fumagalli L, Weinstein RL, Maiorana C, Di Stefano D, Valentini P, Giannì AB, Chiapasco M, Vinci R, Pignataro L, Mantovani M, Torretta S, Pipolo C, Felisati G, Padoan G, Castelnuovo P, Mattina R, Del Fabbro M. Prevention and treatment of postoperative infections after sinus elevation surgery: clinical consensus and recommendations. Int J Dent 2012;2012:365809.
11. Pignataro L, Mantovani M, Torretta S, Felisati G, Sambataro G. ENT assessment in the integrated management of candidate for (maxillary) sinus lift. Acta Otorhinolaryngol Ital 2008;28:110-9.
12. Moreno Vazquez JC, Gonzalez de Rivera AS, Gil HS, Mifsut RS. Complication rate in 200 consecutive sinus lift procedures: guidelines for prevention and treatment. J Oral Maxillofac Surg 2013;72(5):892-901.
13. Felisati G, Borloni R, Chiapasco M, Lozza P, Casentini P, Pipolo C. Maxillary sinus elevation in conjunction with transnasal endoscopic treatment of rhino-sinusal pathoses: preliminary results on 10 consecutively treated patients. Acta Otorhinolaryngol Ital 2010;30:289-93.
14. Mantovani M. The ENT’s role in sinus lift management doesn’t need misleading messages. Acta Otorhinolaryngol Ital 2012;32:404.
15. Felisati G, Borloni R, Chiapasco M, Lozza P, Casentini P, Pipolo C. Reply to: the ENT’s role in sinus lift management doesn’t need misleading messages. Acta Otorhinolaryngol Ital 2013;33:47-8.
16. Valstar MH, Baas EM, Te Rijdt JP, De Bondt BJ, Laurens E, De Lange J. Maxillary sinus recovery and nasal ventilation after Le Fort I osteotomy: a prospective clinical, endoscopic, functional and radiographic evaluation. Int J Oral Maxillofac Surg 2013;42:1431-6.
17. Chiapasco M, Felisati G, Maccari A, Borloni R, Gatti F, Di Leo F. The management of complications following displacement of oral implants in the paranasal sinuses: a multicenter clinical report and proposed treatment protocols. Int J Oral Maxillofac Surg 2009 Dec;38:1273-8.
18. Raghoebar GM, van Weissenbruch R, Vissink A. Rhino-sinusitis related to endosseous implants extending into the nasal cavity. A case report. Int J Oral Maxillofac Surg 2004;33:312-4.
19. Jung JH, Choi BH, Jeong SM, Li J, Lee SH, Lee HJ. A retrospective study of the effects on sinus complications of exposing dental implants to the maxillary sinus cavity. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2007;103:623-5.
20. Zwerger S, Abu-Id MH, Kreusch T. Long-term results of fittig subperiosteal implants: report of twelve patient cases. Mund Kiefer Gesichtschir 2007;11:359-62.
21. Giovannetti F, Priore P, Raponi I, Valentini V. Endoscopic sinus surgery in sinus-oral pathology. J Craniofac Surg 2014 Apr 3. [Epub ahead of print].
22. Nicolai P, Lombardi D, Tomenzoli D, Villaret AB, Piccioni M, Mensi M, Maroldi R. Fungus ball of the paranasal sinuses: experience in 160 patients treated with endoscopic surgery. Laryngoscope 2009;119:2275-9.
23. Wang JH, Lee BJ, Jang YJ. Bacterial coinfection and antimicrobial resistance in patients with paranasal sinus fungus balls. Ann Otol Rhinol Laryngol 2010;119:406-11.
24. Chiapasco M, Felisati G, Zaniboni M, Pipolo C, Borloni R, Lozza P. The treatment of sinusitis following maxillary sinus grafting with the association of functional endoscopic sinus surgery (FESS) and an intra-oral approach. Clin Oral Implants Res 2013;24:623-9.
25. Mantovani M, Pipolo C, Messina F, et al. Antral retriever and displaced dental implants in the maxillary sinus. J Craniofac Surg 2011;22:2275-7.
26. Albu S. The double-barrel approach to the removal of dental implants from the maxillary sinus. Int J Oral Maxillofac Surg 2013;42:1529-32.
27. Biglioli F, Goisis M. Access to the maxillary sinus using a bone flap on a mucosal pedicle: preliminary report. J Craniomaxillofac Surg 2002;30:255-9.