Le malattie del sistema cardiocircolatorio rappresentano attualmente in Italia uno dei più importanti problemi di sanità pubblica. L’aggiornamento monografico presentato si propone di riassumere le attuali raccomandazioni al management del paziente cardiopatico in uno studio odontoiatrico in riferimento a temi di più comune riscontro durante l’attività clinica. Si farà particolare riferimento alla prevenzione dell’endocardite infettiva, sulla opportunità e tempistica di una profilassi antibiotica in pazienti considerati a rischio infettivologico. Valutazione del rischio operatorio per eventualmente richiedere esami strumentali aggiuntivi. Riguardo all’utilizzo di anestetici locali, fronteggiare eventuali rialzi pressori che possono comunemente presentarsi durante operazioni chirurgiche, odontomastotologiche nella fattispecie ed infine quando sospendere la terapia antiaggregante e anticoagulante.
Obiettivi educazionali per quest’articolo:
–Acquisire delle raccomandazioni pratiche sulla possibilità di intraprendere scelte terapeutiche differenti in pazienti con comorbilità cardiovascolari.
–Conoscere le raccomandazioni delle principali linee guida europee in merito.
–Riflettere criticamente sulle indicazioni attuali a problematiche di frequente riscontro nello studio odontoiatrico.
Parole chiave: linee guida; endocardite infettiva; antibiotici; profilassi; resistenza antibiotica; rapporto rischio-beneficio; paziente cardiopatico; procedure odontoiatriche; valutazione del rischio cardiaco pre-operatorio; complicanze post-operatorie; anestesia locale; epinefrina; ipertensione arteriosa; sanguinamento; terapia antiaggregante; terapia anticoagulante; anticoagulanti di nuova generazione.
Il significativo aumento della vita media cui stiamo assistendo ha, di fatto, cambiato lo scenario generale portando con sé un proporzionale incremento di patologie attive nello stesso soggetto che richiedono, oltretutto, trattamenti farmacologici cronici. L’odontoiatra si trova dunque, suo malgrado, sempre più spesso a fronteggiare clienti che si rivelano essere pazienti complessi, con differenti comorbidità e terapie farmacologiche di corollario, che possono incidere, anche, sul rischio operatorio. Nei paesi occidentali, per questioni legate anche allo stile di vita, queste problematiche sono principalmente di tipo cardiologico e con queste si deve, quindi, confrontare l’odontoiatra nel momento in cui si appresta a somministrare delle cure specifiche in soggetti che presentano un aumentato rischio operatorio. Per tale motivo l’inquadramento del paziente cardiologico nell’ambito di uno studio dentistico può generare, a ben ragione, dubbi e perplessità operative. Il presente breve articolo si propone lo scopo di fare un po’ di chiarezza nella letteratura cardiologica sulle raccomandazioni utili agli odontoiatri per il management del paziente cardiologico in uno studio odontoiatrico. Gli argomenti di seguito affrontati si ritiene siano relativi alla gestione delle più comuni problematiche inerenti all’interazione tra le cardiopatie e l’interventistica odontostomatologica.
Endocardite infettiva, un pericolo potenziale che accompagna le procedure chirurgiche
Per endocardite infettiva si intende un’infezione dell’endocardio, il tessuto che riveste le cavità interne del cuore, incluso le valvole, a eziologia multipla, con presentazione clinica e andamento polimorfo. Quest’infezione riconosce in prevalenza agenti eziologici batterici, tra questi nel 50-80% si riconoscono gli Streptococchi viridians, che comunemente abitano la cavità orale, faringe e prime vie respiratorie e, nel 20-30% gli Stafilococchi aureus ed epidermidis, che si trovano facilmente sulla cute. A ragione, dunque, si ritiene che tutte le procedure chirurgiche che possono provocare batteriemia anche transitoria, per contaminazione, possono aumentare il rischio di endocardite. Nel valutare il rischio si devono, ovviamente, prendere in considerazione le caratteristiche del paziente e la tipologia dell’intervento; in questo contesto si inserisce pienamente la profilassi antibiotica peri-operatoria in corso di procedure chirurgiche, intesa come somministrazione di antibiotici nel corso delle 2 ore precedenti l’incisione, per garantire una concentrazione nel siero e nei tessuti idonea a controllare un’eventuale batteriemia.
Si tratta di una procedura, oramai consolidata, la cui efficacia è stata dimostrata anni or sono su una grande casistica di soggetti sottoposti a procedure chirurgiche elettive, sia in campo “pulito” che già “contaminato” da infezione1. Sono indicate somministrazioni successive solo in caso di interventi che, in termini di durata, superino di 2-3 volte il tempo di emivita dell’antibiotico. Va altresì detto che l’epidemiologia dell’endocardite infettiva sta cambiando a causa di una serie di fattori, tra cui l’introduzione di nuovi antibiotici e il loro più frequente utilizzo, la comparsa di microrganismi resistenti e l’aumento degli impianti di dispositivi cardiovascolari2. Traslando le indicazioni in ambito odontoiatrico, dalle linee guida del 2007 e del 2010 dell’American Heart Association e dell’American College of Cardiology per la prevenzione e la gestione dell’endocardite infettiva e per la gestione delle infezioni di dispositivi cardiovascolari e da documenti di consenso successivi3, si evince, in effetti, che richiedono la profilassi per l’endocardite solo i pazienti:
• con precedente endocardite;
• con protesi valvolari;
• sottoposti a trapianto cardiaco con valvulopatie;
• con malattia cardiaca congenita cianogena non operata;
sottoposti a riparazione chirurgica o transcutanea, completa/incompleta, con materiale protesico. È bene ricordare che batteriemie transitorie si verificano non soltanto durante procedure invasive, ma anche in seguito al semplice lavaggio dei denti o all’uso del filo interdentale4; si tratta, tuttavia, di batteriemie di basso grado e di breve durata. Come è noto, infatti, la batteriemia denota la presenza di batteri nel torrente sanguigno – emocoltura positiva – non necessariamente associata a manifestazioni di interessamento sistemico. Tuttavia, in pazienti con un cattivo stato della salute dentaria, le batteriemie si possono osservare indipendentemente dalle procedure dentarie, a maggior ragione quelle post-procedurali, e saranno più elevate in questo gruppo; buona, dunque, la pratica di effettuare sciacqui con clorexidina allo 0,12 o 0,2% per 1 minuto prima di ogni intervento odontoiatrico e, in ogni caso, una buona igiene orale rimane sempre la migliore profilassi.
Tra i microrganismi tipici delle endocarditi infettive si riconoscono, appunto, gli Streptococcus viridans, componenti la microflora orale e ben noti agli odontoiatri; tra questi vengono incluse specie quali gli streptococchi Sanguis, Mitis, Salivarius, Mutans e Gemella Morbillorum, commensali del cavo orale che generalmente concorrono alla formazione della placca dentale, carie dentale, parodontopatie e, inoltre, alle forme di endocardite batterica sub-acuta. La maggior parte di loro è suscettibile alla terapia antibiotica con penicilline, salvo i casi di resistenza.
Profilassi antibiotica, per chi?
L’elevata morbidità e mortalità che contraddistingue l’endocardite infettiva, specialmente nei pazienti cosiddetti ad alto rischio, giustificano, dunque, l’interesse delle linee guida per questa condizione morbosa e in particolare per coloro che devono essere sottoposti alla manipolazione del tessuto gengivale, della regione peri-apicale del dente, in cui si ha una perforazione della mucosa orale, o che, comunque, si sottopongono a procedure in siti infetti5. In una corretta valutazione del rapporto rischio-beneficio di una strategia preventiva, quale la profilassi con antibiotici, è bene comunque ricordare che:
• un inappropriato uso delle terapie antibiotiche può favorire l’emergenza di microorganismi resistenti;
la somministrazione di antibiotici nella profilassi, di per sé, comporta un lieve aumento nel rischio di anafilassi, pertanto risulta di fondamentale importanza effettuare un’accurata selezione dei paziente da porre in terapia preventiva antibiotica. Le linee guida, infatti, raccomandano la profilassi antibiotica esclusivamente nei soggetti a più alto rischio in quanto associati a un out-come avverso in seguito a endocardite infettiva. Nelle Tabelle 1 e 2 sono riassunte le correnti indicazioni alla terapia antibiotica profilattica in odontostomatologia4.
Complicanze cardiache maggiori post-operatorie nel cardiopatico
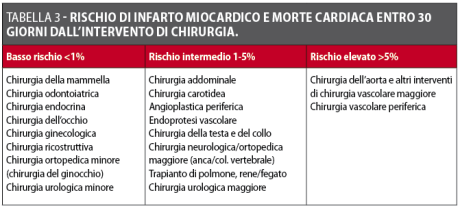
Le complicanze cardiache dopo chirurgia dipendono dal profilo globale di rischio del paziente, dal tipo di intervento e dalle sue caratteristiche quali emergenza, grado di complicazione e durata. Va ricordato che tutti i pazienti con patologie cardiovascolari, indipendentemente dal rischio infettivo ricordato in precedenza, presentano un rischio potenziale di complicazioni, anche fatali, durante procedure chirurgiche comprese, quindi, quelle odontoiatriche. Gli interventi chirurgici vengono raggruppati in tre categorie di rischio – basso, intermedio e alto – correlate all’incidenza di infarto e morte cardiaca entro i 30 giorni6. In seguito a un intervento odontostomatologico, il rischio stimato in un paziente con cardiopatia stabile e asintomatico risulta essere <1% (Tabella 3).
In ragione di questo rischio relativamente basso, difficilmente i risultati di eventuali test diagnostici/provocativi potranno modificare la gestione peri-operatoria, pertanto non sono raccomandati test specifici prima dell’esecuzione di una procedura odontoiatrica. Al contrario, nel paziente con cardiopatia instabile le evidenze relative alla chirurgia elettiva sottolineano l’utilità di eseguire dei test preliminari, quali un elettrocardiogramma e un ecocardiogramma basali e, in caso di coronaropatia, di procedere con l’iter diagnostico e terapeutico posticipando la procedura. Inutile ricordare che lo stesso approccio si deve riservare a tutti i pazienti che vanno incontro a procedure chirurgiche a medio o alto rischio di complicanze cardiovascolari, anche se non cardiopatici noti. Ovviamente in presenza di procedure chirurgiche urgenti, indipendentemente dalla complessità della procedura e dalle condizioni del paziente, ci si assume in toto il rischio operatorio elevato, essendo limitate le possibilità di controllarlo in via preventiva. In sintesi, una valutazione del rischio operatorio si rende necessaria anche per le procedure odontostomatologiche in elezione, con un’attenzione particolare al cardiopatico e alla sua condizione di compenso e stabilità emodinamica.
Sviluppo di ipertensione arteriosa durante l’anestesia locale
Ogni intervento induce una risposta allo stress mediata da trasmettitori neuroendocrini che, sebbene con una notevole variabilità individuale, si associa a tachicardia e a incremento dei valori pressori anche in soggetti sani e normotesi. In soggetti affetti da ipertensione arteriosa il frequente utilizzo in ambito odontoiatrico dell’epinefrina, in genere 1:100.00, insieme all’anestetico per via locale, allo scopo di aumentare durata e profondità dell’anestesia e di ridurre il sanguinamento nel campo operatorio, può ulteriormente incrementare il rischio di sviluppare una crisi ipertensiva e/o interferire con la terapia in atto. A questo riguardo non vi sono studi definitivi che possano fornire indicazioni precise sul comportamento più sicuro da adottare; un report di qualche anno fa sulle evidenze disponibili7 riporta un modesto incremento pressorio legato all’uso dell’epinefrina nei soggetti ipertesi (+4 mmHg; fc+6 b/min), addizionale rispetto all’aumento che già si osserva nei soggetti normotesi (+11.7 mmHg; fc+4.7 b/min).
È bene comunque sottolineare che i soggetti ipertesi spesso presentano un cluster di fattori di rischio e specialmente in coloro che non sono bene controllati dalla terapia ci si possono attendere rialzi pressori anche più significativi. Il buon senso dovrebbe pertanto consigliare di valutare opportunamente questo dato in sede anamnestica e, eventualmente, optare in questi pazienti per un’anestesia senza epinefrina. In caso di dubbio, una semplice misurazione pressoria potrebbe essere di aiuto.
Come districarsi nella gestione delle terapie antiaggreganti e anticoagulanti
L’uso incrementale, in via profilattica, della terapia antiaggregante nel paziente cardiopatico e, forse ancor più, della terapia anticoagulante orale rappresenta spesso un problema di non facile risoluzione. Mentre per sottoporre un paziente a una chirurgia di qualunque genere è indicato il calcolo della stima del rischio tromboembolico ed emorragico mediante punteggi specifici3,8,9, per le procedure odontoiatriche le evidenze in letteratura e le successive raccomandazioni delle linee guida10 puntano tutte nella stessa direzione:
• non interrompere i farmaci anticoagulanti orali, in specifico, sia in corso di terapia anticoagulante orale o TAO, che con gli anticoagulanti di nuova generazione;
• non sospendere la terapia con l’aspirina6;
• comportarsi nel medesimo modo con doppia terapia antiaggregante11 nelle procedure dentarie semplici.
Il management del paziente cardiopatico in terapia antiaggregante/anticoagulante, nelle procedure dentarie semplici, viene pertanto molto semplificato; è bene ricordare che tra le procedure dentarie semplici si devono includere: estrazioni singole o multiple fino a 3 denti, fino a tre impianti, scaling e root planing, sondaggio, sutura gengivale, resezione apicale e alveolo-plastica. Va comunque ricordato che le procedure dentarie semplici hanno un rischio di sanguinamento variabile anche in funzione del profilo di comorbidità del soggetto, dello stato infiammatorio della mucosa orale al momento dell’intervento e dell’eventuale uso di altri farmaci anti-infiammatori come i NSAIDS e i COX-2 inibitori e che procedure definite semplici possono, frequentemente, esitare in procedure più complesse. Infine, la buona pratica insegna che è possibile adottare procedure peri-operatorie e post-operatorie che controllano il rischio di sanguinamento; tra queste: minimizzare il trauma chirurgico, utilizzare fili di sutura riassorbibili per chiudere la ferita, comprimere con garza per 15-20 minuti dopo l’intervento, utilizzare localmente agenti coagulanti e non prescrivere farmaci anti-infiammatori nel post-operatorio.
Corrispondenza
Michele M. Ciulla
Dipartimento di Scienze cliniche e di comunità, Laboratorio di Informatica clinica e imaging cardiovascolare
Università degli Studi di Milano
Via Francesco Sforza, 35
20122 Milano
michele.ciulla@unimi.it
Patrizia Vivona
 2013: laurea in Medicina e chirurgia presso l’Università di Milano con pieni voti assoluti e lode. Da aprile 2011: studente interno presso Uo di cardiologia e UTIC dell’Ospedale San Paolo, Milano. Da luglio a dicembre 2013 medico interno presso Uo di cardiologia e UTIC dell’Ospedale San Paolo, Milano. Da gennaio 2014 a oggi: medico interno presso Uo di medicina a indirizzo cardiovascolare dell’Università di Milano, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico di Milano, day service dell’ipertensione arteriosa.
2013: laurea in Medicina e chirurgia presso l’Università di Milano con pieni voti assoluti e lode. Da aprile 2011: studente interno presso Uo di cardiologia e UTIC dell’Ospedale San Paolo, Milano. Da luglio a dicembre 2013 medico interno presso Uo di cardiologia e UTIC dell’Ospedale San Paolo, Milano. Da gennaio 2014 a oggi: medico interno presso Uo di medicina a indirizzo cardiovascolare dell’Università di Milano, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico di Milano, day service dell’ipertensione arteriosa.
Enrico Gallazzi
 Luglio 2013: laurea in Medicina e chirurgia, conseguita presso l’Università degli studi di Milano. Gennaio 2014: tirocino presso l’Uo nefrologia e dialisi dell’Ao Ospedale San Carlo Borromeo. Febbraio 2014: abilitazione alla professione di medico chirurgo. Da luglio 2013 a oggi: medico interno presso l’Uoc malattie cardiovascolari della Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico di Milano. Autore o co-autore di pubblicazioni scientifiche quali abstract presentati a congressi internazionali e articoli. Partecipazione a corsi: Corso teorico-pratico avanzato di ecocolordoppler carotideo e vertebrale (2012); Management delle tachiaritmie sopraventricolari (2012); Dall’ipertensione allo scompenso: focus sul paziente (2012); Clinical hypertension in practice (2012); Corso formativo SIC “Aritmologia” (2012); Guida all’interpretazione dell’ECG in età neonatale e pediatrica (2013); Denervazione renale endovascolare: modalità di controllo dell’ipertensione resistente e delle patologie associate (2013).
Luglio 2013: laurea in Medicina e chirurgia, conseguita presso l’Università degli studi di Milano. Gennaio 2014: tirocino presso l’Uo nefrologia e dialisi dell’Ao Ospedale San Carlo Borromeo. Febbraio 2014: abilitazione alla professione di medico chirurgo. Da luglio 2013 a oggi: medico interno presso l’Uoc malattie cardiovascolari della Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico di Milano. Autore o co-autore di pubblicazioni scientifiche quali abstract presentati a congressi internazionali e articoli. Partecipazione a corsi: Corso teorico-pratico avanzato di ecocolordoppler carotideo e vertebrale (2012); Management delle tachiaritmie sopraventricolari (2012); Dall’ipertensione allo scompenso: focus sul paziente (2012); Clinical hypertension in practice (2012); Corso formativo SIC “Aritmologia” (2012); Guida all’interpretazione dell’ECG in età neonatale e pediatrica (2013); Denervazione renale endovascolare: modalità di controllo dell’ipertensione resistente e delle patologie associate (2013).
Roberto Meazza
 Novembre 1983: studente interno presso l’Istituto di clinica medica generale e terapia medica del Centro di fisiologia clinica e ipertensione dell’Università di Milano, diretto dal prof. Alberto Zanchetti. Novembre 1987: medico interno specializzando in cardiologia presso l’Istituto di clinica medica generale e terapia medica dell’Università di Milano.
Novembre 1983: studente interno presso l’Istituto di clinica medica generale e terapia medica del Centro di fisiologia clinica e ipertensione dell’Università di Milano, diretto dal prof. Alberto Zanchetti. Novembre 1987: medico interno specializzando in cardiologia presso l’Istituto di clinica medica generale e terapia medica dell’Università di Milano.
Aprile 1991: assegnazione borsa di studio INT presso l’Istituto nazionale tumori di Milano.
Marzo 1993: consulente scientifico per l’area cardiovascolare di differenti aziende farmaceutiche nazionali e multinazionali per l’area didattica cardiovascolare e per il training degli informatori scientifici del farmaco. Dicembre 1994: incarico di assistente ospedaliero presso Uo di cardiologia dell’Istituto nazionale tumori di Milano. Dicembre 2000: qualifica di ruolo di dirigente medico presso Uo di cardiologia dell’Istituto nazionale tumori di Milano. Gennaio 2001: incarico universitario di tutor afferente alla cattedra di Patologia e clinica cardiovascolare dell’Università degli studi di Milano. Novembre 2006: incarico alta professionalità metodiche diagnostiche cardiologiche. Gennaio 2010: qualifica di dirigente medico con incarico di elevata professionalità presso l’Uo di malattie dell’apparato cardiovascolare dell’Università di Milano, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico di Milano, con responsabilità del modulo del day service dell’ipertensione arteriosa. Novembre 2010: qualifica universitaria di professore a contratto presso l’Università degli studi di Milano.
Michele M. Ciulla
 1986-87: laurea in Medicina e chirurgia, Università degli studi di Milano. 1992: diploma di specializzazione in cardiologia, Università degli studi di Milano – Titolo tesi: Effetti dell’attivazione e del blocco del sistema renina angiotensina sulla riserva coronarica. Luglio 1996-Aprile 1997: borsa di ricerca, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milano. 2001: dottorato di ricerca in Fisiopatologia cardiovascolare, Università degli studi di Milano – Titolo tesi: Ultrasonic myocardial tissue characterization – Clinical application. Gennaio 2001-Ottobre2001: borsa di ricerca, Fondazione IRCCS Ospedale Maggiore Policlinico Mangiagalli e Regina Elena, Milano. Novembre 2001-Ottobre2003: assegnista di ricerca, Università degli Studi di Milano, Istituto clinica medica generale e terapia medica. Agosto2003-Ottobre 2005: partecipazione a progetto di ricerca, programma nazionale sulle cellule staminali, Fondazione IRCCS Ospedale Maggiore Policlinico Mangiagalli e Regina Elena, Milano. Novembre 2003-Ottobre 2005: assegnista di ricerca, Università degli studi di Milano, Istituto clinica medica generale e terapia medica. Aprile 2006-Settembre 2006: consulenza tecnico-scientifica, Università degli studi di Milano, Istituto medicina cardiovascolare. 1998-2001: direttore di riviste, collane, enciclopedie e trattati.
1986-87: laurea in Medicina e chirurgia, Università degli studi di Milano. 1992: diploma di specializzazione in cardiologia, Università degli studi di Milano – Titolo tesi: Effetti dell’attivazione e del blocco del sistema renina angiotensina sulla riserva coronarica. Luglio 1996-Aprile 1997: borsa di ricerca, Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Milano. 2001: dottorato di ricerca in Fisiopatologia cardiovascolare, Università degli studi di Milano – Titolo tesi: Ultrasonic myocardial tissue characterization – Clinical application. Gennaio 2001-Ottobre2001: borsa di ricerca, Fondazione IRCCS Ospedale Maggiore Policlinico Mangiagalli e Regina Elena, Milano. Novembre 2001-Ottobre2003: assegnista di ricerca, Università degli Studi di Milano, Istituto clinica medica generale e terapia medica. Agosto2003-Ottobre 2005: partecipazione a progetto di ricerca, programma nazionale sulle cellule staminali, Fondazione IRCCS Ospedale Maggiore Policlinico Mangiagalli e Regina Elena, Milano. Novembre 2003-Ottobre 2005: assegnista di ricerca, Università degli studi di Milano, Istituto clinica medica generale e terapia medica. Aprile 2006-Settembre 2006: consulenza tecnico-scientifica, Università degli studi di Milano, Istituto medicina cardiovascolare. 1998-2001: direttore di riviste, collane, enciclopedie e trattati.
Bibliografia
1. Classen DC et al. The Timing of prophylactic administration of antibiotics and the risk of surgical-wound infection. N Engl J Med 1992;326:281-6.
2. Thanavaro KL, Nixon JV. Endocarditis 2014: an update. Heart Lung 2014;43(4):334-7.
3. Lam DK et al. Prevention of infective endocarditis: revised guidelines from the American Heart Association and the implications for dentists. J Can Dent Assoc 2008;74(5): 449-53.
4. Habib G et al. Guidelines on the prevention, diagnosis, and treatment of infective endocarditis (new version 2009): the task force on the prevention, diagnosis and treatment of infective endocarditis of the European Society of Cardiology (ESC). Endorsed by the European Society of Clinical Microbiology and Infectious Diseases (ESCMID) and the International Society of Chemotherapy (ISC) for Infection and Cancer. Eur Heart J 2009;30(19):2369-413.
5. Wilson W et al. Prevention of infective endocarditis. Guidelines from the American Heart Association: a guideline from the American Heart Association Rheumatic Fever, Endocarditis and Kawasaki Disease Committee, Council on Cardiovascular Disease in the Young, and the Council on Clinical Cardiology, Council on Cardiovascular Surgery and Anesthesia, and the Quality of Care and Outcomes Research Interdisciplinary Working Group. Circulation 2007;116(15):1736-54.
6. Poldermans D et al. Guidelines for pre-operative cardiac risk assessment and perioperative cardiac management in non-cardiac surgery: the task force for preoperative cardiac risk assessment and perioperative cardiac management in non-cardiac surgery of the European Society of Cardiology (ESC) and endorsed by the European Society of Anaesthesiology (ESA). Eur J Anaesthesiol 2010;27(2):92-137.
7. Cardiovascular effects of epinephrine in hypertensive dental patients. Summary, Evidence Report/Technology Assessment, Number 48. AHRQ Publication Number 02-E005, March 2002. http://hstat.nlm.nih.gov/ftrs/directBrowse.
8. Camm AJ et al. 2012 focused update of the ESC Guidelines for the management of atrial fibrillation: an update of the 2010 ESC Guidelines for the management of atrial fibrillation-developed with the special contribution of the European Heart Rhythm Association. Europace 2012;14(10):1385-413.
9. Pisters R et al. A novel user-friendly score (HAS-BLED) to assess 1-year risk of major bleeding in patients with atrial fibrillation: the Euro Heart Survey. Chest 2010;138(5):1093-100.
10. van Diermen DE et al. Dental management of patients using antithrombotic drugs: critical appraisal of existing guidelines. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2009;107(5):616-24.
11. van Diermen DE, van der Waal I, Hoogstraten J. Management recommendations for invasive dental treatment in patients using oral antithrombotic medication, including novel oral anticoagulants. Oral Surg Oral Med Oral Pathol Oral Radiol 2013;116(6):709-16.