Riassunto
Scopo del lavoro. Gli scopi del lavoro sono stati quelli di poter valutare le risposte terapeutiche ai trattamenti degli emangiomi orali utilizzando un dispositivo Laser a Diodo della lunghezza d’onda di 808 nm.
Materiali e metodi. Sono stati selezionati 23 pazienti, di cui 15 di sesso maschile e 8 di sesso femminile con un range di età compreso tra i 10 e i 30 anni e con un’età media di 20,1+/-6.22. Sono stati inclusi nello studio lesioni con un diametro massimo di 15 mm, trattati in modalità pulsata e con la fibra ottica non a contatto. I risultati sono stati confrontati con un gruppo controllo omogeneo per età, sesso, caratteristiche cliniche e anamnestiche trattato con
elettro-bisturi. Per i due gruppi il follow-up chirurgico e di controllo risultava standardizzato e i dati analizzati comprendevano: l’entità del sanguinamento post-chirurgico, la sintomatologia algica analizzata attraverso una scala visualogica (VAS), la tipologia di guarigione e le recidive. I risultati relativi all’entità del dolore e del tipo di guarigione sono stati valutati con un test statistico di significatività T-test.
I risultati definibili significativi venivano inclusi per un errore alfa < 0.05.
Risultati. L’utilizzo del Laser a Diodo ha notevolmente minimizzato le complicanze emorragiche e di recidiva. Inoltre, gli studi statistici hanno rilevato una significativa riduzione dei tempi di guarigione rispetto al gruppo controllo, ma una non significativa variazione della VAS dopo 4 ore dall’intervento (p> 0.05). Conclusioni. In base ai risultati ottenuti, il Laser a Diodi a 808 nm ha mostrato notevoli vantaggi nella gestione chirurgica degli emangiomi orali rispetto alle tecniche tradizionali.
Summary
Laser surgery therapies in oral capillary hemangiomas Aim.
The aim of this study was to investigate the effectiveness and application in the oral haemangiomas treatment, using a Diode Laser (808 nm).
Methods. In 23 pazients of which 15 men and 8 woman (mean age 20.1+/-6.22 and range 10-30 years), a Diode Laser was used to treat surgically the oral hemangiomas with a maximum surface area of 15 mm. The Laser was used in both pulsed modes without contact to the lesions. The results has been compared with a same patients group treated by diatermocoagulation surgery. For both group, intraoperative and postoperative clinical observations are reported. The following parameters were considered to evaluate and compare the two procedures: bleending, post-surgical pain using a Visul Analogue Scale (VAS), relapses and healing quality. The differences of VAS and recovery qualitative among study and control groups were analysed by paired t-test or Student’s Test.
Results. The use of a Diode Laser with the coagulation properties, seems to be particularly beneficial during removal of oral haemangiomas. The post-operative advantage has shown, a shorter healing time interval with significative results, bleeding decrease but no significant reduction of post-chirurgical pain in the four hours later (p >0.05).
Conclusion. The clinical application of the Diode Laser (808 nm) in the oral haemangiomas surgical procedures seems to be of effective utility for daily practice.
Le classificazioni cliniche delle lesioni vascolari dei distretti superficiali dell’organismo sono sempre state complesse, confuse e controverse. Un sistema di classificazione fu adottato dall’ISSVA (International Society for the Study Vascular Anomalies) nel 1996 basato sugli aspetti clinici, radiologici, emodinamici e istologici1-3. Distinguiamo due principali tipi di anomalie vascolari: i tumori vascolari (emangioma infantile e altri tipi di tumori vascolari presenti sia nei bambini come negli adulti) e malformazioni vascolari (tabella 1).
Questa classificazione è basata sui risultati delle indagini biologiche di Mullinken e Glowacki pubblicati nel 1982, nei quali è riportata un’appropriata identificazione delle anomalie vascolari. Gli Autori hanno proposto, con una terminologia semplificata e razionale, una classificazione essenzialmente basata sull’evidenza clinica, sulla cinetica cellulare e sulle caratteristiche cario-citologiche e isto-morfologiche 4-5.
Gli emangiomi sono i più comuni tumori vascolari dell’infanzia e sono anche comuni lesioni dei tessuti molli della cavità orale, del distretto maxillo-facciale e della regione del collo, mostrando caratteristiche di rapida crescita subito dopo la nascita seguita da una lenta involuzione. Il 60% degli emangiomi è localizzato nella regione cervico-facciale; di questa percentuale, solo il 15% è sull’area superficiale del corpo.
Diversi Autori descrivono la storia naturale degli emangiomi, mostrando che il tasso di involuzione è relativamente consistente: approssimativamente, il 50% degli emangiomi, probabilmente, sarà risolto all’età di 5 anni, e circa il 70% sarà completamente superato intorno ai 7 anni. Successivamente un miglioramento nelle restanti lesioni può verificarsi tra i 10 e i 12 anni1-7.
Dal punto di vista isto-morfologico, secondo studi effettuati da Mullinken e Glowacki è possibile riscontrare nella fase involutiva una infiltrazione più o meno abbondante di mastociti, nonché una graduale fibrosi peri-vasale e stromale che progressivamente restringe e modifica il lume delle componenti vascolari5.
Recentemente l’origine delle lesioni vascolari avrebbe trovato una spiegazione nella conoscenza dei processi di vasculogenesi e angiogenesi. Diverse indagini biologiche hanno confermato ovvie differenze tra i tumori vascolari e le malformazioni.
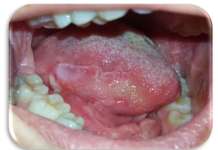
I markers della proliferazione cellulare come l’antigene nucleare, il fattore di crescita dell’endotelio vascolare (VEGF) e il fattore di crescita dei fibroblasti (FGF) sono presenti negli emangiomi, nei granulomi piogenici orali e cutanei ma non nelle malformazioni vascolari8-9. Gli emangiomi si possono presentare come una neoformazione violacea, rilevata non dolente alla palpazione con vasi venosi radiali larghi, teleangectasie e circondato da un alone ipocromico. La fase proliferativa, tipica degli emangiomi e di altri tumori vascolari, mostra dal punto di vista istologico una moltiplicazione delle cellule endoteliali (iperplasia delle cellule endoteliali).
Dal punto di vista terapeutico esistono diverse opzioni sia per il trattamento delle lesioni vascolari cutanee che degli emangiomi orali. Le possibilità includono l’escissione chirurgica, la crioterapia, l’embolizzazione selettiva, la cauterizzazione, la terapia steroidea e la chirurgia laser-assistita10-12.
Fu Leon Goldman nel 1963 il primo a utilizzare un dispositivo Laser in campo dermatologico. Sebbene Goldman originariamente usasse un Laser al Rubinio, successivamente il Laser all’Argon e al CO2 a modalità continue (CW) si rivelarono come trattamenti elettivi per la prima generazione dei laser dermatologici. Emettendo nella sezione blu-verde dello spettro elettomagnetico, con picchi di emissione a 488 e 514 nm, il Laser ad Argon è stato utilizzato per il trattamento delle malformazioni capillari Port Wine Stain e Red Wine Stain e degli emangiomi ma con un alto rischio di formazione di cheloidi.
Il Laser a CO2 con lunghezza d’onda a 10600 nm può essere utilizzato per procedure di ablazione di lesioni dell’epidermide e del derma, ma con una elevata percentuale di cicatrici ipertrofiche e problemi di pigmentazione.
Anderson e Parrish nel 1980 rivoluzionarono l’utilizzo del Laser in campo dermatologico attraverso gli studi della teoria della fototermolisi selettiva basata sui danni tissutali causati da cessione di energia termica a specifici targets cromogeni (melanina, emoglobina, acqua) attraverso impulsi assorbiti in modo selettivo14-17.
Gli obiettivi e gli scopi del presente lavoro sono stati quelli di valutare dal punto di vista clinico e terapeutico l’utilizzo del Laser a Diodo della lunghezza d’onda di 808 nm (Doctor Smile® D5 - Lambda Scientifica-Italia) nel trattamento degli emangiomi orali.
Metodi e mezzi
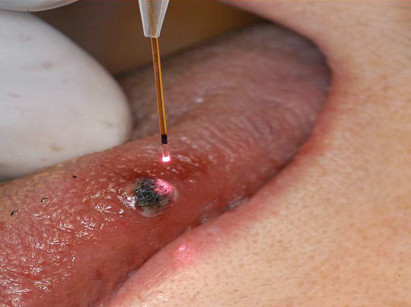
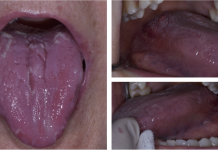
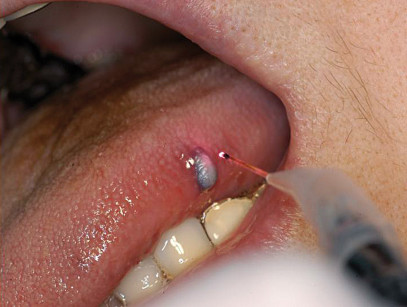
Il protocollo di ricerca è stato articolato presso l’Ambulatorio di Patologia e Medicina Orale Dipartimento di Scienze Chirurgiche, Ricostruttive e Diagnostiche Fondazione IRCCS Cà Granda - Ospedale Maggiore, Policlinico, Mangiagalli e Regina Elena, Università degli Studi di Milano dove sono stati selezionati 23 pazienti di età compresa tra i 10 e i 30 anni con una diagnosi clinica di emangioma monodistrettuale a carico delle regioni orali e peri-orali, e con un diametro massimo di 15 mm (figura 1). L’età media è risultata di 20,1 anni (deviazione standard di 6,22), una mediana di 19 e una moda di 14 anni. La diagnosi clinica è stata supportata da una consulenza esterna di specialisti dermatologi, e in 12 di questi soggetti si è resa necessaria una indagine isto-morfologica attraverso un prelievo bioptico con una conferma istologica di “angioma capillare”. Dal punto di vista semiologico ha supportato le nostre ipotesi diagnostiche la manovra della vitropressione o della diascopia nonché una attenta analisi dei dati anamnestici e dei rilevamenti clinico-obiettivi. Il follow-up comprendeva una selezione della casistica attraverso una prima visita specialistica con un accurato esame anamnestico e clinico-obiettivo delle regioni orali e peri-orali. Seguiva la compilazione di una cartella clinica, di una modulistica dedicata e la sottoscrizione di un consenso informato. Inoltre, per valutare le condizioni organo-sistemiche, venivano richieste una serie di indagini ematochimiche che comprendevano gli esami della funzionalità coagulativa, l’esame emocromocitometrico con formula leucocitaria, la VES, i parametri della funzionalità epatica e renale , la glicemia e la ricerca dei markers per l’HBV e l’HCV.
Sono stati esclusi dal protocollo di ricerca pazienti che presentavano sindromi sistemiche correlabili a quadri di displasia vascolari e/o di forme angiomatose complesse (Sindrome di Sturge-Weber, Sindrome di Rendu-Osler-Weber, Sindrome di Klipper-Trenaunay ecc.).
Il protocollo operativo e chirurgico comprendeva: utilizzo di Laser a Diodo della lunghezza di 808 nm (Doctor Smile® D5, Lambda Scientifica-Italia); parametri operativi corrispondenti a potenze di emissione in modalità pulsate e con le fibre ottiche non a contatto con la superficie delle lesioni (figure 2-3).
Le sonde utilizzate presentavano un diametro di 300 um. Era previsto l’utilizzo di occhiali protettivi sia per il paziente che per gli operatori. È stato inoltre selezionato, attraverso un’analisi retrospettiva inclusa in una tempistica compresa tra il 1999 e il 2005, un gruppo di controllo sovrapponibile al gruppo di studio per caratteristiche anagrafiche e clinico-anamnestiche trattato con tecniche di diatermocoagulazione.
Per entrambi i gruppi, il follow-up di controllo è stato effettuato da un unico operatore, e articolato con visite a distanza a 7, 14, 30 e 60 giorni dalla data dell’intervento. Inoltre, erano consigliate applicazioni topiche pre e post-trattamento di soluzioni acquose e in gel di clorexidina allo 0.2% della durata di un minuto primo. Per le lesioni più superficiali sono state utilizzate creme anestetiche a base di prilocaina e lidocaina al 2,5% (EMLA®) e minime concentrazioni di anestetico locale per infiltrazione a base di mepivacaina cloridrato senza vasocostrittore per le lesioni più profonde.
I parametri valutativi presi in considerazione nelle fasi post-chirurgiche comprendevano:
- una stima dell’entità del sanguinamento intra e post-chirurgico;
- la sintomatologia algica post-intervento utilizzando una scala visuo-analogica
(tabella 2); - tempi e modalità di guarigione;
- insorgenza di possibili recidive.
I risultati ottenuti relativamente alla sintomatologia dolorosa e all’entità dei processi di guarigione sono stati archiviati in una modulistica dedicata ed elaborati con uno studio statistico di significatività attraverso la metodica del T-test. In termini convenzionali considereremo i dati significativi per un p<0.05.
Risultati
Come precedentemente accennato i parametri clinici di riferimento ai risultati sono stati: la valutazione dell’entità del sanguinamento intra e post-operatorio; la sintomatologia algica post-chirurgica valutata con la scala VAS; le modalità di guarigione; l’insorgenza di possibili recidive.
Sanguinamento
Nel primo parametro indagato, l’utilizzo del Laser a Diodo della lunghezza d’onda di 808 nm, e con le modalità operative sovra esposte, ha notevolmente ridotto le complicanze emorragiche.
Dai nostri dati è emerso che solo durante il trattamento di 1 caso corrispondente al 4,34% del totale della casistica indagata, si sia dovuto ricorrere a tamponamenti locali con garze sterili imbevute di semplice soluzione fisiologica o di soluzione di acido tranexamico per favorire i fenomeni di emostasi locale con tempi di stillicidio di 4 minuti primi. Nel gruppo di studio trattato con chirurgia elettro-ablativa i presidi favorenti l’emostasi primaria sono stati necessari in 6 casi su 23 corrispondenti al 26,08% del totale. I tempi di sanguinamento sono stati in media di 9 minuti.
Dolore
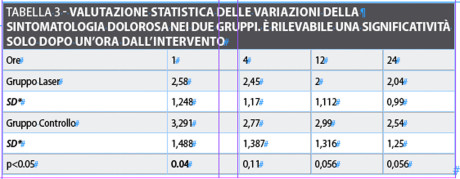
Il secondo parametro indagato riguardava la valutazione della sintomatologia algica post-intervento. È stata utilizzata una scala di riferimento analitica (VAS) relativamente al tipo di sintomatologia dolorosa a 1, 4, 12 e 24 ore dall’intervento. È stata valutata la significatività tra gruppo studio e gruppo controllo per un p <0.05. A distanza di un’ora dall’intervento i pazienti trattati con Laser riferivano una media di dolore di 2,58+/-1,24 mentre nel gruppo controllo la media di VAS risultava di 3,29+/-1,48 (p=0.04).
Ricordiamo a questo riguardo come il valore 2 indichi una sintomatologia dolorosa modestissima non costante nel tempo. Tuttavia, la significatività a 4, 12 e 24 ore
non ha mostrato tra gruppo di studio e gruppo controllo dati statisticamente significativi (tabella 3).
Guarigione
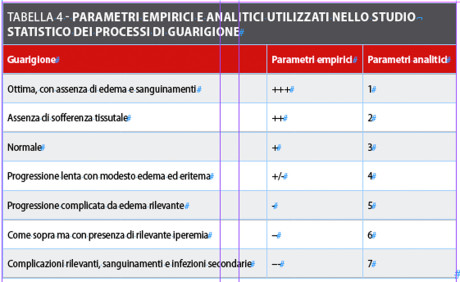
Il terzo parametro indagato riguardava il tipo di guarigione. Per convenzione abbiamo valutato le caratteristiche di guarigione attraverso dei parametri semplicistici riportati prevalentemente nella modulistica dedicata e attraverso dei valori numerici atti prevalentemente allo studio statistico di significatività (p<0.05).
Riportiamo lo schema utilizzato in tabella 4.
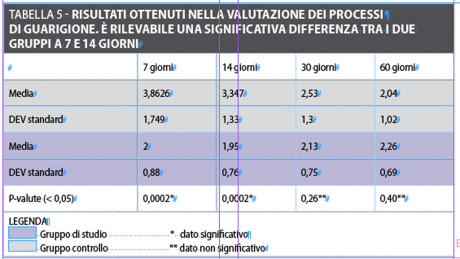
Nella visita di controllo a 7 giorni si sono dimostrati valori e tipologie di guarigione qualitativamente migliori nel gruppo Laser rispetto al gruppo controllo.
Abbiamo stimato una media di tipologia di guarigione pari a 2+/-0.88 come valore di sd contro una media del gruppo controllo intorno al quattro corrispondente a una progressione lenta.
Alla luce di questi dati risulterebbe una significatività statistica tra i due gruppi con p=0,0002.
Nel controllo a 14 giorni riscontriamo una variabilità dei dati ancora statisticamente significativa con un p pari a 0.002.
La media della tipologia di guarigione era di 1,956+/-0,76 nel gruppo trattato con Laser contro una media di 3,35+/-1,33 del gruppo controllo.
Tuttavia, le variazioni tra i due gruppi tendono a ridimensionarsi nei successivi controlli con dati maggiormente accumulabili e non significativi (tabella 5). I valori di significatività a 30 e 60 giorni risultavano rispettivamente di 0.26 e 0.40.
Recidive
L’ultimo parametro indagato ha riguardato la tendenza alle possibili recidive, parziali o totali, delle lesioni compatibili a emangiomi asportati.
Nei controlli effettuati a 30 e 60 giorni e che rientravano nel follow-up programmato, non abbiamo evidenziato in nessun caso la tendenza a recidive nei siti trattati. Parimenti, nel gruppo di controllo nel 23,7% dei casi si è resa necessaria una seconda seduta chirurgica dopo 60 giorni dal primo intervento.
Discussione
Gli obiettivi di questo studio sono stati quelli di identificare le differenze terapeutiche tra l’utilizzo di un dispositivo Laser a Diodo di lunghezza d’onda di 808 nm e la chirurgia elettro-ablativa nel trattamento degli emangiomi delle mucose orali.
Diverse difficoltà interpretative hanno sollevato congerie concettuali tra le neoplasie vascolari e le malformazioni vascolari. Molteplici nomenclature come “angiomi” o “neoplasie vascolari” sono state a lungo un importante ostacolo di comunicazione tra i vari specialisti (pediatri, dermatologi, angiologi ecc.) rendendo più complessa la gestione terapeutica di questi pazienti.
L’International Society of Vascular Anomalies (ISSVA), rifacendosi alla classificazione clinica e istologica di Mulliken e Glowacki identifica due tipologie di anomalie vascolari: le malformazioni vascolari e i tumori vascolari. Le anomalie vascolari possono essere presenti a livello delle mucose orali e avere caratteristiche similari alle lesioni del distretto cutaneo1-5.
Gli algoritmi terapeutici degli emangiomi muco-cutanei risultano piuttosto controversi a causa dei diversi risultati che si possono ottenere.
Esistono varie opzioni terapeutiche che risultano influenzate dalla tipologia clinica e istologica (malformazione vascolare o tumore vascolare), dalla localizzazione anatomica, dalle condizioni sistemiche e clinico-anamnestiche del paziente 1-5, 18,19.
Attualmente il trattamento e la gestione terapeutica degli emangiomi include l’osservazione clinica per la valutazione della possibile involuzione spontanea nel tempo, la terapia farmacologica e le terapie chirurgiche escissionali.
La crioterapia viene spesso indicata nel trattamento di alcune lesioni vascolari dei tessuti molli orali, mentre l’embolizzazione può essere indicata come coadiuvante alle terapie chirurgiche20-22.
Significativi e importanti risultati terapeutici si sono ottenuti con l’introduzione dell’utilizzo dei raggi Laser.
Diverse tipologie di dispositivi Laser possono essere utilizzati nel trattamento delle lesioni vascolari orali: Nd:YAG (Neodimio:ittrio-alluminio-granato) avente lunghezza d’onda di 1064 nm, i Laser ad Argon e i Laser a CO2 (lunghezza d’onda da 10600 nm)13,14, 23-27.
Il Laser a Diodo trova notevole applicazione nell’ambito della chirurgia orale e maxillo-facciale determinando notevoli vantaggi operativi e terapeutici.
I comuni dispositivi Laser a Diodo utilizzati nella pratica clinica della chirurgia orale presentano lunghezze d’onda di 808 nm e 980 nm, mostrando un’elevata affinità per i coefficienti d’assorbimento dell’emoglobina.
Questa particolare caratteristica risulta essere particolarmente rilevante per la rimozione diretta o coagulativa delle lesioni vascolari, dei granulomi piogenici gengivo-parodontali o, più genericamente, di tutte quelle lesioni infiammatorie caratterizzate da una generosa angiogenesi reattiva.
Tra alcuni vantaggi del Laser a Diodo ricordiamo: un minore assorbimento da parte della melanina, una maggiore penetrazione tissutale ma un effetto limitato per i reticoli vascolari con diametro inferiore agli 0,5 mm28-30.
L’analisi statistica della sintomatologia dolorosa post-chirurgica attraverso la scala VAS, e dei processi di guarigione, ha permesso di valutare i ruoli terapeutici e chirurgici del Laser a Diodo nel trattamento degli emangiomi orali con un diametro inferiore o uguale ai 15 mm. Dai risultati ottenuti nel nostro studio, le terapie chirurgiche laser-assistite utilizzando un dispositivo al Diodo (808 nm) risultano particolarmente indicate per il trattamento degli emangiomi orali, con risultati obiettivamente rilevabili e migliori rispetto alla chirurgia elettro-ablativa.
Abbiamo potuto rilevare una significativa riduzione delle complicanze settiche, della possibilità di insorgenza di recidive, migliorando il comfort post-chirurgico e la compliance dei processi di guarigione.
Il test statistico utilizzato per la valutazione e comparazione dei dati VAS e della qualità dei processi di guarigione è stato un test di ipotesi chiamato T-Test. La Scala Visualogica Analitica (VAS) può essere interpretata come uno strumento di misurazione che cerca di assimilare le caratteristiche soggettive del dolore, ma considerando le variabilità tipiche di identificazione incostanti da soggetto a soggetto, la valutazione di questa misurazione non risulta di facile interpretazione.Sulla base dei risultati ottenuti si è rilevata una significativa riduzione della sintomatologia dolorosa post chirurgica tra gruppo studio e gruppo controllo dopo un’ora dall’intervento.
È rilevabile una significativa diminuzione su scala VAS (media di 2,58 verso 3,291). Tuttavia, nelle ore successive non sono stati identificati dati significativi con un p>0.05. È ipotizzabile che la ragione di questo risultato sia da ritrovare nella soggettività di determinazione e di attribuzione dell’intensità del discomfort post-chirurgico, variabile da soggetto a soggetto.
Durante la rimozione chirurgica degli emangiomi orali risultano molto frequenti i fenomeni di sanguinamento. Infatti, la presenza di una generosa angiogenesi tipicamente associata alle neoplasie vascolari e l’abbondante presenza di un ampio letto vascolare conducono generalmente a un intenso sanguinamento durante le fasi chirurgiche.
Nel gruppo di studio, solamente in un paziente si sono resi necessari compressioni con garze sterili per alcuni minuti. In ultimo, nell’analisi comparativa della qualità dei processi di guarigione nei due gruppi (tabella 5) è rilevabile una significativa differenza della guarigione dopo 7 e dopo 14 giorni con un p uguale a 0.0002.
Tuttavia, a 30 e 60 giorni non è identificabile una significativa differenza tra gruppo studio e gruppo controllo.
Conclusioni
In funzione delle esperienze clinico-operative e degli studi sperimentali di diversi Autori, i risultati clinici ottenuti nel presente lavoro hanno soddisfatto le nostre esigenze.
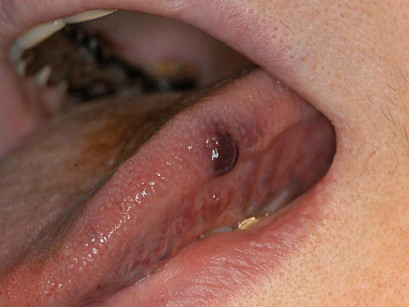
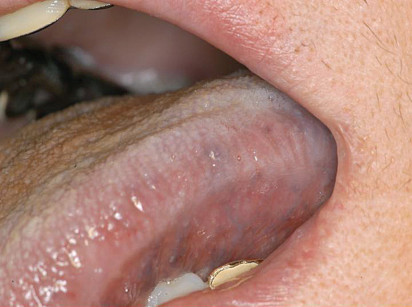
Le applicazioni cliniche e i risvolti terapeutici dell’utilizzo del Laser a Diodo di 808 nm nella terapia chirurgica degli emangiomi orali hanno mostrato effetti operativi nettamente vantaggiosi nella pratica clinica. I diversi meccanismi d’interazione Laser-tessuti biologici e le proprietà foto-dinamiche e foto-chimiche dei diversi raggi Laser, giustificherebbero l’estensione di utilizzo clinico nel trattamento delle diverse lesioni dei tessuti molli orali, riducendo i fenomeni di recidiva e migliorando i processi di guarigione (figura 4).
Alla luce dei risultati ottenuti possiamo distinguere due fattori diversi: la prima considerazione è da ricondurre ai ben documentati effetti bio-stimolanti dei raggi Laser in grado di indurre un miglioramento significativo del trofismo tessutale locale, accelerando le funzioni delle linee cellulari che intervengono nei complessi processi di guarigione. La seconda spiegazione è da riportare alle spiccate capacità antimicrobiche e antibatteriche dei raggi Laser, nei confronti di agenti microbiologici responsabili di processi flogistici e contaminazioni settiche di diversa entità a carico delle ferite chirurgiche.
In conclusione, considerando queste valutazioni è possibile affermare che il Laser a Diodo della lunghezza d’onda di 808 nm risulta uno strumento particolarmente idoneo al trattamento chirurgico e terapeutico degli emangiomi orali. ν
Corrispondenza
Dott. Massimiliano De Biase
Via C. Battisti, 26/b - 22070 Cirimido CO
• Massimiliano De Biase*
• Gianpaolo Bombeccari*
• Moreno Bosotti*
• Marco Pellegrini*
• Diego Ruffoni*
• Francesco Spadari**
*Dipartimento di Scienze Chirurgiche, Ricostruttive e Diagnostiche Fondazione IRCCS Cà Granda, Ospedale maggiore, Policlinico, Mangiagalli e Regina Elena. Università degli Studi di Milano. Ambulatorio di Patologia e Medicina orale.
**Professore associato,
Dipartimento di Scienze Chirurgiche, Ricostruttive e Diagnostiche Fondazione IRCCS Cà Granda Ospedale maggiore, Policlinico, Mangiagalli e Regina Elena. Università degli Studi di Milano. Responsabile Ambulatorio di Patologia e Medicina orale.
1. Mullinken JB, Fishman SJ, Burrows PE. Vascular Anomalies. Curr Probl Surg 2003;37(8):517-84.
2. Moure C, Reynaert G, Lehmman P, et al. Classification of vascular tumors and malformations: basic for classification and clinical purpose. Rev Stomatol Chir MaxilloFac 2007;108(3):201-9.
3. Al Adnani M, Williams S, Rampling D, et al. Histopathological reporting of paediatric cutaneous vascular anomalies in relation to proposed multidisciplinary classification system. J Clin Pathol 2006;59:1278-1282.
4. Mullinken JB, Glowacki J. Hemangiomas vascular malformations in infants and children: a classification based on endothelial characteristics. Plast Reconst Surg 1982;69(3):412-22.
5. Mullinken JB, Glowacki J. Mast cells in hemangiomas and vascular malformations. Surgery 1982;70(1):48-51.
6. Marler JJ, Mullinken JB. Vascular anomalies: classification, diagnosis and natural history. Facial Plast Surg Clin North Am 2001;9(4):495-504.
7. Sundine MJ et al. Hemangiomas: an overview. Clinical Pediatrics 2007;46(3):206-221.
8. Zhang L, Lin X, Wand W, et al. Circulating level of vascular endothelial growth factor in differentiating hemangioma from vascular malformations patients. Plast Reconstr Surg 2005;116(1):200-4.
9. Freitas TM, Miguel MC, et al. Assessment of angiogenic markers in oral hemangiomas and pyogenic granulomas. Exp Mol Phatol 2005;79(1):79-85.
10. Sloan GM, Reinisch JF, Nichter LS, et al. Intralesional corticosteroid therapy for infantile hemangiomas. Plast Reconstr Surg 1989;83:459-466.
11. Buckmiller LM et al. Intralesional steroid injection for proliferative parotid hemangiomas. Int J Pediatr Otorhinolaryngol 2008;72(1):81-7.
12. Achauer BM, Chang C-J, Vander Kam VM. Management of hemangioma of infancy: review of 245 patients. Plast Reconstr Surg 1997;99(5):1301-1308.
13. Stratigos AJ, Dover JS. Overview of lasers and their properties. Dermatol Ther 2000;13:2-16.
14. Tanzi EL, Lupton JR, Alster TS. Lasers in dermatology: four decades of progress. J Am Acad Dermatol 2003;49(1):1-31.
15. Anderson RR, Parrish JA. Selective phototermolysis: precise microsurgery by selective absorption of pulsed radiation. Science 1983;220(4596):524-7.
16. Parrish JA. New concepts in the therapeutic photomedicine: photochemistry, optical targeting and the therapeutic window. J Invest Dermatol 1981;77(1):45-50.
17. Greenwald J, Rosen S, Anderson RR, Harrist T, MacFarland F, Noe J, Parrish JA. Comparative histological studies of the tunable dye (at 577 nm) laser and argon laser: the specific vascular effects of the dye laser. J Invest Dermatol 1981;77(3):305-10.
18. Enjolras O, Gelbert F. Superficial hemangiomas: associations and management. Pediatr Dermatol 1997;14(3):173-9.
19. Mullinken JB, Glowacki J. Classification of pediatric vascular lesions. Plast Reconstr Surg 1982;70(1):120-1.
20. Barellier P, Louis MY, Babin E. The use of cryotherapy in oral pathology. Our experience in 36 cases. Rev Stomatol Chir Maxillofac 1992;93(5):345-8.
21. Hartmann PK, Verne D, Davis RG. Cryosurgical removal of a large oral hemangioma. Oral Surg Oral Med Oral Phatol 1984;58(3):280-2.
22. Muto T, Kinehara M, et al. Therapeutic embolization of oral hemangiomas with absolute ethanol. J Oral Maxillofac Surg 1990;48(1):85-8.
23. Meghan F, Stier BS, et al. Laser treatment of pediatric vascular lesions: Port Wine Stains and Hemangiomas. J Am Acad Dermatol 2008;58(2):261-85.
24. Barak S, Katz J, Kaplan I. The CO2 laser in surgery of vascular tumors of the oral cavity in children. J Dent Child 1991;58(4):293-6.
25. Lang PG. Laser technology: its application in the management of hemangiomas and vascular malformation of the head and neck. Facial Plast Surg Clin North Am 2001;9(4):577-83.
26. Silver L. Argon laser photocoagulation of port wine stain hemangiomas. Laser Surg Med 1986;6(1):24-8.
27. Stier MF, Glick SA, et al. Laser treatment of pediatric vascular lesions: Port wine stains and hemangiomas. J Am Acad Dermatol 2008;58(2):261-85.
28. Romanos R, Nentwig GH. Diode laser (980nm) in oral and maxillofacial surgical procedures: clinical observations based on clinical applications. Clin Laser Med Surg 1999;17(5):193-7.
29. Dover JS, Arndt KA. New approaches to the treatment of Vascular Lesions. Lasers in Surgery and Medicine 2000;26(2):158-163.
30. Goharkhay et al. Effects on Oral Soft Tissue Produced by a Diode Laser in Vitro. Laser in Surgery and Medicine 1999;25(5):401-6.