Riassunto
È ormai comprovato come una scarsa igiene orale sia la causa principale della maggior parte dei danni ai tessuti molli e duri del cavo orale. Negli ultimi anni un maggior impiego di programmi di prevenzione orale ha sicuramente ridotto l’incidenza di carie e parodontopatie. Questi programmi sono costituiti da sedute di igiene orale professionale, istruzioni di igiene orale domiciliare, fluoroprofilassi e sigillature di solchi e fossette. Molti studi concordano nel ritenere che i pazienti sottoposti a trattamento ortodontico siano da considerare a maggior rischio per lo sviluppo sia di processi cariosi che di malattia parodontale; la presenza nel cavo orale di presidi ortodontici fissi e/o mobili può compromettere il controllo di placca. Scopo del presente lavoro è quello di suggerire le possibili tecniche di igiene da attuarsi nei diversi tipi di trattamento ortodontico, con l’obiettivo di permettere un’ulteriore diminuzione dell’incidenza di patologie ai tessuti molli e duri del cavo orale.
Summary
Oral care in orthodontics patients
It is well established that a poor oral hygiene is the main cause of most of the damage to the hard and soft tissues of the oral cavity. Certainly, in recent years, incidence of caries and periodontal disease reduced due to a more frequent application of oral prevention programs. These are based on sessions of oral hygiene, instructions for oral hygiene, fluoride and sealing. Many studies agree that patients undergoing orthodontic treatment are to be considered at increased risk for the development of both decay processes and periodontal disease; the presence in the mouth of orthodontic fixed and/or mobile devices can compromise plaque control. The purpose of this paper is to suggest possible hygiene techniques to be implemented in different types of orthodontic treatment, with the aim of allowing a further decrease in the incidence of diseases to the hard and soft tissues of the oral cavity.
È ormai noto come una scarsa igiene orale durante i trattamenti ortodontici possa causare danni ai tessuti molli e duri del cavo orale. Negli ultimi anni un maggior impiego di programmi di prevenzione orale ha ridotto l’incidenza di carie e parodontopatie in corso di terapia ortodontica, ma la maggior parte dei pazienti in trattamento sono comunque soggetti a un maggior rischio di sviluppare patologie. Scopo del presente lavoro è quello di suggerire le possibili tecniche di igiene da attuarsi nei diversi tipi di trattamento ortodontico, con l’obiettivo di permettere un’ulteriore diminuzione dell’incidenza di patologie ai tessuti molli e duri del cavo orale.
La carie dentaria
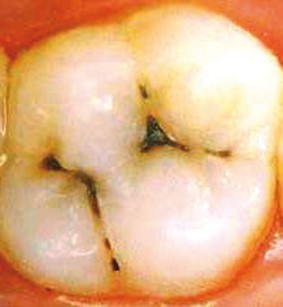
La carie dentaria viene definita come una malattia infettiva e trasmissibile, caratterizzata dal dissolvimento dei tessuti duri del dente a causa degli acidi prodotti dal metabolismo batterico1.
È una delle malattie croniche più comuni al mondo e i bambini rappresentano la categoria più a rischio2,3; è la principale responsabile del dolore orale e della perdita di elementi dentari4,5. La carie è la distruzione localizzata dei tessuti duri del dente a opera di microrganismi come S. Mutans, S. Sobrinus e Lactobacillus6,7. Questi metabolizzano i carboidrati fermentabili, introdotti con la dieta, producendo acidi organici; tali acidi provocano la diminuzione del pH causando la demineralizzazione dello smalto dei denti8-10 (Figura 1). Negli stadi primari (lesione cariosa iniziale) la patologia può arrestarsi e/o regredire grazie all’apporto di ioni calcio, fosfato e fluoro, ma in assenza di cure adeguate essa progredisce fino alla distruzione del dente2,6,11. Il processo di remineralizzazione avviene principalmente a opera della saliva, poiché essa veicola importanti molecole, quali il bicarbonato, in grado di tamponare il pH acido. Gli ioni calcio, fosfato e fluoro agiscono integrandosi nell’idrossiapatite, rendendola più resistente agli attacchi acidi12.
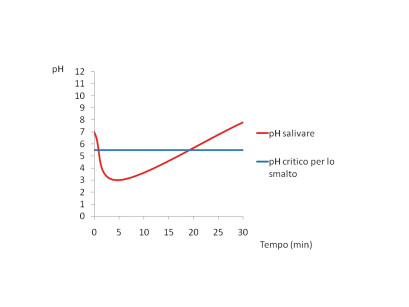
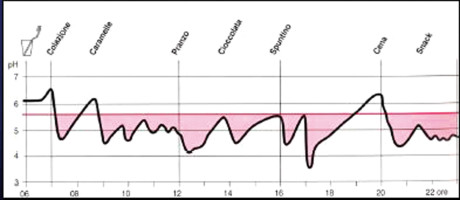
Negli anni Quaranta Stephan misurò per la prima volta la produzione di acido dal cibo ingerito.
Risultò che nel giro di 5 minuti il pH scende al di sotto del valore critico dello smalto (5,5), permettendo il processo di demineralizzazione.
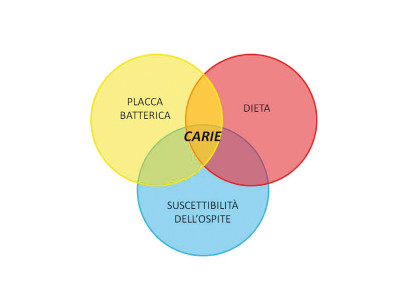
Dopo circa 30 minuti si ha il ripristino delle condizioni di normalità grazie alla capacità tampone della saliva che permette al pH di aumentare fino ad arrivare a 7,8 (Figura 2). Nel 1960 Keyes elaborò un modello sull’eziopatogenesi della carie rappresentato da tre cerchi che indicavano i fattori di rischio.
Questo modello prende il nome di cariogramma e i fattori di rischio sono identificati con la placca batterica, la dieta e la suscettibilità dell’ospite.
Negli anni successivi vari autori hanno proposto altri cariogrammi; i più completi evidenziano sia fattori determinanti che cofattori.
Si considerano cofattori le variabili comportamentali13 (Figure 3 e 4).
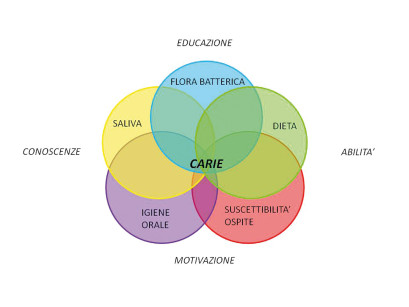
La saliva rappresenta una componente di primaria importanza nel mantenere l’equilibrio fisiologico dell’intero cavo orale. Risulta protettiva grazie alle numerose azioni che svolge, tra cui la detersione delle superfici dentarie, l’effetto tampone, il trasporto di fattori re-mineralizzanti e l’attività antimicrobica14 (Figura 5).
La malattia parodontale
Sono portatori di malattie parodontali coloro che presentano anomalie del parodonto. Queste patologie comprendono diversi fenotipi che vengono definiti da diversi segni e sintomi.
La malattia parodontale osservata più di frequente è l’infiammazione della gengiva, gengivite, indotta dalla placca batterica dentale. Si manifesta con i segni e i sintomi tipici dell’infiammazione e si associa sanguinamento con o senza presenza di essudato. La gengivite è reversibile; se viene applicata e mantenuta un’adeguata igiene si risolve senza danni permanenti15,16.
La parodontite è meno diffusa della gengivite. I segni tipici comprendono: la presenza di tasche parodontali, la perdita di attacco clinico e la perdita ossea. Gli sforzi terapeutici sono diretti verso l’eliminazione dell’infezione17 o sviluppo; la progressione della malattia parodontale in un individuo sono influenzati da una serie di fattori endogeni ed esogeni18-20.
È risaputo che gli apparecchi ortodontici, in particolar modo quelli fissi, rendono l’igiene orale difficile anche per i pazienti più motivati. Secondo alcuni autori21 quasi tutti i pazienti sviluppano un’infiammazione gengivale. La risoluzione dell’infiammazione di solito si verifica già un paio di settimane dopo lo sbandaggio. Inoltre è stato dimostrato che le bande causano infiammazione gengivale più dei bracket; infatti i margini delle bande sono spesso in posizione sottogengivale22.
La letteratura evidenzia comunque come, nel lungo periodo, il trattamento ortodontico non influenzi la salute parodontale della maggior parte dei pazienti. Coloro che presentano malattia parodontale prima di iniziare la terapia ortodontica richiedono una particolare attenzione, ma la perdita di tessuto osseo durante il trattamento non sembra essere correlata alla precedente condizione parodontale21 (Figura 6). Nei pazienti con malattia parodontale che dovranno sottoporsi a terapia ortodontica risulta comunque fondamentale il ruolo dell’igienista dentale che dovrà inserirli in un piano di cura individualizzato, sottolineando l’imprescindibilità di un’ottima igiene orale domiciliare durante tutto il trattamento22-26.
Prevenzione delle patologie orali
Con il termine prevenzione si intende tutto l’insieme delle misure di profilassi rivolte a evitare l’insorgenza di una malattia in una popolazione sana. Sia per quanto riguarda la malattia parodontale che per i processi cariosi, un buon programma di prevenzione si basa sulla rimozione dei fattori di rischio, ottenuta tramite l’istruzione e la motivazione a una corretta igiene orale domiciliare. Il passaggio successivo è costituito dalle procedure professionali finalizzate a evitare l’insorgenza di nuovi processi patologici. Gli elementi fondamentali per il controllo delle patologie orali sono: l’igiene orale, la fluoroprofilassi, l’utilizzo di sigillanti, la corretta alimentazione e il sottoporsi a controlli periodici.

Nel 2009 consegue la laurea in Igiene dentale con votazione 110/110 e lode presso l’Università degli studi di Milano, discutendo la tesi dal titolo “Valutazione del rischio cariogeno mediante test salivari in pazienti in corso di terapia ortodontica”. Presso la stessa università, nel 2011 consegue la laurea magistrale in Scienze delle professioni sanitarie area tecnico-assistenziale con votazione 110/110 discutendo la tesi dal titolo “Percorsi assistenziali multidisciplinari di igiene dentale”. Dall’anno accademico 2011/12 a oggi ricopre il ruolo di professore a contratto per il corso di laurea in Igiene dentale presso l’Università degli studi di Milano, concentrando la sua attività clinica sui pazienti con bisogni speciali e pazienti con protesi implanto-supportate.
Istruzioni di igiene orale
Il termine igiene orale comprende tutte quelle metodiche in grado di ottenere il controllo meccanico della placca batterica. Gli strumenti indispensabili sono:
- lo spazzolino, per detergere le superfici occlusali e vestibolo linguali/palatali;
- il filo interdentale per le superfici prossimali.
Si ritiene che, almeno nel mondo occidentale, l’abitudine ormai acquisita dello spazzolamento quotidiano sia la principale artefice del drastico calo dell’incidenza della carie e delle gengiviti registrata in questi ultimi vent’anni27-29. Non esiste una tecnica di spazzolamento ottimale per tutti i pazienti, ma va determinata sulla base delle inclinazioni e delle abitudini di ogni singolo soggetto e sulle necessità che la patologia richiede. Per questo motivo i pazienti in corso di terapia ortodontica vanno attentamente istruiti.

Nato il 3 maggio 1980, frequenta il corso di laurea in Odontoiatria e protesi dentaria presso l’Università Statale di Milano dove nel 2004 si laurea con lode e dove nel 2008 consegue la specializzazione in Ortognatodonzia con il massimo dei voti. Collabora dalla laurea presso la cattedra di Odontoiatria conservativa ed endodonzia dell’Università Statale di Milano in qualità di tutor e dal 2011 è stato chiamato a collaborare – per la parte ortodontica – presso il reparto universitario di Odontoiatria estetica all’Istituto Stomatologico Italiano. Autore di alcune pubblicazioni su riviste di settore, ha partecipato a numerosi congressi nazionali e internazionali anche in qualità di relatore.
Fluoro e fluoroprofilassi
L’utilizzo di fluoruri è ormai riconosciuto come il metodo più efficace per la prevenzione e il controllo delle lesioni cariose.
L’OMS ritiene che la fluoroprofilassi sia una metodica di prevenzione ottimale a tutte le età, senza alcun rischio per l’individuo purché si rispettino dosaggi e somministrazioni.
Il dente può essere reso più resistente alla carie durante il periodo della sua formazione con l’assunzione di fluoruri per via sistemica.
Dopo la sua eruzione si possono effettuare applicazioni dirette di fluoro per via topica. Un’altra possibilità è rappresentata dall’apposizione di materiali sigillanti nei solchi delle superfici occlusali27.
La funzione del fluoro nella prevenzione della carie è duplice: da un lato agisce rinforzando la struttura dentaria, dall’altro inibendo i microrganismi della placca responsabili della produzione di acidi.
Il meccanismo d’azione si esplica con una diminuzione della solubilità dello smalto dovuta alla trasformazione dei cristalli di idrossiapatite in fluorapatite. La fluorapatite risulta meno solubile dell’idrossiapatite e più resistente agli attacchi degli acidi derivati dalla fermentazione degli zuccheri metabolizzati dalla placca.
Il fluoro sembra essere anche efficace riducendo la formazione della cuticola e, quindi, la sua azione chemiotattica. Vi sarebbe anche un’azione di inibizione batterica, probabilmente dovuta a una variazione della permeabilità della membrana.

Nata a Magenta il 3 gennaio 1984, si dedica in particolar modo, durante tutto il percorso universitario, alla formazione nel campo dell’odontoiatria infantile e dell’ortodonzia. Si laurea in Odontoiatria e protesi dentaria nel 2008 presso l’Università degli studi di Milano con la votazione di 110 e lode e consegue la specializzazione in Ortognatodonzia presso la medesima università nel 2011. Nel 2013 ha partecipato a un corso avanzato sulla tecnica Invisalign.
Le sigillature dei solchi e delle fossette
L’utilizzo di sigillanti è considerato uno degli elementi fondamentali nella strategia per il controllo della malattia cariosa. Le carie occlusali costituiscono circa il 50% del numero totale di carie e le zone occlusali risentono meno dei benefici del fluoro27-29.
L’azione preventiva dei sigillanti è dovuta di fatto a un effetto barriera che isola i tessuti dentali dall’ecosistema del cavo orale. Il Ministero della salute italiana30, si è espresso suggerendo che “... le sigillature sono indicate per tutti i bambini.
La loro efficacia nel prevenire la carie è massima se vengono applicate nei 2 anni successivi all’eruzione e la loro integrità va controllata ogni 6-12 mesi”.
I test salivari, funzione preventodontica
La saliva può essere usata per monitorare la salute generale e l’insorgere di alcune patologie. In ambito diagnostico i test salivari sono di facile applicazione dato che richiedono solo un prelievo di saliva. Di recente hanno trovato applicazione anche in campo tossicologico, dove vengono usati per rilevare la presenza di alcune sostanze stupefacenti nel fluido orale31.
In campo medico possono essere utilizzati per quantificare il livello di alcuni ormoni: la concentrazione di HCG può essere impiegata come test di gravidanza e in oncologia si possono studiare alcuni biomarker tumorali presenti nel fluido orale. In campo odontoiatrico i test salivari vengono usati a scopo diagnostico e preventivo. Per quanto riguarda l’ambito della prevenzione, esistono test in grado di rilevare la degenerazione non ancora conclamata del tessuto parodontale o perimplantare.
È anche possibile indagare alcuni parametri salivari, come la quantità di fluido prodotto, il suo pH e la sua capacità tampone. Di conseguenza è possibile inquadrare il paziente in una griglia di rischio per l’insorgenza di patologia cariosa32.
A scopo diagnostico i test salivari sono utili per individuare disfunzioni delle ghiandole salivari e quindi rilevare patologie come l’iposcialia, l’iperscialia e la sindrome di Sjögren.
Mantenimento dell’igiene orale in pazienti con ortodonzia fissa
Il trattamento con apparecchi ortodontici fissi crea numerosi siti di ritenzione della placca e quindi aumenta il rischio di sviluppare white spot, carie e malattia parodontale.
Pertanto, la valutazione di questi problemi ha da sempre attirato molta attenzione. Analogamente è sempre stato elevato l’interesse sui metodi utili a eliminare tali rischi (Figure 7a-7c).
È ormai parere condiviso dalla comunità scientifica internazionale che i pazienti con apparecchi fissi devono seguire protocolli di igiene orale molto rigidi per evitare gli effetti collaterali sopra descritti21,33.
Bisogna però fare una distinzione nelle tecniche di igiene orale domiciliare per i pazienti con ortodonzia fissa vestibolare e linguale.
Ortodonzia fissa vestibolare
L’apparecchiatura fissa vestibolare è ancora oggi lo strumento più usato, soprattutto nei giovani pazienti, per allineare gli elementi dentari, correggere le malocclusioni e migliorare l’estetica del sorriso.
L’apparecchio fisso è formato da un sistema di attacchi (“bracket” costituiti da metallo o da ceramica), bande e tubi applicati direttamente sulla superficie esterna dei denti mediante sistemi adesivi compositi. Un filo metallico, inserito in questi attacchi, permette di spostare progressivamente i denti nella direzione desiderata.
Gli inconvenienti che più frequentemente si possono presentare nel corso di un trattamento ortodontico sono: il distacco di bande e bracket; la comparsa di piccole ferite sulla mucosa (legate a eventuale trauma dell’apparecchio sui tessuti molli); la comparsa di gengiviti; l’insorgenza di carie o decalcificazioni (macchie bianco gesso o marroni).
Di queste situazioni, le più comuni sono le ultime due, entrambe legate al fatto che la presenza dei dispositivi rende più facile l’accumulo di placca e determina una modifica nell’ecosistema orale.
La mancanza di igiene può determinare inoltre, nella peggiore delle ipotesi, una vera e propria perdita di osso (il parodonto, apparato di sostegno del dente, è infatti più suscettibile agli stati infiammatori quando sottoposto a forze ortodontiche). Per contro, occorre puntualizzare che pazienti che hanno già perso supporto osseo a seguito di malattia parodontale pregressa possono affrontare un trattamento di ortodonzia fissa, purché non ci sia un’infiammazione in atto e la malattia sia stata adeguatamente trattata.
L’igiene orale durante la terapia ortodontica fissa non differisce sostanzialmente da quella consueta, ma alcune manovre devono subire degli “aggiustamenti” per essere adattate alla presenza delle apparecchiature.
Per quanto riguarda lo spazzolamento, sarebbe opportuno lavare i denti dopo ogni pasto o spuntino (entro 10 minuti circa), meglio utilizzando un apposito spazzolino ortodontico (dotato di una scanalatura centrale ideale per aggirare fili e bracket), associato a un dentifricio contenente fluoro.
Il movimento sarà, sulla superficie vestibolare, orizzontale inizialmente, seguito poi da uno spazzolamento a 45° sopra e sotto le alette dei bracket. Sulla superficie linguale dei denti il movimento sarà invece quello convenzionale dalla gengiva verso il dente. Occorrerà spazzolare adeguatamente anche le superfici occlusali, soprattutto dei denti su cui sono state cementate delle bande, per evitare insorgenza di carie a livello dei solchi e delle fossette.
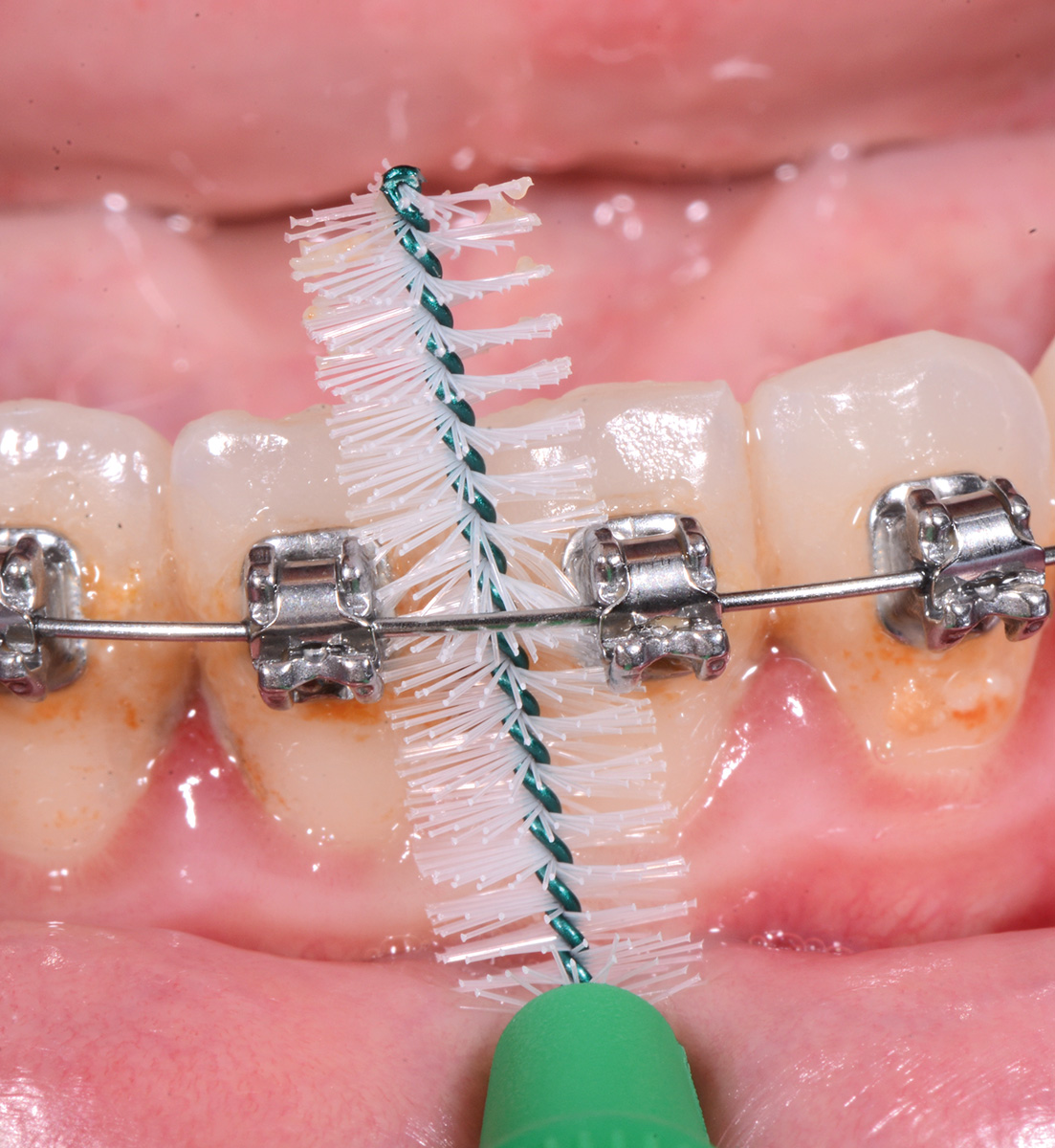
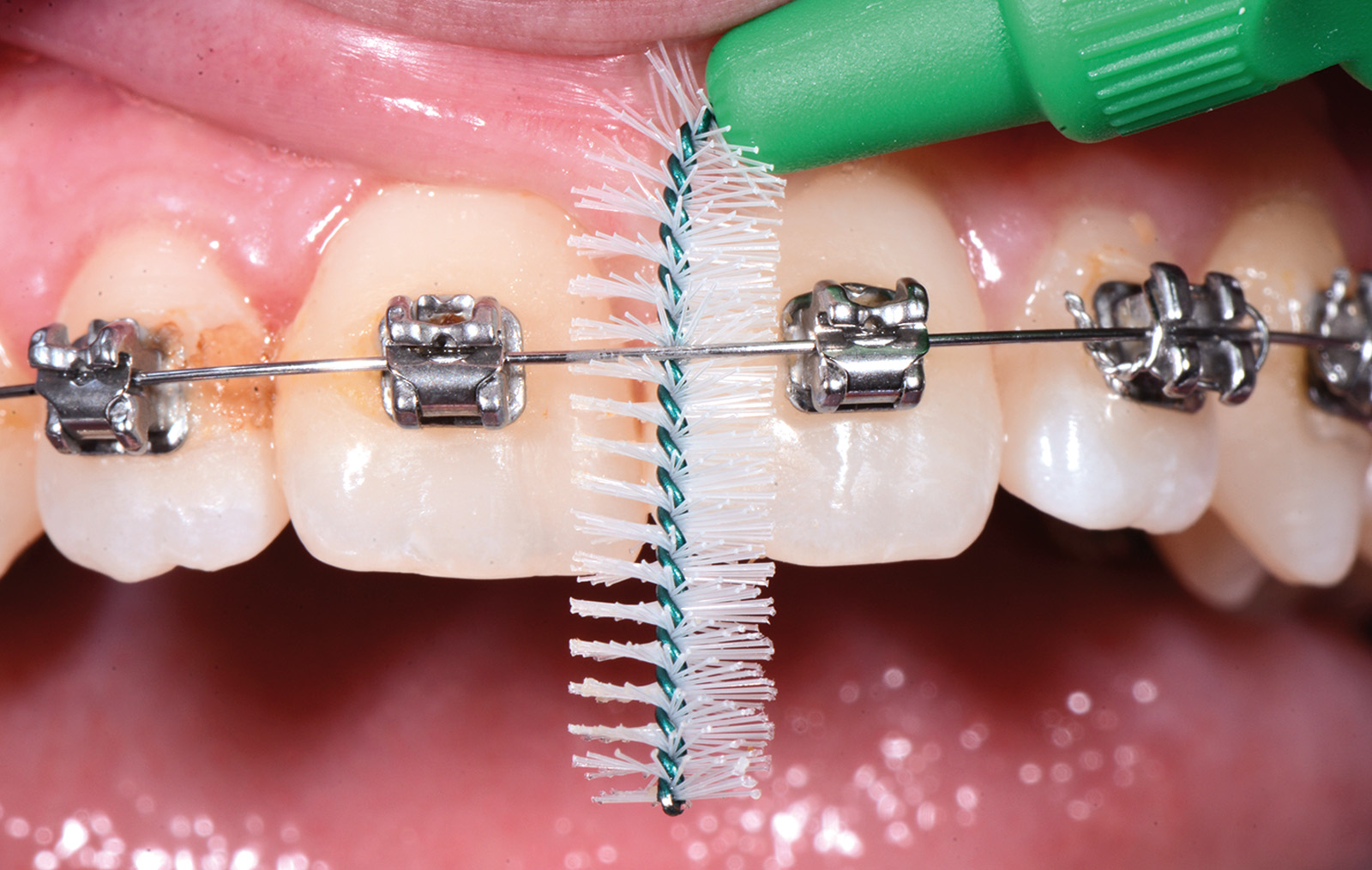
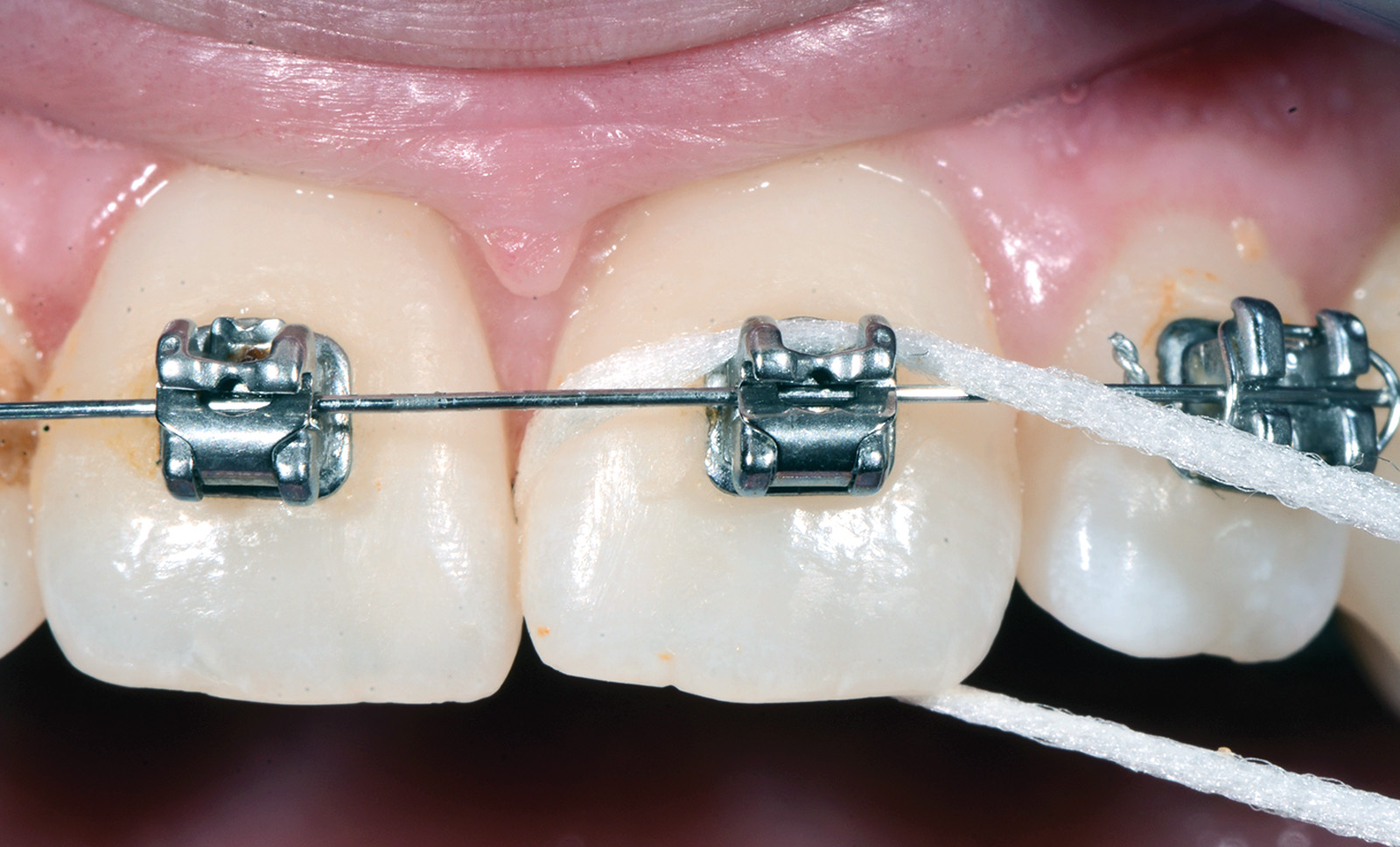
L’igiene di parti difficilmente raggiungibili può essere realizzata con l’impiego di spazzolini monociuffo che, avendo una testina piccola e angolata, consentono facile accesso anche alle zone più posteriori. Scovolini interdentali possono essere invece utili per pulire la zona tra attacco e attacco, sotto il filo ortodontico (Figure 8a-8c).
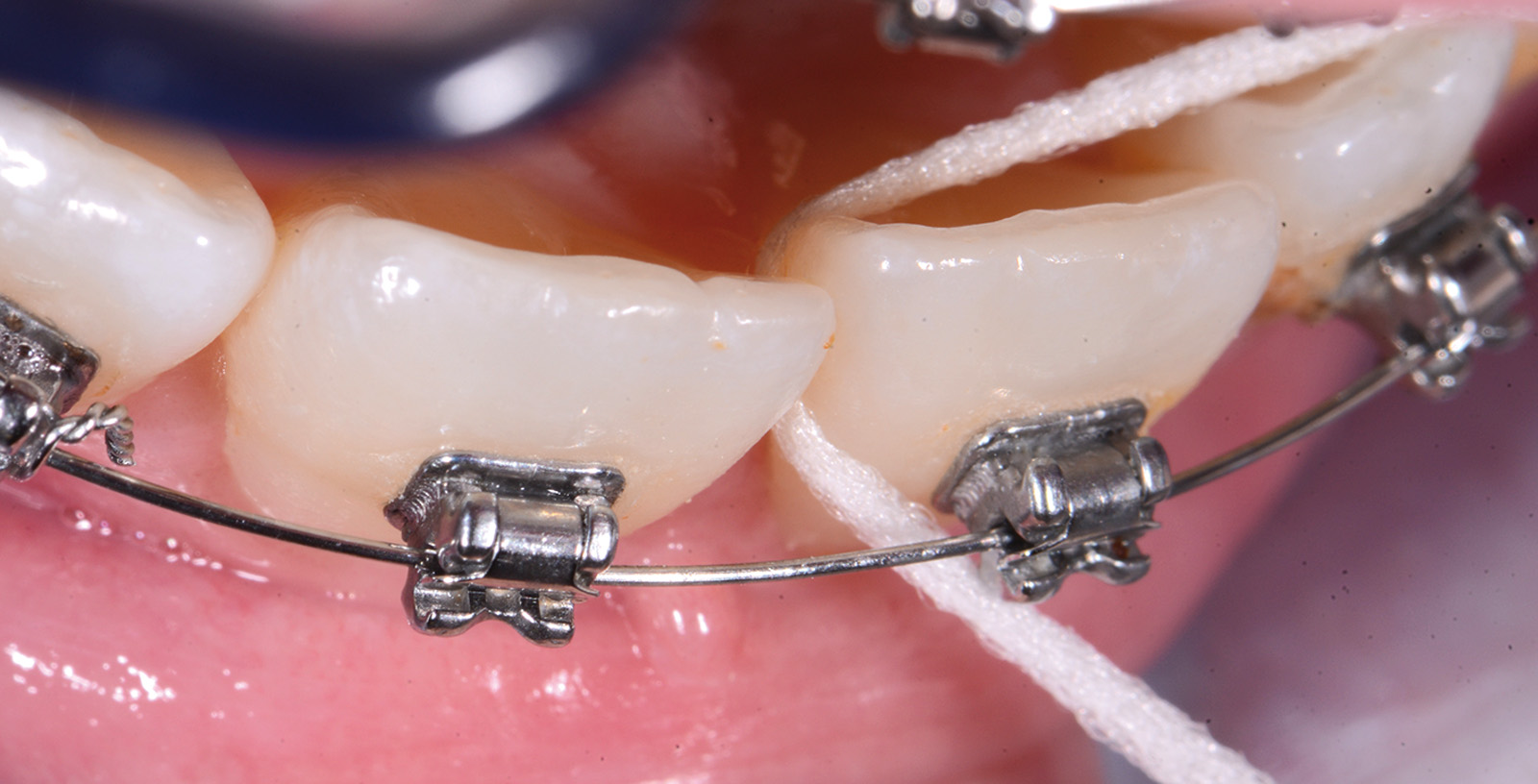
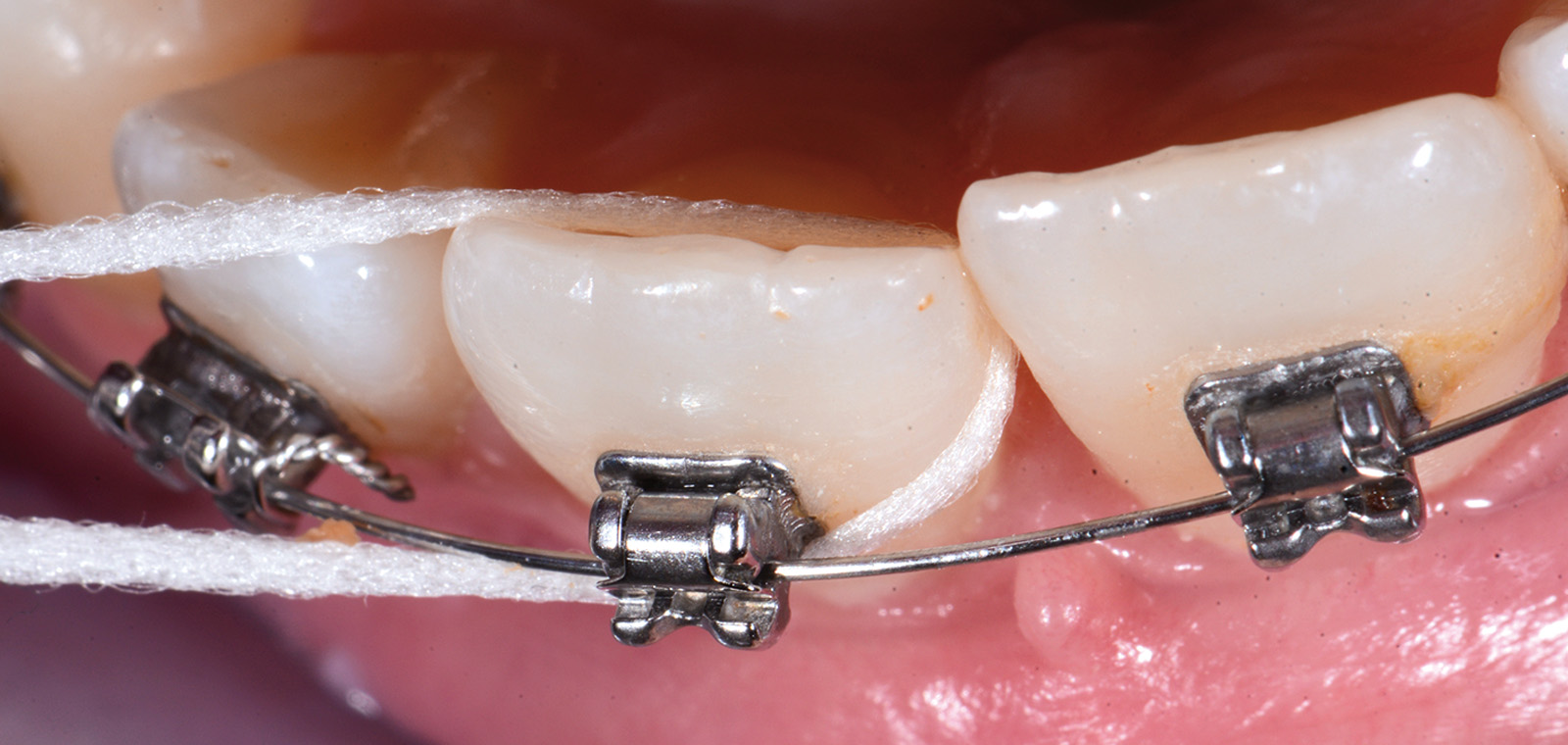
Anche la pulizia degli spazi interdentali è fondamentale.
Data l’impossibilità di usare il normale filo interdentale, si consiglia l’uso di un filo spugnato, dotato di un’estremità rigida per poterlo infilare tra gli spazi. Queste manovre dovrebbero portare via complessivamente almeno 3 minuti ogni volta (Figure 9a-9c).
Utili per verificare che la pulizia sia avvenuta in maniera corretta sono le pastiglie rivelatrici di placca, che andrebbero utilizzate settimanalmente per individuare quelle zone in cui è necessario insistere maggiormente con le manovre di igiene.
Infine, un buon ausilio per completare la pulizia può essere rappresentato dall’uso di collutori. I principi attivi più usati in ortodonzia sono la clorexidina e il fluoro.
La prima è particolarmente indicata per il controllo degli stati infiammatori (mentre il fluoro è importante per l’azione topica di rinforzo dello smalto), ma se utilizzata quotidianamente dovrebbe avere una concentrazione non superiore allo 0,05% per evitare effetti collaterali quali disgeusia e pigmentazione dei denti.
Una delle associazioni migliori è quella tra clorexidina 0,05 % e fluoro 0,05%.
Una buona molecola per l’uso quotidiano durante una terapia ortodontica si è dimostrato essere anche il delmopinolo33.
Una recente revisione della letteratura ha, infine, dimostrato che regolari sessioni di motivazione del paziente, associate a periodiche sedute di igiene professionale, garantiscono il mantenimento di un’igiene migliore in corso di trattamento ortodontico fisso34,35.
Ortodonzia fissa linguale
Da diversi anni, ormai, per trattare pazienti con malocclusioni esiste la possibilità dell’ortodonzia linguale, una tecnica ortodontica in cui gli attacchi vengono inseriti sulla superficie interna del dente, quindi rivolti verso la lingua, anziché sul lato esterno, quello esposto al sorriso.
Per molti adulti risulta difficile indossare un apparecchio ortodontico fisso tradizionale; questo porta molto spesso a rinunciare al trattamento ortodontico e a mantenere la malocclusione che può causare un disagio estetico importante, oltre che problematiche di relazione, e a lungo andare anche problemi ai tessuti duri e molli del cavo orale.
La tecnica linguale è in continua evoluzione: negli ultimi anni si stanno susseguendo ricerche e studi clinici che garantiscono risultati sempre migliori.
L’apparecchio ortodontico linguale è costituito dai bracket, ovvero gli attacchi incollati alla superficie linguale dei denti, e da fili metallici inseriti negli attacchi con legature metalliche o elastiche (Figure 10a-10b).
Anche questo tipo di tecnica ortodontica, come tutte le altre, richiede però
un’igiene orale domiciliare molto
accurata, in quanto è ormai noto che i trattamenti ortodontici possono causare problemi sia di natura parodontale che cariosa. L’aumento del rischio di carie durante il trattamento è dovuto a diversi fattori:
- le lesioni sono difficili da individuare;
- abbassamento del pH a riposo;
- aumento del volume della placca dentale;
- spostamento rapido in flora batterica1,2.
Il corretto mantenimento di un’igiene orale adeguata risulta però più importante per la terapia con attacchi linguali rispetto a quella con attacchi vestibolari, sia perché il controllo dell’accumulo di placca è più difficile sulla faccia linguale che sulla faccia vestibolare, sia perché eventuali gengiviti e demineralizzazioni dello smalto sono difficilmente rilevati dai pazienti (Figura 11).
Dall’analisi della letteratura scientifica sono state trovate indicazioni particolari per quanto riguarda la correlazione tra ortodonzia linguale e aumento degli accumuli di placca.
In un recente studio condotto dall’Università di Ferrara e pubblicato sulla rivista Progress in Orthodontics nel 2013, gli autori hanno comparato l’indice di placca, l’indice di sanguinamento, alcune variabili salivari (pH, capacità tampone, flow rate) e la concentrazione di S. Mutans e Lactobacillus in 20 soggetti divisi in due gruppi omogenei, uno con ortodonzia linguale e uno con ortodonzia vestibolare.
I risultati hanno dimostrato che nei pazienti in cura con ortodonzia linguale vi è stato un aumento dell’indice di placca a distanza di 4 e 8 settimane e dell’indice di sanguinamento a distanza di 8 settimane.
Vi è stato inoltre un aumento della concentrazione di S. Mutans dopo 8 settimane36. Alcuni studi in letteratura hanno confermato i risultati di questo studio: Stamm et al.36 hanno rilevato che durante il trattamento ortodontico linguale vi è compromissione dell’igiene orale, anche se i dati sono stati raccolti in seguito da un questionario e gli autori non specificano quale parametro di igiene orale hanno considerato. Già nel 1989, Artun et al.37 riportarono che fino al 70% dei pazienti dopo l’inizio del trattamento linguale mostrava accumuli di placca e conseguente gengivite, confermando quanto avevano già notato Sinclair et al.38 nel 1986, quando rilevarono un significativo aumento dell’accumulo di placca nei pazienti portatori di attacchi linguali.
Alla luce di quanto riscontrato durante la pratica quotidiana e dopo avere avuto una riconferma dall’analisi della letteratura, risulta fondamentale istruire e motivare correttamente il paziente che verrà sottoposto a questo tipo di trattamento ortodontico.
Al soggetto in cura con ortodonzia linguale, risulta fondamentale suddividere le istruzioni di igiene orale domiciliare distinguendole per le zone vestibolari e linguali, come qui di seguito specificato.

Laureato in Odontoiatria, si è specializzato in Ortognatodonzia presso l’Università degli studi di Milano. Nello stesso ateneo, per più di quindici anni, ha collaborato all’attività didattica e clinica della scuola di specialità in ortognatodonzia. Da novembre 2011 è co-responsabile del team ortodontico del reparto di Odontoiatria estetica dell’Università di Milano, presso l’Istituto Stomatologico Italiano. È autore di pubblicazioni scientifiche nazionali e internazionali.
Zone vestibolari: per quanto riguarda le zone vestibolari daremo al paziente le stesse istruzioni che daremmo a un soggetto non in terapia ortodontica, quindi sceglieremo la tecnica di spazzolamento a lui più adatta (di solito si opta per la Bass-modificata) e rinforzeremo la motivazione facendo leva sugli aspetti fondamentali di un corretto spazzolamento quali frequenza (3 volte al giorno), durata (circa 30 sec. a emiarcata) e percorso (onde evitare di dimenticare qualche dente).
Zone linguali: per quanto riguarda la zona linguale oltre alla corretta tecnica di spazzolamento è bene istruire il paziente all’utilizzo dello spazzolino ortodontico così da rimuovere correttamente i depositi di placca sopra e sotto i bracket. Occorre inoltre istruire il paziente all’utilizzo di particolari presidi meccanici utili per la rimozione della placca dalle zone interprossimali quali il super-floss per la detersione degli spazi interdentali sotto l’arco ortodontico e lo scovolino per la detersione degli spazi interprossimali.
Per ridurre la possibilità che un elevato accumulo di placca possa portare a sviluppare lesioni cariose e parodontali, è possibile consigliare ai pazienti che devono sottoporsi a trattamenti ortodontici linguali la possibilità di utilizzare uno spazzolino roto-oscillante o sonico che si sono dimostrati più efficaci nella rimozione della placca. Inoltre, potrebbe essere utile consigliare una terapia a base di basse concentrazioni di fluoro e clorexidina (0,05%) durante tutto il trattamento39,40.
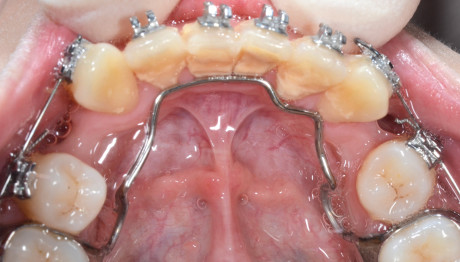
Mantenimento dell’igiene orale in pazienti con ortodonzia mobile
L’ortodonzia mobile viene comunemente usata per la correzione delle malocclusioni e delle disformosi dento-facciali; gli apparecchi removibili attraverso l’uso di viti, molle e archi permettono movimenti limitati dei denti ma, stimolando i centri di crescita, modulano la crescita ossea al fine di ottenere un riequilibrio armonico del terzo inferiore del volto dal punto di vista funzionale ed estetico; per questo motivo non svolgono solo la funzione ortodontica, cioè legata al movimento dei denti, ma anche ortopedica, in quanto correggono e guidano la crescita delle basi ossee. Gli apparecchi mobili sono principalmente utilizzati nella prima fase del trattamento ortodontico, ovvero l’ortodonzia intercettiva, per modificare abitudini errate e comportamenti scorretti (ad esempio il succhiamento del dito) durante l’età evolutiva. Gli apparecchi mobili funzionali e ortopedici influiscono positivamente sulla crescita e sullo sviluppo delle arcate e dei mascellari, agendo sia sulla componente ossea che su quella muscolare, cosa che l’apparecchio fisso non può fare.
Dal punto di vista dell’igiene orale, il vantaggio per i pazienti in cura con apparecchiature removibili è quello di poter eseguire le normali manovre di igiene, in quanto una volta rimosso l’apparecchio nessuna componente resta nel cavo orale41-44.
Nel 1999 una nuova generazione di apparecchi è stata introdotta nel mondo ortodontico: gli allineatori trasparenti. Le componenti principali di questa tecnica sono delle mascherine trasparenti sequenziali che coprono tutti i denti e il margine della gengiva.
Queste mascherine, realizzate attraverso la metodica CAD-CAM, spostano gradualmente i denti fino a raggiungere la posizione ideale.
Il sistema unisce alcune caratteristiche della terapia fissa e alcune degli apparecchi rimovibili.
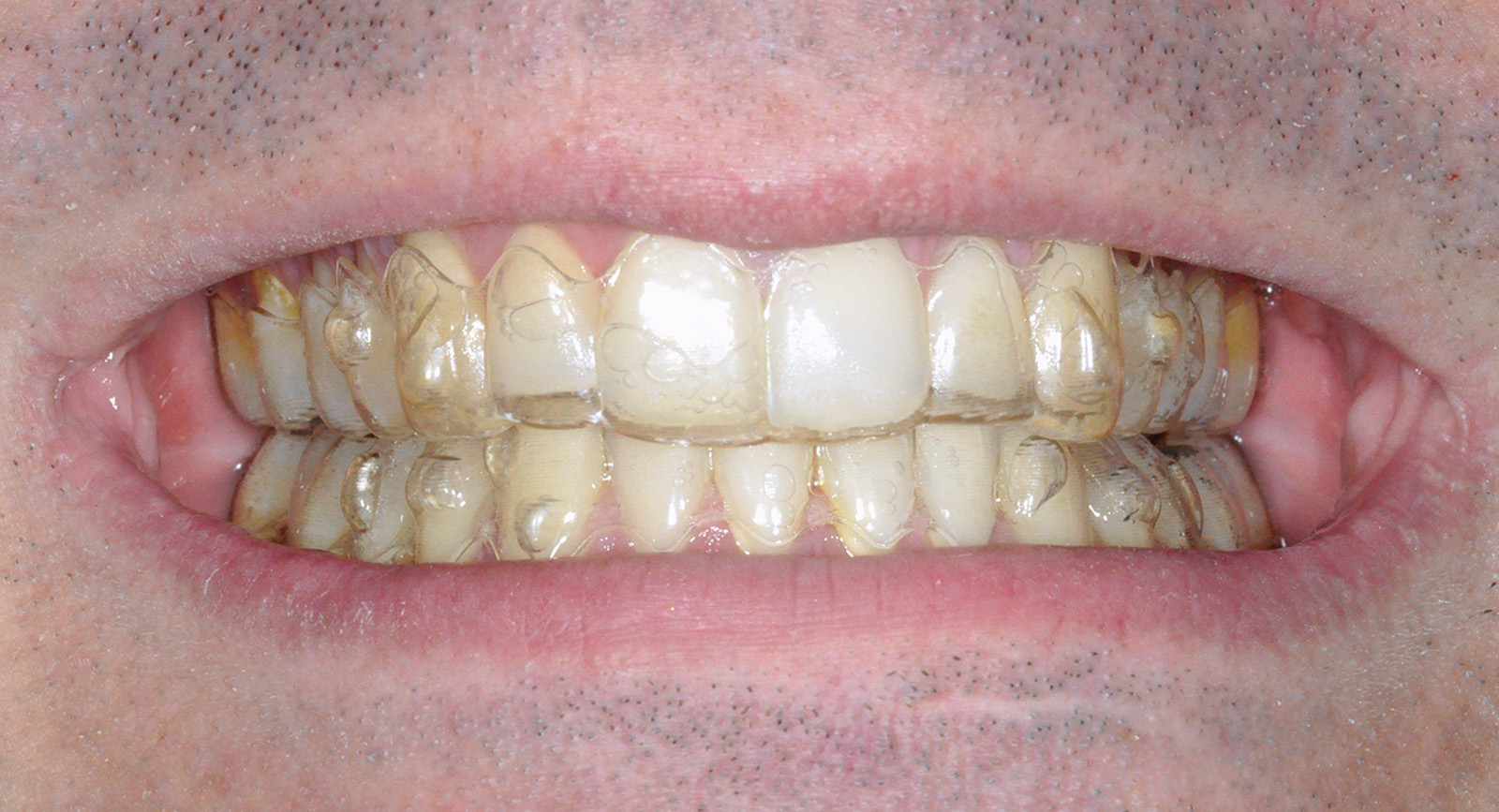
Idealmente, questi allineatori vanno indossati quasi tutto il giorno: viene consigliata la rimozione della mascherina solo per mangiare o bere e, ovviamente, quando deve provvedere alla quotidiana igiene orale.
Tuttavia risulta fondamentale la corretta detersione degli apparecchi e delle mascherine (Figure 12a-12c).
Align Technology Inc. (il creatore di Invisalign®) vende un prodotto chiamato Invisalign Cleaning Crystals che contiene dei “cristalli” che, disciolti in acqua, formano una soluzione in grado di rimuovere la placca dentale dagli allineatori lasciati a bagno.
Esistono anche dei metodi non scientificamente supportati ma di sicura efficacia nella rimozione di placca, tartaro e macchie dagli apparecchi:
- Sonic Brite, una vaschetta a ultrasuoni a utilizzo casalingo. Nella vaschetta - ideata espressamente per la detersione delle mascherine rimovibili - insieme all’acqua vengono disciolte delle pastiglie che rimuovono le macchie e uccidono batteri e altri microrganismi;
- prodotti effervescenti per la pulizia della protesi, disponibili in diversi formati (compresse, polveri, cristalli e schiume) che possono essere utilizzati per pulire le mascherine. Questi prodotti sono generalmente formulati con un certo tipo di composto ossidante che è in grado di uccidere i microrganismi e di rimuovere le macchie. Alcuni includono un agente chelante in grado di rimuovere anche il tartaro;
- soluzioni “casalinghe”. Ognuno dei seguenti metodi ha i suoi punti di forza:
- soluzione di acqua ossigenata diluita. Diluire il perossido di idrogeno 50:50 con acqua e usarlo come una soluzione di ammollo. Il perossido di idrogeno ha proprietà antibatteriche e/o antimicrobiche ma non risulta essere efficace nella rimozione del tartaro,
- soluzione a base di ipoclorito di sodio. Diluire della candeggina per uso domestico con un rapporto di una parte di candeggina a dieci parti di acqua del rubinetto e usarla come una soluzione di ammollo. - Alcune ricerche hanno dimostrato la sua efficacia nell’eliminare i microrganismi adesi agli apparecchi dentali. Le soluzioni a base di candeggina sono anche in grado di rimuovere molti tipi di pigmentazioni; tuttavia non sono efficace nella rimozione del tartaro. Per ovviare a questo problema, è possibile aggiungere a esse un cucchiaino di Calgon,
- soluzione di aceto diluito (acido acetico). Diluire dell’aceto bianco 50:50 con acqua del rubinetto e usarlo come una soluzione di ammollo. La natura leggermente acida dell’aceto rende questa soluzione particolarmente efficace sia come antimicrobico che per la rimozione del tartaro accumulato.
Si potrebbe considerare la creazione di una routine che prevede la rotazione di ciascuna di queste soluzioni.
Bisogna invece evitare l’utilizzo di collutori e dentifrici:
- i collutori non sono così efficaci come ci si aspetterebbe, anzi alcuni pazienti hanno riferito che alcuni collutori colorati (soprattutto rossi) hanno causato la pigmentazione dei loro allineatori o hanno colorato i detriti che vi si erano accumulati sopra. Non usare dentifricio, utilizzare un detergente delicato;
- per quanto riguarda i dentifrici, molti di essi contengono degli abrasivi, soprattutto quelli sbiancanti, che possono, nel tempo, creare un numero sufficiente di micro-graffi sulla superficie delle mascherine che faciliterebbero la proliferazione batterica.
Ricopre un ruolo comunque fondamentale per la detersione delle mascherine, in aggiunta all’azione chimica fino a ora descritta, l’azione meccanica effettuata rimuovendo la placca dentale dagli allineatori con uno spazzolino da denti. Qualsiasi spazzolino a setole morbide
svolge bene questo compito, ma dal momento che alcune zone sono piuttosto strette la soluzione migliore è quella di affidarsi a uno spazzolino da bambino con la testa più piccola.
È bene utilizzare uno spazzolino per pulire solo le mascherine, così da evitare che residui di dentifricio possano intaccare le mascherine.

Laureato in Medicina e Chirurgia presso l’Università degli Studi di Milano, si è specializzato nello stesso Ateneo in Odontostomatologia e in Ortognatodonzia. Dal 1996 ricopre la carica di Ricercatore presso la Facoltà di Medicina e Chirurgia dell’Università degli studi di Milano, dove svolge la propria attività didattica e di ricerca ed è titolare dell’insegnamento di Pedodonzia, polo centrale, per il corso di Laurea in Odontoiatria e Protesi Dentaria dell’Università degli studi di Milano negli A.A 1999/2000 e 2000/2001. Dall’anno accademico 2001/2002 è: titolare dell’insegnamento di protesi dentaria III, polo centrale, per il corso di Laurea in Odontoiatria e Protesi Dentaria dell’Università degli studi di Milano, presso l’Istituto di Clinica Odontoiatrica e Stomatologica degli Istituti clinici di perfezionamento di Milano; docente del corso di Laurea per Igieniste dentali; titolare dell’insegnamento di Riabilitazione orale III, polo centrale, per il corso di Laurea in Odontoiatria e Protesi Dentaria dell’Università degli studi di Milano, presso l’Istituto di Clinica Odontoiatrica e Stomatologica degli Istituti clinici di perfezionamento di Milano.
E’ socio di numerose Società Scientifiche e socio attivo della SIDOC e della S.I.E. Revisore scientifico di numerose riviste italiane e internazionali, è autore di oltre 200 pubblicazioni scientifiche e relatore a numerosi corsi e congressi in campo nazionale e internazionale.
Mantenimento dell’igiene orale nei pazienti in contenzione
La contenzione è quella fase della terapia ortodontica che inizia quando finisce il trattamento ortodontico attivo.
Questo non significa che debba essere considerata una fase accessoria o superflua, ma come il corretto finale del trattamento ortodontico.
È molto spiacevole, a volte, dover osservare un caso trattato perfettamente che poi nel tempo presenta una recidiva.
Partendo dal fatto che qualunque malocclusione, se lasciata a se stessa, trova un equilibrio in rapporto con l’ambiente muscolare e la dinamica funzionale, dopo il trattamento ortodontico, in assenza di una forza che stabilizza il risultato, i denti tendono a tornare nelle loro posizioni primitive.
Esistono diversi dispositivi usati per la fase di contenzione, e si possono dividere in due grandi gruppi:
- dispositivi mobili;
- dispositivi fissi.
Dal punto di vista dell’igiene orale, i pazienti in contenzione devono essere educati alla corretta gestione dei presidi meccanici per il controllo della placca, così da non correre il rischio che eventuali dispositivi ortodontici possano aumentare il rischio di sviluppare patologie parodontali o lesioni cariose. Per quanto riguarda i pazienti con dispositivi di contenzione mobile, le indicazione che l’igienista dentale deve dare sono:
- normali istruzioni di igiene orale, individuando la tecnica di spazzolamento più adatta al paziente, istruendolo all’utilizzo del filo interdentale e dove necessario dello scovolino;
- istruzioni sulle corrette metodiche per mantenere l’igiene dell’apparecchio ortodontico di contenzione (placchetta, retainer ecc.), spiegando al paziente che va lavato con lo spazzolino utilizzando un detergente non abrasivo (quindi non il dentifricio) tutte le volte che lo si mette e che lo si toglie dalla bocca.
Possono essere utili anche le pastigliette per la disinfezione degli apparecchi ortodontici mobili (Figure 13a-13c).
Più difficoltosa risulta la gestione di una corretta igiene orale per quanto riguarda la contenzione fissa che solitamente consiste in un filo ortodontico liscio o intrecciato posto sulle superfici linguali dei denti anteriori, si estende da canino a canino ed è posizionato a circa metà dell’altezza del dente45,46.
La corretta gestione dei questo tipo di apparecchi consiste nell’utilizzare la tecnica di spazzolamento più adatta al paziente sia per le superfici linguali sia per quelle vestibolari (Figura 14).
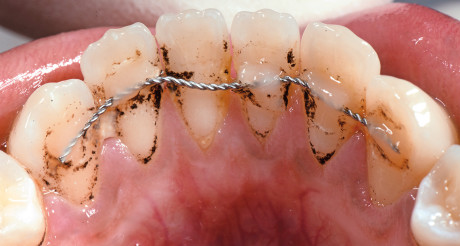
Per la detersione degli spazi interprossimali si possono adottare due soluzioni:
- utilizzo dello scovolino, da passare negli spazi interprossimali facendo attenzione a restare sotto lo splintaggio;
- utilizzo del filo interdentale super-floss, caratterizzato da un’estremità rigida che ne permette l’inserimento al di sotto dello splintaggio (come ago-filo) (Figure 15a-15c).
Conclusioni
La presenza nel cavo orale di presidi ortodontici fissi o mobili può rendere più difficoltosa l’attuazione delle manovre di igiene orale. La maggior parte dei soggetti sottoposti a terapia ortodontica sono spesso adolescenti e questo può accrescere il rischio di una mediocre compliance relativa al controllo della placca.
È stato dimostrato anche che la terapia ortodontica può incidere sulla distribuzione del biofilm orale, aumentando la concentrazione di Streptococco Mutans.
Nel presente lavoro si sono suggerire le possibili tecniche di igiene da attuarsi nei diversi tipi di trattamento ortodontico, con l’obiettivo di permettere comunque un buon controllo di placca. In un contesto di trattamento in équipe del paziente ortodontico si deve riconoscere alla figura dell’igienista dentale un ruolo determinante. Egli può proporre al singolo paziente un piano di prevenzione personalizzato in base al tipo di presidio ortodontico e motivarlo aumentando il suo grado di compliance. Si può così cercare di tenere il più possibile controllata l’insorgenza delle patologie del cavo orale e prevenire eventuali complicazioni durante la terapia ortodontica.
Corrispondenza
Alessio Amodeo
Reparto di riabilitazione orale, Istituto Stomatologico Italiano
Dipartimento di scienze biomediche, chirurgiche e odontoiatriche
Università degli studi di Milano
Via Pace, 21 - 20122 Milano
• Alessio Amodeo
• Giuseppe Duvia
• Laura Buccarella
• Andrea Carlo Butti
• Dino Re1
1Professore aggregato, Università degli Studi di Milano,
Dipartimento di Scienze Biomediche, Chirurgiche ed Odontoiatriche,
Titolare insegnamento di protesi dentaria, Istituto Stomatologico Italiano, Reparto universitario di riabilitazione orale, Direttore: prof. Dino Re
1. Center for disease control – CDC, 2001.
2. Pitts NB. Modern concepts of caries measurement. J Dent Res 2004;83 Spec No C:C43-7.
3. Selwitz RH, Ismail AI, Pitts NB. Dental caries. Lancet 2007,6;369(9555):51-9.
4. US Department of health and human services, 2000.
5. Kidd EA, Giedrys-Leeper E, Simons D. Take two dentists: a tale of root caries. Dent Update 2000;27 (5):222-30.
6. Fejerskov O. Changing paradigms in concepts on dental caries: consequences for oral health care. Caries Res 2004;38(3):182-91.
7. Caufield PW, Griffen AL. Dental caries. An infectious and transmissible disease. Pediatr Clin North Am 2000;47(5):1001-19.
8. Featherstone JD. Caries detection and prevention with laser energy. Dent Clin North Am 2000;44 (4):955-69,ix.
9. Featherstone JD. The caries balance: the basis for caries management by risk assessment. Oral Health Prev Dent 2004;2(1): 259-64.
10. Fejerskov O. Concepts of dental caries and their consequences for understanding the disease. Community Dent Oral Epidemiol 1997;25(1):5-12.
11. Axelsson P. Diagnosis and risk prediction of dental caries. Vol. 2. Chicago: Quintessence Publishing Co, Inc, 2000.
12. Swenander Lanke L. Influence on salivary sugar of certain properties of foodstuffs and individual oral conditions. Acta Odontol Scand 1957;15(23):1-156.
13. Madau M, Strohmenger L. Prevenzione e promozione della salute orale in età pediatrica. Milano: Quintessenza Edizioni, 2003.
14. Dentino A, Lee S, Mailhot J, Hefti AF. Principles of periodontology. Periodontol 2000 2013 Feb;61(1):16-53.
15. Loe H, Theilade E, Jensen SB. Experimental gingivitis in man. J Periodontol 1965;36:177-87.
16. Page RC, Kornman KS. The pathogenesis of human periodontitis: an introduction. Periodontol 2000 1997;14:9-11.
17. Czarnetzki A, Jakob T, Pusch CM. Palaeopathological and variant conditions of the Homo heidelbergensis type specimen (Mauer, Germany). J Hum Evol 2003;44:479-95.
18. Page RC. The pathobiology of periodontal diseases may affect systemic diseases: inversion of a paradigm. Ann Periodontol 1998;3:108-20.
19. Kornman KS. Mapping the pathogenesis of periodontitis: a new look. J Periodontol 2008;79:1560-8.
20. Travess H, Roberts-Harry D, Sandy J. Orthodontics. Part 6: Risks in orthodontic treatment. Br Dent J 2004;196:71-7.
21. Ricci G. Diagnosi e terapia parodontale. Milano: Quintessenza Edizioni, 2013.
22. Zachrisson S, Zachrisson BU. Gingival condition associated with orthodontic treatment. Angle Orthod 1972 Jan;42(1):26-34.
23. Zachrisson BU, Zachrisson S. Gingival condition associated with partial orthodontic treatment. Acta Odontol Scand 1972 Mar;30(1):127-36.
24. Zachrisson BU, Alnaes L. Periodontal condition in orthodontically treated and untreated individuals. I. Loss of attachment, gingival pocket depth and clinical crown height. Angle Orthod 1973 Oct;43(4):402-11.
25. Zachrisson BU. Clinical implications of recent orthodontic-periodontic research findings. Semin Orthod 1996 Mar;2(1):4-12.
26. Farronato GP. Odontostomatologia per l’igienista dentale. Padova: Piccin Nuova Libraria, 2007.
27. Cortesi Ardizzone V, Abbinante A. Igienista orale: teoria e pratica professionale. Milano: Edra, 2013.
28. Wilkins EM. La pratica clinica dell’igienista dentale. Padova: Piccin Nuova Libraria, 2010.
29. Roberts A. Patients’ compliance. The Dentist 2008:44-6.
30. Linee guida nazionali per la promozione della salute orale e la prevenzione delle patologie orali in età evolutiva. Ministero del lavoro, della salute e delle politiche sociali 2008 e aggiornamento 2013.
31. Amodeo A, Butti AC, Salvato V. Valutazione del rischio cariogeno mediante test salivari in pazienti in corso di terapia ortodontica. Prevenzione odontostomatologica 2010;2:13-7.
32. Paglia M, Butti AC, Salvato A. Valutazione dell’efficacia del delmopinolo nel controllo dell’igiene orale in corso di terapia ortodontica. Il Dentista Moderno 2009;3:66-72.
33. Yun-Wah Lau P, Wing-Kit WR. Risks and complications in orthodontic treatment. Hong Kong Dent J 2006;3:15-22.
34. Bollen AM, Cunha-Cruz J, Bakko DW, Huang GJ, Hujoel PP. The effects of orthodontic therapy on periodontal health: a systematic review of controlled evidence. J Am Dent Assoc 2008;139:413-22.
35. Lombardo L, Ortan YO, Gorgun O, Panza C, Scuzzo G, Siciliani G. Changes in the oral environment after placement of lingual and labial orthodontic appliances. Progress in Orthodontics 2013;14:14-28.
36. Stamm T, Hohoff A, Ehmer U. A subjective comparison of two lingual bracket systems. Eur J Orthod 2005;27:420-6.
37. Artun JA. A post-treatment evaluation of multibonded lingual appliances in lingual orthodontics. Eur J Orthod 1987;9:204-10.
38. Sinclair PM, Cannito MF, Goates LJ, Solomos LF, Alexander CM. Patient responses to lingual appliance. J Clin Orthod 1986;20(6):396-404.
39. Kvam E. Adverse effects of orthodontic treatment. In: Thilander B, Rönning O, editors. Introduction to orthodontics. 2nd ed. Karlshamn: Gothia, 1995:195-208.
40. Mielczarek AL, Klukowska M, Kaiser E, Stoerkel U, Mandl C, Walters P, Warren P. A novel power toothbrush with multi-directional, triple zone cleaning technology. Am J Dent 2012 Sep;25 Spec No A(A):3A-9A.
41. Petti S, Barbato E, Simonetti D’Arca A. Effect of orthodontic therapy with fixed and removable appliances on oral microbiota: a six-month longitudinal study. Microbiologica 1997;20:55-62.
42. Rosenbloom RG, Tinanoff N. Salivary Streptococcus mutans levels in patients before, during, and after orthodontic treatment. Am J Orthod Dentofacial Orthop 1991;100:35-7.
43. Scheie AA, Arneberg P, Krogstad O. Effect of orthodontic treatment on prevalence of Streptococcus mutans in plaque and saliva. J Dent Res 1984;92:211-7.
44. Batoni G, Pardini M, Giannotti A, Ota F, Giuca MR, Gabriele M et al. Effect of removable orthodontic appliances on oral colonisation by Mutans streptococcus in children. Eur J Oral Sci 2001;109:388-92.
45. Kaji A, Sekino S, Ito H, Numabe Y. Influence of a mandibular fixed orthodontic retainer on periodontal health. Australian Orthodontic Journal 2013;29(1): 76-85.
46.Kazem Al-Nimri, Rola Al Habashneh, Mohammed Obeidat. Gingival health and relapse tendency: a prospective study of two types of lower fixed retainers. Australian Orthodontic Journal 2009;25(2):142-6.