
Viene presentato un caso di lesione esofitica di tipo papillomatoso del palato duro in un paziente femmina di anni 39, di razza caucasica. Il paziente non lamentava alcuna sintomatologia e ne riferiva la comparsa da circa 30 giorni.
In anestesia locale è stata eseguita l’escissione chirurgica della lesione che, all’esame istologico, è risultata essere un papilloma da HPV. Al controllo eseguito a 12 mesi dall’intervento non vi è evidenza di recidiva della lesione.
La presentazione di questo caso offre l’occasione per porre in evidenza il ruolo dell’odontoiatra nella diagnosi precoce delle infezioni da HPV e di concerto anche nella prevenzione e nella diagnosi precoce del carcinoma del cavo orale, di cui l’infezione da HPV sembra essere un importante fattore di rischio.
Parole chiave: HPV, papilloma, prevenzione, carcinoma del cavo orale
Lo Human Papilloma Virus (HPV) è un virus a DNA appartenente al gruppo dei papovavirus. Sono stati isolati più di 100 tipi di HPV e sequenziati completamente 80 genotipi1. Caratteristica comune a tutti i tipi di HPV è uno spiccato tropismo per cute e mucose, in particolare per quelli caratterizzati da epitelio di transizione, quali cervice uterina, giunzione squamo-colonnare, solco balano-prepuziale e cavo orale2,3. Gli studi epidemiologici sull’infezione da HPV e le malattie a essa correlate sono condotti soprattutto sulla popolazione femminile. L’OMS stima che ogni anno vengano diagnosticati nel mondo circa 6,5 milioni di nuovi casi di infezione da HPV. Da tempo è stata dimostrata una stretta correlazione tra infezione da HPV e alcune patologie oncologiche, quali la neoplasia della cervice uterina (500.000 nuovi casi ogni anno nel mondo e 3700 solo in Italia) e carcinoma squamoso del distretto cervico-facciale. Numerosi studi suggeriscono che l’infezione da HPV sia responsabile di almeno il 90% delle lesioni neoplastiche faringo-tonsillari in soggetti immunocompetenti e privi dei caratteristici fattori di rischio. Nell’ultimo decennio, inoltre, è stato evidenziato un aumento dell’incidenza del carcinoma squamoso di faringe e base della lingua correlati all’infezione da HPV2-7. L’infezione orale da HPV è acquisita per lo più sessualmente.
La prevalenza è notevolmente aumentata nei soggetti che hanno comportamenti sessuali a rischio, negli omosessuali, nei tossicodipendenti, nei pazienti immunodepressi e nei portatori di HIV. Fumo e abuso di alcol sono fattori di rischio riconosciuti. Nei soggetti HIV positivi e, più in generale, nei soggetti immunodepressi la prevalenza dell’infezione da HPV varia, a seconda degli studi, dal 45% all’85%, in base alle abitudini sessuali e alla concomitante presenza dei fattori di rischio, con un conseguente aumento della prevalenza di neoplasie associate ad HPV4,8,9. La terapia multifarmaco HAART (terapia antiretrovirale altamente attiva), introdotta nel 1995 nei pazienti HIV positivi, apparentemente non ha portato alcuna riduzione della prevalenza di lesioni orali HPV correlate. Secondo alcuni studi, l’incidenza delle lesioni da HPV è addirittura aumentata in corso di terapia HAART4. L’infezione da HPV può essere classificata1 come clinica, sub-clinica e latente. Mentre nelle forme cliniche la lesione è manifesta, le forme sub-cliniche sono identificabili dopo utilizzo di acido acetico al 3-5% e utilizzo di ingrandimenti ottici e quelle latenti sono diagnosticabili solo con un DNA-test. L’infezione clinica da HPV nel cavo orale può manifestarsi variamente sotto forma di lesioni singole o multiple di aspetto papillomatoso, verrucoso o piano, localizzabili virtualmente su tutte le superfici mucose, ma più frequentemente sulla mucosa labiale, sulla superficie dorsale della lingua e sul palato. Istopatologicamente ogni lesione è caratterizzata da cellule coilocitiche poco differenziate, di grandi dimensioni e vacuolate (figura 1).
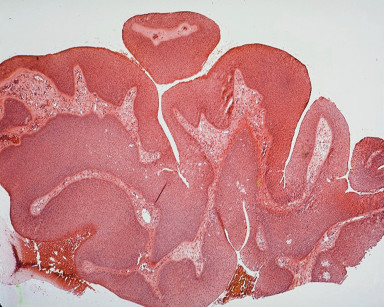
La presentazione clinica della lesione da HPV varia notevolmente in funzione del genotipo del virus che l’ha determinata. Ad esempio, gli HPV di genotipo 6, 11 e 16, i più comunemente associabili alle verruche genitali, provocano nel cavo orale lesioni di consistenza soffice, sessili, a cavolfiore, dette condilomi acuminati; i genotipi 1, 2 e 7, associati alle verruche cutanee, causano invece lesioni più dure e sessili dette verruche volgari; i genotipi 13 e 32 sono stati descritti esclusivamente nel cavo orale e causano iperplasia focale e piccole lesioni displastiche localizzate tipicamente al labbro inferiore, in cui si repertano piccole papule multiple di aspetto rotondeggiante. Le lesioni di più frequente riscontro nel cavo orale sono determinate dal genotipo 16, che è anche quello di più frequente riscontro nelle neoplasie del cavo orale HPV correlate, in pazienti HIV positivi ma anche e soprattutto nella popolazione sana e immunocompetente. La presenza dei genotipi 13 e 32, esclusivi del cavo orale, è riscontrata molto più di rado, ma questo potrebbe ascriversi al fatto che le lesioni da HPV 16 possono mascherare una concomitante infezione da HPV di genotipo differente10. I genotipi 16 e 18 sono quelli associati a trasformazione maligna11. Presentiamo in seguito un caso di asportazione chirurgica di una lesione papillomatosa del palato duro correlata ad HPV, introdotto da un richiamo di anatomia chirurgica.
Cenni di anatomia chirurgica del palato duro
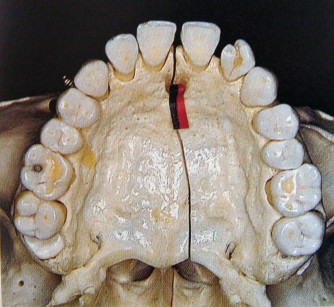
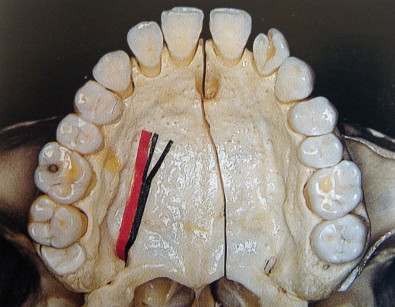
Il palato duro12 presenta i seguenti piani anatomici: piano mucoso, sottomucoso, periostale e scheletrico. In caso di asportazione chirurgica di una lesione da HPV, i piani anatomici interessati saranno quello mucoso e quello sottomucoso. Il piano mucoso è caratterizzato da un epitelio cheratinizzato che accoglie gli sbocchi delle ghiandole salivari minori sottomucose. Nel piano sottomucoso sono contenute numerose ghiandole salivari minori; nel connettivo posto tra piano sottomucoso e piano periostale sono invece contenute strutture neurovascolari. Le strutture neurovascolari più importanti sono rappresentate dai fasci neurovascolarI naso-palatino e palatino maggiore. Esse non vengono interessate da una dissezione chirurgica sottoperiostea, ma possono invece essere coinvolte da una dissezione chirurgica più superficiale. Il fascio neurovascolare naso-palatino (figura 2) è contenuto nel canale naso-palatino, che esce sulla linea mediana della premaxilla, 1 centimetro circa posteriormente alla papilla interincisiva. La presenza del canale deve essere tenuta in considerazione per lesioni in corrispondenza della linea mediana: la sezione accidentale del fascio non determina lesioni funzionali rilevanti, ma può provocare un certo sanguinamento. Il fascio neurovascolare palatino maggiore (formato da arteria palatina e nervo palatino anteriore) esce dal canale palatino a livello del terzo molare, 1 cm circa mesialmente ai colletti dentari, 3-4 mm davanti al margine posteriore del palato duro (figura 3). Nei soggetti che presentano un riassorbimento accentuato del processo alveolare, il canale palatino si può trovare più vicino alla cresta: di questo si deve tenere debito conto durante l’intervento per evitare copiose emorragie. Il fascio decorre nel tessuto connettivo lasso che si pone tra periostio e sottomucosa. Il nervo palatino anteriore contiene fibre sensitive per l’emi-palato corrispondente. Il tronco e le sue ramificazioni si distribuiscono insieme all’arteria. Durante l’asportazione di una lesione bisogna tener presente dove passa l’arteria, per poter controllare l’eventuale emorragia.
Caso clinico
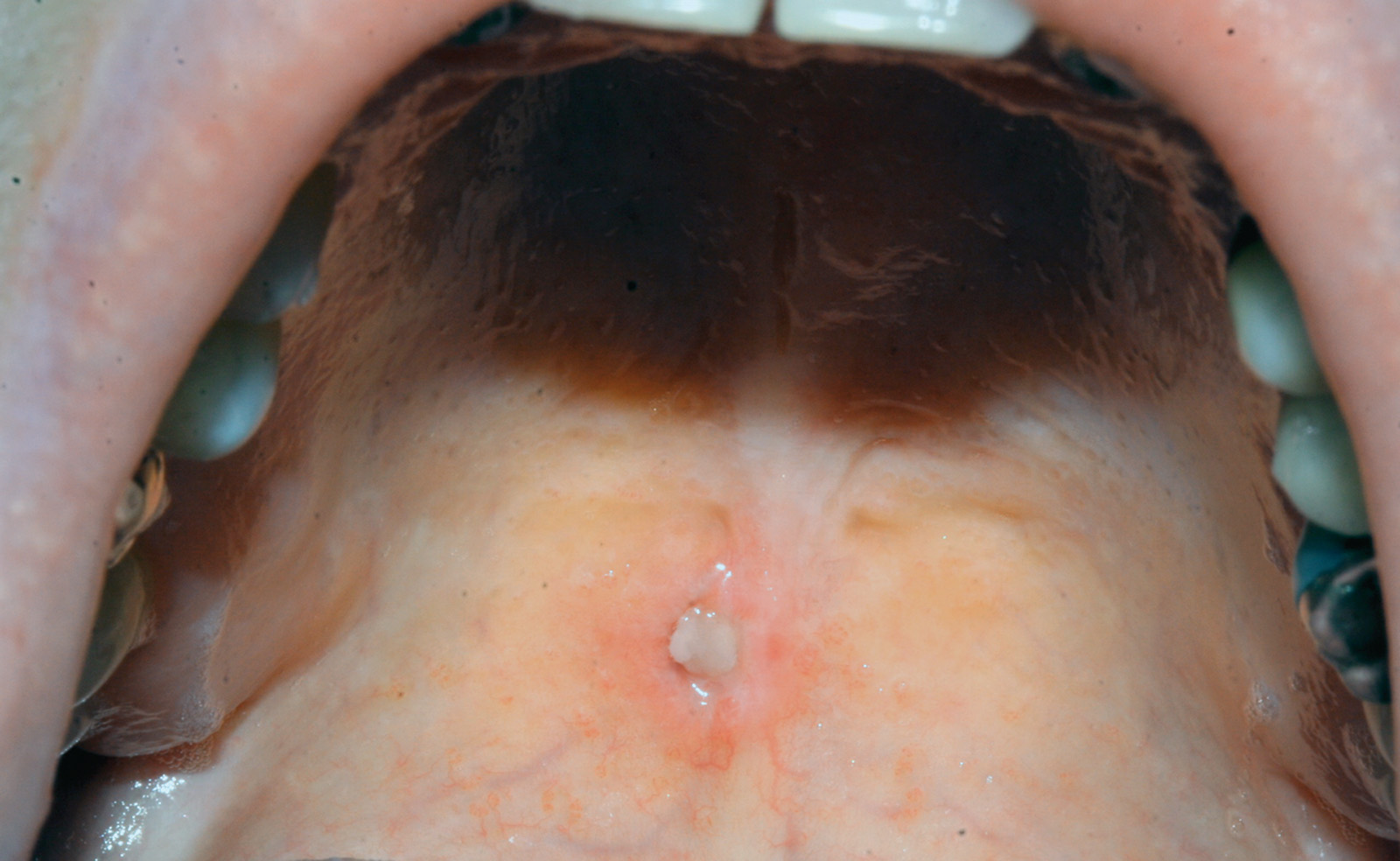
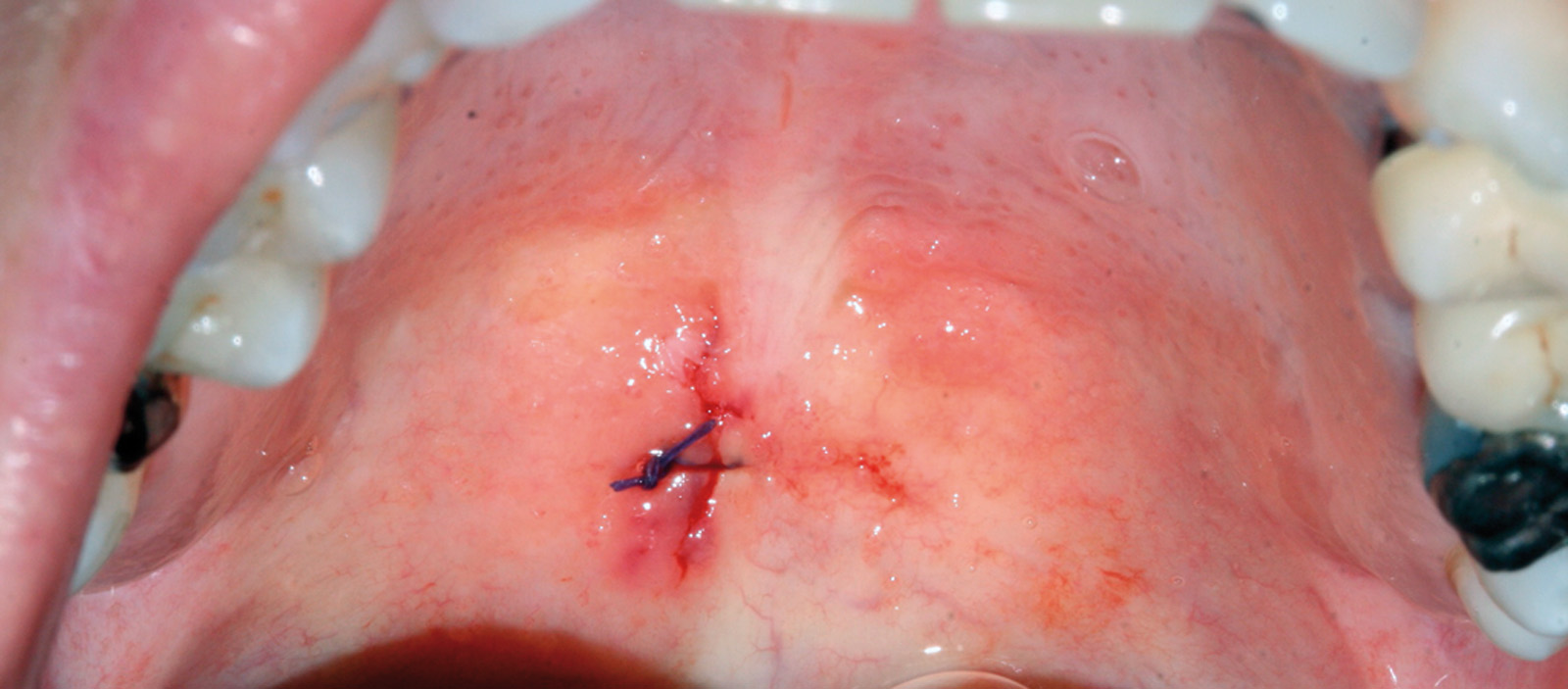
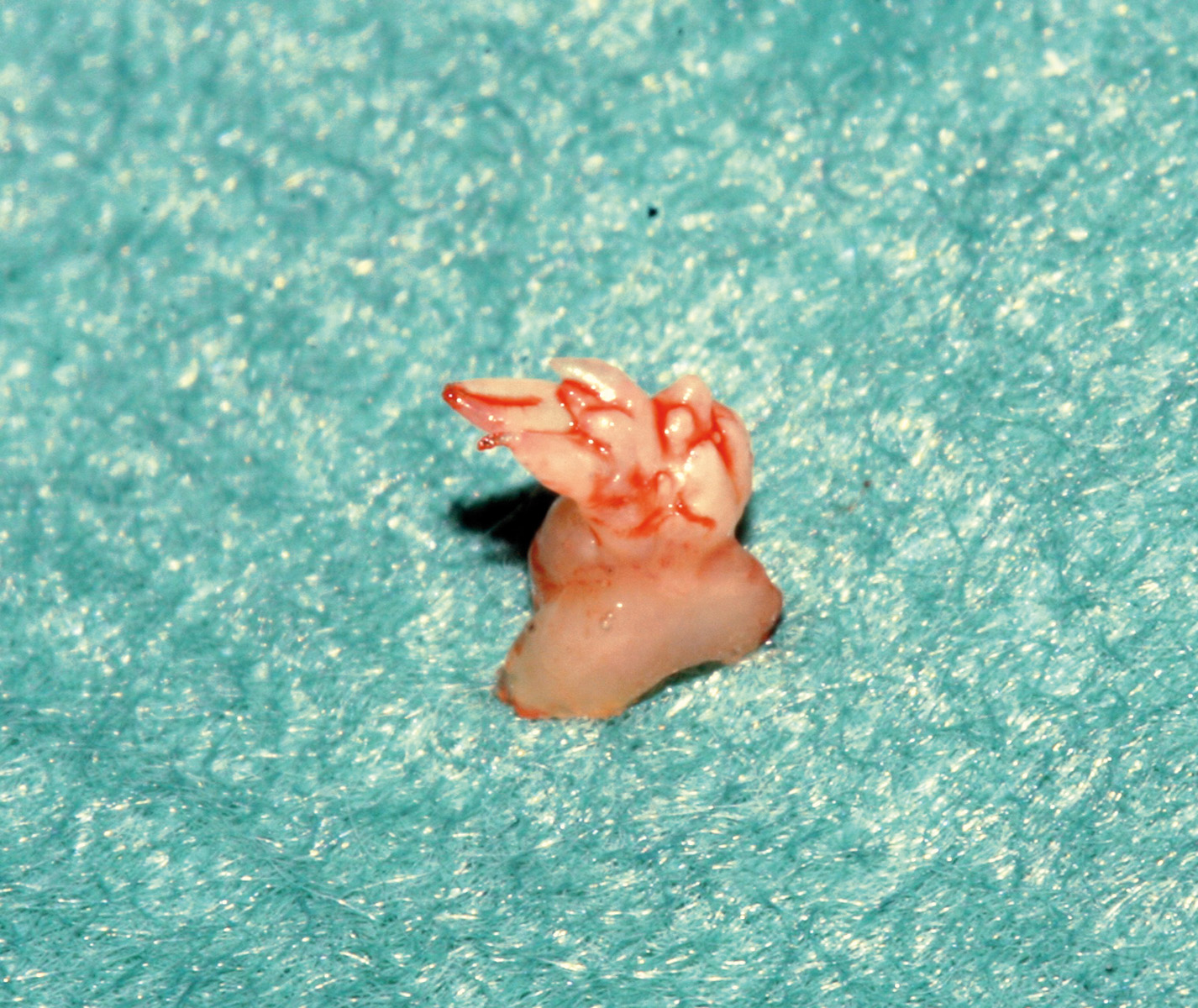
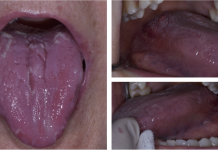
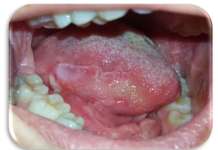
La paziente S.M., di sesso femminile, 39 anni, in buone condizioni di salute generale, non immunodepressa, non fumatrice e occasionale consumatrice di bevande alcoliche in quantità moderate, si presenta in prima visita presso l’U.O. di Chirurgia Orale della Clinica Odontoiatrica I dell’Ospedale San Paolo di Milano - Università degli Studi di Milano (Direttore Prof. Matteo Chiapasco), riferendo la comparsa, da circa un mese, di una neoformazione sul palato, apparentemente non correlata all’assunzione di particolari cibi né a traumatismi durante la masticazione. Non riferisce alcuna sintomatologia. All’esame obiettivo del cavo orale si rileva, in corrispondenza della zona posteriore del palato duro, una lesione papillomatosa peduncolata, a margini mammellonati, di colorito roseo e consistenza teso-elastica, mobile sui piani superficiali, non dolente alla palpazione (figura 4). La superficie libera della lesione presenta un aspetto frastagliato con vegetazioni caratteristiche “a cresta di gallo”, suggestive di lesione papillomatosa da HPV. Si programma l’asportazione chirurgica della lesione. Al successivo appuntamento, dopo aver effettuato una preparazione pulita del campo operatorio, si procede ad applicazione topica di anestetico locale a livello del palato molle e dei pilastri tonsillari associata a infiltrazione locale perilesionale, si effettua una biopsia escissionale della neoformazione e si applica un punto di sutura in seta 4/0 (figura 5). Il frammento asportato (figura 6) viene fissato in formalina tamponata 10% e inviato presso il laboratorio di anatomia patologica per l’effettuazione dell’esame istologico. La paziente ritorna dopo 7 giorni per rimuovere il punto di sutura ed effettuare un controllo della ferita. Il referto dell’esame esplicita la diagnosi clinica di papilloma. Al controllo dopo 12 mesi non c’è evidenza di recidiva della lesione né evidenza di nuove lesioni.
Discussione
I trattamenti chirurgici effettuabili si avvalgono della chirurgia tradizionale, della criochirurgia, dell’elettrochirurgia, degli ultrasuoni e del laser mentre tra i trattamenti farmacologici sono disponibili il 5-fluorouracile, la podofillina, il podofilox, cheratolitici (acido salicilico, tricloracetico e dicloroacetico), l’interferone alfa e l’imiquimod1. In ogni caso, la scelta del trattamento dipende dalla dimensione, dal numero, dalla localizzazione così come dai costi, dalle preferenze del paziente e dal suo stato clinico generale, nonché dall’esperienza dell’operatore con ciascuna modalità di trattamento, poiché non esiste evidenza di superiorità di un trattamento rispetto a un altro. Peraltro, non esiste evidenza che il trattamento diminuisca l’infettività e la trasmissibilità del virus poiché è possibile che aree con infezione latente si riattivino. L’unica raccomandazione reperibile in letteratura è il non-trattamento delle lesioni sub-cliniche non associate a displasia1. In questa occasione, vista la facilità dell’accesso chirurgico, l’unicità e le dimensioni della lesione, e in previsione di sequele post-operatorie minime, si è scelto un trattamento semplice e a basso costo.
Conclusioni
La diagnosi clinica e il trattamento di lesioni papillomatose del cavo orale HPV correlate in pazienti immunocompetenti non presentano particolari difficoltà. In questa sede si è voluto proporre un caso clinico di lesione orale HPV correlate non tanto per mostrare tecniche diagnostiche e chirurgiche di particolare rilevanza, quanto piuttosto per evidenziare il ruolo dell’odontoiatra nella diagnosi delle infezioni da HPV e di concerto anche nella prevenzione e nella diagnosi precoce del carcinoma orale. Nel caso presentato è stata la paziente a esplicitare il problema e a facilitare la diagnosi, ma ciò non toglie che tutte le volte che si visita un paziente odontoiatrico l’esame obiettivo del cavo orale debba soffermarsi anche sull’ispezione delle mucose, procedura per la quale sono necessari davvero pochi minuti. Anche gli odontoiatri non avvezzi alla diagnosi di patologie dei tessuti molli orali sono in grado, in questo modo, di identificare mucose non normali per poi, eventualmente, riferire il caso a uno specialista.
Corrispondenza
Stefano Accardi
Unità di Chirurgia Orale
Clinica Odontoiatrica I - Dipartimento Testa e Collo A.O. San Paolo
Università degli Studi di Milano
Via Beldiletto 1/3 - 20142 Milano Italy
Tel. +39-02-50319000
Fax +39-02-50319040
e-mail dr.hrd.s@gmail.com
Bibliografia
1. Gearhart PA, Randall TC, Buckley RM. Human Papillomavirus: Treatment & Medication. http://emedicine.medscape.com/article/219110-treatment.
2. González JV, Gutiérrez RA, Keszler A, et al. Human papillomavirus in oral lesions. Medicina (B. Aires) 2007;67(4):363-8.
3. Closmann JJ. The human papilloma virus, the vaccines, and oral and oropharyngeal squamous cell carcinoma: what every dentist should know. Gen Dent 2007 May-Jun;55(3):252-4.
4. Hodgson TA, Greenspan D, Greenspan JS. Oral lesions of HIV disease and HAART in industrialized Countries. Adv Dent Res Apr 2006;19:57-62.
5. Psyrri A, Dimaio D. Human papilloma virus in cervical and head-and-neck cancer. Nature Clin Pract Oncology 2008 Jan;5(1):24-31.
6. D’souza G, et al. Case-control study of human papilloma-virus and oropharyngeal cancer. N Engl J Med 2007;356:1944-1956.
7. Andrews E, Seaman WT, Webster-Cyriaque J. Oropharyngeal carcinoma in non-smokers and non-drinkers: A role of HPV. Oral Oncol 2008;45(6):486-91.
8. Minkoff H, Feldman JG, Strickler HD, et al. Relationship between smoking and human papilloma virus infections in HIV-infected and uninfected women. JID 2004;159:1821-8.
9. King MD, Reznik DA, O’Daniels CM, et al. HPV-associated oral warts among HIV sieropositive patients in the era of HAART: an emerging infection. Clinical Infectious Diseases 2002;34:641-8.
10. Varnai AD, Bollmann M, Bankfalvi A, et al. The prevalence and distribution of human papillomavirus genotypes in oral epithelial hyperplasia: proposal of a concept. J Oral Pathol Med 2009;38(2):181-7. Epub 2008 Dec 26.
11. Hobbs CG, Sterne JA, Bailey M, et al. Human papillomavirus and head and neck cancer: a systematic review and meta-analysis. Clin Otolaryngol 2006 Aug;31(4):259-66.
12. Chiapasco M, Accardi S, et al. Manuale illustrato di Chirurgia Orale. Milano: Masson Edizioni, 2001.





Articolo Interessante !