Spesso i pazienti affetti da erosione dentale non vengono trattati immediatamente, perché l’usura dei denti rappresenta ancora una sfida enorme. Alcuni clinici considerano l’usura erosiva un processo fisiologico legato all’età, piuttosto che una patologia da trattare immediatamente. Altri dentisti, invece, riconoscono il problema, ma non osano proporre ai pazienti una riabilitazione totale, soprattutto agli esordi della malattia, e preferiscono attendere una maggiore distruzione dentale per giustificare il trattamento. Oggigiorno, grazie alle tecniche adesive, l’erosione dentale potrebbe essere trattata immediatamente, rallentando la distruzione dentale, riducendo al minimo o annullando l’ulteriore perdita di sostanza dentale durante l’applicazione dei restauri1-22.
Il fattore chiave che consente questo approccio estremamente conservativo è l’aumento della dimensione verticale di occlusione (DVO), necessario in quasi tutti i casi per ottenere uno spazio interocclusale sufficiente a evitare la preparazione dei denti. La nuova filosofia “aggiungere anziché asportare” propone restauri deboli, che possono richiedere una manutenzione più frequente ma che conservano integra la struttura originale del dente sottostante. Inoltre, questi restauri sono più economici, perché non richiedono trattamento endodontico né allungamento delle corone, e la loro manutenzione non è costosa (soprattutto in caso di restauri in resina composita) (Figura 1).
L’autrice ritiene che la comunità dentale debba sottolineare maggiormente l’importanza della preservazione dentale (successo biologico), piuttosto che puntare alla “garanzia 10 anni” del manufatto. Un dente vitale restaurato per la prima volta con una corona potrà anche durare 10 anni, ma se lo stesso dente perde vitalità e la struttura dentale residua risulta compromessa (ferula insufficiente) sarà possibile offrire la stessa “garanzia 10 anni” per il nuovo restauro?
La capacità del clinico di comunicare il cambio di paradigma (successo biologico vs successo meccanico) è fondamentale prima di proporre questi trattamenti estremamente conservativi, perché i pazienti devono accettare l’idea che questi restauri sono più deboli e nel tempo richiederanno una manutenzione; tuttavia i denti restaurati si manterranno integri e sarà sempre possibile una riparazione o l’applicazione di un nuovo restauro simile al precedente. Il discorso cambia nel caso, per esempio, del fallimento di un dente devitalizzato, restaurato con una corona, in seguito a frattura radicolare. Nel presente articolo viene illustrato il trattamento mediante tecniche esclusivamente adesive di un paziente interessato da grave erosione dentale.
I denti anteriori mascellari del paziente avrebbero dovuto essere devitalizzati per essere restaurati con corone complete. Il paziente aveva rifiutato questa opzione aggressiva e si era rivolto per un consulto al Geneva Erosion Study all’Università di Ginevra. Qui gli era stato proposto un nuovo piano di trattamento basato su tecniche esclusivamente adesive; sei faccette palatali e sei vestibolari (approccio “a sandwich”) per restaurare i denti mascellari anteriori e preservare al massimo la struttura dentale residua. Il trattamento finale, tuttavia, è risultato addirittura più conservativo del previsto, dal momento che sono state necessarie solo sei faccette palatali per restaurare i denti molto compromessi. I risultati clinici (successo estetico, biologico e meccanico) al follow-up a cinque anni hanno confermato che l’approccio adesivo scelto era la terapia più indicata. Non solo le faccette palatali non hanno richiesto la preparazione dei denti, che sono rimasti vitali, ma il trattamento complessivo è stato anche meno costoso per il paziente.
Presentazione del caso
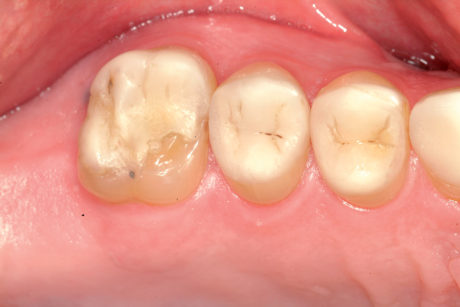
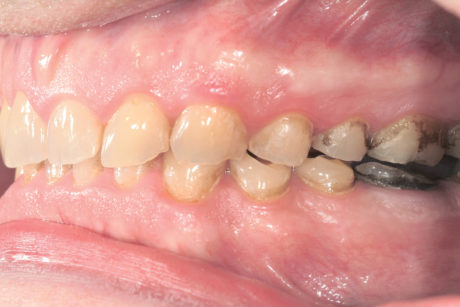
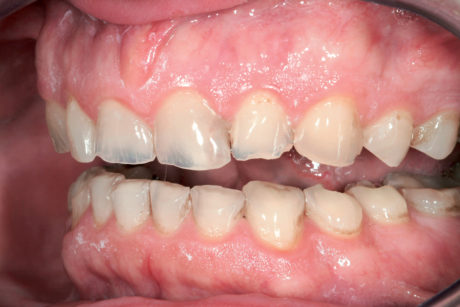
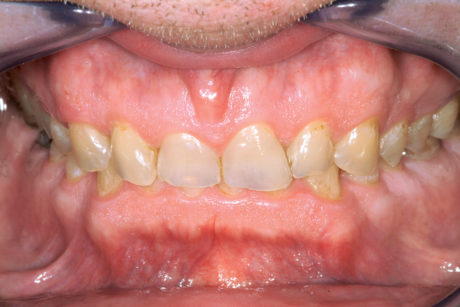
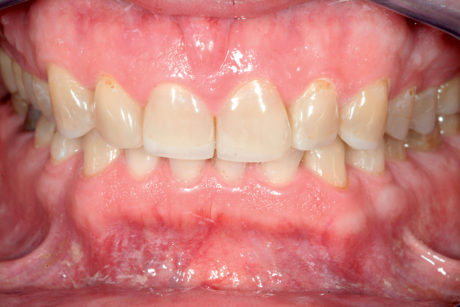
Il paziente 46enne si presentava all’Università di Ginevra, Scuola di medicina dentale, riferendo essenzialmente un rapido deterioramento dei denti e manifestando il desiderio di un intervento terapeutico. Durante l’anamnesi il paziente riferiva che il suo dentista gli aveva proposto in passato una riabilitazione mediante corone, ma che quel piano di trattamento non l’aveva convinto. Da allora si era sottoposto a trattamenti dentali su base irregolare. Dopo avere trascurato per anni i propri denti, era stato infine inviato al Geneva Erosion Study per sondare la disponibilità di trattamenti diversi dalle corone. Nel corso della prima consultazione, il paziente era molto a disagio nel mostrare i propri denti, perché si sentiva colpevole del loro stato. Non era del tutto consapevole di essere affetto anche da erosione dentale e pensava che il degrado della dentatura fosse dovuto solo alla scarsa igiene orale (Figure 2a-2b).
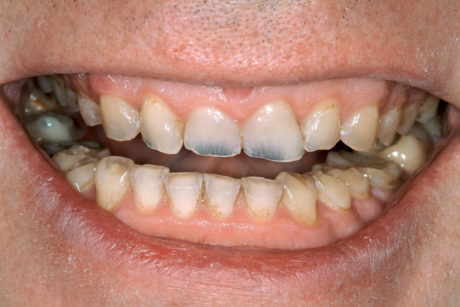
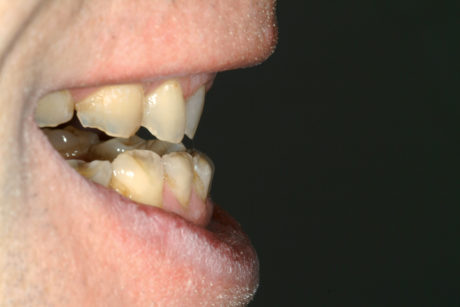
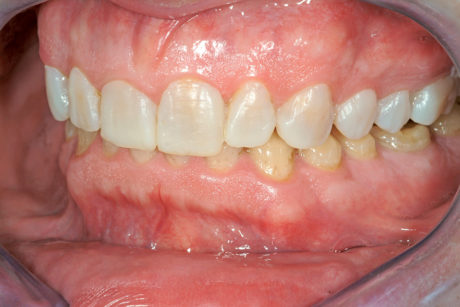
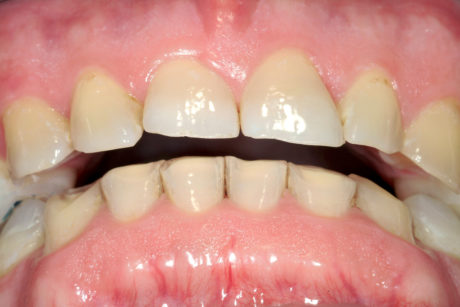
Durante l’esame per individuare abitudini parafunzionali, è stato escluso il digrignamento dei denti. Il serramento è stato invece confermato non solo dalle affermazioni del paziente stesso, ma anche dalle dimensioni dei masseteri molto sviluppati. Il paziente presentava un morso profondo che, con ogni probabilità, si era aggravato per la perdita di contatto sulle superfici palatali danneggiate dall’erosione dentale e dalla sovraeruzione dei denti. Nonostante la grave perdita delle strutture dentali, tutti i denti anteriori mascellari erano ancora vitali, il che indicava un attacco molto lento da parte degli acidi, quasi sicuramente con un’eziologia intrinseca (Figure 3a-3b).
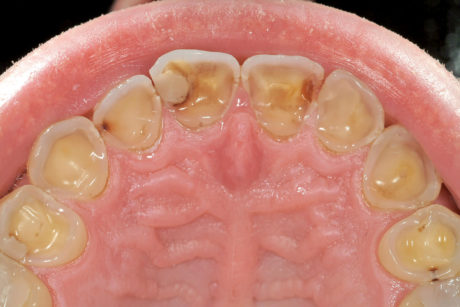
Dal momento che il paziente negava un consumo eccessivo di bevande o cibi acidi, si è deciso di inviarlo da un gastroenterologo per controllare lo stato dell’apparato digerente. Benché il paziente avesse rifiutato questa richiesta, il trattamento dentale è iniziato senza sapere se l’erosione fosse ancora attiva nel cavo orale.
Considerando i denti anteriori mascellari, il paziente rientrava nella classe III della classificazione ACE perché, nonostante i bordi incisali fossero estremamente sottili, la lunghezza delle corone cliniche presentava una riduzione di lieve entità (meno di 2 mm)23. Poiché al momento della sua presentazione nel Geneva Erosion Study, tuttavia, la classificazione ACE non era ancora stata sviluppata, il piano di trattamento prevedeva il restauro dei denti anteriori mascellari con faccette non solo palatali ma anche vestibolari (approccio “a sandwich”). Di conseguenza il piano di trattamento iniziale per la riabilitazione adesiva totale risultava più invasivo e costoso, non solo per le sei faccette vestibolari aggiuntive, ma anche per i restauri faccette/onlay previsti per tutti i premolari mascellari e mandibolari. Il piano iniziale, tuttavia, è stato semplificato nel corso del trattamento. Il caso è iniziato seguendo un approccio classico con “three step technique”24-26.
Sono state prese due impronte in alginato e i modelli sono stati montati in articolatore in massima intercuspidazione (MIP) usando un arco facciale. È stata richiesta una ceratura diagnostica della superficie vestibolare dei denti mascellari. Osservando il sorriso del paziente, l’odontotecnico ha deciso che per ottenere un risultato estetico soddisfacente sarebbe stato necessario includere nel trattamento gli aspetti vestibolari di tutti i denti mascellari (esclusi i secondi molari).
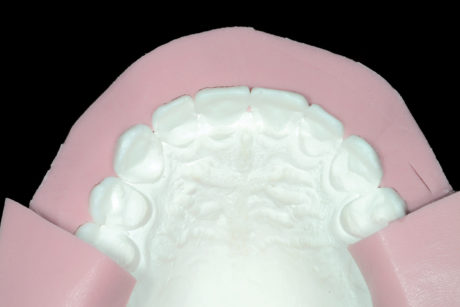
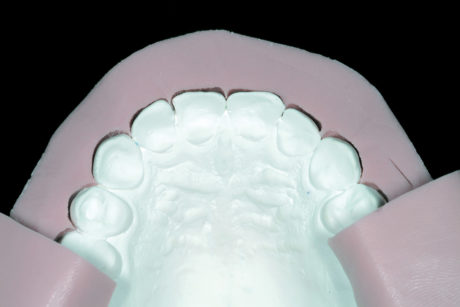
Di conseguenza tutte le superfici vestibolari sono state rivestite in cera e leggermente ingrandite. Al tempo stesso, i bordi incisali e il piano occlusale sono stati anche leggermente allungati (I fase di laboratorio) (Figure 4a-4c). Sulla base di questo modello con la ceratura diagnostica è stata preparata una chiave in silicone quindi è stata fissata la visita per il mock-up vestibolare mascellare (I fase clinica).
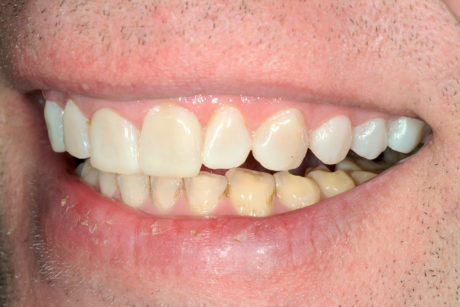
Il paziente apprezzava il nuovo sorriso, ma il clinico sentiva che la questione estetica non era la motivazione principale che aveva indotto il paziente a richiedere il trattamento (Figure 5a-7b).
Dopo la I fase, i modelli, montati in MIP sono stati analizzati dal clinico. È stato deciso un aumento arbitrario della DVO per ottenere lo spazio interocclusale necessario non solo per ripristinare l’aspetto palatale dei denti anteriori, ma anche per coprire la dentina esposta sulle superfici occlusali dei denti posteriori. L’aumento della DVO è stato limitato dalla necessità di non separare eccessivamente i denti anteriori per non perdere la possibilità di ricreare successivamente il contatto anteriore con faccette palatali di dimensioni normali. Entrambe le arcate, mascellare e mandibolare, sono state incluse in questa riabilitazione (distribuzione a doppia arcata). L’odontotecnico ha eseguito la ceratura diagnostica delle superfici dei denti posteriori (i 2 premolari e il primo molare in ciascun sestante) e i modelli sono stati restituiti al clinico che sulla loro base ha fabbricato 4 chiavi trasparenti (Elite Transparent, Zhermack, Badia Polesine, RO, Italia) (II fase di laboratorio).
Al paziente è stato fissato un appuntamento di 2 ore a distanza di 2 settimane per la fabbricazione dei restauri provvisori posteriori in composito direttamente alla poltrona (II fase clinica). Senza anestesia, le chiavi sono state caricate con resina composita riscaldata (Enamel Plus, HRi Micerium spa, Avegno, GE, Italia) e posizionate nel cavo orale (Figure 8a-8b). Non essendo stato anestetizzato, il paziente ha potuto collaborare pienamente durante il controllo dell’occlusione.


Dopo 1 settimana è stato effettuato un nuovo controllo nel corso del quale il paziente ha riferito una sensazione di comfort, nonostante l’aumento della DVO e la presenza di un morso aperto a livello dei denti anteriori (Figure 9a-9c).
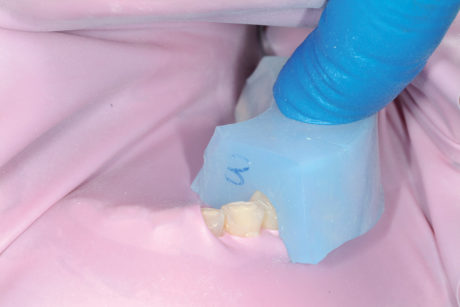
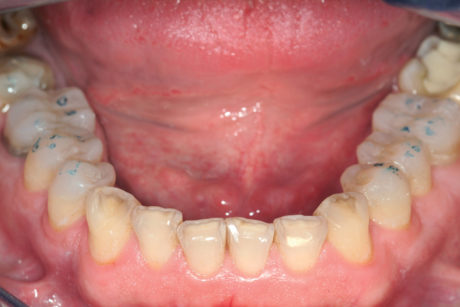
Secondo il protocollo classico del Geneva Erosion Study, l’aumento della DVO deve essere testato per un mese. Durante questo periodo il paziente è stato visto per la rimozione delle carie e per la protezione della polpa a livello dell’aspetto palatale dei denti anteriori mascellari. Durante questa visita, la dentina esposta sull’aspetto palatale dei denti anteriori mascellari è stata irruvidita con una fresa diamantata a palla a grana molto grossa e immediatamente sigillata con Optibond Fl (Kerr, Orange, CA, Usa) seguendo le istruzioni del produttore. Per rinforzare lo strato ibrido, sulla dentina è stato applicato uno strato finale di composito fluido (Tetric flow T, Ivoclar Vivadent, Schaan, Liechtenstein) polimerizzato per 40 secondi (coperto con glicerina per 20 secondi)27-31.
Grazie alla creazione del morso aperto, la rimozione delle carie e la sigillatura della dentina questi denti sono risultati meccanicamente e biologicamente più forti. A distanza di 1 mese dalla II fase è stato fissato un appuntamento di 1 ora per la presa di un’impronta dell’arcata mascellare in polivinilsilossano (Express 2 3M ESPE, Seefeld, Germania) per la fabbricazione delle faccette palatali.
Dal momento che era stata pianificata anche l’applicazione di faccette vestibolari, i contatti interprossimali tra i denti sono stati leggermente aperti per mezzo di una striscia metallica.
Non sono stati fatti tentativi di asportare lo smalto non supportato dai bordi incisali, né di creare un margine con la futura faccetta a livello cervicale, dal momento che gli acidi avevano già creato il chamfer perfetto e non c’era alcuna necessità di indebolire la fascia di smalto adiacente alla gengiva (Figure 10a-10b).
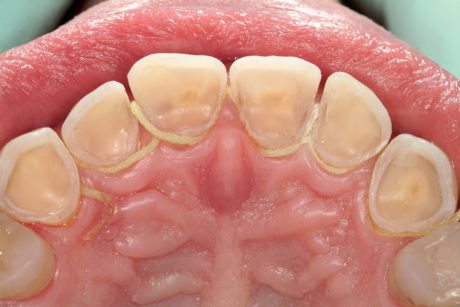
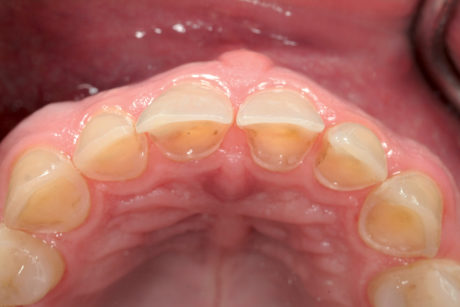
Dopo l’impronta per le faccette palatali non è stato applicato alcun restauro provvisorio. Tale decisione è stata motivata dalla difficoltà di pulizia degli eccessi di materiale provvisorio a livello palatale, che avrebbero infiammato la gengiva e complicato il controllo dell’umidità al momento del fissaggio delle faccette palatali. Un’altra ragione addotta è stato il pericolo di rottura dei bordi incisali molto sottili durante la rimozione dei restauri provvisori e, infine, data la mancanza di preparazione dei denti e la sigillatura immediata della dentina esposta il paziente era asintomatico e non richiedeva alcuna protezione dentale, come nel caso di una copertura completa.
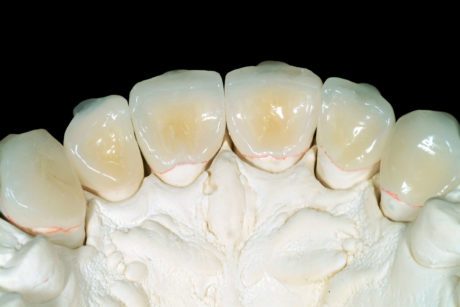
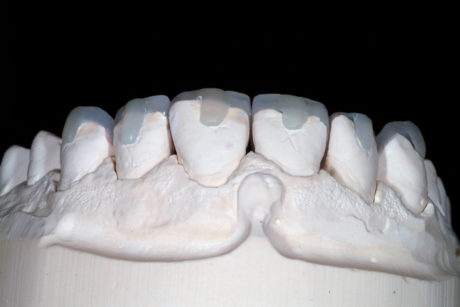
L’odontotecnico ha ricevuto l’impronta mascellare e un’impronta in alginato dell’arcata mandibolare. Mediante un jig anteriore ha montato i due modelli in MIP. Sono state quindi fabbricate sei faccette palatali in composito (Miris, Coltene, Whaledent, Altstätten, Svizzera) (III fase di laboratorio) (Figure 11a-11b). Al paziente è stato fissato un appuntamento di 2 ore durante il quale non è stata necessaria l’anestesia. Prima del posizionamento della diga in gomma, le faccette palatali sono state provate intraoralmente per verificare la corrispondenza del colore a livello della giunzione vestibolare. Sorprendentemente, il colore estremamente trasparente era ben mascherato dalle faccette palatali senza conferire un aspetto opaco o troppo traslucente ai nuovi bordi incisali (Figure 12a-12b).
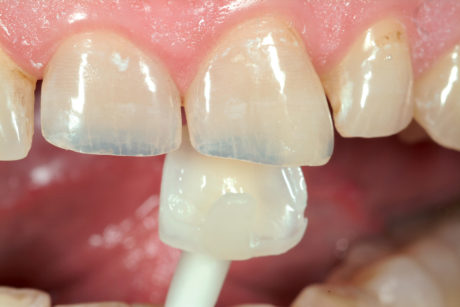
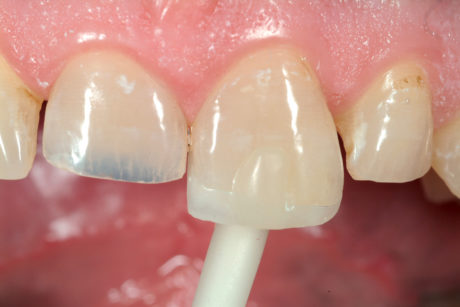
Le faccette palatali sono state fissate, una alla volta, usando la diga in gomma. La dentina palatale sigillata è stata sabbiata (Cojet, 27μm, 3M, Espe, Seefeld, Germania), lo smalto circostante è stato mordenzato (acido fosforico al 37%), e l’adesivo (Optibond FL, Kerr, Orange, CA, Usa) è stato applicato ma non polimerizzato. Le faccette in composito sono state sabbiate (Cojet) e pulite in alcool con ultrasuoni.
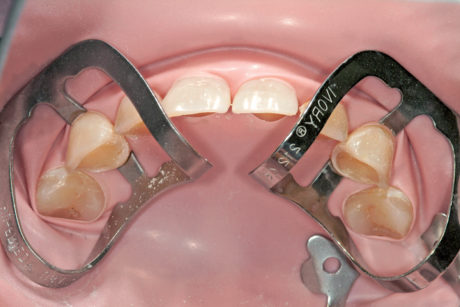
Sono stati applicati tre strati di silano (Mondobond plus, Ivoclar Vivadent, Schaan, Liechtenstein). Uno strato finale di adesivo (Optibond FL, Kerr, Orange, CA, Usa) è stato utilizzato senza polimerizzazione, il composito riscaldato è stato quindi applicato ai restauri (Enamel Plus, HRi Micerium spa, Avegno GE, Italia) prima che questi fossero posizionati uno alla volta sui denti e fotopolimerizzati (Figure 13-14b).
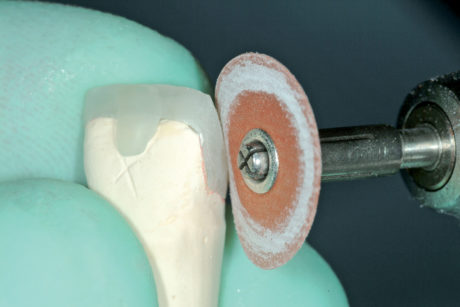
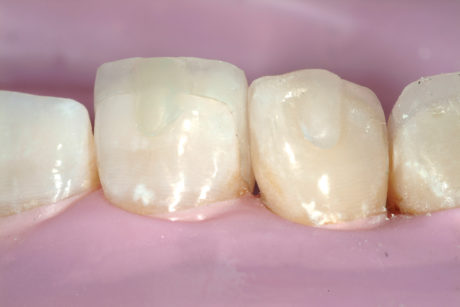
Grazie alla presenza di un “gancino” in composito a livello dei bordi incisali delle faccette, è stato più semplice ottenere un posizionamento corretto anche sulle superfici palatali “scivolose”.I gancini sono stati successivamente rimossi durante la finitura e lucidatura (Figura 15). Dopo due settimane il paziente si ripresentava per completare il restauro dei denti anteriori mascellari con le faccette vestibolari ed esprimeva la propria soddisfazione per il risultato già ottenuto (Figure 16a-16b). Dichiarava che il suo desiderio era quello di salvare e rafforzare i bordi incisali senza cambiare completamente il proprio aspetto.
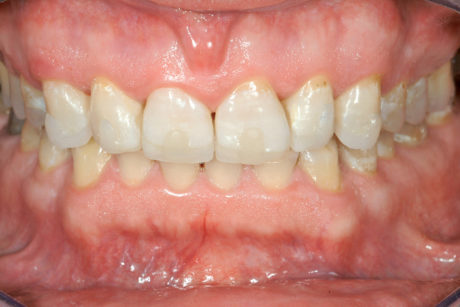
Nemmeno il colore dei denti lo interessava più e decideva di non procedere con lo sbiancamento. La differenza di colore a livello dei bordi incisali (soprattutto dei canini), dove le faccette palatali erano state fabbricate di un colore più chiaro per conferire maggiore luminosità ai denti, non lo preoccupava. Il clinico stesso non considerava necessari denti più bianchi e più grandi, ed era d’accordo con il paziente sul fatto che l’aspetto vestibolare dei denti anteriori mascellari restaurati fosse già molto piacevole e non ci fosse motivo di applicare anche le faccette vestibolari.
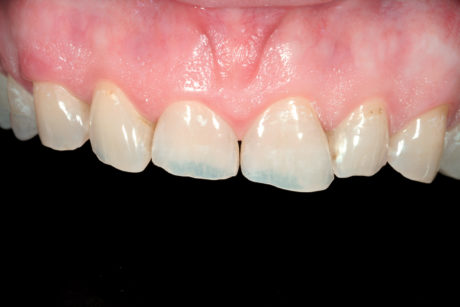
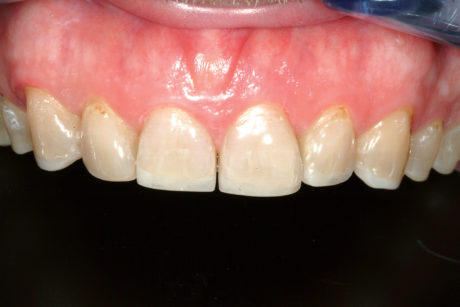
Di conseguenza è stato deciso di attendere e di vedere se le faccette in composito da sole avrebbero potuto rafforzare i bordi incisali molto compromessi in questo paziente che era solito serrare i denti. Trascorso un anno, il paziente continuava a dichiararsi molto soddisfatto delle faccette vestibolari. È stato quindi deciso congiuntamente di modificare il piano di trattamento anche per i denti posteriori che sarebbero stati restaurati con onlay in composito anziché con faccette/onlay in ceramica. Questo nuovo piano di trattamento era legato alla decisione di non applicare le faccette vestibolari sui denti anteriori, che avrebbero ingrandito questi denti, consentendo inoltre di ingrandire l’aspetto vestibolare dei denti posteriori.
Mantenendo inalterate le superfici vestibolari del paziente, sarebbe stata necessaria una preparazione maggiore dei denti per applicare faccette/onlay sui denti posteriori. D’accordo con il paziente, si è preferito restaurare i denti posteriori con onlay in composito anziché in ceramica perché lo spessore occlusale era limitato (meno di 1,5 mm), trattandosi di una distribuzione a doppia arcata, e la preparazione dentale per ottenere restauri più spessi non è stata considerata un’opzione valida.
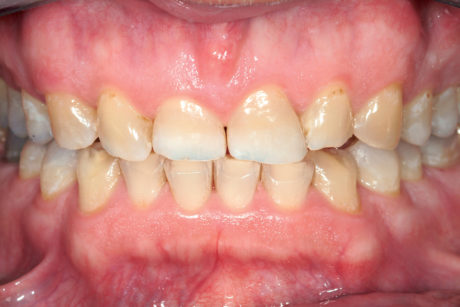
Il nuovo piano di trattamento è stato accolto con entusiasmo dal paziente, anche per il costo più contenuto. Alla fine del trattamento il paziente ha ricevuto una protezione occlusale ed è stato inserito nel programma di follow-up del Geneva Erosion Study. Ai follow-up a 3 e 5 anni le faccette vestibolari erano in ottime condizioni. I restauri non presentavano alterazioni cromatiche né segni di fallimento meccanico e i denti si erano mantenuti vitali (Figure 17a-18b).
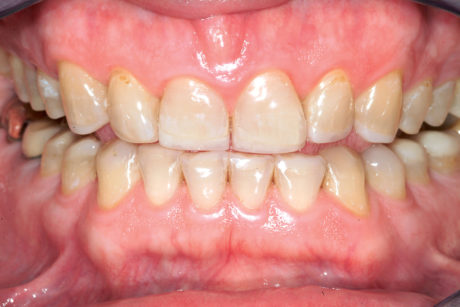
L’inatteso successo clinico delle faccette palatali per il restauro di questa dentatura così compromessa conferma la teoria della racchetta da tennis secondo cui i denti anteriori mascellari affetti da erosione dentale presentano una cornice di smalto che li rende ancora molto forti. Tale cornice, composta dallo smalto cervicale, mesiale, distale e da tutto lo smalto vestibolare della struttura dentale residua, è responsabile di una rigidità dentale che consente di preservare e rafforzare anche uno smalto molto intaccato e non supportato mediante faccette palatali molto sottili in composito. Infine, nel caso di questi denti compromessi è stato possibile anticipare il potenziale di perdita della vitalità. L’accesso endodontico può avvenire facilmente attraverso la faccetta palatale ed essere chiuso successivamente con un restauro diretto in composito.
Discussione
Il trattamento descritto era motivato dall’obiettivo di preservare al massimo i denti del paziente; questo ha indotto il clinico a prendere molte decisioni inusuali come, ad esempio, iniziare il trattamento dentale prima di avere determinato ed eliminato la causa dell’erosione. L’urgenza di iniziare il trattamento prima di avere sotto controllo la malattia si spiega con la necessità di preservare la vitalità della polpa e delle superfici dentali residue intaccate. Quando il clinico sospetta una causa intrinseca di erosione dentale in un paziente asintomatico, invia quest’ultimo allo specialista per controllare la funzionalità dell’apparato digerente; in genere i pazienti non accettano questo controllo e, se lo fanno, dopo il primo consulto e il primo anno di trattamento tendono a interrompere la terapia con il gastroenterologo.
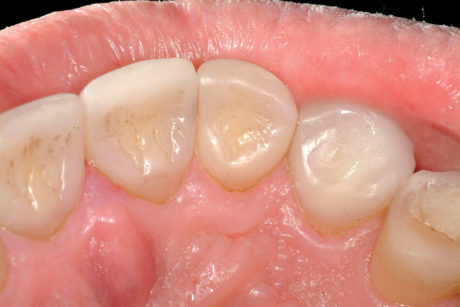
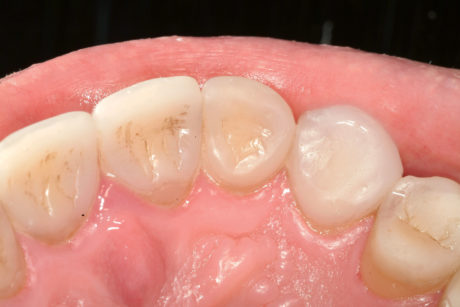
Di conseguenza è difficile per un dentista determinare se la causa dell’erosione dentale è ancora presente e se si ripresenterà in futuro. Soprattutto nel caso di pazienti affetti da reflusso gastrico, l’autrice raccomanda fortemente di iniziare il trattamento dentale indipendentemente dalla decisione del paziente di trattare o meno la causa dell’erosione dentale. Il piano di trattamento iniziale era più complesso e più costoso, dal momento che erano state previste anche faccette vestibolari per i denti anteriori e faccette/onlay per i denti posteriori.
All’inizio del trattamento il clinico si era convinto che il paziente volesse modificare completamente il proprio aspetto. Invece, dopo aver ottenuto la preservazione e il rafforzamento della struttura dentale residua, il paziente si è dichiarato soddisfatto del risultato raggiunto e non è stato necessario proseguire il trattamento. In base alla classica “three step technique” si raccomanda di iniziare con un mock-up vestibolare mascellare, per determinare il piano dell’occlusione (fase I).
Quest’opzione, tuttavia, è riservata ai casi molto compromessi, in cui la posizione dei denti è particolarmente alterata (per esempio, curva di Spee inversa), per aiutare l’odontotecnico a ottenere maggiori informazioni cliniche prima della ceratura dei quadranti posteriori. Nel caso considerato il paziente presentava una dentatura molto compromessa, ma con aspetti vestibolari dei denti quasi intatti, a eccezione del terzo incisale, e non erano evidenti sovraeruzioni importanti. Presentava un’erosione di classe III secondo la classificazione ACE (Figura 19).
Quando la distruzione dentale è meno grave e i denti anteriori potrebbero essere restaurati applicando solo faccette palatali (classi II e III secondo la classificazione ACE) non è necessario realizzare un mock-up per determinare il piano dell’occlusione; l’odontotecnico, infatti, può facilmente visualizzarlo in relazione alla futura posizione dei bordi incisali semplicemente osservando i modelli iniziali in articolatore e le foto del sorriso del paziente.
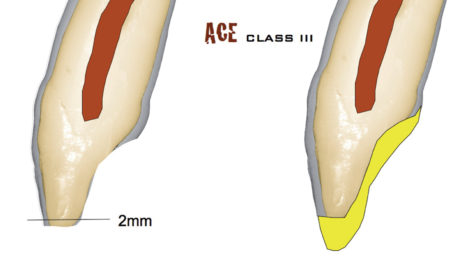
Di conseguenza, dopo la prima consultazione i pazienti di classe III secondo la classificazione ACE passano direttamente alla II fase della “three step technique” (aumento della DVO e applicazione di restauri provvisori in composito sui denti posteriori). La I fase non è necessaria. Nel caso considerato, la prima fase, il mock-up vestibolare mascellare, è stata eseguita pur non essendo indispensabile. Un altro aspetto di questo caso che avrebbe potuto essere gestito meglio è stato il restauro con le faccette palatali, eseguito considerando che il paziente avrebbe ricevuto anche quelle vestibolari.
Quando i denti anteriori mascellari devono essere restaurati con un approccio “a sandwich” (faccette sia palatali sia vestibolari), non è necessario restaurare i contatti interprossimali con le faccette palatali perché tali contatti saranno rimossi durante la preparazione dei denti per le faccette vestibolari. Nel caso specifico, l’errata pianificazione rispetto alle faccette vestibolari ha determinato una correzione più superficiale dei punti di contatto tra le faccette palatali che non sono stati chiusi perfettamente. Ai follow-up a 3 e 5 anni è risultato evidente un diastema tra i due incisivi centrali che può essere correlato all’instabilità interprossimale. Tuttavia il paziente non ha riferito conseguenze cliniche, né estetiche.
Conclusioni
L’erosione dentale è una patologia sempre più diffusa che oggigiorno potrebbe essere affrontata immediatamente con trattamenti minimamente invasivi. Grazie alle tecniche adesive, come l’applicazione di faccette palatali in composito, i denti anteriori mascellari a rischio di frattura dei bordi incisali possono essere restaurati e rafforzati.
Queste tecniche devono essere semplici ed economiche perché dal momento che l’erosione coinvolge la quasi totalità della dentatura, pochi pazienti possono permettersi di pagare una riabilitazione totale con corone e denti devitalizzati.
Per trattare un numero più elevato di pazienti il costo totale del trattamento deve essere mantenuto accessibile. In questo articolo è stato presentato un trattamento semplificato di un paziente affetto da erosione dentale. Il paziente avrebbe dovuto sottoporsi alla devitalizzazione dei denti anteriori e al loro restauro con corone. Seguendo la “three step technique”, invece, il soggetto ha ricevuto solo 6 faccette palatali in composito, senza ulteriore asportazione di sostanza dentale. Il trattamento è stato eseguito senza anestesia. Ai follow-up a 3 e 5 anni i denti anteriori mascellari apparivano ancora vitali e i restauri non presentavano segni di fallimento meccanico. Il paziente si dichiarava molto soddisfatto del trattamento generale. Dopo alcuni anni di utilizzo clinico nel trattamento restaurativo di pazienti affetti da erosione dentale, le faccette palatali si stanno rivelando un’opzione molto affidabile che dovrebbe essere offerta senza esitazione a qualsiasi paziente a rischio di frattura dei bordi incisali.
Corrispondenza
Francesca Vailati - Francesca.vailati@unige.ch
Studio privato, Senior Lecturer, reparto di protesi fissa e occlusione, Scuola di medicina dentale, Università di Ginevra, Svizzera Private practice, Senior Lecturer, dept of fixed prosthodontics and occlusion, School of dental medicine, University of Geneva, Switzerland
Ringraziamenti
L’autrice desidera ringraziare Mr. Alwin Schönenberg e la sua équipe per l’ottimo lavoro in laboratorio.
1. Attin T, Filli T, Imfeld C, Schmidlin PR. Composite vertical bite reconstructions in eroded dentitions after 5·5 years: a case series. J Oral Rehabil 2012 Jan;39(1):73-9.
2. Reston EG, Corba VD, Broliato G, Saldini BP, Stefanello Busato AL. Minimally invasive intervention in a case of a noncarious lesion and severe loss of tooth structure. Oper Dent 2012 May-Jun;37(3):324-8.
3. Freitas AC Jr, Silva AM, Lima Verde MA, Jorge de Aguiar JR. Oral rehabilitation of severely worn dentition using an overlay for immediate re-establishment of occlusal vertical dimension. Gerodontology 2012 Mar;29(1):75-80.
4. Bassetti R, Enkling N, Fahrländer FM, Bassetti M, Mericske-Stern R. Prosthetic rehabilitation of a traumatic occlusion due to bulimia nervosa. Case report. Schweiz Monatsschr Zahnmed 2012;122(1):27-46.
5. Guo J, Reside G, Cooper LF. Full-mouth rehabilitation of a patient with gastroesophageal reflux disease: a clinical report. J Prosthodont 2011 Oct;20 Suppl 2:S9-13.
6. Schwarz S, Kreuter A, Rammelsberg P. Efficient prosthodontic treatment in a young patient with long-standing bulimia nervosa: A clinical report. International Journal of Peadiatric Dentistry 2003;13:98-105; J Prosthet Dent 2011 Jul;106(1):6-11.
7. Almeida e Silva JS, Baratieri LN, Araujo E, Widmer N. Dental erosion: understanding this pervasive condition. J Esthet Restor Dent 2011 Aug;23(4):205-16.
8. Dietschi D, Argente A. A comprehensive and conservative approach for the restoration of abrasion and erosion. Part II: clinical procedures and case report. Eur J Esthet Dent 2011 Summer;6(2):142-59
9. Dietschi D, Argente A. A comprehensive and conservative approach for the restoration of abrasion and erosion. Part I: concepts and clinical rationale for early intervention using adhesive techniques. Eur J Esthet Dent 2011 Spring;6(1):20-33.
10. de Melo MA, Passos VF, Apolonio FM, Rego RO, Rodrigues LK, Santiago SL. Restoring esthetics in eroded anterior teeth: a conservative multidisciplinary approach. Gen Dent 2011 Jan-Feb;59(1):48-52.
11. Vailati F, Belser UC. Palatal and facial veneers to treat severe dental erosion: a case report following the three step technique and the sandwich approach. Eur J Esthet Dent 2011 Autumn;6(3):268-78.
12. Vailati F, Vaglio G, Belser UC. Full-mouth minimally invasive adhesive rehabilitation to treat severe dental erosion: a case report. J Adhes Dent 2012 Feb;14(1):83-92.
13. Guo J, Reside G, Cooper LF. Full-mouth rehabilitation of a patient with gastroesophageal reflux disease: a clinical report. J Prosthodont 2011 Oct;20(2):S9-13.
14. Spreafico RC. Composite resin rehabilitation of eroded dentition in a bulimic patient: a case report. Eur J Esthet Dent 2010 Spring;5(1):28-48.
15. Reston EG, Closs LQ, Busato AL, Broliato GA, Tessarollo FR. Restoration of occlusal vertical dimension in dental erosion caused by gastroesophageal reflux: case report. Oper Dent 2010 Jan-Feb;35(1):125-9.
16. Schmidlin PR, Filli T, Imfeld C, Tepper S, Attin T. Three-year evaluation of posterior vertical bite reconstruction using direct resin composite-a case series. Oper Dent 2009 Jan-Feb;34(1):102-8.
17. Magne P, Magne M, Belser UC. Adhesive restorations, centric relation, and the Dahl principle: minimally invasive approaches to localized anterior tooth erosion. Eur J Esthet Dent 2007 Autumn;2(3):260-734.
18. Hayashi M, Shimizu K, Takeshige F, Ebisu S. Restoration of erosion associated with gastroesophageal reflux caused by anorexia nervosa using ceramic laminate veneers: a case report. Oper Dent 2007 May-Jun;32(3):306-10.
19. Kavoura V, Kourtis SG, Zoidis P, Andritsakis DP, Doukoudakis A. Full-mouth rehabilitation of a patient with bulimia nervosa. A case report. Quintessence Int 2005 Jul-Aug;36(7-8):501-10.
20. Van Roekel NB. Gastroesophageal reflux disease, tooth erosion, and prosthodontic rehabilitation: a clinical report. J Prosthodont 2003 Dec;12(4):255-9.
21. Ambard A, Mueninghoff L. Rehabilitation of a bulimic patient using endosteal implants. J Prosthodont 2002 Sep;11(3):176-80.
22. Bonilla ED, Luna O. Oral rehabilitation of a bulimic patient: a case report. Quintessence Int 2001 Jun;32(6):469-75.
23. Vailati F, Belser UC. Classification and treatment of the anterior maxillary dentition affected by dental erosion: the ACE classification. Int J Periodontics Restorative Dent 2010 Dec;30(6):559-71.
24. Vailati F, Belser UC. Full-mouth adhesive rehabilitation of a severely eroded dentition: the three step technique. Part 3. Eur J Esthet Dent 2008;3:236-57.
25. Vailati F, Belser UC. Full-mouth adhesive rehabilitation of a severely eroded dentition: the three step technique. Part 2. Eur J Esthet Dent 2008; 3:128-46.
26. Vailati F, Belser UC. Full-mouth adhesive rehabilitation of a severely eroded dentition: the three step technique. Part 1. Eur J Esthet Dent 2008;3:30-44.
27. Magne P, So WS, Cascione D. Immediate dentin sealing supports delayed restoration placement. J Prosthet Dent 2007;98:166-74.
28. Magne P, Kim TH, Cascione D, Donovan TE. Immediate dentin sealing improves bond strength of indirect restorations. J Prosthet Dent 2005;94:511-9.
29. Magne P. Immediate dentin sealing: a fundamental procedure for indirect bonded restorations. J Esthet Restor Dent 2005;17:144-54.
30. Paul SJ, Schärer P. The “Dual Bonding Technique” – A modified method to improve adhesive luting procedures. Int J Periodont Rest Dent 1997;17: 537-45.
31. Bertschinger C, Paul SJ, Lüthy H, Schärer P. Dual application of dentin bonding agents: Effect on bond strength. Am J Dent 1996; 9:115-19
32. Vailati F, Gruetter L, Belser U.C. Facial and palatal veneers to restore maxillary anterior teeth affected by severe wear. Clinical results up to 6 years of service: the geneva erosion study. Eur J Esthet Dent 2013 autumn;8(3):358-75






Bel lavoro
Bellissimo ed esaustivo!