Luca Boschini1
Michele Melillo2
1Odontoiatra, libero professionista, Rimini
2Odontoiatra, libero professionista, Manfredonia (FG)
Specializzato in Chirurgia odontostomatologica presso l’Università G. D’Annunzio di Chieti
Riassunto
I trapianti dentali sono un capitolo spesso dimenticato dell’odontoiatria, nonostante si tratti di una tecnica chirurgica validata dalla letteratura. Le conclusioni di tutti gli articoli reperibili sono unanimi nell’affermare che l’autotrapianto sia una terapia affidabile con elevate percentuali di successo a lungo termine. In molti casi clinici l’autotrapianto dentale dovrebbe rappresentare la prima scelta terapeutica, mentre l’implantologia dovrebbe essere considerata unicamente in caso di fallimento del trapianto. Invece spesso i clinici sono portati a pianificare una riabilitazione implantare anche laddove ci sia una indicazione specifica al trapianto. Ovviamente la selezione dei casi è più selettiva nei trapianti dentali rispetto alle riabilitazioni implantari e non è sempre possibile ricorrere a questa tecnica chirurgica, che sia per mancanza di un elemento donatore idoneo oppure per un inadeguato sito ricevente. I casi ideali sono quelli in cui il ricorso all’autotrapianto non genera costi biologici rilevanti per il paziente, come nel caso di elementi ritenuti da riportare in arcata laddove la terapia ortodontica sia inapplicabile oppure come nel caso di elementi compromessi la sostituzione dei quali possa avvenire con un elemento non funzionale. Nel caso del presente articolo un secondo molare inferiore ormai compromesso era da estrarre e per poter eseguire una riabilitazione implantare si rendeva necessaria anche l’estrazione dell’ottavo contiguo. Pertanto il trapianto rappresentava la prima scelta, mentre l’implantologia sarebbe stata considerata solo in caso di fallimento del trapianto. Il dente trapiantato del presente articolo è arrivato a quattro anni di follow up con una situazione clinica e radiologica che lo rende indistinguibile da un dente originato nell’alveolo ricevente.
Autotrasplantation of impacted wisdom tooth for sostitution of second molar irremediably compromised: case report
Summary
Dental transplants are a frequently forgotten chapter of dentistry, even though it is a technique validated by literature. The conclusions of all available articles are unanimous in asserting that autotransplantion is a reliable therapy with high long-term success rates. In many clinical cases, dental autotransplantation should be the first therapeutic choice, while implantology should be considered only in the event of transplant failure. Instead, clinicians often plan an implant rehabilitation even where there is a specific indication of transplantation. Obviously, the selection of cases is more selective in dental transplants than implant rehab and it is not always possible to opt for this surgical technique, either due to the lack of a suitable donor element or for an inadequate recipient site. Ideal cases are those where autotrasplantation does not generate significant biological costs for the patient, as in the case of alignement of impacted teeth when the orthodontic therapy is inapplicable or as in the case of substitution of compromised teeht with non-functional element. In the case of this article a second inferior molar had to be extracted, and in order to perform an implant rehabilitation it was also necessary to extract the contiguous wisdom tooth. Therefore, transplantation was the first choice, while implantology would only be considered in the event of transplant failure. The transplanted tooth of this article has a four years follow up with a clinical and radiological condition that makes it indistinguishable from a tooth originated in the recipient socket.
Il trapianto di elementi dentali è una pratica conosciuta e applicata fin dall’antichità come riabilitazione della perdita di un elemento dentale per cause traumatiche o patologie cariose destruenti. Sono descritti casi di trapianto nell’antico Egitto, dove gli schiavi venivano obbligati a donare il propri denti ai faraoni1. Fino a un paio di secoli or sono i trapianti erano eseguiti tra soggetti diversi con i nobili aristocratici che talvolta acquistavano denti sani dagli indigenti2. Pertanto fino a epoca recente il trapianto dentale è stato utilizzato soprattutto tra individui diversi nella forma definita come omotrapianto. Al giorno d’oggi, alla luce della conoscenza sulle malattie trasmissibili per contatto ematico e con le attuali conoscenze in campo immunologico relative agli antigeni di istocompatibilità, i trapianti dentali trovano indicazione solo all’interno dello stesso soggetto: per questo motivo si parla di autotrapianti dentali.
Questa tecnica ha avuto diverse vicissitudini storiche e numerosi esponenti, ma in epoca contemporanea non è mai stata di largo utilizzo, soprattutto per la rapida diffusione ed espansione dell’implantologia; tuttavia l’autotrapianto dentale presenta alcune caratteristiche per porsi come valida alternativa al posizionamento di impianti dentali nella sostituzione di elementi persi, rappresentando anzi la prima scelta terapeutica laddove sia applicabile la tecnica. La letteratura riporta percentuali di successo molto elevate3 e quasi paragonabili a quelle dell’implantologia, sebbene nell’immaginario collettivo della comunità odontoiatrica i trapianti dentali siano considerati come un trattamento fallimentare.
Al contrario ci sono importanti vantaggi rispetto all’implantologia, primo fra tutti il fatto di riabilitare l’individuo con un elemento biologicamente attivo in grado di mantenere un adeguato trofismo dei tessuti parodontali e garantire, nel paziente in crescita, un normale sviluppo dei processi alveolari1,4. Lo scetticismo che permane verso questa tecnica può essere spiegato dal fatto che l’opinione scientifica risulta ancora influenzata dai vecchi risultati di autotrapianti eseguiti senza il rispetto dei principi biologici di base nonché dagli esiti dei reimpianti successivi a traumi avulsivi. Va fatta una precisazione in merito alla definizione di successo e insuccesso degli autotrapianti anche in relazione all’epoca storica. Prima della diffusione massiccia dell’implantologia la possibilità di conservare un dente naturale, anche per pochi anni, era considerata un successo e veniva prodotta letteratura relativamente alla tecnica dei trapianti. Con i primi risultati incoraggianti relativi alle terapie implantari l’interesse è scemato e la possibilità che il dente trapiantato potesse essere perso dopo qualche tempo dal trapianto è stata tradotta in insuccesso. L’aumento delle problematiche implantari ha generato nuovo interesse e l’affinamento della tecnica a opera di pochi cultori della materia ha consentito di ottenere alte percentuali di sopravvivenza a lungo termine. Al momento attuale è considerabile come successo la conservazione del dente in salute per un certo numero di anni, analogamente a quanto accade con gli impianti. Ecco perché il ricordo di autotrapianti e reimpianti conservati per un periodo di tempo limitato genera dubbi in merito a questa pratica, sebbene un eventuale insuccesso non debba comunque spaventare soprattutto in considerazione del fatto che l’eventuale perdita del dente trapiantato non preclude il ricorso a una riabilitazione implantare. Gli autori che hanno continuato a sviluppare le tecniche di autotrapianto hanno compreso come la chiave del successo stia nella conservazione dell’integrità del legamento parodontale sul versante dentale5, 6, pertanto non deve stupire il verificarsi di insuccessi nel caso di reimpianti post-traumatici così come di trapianti eseguiti senza rispettare il legamento. Ovviamente alla base degli autotrapianti c’è una accurata selezione del caso, sicuramente più restrittiva rispetto a quella delle riabilitazioni implantari. Il razionale fondamentale è che l’autotrapianto non generi costi biologici: ecco perché la maggior parte dei casi di autotrapianto è rappresentata dal riposizionamento in arcata di elementi inclusi o trasposti non correggibili ortodonticamente e dalla sostituzione di molari compromessi utilizzando un ottavo incluso o comunque non funzionale7.
Lo scopo del presente articolo è quello di presentare un caso di autotrapianto di un ottavo al posto di un settimo compromesso descrivendone la tecnica e mostrando un follow up a 4 anni.
Caso clinico
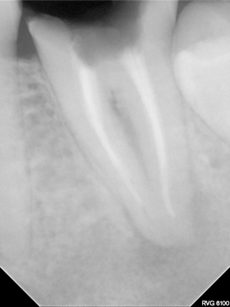
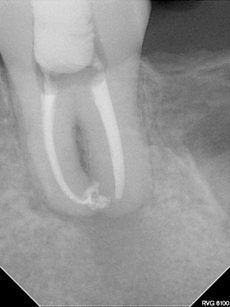
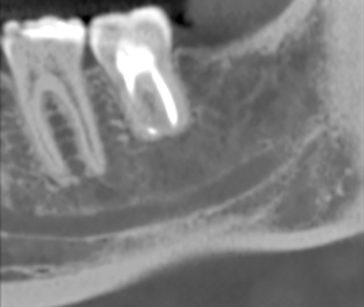
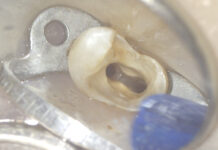
Il paziente si presenta all’osservazione con un manufatto protesico del dente 37 decementato. Il dente era trattato endodonticamente e la corona protesica eseguita su una ricostruzione con perno di ritenzione. All’esame ispettivo la dentina a livello radicolare era rammollita, esito di una infiltrazione del margine protesico, e all’esame radiografico è stato possibile anche rilevare una lesione periapicale come conseguenza di un trattamento endodontico incongruo (Figura 1); dalla radiografia endorale (Figura 2) è stato anche possibile apprezzare una compromissione della forcazione del dente dovuta alla carie della dentina che era arrivata a compromettere il pavimento della camera pulpare. In virtù dello stato nel quale versava il dente l’unica terapia proponibile era l’estrazione dell’elemento dentale compromesso. Dall’analisi radiografica si rileva anche la presenza del 38 ancora incluso, contiguo all’elemento da estrarre.
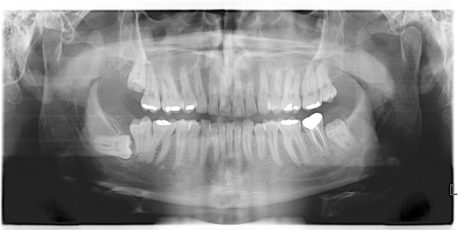
Era desiderio del paziente riabilitare la lacuna generata dall’estrazione del 37, pertanto sono state vagliate le possibili alternative. In considerazione dello stato generale della dentatura era difficilmente proponibile una riabilitazione con protesi rimovibile. Anche una protesi parziale fissa non era proponibile per mancanza di un pilastro distale, pertanto le uniche possibilità erano rappresentate dalla riabilitazione implantare o dall’autotrapianto del 38 incluso al posto del 37. Il ricorso all’implantologia avrebbe comunque richiesto l’estrazione dell’ottavo incluso perché contiguo al sito nel quale si sarebbe dovuto inserire l’impianto, pertanto la prima scelta terapeutica in questo caso è risultata essere l’autotrapianto. Questo perché in presenza di complicanze intraoperatorie o di insuccesso della terapia il ricorso all’implantologia è sempre possibile e il ricorso all’autotrapianto non genera costi biologici aggiuntivi rispetto all’implantologia.
Sebbene sia possibile eseguire un autotrapianto differito rispetto all’estrazione dell’elemento compromesso, nel caso di autotrapianti contestuali le percentuali di successo sono più elevate.
Dunque è stato pianificato l’intervento nel quale è stato prima estratto l’elemento 37 e successivamente l’ottavo incluso. Al fine di contrastare complicanze infettive, vista la presenza di una lesione periapicale, al paziente è stata prescritta amoxicillina 1g da assumere due volta al giorno iniziando con un anticipo di due giorni rispetto alla data dell’intervento chirurgico. L’estrazione dell’ottavo, in qualità di elemento donatore, è stata eseguita nella modalità più atraumatica possibile, facendo attenzione a non ledere il legamento parodontale ed esercitando le forze avulsive evitando si inserire la punta delle leve nell’interfaccia tra radice e osso. Le leve sono state utilizzate solamente in corrispondenza della corona dell’elemento donatore.
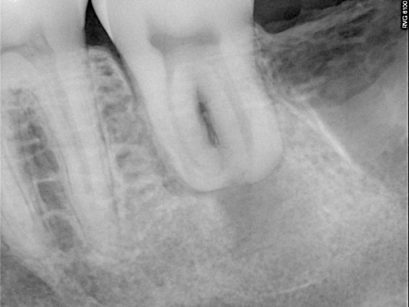
Una volta estratto l’ottavo, è stato inserito in un contenitore contenente soluzione fisiologica a 5° C. L’alveolo ricevente era incompatibile con la forma radicolare dell’ottavo, pertanto si è resa necessaria una alveoloplastica con frese ossivore multilama; sono state ritoccate la parete mesiale e distale dell’alveolo fino a quando non è stato possibile alloggiare l’ottavo evitando di comprimere l’elemento donatore contro la superficie ossea dell’alveolo ricevente. Durante le procedure di alveolopalstica il dente veniva conservato all’interno del contenitore contenente soluzione fisiologica. Una volta ultimate le procedure di adattamento del dente donatore all’interno dell’alveolo ricevente, l’elemento trasposto è stato fissato con una sutura a “X” sospesa sopra la superficie occlusale; la sutura è stata rimossa dopo una settimana e dopo 20 giorni è stato eseguito il trattamento endodontico. Infine il dente è stato restaurato con composito per chiudere la cavità di accesso endodontica.
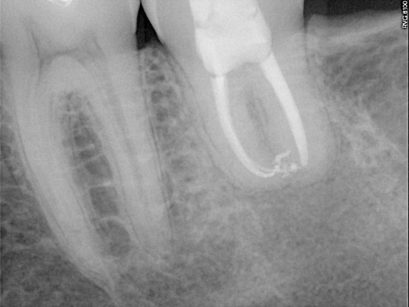
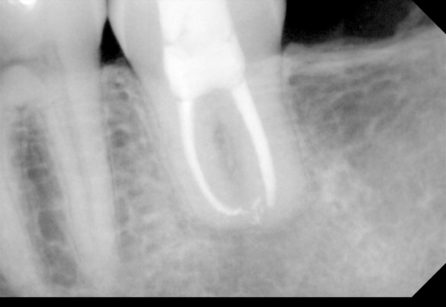
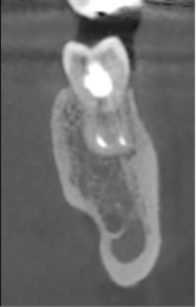
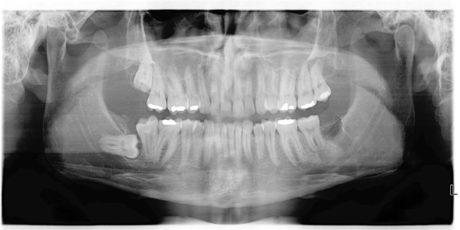
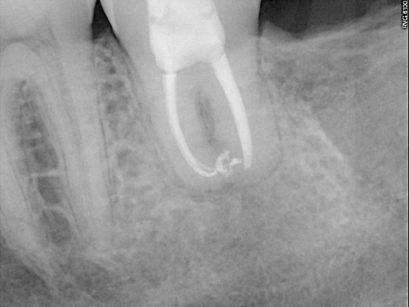
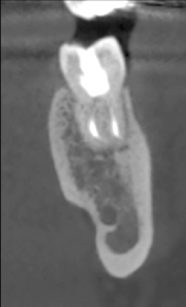
Al termine dell’intervento sono state fornite le indicazioni per un corretto decorso post-operatorio: è stato chiesto di non esercitare pressione masticatoria sul dente, di spazzolare delicatamente con uno spazzolino con setole morbide e di fare sciacqui con clorexidina 0,2% due volte al dì; in caso di dolore è stata consigliata l’assunzione di ibuprofene 600 mg. Sono stati eseguiti controlli radiografici endorali post-operatorio (Figure 3 e 4), post-endodontico (Figura 5) e a distanza di 6 mesi (Figura 6), 1 anno (Figura 7) e 4 anni (Figura 8 ); al richiamo dei 4 anni è stato anche eseguito un controllo con TC cone beam (Figure 9, 10, 11).
Risultati
La radiografia post-operatoria mostra un buon contatto del dente trapiantato con l’alveolo ricevente a eccezione della zona apicale in virtù della maggior lunghezza radicolare dell’elemento compromesso che è stato estratto; quest’area risulta radiotrasparente così come l’alveolo dell’ottavo donatore.
Il paziente è stato monitorato con un primo controllo a distanza di una settimana, in occasione del quale sono state rimosse le suture. Durante il controllo sono stati valutati il sondaggio e la mobilità del dente ed è stato chiesto al paziente quale fosse stato il decorso post-operatorio.
Il paziente ha riferito un lieve gonfiore all’angolo mandibolare, risoltosi nell’arco di 4 giorni; ha riferito anche lievi dolori per i primi due giorni facilmente controllabili con l’assunzione di ibuprofene 600 mg. Il decorso post-operatorio è stato dunque giudicato sovrapponibile a quello di una comune estrazione di ottavo incluso.
Per quanto riguarda i segni clinici il dente trapiantato mostrava una mobilità di grado 2, ma il sondaggio circonferenzialmente al dente non era superiore a 3 mm.
Il controllo successivo è stato a 20 giorni di distanza in occasione della terapia endodontica. Il sondaggio circonferienzialmente non era superiore a 3 mm e il dente conservava una mobilità di grado 2. La terapia endodontica è stata eseguita in un’unica seduta. La seduta successiva, relativa al restauro conservativo della cavità di accesso endodontico, è stata a distanza di ulteriori 3 settimane. Il sondaggio risultava fisiologico e il dente mostrava una mobilità di grado +. Il paziente ha riferito di aver iniziato a caricare funzionalmente il dente con cibi morbidi senza alcun tipo di disturbo.
Il controllo successivo è stato a 3 mesi di distanza dall’intervento. Mobilità e sondaggio erano nella norma e il paziente ha riferito di non percepire alcuna differenza rispetto agli altri denti in arcata. Il paziente era in grado di masticare cibi di qualsiasi consistenza. A 6 mesi la situazione clinica era la medesima e all’esame radiografico il dente mostra un contorno radicolare sovrapponibile a qualsiasi altro dente; l’interlinea parodontale e la lamina dura sono rappresentate. Sono ancora evidenti aree di radiotrasparenza apicale al dente trapiantato e in corrispondenza dell’ottavo estratto. A quattro anni la situazione del dente trapiantato, sia radiografica che clinica, era tale da non differenziarsi in alcun modo rispetto a un dente sviluppatosi naturalmente nella sede dell’alveolo ricevente. Il paziente riferisce di non essere in grado di rilevare alcun tipo di differenza rispetto agli altri elementi dentari.
Discussione e conclusioni
Il caso presentato è relativo a un autotrapianto di un ottavo inferiore incluso inserito al posto del settimo contiguo ormai irrecuperabile. Questa soluzione è apparsa come quella dal costo biologico minore.
I vantaggi di un autotrapianto rispetto a una riabilitazione implantare sono molteplici. Primo fra tutti il fatto di riabilitare la lacuna con un elemento biologicamente attivo; questo comporta il mantenimento del normale trofismo dei tessuti parodontali, cosa che non accade nelle riabilitazioni implantari. Anche il costo economico è chiaramente inferiore perché non si rende necessario l’utilizzo di materiali alloplastici (impianti e restauro protesico) che comportano un aumento dei costi della riabilitazione. Un altro vantaggio è relativo al fatto che l’autotrapianto consente di avere immediatamente una corona dentale a riabilitare la lacuna, cosa non sempre possibile in implantologia, se non in quei casi particolari nei quali sia indicato un restauro protesico immediato.
Questo caso, che a 4 anni di follow up risulta essere un successo completo, rispecchia quanto emerge dalla letteratura sull’argomento, ossia che nei casi selezionati dove trovi indicazione la tecnica, l’autotrapianto risulta essere la prima scelta terapeutica, mentre l’implantologia dovrebbe essere presa in esame solo in seconda battuta qualora l’autotrapianto dovesse andare incontro a fallimento.
Ringraziamenti
Un ringraziamento particolare va al professor Giorgio Perfetti dell’Università G. D’Annunzio di Chieti per aver aperto le porte di un ateneo alla formazione degli studenti sul tema degli autotrapianti dentali e per aver iniziato a promuovere la ricerca in questo campo.
Corrispondenza
luca.boschini76@gmail.com
- Cohen AS, Shen TC, Pogrel MA. Transplanting teeth successfully: autografts and allografts that work. The Journal of the American Dental Association, 1995;126: 481-500.
- Hunter J. A pratical teatese on the deseases; intended as a supplement to the natural hystory of those parts 1778. p. 111
- Cross D, El-Angbawi A, McLaughlin P et al. Developments in autotransplantation of teeth. Surgeon. 2013 Feb;11(1):49-55.
- Josefsson E, Brattstrom V, Tegsjo U, Valerius-Olsson H. Treatment of lower second premolar agenesis by autotransplantation: four year evaluation of eighty patients. Acta Odontol Scand 1999; 57(2):111-5.
- Kim E, Jung JY, Cha IH et al. Evaluation of the prognosis and causes of failure in 182 cases of autogenous tooth transplantation. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology and Endodontology 2005;100(1):112-9.
- Tsukiboshi M. Autotransplantation of teeth: requirements for predictable success. Dental Traumatology 2002;18(4):157-180.
- Mendes RA, G. Rocha G. Mandibular third molar autotransplantation—literature review with clinical cases. Journal of the Canadian Dental Association 2004:70(11):761-6.






Bellissimo caso…complimenti!!!
La mia domanda riguarda la devitalizzazione del dente trapiantato…volevo sapere se sarebbe stato possibile devitalizzarlo fuori dalla bocca e poi trapiantarlo…grazie