Riassunto
Questo articolo presenta un caso clinico dove la perdita di un secondo premolare inferiore è stata ripristinata con un impianto endosseo di nuova concezione (Vertical Neck®, Biotype Implant System®). Alla cementazione della corona in zirconio la cresta ossea mostrava, al controllo radiografico, un riassorbimento di circa 1 mm. A 22 mesi dal carico, sempre all’esame radiologico, fu evidenziato un insolito guadagno di cresta ossea di circa 1 mm con ripristino del suo originario livello presente al momento dell’inserzione dell’impianto. All’esame clinico le papille apparivano completamente ripristinate e lo zenit in posizione naturale, configurando un profilo estetico ideale. La particolarità del design implantare è nella porzione del collo dove una componente transgengivale conica di 2 mm, in continuità con il corpo implantare, consentirebbe di: a) fornire sufficiente spazio per i tessuti perimplantari; b) dislocare coronalmente l’interfaccia impianto-abutment allontanando il gap, fonte di potenziale accumulo batterico; c) agire come un “preabutment” dove accomodare il margine di chiusura della corona artificiale secondo le esigenze estetiche nel rispetto della posizione finale dei tessuti. Gli autori ritengono che le caratteristiche di questo peculiare design implantare potrebbero giustificare il ripristino dei profili osseo e gengivale (papille e zenit) perimplantari, un ulteriore passo in avanti per un’estetica ideale.
Parole chiave: implantologia transgengivale, profilo di emergenza, preparazione verticale, estetica, preabutment.
Nella moderna implantologia l’attenzione dei ricercatori è da alcuni anni rivolta - oltre che al continuo miglioramento dell’osteointegrazione degli impianti endossei - anche al raggiungimento di un’estetica finale dell’elemento artificiale che sia la più vicina a quella ideale1, intendendo per “ideale” quella che deriva da una dentizione naturale in perfetto allineamento dei denti e in assenza di patologie2. Tale obiettivo è reso difficoltoso dal fatto che dopo l’estrazione dentale l’alveolo va incontro a un processo di rimaneggiamento/rimodellazione che cambia notevolmente la sua morfologia con riduzione dei picchi interprossimali e riduzione verticale della cresta alveolare, soprattutto vestibolare e orizzontale3,4, diventando più pronunciata quando più denti in continuità vengono estratti. Tale fenomeno viene ricondotto alla fragilità del “bundle bone” e a una scarsa vascolarizzazione5 in congiunzione con una esiguità della corticale vestibolare massimamente evidente nei settori frontali dove l’estetica è più critica6,7.
La mucosa/gengiva interviene in questo processo con una perdita dimensionale delle papille e dello zenit che appare meno pronunciato nel biotipo “spesso”, ma comunque non sufficiente a conferire un’estetica “ideale”8-10. Le tecniche rigenerative disponibili di preservazione11-13 o rigenerazione14 della cresta ossea alveolare, sia contestuali sia differite all’inserimento implantare, consentono un recupero tissutale importante ma non sufficiente a ripristinare i profili originari necessari per il raggiungimento di un’estetica ideale. Non meno importante per ottenere un’estetica adeguata è la presenza di una gengiva perimplantare di qualità e spessore tali da limitare le variazioni dimensionali delle papille e dello zenit che si manifestano durante le fasi di guarigione/stabilizzazione9,15. Per compensare questa inevitabile deficienza tissutale sono state proposte: a) modifiche alle strutture implantari volte a limitare il riassorbimento osseo crestale come il “platform switching”16-19 dove un abutment di diametro inferiore a quello implantare creerebbe uno spazio “libero” capace di accogliere i tessuti molli peri-implantari20 evitando un riassorbimento crestale altrimenti necessario per ottenerlo; b) allontanamento dalla cresta ossea della giunzione impianto-abutment, sede di potenziale accumulo batterico, per limitare il riassorbimento osseo provocato dalla probabile reazione infiammatoria conseguente21; c) riduzione dello stress da carico sulla cresta ossea esercitato da questo particolare design per contribuire ulteriormente a limitare l’effetto di rimodellamento/riassorbimento sull’osso22,23.
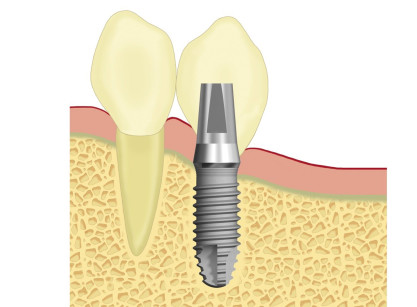
Secondo questi studi il riassorbimento crestale appare in effetti più limitato nel platform switching (da 2-2,5 mm a 0,3-0,8 mm) e pur rimanendo il dubbio sulla sua vera origine24 il reale beneficio estetico è controverso25. La conseguenza di ciò è che l’incompleta preservazione della cresta alveolare comporta una morfologia tissutale complessiva che non consente un’estetica ideale8,15,26. Gli autori intendono presentare, con la descrizione di questo caso, la validità di un nuovo design implantare denominato Vertical Neck® (Biotype Implant System®) volto a eliminare i potenziali fattori che impediscono la completa preservazione della cresta attraverso una dislocazione coronale dell’interfaccia impianto-abutment attraverso un preabutment conico di 2 mm in continuità con il corpo implantare (Figura 1) dove i tessuti peri-implantari possano trovare sufficiente spazio per accomodarsi in armonia con il margine di chiusura della corona artificiale. Tale margine può essere posizionato nel suo contesto secondo le esigenze restaurative estetiche e sfruttando una sorta di “effetto ferula” che incrementa potenzialmente la stabilità del sistema. Inoltre, il deciso allontanamento della giunzione impianto-abutment dalla cresta ossea in direzione coronale anziché orizzontalmente (come nel platform switching) porterebbe il fronte batterico al di fuori, o comunque più lontano, dalla cresta ossea probabilmente evitando gli effetti di una reazione infiammatoria e conseguente riassorbimento crestale. Infine, una minore aggressività delle spire/solchi a livello del collo29 consentirebbe di evitare/limitare una potenziale sofferenza da compressione della cresta ossea consentendone invece una sua preservazione/rigenerazione (Figura 2).
Il caso clinico
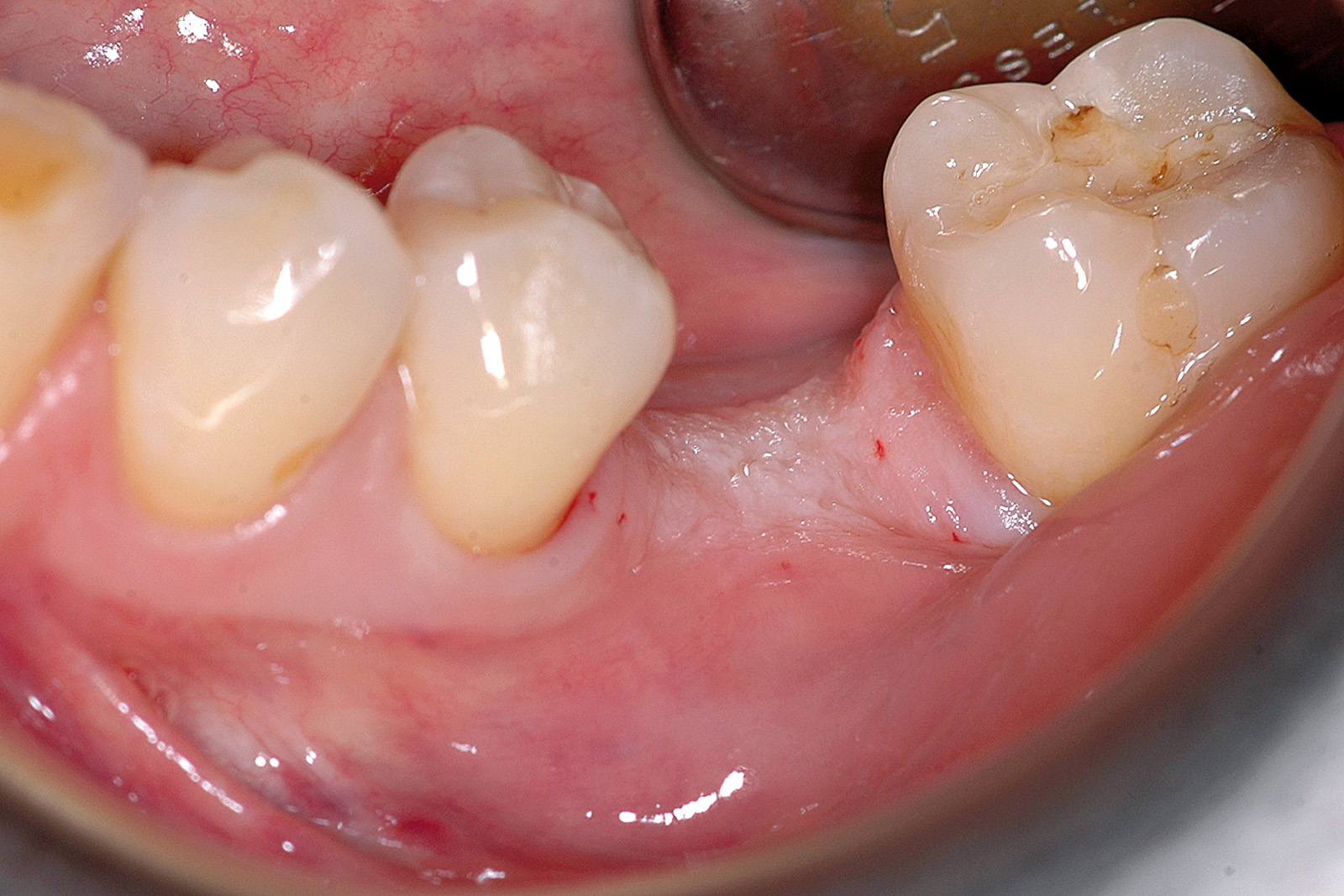
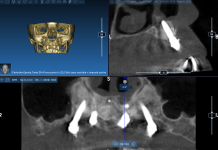
Un paziente di anni 49, di sesso maschile, si presentò alla nostra osservazione con l’intenzione di ripristinare il secondo premolare mandibolare sinistro perso per motivi sconosciuti. Lo stato di salute generale era ottimo (ASA 1) e all’esame intraorale non si rilevavano patologie degne di nota. Pertanto non fu evidenziata alcuna controindicazione alla terapia implantare. All’esame tomografico volumetrico (CBCT) il sito si presentava idoneo a ricevere un impianto endosseo secondo tecnica convenzionale. Il piano di trattamento fu illustrato nei dettagli al paziente e un consenso informato fu poi sottoscritto. Dopo avere effettuato anestesia locale del sito con articaina con adrenalina 1:100.000 (Ultracain DS Forte) fu ottenuto l’accesso al piano osseo tramite una incisione centro-crestale e mesio-distale che proseguiva verso le papille dei denti contigui quindi intrasulcularmente, tanto da consentire la riflessione a tutto spessore dei lembi vestibolare e linguale sufficiente per esporre la cresta ossea. Incisioni di rilascio verticali non furono necessarie.
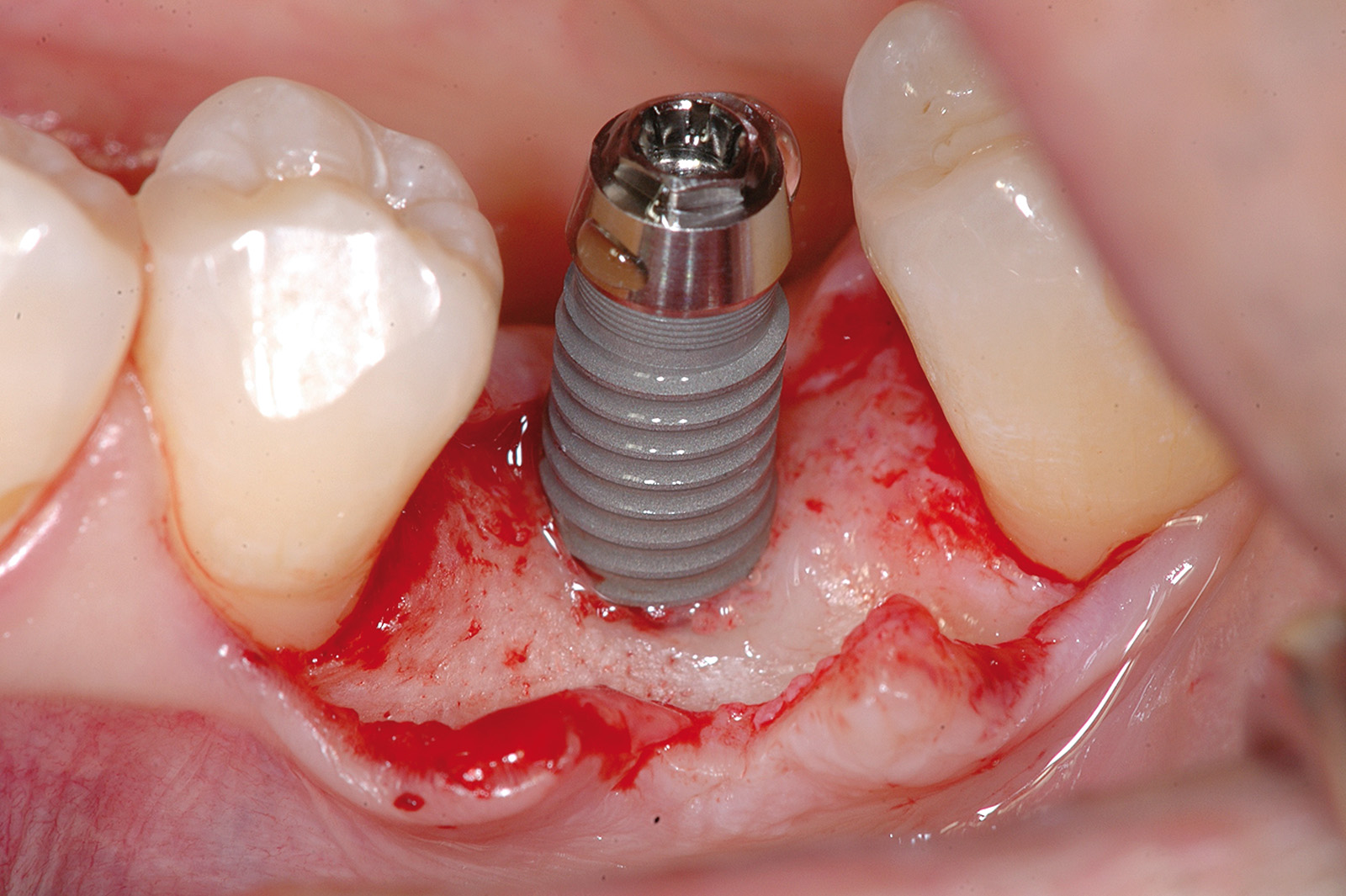
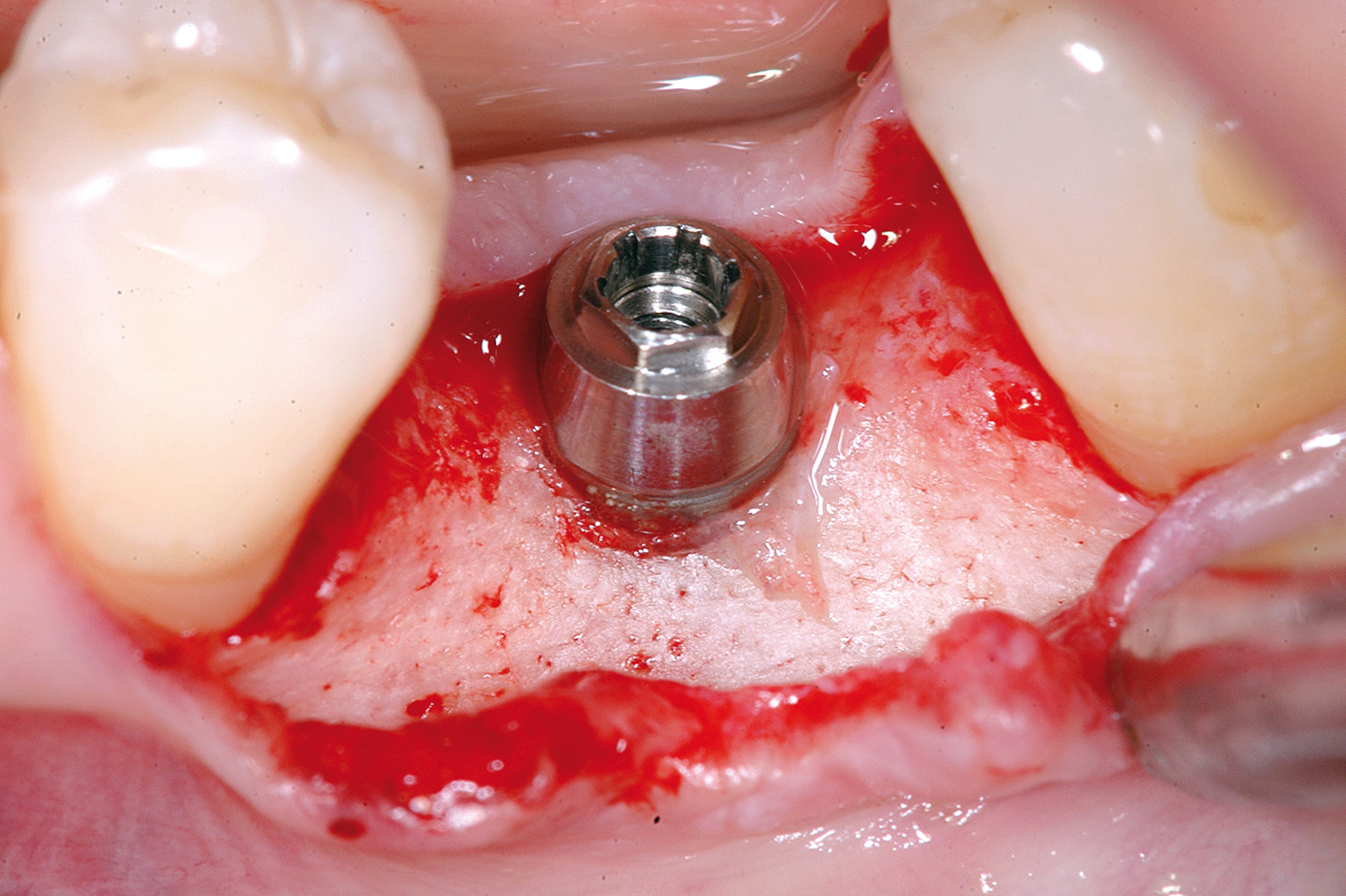
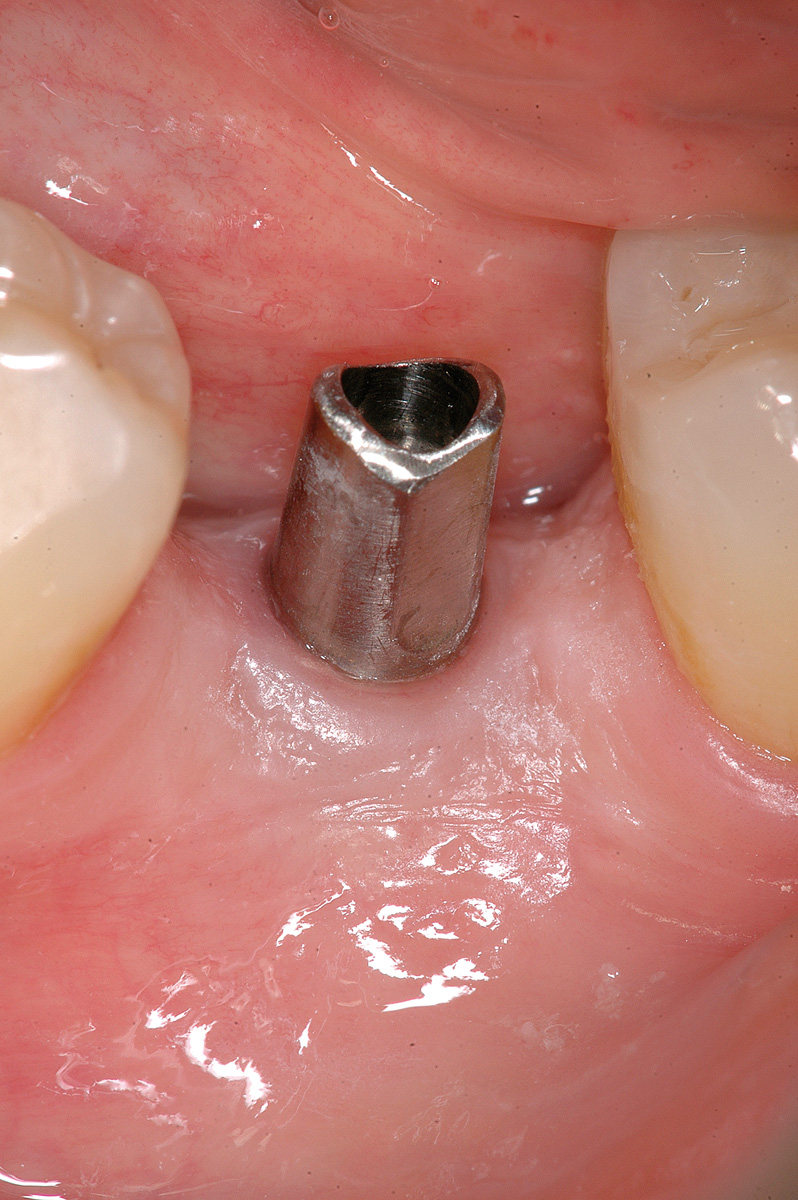
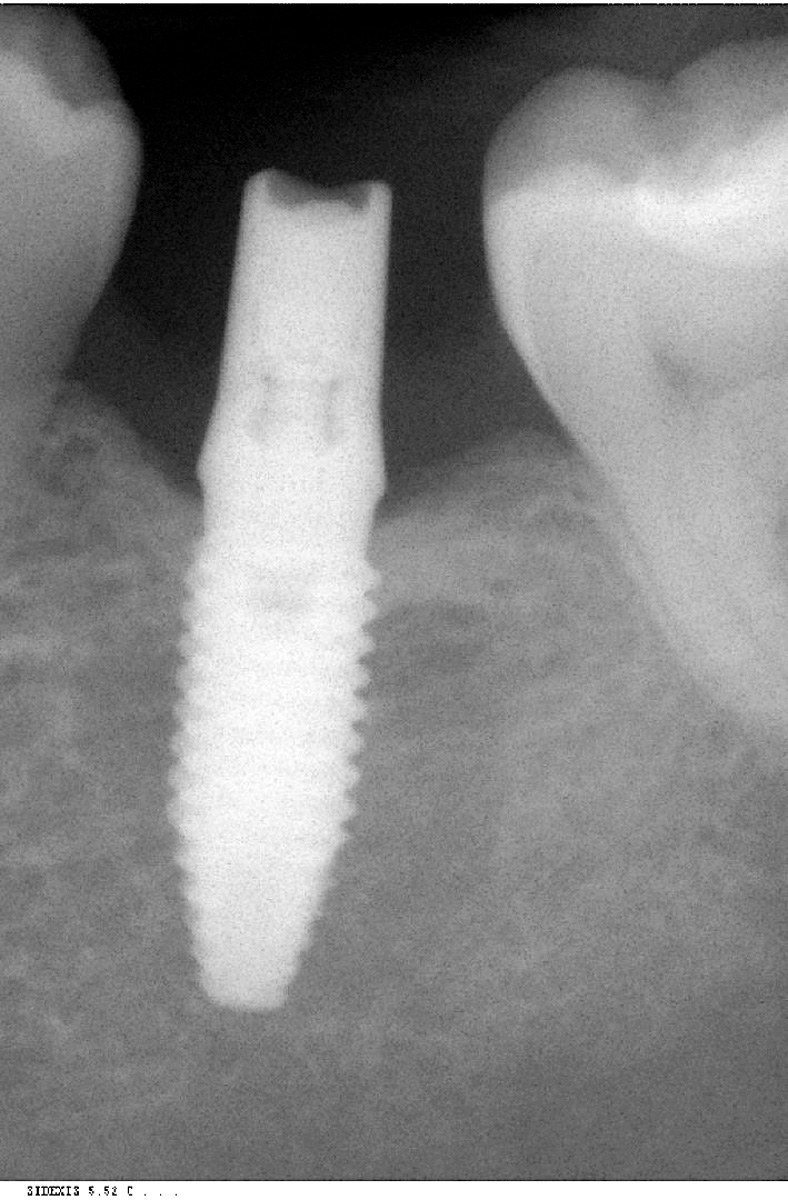
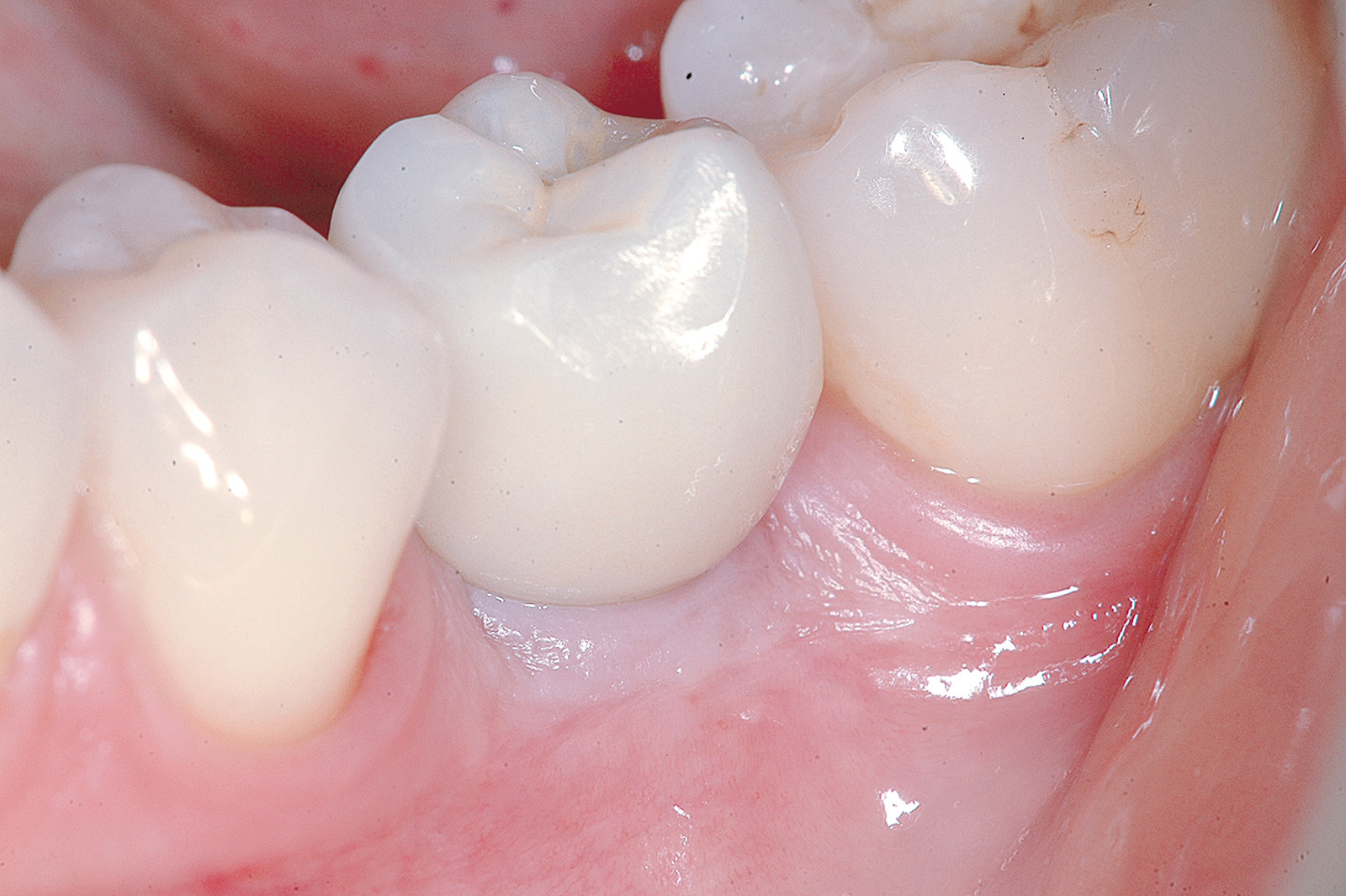
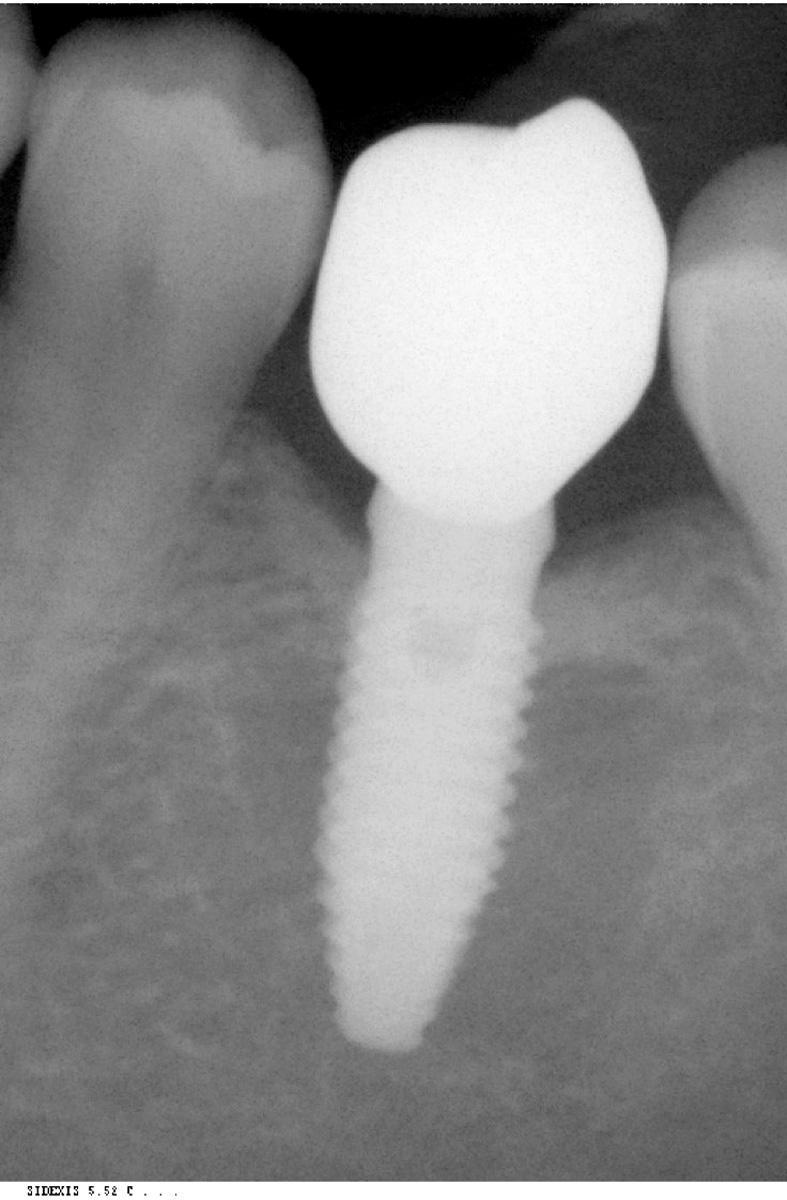
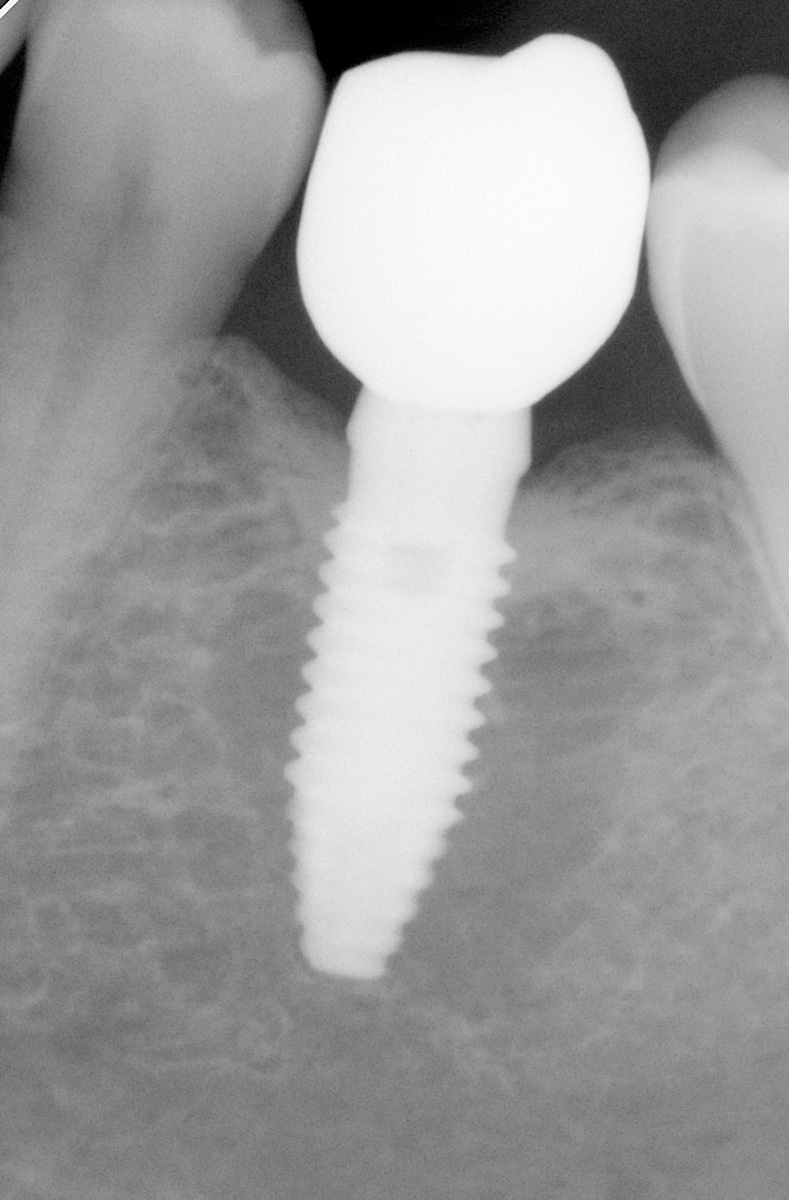
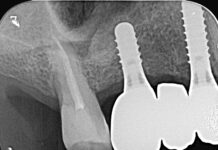
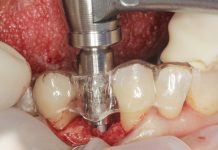
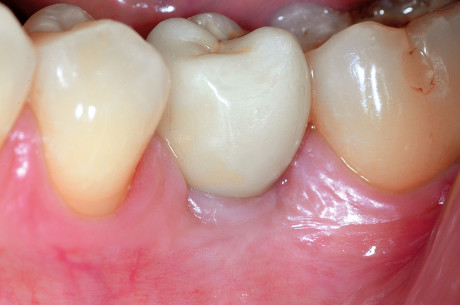
Dopo avere preparato l’osteotomia secondo il protocollo previsto dal sistema implantare Biotype, un impianto Vertical Neck® di 4,1 mm di diametro e 13 mm di lunghezza fu avvitato fino al livello della cresta ossea della parte rugosa e con torque finale di circa 35 Ncm (Figure 3, 4a-4b). Dopo l’applicazione del pilastro di guarigione transmucoso, il sito fu chiuso con sutura in seta a punti staccati e il paziente fu posto sotto terapia antibiotica con amoxicillina e acido clavulanico 1 g ogni 12 ore per 5 giorni e antinfiammatorio/antidolorifico con ibuprofene 600 mg ogni 8/12 ore secondo necessità e clorexidina collutorio un’applicazione per 2 volte al dì per una settimana. Il decorso operatorio non presentò complicazioni o disagio per il paziente. A due mesi dall’intervento, accertata l’osteointegrazione, secondo le prescrizioni di Albrektsson & Zarb30, fu avviata la fase protesica mediante il posizionamento di un abutment in continuità con il preabutment (Figure 5, 6) e con applicazione, dopo circa un mese, di una corona in zirconio con un profilo tissutale molto accettabile e con un modesto deficit della papilla mesiale e distale (classe 2 di Jemt31) (Figura 7). Al controllo radiografico, il giorno della consegna della corona, fu notato un riassorbimento crestale di circa 1 mm (Figura 8). A 30 mesi dall’applicazione della corona il controllo radiografico del sito mostrava una crescita coronale dell’osso di 1 mm ripristinando il livello osseo originario perso nella fase di guarigione post-implantare (Figura 9). L’ortogonalità delle radiografie endorali si evince dalle spire implantari che appaiono nette deponendo per un’affidabilità delle misurazioni. All’esame obiettivo il profilo della mucosa peri-implantare appariva ben definito con lo zenit in posizione ideale e le papille che sembravano riempire completamente lo spazio interprossimale (Classe 3 di Jemt32) conferendo un aspetto armonico e ideale (Figura 10).
Discussione
Questo articolo illustra nella forma di “proof of a principle” il ripristino di una morfologia tissutale peri-implantare attraverso un originale design implantare con particolare attenzione alla porzione coronale denominata preabutment (Biotype Implant System®). Notoriamente, il mantenimento dei profili tissutali ottimali e compatibili con un’estetica ideale risulta non essere predicibile per il fisiologico rimodellamento che il sito alveolare subisce dopo un’estrazione dentale3,4. Le tecniche di rigenerazione14 o preservazione11-13 della cresta ossea consentono di ripristinare, anche se non completamente, l’originario volume osseo e la presenza di un biotipo gengivale; tuttavia, pur contribuendo spesso al miglior risultato estetico raramente questo viene considerato ideale8,10. Il design implantare è ritenuto responsabile di un ulteriore riassorbimento della cresta ossea unitamente al trauma chirurgico causato dalla preparazione dell’osteotomia. Negli impianti endossei convenzionali con posizionamento crestale, il riassorbimento crestale sembra essere legato ai seguenti fattori: a) creazione di uno spazio per l’alloggiamento dei tessuti molli peri-implantari che formano l’ampiezza biologica; b) infiltrato batterico nel gap impianto-abutment e conseguente reazione infiammatoria; c) stress sulla cresta ossea generato dalla funzione masticatoria. L’avvento di nuovi design implantari come il “platform switching”16-19, dove l’abutment presenta un diametro inferiore a quello dell’interfaccia implantare, produce uno “spazio” per i tessuti peri-implantari20, allontana la giunzione abutment-impianto dalla cresta ossea e con esso eventuali batteri e conseguente reazione infiammatoria21 e, infine, riduce lo stress occlusale possibile concausa di riassorbimento osseo22,23.
Tale evoluzione ha portato a una riduzione del riassorbimento osseo crestale inferiore a 1 mm e conseguente miglioramento del profilo tissutale e quindi dell’estetica. Tuttavia perdita di papilla e dislocazione apicale dello zenit della gengiva si evidenziano dopo la maturazione dei tessuti sia con un biotipo gengivale spesso che con uno sottile15. Le interessanti innovazioni sulle superfici implantari, basate sulla formazione di solchi sul collo implantare e perfino sull’abutment mediante tecnologia laser, ha introdotto il concetto di creare una superficie di creeping (attacco) per i tessuti molli tale da poter ripristinare un profilo estetico ideale27,28. Tale metodologia è comunque da confermare con ulteriori studi. L’impianto Vertical Neck® è caratterizzato da una componente transgengivale conica convergente di 2 mm, in continuità con il corpo implantare (Figura 1) che intende fornire una base di appoggio molto ampia per un qualsiasi biotipo tissutale. L’ampiezza biologica, che nella media è di circa ≤3 mm a seconda del posizionamento implantare, rispetto alla cresta ossea32, nel “platform switching” è di solo 0,3-0,8 mm19. Inoltre, il margine della corona artificiale può essere posizionato sull’abutment connesso all’impianto o sulla componente transgengivale dell’impianto stesso a seconda della posizione finale dei tessuti e nel rispetto di essi. Tale personalizzazione è permessa dalla morfologia “a finire” del complesso abutment-porzione transgengivale implantare (Figura 2). Infine, la componente transgengivale consente di dislocare coronalmente la giunzione impianto-abutment e quindi lontano dalla cresta ossea allontanando il fronte batterico da essa ed evitandone probabilmente gli effetti infiammatori e di riassorbimento, come suggerito da alcuni autori16.
Il riscontro di un’apposizione ossea appare insolito e contrario a ciò che normalmente si nota in terapia implantare, dove una seppur minima perdita ossea viene rilevata. Inoltre anche l’aspetto morfologico dei tessuti perimplantari molli appare insolito in quanto normalmente si nota un certo appiattimento delle papille e migrazione apicale dello zenit.
Nel caso presentato, l’altezza delle papille e la posizione dello zenit appaiono compatibili con un’estetica ideale e sono forse determinate, in via speculativa, dalle caratteristiche del Vertical Neck®. Gli autori ritengono che, alla luce del risultato estetico caratterizzato dal ripristino di un profilo tissutale “ideale”, i principi che sottintendono alla realizzazione di questo peculiare design implantare meritano un approfondimento attraverso uno studio su un numero di pazienti e di impianti più elevato e in zone estetiche critiche.
Conclusioni
Con i limiti imposti da un case report, gli autori sono arrivati alle seguenti conclusioni…
1. Il design convergente del segmento transgengivale di Vertical Neck® sembra favorire l’accomodamento prima e il rimodellamento poi della gengiva peri-implantare.
2. La collocazione del microgap impianto/moncone a 2,5 mm dalla cresta ossea in senso coronale appare ideale per accogliere la gengiva peri-implantare in tutta la sua estensione, che è notoriamente variabile da caso a caso; inoltre il fronte batterico che inevitabilmente lo colonizza, e potenziale causa di riassorbimento crestale, verrebbe allontanato dalla stessa cresta ossea limitandone probabilmente gli effetti demolitivi indotti da una flogosi incipiente. In via del tutto speculativa è probabile che ciò possa favorire significativamente la preservazione della cresta ossea e lo sviluppo armonico dell’ampiezza biologica.
3. Come nella tecnica della preparazione a finire sui monconi naturali, il Vertical Neck® consente di posizionare il margine del manufatto protesico lungo il percorso del preabutment implantare e/o del moncone. È percezione degli autori che tale caratteristica consentirebbe, entro certi limiti da definire attraverso ulteriori ricerche, di armonizzare il profilo di emergenza della corona artificiale con il margine della mucosa dislocandolo e/o rimodellandolo a seconda delle esigenze estetiche del sito. Tale manipolazione necessita ovviamente di uno specifico design del provvisorio prima e del definitivo poi tale da guidare la mucosa nella sua posizione esteticamente ideale. Queste osservazioni preliminari necessitano di essere confermate da ulteriori studi prospettici e randomizzati con adeguato numero di pazienti, tali da accertarne così la correttezza e la predicibilità prima di generare una possibile tecnica terapeutica da incorporare nella pratica quotidiana.
Corrispondenza
Gabriele Caruso
Corso Vittorio Emanuele, 16 - 09124 Cagliari
gabrcaru@tin.it
bibliografia
1. Charruel S, Perez C, Foti B, Camps J, Monnet-Corti V. Gingival contour assessment: clinical parameters useful for esthetic diagnosis and treatment. J Periodontol 2008;79:795-801.
2. Benic GI, Wolleb K, Sancho-Puchades M, Hammerle CHF. Systematic review of parameters and methods for the professional assessment of aesthetics in dental implant research. J Clin Periodontol 2012;39 (12):160-92.
3. Schropp L, Wenzel A, Kostopoulos L, Karring T. Bone healing and soft tissue contour changes following single-tooth extraction: a clinical and radiographic 12-month prospective study. Int J Periodontics Restorative Dent 2003;23:313-23.
4. Araújo MG, Lindhe J. Dimensional ridge alterations following tooth extraction. An experimental study in the dog. Journal of Clinical Periodontology 2005;32(2):212-8.
5.Al-Hezaimi K, Levi P, Rudy R, Al-Jandan B, Al-Rasheed A. An extraction socket classification developed using analysis of bone type and blood supply to the buccal bone in monkeys. Int J Periodontics Restorative Dent 2011;31:421-7.
6.Braut V, Bornstein MM, Belser U, Buser D. Thickness of the anterior maxillary facial bone wall - A retrospective radiographic study using Cone Beam Computed Tomography. Int J Periodontics Restorative Dent 2011;31:125-31.
7.Ghassemian M, Nowzari H, Lajolo C, Verdugo F, Pirronti T, D’Addona A. The thickness of facial alveolar bone overlying healthy maxillary anterior teeth. J Periodontol 2012;83:187-97.
8.Raes F, Cosyn J, Crommelinck E, Coessens P, De Bruyn H. Immediate and conventional single implant treatment in the anterior maxilla: 1-year results of a case series on hard and soft tissue response and aesthetics. Journal of Clinical Periodontology 2011;38(4):385-94.
9.Romeo E, Lops D, Rossi A, Storelli S, Rozza R, Chiapasco M. Surgical and prosthetic management of interproximal region with single-implant restorations: 1-year prospective study. J Periodontol 2008;79:1048-55.
10.Cosyn J, Eghbali A, De Bruyn H, Collys K, Cleymaet R, De Rouck T. Immediate single-tooth implants in the anterior maxilla: 3-year results of a case series on hard and soft tissue response and aesthetics. Journal of Clinical Periodontology 2011;38(8):746-53.
11.Covani U, Chiappe G, Bosco M, Orlando B, Quaranta A, Barone A. A 10-year evaluation of implants placed in fresh extraction sockets: a prospective cohort study. J Periodontol 2012;83:1226-34.
12.Covani U, Cornelini R, Barone A. buccal bone augmentation around immediate implants with and without flap elevation: a modified approach. Int J Oral Maxillofac Implants 2008;23: 841-6 .
13. Brownfield LA, Weltman RL. Ridge preservation with or without an osteoinductive allograft: a clinical, radiographic, micro-computed tomography, and histologic study evaluating dimensional changes and new bone formation of the alveolar ridge. J Periodontol 2012;83:581-9.
14.Pieri F, Aldini NN, Marchetti C, Corinaldesi G. Esthetic outcome and tissue stability of maxillary anterior single-tooth implants following reconstruction with mandibular block grafts: a 5-year prospective study. Int J Oral Maxillofac Implants 2013;28:270-80.
15.Kan JYK, Rungcharassaeng K, Lozada JL, Zimmerman G. Facial gingival tissue stability following immediate placement and provisionalization of maxillary anterior single implants: a 2- to 8-year follow-up. Int J Oral Maxillofac Implants 2011;26:179-18.
16.Lazzara RJ, Porter SS. Platform switching: a new concept in implant dentistry for controlling post-restorative crestal bone levels. Int J Periodontics Restorative Dent 2006;26:9-17.
17.Canullo L, Rasperini G. Preservation of peri-implant soft and hard tissues using platform switching of implants placed in immediate extraction sockets: a proof-of-concept study with 12- to 36-month follow-up. Int J Oral Maxillofac Implants 2007;22:995-1000.
18.Cappiello M, Luongo R, Di Iorio D, Bugea C, Cocchetto R, Celletti R. Evaluation of peri-implant bone loss around platform switched implants. Int J Periodontics Restorative Dent 2008;28:347-55.
19. Cocchetto R, Traini T, Caddeo F, Celletti R. Evaluation of hard tissue response around wider platform switched implants. Int J Periodontics Restorative Dent 2010;30:163-71.
20.Hermann JS, Cochran DL, Nummikoski PV, Buser D. Crestal bone changes around titanium implants. A radiographic evaluation of unloaded nonsubmerged and submerged implants in the canine mandible. J Periodontol 1997;68:1117-30.
21. Cochran DL, Mau LP, Higginbottom FL, Wilson TG, Bosshardt DD, Schoolfield J, Jones AA. Soft and hard tissue histologic dimensions around dental implants in the canine restored with smaller-diameter abutments: a paradigm shift in peri-implant biology. Int J Oral Maxillofac Implants 2013;28:494-502.
22. Rodríguez-Ciurana X, Vela-Nebot X, Segalà-Torres M, Rodado-Alonso C, Méndez-Blanco V, Mata-Bugueroles M. Biomechanical repercussions of bone resorption related to biologic width: a finite element analysis of three implant-abutment configurations. Int J Periodontics Restorative Dent 2009;29:479-87.
23. Chang CL, Chen CS, Hsu ML. Biomechanical effect of platform switching in implant dentistry: a three-dimensional finite element analysis. Int J Oral Maxillofac Implants 2010;25:295-304.
24. Canullo L, Quaranta A, Teles RP. The microbiota associated with implants restored with platform switching: a preliminary report. J Periodontol 2010;81:403-11.
25.Atieh MA, Ibrahim HM, Atieh AH. Platform switching for marginal bone preservation around dental implants: a systematic review and meta-analysis. J Periodontol 2010;81:1350-66.
26.Lin GH, Chan HL, Wang HL. Effects of currently available surgical and restorative interventions on reducing midfacial mucosal recession of immediately placed single-tooth implants: a systematic review. J Periodontol 2014;85:92-102.
27.Nevins M, Kim DM, Jun SH, Guze K, Schupbach P, Nevins ML. Histologic evidence of a connective tissue attachment to laser microgrooved abutments: a canine study. Int J Periodontics Restorative Dent 2010;30:245-55.
28.Ketabi M, Deporter D. The effects of laser microgrooves on hard and soft tissue attachment to implant collar surfaces: a literature review and interpretation. Int J Periodontics Restorative Dent 2013;33:e145-e152.
29.Schrotenboer J, Tsao YP, Kinariwala V, Wang HL. Effect of microthreads and platform switching on crestal bone stress levels: a finite element analysis. J Periodontol 2008;79:2166-72.
30.Albrektsson T, Zarb G, Worthington P, Eriksson AR. The long-term efficacy of currently used dental implants: a review and proposed criteria of success. Int J Oral Maxillofac Implants 1986;1:11-25.
31.Jemt T. Regeneration of gingival papillae after single-implant treatment. Int J Periodont Rest Dent 1997:17:327-33.
32.Todescan FT, Pustiglioni FE, Imbronito AV, Albrektsson T, Gioso M. Influence of the microgap in the peri-implant hard and soft tissues: a histomorphometric study in dogs. Int J Oral Maxillofac Implants 2002;17:467-72.