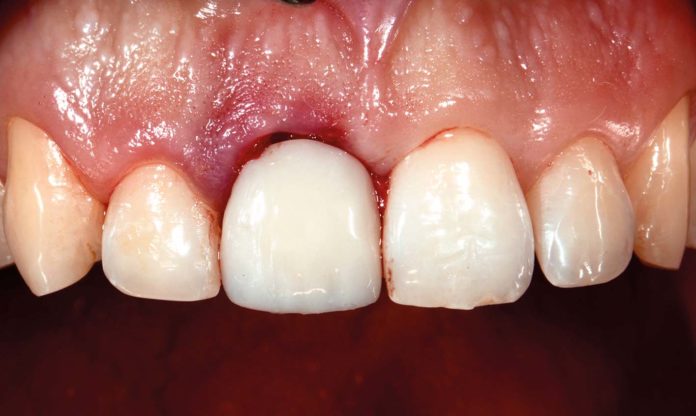
Prospective study on the response of the soft and hard tissues to a new transmucosal implant with convergent walls collar
L’obiettivo di questo studio preliminare è stato quello di indagare, per un periodo di 12 mesi, la prestazione clinica e radiologica di un nuovo impianto transmucoso che presenta un collare convergente. La principale conclusione clinica dello studio indica che questo sistema di impianto permette di ottenere risultati incoraggianti anche in casi con esigenze estetiche alte, a seguito di una procedura minimamente invasiva.
Erta Xhanari
Luigi Canullo
Marco Tallarico
Fabio Marinotti
liberi professionisti, Roma
Riassunto
Lo scopo di questo studio prospettico era indagare, per un periodo di 18 mesi, la risposta dei tessuti molli e duri a un impianto transmucoso che presenta un collare convergente nell’area estetica anteriore.
Materiali e metodi. Da gennaio 2014 a gennaio 2015 sono stati arruolati tutti i pazienti consecutivi che richiedevano un restauro a supporto implantare nella zona mascellare anteriore. Sei mesi dopo l’estrazione e la preservazione della cresta alveolare, un impianto transmucoso con collare a pareti convergenti è stato inserito con chirurgia flapless. Due mesi dopo è stata presa l’impronta e un moncone definitivo con un restauro provvisorio è stato posizionato. Due settimane dopo il restauro definitivo è stato consegnato. I parametri clinici, immagini, radiografie e modelli sono stati registrati al momento della consegna del definitivo e dopo 12 mesi. Utilizzando il software dedicato, sono state eseguite l’analisi radiografica (per rilevare variazioni del livello dell’osso marginale) e l’analisi del modello in gesso (per rilevare i cambiamenti dei tessuti molli verticali e orizzontali).
Risultati. Al 12 mese di follow-up, 10 pazienti consecutivi (6 uomini e 4 donne, con un’età media di 63,7 ± 14 anni) con 10 impianti, sono stati inclusi in questo studio. Tutti gli impianti sono risultati clinicamente osteointegrati, stabili e non hanno mostrato alcun segno di infezione. Alla baseline, le radiografie non hanno rilevato difetti ossei interprossimali intorno agli impianti. Dopo una perdita ossea minima iniziale (0,09 ± 0,144 millimetri), all’ultimo follow-up, l’analisi radiografica ha mostrato una condizione stabile di rimodellamento osseo (valore medio: 0,09 ± 0,08, range 0,0-0,5 mm). Non sono stati osservate variazioni dimensionali orizzontali statisticamente significativi, della cresta alveolare tra ogni follow-up. I livelli medi dei tessuti molli sono leggermente migliorati tra la baseline e il T2. L’altezza media della variazione della papilla mesiale e distale era -0,38 ± 0,22 e -0,47 ± 0,31, rispettivamente. Il livello del margine gengivale labiale era -1,01 ± 0,63. Parametri parodontali non hanno mai superato i livelli fisiologici.
Conclusioni. Con la limitazione di questo studio preliminare, l’impianto analizzato permette di ottenere risultati incoraggianti anche in casi con esigenze estetiche alte. A causa della forma del collare particolare, l’impianto può essere inserito in una posizione più vestibolare, permettendo di affrontare ogni caso con la filosofia BOPT.
Summary
The purpose of this prospective study was to investigate, for a period of 18 months, the response of the soft and hard tissues of a transmucosal implant that presents a converging collar in the anterior aesthetic area.
Materials and methods. From January 2014 to January 2015, were enrolled all consecutive patients who required an implant-supported restoration in the anterior maxillary area. Six months after the extraction and alveolar ridge preservation, a transmucosal implant with convergent walls collar was inserted with a flapless surgery. Two months later, an impression was taken and a definitive abutment with a provisional restoration was positioned. Two weeks after, the definitive restoration was delivered. Clinical parameters, images, x-rays and and impressions were taken at the definitive restoration time point and after 12 months.
Using the dedicated software, the radiographic analysis (to detect marginal bone level changes) and cast model analysis(to detect soft tissue vertical and horizontal changes) were performed.
Results. At 12 months of follow-up, 10 consecutive patients (6 men and 4 women with a mean age of 63.7 ± 14 years) with 10 implants were included in this study. All implants were clinically osseointegrated, stable and showed no sign of infection. At baseline, interproximal X-rays revealed no bone defects around the implants. After an initial minimal bone loss (0.09 ± 0.144 mm), at the last follow-up, radiographic analysis showed a stable condition of bone remodeling (mean: 0.09 ± 0.08; range, 0.0 -0.5 mm). No statistically significant horizontal dimensional changes of the alveolar ridge were observed between each follow-up. Mean soft tissues are slightly improved between baseline and T2. The mean height of the mesial and distal papilla was -0.38 ± 0.22 and -0.47 ± 0.31, respectively. The level of the labial gingival margin was -1.01 ± 0.63. Periodontal parameters have never exceeded normal levels.
Conclusions. With the limitation of this preliminary study, the analyzed implant allows to obtain encouraging results in cases with high aesthetic requirements. Because of its particular colar shape, the implant can be inserted in a more buccal position, allowing to approach each case with the BOPT philosophy.
Gli ultimi 30 anni hanno dimostrato che il trattamento implantare di aree edentule permette un elevato successo nel tempo1. La sostituzione di uno o più denti mancanti con impianti è oggi un trattamento di routine per ripristinare la corretta funzione2. In seguito al prevedibile successo funzionale ampiamente riportato in letteratura, è stata dedicata una maggiore attenzione alla gestione dei tessuti peri-implantari nella zona estetica. Infatti, la stabilità nel tempo dei tessuti duri e molli è diventata parte della valutazione dei risultati a lungo termine di restauri supportati da impianti nelle zone estetiche3. Tuttavia, una varietà di fattori sistemici e locali sono coinvolti nel raggiungimento di un risultato clinico di successo4, 5, 6. Il rimodellamento dell’osso e dei tessuti molli possono essere influenzati anche da tecniche chirurgiche/protesiche e materiali6.
Un aspetto importante della perdita ossea perimplantare precoce è la formazione di un infiltrato infiammatorio cronico alla interfaccia impianto-abutment (AIJ) quando viene utilizzato un sistema implantare in due pezzi7. Per ridurre l’impatto clinico di questo fenomeno, sono state usate diverse strategie per spostare la contaminazione microbiologica dall’osso vitale. “Platform switching” doveva fare questo sul piano orizzontale ed è stato dimostrato essere efficace8.
Un approccio completamente diverso è stato suggerito dall’impianto “soft tissue level”. Questo concetto è stato pianificato per evitare un AIJ crestale e il suo infiltrato batterico9. In realtà, questa linea sviluppata presenta un collare levigato con un profilo divergente destinato a interfacciare i tessuti molli, eliminando una giunzione sottogengivale.
Minimi variazioni di livello osseo (0,5-1mm) sono state osservate sia intorno agli impianti inseriti nei siti ossei completamente guariti sia in quelli post-estrattivi9-10.
L’efficacia comprovata di questo concetto nel preservare la perdita di osso crestale è stata contestata nella zona estetica11. Zhao et al.12 hanno dimostrato che gli impianti transmucosi presentano buoni risultati longitudinali peri-implantari ed estetici; tuttavia, per prevenire i fallimenti estetici nella zona anteriore, impianti transmucosi sono stati inseriti in una posizione più apicale per nascondere il collare metallico nello spessore gengivale.
Questo potrebbe portare a riassorbimento osseo attorno alla porzione sottocrestale lucida del collare di metallo. Inoltre, il design divergente del collare, inizialmente concepito per un restauro avvitato, ha reso più difficile la gestione della porzione sottogengivale del restauro da parte del protesista.
Di recente, è stato lanciato sul mercato un impianto transmucoso con un design a collare convergente (Prama impianti, Sweden & Martina, Padova, Italia). Le pareti di questa componente transmucosa, 2,8 mm di altezza, sono convergenti e quando il corrispondente abutment conico è connesso all’impianto il risultato assomiglia a un dente preparato senza linea di finitura. Ciò è in accordo con i principi della tecnica BOPT13. Con questo approccio, il margine della corona è posto all’interno del solco peri-implantare e il suo profilo di emergenza supporta e dà forma al margine gengivale.
Allo stesso tempo, la contrazione ossea che si verifica principalmente a carico dell’aspetto buccale nel periodo post-estrattivo, potrebbe rappresentare una circostanza ostativa all’inserimento immediato di un impianto. Per superare questo inconveniente, la letteratura ha suggerito di posizionare l’impianto nel sito post-estrattivo in posizione leggermente palatale riempiendo il gap impianto/osso con del materiale da innesto14. Questo approccio presenta spesso l’inconveniente di una riabilitazione con un eccesivo overlap, soprattutto in zona estetica anteriore15.
Allo stesso tempo, soprattutto nei siti anteriori a causa della loro anatomia, la presenza di un impianto potrebbe rappresentare un impedimento meccanico, diminuendo l’apporto vascolare proprio al sito in fase di rigenerazione. Questo potrebbe risultare in un’incompleta trasformazione del materiale da innesto, soprattutto a livello della componente vestibolo coronale, che potrebbe presentare una fibro-integrazione.
La possibilità di un inserire l’impianto in un secondo tempo chirurgico, dopo un approccio rigenerativo post-estrattivo, potrebbe essere una soluzione a questo inconveniente. Lo scopo di questo studio preliminare è stato indagare, per un periodo di 12 mesi, la reazione dei tessuti duri e molli a un impianto transmucoso con collare convergente inserito in un sito sottoposto a ridge preservation nell’area estetica anteriore. L’ipotesi nulla di questo studio è che, durante il periodo di follow-up, la contrazione dei tessuti molli e duri possa essere rilevata. Questo studio è riportato in conformità con la dichiarazione della ‘Strengthening the Reporting of Observational Studies in Epidemiology (STROBE), per il miglioramento della qualità degli studi osservazionali (http://www.strobe-statement.org)16.
Materiali e metodi
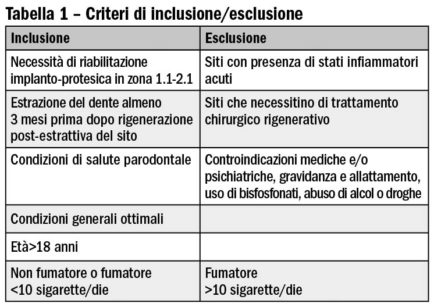
Da gennaio 2014 a gennaio 2015, tutti i pazienti che presentassero la necessità di una riabilitazione estetica in zona 1.1 o 2.1 sono stati selezionati per questo studio. I criteri di inclusione/esclusione sono riassunti nella tabella 1. I pazienti inclusi sono stati informati del protocollo adottato e hanno firmato un consenso informato.
Procedura chirurgico-protesica
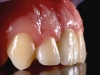
In tutti i siti da sottoporre al restauro impianto protesico, i denti sono stati estratti dai 3 ai sei mesi prima dell’inserimento implantare.
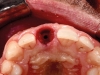
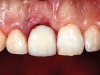
Il sito post-estrattivo è stato riempito con una idrossiapatite arricchita con Mg (Sintlife, Finceramica, Faenza, Italy)17 (Figure 1a-e).
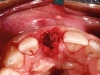
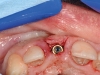
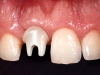
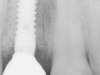
Al momento dell’inserzione implantare, è stata effettuata una Cone Beam con uno stent radiografico/chirurgico per una valutazione pre-chirurgica. Quindi, effettuato un lembo minimamente invasivo con preservazione delle papille, sotto la guida dello stent chirurgico, è stato inserito un impianto (PRAMA®, Sweden & Martina, Padova, Italia) posizionato con la parte rugosa leggermente sotto-crestale in senso apico coronale e perfettamente crestale in senso vestibolo orale (Figura 2a).
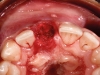
Una volta misurata la stabilità primaria (Figura 2b), si è provveduto al posizionamento della protesi provvisoria cementata con tecnica BOPT (Figure 2c-e).
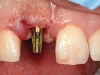
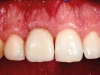
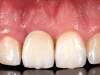
Durante il periodo di guarigione, sono stati effettuati alcuni minimi apporti di materiale sulla protesi provvisoria per la gestione degli spazi interdentali. Una volta presa l’impronta e creato il modello master, il provvisorio è stato utilizzato per definire il margine di emergenza sul modello master. Quindi, è stato creato un moncone in zirconio con tecnica CAD CAM (Figure 3a-b), sul quale, una volta posizionato, è stato montato prima un provvisorio (Figure 3c-d) e poi una corona definitiva (Figure 3e-g). La corona definitiva, a seconda delle caratteristiche di traslucenza del dente controlaterale, è stata realizzata in ceramica feldspatica oppure in disilicato di litio o zirconio semitraslucido ceramizzato. Tutte le corone sono state cementate definitivamente con un cemento resinoso (Biscem, Bisco, Usa) previo trattamento adesivo.
Analisi post-operatorie
A T0 (inserimento impianto con protesi provvisoria, usato come baseline), T1 (momento della protesi definitiva), T2 (12 mesi dall’inserimento implantare) sono state effettuate radiografie digitali standardizzate con tecnica parallela. Allo stesso tempo sono state eseguite le misurazione dei parametri parodontali (bleeding on probing = BOP, probing depth = PD).
A T2 è stata presa un’impronta per la misurazione dei parametri estetici attraverso la comparazione con il modello preso preoperatoriamente e al momento dell’impronta definitiva.
L’analisi radiografica è stata effettuata utilizzando un software per immagini in grado di compensare eventuali distorsioni della radiografia e allo stesso tempo misurare il riassorbimento osseo a livello mesiale e distale (Autocad 2006, version Z 54.10, Autodesk, USA) in accordo alla letteratura18.
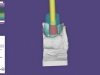
I modelli sostati da prima scannerizzati. Successivamente il file DICOM (Digital Imaging and Communication in Medicine) è stato esportato su un software (OnDemand 3D software version 1.0.9.3223, Cybermed Inc., Seoul, Korea) in grado di effettuare la sovrapposizione e le misurazioni degli eventuali cambiamenti dei tessuti molli. I modelli sono stati sovrapposti utilizzando come riferimento i denti prossimali all’impianto attraverso un software dedicato (Fusion adjunctive module, Cybermed Inc., Seul, Korea). Misurazioni orizzontali (spessore dei tessuti molli 1, 3 e 5 mm al di sotto dello zenit gengivale) e verticali (altezza delle papille e del margine gengivale) sono state prese attraverso la sovrapposizione dei modelli (MeshLab 1.3.3 on MacOSX 10.9, http://meshlab.sourceforge.net) (Figura 4). Il margine incisivo è stato usato come riferimento19, 20, 21.
Analisi statistica
È stata eseguita un’analisi descrittiva per dati continui utilizzando valori medi e standard deviation (SPSS for Mac OS X version 22.0; SPSS, Chicago, IL, USA). La comparazione tra i vari time point è stata effettuata per ogni gruppo usando il paired t-test. Le comparazioni statistiche sono state condotte con un p value di 0.05.
Risultati
Al dodicesimo mese di follow-up, 10 pazienti consecutivi (6 uomini e 4 donne) con 10 impianti sono stati inclusi in questo studio. Al momento dell’inserimento dell’impianto, i pazienti avevano un’età compresa tra 28 e 69 anni (età media: 61,7 ± 12 anni). Solo due pazienti inclusi nello studio presentavano una leggera abitudine al fumo. Durante i follow-up, tutti gli impianti risultavano clinicamente osteointegrati, stabili e non dimostravano alcun segno di infezione.
Analisi radiografica
Al momento del posizionamento implantare (baseline), le radiografie non hanno rivelato difetti ossei interprossimali intorno agli impianti. Dopo 6 mesi rispetto al baseline (T1), le radiografie interprossimali post-operatorie hanno rivelato una perdita media di osso di 0,09 millimetri (range 0,0 a 0,3 mm, SD = 0,144 millimetri). Dopo 12 mesi rispetto al baseline (T2), le endorali periapicali hanno mostrato una condizione stabile di rimodellamento osseo (valore medio: 0,09, compreso tra 0,0 a 0,5 mm, DS = 0,08 millimetri, P = 0,891).
Analisi estetica
Comparando la baseline e T2, le differenze dei cambiamenti dimensionali orizzontali a livello A erano 0,21 ± 0,23 (95% CI 0,08-,32 mm P = 0,56); a livello B erano 0,23 ± 0,16 millimetri (95% CI 0.03 al 0,33 millimetri, P = 0,61); e a livello C erano 0.05 ± 0.06 mm (95% CI -0.02 a 0,14 millimetri, P = 0,67). Tra T1 e T3, le differenze dei cambiamenti dimensionali orizzontali a livello A erano 0,06 ± 0,26 (95% CI 0.02 al 0,28 millimetri, P = 0,59). A livello B erano 0,11 ± 0,14 millimetri (95% CI -0.01 a 0,21 millimetri, P = 0.68); e a livello C erano 0,04 ± 0,08 mm (95% CI -0.03 a 0,13 millimetri, P = 0,72). Nessuna differenza statisticamente significativa è stata osservata tra ogni follow-up (P> 0.05). I livelli medi dei tessuti molli sono stati migliorati tra la baseline e T2. L’altezza media dei cambiamenti della papilla mesiale e distale era -0,38 ± 0,22 e -0,47 ± 0,31, rispettivamente. Il livello del margine gengivale labiale era -1,01 ± 0,63. Una differenza statisticamente significativa è stata osservata tra la baseline e T2 con un aumento dei valori all’ultimo follow-up (p <0.05).
Parametri parodontali
Per tutta la durata dello studio, il sanguinamento al sondaggio non è stato rilevato in qualsiasi impianto e le probing pocket depth (PPD) non hanno superato 3 mm. Pertanto, l’ipotesi nulla è stata respinta.
Discussione
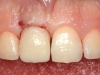
L’obiettivo di questo studio prospettico di coorte è stato quello di indagare, per un periodo di 12 mesi, la prestazione clinica e radiologica di un nuovo impianto, che presenta un collare convergente, nella zona estetica. In seguito a una tecnica corretta di inserimento dell’impianto, tessuti molli e duri sono rimasti tridimensionalmente stabili, anche senza alcun intervento chirurgico additivo (innesto di tessuto hard o soft).
La principale conclusione clinica dello studio indica che questo sistema di impianto può essere utilizzato con buoni risultati nella zona estetica a seguito di una procedura minimamente invasiva. I risultati sono in accordo con quanto precedentemente riportato dal nostro gruppo con un follow-up più lungo22. Infatti, una stabilità dei tessuti duri e molli è stata confermata. Questi dati vanno comunque considerati con le dovute cautele, a causa dei limiti rappresentati dalla piccola dimensione del campione e dal brevissimo follow-up.
Nella zona estetica, la chiave per il successo degli impianti dentali a lungo termine è rappresentata dalla preservazione delle dimensioni della parete vestibolare e dalla riduzione del riassorbimento della cresta ossea nel tempo5,23,24. Tuttavia, i motivi della perdita di osso crestale nel corso del tempo sono multifattoriali e rimangono molto controversi25-27. Diversi fattori possono contribuire al riassorbimento della cresta ossea buccale, come: cambiamenti fisiologici dopo l’estrazione28,29, biological width establishment30,31, posizionamento implantare tridimensionale non corretto5, disegno del collo dell’impianto32,33, e connessione impianto-pilastro34. Tuttavia, il disegno del modulo crestale implantare gioca un ruolo critico nel successo complessivo di un impianto, in particolare nella zona estetica32,33,35.
Il sistema implantare studiato è stato sviluppato per trasferire i concetti della Tecnica di preparazione biologicamente orientata (BOPT) dalla protesi su denti naturali alla protesi su impianti36. Nonostante questo, in zona prettamente estetica, l’utilizzo di restauri metal free, impone un approccio leggermente differente dal tradizionale. Poiché le ceramiche integrali potrebbero soffrire la preparazione BOPT, la conformazione dei livelli gengivali, e quindi dei parametri estetici, è demandata esclusivamente al provvisorio in resina e successivamente al moncone in zirconio (capace di sostenere sottilissimi spessori una volta sinterizzato). D’altra parte, l’uso di una corona in ceramica integrale per una perfetta definizione dell’estetica richiede necessariamente un margine a spessore. Questo è stato piazzato sulla spalla del moncone, a livello leggermente sopragengivale, in modo da diminuire il rischio di peri-implantiti dovute a un’incorretta gestione degli eccessi di cemento resinoso37.
Allo stesso tempo la conformazione peculiare del collo dell’impianto sembra permettere diversi vantaggi. Essenzialmente, la diminuita compressione nella zona crestale permette un miglior mantenimento dei livelli sia dei tessuti duri che dei tessuti molli e, allo stesso tempo, un corretto posizionamento in senso vestibolo-orale della fixture.
Il corretto posizionamento dell’impianto è uno dei fattori chiave sia per l’estetica che per la funzione a lungo termine5,23,24. Al fine di raggiungere un restauro ben progettato, con profili di emergenza ottimali, la posizione ideale dell’impianto deve essere a metà-cresta del dente da sostituire. Tuttavia, secondo gli studi pubblicati in precedenza, è richiesto uno spessore minimo di osso buccale di 2 mm, preferibilmente 4 mm per evitare la perdita di osso in altezza38. Per questo, il posizionamento dell’impianto da 1,5 a 2,0 mm più palatalmente rispetto al profilo buccale di emergenza previsto sul margine gengivale della corona può contribuire a ridurre il rischio di recessione dei tessuti molli39. Tuttavia, al fine di raggiungere tale quantità di osso sul lato buccale dell’impianto, può essere necessario un aumento dell’osso e/o dei tessuti molli, anche se l’attuale evidenza scientifica è assente a causa della mancanza di studi clinici controllati ben disegnati40-42.
Dall’altra parte, questo approccio molto spesso produce un restauro protesico con una estensione buccale. Nonostante in letteratura non è stato evidenziato nessun problema a lungo termine, questo potrebbe rendere più difficile l’eliminazione della placca. Il disegno specifico del collare implantare sull’impianto utilizzato nel presente studio ha permesso il posizionamento dell’impianto più vestibolarmente, evitando la compressione dei tessuti duri e molli.
Naturalmente il posizionamento al centro della cresta sarebbe molto più complesso senza una previa rigenerazione del sito post-estrattivo. Come precedentemente dimostrato, la tecnica della preservazione della cresta aiuta a diminuire in maniera significativa il riassorbimento buccale del sito post-estrattivo. Con l’utilizzo di un materiale da innesto bio-mimetico con un’alta capacità di riassorbimento nel lungo periodo e un’adeguata tecnica chirurgica, questo inconveniente può essere minimizzato fino a risultare clinicamente irrilevante17. Allo stesso tempo, un ulteriore fattore vantaggioso è rappresentato dalla quasi assenza di perdita di osso crestale peri-implantare, grazie alla mancanza di una giunzione abutment/impianto a livello osseo. Con questo design dell’impianto il AIJ si trova 2,8 mm al di sopra del livello osseo e l’infiltrato batterico tradizionalmente associato ai due pezzi del sistema implantare è completamente assente.
Conclusioni
Nonostante la limitazione di questo studio preliminare, l’impianto analizzato permette di ottenere risultati incoraggianti in casi altamente estetici, a seguito di un approccio chirurgico e protesico minimamente invasivo.
Per la forma del collare convergente potrebbe prevenire fallimenti estetici a causa del posizionamento implantare “out of label”. Infatti, nella zona estetica anteriore, il trattamento rigenerativo del sito post-estrattivo con idrossiapatite biomimetica e l’inserimento implantare “delayed” e la particolare forma consente di inserire l’impianto in una posizione crestale più corretta. L’assenza di un gap impianto abutment posizionato a livello osseo elimina l’infiltrato infiammatorio cronico e la perdita di osso crestale associato, rendendo questa procedura ancora più performante nelle creste anteriori.
Corrispondenza
luigicanullo@yahoo.com
- De Bruyn H, Vandeweghe S, Ruyffelaert C, et al. Radiographic evaluation of modern oral implants with emphasis on crestal bone level and relevance to peri-implant health. Periodontology 2000 2013; 62(1):256–270.
- Moraschini V, Poubel LADC, Ferreira VF, Barboza EDSP. Evaluation of survival and success rates of dental implants reported in longitudinal studies with a follow-up period of at least 10 years: a systematic review. International Journal of Oral and Maxillofacial Surgery 2015; 44(3):377–388.
- Belser UC, Grütter L, Vailati F, et al. Outcome evaluation of early placed maxillary anterior single-tooth implants using objective esthetic criteria: a cross-sectional, retrospective study in 45 patients with a 2- to 4-year follow-up using pink and white esthetic scores. Journal of Periodontology 2009;80(1):140–151.
- Kois JC. Predictable single-tooth peri-implant esthetics: five diagnostic keys. Compendium of Continuing Education in Dentistry 2004;25(11):895–900.
- Hartman GA, Cochran DL. Initial implant position determines the magnitude of crestal bone remodeling. Journal of Periodontology 2004;75(4):572–577.
- Canullo L, Cocchetto R, Loi I. Peri-implant tissue remodeling: scientific background and clinical implications. Quintessence 2010.
- Canullo L, Penarrocha-Oltra D, Soldini C, et al. Microbiological assessment of the implant-abutment interface in different connections: cross-sectional study after 5 years of functional loading. Clinical Oral Implants Research 2014;26;26(4):426–434.
- Monje A, Pommer B. The concept of platform switching to preserve peri-implant bone level: assessment of methodologic quality of systematic reviews. International Journal of Oral and Maxillofacial Implants 2015;30(5):1084–1092.
- Cochran DL. The scientific basis for and clinical experiences with Straumann implants including the ITI Dental Implant System: a consensus report.Clin Oral Implants Res. 2000;11 Suppl 1:33-58.
- Botticelli D, Renzi A, Lindhe J, Berglundh T. Implants in fresh extraction sockets: a prospective 5-year follow-up clinical study. Clinical Oral Implants Research 2008;19(12):1226–1232.
- Lang NP, Tonetti MS, Suvan JE, et al. Immediate implant placement with transmucosal healing in areas of aesthetic priority. A multicentre randomized-controlled clinical trial I. Surgical outcomes. Clinical Oral Implants Research 2007;18(2):188–196.
- Zhao X, Qiao S-C, Shi J-Y, et al. Evaluation of the clinical and aesthetic outcomes of Straumann ®Standard Plus implants supported single crowns placed in non-augmented healed sites in the anterior maxilla: a 5-8 years retrospective study. Clinical Oral Implants Research 2014;27(1):106–112.
- Loi I, Di Felice A. Biologically oriented preparation technique (BOPT): a new approach for prosthetic restoration of periodontically healthy teeth. European Journal of Esthetic Dentistry 2013;8(1):10–23.
- Tan WL, Wong TLT, Wong MCM, Lang NP. A systematic review of post-extractional alveolar hard and soft tissue dimensional changes in humans. Clin. Oral. Impl. Res. 2012; 23(Suppl. 5): 1–21.
- Sanz I, Garcia-Gargallo M, Herrera D, et al. Surgical protocols for early implant placement in post-extraction sockets. A systematic review. Clin. Oral Impl. Res. 2012;23 (Suppl. 5): 67–79
- Elm von E, Altman DG, Egger M, et al. [The Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) statement: guidelines for reporting observational studies]. British Medical Association 2007;335(7624):806-808.
- Sisti A, Canullo L, Mottola MP, Iannello G. Crestal minimally-invasive sinus lift on severely resorbed maxillary crest: prospective study. Biomedical engineering 2012;57(1):45–51.
- Canullo L, Bignozzi I, Cocchetto R, et al. Immediate positioning of a definitive abutment versus repeated abutment replacements in post-extractive implants: 3-year follow-up of a randomised multicentre clinical trial. European Journal of Oral Implantology 2010;3(4):285–296.
- Kan JYK, Rungcharassaeng K, Lozada J. Immediate placement and provisionalization of maxillary anterior single implants: 1-year prospective study. International Journal of Oral and Maxillofacial Implants 2003;18(1):31–39.
- Kan JYK, Rungcharassaeng K, Lozada JL, Zimmerman G. Facial gingival tissue stability following immediate placement and provisionalization of maxillary anterior single implants: a 2- to 8-year follow-up. International Journal of Oral and Maxillofacial Implants 2011;26(1):179–187.
- Xhanari E, Pisano M. Comparison of hard- and soft-tissue changes using a superimposition technique: a prospective case series study.
J Oral Science Rehabilitation. 2016 Sep;2(3):20–5. - Canullo L, Tallarico M, Pradies G, et al. Soft and hard tissue response to an implant with a convergent collar in the esthetic area: preliminary report at 18 months. Accepted for publication on Int Journal of Esth Dent 2016.
- Chen ST, Buser D. Clinical and esthetic outcomes of implants placed in postextraction sites. International Journal of Oral and Maxillofacial Implants 2009;24 Suppl:186–217.
- Grunder U, Gracis S, Capelli M. Influence of the 3-D bone-to-implant relationship on esthetics. International Journal of Periodontics and Restorative Dentistry 2005;25(2):113–119.
- Qian J, Wennerberg A, Albrektsson T. Reasons for marginal bone loss around oral implants. Clinical Implant Dentistry and Related Research 2012;14(6):792–807.
- Albrektsson T, Dahlin C, Jemt T, et al. Is marginal bone loss around oral implants the result of a provoked foreign body reaction? Clinical Implant Dentistry and Related Research 2013;16(2):155–165.
- Klinge B. Peri-implant marginal bone loss: an academic controversy or a clinical challenge? European Journal of Oral Implantology 2012;5 Suppl:S13–S19.
- Araújo MG, Lindhe J. Dimensional ridge alterations following tooth extraction. An experimental study in the dog. Journal of Clinical Periodontology 2005;32(2):212–218.
- Schropp L, Wenzel A, Kostopoulos L, Karring T. Bone healing and soft tissue contour changes following single-tooth extraction: a clinical and radiographic 12-month prospective study. International Journal of Periodontics and Restorative Dentistry 2003;23(4):313–323.
- Berglundh T, Lindhe J. Dimension of the periimplant mucosa. Biological width revisited. Journal of Clinical Periodontology 1996;23(10):971–973.
- Cochran DL, Hermann JS, Schenk RK, et al. Biologic width around titanium implants. A histometric analysis of the implanto-gingival junction around unloaded and loaded nonsubmerged implants in the canine mandible. Journal of Periodontology 1997;68(2):186–198.
- Chappuis V, Bornstein MM, Buser D, Belser U. Influence of implant neck design on facial bone crest dimensions in the esthetic zone analyzed by cone beam CT: a comparative study with a 5-to-9-year follow-up. Clinical Oral Implants Research 2015 Sep 15. doi: 10.1111/clr.12692. [Epub ahead of print]
- Pozzi A, Agliardi EL, Tallarico M, Barlattani A. Clinical and radiological outcomes of two implants with different prosthetic interfaces and neck configurations: randomized, controlled, split-mouth clinical trial. Clinical Implant Dentistry and Related Research 2012;16(1):96–106.
- Canullo L, Fedele GR, Iannello G, Jepsen S. Platform switching and marginal bone-level alterations: the results of a randomized-controlled trial. Clinical Oral Implants Research 2010;21(1):115–121.
- Penarrocha-Oltra D, Demarchi CL, Maestre-Ferrin L, Comparison of immediate and delayed implants in the maxillary molar region: a retrospective study of 123 implants. International Journal of Oral and Maxillofacial Implants 2012;27(3):604–610.
- Canullo L, Cocchetto R, Marinotti F, et al. Clinical evaluation of an improved cementation technique for implant-supported restorations: a randomized controlled trial. Clin Oral Implants Res. 2015 Apr 6. doi: 10.1111/clr.12589.
- Pesce P, Canullo L, Grusovin MG, et al. A systematic review on prosthetic risk factors for periimplantitis. J Prosth Dent. 2015 Sept;114(3):346-50.
- Spray JR, Black G, Morris HF, Ochi S. The influence of bone thickness on facial marginal bone response: stage 1 placement through stage 2 uncovering. Ann Periodontal 2000 Dec;5(1):119-28.
- Kan JYK, Rungcharassaeng K, Lozada JL, Zimmerman G. Facial gingival tissue stability following immediate placement and provisionalization of maxillary anterior single implants: a 2- to 8-year follow-up. International Journal of Oral and Maxillofacial Implants 2011;26(1):179–187.
- Kan JYK, Rungcharassaeng K, Lozada JL. Bilaminar subepithelial connective tissue grafts for immediate implant placement and provisionalization in the esthetic zone. Journal of California Dental Association 2005;33(11):865–871.
- Kan JYK, Rungcharassaeng K. Proximal socket shield for interimplant papilla preservation in the esthetic zone. International Journal of Periodontics and Restorative Dentistry 2013;33(1):e24–e31.
- Hartog den L, Raghoebar GM, Slater JJH, et al. Single-tooth implants with different neck designs: a randomized clinical trial evaluating the aesthetic outcome. Clinical Implant Dentistry and Related Research 2011;15(3):311–321.