Versatility of zygomatic implants. Surgical technique improvements
Evoluzioni tecnologiche hanno migliorato i risultati della gestione chirurgica
e protesica dell’implantologia zigomatica: oggi l’intervento, da soluzione terapeutica estrema, viene rivisitato a una vera e propria risorsa ricostruttiva da utilizzare
in esclusiva o associata ad altri metodi riabilitativi.
Riassunto
L’edentulia totale rappresenta una situazione invalidante presente nel 13% della popolazione oltre i 65 anni. Nel contesto attuale è sempre più pressante la richiesta da parte dei pazienti portatori di questa patologia di soluzioni terapeutiche idonee e nel contempo di rapida esecuzione, qualità non sempre associabili. La chirurgia preprotesica finalizzata a innesti ossei che precedano e favoriscano gli impianti endossei è stata a lungo considerata l’unica possibilità terapeutica. Spesso si tratta di importanti interventi ad alto costo biologico ed economico che comportano una elevata morbidità e una non facile predicibilità. Il consolidarsi di tecniche implantologiche mini-invasive, applicabili anche ai mascellari atrofici edentuli porta oggi il clinico ad affrontare il problema riabilitativo fornito di maggiori opportunità ma anche con più dubbi. Tra le possibilità in grande evidenza includiamo l’implantologia zigomatica che sfrutta per la stabilità delle fixtures porzioni ossee non facenti parte dell’osso mascellare ma confinanti ad esso, come il corpo dell’osso malare. Per raggiungere tale sito ed emergere nel cavo orale gli impianti tradizionali non sono sufficienti ma sono necessari impianti di lunghezza maggiorata (da 30 a oltre 50 mm) e di diametro e connessioni protesiche adeguate a sostenere il carico masticatorio con inclinazioni molto elevate, che possono raggiungere anche i 50°. Trattandosi di interventi che coinvolgono sedi anatomiche limitrofe a strutture particolarmente delicate (fossa pterigo-mascellare, fossa infratemporale e orbita), devono essere praticati da operatori esperti supportati da prodotti tecnologicamente adeguati.
Per pervenire, oltre che alla stabile occlusione, a una corretta armonia del sorriso, sono necessarie protesi ortopediche fornite di ampie flange di finta gengiva a compensare la carenza osteo-mucosa e modificare la discrepanza tra le arcate. In casi particolari sono possibili interventi ricostruttivo-riabilitativi associati (es. osteotomia di Le Fort 1).
La tecnica prevede l’utilizzo routinario del carico immediato, perciò lo studio preoperatorio dell’occlusione e le conoscenze di biomeccanica implantare risultano fondamentali per il conseguimento del risultato, così come lo stretto coordinamento tra gli operatori.
Summary
Total edentulism is a disabling condition affecting up to 13% of people aged 65-year and over. At the present time, these patients are repeatedly demanding highly performing, cost-effective, rapid solutions, but these aspects not always could coexist. So far, pre-prosthetic surgery by means of bone (or substitute) grafting has been considered the gold standard, if not the unique one, in order to achieve sufficient volume for implantation. Often, the above procedures carry significant biological and financial costs, bear significant morbidity and are somewhat weakly predictable. The chance of exploiting only native available bone for implant placement has shown to be quite affordable and offer well accepted options. Besides short fixture technique, zygomatic implants are gaining popularity in reason of the high stability allowed by the malar bone, despite the considerable length (30 to 50 mm) between the insertion site and prosthetic connection spot. The unfavourable angulation resulting from anatomical obligations is corrected through special abutments, up to 50°. The high primary stability deriving from such a technique almost invariably allows the immediate loading of the zygomatic implants, even in case of associated procedures (i.e. Le Fort I osteotomy). In this view, the workup requires deep knowledge of occlusion and implant biomechanics. Besides the correct, stable occlusion, cosmetic endpoints should be reached: then, the fixed prosthetic device will bear a generous amount of false gingiva in order to overcome the bony and mucosal deficit and the inter-arch discrepancy. Experienced physicians (familiar with major surgery), well trained technicians and outstanding materials are the keys of success.

Laureato in Medicina e Chirurgia (1981) e specializzato in Chirurgia Generale e Chirurgia Maxillo Facciale presso l’Università degli Studi di Milano. Assistente chirurgo dal 1984. Dirigente di I livello presso la divisione di Chirurgia Maxillo Facciale dell’Ospedale Niguarda Cà Granda di Milano dal 1995. Aggregato di Chirurgia Maxillo Facciale presso la divisione di Chirurgia Plastica della Clinica S. Pio X di Milano dal 1999. Responsabile di UO dal 2000. Direttore dell’UOC di Chirurgia Maxillo Facciale dell’Istituto Ortopedico Galeazzi di Milano dal 2012. Cofondatore del GISOS.(Gruppo Italiano per lo Studio dell’Osteointegrazione e Sintesi). Coautore di 96 pubblicazioni scientifiche su riviste indicizzate e non.

Specialista in Otorinolaringoiatria e in Chirurgia Maxillo-Facciale. Attualmente è responsabile dell’UO di ORL presso l’Humanitas San Pio X a Milano (Centro di riferimento per le roncopatie). L’attività professionale investe principalmente l’ambito oncologico del distretto cervico-cefalico (resezione, ricostruzione, riabilitazione), la chirurgia orale e l’implantologia. Ha al suo attivo numerose esperienze lavorative all’estero ed è autore/coautore di 74 pubblicazioni e 164 relazioni/comunicazioni a congressi.

Diplomato presso la Scuola Odontotecnica di Milano (1993). Laureato in Odontoiatria e protesi dentaria presso l’Università degli Studi di Milano (2005). Dal 2005 è consulente presso l’UOC di Chirurgia Maxillo-Facciale dell’Istituto Ortopedico Galeazzi di Milano e dal 2009 componente del Servizio clinico dell’ANDE (Associazione Nazionale Displasia Ectodermica). Autore di pubblicazioni e relazioni scientifiche nazionali e internazionali, la sua pratica clinica è incentrata su chirurgia orale ricostruttiva, implantologia e protesi. È socio della SIdP e dell’AIOP.

Laureato con pieni voti e lode in Odontoiatria e protesi dentaria presso Università degli Studi di Milano (2004), consegue il Master di II livello in Implantoprotesi presso Università degli Studi di Padova (2013). Consulente presso l’UOC di Chirurgia Maxillo-Facciale dell’Istituto Ortopedico Galeazzi di Milano.

Laureata in Medicina e Chirurgia presso l’Università degli Studi di Milano (1988). Medico interno presso l’UO di Chirurgia Maxillo Facciale dell’Ospedale Niguarda-Cà Granda di Milano dal 1988 al 1998. Medico interno presso l’UO di Chirurgia Plastica della Clinica S. Pio X di Milano dal 1998 al 2000. Dal 2000 a tutt’oggi consulente presso l’UOC di Chirurgia Maxillo Facciale dell’Istituto Ortopedico Galeazzi di Milano.

Laureato in Medicina e Chirurgia presso la Seconda Università degli Studi di Napoli con stage presso l’UOC di Chirurgia Cervico Facciale dell’Istituto Ortopedico Galeazzi di Milano, è specializzato in Chirurgia Maxillo-Facciale presso la Seconda Università degli Studi di Napoli. Dal 2009 è dirigente medico di I livello presso l’UOC di Chirurgia Maxillo-Facciale dell’Istituto Ortopedico Galeazzi di Milano. Componente del servizio clinico dell’ANDE (Associazione Nazionale Displasia Ectodermica). È autore di pubblicazioni e relazioni scientifiche nazionali e internazionali. La sua pratica clinica è incentrata sulla chirurgia ricostruttiva pre-protesica e implantare.

Laureata in Odontoiatria e protesi dentaria presso l’Università degli Studi di Milano nel 2012. Specializzanda in Chirurgia Odontostomatologica presso la stessa Università. Dal 2013 è medico frequentatore presso la Fondazione IRCSS Ca’ Granda – Ospedale Maggiore Policlinico – UOC Chirurgia Maxillo-Facciale e Odontostomatologia a Milano. Coautore di 6 pubblicazioni scientifiche.
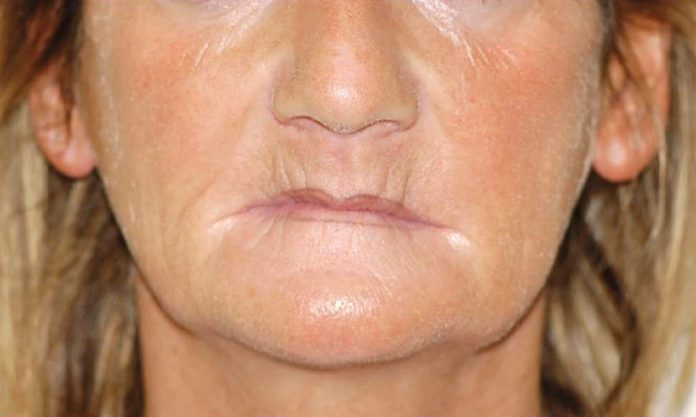
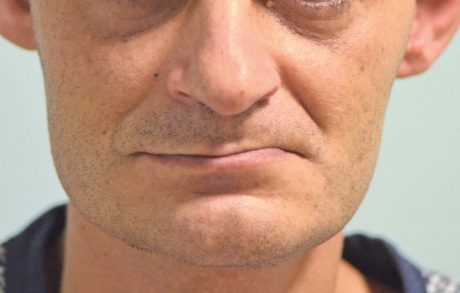
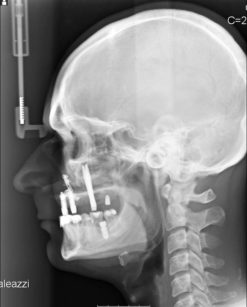
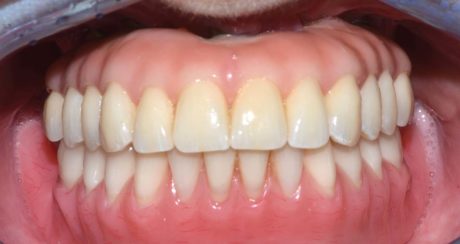
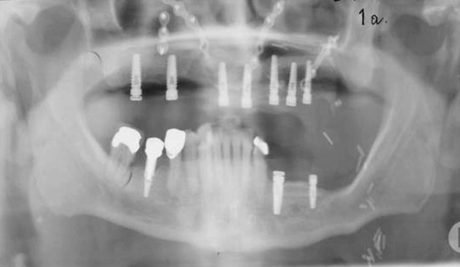
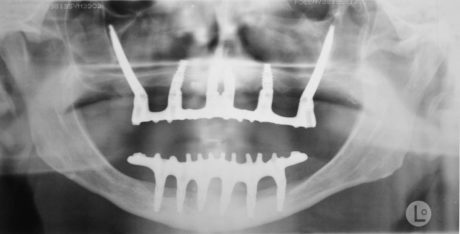
L’edentulismo totale dei mascellari, specie se accompagnato da estrema atrofia che impedisca la convenzionale implantologia, è causa di gravi problemi estetici e di altrettanto gravi problemi funzionali 1 (Figura 1).
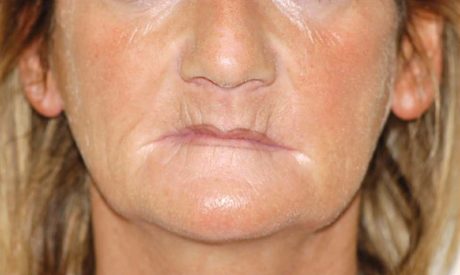
Dalla letteratura si evince come la perdita dei denti sia un parametro direttamente legato all’età. Il progredire delle aspettative di vita ha pertanto aumentato considerevolmente il numero dei pazienti che richiedono importanti interventi riabilitativi a carico dell’apparato stomatognatico 1, 2.
Sempre più persone in età avanzata conducono una vita sociale e lavorativa completa in tutti i suoi aspetti e i deficit fisionomici e funzionali dovuti all’edentulismo sono causa di profonda insoddisfazione e di gravi limitazioni psico-sociali 1, 2.
Per i pazienti in giovane età che per qualche ragione soffrono di tale situazione in conseguenza di traumi, malformazioni o grave malattia parodontale, possiamo rilevare come la mutata attenzione all’estetica produca in loro richieste terapeutiche, talora, ancora più pressanti ed esigenti che in passato 1.
Malgrado le molte opportunità tecniche in nostro possesso, la riabilitazione implanto-protesica del mascellare atrofico rimane una procedura difficile perché poco prevedibile in termini assoluti 3.
Una sconfinata letteratura riporta pratiche che includono un approccio minimamente invasivo, ove possibile (impianti inclinati, impianti nella regione parasinusale, impianti pterigoidei, impianti corti), oppure ricostruttivo, dal rialzo di seno mascellare fino all’utilizzo di lembi liberi 3,4,5,6,7,8,9,10.
Nel merito, malgrado le migliaia di casi trattati e descritti, non esistono conclusioni univoche sulle corrette indicazioni agli interventi.
Chi segue da tempo questa chirurgia sa che ogni caso si presenta come un unicum a sé stante, con caratteristiche particolari e poco ripetibili. Gli studi a lungo termine (oltre 15 anni) risultano quanto mai disomogenei, perché valutati con criteri non sovrapponibili 11,12. Quasi nessuno degli Autori, infatti, ha valutato i risultati in base al residuo osseo presente al momento dell’intervento di innesto, che sembra il fattore prognostico più importante, anche più dei materiali utilizzati nelle ricostruzioni 13.
Risulta dunque arduo stilare considerazioni serie su numeri importanti con un lungo follow-up per interventi tanto diversi. Un elemento pare assodato al di fuori di ogni dubbio: almeno il 30% delle ricostruzioni di grandi volumi ossei a 10 anni presenta importanti problematiche, qualunque sia stata la scelta terapeutica 14,15. Sviluppare nuovi trattamenti mini-invasivi o recuperarne alcuni messi troppo in fretta in disparte, anche sfruttando le nuove tecnologie, è stata quindi una conseguenza logica. Tra le possibilità non nuove (l’idea risale a Linkow nel 1970) 16 ma rinnovate e in espansione troviamo gli impianti zigomatici, perfezionati da Branemark nel 1987 11,12,17, che si stanno dimostrando una valida alternativa alle ricostruzioni ossee nel trattamento delle atrofie dei mascellari, poiché presentano alte percentuali di successo 9,10,17,18.
La semplicità del trattamento diminuisce il costo biologico dell’intervento, la morbidità post-operatoria e il tempo di guarigione, se paragonata agli interventi ricostruttivi preprotesici maggiori. A ciò si aggiunge l’importante vantaggio che scaturisce dalla possibilità di effettuare, salvo situazioni inusuali, il carico immediato degli impianti. Il procedimento, se correttamente eseguito, facilita la guarigione e produce un pronto recupero della funzione occlusale 19,20.
Il percorso riabilitativo che viene affrontato prevede l’utilizzo di protesi ortopediche avvitate, ancorate a soli impianti zigomatici oppure supportate anche da impianti tradizionali nel settore mascellare anteriore. In casi particolari sono utilizzate protesi miste su barra oppure estetiche in metallo-ceramica. L’originale protocollo di Branemark, che prevedeva il passaggio intrasinusale del corpo dell’impianto zigomatico, è stato modificato per evitare le sequele flogistiche che poteva produrre 17.
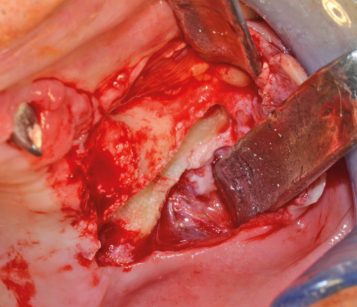
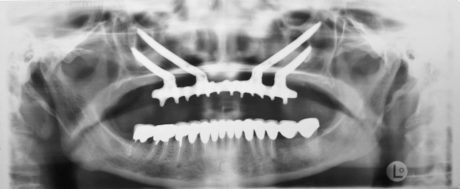
Oggi la tecnica si basa su un approccio extra o para-antrale con un minimo coinvolgimento dello spazio respiratorio, che presuppone il rispetto della membrana e quindi la preservazione totale della funzione (Figura 2).
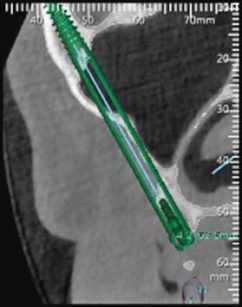
Inoltre l’uso del decorso intrasinusale dell’impianto conduceva a un eccessivo ingombro dell’emergenza palatale dello stesso, con conseguenze protesiche di non facile gestione 13. Con la tecnica attualmente utilizzata l’impianto risulta più verticale e il moncone si trova allineato in posizione migliore per la successiva riabilitazione protesica.
L’evoluzione semplificativa della procedura, unita alla constatazione che i risultati a lungo termine degli impianti zigomatici sono estremamente favorevoli, anche valutati su casistiche sempre maggiori 13, ne ampliano ulteriormente le indicazioni.
Così l’intervento, da soluzione terapeutica estrema, viene rivisitato a una vera e propria risorsa ricostruttiva da utilizzare in esclusiva o associata ad altri metodi riabilitativi.
La trattazione che segue affronta nei particolari le evoluzioni tecnologiche che hanno migliorato i risultati della gestione chirurgica e protesica dell’intervento diminuendo le sequele e le complicanze cliniche post-chirurgiche e protesiche.
Indicazioni e controindicazioni
Le indicazioni consolidate e definite da Branemark nel protocollo Nobel (1998) includono i pazienti con estesi deficit ossei mascellari esiti di resezioni post-oncologiche, di traumi, di difetti congeniti non adeguatamente trattati 17,21,22. Aparicio, nella sua fondamentale pubblicazione del 2013 sull’argomento, basandosi sulla sua grandissima esperienza e su numerose e valide citazioni bibliografiche, giunge alla conclusione che l’implantologia zigomatica è una efficace possibilità terapeutica anche nel trattamento delle estreme atrofie mascellari da cause degenerative 13. Essa si propone come valida alternativa alle ricostruzioni ossee, considerando i costi-benefici degli interventi analizzati e gli elevati fallimenti a distanza degli innesti ossei riportati in letteratura 13,17,23,24,25.
I risultati insoddisfacenti delle nostre terapie, infatti, non dipendono in questo caso da inadeguate capacità chirurgiche ma dalle eccessive ed errate richieste che noi riponiamo nella tecnica stessa (scorrette indicazioni).
Queste considerazioni rendono l’impianto zigomatico, per la sua versatilità, non solo l’alternativa finale ed estrema alle tecniche ricostruttive tradizionali, ma anche una risorsa della nostra quotidianità. Il nostro obiettivo è diminuire i tempi terapeutici e i costi complessivi dell’intervento utilizzando il carico immediato anche in associazione, e non in antagonismo, alle possibilità ricostruttive che normalmente non consentono tale soluzione 26,27,28,29,30.
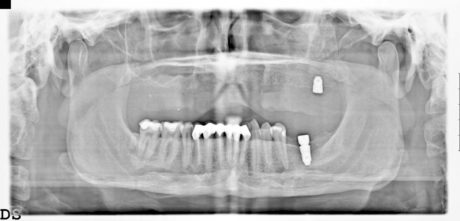
Dunque ogni paziente con mascellare totalmente edentulo atrofico, al di sopra dei 60-65 anni, che desideri una riabilitazione implanto-protesica a carico immediato, senza attendere i tempi tecnici del consolidamento di eventuali innesti ossei, è un candidato al trattamento. Lo sono a maggior ragione i casi di fallimenti di pregresse e ripetute ricostruzioni ossee, anche in caso che non abbiano raggiunto tale età 23 (Figura 3).
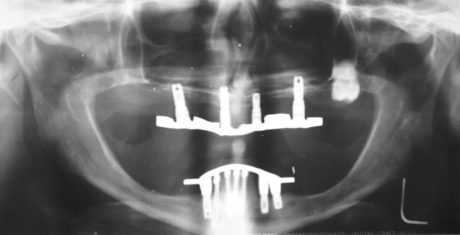
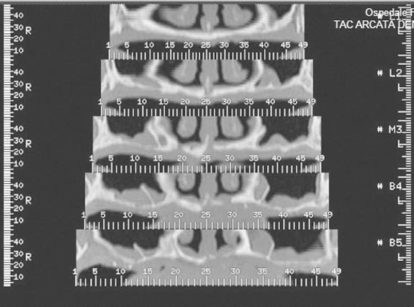
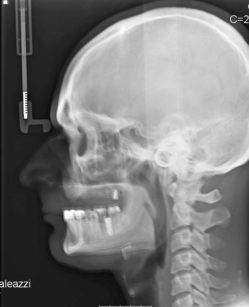
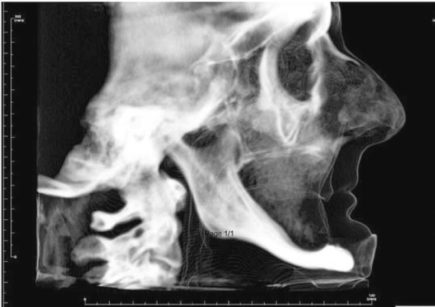
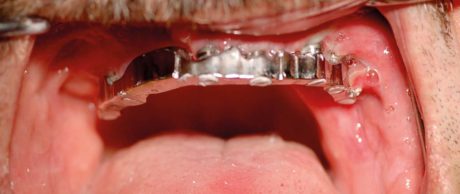
La concomitante presenza di una patologia sinusale cronica asintomatica non è una controindicazione assoluta, ammesso che venga effettuato un suo contemporaneo trattamento funzionale 12. Non riteniamo un rischio neppure l’aumento di volume della membrana schneideriana se non concomita una disfunzione ventilatoria clinicamente e radiologicamente dimostrata (Figura 4). Abbiamo eseguito impianti zigomatici a carico immediato anche in presenza di ampie comunicazioni oro-naso-antrali, curandole nello stesso tempo chirurgico e ripristinando endoscopicamente la funzione ostio-meatale.
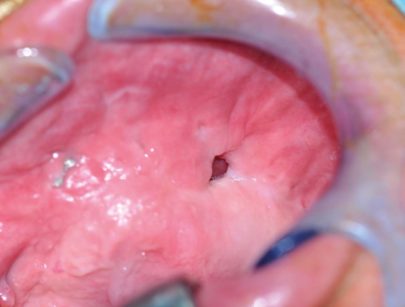
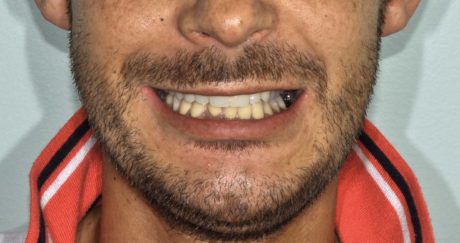
In questo caso l’applicazione di una protesi fissa a protezione della plastica eseguita aumenta le possibilità di guarigione e permette al paziente un buon conforto occlusale e una vita sociale accettabile, altrimenti impossibile (Figure 5, 6, 7).
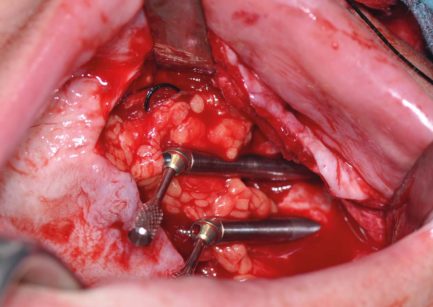
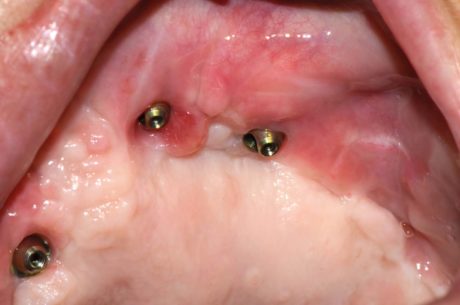
La riabilitazione post-oncologica soprattutto immediata, ma anche differita, dopo emimaxillectomia o ampie resezioni mascellari, è un’altra delle indicazioni a nostro parere assolute, anche e soprattutto in caso di ricostruzioni contemporanee dei tessuti molli (Figure 8, 9).
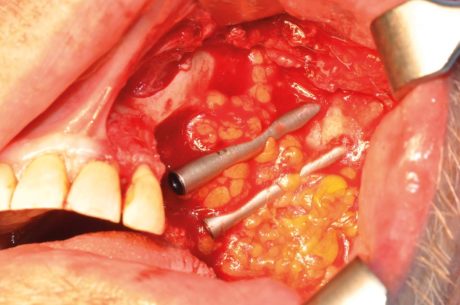
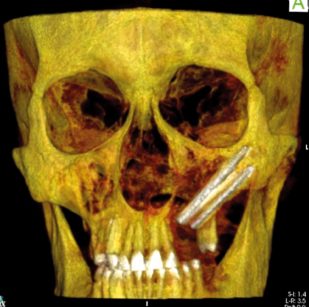
Sui pazienti oncologici, la tendenza attuale infatti è di effettuare la ricostruzione immediata del difetto mascellare residuo e non riservarla a un secondo tempo chirurgico dilazionato. Il contemporaneo inserimento di impianti zigomatici ci permette di finalizzare gli interventi in tempi brevissimi 31,32,33 (Figure 10, 11, 12).
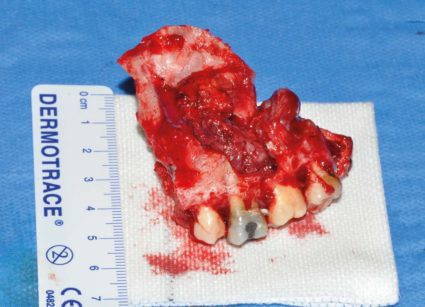
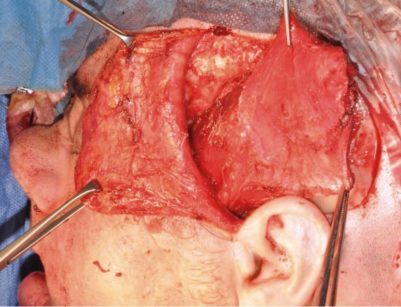
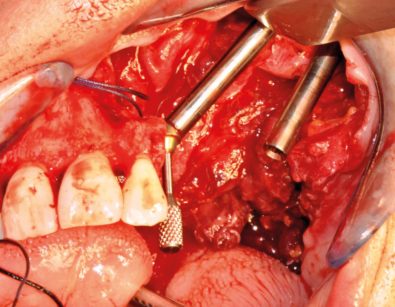
Sono molto rari oggi i casi in cui gli impianti zigomatici fanno da sostegno a una protesi otturatoria, come nella iniziale casistica di Branemark (Figure 13, 14). Nella maggior parte dei casi gli impianti conducono a una protesi riabilitativa fissa che in fase iniziale è posta a protezione del lembo ricostruttivo.
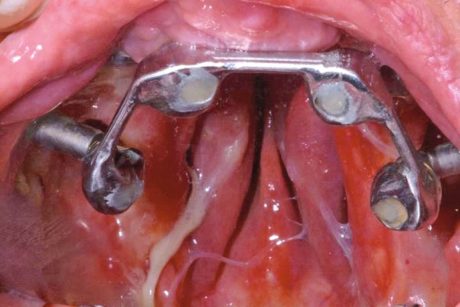
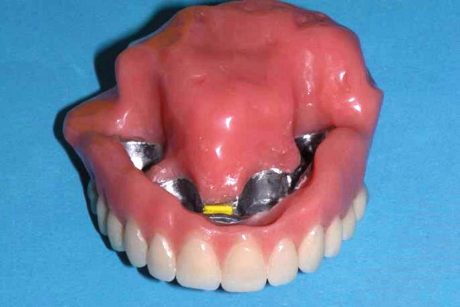
Otteniamo quindi il risultato di facilitare la guarigione dei tessuti molli senza compressioni da parte di protesi rimovibili (Figure 15, 16).
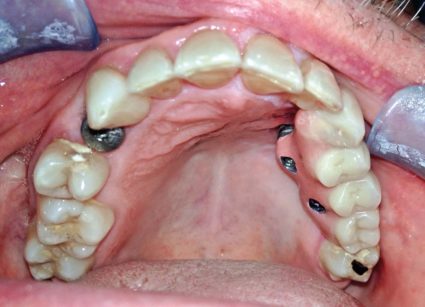
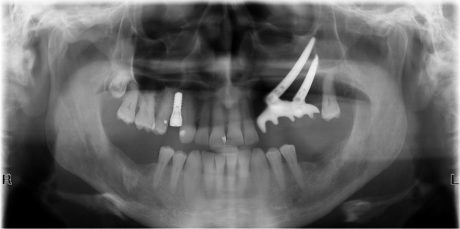
Per ciò che riguarda la cura dei pazienti sindromici e malformati, la nostra esperienza verte soprattutto sul trattamento della displasia ectodermica.
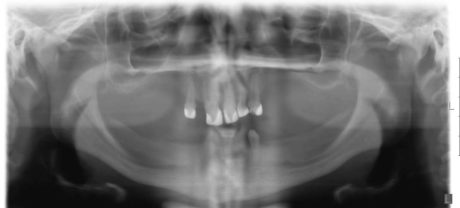
In tali situazioni di grave edentulismo congenito, viste le estreme difficoltà ricostruttive e l’alta percentuale di fallimento degli innesti ossei, sia immediato che tardivo, l’implantologia zigomatica viene proposta anche in pazienti molto giovani, associando interventi ricostruttivi che ne migliorino la gestione protesica (es. innesto onlay bilaterale del palato)34,35,36,37 (Figure 17, 18, 19).
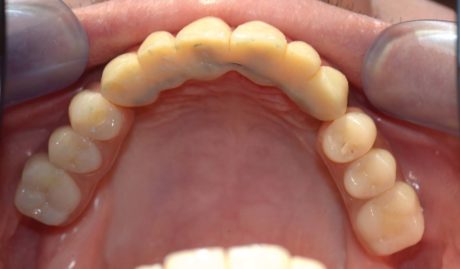
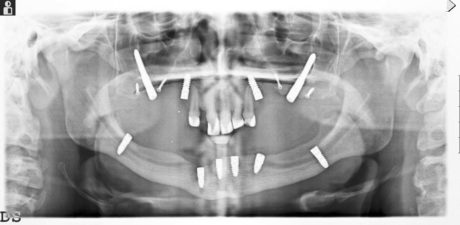
tradizionali con by-pass del nervo alveolare bilateralmente sono evidenti le viti di osteosintesi utilizzate per la fissazione di innesti ossei di apposizione utilizzati per migliorare l’emergenza e la conseguente gestione protesica degli impianti zigomatici
Nei pazienti che non accettano la protesi ortopedica e desiderano un rimodellamento morfologico-estetico del volto oppure presentano una grave asimmetria scheletrica del mascellare con antagonismo efficace, nella nostra casistica, gli impianti zigomatici non sono contemplati come il trattamento esclusivo.
Per conseguire il carico immediato sono collegati ad altri impianti tradizionali nella premaxilla in associazione a una osteotomia mascellare (Figure 20-25).
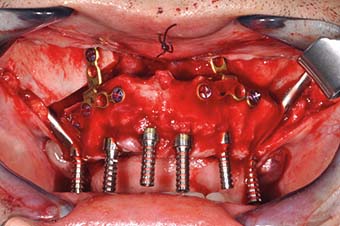
Risultano così di supporto a interventi osteotomici e ricostruttivi non finalizzati al sostegno implantare ma rivolti al ripristino anatomico-estetico del terzo medio facciale, fornendo un appoggio occlusale posteriore immediatamente valido. In tal modo abbreviamo il trattamento di almeno 1 anno rispetto alle ricostruzioni ossee tradizionali. Condizione determinante per l’intervento è una premaxilla in grado di stabilizzare gli impianti anteriori e le osteosintesi (Figura 23) 38,39.
Il dato certo in protesi con pazienti in classe V/VI di Cawood e Howell è che, avendo un mascellare atrofico arretrato, si ha necessariamente una discrepanza tra l’osso e la posizione corretta dei denti (Figura 26).
È quindi compito del clinico valutare l’entità di questa differenza in relazione all’arcata antagonista per scegliere tra le molte possibilità riabilitative la più idonea funzionalmente a lungo termine per la salute degli impianti.
Possiamo suddividere i pazienti in due classi differenti in base al rapporto occlusale:
1) atrofia grado V/VI con antagonista fisso;
2) atrofia grado V/VI con antagonista mobile o semi mobile.
Nel primo caso l’eventuale angolo alveolo dentale protesico superiore ai 45 gradi, che già di per sé produce una difficile gestione della protesi 40, in presenza di un antagonista rigido fisso comporta anche un problema di carico sbilanciato. L’importante estensione anteriore della struttura sotto carico effettivo può condurre alla flessione/frattura delle componenti protesiche ed al successivo fallimento implantare.
Nel secondo caso, in presenza di antagonista mobile o semi mobile, la protesi a sbalzo è tollerata per il ridotto contrasto masticatorio. La spina nasale, anche nelle gravi atrofie, spesso è in grado di alloggiare una fixture di 10 mm o più (come in Figura 36 a pagina 53). Un impianto mediano inserito in tale sede, che utilizziamo abitualmente anche in caso di 4 zigomatici, determina una migliore distribuzione delle forze diminuendo il cantilever protesico. Nel caso in cui tale accorgimento non sia praticabile è consigliabile che la riabilitazione sia accompagnata da un tutore di protezione morbido a rialzo occlusale anteriore notturno.
In presenza di estremo appiattimento-arretramento del mascellare, in alternativa al lembo libero di fibula, è ben accettata anche la soluzione mista su impianti zigomatici con protesi mobile su barra senza palato. Anche se non si raggiunge l’obiettivo di una riabilitazione fissa, la qualità della vita dei pazienti migliora drasticamente rispetto a un apparecchio mobile ingestibile.
Il limite temporale dei 60/65 anni è per noi attualmente il crinale divisorio tra le tecniche chirurgiche ricostruttive e l’implantologia zigomatica in prima istanza, se si eccettuano richieste specifiche dei pazienti per un trattamento con carico immediato altrimenti non possibili. Anche ripetuti insuccessi ricostruttivi costituiscono una deroga a tale presupposto 23. Ancora non definita è l’indicazione alle riabilitazioni parziali monolaterali in caso di presenza di emidentatura valida, o bilaterali, se si eccettuano l’uso oncologico o situazioni particolari (Figura 19). È una soluzione da riservare a casi selezionati che deve essere vagliata nel lungo termine. Il consiglio che si evince dalla letteratura è di utilizzare comunque altri impianti tradizionali in associazione allo zigomatico 41.
Le ricostruzioni ossee rimangono gli interventi da privilegiare nelle atrofie settoriali.
Le controindicazioni generali all’uso degli impianti zigomatici sono le stesse che sconsigliano qualsiasi tipo di implantologia tradizionale: malattie sistemiche e neoplastiche non compensate, abuso di fumo, alcol o droghe, malattie psichiatriche gravi, cattive abitudini igieniche, bruxismo 13. La sinusite acuta, come ogni infezione acuta batterica del cavo orale, deve essere risolta preventivamente prima di ogni trattamento implantoprotesico, ma ancor di più se effettuiamo impianti zigomatici. Altro discorso deve essere fatto per la sinusopatia cronica asintomatica che, come per gli innesti intrasinusali, può essere curata con una chirurgia funzionale dei seni paranasali prima o anche in contemporanea all’implantologia zigomatica 12,42,43,44.
Riguardo i bifosfonati non esistono certezze, anche se l’uso di questi prodotti consiglia molta cautela in ogni approccio chirurgico che coinvolga il cavo orale.
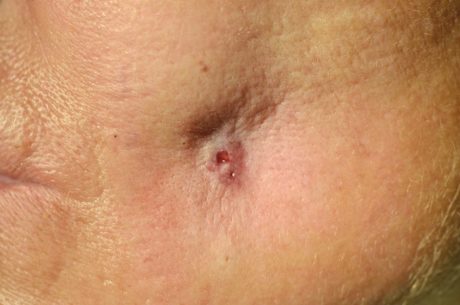
Tra le controindicazioni che non riguardano in alcun modo l’implantologia tradizionale, da tenere presente nel caso di impianti zigomatici, annotiamo i pregressi trattamenti estetici a carico delle regioni malari. La scheletrizzazione ossea indispensabile alla corretta visione del campo operatorio rende necessaria per la guarigione la presenza di tessuti sani e non ischemizzati dalla presenza di biomateriali o filler riempitivi. Una grave complicanza ci è occorsa per non averlo considerato. Nella nostra casistica annotiamo un caso di flemmone della guancia dopo carico protesico compressivo esitato in una fistola cutanea zigomatica che ha reso necessari numerosi interventi riparativi, pur senza determinare il fallimento implantare (Figura 27).
sinusale
Anatomia chirurgica
Nonostante i progressi dei protocolli operativi e il sussidio dei moderni ausili tecnologici (TC, CBCT, software affidabili dedicati all’implantologia e alla chirurgia, endoscopia, navigazione intraoperatoria) l’implantologia zigomatica, più ancora dell’implantologia tradizionale, non può prescindere da una appropriata e approfondita conoscenza anatomica del distretto di azione chirurgica, che risulta ben più esteso dell’usuale territorio di lavoro del chirurgo implantologo.
Il corpo del malare, cui dobbiamo accedere e che utilizziamo per la stabilizzazione degli impianti, è un compatto e robusto complesso osseo che fa da raccordo tra diversi elementi della faccia e della base cranica. Funge da pietra angolare a protezione di quattro strutture facciali cave (seno mascellare, orbita, fossa pterigo-palatina, fossa infratemporale) ed è fissato attraverso ai suoi margini e spigoli al mascellare, al frontale, alle grandi ali dello sfenoide e al temporale.
Nelle donne presenta uno spessore in senso medio-laterale di 7,6 +/- 1,45 mm, negli uomini di 8 +/- 2,26 mm 45,46. Le sue dimensioni permettono il posizionamento quasi sempre agevole di 2 impianti mantenendo almeno 1 mm di osso attorno alla parte apicale della vite 45-46. Difficoltà possono sorgere in zigomi ipoplasici o sede di pregresse fratture non trattate, in cui il corpo si presenta affossato. Seppure utilizzando viti di diametro apicale ridotto (3.2 mm) in questi casi limite sono da prevedersi trattamenti alternativi (impianti pterigoidei oppure trans-sinusali distali).
Pur essendo composto al centro da spongiosa, quindi di non eccelsa densità, la presenza nell’osso zigomatico di corticali di ottimo spessore, soprattutto la distale nell’angolo tra il processo frontale e quello temporale, lo rendono una sede implantologica ideale 45,46,47. L’osso partecipa alla delimitazione antero-laterale della cavità orbitaria, che possiamo penetrare accidentalmente durante l’intervento implantologico causando anche importanti lesioni al bulbo e alla muscolatura estrinseca oculare 12. Più che i margini inferiori, articolati anteriormente con l’osso mascellare e posteriormente con l’osso temporale, all’implantologo riguardano i due superiori come importanti punti di repere chirurgico. L’antero-superiore o orbitario, concavo, delimita lateralmente e inferiormente la cavità dell’orbita. Nota importante è che il pavimento orbitario si approfonda e si espande inferiormente procedendo verso il fondo nella cavità orbitaria, per poi dirigersi verso l’alto all’apice dell’orbita. Di ciò dobbiamo tenere conto nella preparazione del tunnel implantare che non potrà essere rapportato solamente al bordo anteriore, ma dovrà evitare il pavimento sito più in basso.
Il margine postero-superiore o temporale delimita la fossa temporale ed è la sede di inserzione dell’aponeurosi temporale. Raggiungere con la preparazione chirurgica tale sede circoscrive con certezza il nostro campo operativo e ci aiuta nel dirigere gli impianti all’interno dell’osso malare evitando la fossa temporale.
All’interno del corpo dello zigomo decorre il canale malare che ospita il nervo zigomatico, ramo del nervo orbitale del mascellare, seconda branca del trigemino (V paio nc).
Il canale malare si biforca definendo una y rovesciata. Le due braccia della y sono rappresentate dal canale zigomatico temporale, contenente il relativo nervo, che sbocca sulla faccia temporale dell’osso, e dal canale zigomatico orbitario, che termina nel forame zigomatico facciale (posto sulla faccia anteriore dell’osso) attraverso il quale fuoriesce il nervo omonimo. In alcuni casi (Figura 28) la sede di emergenza molto bassa interferisce con la preparazione del sito chirurgico. Il danno iatrogeno inflitto a tale nervo in fase di scollamento del periostio o da strumenti rotanti è ben descritto in letteratura e può causare anestesia permanente della cute in regione zigomatica.
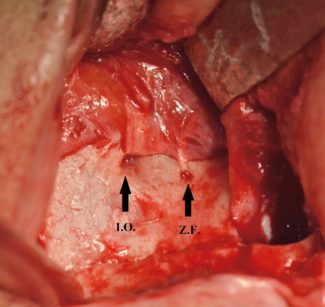

L’osso mascellare, punto di emergenza orale dell’impianto, è costituito da un corpo centrale che accoglie al suo interno il seno mascellare e ha 4 processi (frontale, zigomatico, palatale e alveolare). Il corpo ha forma grossolanamente piramidale con base mediale ed apice che si continua nel processo zigomatico. La parete anterolaterale del mascellare contiene nella sua porzione superiore il foro infraorbitale, sbocco dell’omonimo nervo, seconda diramazione della seconda branca trigeminale, che porta la sensibilità a naso, labbro superiore e palpebra inferiore. È un nervo di dimensioni notevoli (alcuni mm) e può essere traumatizzato facilmente anche dalle manovre effettuate per la retrazione del lembo. Se non c’è lesione diretta, la parestesia post-operatoria prodotta è temporanea ed esita in una completa restitutio ad integrum in qualche settimana.
La perdita totale dei denti a carico del mascellare determina una profonda trasformazione del processo alveolare fino alla sua totale scomparsa con esiti atrofici e dismorfici estesi anche al volto.
Esistono classificazioni dettagliate dei mascellari atrofici in base al riassorbimento osseo 48. Tali variabili anatomiche abbinate alle concavità più o meno marcate sulla parete mascellare antero-laterale modificano sensibilmente non soltanto la forma del mascellare stesso, ma anche quella dell’intero terzo medio facciale, obbligando il chirurgo implantologo ad adattarvi le tecniche chirurgiche, così come descritto da Aparicio (ZAGA – zigomatic anatomy guided approach) nel 2011 41.
Chi affronta l’implantologia zigomatica, più ancora del comune implantologo, deve essere in grado di valutare con precisione anche l’anatomia naso-sinusale perché la funzione respiratoria deve essere totalmente preservata durante un intervento che coinvolge intimamente il seno mascellare. La presenza di situazioni non fisiologiche a carico delle fosse nasali può complicare di riflesso anche l’esito di un intervento correttamente eseguito.
Tecnica chirurgica
La tecnica chirurgica con cui approcciamo oggi l’implantologia zigomatica è un’evoluzione di quella iniziale utilizzata da Branemark e coll.17. Possiamo con buona ragione parlare di uno sviluppo basato su constatazioni cliniche e sostenuto dall’evoluzione tecnologica dei materiali e dei prodotti utilizzati. Aparicio, cui dobbiamo la più seguita classificazione dei mascellari atrofici suscettibili di implantologia zigomatica, ha ben descritto l’impossibilità di affrontare tutti i casi utilizzando la tecnica trans-sinusale 13,41.
In alcuni casi di estrema ristrettezza del palato la protesi risulterebbe praticamente irrealizzabile ed estremamente ingombrante. Stessa cosa si può dire in caso di parete mascellare molto concava. Al decorso transinusale è preferibile in questa situazione un percorso a ponte trans-alveolare che sfiora la parete del seno aggredendola in minima parte, per impegnarsi distalmente nell’osso zigomatico, escludendo con ciò totalmente il seno dalla preparazione chirurgica 13. Anche Stella 49 aveva abbandonato l’idea di un decorso totalmente intra sinusale dell’impianto con tutte le conseguenze flogistiche che ne conseguivano, proponendo con varie procedure il rispetto della membrana di Schneider.
Successivo passaggio è stata la tecnica slot, ancora più conservativa, che prelude alla standardizzazione della chirurgia attuale, totalmente e sempre extra-para sinusale, eseguita senza tenere conto dell’osso alveolo–vestibolare, che viene interrotto dalla preparazione del neo alveolo implantare. Casistiche sempre più numerose hanno dimostrato infatti che la sopravvivenza a lungo termine degli impianti non è assolutamente influenzata dalla presenza o meno del residuo osseo vestibolare all’emergenza dell’impianto. Molto di frequente peraltro si tratta di una struttura ossea così sottile da creare nella sua preparazione conservativa difficoltà chirurgiche elevate a fronte di vantaggi non dimostrati. Alla ipotetica esigenza parodontale di conservare il frammento alveolare esterno nella preparazione del sito chirurgico implantare, risponde la produzione di impianti lisci al colletto. È così in gran parte superato il problema delle fastidiose mucositi che gli impianti possono sviluppare soprattutto nei settori posteriori.
Queste premesse riconducono in buona sostanza a una sola tecnica chirurgica che posizioni gli impianti il più possibile al centro della cresta alveolare coinvolgendo marginalmente il seno mascellare nel completo rispetto della sua funzione.
Lo spessore dell’osso residuo determinerà la profondità dell’interessamento del seno, che in pochi casi rimane addirittura estraneo all’osteotomia (Figura 34). L’incisione mucosa che si esegue è in cresta alveolare da 16 a 26, ponendo attenzione a non ledere le emergenze dell’arteria palatina discendente che nei siti atrofici si presenta per evoluzione anatomica affiorante nel campo chirurgico. Vengono eseguiti due scarichi postero laterali valutando l’emergenza del dotto di Stenone bilateralmente per non produrne lesioni accidentali. È possibile utilizzare anche due incisioni separate emimascellari, consigliabili quando si esegue l’intervento senza narcosi profonda.
Nella nostra esperienza di oltre 100 casi solo in poche occasioni abbiamo risparmiato la mucosa orale del settore incisivo. (Figura 35). Preferiamo un’incisione completa che ci permetta di valutare visivamente anche la regione della spina nasale, che sfruttiamo se possibile come sede di un impianto tradizionale che funge da rompiforze protesico nei casi in cui sia indicata tale soluzione (Figura 36). Anche la scheletrizzazione ossea può essere compiuta in contemporanea bilateralmente oppure in due fasi separate.
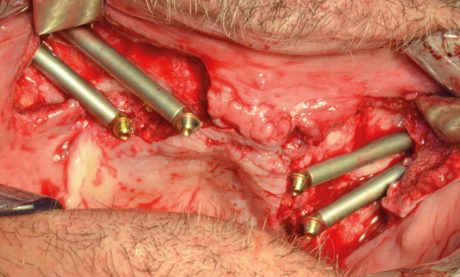
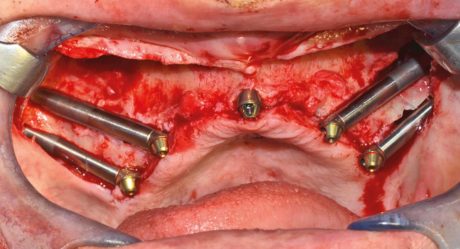
Lo scollamento osseo sottoperiostale è diverso a seconda che si affronti un intervento che prevede solamente l’inserimento dei due zigomatici posteriori, oppure se ci troviamo di fronte la necessità di eseguire la preparazione di 4 siti implantari. Nel primo caso evidenziamo la parete anterolaterale del mascellare fino all’origine dell’arco zigomatico, dove incontriamo le inserzioni del tendine del muscolo massetere, ed evitiamo lo scollamento dei tessuti paranasali medialmente al forame infraorbitario. Ciò rappresenta il limite posteriore della nostra preparazione e viene superato solo in caso di necessità particolari per raggiungere l’incisura zigomatica ed esporre totalmente la faccia esterna del malare, punto di emergenza delle preparazioni implantari. Normalmente, infatti, la percezione della fuoriuscita della fresa dall’osso viene acquisita dalla punta delle dita attraverso allo spessore della cute soprastante l’osso malare. In caso di doppio zigomatico la scheletrizzazione è più ampia, raggiunge il bordo orbitale inferiore isolando sia medialmente che distalmente il forame infraorbitario e il rispettivo nervo, la cui emergenza andrà tenuta sotto controllo durante tutta la fase chirurgica.
L’impianto anteriore dovrà situarsi a distanza di sicurezza (3/4 mm) dal nervo stesso. Per una maggiore precisione il sito implantare può essere definito da una mascherina chirurgica (Figura 30). La fuoriuscita orale dell’impianto anteriore si collocherà a livello del canino bilateralmente, sul punto più basso della cresta alveolare, circa 5 mm lateralmente ad una linea tangente il margine laterale dell’incisura nasale 45.
I mascellari particolarmente ridotti trasversalmente nel settore frontale possono presentare zigomi di piccole dimensioni. In questo caso per alloggiarvi comunque due impianti è possibile che si renda necessaria una maggiore inclinazione della vite anteriore, che si troverà ad emergere in zona 2. L’impianto posteriore deve occupare la zona 5-6. Se ipotizziamo una linea immaginaria passante per i due forami infraorbitari, nel posizionamento ideale l’impianto distale in zona 6 avrà un angolo che varia da 39 a 62 gradi mentre l’impianto anteriore tra 25 e 47 46 (Figura 37).
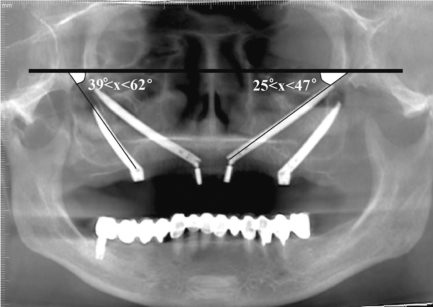
Impianti divergenti verso il cavo orale risulteranno biomeccanicamente più funzionali rispetto a due fixtures parallele.
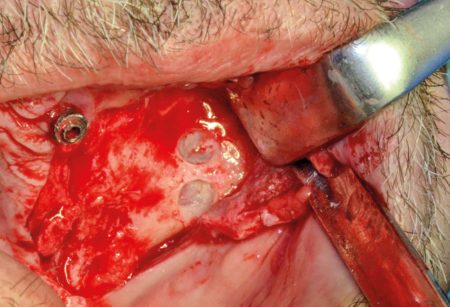
Negli zigomi di dimensioni ridotte questa soluzione non è sempre ottenibile. Una volta preparato il campo osseo, la tecnica prevede una o due corticotomie di minima della parete antero-laterale del seno mascellare, eseguite con fresa diamantata a palla del diametro di circa 4 mm (punti di marcatura) rispettando la membrana sottostante. La più posteriore si colloca al di sotto del processo zigomatico sulla cresta ossea di passaggio verso la faccia posteriore tuberositaria. La seconda viene effettuata più anteriormente, sfruttando al massimo le dimensioni dello zigomo in zona di rispetto del nervo infraorbitario (Figura 38). La consistenza dell’osso in questo primo doppio passaggio è molto diversa in quanto la prima foratura incontra la consistente corticale di uno dei pilastri di resistenza mascellare mentre il secondo foro attraversa la sottilissima parete anteriore. I fori saranno raccordati con le sedi delle emergenze intraorali degli impianti precedentemente individuate. Per il completamento della scanalatura di raccordo con i fori eseguiti vengono utilizzate frese diamantate cilindriche con grana differenziata (grossa, media, fine) a punta atraumatica non lavorante, dello stesso diametro degli impianti (4.2 mm) (Figura 39).
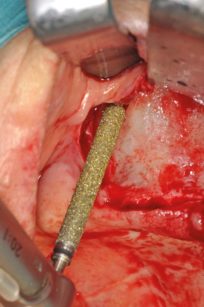
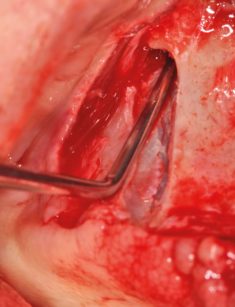
La punta conica della fresa si inserisce nel foro di marcatura e, fungendo da fulcro, fornisce un valido punto di appoggio per la preparazione ossea successiva in sede premolare distale e canina, passando dalla grana più grossa a quella più fine. Sarà così completata la preparazione ossea sempre tenendo la punta come riferimento direzionale. La fresa verrà approfondita con movimento tangenziale di va e vieni nelle sedi di emergenza degli impianti fino a prevederne l’affondamento per circa due terzi del loro diametro. Tale manovra eseguita correttamente produrrà il rispetto e il delicato scollamento mediale della membrana sinusale Solo in pochissimi casi dotati di parete mascellare ossea primitivamente ipertrofica o esito di pregressi fallimenti ricostruttivi la scanalatura rimarrà totalmente extrasinusale (Figura 34). Per non lacerare la mucosa con i passaggi successivi a questo punto è consigliabile praticare preventivamente un delicato spostamento verso l’interno della membrana di Schneider con uno scollatore da seno mascellare, dal foro di marcatura e lungo la scanalatura di orientamento (Figura 40).
Piccole lesioni accidentali della mucosa al recesso zigomatico sono facilmente rimediabili e non significative in termini di sequele sinusitiche, contrariamente a quelle prodotte nel recesso alveolare in vicinanza all’emergenza intraorale degli impianti, dove la membrana deve essere ricondizionata anche aiutandosi con patches riassorbibili. La profondità del solco in direzione alveolo palatina renderà l’impianto più o meno inclinato. In caso di mascellari con palato particolarmente stretto e cavità sinusali poco presenti la preparazione delle sedi implantari risulterà più superficiale per motivazioni protesiche, anche in questo caso eludendo completamente il seno mascellare per evitare l’eccessiva inclinazione dell’impianto stesso. La foratura dello zigomo dove alloggerà l’apice implantare viene effettuata con una fresa costituita da una parte lavorante finale conica di lunghezza 16 mm e apice di 2 mm.
Il corpo liscio della fresa ha lo stesso diametro della scanalatura già realizzata ed alloggia con precisione nella sede predisposta ad accogliere l’impianto (Figura 41).
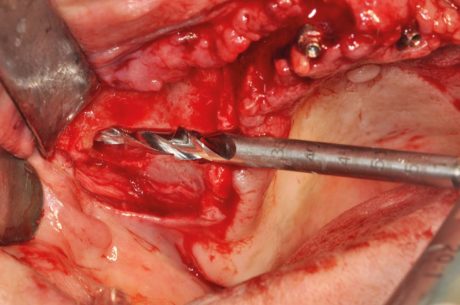
Ciò impedisce le fastidiose e pericolose imprecisioni nella stabilità della fresa dovute alla sua notevole lunghezza e la preparazione chirurgica ne risulta facilitata. Prima di completare il tragitto implantare in questa fase avremo modo di verificare la direzione degli impianti in modo da evitare il pavimento orbitario e l’emergenza del nervo infraorbitario. La prima foratura deve attraversare completamente lo zigomo per sfruttare totalmente lo spessore dell’osso e fuoriuscire dalla corticale esterna distalmente. La verifica di questo passaggio può essere visiva se si è completamente scheletrizzato il corpo del malare, (manovra più facile in narcosi), oppure tattile a cielo coperto, percependo la punta della fresa sotto il dito posto sulla guancia infero lateralmente all’orbita. Generalmente eseguiamo per prima la preparazione della sede anteriore, più complicata e pericolosa, e successivamente completiamo la sede distale inclinando l’impianto in relazione all’osso disponibile residuo.
Il secondo alloggiamento deve essere il più possibile posteriore e verticale, in modo che gli apici siano convergenti ma non interferiscano tra loro.
Altri Autori preferiscono iniziare dall’impianto posteriore. Negli zigomi più favorevoli è possibile disassare la posizione apicale degli impianti anche in senso antero-posteriore, anche se ciò ad una radiografia convenzionale potrà far apparire gli apici a contatto o addirittura sovrapposti (Figura 42).
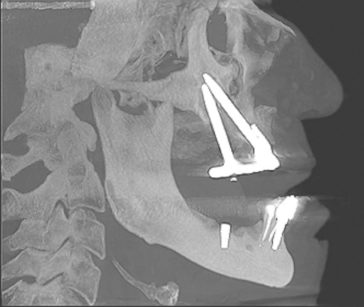
La punta della fresa è costruita in modo da non provocare lesioni ai tessuti molli che ricoprono lo zigomo. La sede implantare viene perfezionata con passaggi successivi ed in relazione alla consistenza dell’osso.
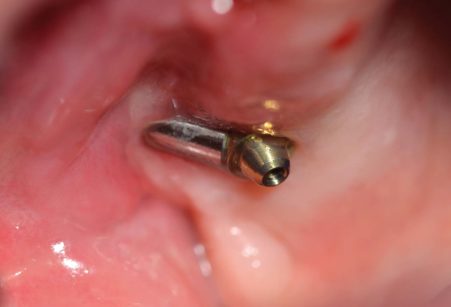
La profondità è verificata con il profondimetro dedicato che si aggancia alla corticale esterna dell’osso malare. Il diametro del foro di uscita prodotto dalla prima fresa è di circa 2 mm, di molto inferiore alle dimensioni circonferenziali dell’apice implantare (3,2mm), che in tal modo non corre il rischio di emergere dall’osso malare durante l’avvitamento alla ricerca della stabilità primaria. Tale situazione, se si verifica, produce al paziente, dopo la guarigione, una sgradevole sensazione di corpo estraneo dolente sul profilo zigomatico esterno. La preparazione finale dell’osteotomia deve fermarsi a 2 mm dalla corticale distale rilevata. In caso di osso D1 viene utilizzata anche la fresa finale ma normalmente è consigliabile sottopreparare il sito, proprio in relazione alla scarsa consistenza della spongiosa malare. La fixture viene avvitata con un cacciavite extraorale, se le condizioni anatomiche lo permettono, oppure con le usuali manovre di inserimento che utilizziamo in tutti i tipi di implantologia endossea. Il torque di inserzione, avendo a disposizione un impianto conico, è molto elevato e può raggiungere senza difficoltà alti valori producendo la stabilità richiesta per il carico immediato senza provocare, come appena descritto, la fuoriuscita dell’apice dell’impianto dalla corticale distale. Il collo dell’impianto deve coincidere il più possibile con la linea della cresta o sporgere leggermente da essa. A questo punto viene verificata la posizione del moncone angolato in modo che l’emergenza sia compatibile con il miglior utilizzo protesico e il moncone stesso viene immediatamente avvitato e utilizzato (Figura 23).
La copertura della regione cruentata con la bolla di Bichat o membrane biologiche viene riservata in prima istanza a casi che presentino particolari condizioni di concavità vestibolare mascellare e quindi non è usualmente praticata. La sutura riassorbibile completa la fase chirurgica.
Materiali e metodi
Nel trattamento del mascellare edentulo atrofico e dismorfico è necessario definire l’obiettivo estetico e funzionale che si intende realizzare prima di effettuare qualsiasi intervento implantologico.
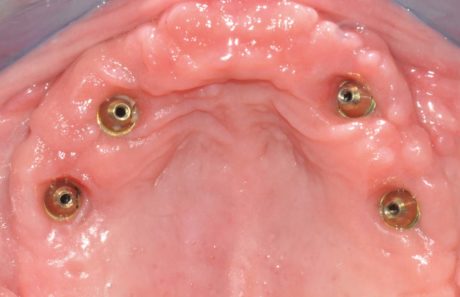
Il progetto protesico, basato sull’estetica di una protesi totale superiore, deve consentirci di ottenere il miglior risultato possibile concordando le finalità con il paziente. La protesi totale consente di indicare con certezza l’esito finale che si vuole ottenere con la terapia e di accertare l’eventuale presenza di fattori limitanti (Figura 29). Pur avendo trattato oltre 100 pazienti (per un totale di n. 304 impianti zigomatici di varie tipologie) la casistica da cui desumiamo i dati presentati in questa trattazione riguarda 50 casi di atrofia mascellare in edentuli totali sottoposti a terapia con la tecnica descritta (impianti Noris Medical®, Nesher, Israele) con follow up massimo di 36 mesi e minimo di 6.
In questo contesto non registriamo fallimenti implantari per ciò che riguarda gli zigomatici (n. 150). Si è verificata la perdita di 1 su 99 impianti tradizionali inseriti contestualmente (1%). Il caso si riferisce a un impianto post-estrattivo a carico immediato in paziente con granulocitopenia in trattamento con granulochine
Gli ulteriori 38 considerati nella casistica erano già osteointegrati e funzionanti al momento della riabilitazione zigomatica.
I pazienti erano edentuli totali di lunga data o portatori di elementi dentali o impianti premascellari non recuperabili.
Otto casi si presentavano con impianti validi nel settore frontale, tutti con siti posteriori atrofici e/o seni iperespansi.
Le indicazioni all’intervento sono riassunte nella Tabella 1. Tre pazienti hanno preferito dilazionare il carico a osteointegrazione avvenuta. Tutti gli altri interventi 47 si sono conclusi con il carico immediato (entro le 72 ore).

Il percorso seguito per giungere alla chirurgia è descritto nella Tabella 2. Quarantadue pazienti su cinquanta si presentavano in terza classe scheletrica esito delle atrofie o peggioramento di dismorfosi già esistenti. Ciò ha reso necessaria la previsione riabilitativa basata su protesi ortopediche a compenso delle discrepanze osteo-mucose.
Nella Tabella 3 vengono riassunti i dati sulle terapie effettuate. Sono state eseguite 27 narcosi, 17 locali assistite, 6 anestesie loco-regionali (solo per zigomatici posteriori). Le infiltrazioni anestetiche sono state effettuate esclusivamente per via intraorale. In 9 casi sono stati associati altri interventi (2 prelievi iliaci, 3 osteotomie mascellari, 4 FESS). In 8 casi le riabilitazioni zigomatiche sono intervenute a completamento di terapia implantare valida nei settori anteriori o per limiti anatomici primari nel mascellare posteriore o a recupero di terapie ricostruttive non efficaci già effettuate. I pazienti sono stati esaminati mediante RX + TC oppure CBCT. Non sono stati prodotti di routine modelli del mascellare in solido anche se la loro presenza ed il loro utilizzo diagnostico è utile soprattutto a chi non ha particolare esperienza nella tecnica. Per un’idonea chirurgia guidata sono indispensabili dime ad appoggio osseo, che non utilizziamo abitualmente (Figura 30).


Per i controlli post-operatori ci siamo avvalsi di radiografie tradizionali o di CBCT. Nella serie iniziale di 45 pazienti che non riguardano la presente trattazione si sono manifestate 3 sinusiti refrattarie al trattamento medico (6.5%) che sono state sottoposte a un intervento endoscopico funzionale con risoluzione della sintomatologia.
Nella Tabella 4 sono invece descritte le complicanze dei 50 pazienti operati con tecnica descritta. Non si sono resi necessari interventi parodontali successivi al trattamento primario (Figura 31) anche in presenza di cospicue retrazioni gengivali, frequenti soprattutto nell’impianto posteriore (Figura 32). L’emergenza liscia dell’impianto rende la condizione asintomatica e ben tollerata. Nessuna delle situazioni elencate ha compromesso la cura complessiva né la soddisfazione dei pazienti. Il numero totale delle complicanze è basso, ma la loro gravità e le difficoltà che arrecano nella gestione del caso sono importanti. Alcuni frangenti sono dipesi dal mancato coordinamento dovuto all’inesperienza degli operatori (chirurgo-protesista-tecnico).
Per evitare tali eventi che possono aumentare morbidità e produrre conflitti di responsabilità è consigliabile che lo svolgersi del progetto complessivo sia vagliato e seguito strettamente dal chirurgo anche nell’evoluzione delle fasi protesiche, almeno durante l’apprendimento della sistematica. Trentanove casi sono stati risolti con protesi ortopediche (Figura 33).
La protesi fissa in metallo resina/ceramica 11 è stata riservata al gruppo dei pazienti ortognatici (gli otto con impianti validi nel gruppo frontale più i tre sottoposti a osteotomia mascellare di avanzamento + impianti zigomatici).
Discussione
Gli interventi di incremento osseo che precedono la riabilitazione implanto-protesica dei pazienti con gravi atrofie, se da un lato garantiscono risultati iniziali morfologicamente entusiasmanti, spesso non hanno dimostrato a lungo termine altrettanta stabilità 3,13,57. La morbidità complessiva del trattamento, specie in concomitanza di importanti prelievi ossei extraorali, è elevata e il risultato protesico non si discosta da quello ottenibile con gli impianti zigomatici (protesi ortopediche o miste) (Figure 43, 44, 45).
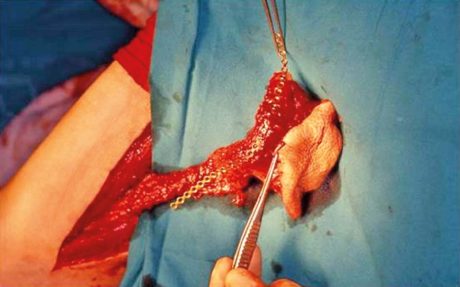
Anche utilizzando biomateriali alternativi come l’osso di banca, biologicamente meno costoso ma con indicazioni ridotte, l’impatto complessivo di tali interventi resta alto, specie se consideriamo l’età avanzata dei pazienti che affrontano queste terapie. Nel caso di innesti onlay la gestione del lungo periodo di guarigione senza carico genera grave sconforto nei pazienti, impossibilitati all’uso di alcuna protesi, anche mobile, se non a rischio elevato di fallimento dell’innesto. Inoltre, date le sopravvenute difficili condizioni economico-sociali, è sempre più frequente nella pratica clinica, la richiesta di terapie che a fronte di un buon risultato finale, riducano i costi, i tempi di guarigione e l’inabilità lavorativa temporanea, anche rilevante nel caso di importanti interventi ricostruttivi. È quindi comprensibile il motivo per cui nell’ultimo decennio, visti gli ottimi risultati, stiano prevalendo interventi meno invasivi, tra cui l’implantologia zigomatica.
Le pubblicazioni in merito da occasionali sono oggi numerosissime e circostanziate 12..
L’intervento, nato per la riabilitazione protesica di pazienti con gravissimi ed estesi difetti dei mascellari causati da resezioni post-oncologiche, traumi o malformazioni congenite, si è infatti dimostrato una procedura affidabile, di successo a lungo termine e prevedibile anche nella cura dei mascellari atrofici 13. La tecnica prevede lo sfruttamento del corpo del malare e della porzione esterna dell’osso mascellare come sede di ancoraggio degli impianti, senza praticare alcun innesto rigenerativo trascurando l’anatomia dell’alveolo residuo o rigenerato, tanto importante ed imprevedibile nelle ricostruzioni preprotesiche. I vantaggi di tale intervento sono evidenti nella diminuzione della morbilità e morbidità complessive, se confrontati ai risultati prodotti. Con gli impianti zigomatici è possibile, infatti, realizzare in un unico atto chirurgico nella quasi totalità dei casi una riabilitazione a carico immediato, utilizzando solo questi (Toronto bridge su 4 zigomatici) o in associazione a impianti tradizionali (2-4 o più) 6.
In situazioni limite essi hanno fornito addirittura un ottimo supporto a importanti ricostruzioni dei tessuti molli, permettendone la guarigione senza carico.
Le migliorie applicate alla tecnica classica hanno, di fatto, quasi azzerato le sequele rinosinusitiche e postchirurgiche, che generavano dubbi riguardo l’uso estensivo della metodica. Ciò in particolare utilizzando l’accorgimento di evitare il percorso intrasinusale del corpo dell’impianto 12,13,17 e correggendo la sua emergenza troppo palatale che rendeva difficile la gestione protesica.
La tecnica messa a punto, esplicitamente mini-invasiva, evita estese demolizioni della parete ossea sinusale o la preparazione di un’ampia finestra ossea con l’elevazione della membrana sinusale e aumenta l’ancoraggio osseo, accrescendo l’interfaccia osso-impianto. L’approccio extra o parasinusale degli impianti permette quindi di superare in gran parte le difficoltà e i problemi riabilitativi e protesici, diminuendo l’inclinazione delle fixtures e consentendo una migliore emergenza del moncone, il più possibile allineato alla cresta alveolare. In tal modo la successiva riabilitazione occlusale risulta migliore sia nella distribuzione dei carichi masticatori che nel mantenimento dell’igiene orale.
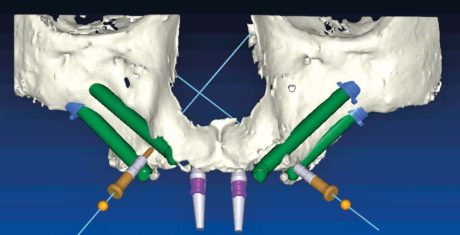
La progettazione dell’intervento chirurgico si avvale di una TC del massiccio facciale e delle orbite o di una CBCT da cui è possibile desumere l’anatomia ossea e l’assenza di patologie naso-sinusali invalidanti, eventualmente da trattare preventivamente o in contemporanea all’implantologia.
La costruzione di un modello stereolitografico che comprende il mascellare e la metà inferiore delle orbite può accrescere ulteriormente la conoscenza della regione da trattare (Figura 46).
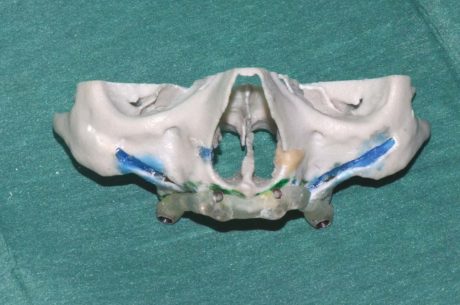
Il progetto generalmente passa attraverso una simulazione digitale che utilizza programmi di navigazione computerizzata che aggiungono ulteriori informazioni utili per l’operatore (lunghezza implantare, anomalie crestali, sedi di emergenza).
Lo studio preoperatorio può portare allo sviluppo di dime chirurgiche ossee che trasferiscono fedelmente gli obiettivi programmati alla pratica clinica. In tal caso le rilevazioni sulle misure degli impianti non sono esclusivamente virtuali, bensì ricavate con diretta determinazione delle dimensioni delle viti da utilizzare in relazione alla sede implantare. Ciò, seppure a fronte di costi operativi ancora elevati, permette una precisione maggiore rispetto alla gestione del caso tradizionale.
Allo stato attuale la tecnologia e lo strumentario sono forniti unicamente dalla casa produttrice (Figura 30).
La chirurgia guidata con dime ad appoggio mucoso per una tecnica flapless non è a nostro parere compatibile con la precisione necessaria per garantire la sicurezza delle strutture anatomiche che possono venire danneggiate da errori di posizionamento dell’impianto. A tutt’oggi è un’ipotesi che si scontra con la gravità delle complicanze cui può condurre il facile inesatto posizionamento della dima 12.
La corretta emergenza dei monconi implantari e la conseguente produzione di una protesi fissa avvitata confortevole, funzionale e sufficientemente estetica sono il risultato di una efficace tecnica chirurgica e di un altrettanto approfondito studio preoperatorio. Mai come in questa chirurgia è fondamentale la coordinazione progettuale tra chirurgo, protesista e tecnico per il conseguimento del positivo risultato finale (Figura 47).

La connessione implantare a esagono interno, sulla quale è possibile posizionare gli stessi monconi angolati per protesi avvitata che si utilizzano su impianti endossei tradizionali, permette una agevole conduzione protesica 8. Il migliore rendimento biomeccanico si ottiene unendo impianti tradizionali nel settore anteriore ad almeno 2 zigomatici posteriormente 50. È intuitivo come ciò stia a significare la presenza di un valido settore osseo premaxillare utilizzabile per l’implantologia, e quindi maggior stabilità.
In caso di atrofia totale l’uso di 4 zigomatici comporta la necessità di una valutazione occlusale estremamente attenta per evitare il sovraccarico anteriore della protesi con adeguati accorgimenti terapeutici (Figura 48). La qualità ossea zigomatica permette nella quasi totalità dei casi di poter effettuare un carico immediato, ottenendo torque di inserimento implantare molto elevato 9,10. Nella nostra casistica solo 3 impianti su 150 non hanno raggiunto il torque minimo di 40 N.
La differente superficie rugosa nella parte intraossea e liscia nella parte extraossea è una ragionevole soluzione per evitare o rallentare processi infiammatori quali mucositi o perimplantiti, più frequenti in caso di impianti filettati o macchinati al colletto 7. Le complicanze sono state estesamente analizzate da Charcanovic et al. in un recentissimo lavoro di revisione degli studi pubblicati (oltre 4500 impianti esaminati). Gli insuccessi precoci (entro i 6 mesi) sono stati 103 (pari al 2,26%) 12. L’incidente intraoperatorio più grave è la penetrazione della cavità orbitaria. I principali effetti indesiderati precoci includono un sanguinamento nasale nei primi 3 giorni postoperatori, enfisema cutaneo malare, ematoma facciale o periorbitario, deficit neurosensoriali temporanei. Condizioni più tardive sono i processi infiammatori e/o l’infezione del seno mascellare, l’infezione dei tessuti molli perimplantari, l’iperplasia gengivale, la rimozione dell’impianto a causa di sinusite ricorrente o dolore cronico, la formazione di fistole oro-antrali 12,41,51,52,53,54,55,56.
Per prevenire il coinvolgimento flogistico del seno mascellare e le successive conseguenze negative, alcuni Autori hanno proposto il posizionamento degli impianti sotto controllo endoscopico 57.
Non tutte le pubblicazioni riferiscono le complicanze per cui è difficile stimarne con precisione l’incidenza.
Il problema della fistola oro-antrale trae verosimilmente origine dall’insufficiente-scarsa adesione della mucosa alla testa dell’impianto. Il rischio è chiaramente maggiore quanto più ampia e rugosa è la superficie interessata.
Al riguardo della sinusite, è noto che virtualmente tutti i seni mascellari oggetto di manovre chirurgiche potranno risultare radiopachi per un lasso di tempo variabile dopo l’atto a causa del contenuto ematico. La vicinanza dell’impianto all’antro di Higmoro può causare ispessimento della membrana di Schneider, senza che vi siano segni clinici di sinusite. Tuttavia, in alcuni casi è stata rilevata una franca infezione, accentuata e sostenuta dal corpo estraneo. La contaminazione batterica può avvenire durante la fase intraoperatoria e svilupparsi con maggiore facilità in un seno non correttamente areato. Può anche comparire tardivamente, in quanto la mobilità impercettibile del pilastro implantare potrebbe essere alla base di un effetto ex-vacuo, con introduzione di patogeni nel seno mascellare. Peraltro, la relazione fra impianti integrati e sinusopatia presenta ancora aspetti poco noti. Il disturbo neurosensoriale, solitamente temporaneo, consegue al trauma diretto o indiretto sulle più adiacenti strutture, vale a dire nervo infraorbitario e zigomatico-facciale.
La penetrazione accidentale nella cavità orbitaria (o addirittura intracerebrale) 58 trova il nesso causale nell’errata angolazione, anche minima, degli strumenti perforanti. La frattura dell’osso zigomatico è stata riportata raramente. Occasionalmente è stata riscontrata fistola cutanea. Nella nostra casistica tale complicanza si è rivelata la più seria e difficile da gestire ed anche a guarigione raggiunta permane un modesto esito cicatriziale retraente sul movimento della guancia, ben tollerato a fronte di un’ottima performance occlusale ed estetica della protesi dentale. I risultati a distanza di 12 anni su 4556 impianti rilevano una percentuale di successo del 95,21%.
Conclusioni
Pur se inquadrate in classificazioni anatomiche molto precise, le atrofie mascellari si evolvono secondo uno schema biologico multifattoriale praticamente imprevedibile e stessa cosa accade alle corrispettive ricostruzioni ossee59. Sono troppi i fattori funzionali che guidano la complessa crescita evolutiva morfogenetica del distretto oro-facciale che in modo altrettanto rilevante, con l’aggiunta dell’importantissima azione/disfunzione occlusale, condizionano anche il rimaneggiamento dell’osso alveolare dopo la perdita dei denti.
Woelfel e coll. fin dal 1976 presero in considerazione ben 63 fattori (divisi tra fattori anatomici, fisiologici, biologici, metabolici e comportamentali) che possono essere direttamente o indirettamente correlati al riassorbimento osseo del mascellare 60. Se i deficit settoriali prediligono ancor oggi terapie rigenerative atte a riequilibrare l’armonia complessiva del cavo orale, le atrofie negli edentuli totali ci pongono problemi di difficile soluzione.
A fronte di costi biologici elevati non possiamo dare certezza sui risultati a lungo termine di trattamenti biologicamente ed economicamente molto impegnativi. Questo è il motivo per cui molti pazienti preferiscono percorsi meno costosi e più rapidi che si sono dimostrati altrettanto validi nei risultati.
Percepire e interpretare i casi clinici che andiamo a trattare valutandoli nel loro complesso è fondamentale per prendere la corretta decisione terapeutica. Alla luce dei fatti significa strutturare il nostro approccio non solo in termini quantitativi-morfologici di volumi ossei ricostruiti, di durata imprevedibile, ma in senso riabilitativo totale, stabilendo molto attentamente il rapporto costi-benefici di ciò che andiamo ad eseguire.
In tale campo chirurgico l’esperienza e l’intuito dell’operatore valgono quanto e forse di più delle sue capacità tecniche.
Possiamo con buona ragione affermare che la terapia riabilitativa dei mascellari atrofici si apprende da giovani per assimilarla da veterani, specchiandoci nell’invecchiamento dell’apparato stomatognatico dei nostri pazienti e delle loro terapie. Occorre un’importante dose di autocritica e di umiltà per superare e abbandonare tecniche conosciute e consolidate, ma innegabilmente troppo operatore dipendenti e incerte nei risultati a lungo termine, rivolgendosi a pratiche mini-invasive e attenendosi a evoluzioni tecnologiche serie e non commerciali.
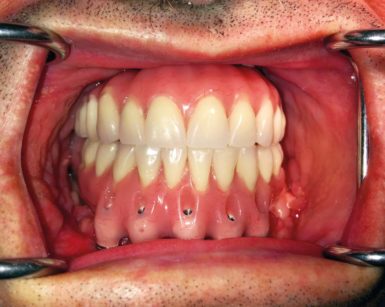
Allo stato attuale tutta la letteratura e l’evidenza clinica si rivolgono a trattamenti limitati basati su protesi ortopediche, piuttosto che su ricostruzioni ossee alveolari che presentano anche gravi problematiche sui tessuti molli rigenerati, fatte salve le eccezioni appena descritte. I manufatti così concepiti ripristinano non solamente i denti, ma anche il processo alveolare mediante materiale protesico sintetico che simula l’alveolo con la gengiva aderente, con effetto cosmetico soddisfacente anche sul terzo medio del volto. La tecnologia attuale produce materiali implanto-protesici sempre più efficienti, affidabili e sicuri, idonei al valido sostegno delle riabilitazioni occlusali ed estetiche da noi effettuate (Figure 49, 50).
Sappiamo che non è tanto la quantità ossea, ma la sua qualità e il perfetto controllo dell’occlusione a determinare nel tempo la stabilità implantare. L’osso rigenerato non sempre risponde ai requisiti richiesti che invece sono caratteristica dell’osso basale, ben sfruttato con le tecniche mini-invasive. Gli impianti zigomatici in tutte le loro evoluzioni sono una procedura terapeutica che ha prodotto negli ultimi anni un tangibile miglioramento nella terapia delle atrofie mascellari, permettendoci di superare molti aspetti biologici limitanti della malattia. A fronte di risultati estetici e funzionali validissimi, anche confermati a distanza, essi richiedono un costo complessivo ridotto, se paragonato a quello dei grandi interventi ricostruttivi con importanti prelievi extraorali. A ciò si deve aggiungere la possibilità del carico immediato, quasi mai ottenibile in caso di innesti ossei contemporanei.
Possiamo dunque concludere, in accordo con la letteratura, che l’implantologia zigomatica è una reale e valida alternativa alle tecniche di ricostruzione ossea nella cura delle atrofie dei mascellari, se si seguono le corrette indicazioni e si applica una rigorosa tecnica chirurgica. Tale opzione risponde pertanto alla richiesta sempre più pressante di un trattamento che abbia alti standard qualitativi e minor tempo possibile di realizzazione, aumentando quindi la compliance e il gradimento da parte del paziente odontoiatrico. Per questa ragione riteniamo che essa debba rientrare nel bagaglio culturale di ogni operatore che affronti il capitolo delle gravi atrofie ossee e che andrà espandendosi ancora di più in futuro, subentrando totalmente ad alcune tecniche ricostruttive biologicamente ed economicamente insostenibili.
Ringraziamenti
Si ringraziano per la collaborazione il dottor Igal Balan, DMD (Kiryat Yam Israel) e il dottor Rami Siev, BScME and Noris Medical’s CEO.
Corrispondenza
Emma Maria Grecchi
emma.grecchi@gmail.com
- Atwood DA. Bone loss of edentulous alveolar ridges. J Periodontol 1979; 50: 11-21.
- Clayman L. Implant reconstruction of the bone-grafted maxilla: review of the literature and presentation of 8 cases. J Oral Maxillofac Surg 2006; 64: 674-682.
- Becktor JP, Isaksson S, Sennerby L. Survival analysis of endosseous implants in grafted and nongrafted edentulous maxillae. Int J Oral Maxillofac Implants. 2004 Jan-Feb; 19(1):107-15.
- Calandriello R, Tomates M. Simplified treatment of the atrophic posterior maxilla via immediate/early function and tilted implants: a prospective 1-year clinical study. J Clin Implant Dent Relat Res 2005; 7(Suppl 1): 51-62.
- Balshi TJ, Wolfinger G, Balshi SF II. Analysis of 356 pterygomaxillary implants in edentulous arches for fixed prosthesis anchorage. Int J Oral Maxillofac Implants 1999; 14: 398-406.
- Kahnberg KE, Ekestubbe A, Grondahl K, et al. Sinus lifting procedure. I. One-stage surgery with bone transplant and implants. Clin Oral Implant Res 2001; 12: 479-487.
- Maló P, de Araújo NM, Rangert B. Short implants placed one-stage in maxillae and mandibles: a retrospective clinical study with 1 to 9 years of follow-up. Clin Implant Dent Relat Res 2007; 9: 15-21.
- Langer B, Langer L, Hermann I, Jorneus L. The wide fixture: a solution for special bone situations and a rescue for the compromised implant. Int J Oral Maxillofac Implants 1993; 8: 400-408.
- Reichert TE, Kunkel M, Wahlmann U, Wagner W. Das Zygoma-Implantat—Indikationen und erste klinische Erfahrungen. Z Zahnärzt Implantol 1999; 15: 65.70.
- Boyes-Varley JG, Howes DG, Lownie JF. The zygomaticus implant protocol in the treatment of the severely resorbed maxilla. SADJ 2003; 58(106–109): 113–114.
- Brånemark PI, Grondahl K, Ohrnell LO, et al. Zygoma fixture in the management of advanced atrophy of the maxilla: technique and long-term results. Scand J Plast Reconstr Surg Hand Surg 2004; 38:70-85.
- Chrcanovic BR, Albrektsson T, Wennerberg A. Survival and complications of zygomatic implants: an updated systematic review. J Oral Maxillofac Surg. 2016 Jun 18. pii: S0278-2391(16)30446-3. doi: 10.1016/j.joms.2016.06.166. [Epub ahead of print] Review.
- Aparicio C, Manresa C, Francisco K, et al. Zygomatic implants: indications, techniques and outcomes, and the zygomatic success code. Periodontol 2000. 2014 Oct; 66(1): 41-58. doi: 10.1111/prd.12038.
- Kaing L, Grubor D, Chandu A. Assessment of bone grafts placed within an oral and maxillofacial training programme for implant rehabilitation. Aust Dent J. 2011 Dec; 56(4): 406-11. doi: 10.1111/j.1834-7819.2011.01369.x
- Klijn RJ, Meijer GJ, Bronkhorst EM, Jansen JA. Sinus floor augmentation surgery using autologous bone grafts from various donor sites: a meta-analysis of the total bone volume. Tissue Eng Part B Rev. 2010 Jun; 16(3):295-303. doi: 10.1089/ten.TEB.2009.0558. Review.
- Linkow LI, Cherchève R. Theories and techniques of oral implantology, Volume 2. C. V. Mosby Co., 1970.
- Branemark PI. Surgery and fixture installation: zygomaticus fixture clini- cal procedures. 1st ed. Goteborg: Nobel Biocare AB; 1998.
- Peñarrocha M, García B, Martí E, Boronat A. Rehabilitation of severely atrophic maxillae with fixed implant-supported prostheses using zygomatic implants placed using the sinus slot technique: clinical report on a series of 21 patients. Int J Oral Maxillofac Implants 2007; 22: 645-650.
- Danza M, Grecchi F, Zollino I, et al. Spiral implants bearing full-arch rehabilitation: analysis of clinical outcome. J Oral Implantol. 2011 Aug; 37(4):447-55. doi: 10.1563/AAID-JOI-D-09-00140.1. Epub 2010 Jun 16.
- Linkow LI, Winkler S, Shulman M, et al. A new look at the blade implant. J Oral Implantol. 2016; 42(4): 373-80.
- Malevez C, Daelemans P, Adrianssens P, Durdu F. Use of zygomatic implants to deal with resorbed posterior maxillae. Periodontol 2000. 2003: 33: 82-89.
- Higuchi KW. The zygomaticus fixture: an alternative approach for implant anchorage in the posterior maxilla. Ann R Australas Coll Dent Surg 2000: 15: 23-33.
- Nocini PF, Trevisiol L, D’Agostino A, et al. Quadruple zygomatic implants supported rehabilitation in failed maxillary bone reconstruction. Oral Maxillofac Surg. 2016 Sep; 20(3):303-8. doi: 10.1007/s10006-016-0552-7. Epub 2016 Feb 25.
- Nyström E, Lundgren S, Gunne J, Nilson H. Interpositional bone grafting and Le Fort I osteotomy for reconstruction of the atrophic edentulous maxilla. A two-stage technique. Int J Oral Maxillofac Surg 1997; 26: 423-427.
- Lundgren S, Nyström E, Nilson H, et al. Bone grafting to the maxillary sinuses, nasal floor and anterior maxilla in the atrophic edentulous maxilla. A two- stage technique. Int J Oral Maxillofac Surg 1997; 26: 428-434.
- Sjöström M, Sennerby L, Nilson H, Lundgren S. Reconstruction of the atrophic edentulous maxilla with free iliac crest grafts and implants: a 3-year report of a prospective clinical study. Clin Implant Dent Relat Res 2007; 9: 46-59.
- Esposito M, Hirsch JM, Lekholm U, Thomsen P. Biological factors contributing to failures of osseointegrated oral implants. (I). Success criteria and epidemiology. Eur J Oral Sci 1998; 106: 527-551.
- Weischer T, Schettler D, Ch M. Titanium implants in the zygoma as retaining elements after hemimaxillectomy. Int J Oral Maxillofac Implants 1997; 12: 211-221.
- Higuchi KW. The zygomaticus fixture: an alternative approach for implant anchorage in the posterior maxilla. Ann R Australas Coll Dent Surg 2000; 15: 23-33.
- Grecchi F, Busato A, Grecchi E, Carinci F. Surgically-guided zygomatic and pterygoid implants – a no-grafting rehabilitation approach in severe atrophic maxilla -A case report Annals of Oral & Maxillofacial Surgery 2013 May 01; 1(2):17.
- Boyes-Varley JG, Howes DG, Davidge-Pitts KD, Brånemark I, McAlpine JA. A protocol for maxillary reconstruction following oncology resection using zygomatic implants. Int J Prosthodont. 2007 Sep-Oct; 20(5): 521-31.
- Chen X, Wu Y, Wang C. Application of a surgical navigation system in the rehabilitation of maxillary defects using zygoma implants: report of one case. Int J Oral Maxillofac Implants 26(5): e29-34, 2011
- Weischer T, Schettler D, Mohr C. Titanium implants in the zygoma as retaining elements after hemimaxillectomy. Int J Oral Maxillofac Implants. 1997 Mar-Apr; 12(2): 211-4.
- Grecchi F, Pagliani L, Mancini GE, et al. Implant treatment in grafted and native bone in patients affected by ectodermal dysplasia. J Craniofac Surg. 2010 Nov; 21(6): 1776-80. doi:10.1097/SCS.0b013e3181f40378.
- Grecchi F, Zingari F, Bianco R, et al. Implant rehabilitation in grafted and native bone in patients affected by ectodermal dysplasia: evaluation of 78 implants inserted in 8 patients. Implant Dent. 2010 Oct; 19(5): 400-8. doi: 10.1097/ID.0b013e3181e40609.
- Grecchi F, Mancini G, Parafioriti A, et al. Ectodermal dysplasia treated with one-step surgical rehabilitation: a case report. Singapore Dent J. 2010 Jun; 31(1):9-14. doi: 10.1016/S0377-5291(12)70003-2. Epub 2012 Jan 25
- Rajan G, Mariappan S, Ramasubramanian H, et al. Restoration of atrophic edentulous maxilla of a patient with ectodermal dysplasia using quadruple zygomatic implants: a case report. J Maxillofac Oral Surg. 2015 Sep; 14(3):848-52. doi: 10.1007/s12663-015-0741-1. Epub 2015 Jan 20
- Grecchi F, Zollino I, Parafioriti A, et al. One-step oral rehabilitation by means of implants’ insertion, Le Fort I, grafts, and immediate loading. J Craniofac Surg. 2009 Nov; 20(6):2205-10. doi: 10.1097/SCS.0b013e3181bf8487.
- Nocini PF, D’Agostino A, Chiarini L, et al. Simultaneous Le Fort I osteotomy and zygomatic implants placement with delayed prosthetic rehabilitation. J Craniofac Surg. 2014 May; 25(3):1021-4. doi: 10.1097/SCS.0000000000000742.
- Malo P, de Arau jo Nobre M, Lopes A, et al: Extramaxillary surgical technique: Clinical outcome of 352 patients rehabilitated with 747 zygomatic implants with a follow-up between 6 months and 7 years. Clin Implant Dent Relat Res 2015; 17(suppl 1): e153.
- Aparicio C. A proposed classification for zygomatic implant patient based on the zygoma anatomy guided approach (ZAGA): a cross-sectional survey.Eur J Oral Implantol. 2011 Autumn; 4(3): 269-75.
- D’Agostino A, Trevisiol L, Favero V, et al. Are zygomatic implants associated with maxillary sinusitis? J Oral Maxillofac Surg. 2016 Aug; 74(8):1562-73. doi: 10.1016/j.joms.2016.03.014. Epub 2016 Mar 22.
- Davo R, Malevez C, Lo pez-Orellana C, et al: Sinus reactions to immediately loaded zygoma implants: A clinical and radiological study. Eur J Oral Implantol 2008; 1: 53.
- Bothur S, Kullendorff B, Olsson-Sandin G: Asymptomatic chronic rhinosinusitis and osteitis in patients treated with multiple zygomatic implants: A long-term radiographic follow-up. Int J Oral Maxillofac Implants 2015; 30: 161.
- Nkenke E, Hahn M, Lell M, et al. Anatomic site evaluation of the zygomatic bone for dental implant placement. Clin Oral Implants Res. 2003 Feb; 14(1): 72-9.
- Rossi M, Duarte LR, Mendonça R, Fernandes A. Anatomical bases for the insertion of zygomatic implants. Clin Implant Dent Relat Res. 2008 Dec; 10(4):271-5. doi: 10.1111/j.1708-8208.2008.00091.x. Epub 2008 Apr 1.
- Kato Y, Kizu Y, Tonogi M, et al. Internal structure of zygomatic bone related to zygomatic fixture. J Oral Maxillofac Surg. 2005 Sep; 63(9):1325-9.
- Cawood JI, Howell RA. A classification of the edentulous jaws. Int J Oral Maxillofac Surg. 1988 Aug; 17(4): 232-6.
- Stella JP, Warner MR. Sinus slot technique for simplification and improved orientation of zygomaticus dental implants: a technical note. Int J Oral Maxillofac Implants. 2000 Nov-Dec; 15(6): 889-93.
- Wen H, Guo W, Liang R, et al. Finite element analysis of three zygomatic implant techniques for the severely atrophic edentulous maxilla. J Prosthet Dent. 2014 Mar; 111(3): 203-15. doi: 10.1016/j.prosdent.2013.05.004. Epub 2013 Dec 4.
- Davo R, Pons O: 5-Year outcome of cross-arch prostheses sup- ported by four immediately loaded zygomatic implants: A pro- spective case series. Eur J Oral Implantol 2015; 8: 169.
- Duarte LR, Filho HN, Francischone CE, et al: The establishment of a protocol for the total rehabilitation of atrophic maxillae employing four zygomatic fixtures in an immediate loading system—A 30-month clinical and radiographic follow-up. Clin Implant Dent Relat Res 2007; 9: 186.
- Hinze M, Vrielinck L, Thalmair T, et al: Zygomatic implant place- ment in conjunction with sinus bone grafting: The ‘extended si- nus elevation technique.’ A case-cohort study. Int J Oral Maxillofac Implants 2013; 28: e376.
- Wu Y, Wang XD, Wang F, et al: Restoration of oral function for adult edentulous patients with ectodermal dysplasia: A prospective preliminary clinical study. Clin Implant Dent Relat Res 2015; 17(suppl 2)e633.
- Bothur S, Kullendorff B, Olsson-Sandin G: Asymptomatic chronic rhinosinusitis and osteitis in patients treated with mul- tiple zygomatic implants: A long-term radiographic follow-up. Int J Oral Maxillofac Implants 2015; 30:-161.
- Davo R, Malevez C, Lopez-Orellana C, et al: Sinus reactions to immediately loaded zygoma implªnts: A clinical and radiological study. Eur J Oral Implantol 2008; 1: 53.
- González-García R, Monje A, Moreno-García C, Monje F. Endoscopically-assisted zygomatic implant placement: a novel approach. J Maxillofac Oral Surg. 2016 Jun 15(2): 272-6: 10.1007/s12663-015-0825-y. Epub 2015 Sep 18.
- Reychler H, Olszewski R. Intracerebral penetration of a zygomatic dental implant and consequent therapeutic dilemmas: case report. Int J Oral Maxillofac Implants 2010 Mar-Apr; 25(2): 416-8.
- Schliephake H, Neukam FW, Wichmann M. Survival analysis of endosseous implants in bone grafts used for the treatment of severe alveolar ridge atrophy. J Oral Maxillofac Surg. 1997 Nov; 55(11):1227-33; discussion 1233-4.
- Woelfel JB, Winter CM, Igarashi T. Five-year cephalometric study of mandibular ridge resorption with different posterior occlusal forms. Part I. Denture construction and initial comparison. J Prosthet Dent 1976 Dec; 36(6): 602-23.