John Chao, d.d.s., J.D., M.A.G.D.
Inventor of the Pinhole Surgical Technique Faculty, Ostrow School of Dentistry of the University of Southerm California Doctor of Jurisprudence, School of Law, Southwestern University of Law Mastership, Academy of General Dentistry
Dennis Shanelec, d.d.s.
Founder, Periodontal and Implant Microsurgery Master Clinician, 2010, American Academy of Periodontology Founder, Microsurgery Training Insitute Recognized as the Founder of Periodontal and Implant Microsurgery Master Clinician, American Academy of Periodontology
Lo scopo di questo articolo è di presentare la storia della chirurgia mucogengivale dal passato al presente e di descrivere secondo una prospettiva storica l’introduzione di un nuovo approccio senza incisioni e sutura per la ricopertura radicolare, denominato Pinhole Surgical Technique™ (PST™).
Storia degli innesti gengivali
Nella storia delle più importanti innovazioni e dei maggiori sviluppi legati alla chirurgia mucogengivale, il nuovo approccio denominato Pinhole Surgical Technique (PST) va considerato come un’innovazione assolutamente rilevante. Questa nuova tecnica che non prevede né l’utilizzo del bisturi, né punti di sutura per la ricopertura radicolare si rifà ai principi della chirurgia mini-invasiva introdotta in parodontologia nel 1992 da Shanelec e Tibbetts. La PST, intesa come un nuovo approccio microchirurgico, può essere considerata come una delle più recenti scoperte nell’evoluzione della chirurgia dei tessuti molli dall’introduzione della chirurgia plastica 2600 anni fa. Proprio per questo motivo non si può effettuare uno studio storico della chirurgia mucogengivale senza considerare la storia della chirurgia plastica. Le prime chirurgie plastiche risalgono al 600 a.C., come riportato nelle pagine del Sushruta-Sanhita, un compendio ayurvedico che descrive operazioni di chirurgia plastica al naso, alle orecchie e alle labbra1. Il distretto di Kangra in Himachal Pradesh in India portò avanti l’antica eredità delle tecniche di chirurgia e diventò famoso per la presenza di noti chirurghi plastici. Una descrizione del XVII secolo riporta un’operazione in questi termini: “Il naso della paziente era stato tagliato come punizione per un adulterio. Uno strato di cera è stato adattato allo stampo del naso. È stato poi appiattito e appoggiato sulla fronte ed è stata disegnata una linea attorno alla cera. L’operatore ha quindi sezionato la quantità di pelle necessaria per ricoprirlo, lasciando un piccolo lembo tra gli occhi. In questo modo è stata preservata la circolazione fino a che non vi è stata un’unione tra i tessuti”2. Le descrizioni delle tecniche chirurgiche di Sushruta-Sanhita sono state tradotte in arabo nell’VIII secolo. Queste pratiche hanno raggiunto l’Italia nel 1400 e sono state incorporate nel metodo di Gustavo Branca3. La medicina italiana è stata influenzata dall’approfondita conoscenza dell’anatomia vascolare risalente al Rinascimento.
Combinando quindi i metodi di Sushruta-Sanhita con le nuove conoscenze in campo vascolare, Branca sviluppò tecniche di ricostruzione della faccia e del naso con lembi a partire dagli zigomi o dal braccio. Nel 1597 Gasparo Tagliacozzi di Bologna pubblicò De curtorum chirurgia per insitionem, il suo manuale per la ricostruzione chirurgica delle ferite al volto dei soldati4. Descrisse la ricostruzione del naso utilizzando la pelle del braccio e la sostituzione delle orecchie e delle labbra con lembi peduncolati. Nel 1804, Giuseppe Baronio di Milano pubblicò Degli Innesti Animali: si tratta del primo riferimento su innesti autologhi di pelle provenienti dallo stesso individuo5. Cent’anni dopo, nel 1906, Iginio Tansini5 di Milano realizzò il primo lembo muscolare per ricoprire un grande difetto residuato da un intervento di mastectomia6. Queste procedure non sono state introdotte come routine quotidiana in America fino al 1970. La storia degli innesti gengivali segue un percorso simile. Nel 1912 Robert Neumann scoprì il lembo mucogengivale7, dimostrando che questi rimaneva vitale quando non veniva separato dal supporto vascolare. Per diversi decenni il lembo riposizionato apicale è stato utilizzato per creare recessioni gengivali iatrogene per trattare le tasche parodontali. Nel 1956, Grupe e Warren espansero il concetto di lembo con il lembo riposizionato lateralmente per la risoluzione delle recessioni8; questo lembo era un discendente diretto del lembo peduncolato di Branca. La più grande limitazione dei lembi peduncolati era la scarsa quantità di tessuto di donazione adiacente e la possibilità di perdita di tessuto gengivale nei siti donatori. Tuttavia, questa è stata la prima tecnica in grado di ottenere una soddisfacente ricopertura radicolare. Gli innesti gengivali liberi, nei quali quindi il supporto vascolare veniva sezionato, sono stati descritti per la prima volta da William Younger nel 19039. L’innesto gengivale libero è stato riscoperto da King, Pennel e Bjorn nei primi anni Sessanta e reso popolare al termine degli stessi anni da Sullivan e Atkins9-12.
Questa procedura in ogni caso non era in grado di dare una ricopertura radicolare predicibile ed era spesso accompagnata da morbilità del paziente dovuta alla sede di prelievo palatale. Fu un sollievo quando nel 1985 venne introdotto l’innesto sotto-epiteliale da Langer e Calagna13. Questa nuova proposta, a fianco della tecnica a tunnel proposta da Nelson e Raetzke sempre nel 1985, rese la ricopertura radicolare più predicibile e meno invasiva14,15,16. Nell’ultimo decennio è stata introdotta una rivoluzione nel campo della chirurgia medica, che ha reso necessaria una nuova formazione per migliaia di chirurghi e il riallestimento delle sale chirurgiche17. Questa rivoluzione è dovuta all’introduzione del microscopio e della chirurgia endoscopica, in particolar modo nella colecistectomia e nella riparazione per via artroscopica dei problemi articolari alle ginocchia18. La microchirurgia al giorno d’oggi è applicata a un grande spettro di specialità mediche, dall’innesto di fegato alle operazioni di bypass coronarico19,20. Questi interventi hanno una dimensione dell’incisione talmente piccola che una volta suturati i tessuti possono essere ricoperti da una piccola striscia di tessuto adesivo. Queste procedure sono un’evoluzione naturale della rivoluzione microchirurgica che iniziò nei primi anni Settanta ed ebbe il culmine nella medicina microchirurgica moderna21. Un fattore fondamentale per l’accettazione professionale e pubblica della microchirurgia è stata la significativa riduzione della morbilità e del dolore. Nel linguaggio comune con il termine “microchirurgia” si intende una tecnica chirurgica in cui la visione normale del chirurgo è ampliata dalle possibilità del microscopio. In senso più ampio però la microchirurgia implica un’estensione dei principi chirurgici che comprendono una particolare attenzione nella gestione dei tessuti, incisioni di dimensioni ridotte e un preciso contatto tra i tessuti dei lembi dopo la sutura. Shanelec e Tibbetts introdussero questi principi in Parodontologia nel 1992, migliorando i risultati della terapia e riducendo le conseguenze post-operatorie22-24. Questi principi base della microchirurgia vengono applicati a tutte le discipline:
• utilizzo di ingranditori per migliorare la visibilità e la coordinazione motoria;
• dimensioni e numero ridotto di incisioni per ridurre il trauma chirurgico;
• operare attraverso i tessuti sfruttando le cavità già presenti e i piani fasciali;
• chiusura meticolosa dei lembi con piccole suture;
• strumenti dal design specifico per agevolare il lavoro in spazi ridotti.
La tecnica Pinhole, basandosi sui principi di Shanelec e Tibbetts, incorporando i concetti espressi precedentemente segna una nuova progressione nel trattamento delle recessioni gengivali25.
Sintesi della tecnica Pinhole
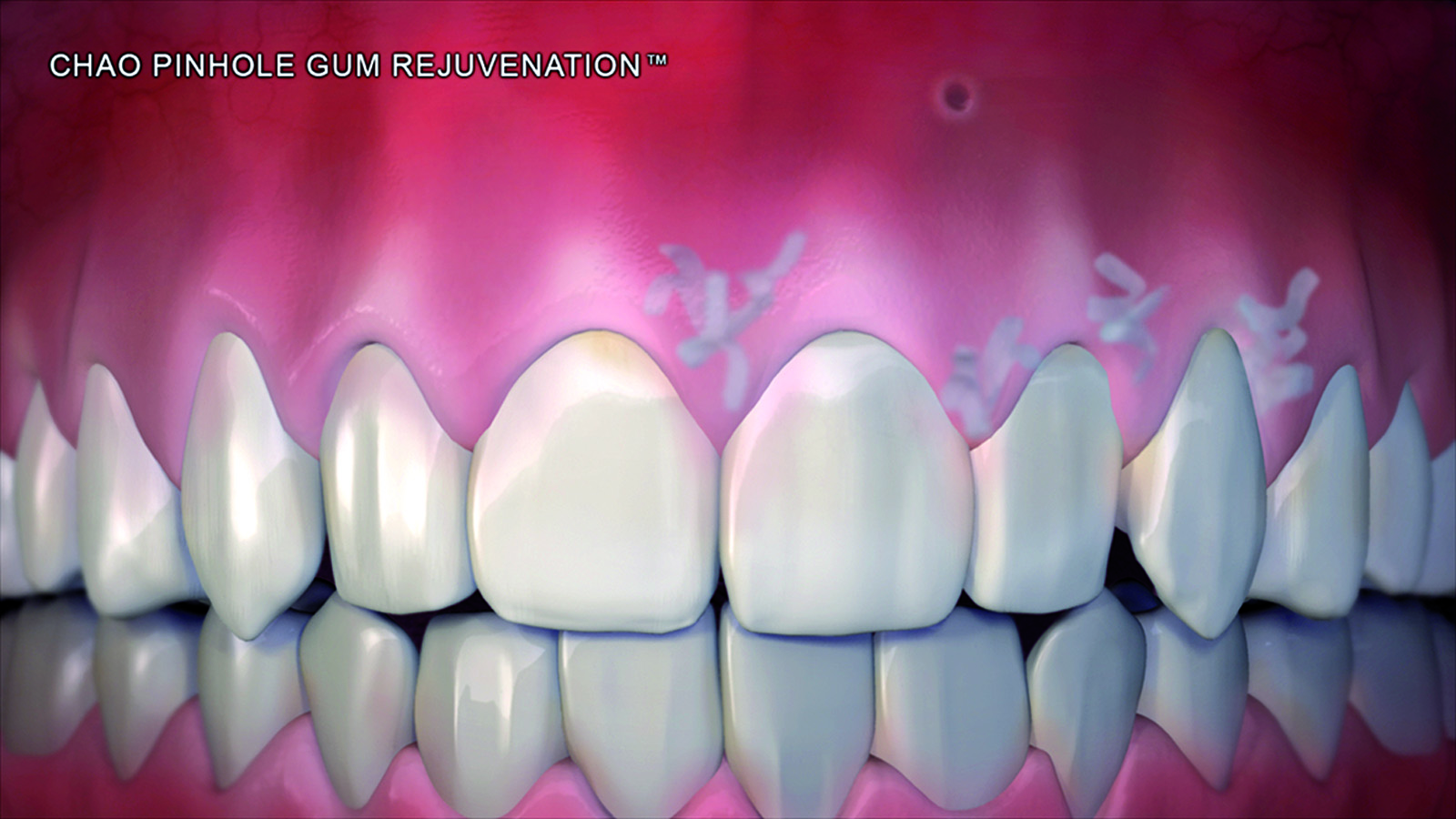
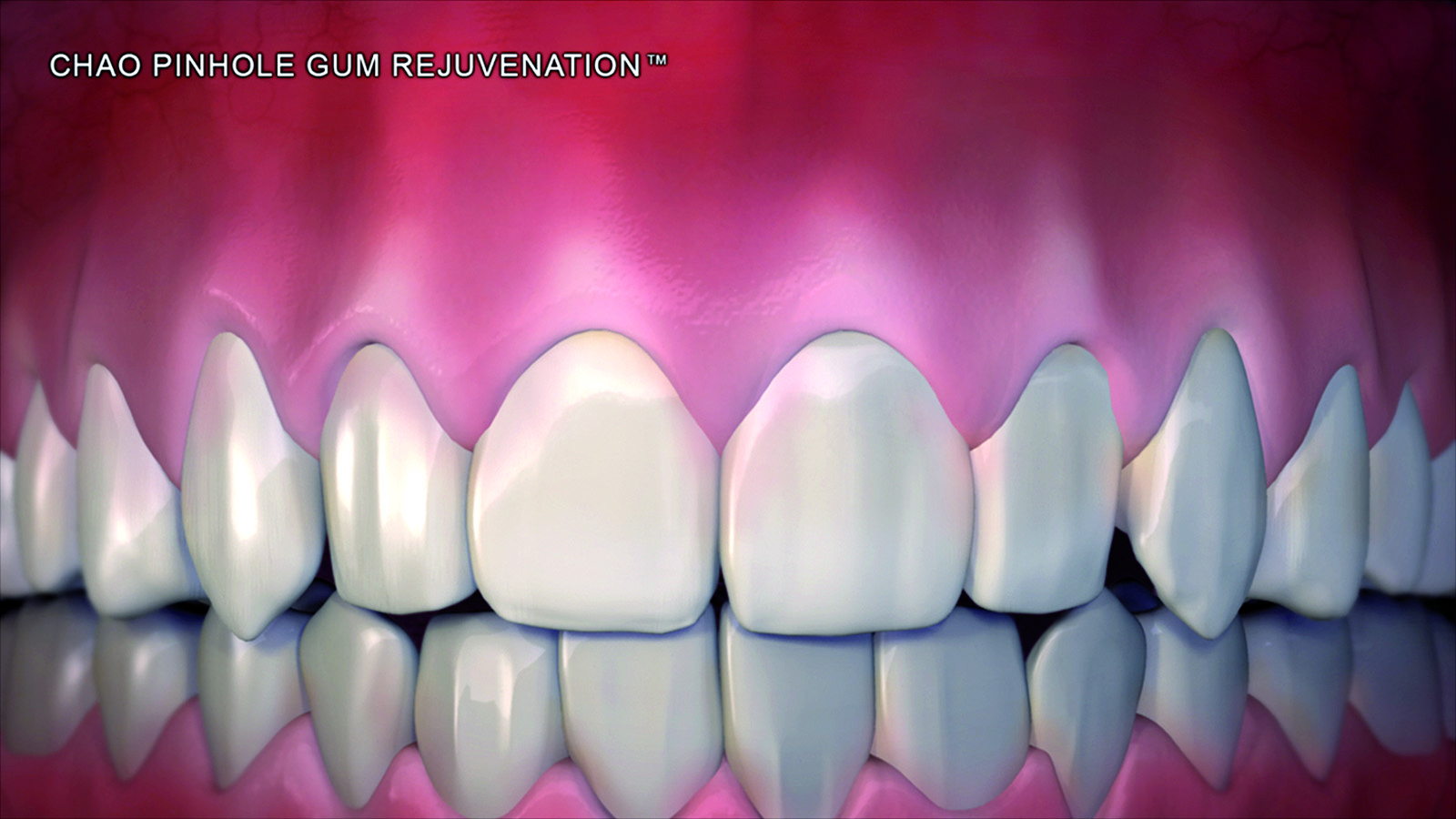
Vent’anni dopo l’avvio della microchirurgia parodontale con Shanelec e Tibbetts, viene introdotto un nuovo stile rivoluzionario che coinvolge la chirurgia minimamente invasiva in campo parodontale, la Pinhole Surgical Technique (PST)25. È una procedura priva dell’utilizzo di lame, senza sutura e che incrementa i risultati clinici. Attraverso l’utilizzo di una “Pinhole” di 1,5 mm è possibile mobilizzare in senso coronale il tessuto mucogengivale per coprire qualsiasi numero di difetti mucogengivali nella stessa seduta. Delle striscette di membrana riassorbibile (1,5x10 mm) vengono inserite al di sotto del lembo per stabilizzarlo senza l’utilizzo di suture.
Materiali e metodi
È stato realizzato uno studio retrospettivo della durata di 33 mesi su 43 pazienti con 121 recessioni, ottenendo risultati sovrapponibili a quanto ottenuto con gli innesti liberi (FCGT), considerati ad ora il gold standard delle procedure di ricopertura radicolare. I pazienti selezionati per questo protocollo presentavano i seguenti criteri di inclusione: buono stato di salute generale (ASA I) o piuttosto lievi problemi sistemici (ASA II), nessuna controindicazione specifica per la chirurgia parodontale, buon livello di compliance nelle sedute di igiene orale e assenza di placca e sanguinamento al sondaggio.
Tecnica chirurgica
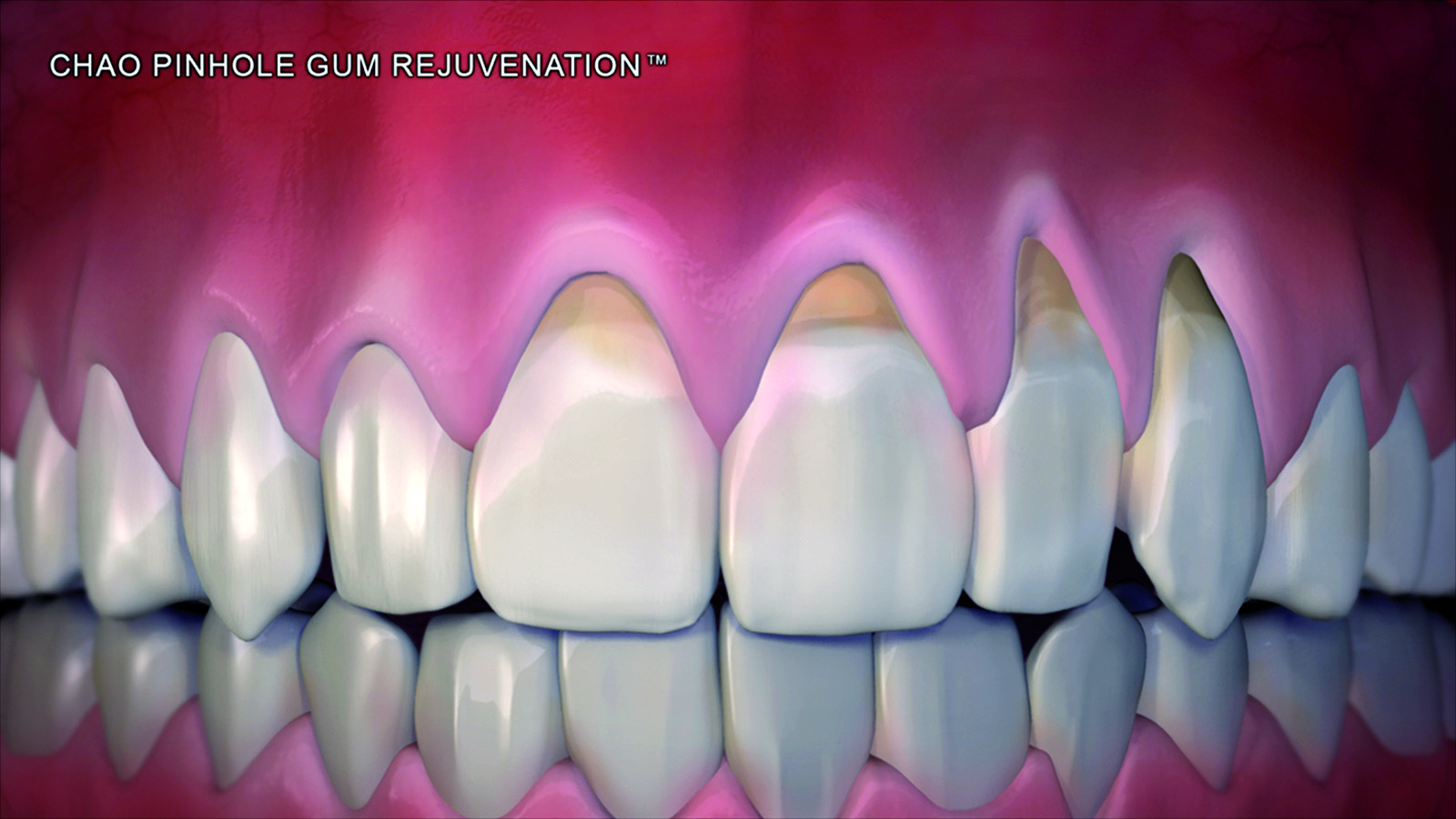
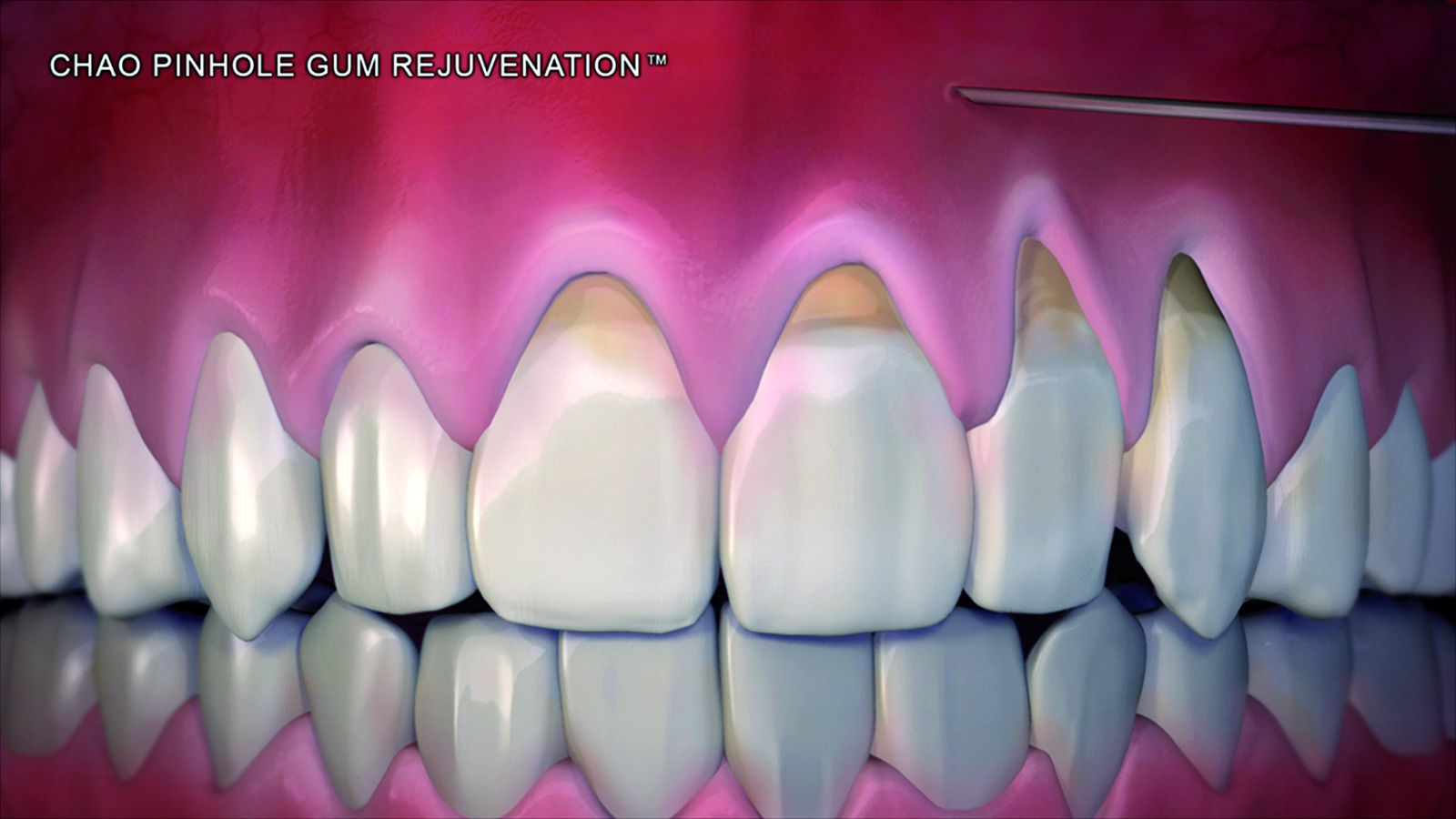
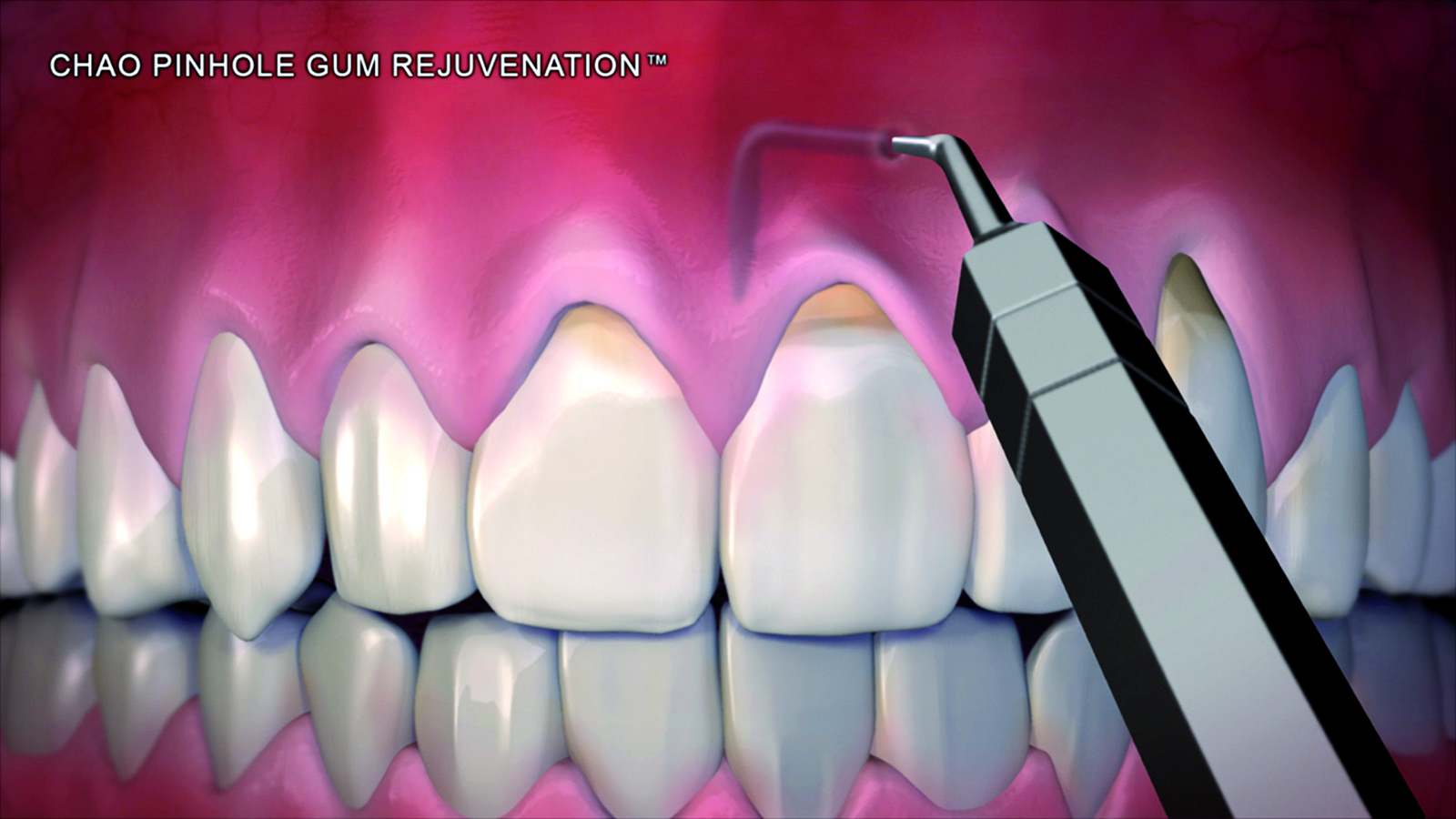
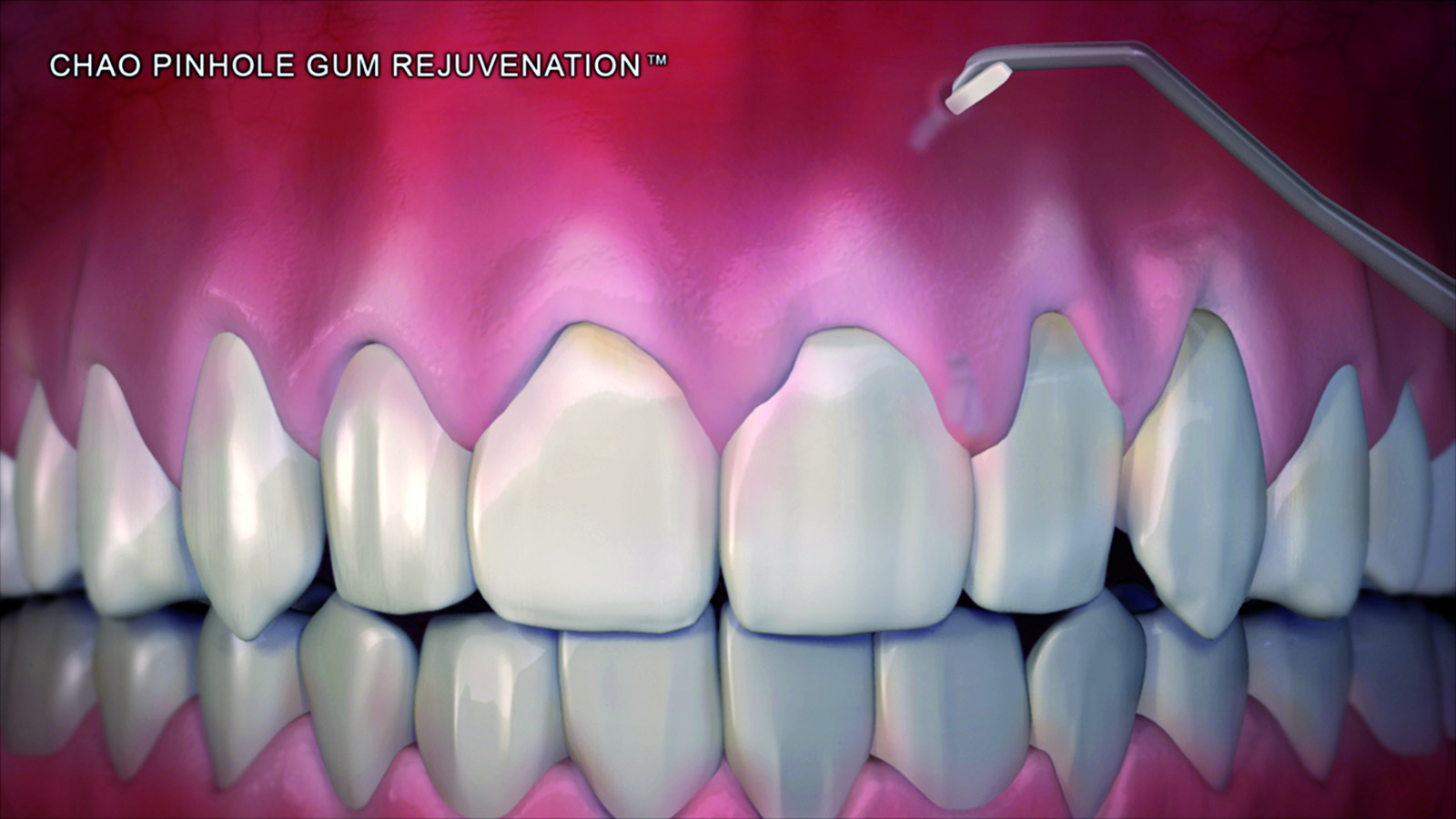
Dopo l’applicazione di un anestetico locale sono state utilizzate frese rotanti, strumenti a ultrasuoni e curette per rendere la superficie radicolare piana e levigata. Attraverso un ago 16-gauge è stato posizionato il Pinhole da 1,5 mm apicalmente al difetto mucogengivale, approssimativamente nella profondità del vestibolo. Si sono quindi inseriti degli strumenti disegnati specificatamente per questa tecnica (PST Elevators) attraverso il Pinhole e spostati mesialmente e distalmente per sottominare il tessuto e poter spostare un lembo a spessore totale. Questa dissezione dovrebbe essere estesa ai due denti adiacenti al difetto radicolare. Il clinico viene guidato dall’immagine dello strumento che traspare attraverso i tessuti. A questo punto lo strumento è stato spinto sino alla giunzione mucogengivale per poter elevare l’intero apparato gengivale dal tessuto osseo sottostante. Anche le papille interprossimali dei denti adiacenti sono state coinvolte e sollevate. Le strisce di collagene di 1,5x10 mm sono state inserite sotto le papille e sopra al lato vestibolare del difetto (Figure 1-6).
Sintesi dei risultati dello studio
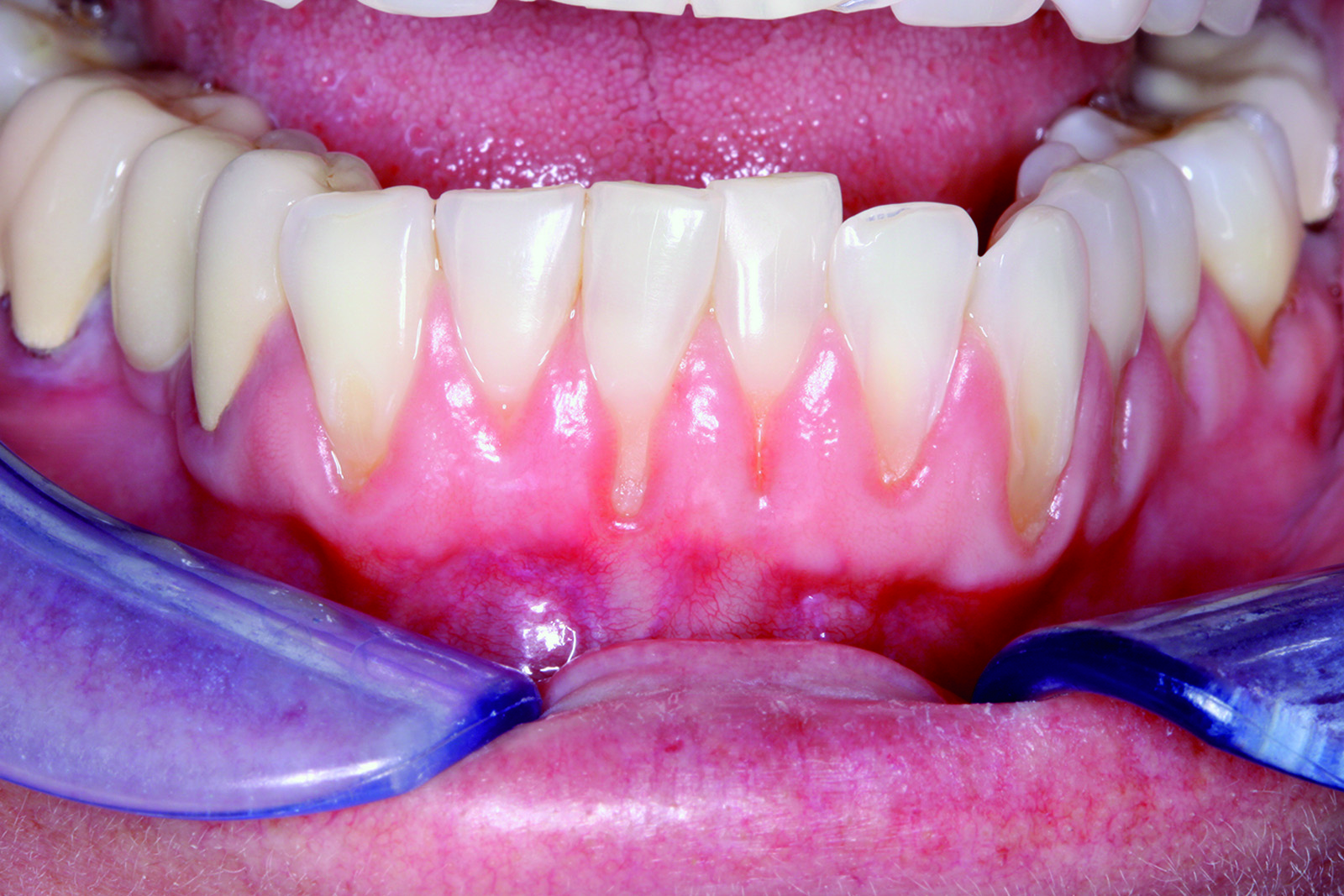
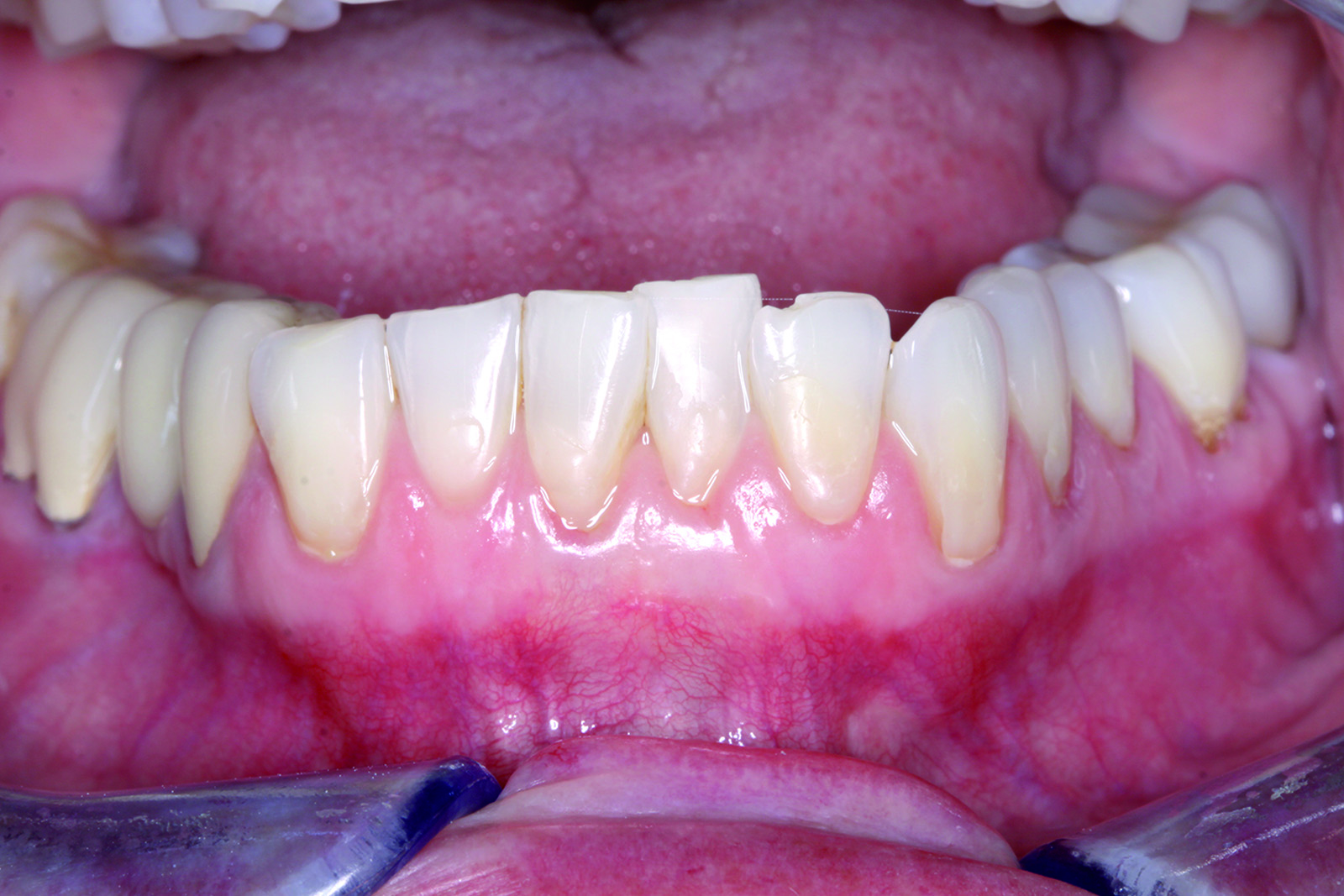
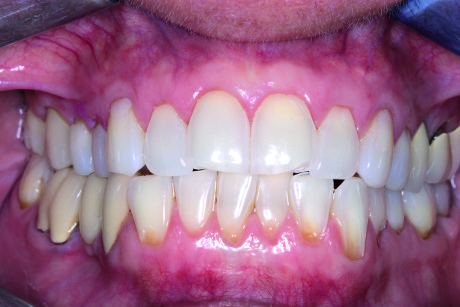
Delle 121 recessioni trattate 85 erano di Classe I (quando la recessione quindi non si estende oltre la giunzione mucogengivale e non c’è perdita di tessuto interprossimale) o Classe II (quando la recessione si estende oltre la linea mucogengivale, ma non c’è perdita del tessuto inteprossimale)26. C’erano invece 36 casi classificati come Classe III (dove la recessione si estendeva oltre la linea mucogengivale e c’era una perdita del tessuto di attacco). Questo studio retrospettivo è stato condotto su 43 pazienti per un periodo totale di 33 mesi. Il periodo medio di follow up è stato di 18±6,7 mesi. La recessione iniziale sui 121 denti coinvolti era in media di 3,4±1,0 mm; la recessione media notata nelle viste di controllo invece è stata di 0,4±0,8 mm. La percentuale della completa ricopertura radicolare nel gruppo che comprendeva le Classi I e II è stata dell’81,2%, mentre nel gruppo con recessioni di Classe III è stata del 41,7%. La percentuale media di recessione ricoperta è stata del 94,0%±14,8% nel primo gruppo e 75,5±24,0% nel secondo. La riduzione del sondaggio è stata di 1,4±0,8 mm e il guadagno medio di tessuto cheratinizzato nel primo gruppo di 1,2±2,0 mm, mentre il gruppo delle Classi III ha presentato un guadagno di 1,5±1,7 mm (Figure 7, 8). L’88% dei pazienti non ha riportato dolore o fastidi nel periodo post-operatorio, e il numero medio di pastiglie antidolorifiche prese è stato di 1,7. Il 32,6% dei soggetti ha riportato l’assenza di sanguinamento dopo il sondaggio e il 67,4% un sanguinamento moderato. Non c’è stato alcun gonfiore nel 25,6% dei pazienti, gonfiore lieve nel 69,8% e gonfiore moderato nel 2%. La soddisfazione estetica è stata del 95% e ottenuta in media in 7,4 giorni (Figure 9, 10).
Discussione
Osservando la tecnica PST all’interno della storia dello sviluppo della chirurgia mucogengivale, è chiaro come essa possa essere considerata un trattamento di rilevanza, efficace e minimamente invasivo nella cura delle recessioni gengivali. In linea con i cinque principi fondamentali di microchirurgia applicati dai parodontologi, la tecnica PST riduce la morbidità per i pazienti grazie a un buon controllo visivo durante la tecnica, l’assenza di incisioni, mancanza di suture e utilizzo di strumenti particolari. La tecnica presentata rappresenta un miglioramento rispetto a quella con innesto di tessuto connettivo (FCTG) che al momento viene considerata il gold standard per il trattamento delle recessioni. Le conseguenze post-operatorie - come dolore, sanguinamento o gonfiore solitamente legate alla tecnica FCTG - ci hanno spinto a continuare nella ricerca per trovare una metodologia meno invasiva, ma che potesse avere la stessa efficacia e predicibilità nei risultati. Basandosi sui risultati evidenziati da Chao appare evidente come la tecnica PST abbia una predicibilità e un’efficacia paragonabile alla FCTG, offrendo però vantaggi significativi per il paziente. Riassumendo, la PST è una tecnica priva di incisioni e sutura che si basa sui cinque principi della microchirurgia atraumatica e sulla guarigione per prima intenzione della ferita. La tecnica PST non si propone come una rivoluzione concettuale nella terapia mucogengivale, ma come una metodica più evoluta in continuità con la storia della chirurgia parodontale, con il fine di migliorarne l’accuratezza e la delicatezza nel trattamento durante la pratica quotidiana. Inoltre, come appare evidente nella storia degli innesti gengivali, la ricerca su nuove metodiche rimane attiva e in evoluzione. La PST è la semplice dimostrazione di come non ci sia una procedura parodontale che al giorno d’oggi non possa avere benefici dall’essere effettuata in modo ancora più accurato e delicato25.
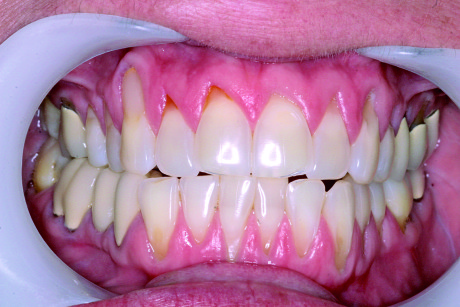
La predicibilità è misurata come la frequenza della completa ricopertura radicolare, parametro che viene comunemente valutato come indicatore di successo. La completa ricopertura radicolare nei casi di Classe I e II è stata dell’81,2%, con un valore paragonabile quindi con la predicibilità riportata in letteratura per la tecnica FCTG, compresa tra il 29% e il 90%. Uno studio recente a lungo termine di Rossberg et al.27 riporta una completa ricopertura radicolare con FCTG dell’82%, un valore quindi sovrapponibile all’81,2% della PST. L’efficacia è anch’essa un altro fattore importante per poter misurare il successo della terapia, ed è valutato misurando la percentuale di copertura del difetto. La percentuale media di radice ricoperta con tecnica PST è stata del 94% per le Classi I e II, quando il criterio comunemente accettato per il successo si basa su percentuali comprese tra l’80% e il 100%. Lo studio sulla tecnica PST ha inoltre mostrato risultati favorevoli in termini di riduzione della profondità di sondaggio (1,4 mm), guadagno di tessuto cheratinizzato (1,3 mm) e di livello di attacco clinico (4,4 mm), mentre per quanto riguarda i valori riportati da Paolantonio et al.28, sono rispettivamente 0,20, 1,93 e 4,40. Il valore medio di dolore percepito dai pazienti sottoposti a tecnica PST è stato assai lieve (0,8 su scala decimale) e il numero medio di pastiglie antidolorifiche assunte è stato stimato essere di 1,7 pastiglie nella fase post-operatoria. Il sanguinamento e il gonfiore sono risultati lievi e di breve durata. La soddisfazione dei pazienti è stata pari al 95,1%. Alla luce dei risultati sopra riportati, ecco le conclusioni dello studio PST: “È ragionevole concludere che, con i limiti di questo studio, PST può essere considerata una tecnica predicibile, efficace, minimamente invasiva, dai tempi e costi ridotti, alternativa alle tecniche FCTG per ottenere degli outcome considerati dal paziente soddisfacenti”25. Si può altresì affermare che la PST è una tecnica priva di incisioni e suture per il trattamento della recessione gengivale, in grado di far propri i cinque principi base della microchirurgia introdotti da Shanelec e Tibbetts in Odontoiatria nel 1992.
Conclusioni
La storia della chirurgia mucogengivale può trarre origini dalle chirurgie plastiche del 600 a.C. in India, da cui derivano le prime ricostruzioni di faccia e naso di Branca nel 1400 in Italia, gli innesti di pelle autologa nel 1804, il primo lembo miocutaneo nel 1906 e la continuazione di queste tecniche negli Stati Uniti fino al 1970. I protocolli di Parodontologia chirurgica hanno nel tempo adottato questi principi, dall’inizio dello sviluppo del lembo mucogengivale nel 1912, seguito dall’espansione del concetto di lembo per correggere le recessioni nel 1956, sino ai primi innesti di gengiva libera del 1960, in seguito soppiantati dagli innesti sottoepiteliali e dalla Tunneling Technique introdotta nel 1985. Nonostante tutti questi sviluppi, gli operatori sono sempre alla ricerca di un metodo più predicibile e meno invasivo. I principi di microchirurgia applicati alla Parodontologia da Shanelec e Tibbetts nel 1992 hanno portato a raggiungere meglio i risultati sperati. La PST, priva di incisioni e suture, inventata da Chao, rappresenta una nuova evoluzione delle tecniche microchirurgiche introdotte da Shanelec e Tibbets e si propone di raggiungere risultati predicibili ed efficaci con una tecnica minimamente invasiva, al fine di ottenere il trattamento di recessioni gengivali per soddisfare le esigenze dei pazienti. Riassumendo quindi, la tecnica PST aggiunge una nuova fondamentale pagina alla storia dei recenti sviluppi della microchirurgia per il trattamento delle recessioni.
Nota
John Chao, D.D.S, è l’inventore della Pinhole Surgical Technique™ (PST™). Sia la tecnica PST che gli strumenti sono proprietà e brevetto dell’Autore. Questo articolo ha lo scopo di portare a conoscenza dell’esistenza della tecnica PST, ma non di istruire i lettori a come utilizzare correttamente la tecnica PST. Il Dr. Chao offre un corso di PST a Los Angeles, California, USA, su base bimestrale; per maggiori informazioni contattarlo all’indirizzo sotto riportato.
Corrispondenza/Correspondence
Dr. Chao, Johnchaodds@sbcglobal.net - Dr. Shanelec, Dennis@sbdentist.com
Traduzione a cura di Stefano Milani
The purpose of this article is to present a history of mucogingival surgery from past to present and to describe in historical perspective the introduction of a novel incision-free, suture-free approach to root coverage, called the Pinhole Surgical Technique™ (PST™). History of gingival grafting In the history of important discoveries and developments in mucogingival surgery, a new approach to root coverage, called the Pinhole Surgical Technique (PST), may be noted as a marked innovation. This novel scalpel-free, suture-free approach to root coverage adheres to and illustrates currently accepted principles of dental microsurgery introduced to periodontics by Shanelec and Tibbetts in 1992. PST, as a novel microsurgical technique, can be considered as one of the more recent discoveries in the historical evolution of soft tissue surgery that began as plastic surgery over 2600 years ago. As matter of fact, a study of the history of mucogingival surgery cannot be considered without reference to the history of Plastic Surgery. The first Plastic Surgery dates from 600 BC India, as recorded in the Sushruta-Sanhita, an Ayurvedic compendium that describes Plastic Surgery operations on the nose, ear and lip1. The Kangra district in Himachal Pradesh carried forth the ancient legacies of surgical techniques and became famous for plastic surgeons. A 17th Century description of such an operation is as follows: “The patient’s nose had been cut off as a punishment for adultery. A plate of wax was fitted to the stump of the nose. It was flattened and laid on the forehead, a line drawn around the wax. The operator dissected as much skin as it had covered, leaving a small slip between the eyes. This preserves the blood circulation till a union has taken place”2.Descriptions of surgical methods in the Sushruta-Sanhita were translated into Arabic in the 8th century. These practices reached Italy by 1400 and were incorporated into the methods of Gustavo Branca3. Italian medicine had been influenced by extensive knowledge of vascular anatomy since the Renaissance. Combining Sushruta-Sanhita methods and new knowledge of vascular anatomy, Branca developed operations reconstructing the face and nose with flaps from the cheek and arm. In 1597 Gasparo Tagliacozzi from Bologna published De curtorum chirurgia per insitionem, his manual for the surgical reconstruction of facial wounds in soldiers4. He described reconstruction of the nose using skin from the arm and replacement of the ears and lips using pedicle flaps. In 1804, Giuseppe Baronio from Milan published Degli Innesti Animali. It was the first account of autologous skin grafting demonstrating skin transfer in the same individual5. A century later in 1906, Iginio Tansini5 from Milan performed the first myocutanteous flap to repair a large defect following mastectomy6. This procedure was not routinely practiced in America until the 1970’s.The history of gingival grafting follows a similar pathway. In 1912, Robert Neumann developed the mucogingival flap7. He demonstrated that mucogingival tissue remained viable when the blood supply was not severed. For many decades, the apically repositioned flap was used to create iatrogenic gingival recession in treating periodontal pockets. In 1956, Grupe and Warren expanded the flap concept with their laterally repositioned flap to correct recession8. This was a direct descendant of Branca’s pedicle flap. The major limitation of the pedicle graft was the lack of tissue adjacent the recession and possible loss of gingival tissue at the donor site. However, it was the first procedure to demonstrate successful root coverage. Free gingival grafts, in which the vascular supply of the donor tissue was severed, were first described by William Younger in 19039. The free gingival graft was re-discovered by King, Pennel and Bjorn in the early 1960’s and popularized by Sullivan and Atkins in the late 1960’s.9-12. This procedure was unable to predictably cover root recession and was accompanied by substantial patient morbidity at the palatal graft site. It was a relief when the Sub-epithelial graft was introduced by Langer and Calagna in 198513. Along with the introduction of the tunnel technique by Nelson and Raetzke in 1985, successful grafting for root coverage became predictable and less invasive14,15,16.Over the past decade, a revolution has taken place in medical surgery requiring the re-training of tens of thousands of surgeons and the re-tooling of their operating rooms17. This change has come about due to the acceptance of microscopic and endoscopic surgical therapy, particularly laproscopic removal of the gallbladder and arthroscopic repair of the knee18. Microsurgery today is applied to a variety of medical operations ranging from limb replantation to coronary artery bypass procedures19,20. These Band-Aid Surgeries are so called as the size of the incision is so small that once sutured, the wound can be covered with a small adhesive strip. Such procedures are a natural evolution of microsurgical advances which took place in the early 1970’s culminating in modern medical microsurgery21. An important factor in public and professional acceptance of microsurgery is the significant decrease in morbidity and pain. In common usage, “microsurgery” refers to a refinement in surgical technique by which normal vision of the surgeon is enhanced through magnification. In a broader sense, however, microsurgery implies an extension of surgical principles by which gentle handling of tissue, smaller incisions and accurate approximation of the wound edges is of paramount importance. Shanelec and Tibbetts introduced those principles and practices of medical microsurgery to periodontics in 1992, improving the outcome of periodontal surgical procedures and reducing the patient morbidity22-24. These primary features of microsurgery apply to all surgical disciplines: • use of magnification to improve visual perception and motor coordination; • decreasing the size and numbers of incisions to lessen surgical trauma; • operating beneath the dermis in already existing spaces or fascial planes; • meticulous closure of smaller incisions with small sutures; • specially designed small instruments to facilitate work in confined spaces. Pinhole Surgical Technique, building upon the findings of Shanelec and Tibbetts and incorporating all the above features, marks a new advancement in the treatment of gingival recession25. Summary of the Pinhole Surgical Technique Twenty years after the introduction of periodontal microsurgery by Shanelec and Tibbetts, another grounding-breaking minimally-invasive periodontal surgical procedure, called the Pinhole Surgical Technique (PST), was introduced to the dental world25. This is an incision, suture-free technique for treatment of mucogingival defects. By means of specially designed instruments, this incision-free, suture-free technique enables the clinician to raise, through a 1.5 mm “Pinhole,” a mucogingival flap to be advanced coronally to cover any number of mucogingival defects all at one time. Strips of bioresorbable membrane, 1.5×10 mm, are inserted under the flap to stabilize the flap-without the use of sutures. Methods and materials A 33-month retrospective study of 43 patients with 121 recession sites reported results comparable to those of the free-connective tissue graft (FCTG), predictability of which has been considered the gold standard in root coverage procedures. The patients chosen for this PST study conformed to the following criteria for inclusion of patients: general good health (ASA I) or at most mild systemic disease (ASA II), no contraindication for periodontal surgery, history of compliance with oral hygiene instruction, and absence of plaque and of bleeding on probing. Surgical method After application of local anesthetic, rotary burs, ultrasonic instruments and hand curettes are used to plane root surfaces. A 16-gauge needle is used to place a 1.5 mm “Pinhole” apical to the mucogingival defect, at approximately the depth of the vestibule. Specially designed instruments called PST Elevators are then inserted through the pinhole and moved mesially and distally to undermine the mucosal tissue and elevate a full-thickness mucosal flap. This flap must extend beyond two teeth on each side of the defective root. The clinician is guided by the shape of the instrument seen through the thin mucosal tissue. The instruments are then inserted under the mucogingival junction to elevate the entire gingival apparatus from the underlying bone around the teeth. The interproximal papilla of all the adjacent teeth involved are also elevated. Collagen strips of 1.5 mmx10 mm, cut from a bioresorbable membrane are then inserted under the papillae and over the buccal/facial defect (Figures 1-6) The following is a summary of the results of this study Of the 121 recession sites 85 were Class I (where recession does not extend into the mucogingival junction and there is no loss of interproximal attachment), or Class II (where recession extends into the mucogingival junction with no loss of interproximal attachment)26. There were 36 cases classified as Class III (where recession extends beyond the mucogingival junction and there is loss of clinical attachment). This retrospective study was of 43 consecutive patients that covered a period of 33 months. The mean assessment period was 18±6.7 months. The mean initial recession for the 121 teeth was 3.4±1.0 mm. The mean follow-up recession for all the teeth was 0.4±0.8 mm. Complete root coverage (predictability) for Class I and Class II cases combined compared to Class III cases was 81.2%. and 41.7%, respectively. Mean percentage of recession covered (effectiveness) for Class I and Class II cases compared with Class III cases was 94.0%±14.8% and 75.5±24.0%, respectively. Mean probing depth (PD) reduction was 1.4±0.8 mm. Mean gain in keratinized tissue (KT) for Class I and Class II cases was 1.2±2.0 compared to Class III cases, which was 1.5±1.7 mm (Figures 7-8). As to patient-based results, 88% of the patients reported no pain or mild pain. The average number of non-prescription pain pills was 1.7 per patient. As to bleeding, 32.6% reported no post-op bleeding, while 67.4 % reported mild bleeding. There was no swelling for 25.6%, mild swelling for 69.8% of the patients, and moderate swelling for 2%. Average esthetic satisfaction was 95% and was achieved on an average of 7.4 days (Figures 9-10). Discussion Foregrounding the Pinhole Surgical Technique against the backdrop of the history of the development of mucogingival surgery lends further credence to PST as a notable, effective and minimally invasive treatment for gum recession. Consistent to the five principles of microsurgery particularly as applied to periodontics, PST facilitates reduced morbidity by its adherence to the five tenets of microsurgery by improving visual perception, eliminating need for incisions, allowing procedures beneath the dermis, precluding sutures, with the use of particularized instruments. PST improves upon the current root coverage procedures of the free connective tissue graft (FCTG) the gold standard for treatment of receded gums heretofore with use of graft that does not share the same blood supply as the recipient tissue. Morbidity, such as pain, bleeding and swelling, associated with donor sites in FCTG has led to continuing search to find a less invasive methodology that has relatively the same predictability and effectiveness. Based on findings in the Chao PST study, it appears that PST has similar predictability and effectiveness as FCTG while offering significant advantages over FCTG in terms of morbidity factors. In sum, PST as an incision-free and suture-free methodology is illustrative of the five tenets of atraumatic technique and primary wound closure fundamental to microsurgery. PST does not laud itself as a conceptual revolution in therapy but proffers its methodology as a continuation in the history of mucogingival surgery to improve accuracy and gentleness in periodontic microsurgery in everyday practice. Indeed, as forebearers in the history of gingival grafting so aptly illustrate, the search for improved methodologies is continual. PST is merely an example of the universally accepted concept that there is no periodontal procedure today that cannot benefit from being done more carefully and gently.A succinct review of the results of the PST study by Chao25 substantiates the claim that the Pinhole Surgical Technique does adhere to the five principles of atraumatic techniques. Predictability is measured by the frequency of complete root coverage and is deemed to be the best indicator of success. Complete root coverage for Class I and Class I cases in the PST study was 81.2% and compares favorably with studies of FCTG treatments which report predictability varying from 29% to 90%. A more recent long-term retrospective study by Rossberg, et al.27 reported complete root coverage for FCTG at 82%, to which PST compares favorably at 81.2%. Effectiveness is also an important factor in measuring success and is measured by mean percentage defect coverage. The mean percentage defect coverage for PST was reported to be 94% for Class I and Class II cases, while the criterion for success is defined as between 80% to 100%. The PST study also showed favorable results in Probing Depth reduction (1.4mm), gain in Keratinized Tissue (1.3 mm), and gain in Clinical Attachment Level (4.4 mm) while normative values reported by Paolantonio et al.28 were 0.20, 1.93 and 4.40 mm, respectively. The mean pain level of patients in the PST were mild (0.8 on a 10-point scale). Patients took on the average 1.7 \ non-prescription pills in the post-op phase. Bleeding and swelling were mild and of short duration. Patient satisfaction in the PST study was reported to be 95.1%. The conclusion of the PST study was that: “It is reasonable to conclude that within limits of this study, PST may be deemed a predictable, effective, minimally invasive, and time- and cost-effective alternative to FCTG techniques for obtaining optimal patient-based outcomes”25. Given the outcomes reported above, it can be said that PST is a scalpel-free and suture-free treatment for gum recession that uniquely embodies the five tenets of microsurgery that were introduced by Shanelec and Tibbetts to dentistry in 1992. Conclusion The history of gingival grafting can be traced to the first plastic surgery in 600 BC in India, ensuing reconstruction of face and nose by Branca in Italy in 1400, autologous skin grafting in 1804, the first myocutanteous flap in 1906, and the continuation of the latter procedure in America up to the 1970’s. Periodontal surgical protocol progressively adopted these medical procedures– beginning with development of the mucogingival flap in 1912, followed by the expansion of the flap concept to correction of recession in 1956, while later free gingival grafts became common practice in the 1960’s– that were in turn supplanted by sub-epithelial grafting and the tunnel technique both in 1985. Even so, clinicians sought for methods that would be more predictable and less invasive. The principles and practices of medical microsurgery applied to periodontics by Shanelec and Tibbetts in 1992 accomplished this very goal. The incision-free, suture-free Pinhole Surgical Technique, invented by Chao, is a new permutation of microsurgery introduced by Shanelec and Tibbetts in that the Pinhole Surgical Technique furthers the search for a predictable, effective and minimally invasive alternative to treatment of gingival recession with maximally positive patient-based results. In sum, PST adds a significant page to the history of the recent developments in microsurgery for gingival recession. Note John Chao, D.D.S., is the inventor of the Pinhole Surgical Technique™ (PST™). Both the PST methodology and the PST instrumentation have been trademarked and patented by the author. This article is intended to inform the reader about the PST and is not intended to instruct the reader on how to perform the PST. Dr. Chao offers a course of instruction on PST in Los Angeles, California, USA, on a bimonthly basis. For more information contact Dr. Chao, see Correspondences.