Introduzione. La riabilitazione implantologica è rapidamente evoluta negli ultimi anni e nuove tecnologie per la diagnosi e il trattamento sono oggi disponibili. Il numero totale degli impianti posizionati dai chirurghi orali è aumentato significativamente nel tempo, ma anche l’incidenza di complicanze. In implantologia orale le più gravi complicanze si verificano prevalentemente durante l’intervento chirurgico. Possono derivare da una pianificazione non corretta, da un’inadeguata preparazione del letto implantare, dalla contaminazione, dall’errato posizionamento dell’impianto o dalla procedura chirurgica stessa che non risulta priva di rischi. In questo lavoro gli autori riportano una serie di casi di complicanze implantari e il trattamento chirurgico specifico e vengono, inoltre, discusse le possibilità di prevenzione di queste complicanze.
Pazienti e metodi. Questo studio include una serie di casi di pazienti affetti da complicazioni a seguito di trattamento implantologico.
Risultati. Vengono riportati i dati clinici e i risultati dei trattamenti chirurgici delle complicanze descritte.
Conclusioni. L’incidenza delle complicanze chirurgiche post-implantologiche è aumentata negli ultimi anni. Queste complicanze sono prevalentemente associate alla chirurgia e possono essere emorragie, alterazioni neurosensoriali, danni ai denti adiacenti e fratture mandibolari. Inoltre, possono essere associate all’errato posizionamento dell’impianto o alla mancanza di stabilità primaria o dislocazione all’interno del seno mascellare. Un’adeguata formazione chirurgica e l’esperienza sono di fondamentale importanza per ridurre il numero e la gravità delle complicanze. La conoscenza delle più moderne tecniche pre-implantologiche e implantologiche e delle possibili complicanze costituisce la base della formazione del chirurgo orale.
Summary
Oral rehabilitation with dental implants and surgical complications
Background. Implants have evolved from the initial excitement to a rapidly growing technique for replace the missing teeth. The total number of implants being placed has increased significantly over the years as the prevalence of complications. In oral implantology the most serious complications and those most frequently described in the literature occur during surgery. They may result from inadequate planning, overworking of the implant bed, contamination by incorrect manipulation or mishandling; by poor implant orientation or by the surgical procedure itself, which is not without risk. The authors provide a detailed analysis of the etiology prevention and treatment of specific complications.
Patients and methods. This study includes a case series on patients referred for some complication due to implant placement. The patients were evaluated and baseline data were collected and reported.
Results. A different spectrum of surgical implant complication is reported. Clinical data, as data related to etiology, diagnosis and treatment planning have been collected. According to the complication patients were treated with appropriate surgical therapy.
Conclusions. There are several reasons for the increased number of implant complication in the last years. Intra-operative complications may be related with surgery such as hemorrhage, neurosensory alterations damage to adjacent teeth and mandibular fractures. Otherwise complication may be associated with implant placement such as absence of primary stability, fenestration or displacement into maxillary sinus. Knowledge, learning and experience are of paramount importance to reducing the number and the severity of implants surgical complications.
L’implantologia endossea quale metodica per il ripristino parziale o totale dell’edentulia ha rivoluzionato il concetto della riabilitazione protesica con risultati prevedibili a lungo termine1 ed è diventata una pratica sempre più diffusa.
I nuovi protocolli per il posizionamento degli elementi implantari e per la riabilitazione protesica hanno ridotto i tempi di trattamento2.
Uno degli aspetti fondamentali che può compromettere il successo dell’impianto è l’atrofia ossea severa per la perdita dei denti naturali o in seguito a traumi o per resezioni chirurgiche. Il trattamento dell’atrofia ossea alveolare è possibile con l’utilizzo di innesti ossei o con tecniche osteo-distrattive3. L’aumento dell’uso di queste tecniche ha comportato allo stesso tempo un incremento delle complicanze e dei rischi connessi anche con questo tipo di chirurgia. La corretta inserzione degli impianti è essenziale e richiede una pianificazione appropriata e un approccio di tipo multidisciplinare. Numerose tecniche di pianificazione sono disponibili, basate sull’utilizzo di software per la programmazione virtuale dell’inserzione implantare, ma anche queste non sono esenti da errori4.
Il trattamento con impianti dentari può essere una procedura molto complessa in termini di programmazione, esecuzione e trattamento delle eventuali complicanze. Negli ultimi anni si è osservato un incremento notevole del numero delle complicanze implantari e questo si è verificato anche per l’instaurarsi di protocolli chirurgici sempre più aggressivi.
Le complicanze in chirurgia implantologica possono verificarsi nella fase chirurgica, in quella post chirurgica e durante la riabilitazione protesica.
L’utilizzo della TC è considerato essenziale nel pre-operatorio al fine di ridurre le possibili complicanze5 e l’applicazione di protocolli e di linee guida ben documentate possono diminuirne l’incidenza.
In questo studio sono stati riportati una serie di casi di complicanze post-implantologiche riferiti e trattati presso l’Unità operativa di chirurgia maxillo-facciale dell’Azienda ospedaliero-universitaria Sant’Anna di Ferrara.
Pazienti e metodi
Dalla casistica complessiva in un periodo di 4 anni (2010-2014) vengono considerati 7 pazienti inviati presso la nostra Unità operativa per complicanze chirurgiche legate all’inserimento di impianti.
Tre pazienti presentavano dislocazione degli impianti all’interno del seno mascellare, uno frattura di mandibola, uno perdita di una griglia mascellare sottoperiostale, uno parestesie a livello del territorio del nervo mandibolare e uno complicanze connesse con il posizionamento di impianti in pregresso trattamento con bifosfonati.
Tutti i pazienti sono stati sottoposti a valutazione clinica e radiologica (TC del massiccio facciale e Rx ortopantomografia). Viene riportato il piano di trattamento e la tecnica chirurgica utilizzata.
Caso clinico 1
Paziente di sesso maschile (F.R.) di 65 anni sottoposto nell’agosto 2011 all’inserimento di 2 impianti a livello del mascellare superiore destro per riabilitazione protesica in edentulia parziale dell’arcata superiore. Dopo circa 2 mesi veniva inviato presso la nostra Unità operativa per la presenza di una comunicazione oro-antrale successiva all’inserimento di uno degli impianti.

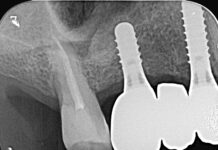
Sono state eseguite Rx ortopantomografia e TC del massiccio facciale che hanno evidenziato il mal-posizionamento di uno dei due impianti con estensione oltre il pavimento del seno mascellare destro (Figura 1).
L’intervento chirurgico si è svolto con approccio intra-orale transmascellare tipo Caldwell-Luc (Figura 2).

È stato allestito un lembo mucoso vestibolare e, successivamente, una finestra ossea (botola) è stata rimossa a livello della parete antero-laterale del seno. Tale manovra chirurgica ha permesso l’esposizione e la successiva rimozione dell’impianto. La finestra ossea è stata quindi riposizionata e un lembo peduncolato della bolla del Bichat è stato trasposto a chiusura della fistola oro-antrale insieme all’utilizzo di colla biologica (Tissel®). Il lembo di mucosa precedentemente creato è stato quindi suturato con filo di sutura Vicryl 3.0.
Il follow-up clinico e radiologico a lungo termine (2 anni) ha evidenziato la completa guarigione.
Caso clinico 2
Un paziente di sesso maschile (M.L.) di anni 40 è stato sottoposto nell’ottobre 2010 all’inserimento di un impianto nel mascellare superiore. All’esame obiettivo presentava dolore con sensazione di tensione, tumefazione e arrossamento a livello del mascellare superiore sinistro. I rilievi radiologici hanno dimostrato la presenza dell’impianto dislocato all’interno del seno mascellare sinistro (Figura 3) e di un grave quadro di sinusite mascellare acuta.

In questo caso è stato utilizzato il trattamento con tecnica FESS (Functional Endoscopic Sinus Surgery). La tecnica FESS, in anestesia generale, prevede l’utilizzo di un endoscopio capace di fornire un’immagine ingrandita delle strutture interne delle fosse nasali e può essere associata a strumenti di tipo operativo-chirurgico. Gli step chirurgici prevedono la decongestione della mucosa nasale mediante l’inserimento di tamponi imbevuti di adrenalina e carbocaina 1/100.000 per un’accurata visualizzazione delle strutture anatomiche. Successivamente, si procede con uncinectomia parziale e meatotomia del turbinato medio con allargamento dell’ostio del seno mascellare. Questa tecnica permette un immediato accesso al seno mascellare, facilitando in questo modo la rimozione dell’impianto e il recupero dell’adeguata ventilazione del seno mascellare (Figura 4).

Il paziente è stato seguito clinicamente per i successivi 6 mesi con controllo endoscopico endonasale dimostrando completa guarigione.
Caso clinico 3
Paziente di sesso femminile (M.D.) di 54 anni sottoposta nell’aprile 2010 a inserimento di 2 impianti a livello del mascellare superiore destro. L’intervento di inserzione degli impianti era stato eseguito contemporaneamente a un rialzo di seno con biomateriale.
Da circa 2 mesi riferiva comparsa di sinusite e presenza di gemizio purulento a livello endorale. Un primo controllo radiologico con Rx ortopantomografia evidenziava l’inserzione degli impianti oltre il pavimento del seno mascellare e una comunicazione oro-antrale (Figura 5), con un’importante componente flogistica reattiva sinusitica.
In questo caso l’intervento chirurgico è avvenuto con approccio combinato con tecnica FESS e approccio endorale, con rimozione degli impianti e chiusura della fistola con lembo di vicinanza.

Per mezzo della FESS è stato possibile il recupero della normale pervietà dell’ostio antrale. La scelta dell’approccio combinato FESS-transmascellare avviene in accordo con la condizione clinica del paziente, cioè se la dislocazione implantare è associata o meno a una sinusite reattiva con comunicazione oro-antrale.
A sei mesi dalla procedura chirurgica la paziente presentava una completa guarigione con scomparsa dei sintomi flogistici sinusitici.
Caso clinico 4
Un paziente di sesso maschile di 78 anni (C.O.) si presentava alla nostra osservazione per frattura patologica di mandibola successiva a inserimento di 2 impianti (Figura 6).

All’Rx ortopantomografia si evidenziava uno stato avanzato di atrofia ossea mandibolare con presenza di un impianto in sede a livello della sinfisi mentre a livello della rima di frattura parasinfisaria l’elemento implantare era già stato rimosso. All’esame obiettivo, alla palpazione si evocava pretermobilità dei monconi ossei con dolore. Il paziente è stato trattato con intervento chirurgico di riduzione e osteosintesi della frattura e rimozione dell’impianto che era rimasto in sede (Figura 7).

A distanza di sei mesi ha manifestato un buon consolidamento della frattura ed è stato successivamente riabilitato con protesi mobile totale.
Caso clinico 5
Paziente di sesso femminile di 57 anni, sottoposta 20 anni prima a intervento di implantologia a livello dell’arcata superiore bilateralmente con impianti a griglia sottoperiostea (Figura 8).
Da circa un anno la paziente lamentava mobilità della protesi con dolore, esacerbato soprattutto dalla masticazione. All’esame obiettivo, durante la rinoscopia anteriore si evidenziava gemizio purulento e maleodorante che aumentava durante la masticazione.
A livello endorale si osservava presenza di protesi superiore totale su barre metalliche, con recessioni gengivali delle mucose perimplantari a livello vestibolare e palatale da cui fuoriusciva gemizio purulento.

Si osservava, inoltre, parziale esposizione della barra metallica soprattutto a livello del quadrate supero-posteriore destro. Si programmava intervento chirurgico di revisione mascellare con rimozione in toto della protesi e degli impianti a lama.
La paziente ha manifestato quindi la quasi totale perdita dell’osso mascellare superiore (Figura 9) ed è stato programmato un trattamento osseo ricostruttivo.
È stata quindi temporaneamente riabilitata con protesi totale mobile.

Caso clinico 6
Una paziente di sesso femminile di 70 anni (F.S.) nell’aprile 2009 si era sottoposta a inserzione di tre elementi implantari nel quadrante mascellare superiore di destra con successiva riabilitazione protesica. Nell’agosto 2010 la paziente riferiva la comparsa di dolore nella stessa sede con drenaggio di materiale purulento.
Veniva quindi valutata e posta diagnosi di osteite mascellare, sinusite mascellare e fistola oro-antrale destra (Figura 10).
Due elementi implantari erano già stati rimossi all’epoca della nostra valutazione clinica.
Dall’anamnesi è emerso un uso prolungato (circa 20 anni) di bifosfonati, quali acido alendronico (7 anni) e successivamente acido ibandronico (14 anni).

La sospensione del trattamento risaliva a circa 6 mesi prima. Nel follow up a 6 mesi si è osservata completa guarigione della ferita chirurgica (Figura 11) e la chiusura della fistola; anche in questo caso è stato utilizzato un lembo peduncolato di Bichat (Figura 12).

La bolla del Bichat è formata da tessuto adiposo di consistenza simile a quello endo-orbitario; è situato tra il muscolo buccinatore e il ramo della mandibola, dividendo i muscoli masticatori dall’arco zigomatico e dal ramo della mandibola. È rivestito da una fascia, e mentre nel bambino riveste un ruolo fondamentale durante l’atto della suzione nell’adulto coadiuva la motilità muscolare. L’approccio chirurgico endorale per l’allestimento del lembo peduncolato di Bichat prevede la creazione di un lembo muco-periosteo, che si estende fino al trigono retro molare, che viene successivamente sollevato fino all’individuazione della bolla di Bichat. Solitamente essa ernia spontaneamente dal sito dell’incisione all’interno della cavità orale. Il lembo di tessuto adiposo è quindi trasposto a chiusura della vicina fistola oro-antrale, e ricoperto dal lembo mucoso.

Caso clinico 7
Nel marzo 2014 veniva valutata una paziente di sesso femminile (T.S.) di anni 44 che si era sottoposta nel novembre 2013 a intervento di implantologia in sede emi-mandibolare destra. Da allora la paziente riferiva disturbi della sensibilità nel territorio di innervazione della branca mandibolare del trigemino di destra, motivo per cui era avvenuta la successiva rimozione dell’impianto inserito, senza tuttavia remissione della sintomatologia.
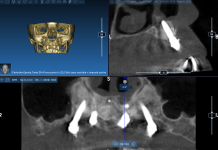
La paziente era stata quindi sottoposta a diagnostica strumentale (Rx ortopantomografia) e valutazione neurologica, durante le quali venivano eseguiti anche i potenziali evocati con riscontro di coinvolgimento delle piccole fibre A-delta e C nei territori esaminati di destra, quadro compatibile con neuropatia focale del nervo alveolare di destra. In questo caso l’inserzione dell’impianto era stata programmata con tecnica software di simulazione virtuale dimostrando che anche questa tecnica non è esente da errori (Figura 13).
Il trattamento di questo tipo di patologia è stato di tipo conservativo; sono stati prescritti integratori alimentari volti a favorire la rigenerazione nervosa della componente lesa e la paziente viene regolarmente seguita con controlli ambulatoriali.
Discussione e conclusioni
Il principale fattore che può provocare una mancanza di stabilità primaria dell’elemento implantare è l’altezza ossea insufficiente a causa della pneumatizzazione del seno mascellare e per la scarsa qualità dell’osso residuo. Questo si evidenzia soprattutto nei quadranti posteriori del mascellare superiore.
La perforazione accidentale del seno mascellare è una complicanza riportata in letteratura, in particolare quella della membrana di Schneider.
Almaghrabi6 riporta un caso grave d’infezione del seno mascellare in seguito a una manovra di rialzo del seno e riporta un rischio del 20% di complicazioni come infezioni, sequestro di innesto osseo e sinusite.
La complicanza dovuta a penetrazione di impianti a livello del seno mascellare è stata riportata per la prima volta da Branemark nel 19847. Le perforazioni della membrana di Schneider non sono così rare, bensì associate al 25% di tutte le procedure sinusali8. La migrazione accidentale di impianti nel seno mascellare può essere associata a comunicazione oro-antrale e/o a infezioni che possono coinvolgere anche i seni determinando una pansinusite. La funzione del seno mascellare dovrà quindi essere ripristinata mediante la rimozione del corpo estraneo e la creazione di un’adeguata pervietà dell’ostio mascellare. La scelta preferenziale ricade sull’utilizzo della tecnica endoscopica o FESS che permette una minore invasività e una riduzione dei tempi di guarigione. Qualora fosse presente una comunicazione oro-antrale, il trattamento mediante FESS deve essere associato a un approccio endorale transmascellare con l’allestimento di lembi locali. È richiesta in questi casi la collaborazione multidisciplinare tra chirurgo maxillo-facciale e otorinolaringoiatra9,10.

Le fratture mandibolari secondarie all’inserimento di impianti sono state ampiamente descritte in letteratura in passato11. Queste complicazioni occorrono in genere quando gli impianti sono inseriti in una mandibola atrofica e di solito si verificano in pazienti anziani12. Raghoebar13 descrive quattro casi di fratture mandibolari successive all’inserzione di impianti in processi alveolari atrofici. Tre di questi hanno richiesto innesti ossei per riparare la frattura mentre il quarto è stato trattato con placche di osteosintesi. Nel caso di inserimento di impianti su una mandibola atrofica si rendono necessari periodici follow-up sia clinici che radiologici, e anche l’istruzione del paziente a evitare il sovraccarico occlusale durante il periodo di osteointegrazione13.
Il trattamento implantare in pazienti che hanno subito trattamento con bifosfonati è controverso. I bifosfonati rappresentano la terapia di prima scelta per il trattamento dell’osteoporosi e di altre patologie del metabolismo osseo quali il morbo di Paget, l’osteogenesi imperfetta, le metastasi ossee o l’osteolisi da mieloma multiplo.
Si tratta di potenti inibitori del riassorbimento osseo e cioè una classe di farmaci in grado di inibire l’attività degli osteoclasti e il metabolismo osseo.
L’American Association of Oral and Maxillofacial Surgeons distingue diverse classi di bifosfonati con raggio d’azione ed effetti collaterali specifici differenti.
È stato stabilito che i bifosfonati orali (Aredia) hanno un potere necrotizzante sull’osso mandibolare inferiore rispetto ai bifosfonati di IV generazione (Zometa).
Bisogna inoltre considerare le condizioni cliniche e socio-sanitarie del paziente e anche la durata del trattamento con bifosfonati; d’altra parte uno studio condotto da Abthai14 di follow-up in pazienti sottoposti a riabilitazione implantologica con storia clinica di uso di bifosfonati ha dimostrato come l’utilizzo di alendronato migliori la quantità di osso perimplantare.
La British Dental Association conferma che “attualmente non è controindicata l’implantologia nei pazienti in terapia con bifosfonati (orali) ma è suggerito di ottenere dal paziente uno specifico consenso informato”. Jeffcoat15 in uno studio in cieco ha valutato 50 donne in post-menopausa in terapia pregressa con bifosfonati orali sottoposte a chirurgia implantare, riscontrando percentuali di successo pari al 100% e l’assenza di complicanze quali infezioni, dolore e osteonecrosi, con un follow up di 3 anni. Anche Grant e Kraut16 hanno studiato 115 pazienti, la maggior parte dei quali ha continuato ad assumere bifosfonati orali anche dopo l’intervento, senza evidenziare alcuna relazione causale tra l’assunzione di bifosfonati e il fallimento degli impianti e nemmeno la comparsa di osteonecrosi della mandibola da bifosfonati17. Le raccomandazioni della letteratura internazionale consigliano di evitare qualsiasi tipo di procedura chirurgica nei pazienti che hanno assunto bifosfonati per via endovenosa, mentre non prevedono modifiche del piano di trattamento odontoiatrico nei soggetti che hanno assunto i bifosfonati per via orale18.
Lo Special Committee on Medication of the Jaw dall’AAOMS nel 2014 ha proposto nella sua ultima revisione la modifica della vecchia nomenclatura BRONJ (Bisphosphonate Related Osteonecrosis of the Jaw) con la più attuale MRONJ (Medication-Related Osteonecrosis of the Jaw), al fine di rendere noto che altri farmaci quali terapie antiangiogenetiche o immunosoppressive sono comunque in grado di indurre gli stessi fenomeni di osteonecrosi sulla mandibola e sulla mascella indotti dai bifosfonati. Secondo l’associazione sono considerati pazienti affetti da MRONJ coloro che si sono sottoposti o sono in trattamento con farmaci antiangiogenici o immunosoppressivi, che presentano a livello endorale esposizione ossea con o senza tragitto fistoloso, che permane da più di 8 settimane, e che non hanno anamnesi di radioterapia della mandibola o evidenza di lesioni metastatiche da carcinomi in altre sedi, a livello della mandibola. Per tali pazienti è richiesto un approccio multidisciplinare per un’adeguata valutazione dei rischi e dei benefici di una terapia riabilitativa endorale19.
Tra le più comuni complicanze implantari sono da considerare anche quelle che causano conseguenze neurologiche. La più frequente è a carico del nervo alveolare inferiore, seguita da quelle relative ai nervi linguale, mentoniero, infraorbitario, incisivo, con un’incidenza che può arrivare fino al 15% circa dei casi sottoposti a interventi di chirurgia implantologica20. Per evitare questo tipo di complicanze è necessaria non solo un’adeguata esperienza e manualità, ma anche un’appropriata conoscenza dell’anatomia topografica.
È opportuno seguire linee guida appropriate durante il posizionamento degli impianti nel mascellare posteriore: se l’altezza residua è di 8 mm con un pavimento del seno orizzontale si può inserire un impianto standard, mentre se l’altezza risulta inferiore agli 8 mm e il pavimento ha un andamento obliquo andrà valutata la possibilità di procedere con la tecnica degli osteotomi di aumento del seno mascellare21. Se l’altezza è compresa tra 5-7 mm è raccomandata la tecnica dell’elevazione del seno mascellare con innesti e inserzione simultanea degli impianti. Nei casi di severa atrofia ossea (3-4 mm fino a 1-2 mm) l’approccio chirurgico potrà prevedere 1 o 2 tempi chirurgici: nel primo caso in un unico tempo si procederà al rialzo di seno attraverso un approccio laterale, e innesti con simultaneo inserimento dell’impianto, mentre nel secondo caso dopo il rialzo di seno e gli innesti si esegue l’inserimento degli impianti in un secondo tempo chirurgico a distanza di 6 mesi.
La conoscenza dell’anatomia chirurgica è essenziale anche utilizzando metodiche virtuali e software per il posizionamento degli impianti poiché non possono considerarsi esenti da errori22.
L’utilizzo di griglie sottoperiostee deve essere riservato a casi particolarmente selezionati in quanto a lungo termine possono provocare gravi riassorbimenti ossei mascellari23.
In definitiva, per evitare complicanze implantologiche è necessaria un’accurata selezione del paziente, un’attenta conoscenza dei protocolli, dell’anatomia, delle possibili complicanze nonché una completa pianificazione pre-chirurgica che comprenda anche un’adeguata informazione al paziente.
Corrispondenza
Valentina Candotto
Scuola di Specializzazione in Chirurgia Maxillo-Facciale, Università degli Studi di Ferrara
Azienda Ospedaliero-Universitaria Sant’Anna di Ferrara, Unità Operativa di Chirurgia Cranio-Maxillo-Facciale
Via Aldo Moro, 8 - 44124 Cona (Fe) Tel. 053.2239178
candottina@libero.it
1MD, DMD, Azienda Ospedaliero-Universitaria
Sant’Anna di Ferrara, Unità Operativa di Chirurgia Cranio-Maxillo-Facciale
2MD, Scuola di Specializzazione in Chirurgia
Maxillo-Facciale, Università degli Studi di Ferrara,
Azienda Ospedaliero-Universitaria
Sant’Anna di Ferrara, Unità Operativa di Chirurgia Cranio-Maxillo-Facciale
1. Gallego-Medina I, Sánchez-Garcés M, Berini-Aytés L, Gay- Escoda C. Desplazamiento de un implante dental dentro del seno maxilar durante la segunda fase quirúrgica. Av Periodon Implantol 2002;14:81-8.
2. Deas D, Micotowicz J, Mackey S, Moritz A. Implant failure with spontaneous rapid exfoliation: case report. Implant Dent 2002;11:235-42.
3. Green NT, Machtei EE, Horwitz J, Peled M. Fracture of dental implants: literature review and report of a case. Implant Dent 2002;11:137-43.
4. Schlegel KA, Zimmermann R, Thorwarth M, Neukam FW, Klongnoi B, Nkenke E et al. Sinus floor elevation using autogenous bone or bone substitute combined with platelet-rich plasma. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2007;104:e15-25.
5. Tepper G, Hofschneider UB, Gahleitner A, Ulm C. Computed tomographic diagnosis and localization of bone canals in the mandibular interforaminal region for prevention of bleeding complications during implant surgery. Int J Oral Maxillofac Implants 2001 Jan-Feb;16(1):68-72.
6. Almaghrabi BA, Hatton MN, Andreana S, Hoeplinger MA. Treatment of severe sinus infection after sinus lift procedure: a case report. Implant Dent 2011;20(6):430-3.
7. Branemark PI, Adell R, Albrektsson T, Lekholm U, Lindstrom J, Rockler B. An experimental and clinical study of osseointegrated implants penetrating the nasal cavity and maxillary sinus. J Oral Maxillofac Surg 1984;42(8):497-505.
8. ten Bruggenkate CM, van den Bergh JP. Maxillary sinus floor elevation: a valuable pre-prosthetic procedure. Periodontol 2000 1998;17:176-82.
9. Chiapasco M, Felisati G, Maccari A, Borloni R, Gatti F, Di Leo F. The management of complications following displacement of oral implants in the paranasal sinuses: a multicenter clinical report and proposed treatment protocols. Int J Oral and Maxillofac Surg 2009;38(12):1273-8.
10. Sugiura N, Ochi K, Komatsuzaki Y. Endoscopic extraction of a foreign body from the maxillary sinus. Otolaryngol Head and Neck Surg 2004;130(2):279-80.
11. Suzuki Y, Osada H, Kobayashi M, Katoh M, Kokubo Y, Sato J, Ohkubo C. Long-term clinical evaluation of implant over denture. J Prosthodont Res 2012 Jan;56(1):32-6.
12. Karlis V, Bae RD, Glickman RS. Mandibular fracture as a complication of inferior alveolar nerve transposition and placement of endosseous implants: a case report. Implant Dent 2003;12(3):211-6.
13. Raghoebar GM, Stellingsma K, Batenburg RH, Vissink A. Etiology and management of mandibular fractures associated with endosteal implants in the atrophic mandible. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2000 May;89(5):553-9.
14. Abtahi J, Tengvall P, Aspenberg P. A bisphosphonate-coating improves the fixation of metal implants in human bone. A randomized trial of dental implants. Bone 2012 May;50(5):1148-51.
15. Jeffcoat MK. Safety of oral bisphosphonates: controlled studies on alveolar bone. Int J Oral Maxillofacial Implants 2006;21:349.
16. Grant B, Amenedo C, Freeman K, Kraut RA. Outcomes of placing dental implants in patients taking oral bisphosphonates: a review of 115 cases. J Oral Maxillofac Surg 2008;66:223-30.
17. Demarosi F, Carrassi A, Leghissa GC. Il posizionamento di impianti in pazienti in terapia con bifosfonati orali impiegando un protocollo di vacanza terapeutica: studio prospettico. J of Osseointegration 2010;3(2):135-140.
18. Khan AA, Sàndor GK, Dore E et al. Guidelines for bisphosphonate-associated osteonecrosis of the jaw. EBD 2008;9(4):101-2.
19. Position paper medication related osteonecrosis of the jaw – 2014 Update. American Association of Oral and Maxillofacial Surgeons.
20. Kim YT, Pang KM, Jung HJ, Kim SM, Kim MJ, Lee JH. Clinical outcome of conservative treatment of injured inferior alveolar nerve during dental implant placement. J Korean Assoc Oral Maxillofac Surg 2013 Jun;39(3):127-33.
21. Summers RB. A new concept in maxillary implant surgery: the osteotome technique. Compend Contin Educ Dent 1994;15:689.
22. Du Toit J, Gluckman H, Gamil R, Renton T. Implant injury case series and review of the literature Part 1: inferior alveolar nerve injury. J Oral Implantol 2014 Jun 19.
23. Beddis H, Lello S, Cunliffe J, Coulthard P. Subperiosteal implants. Br Dent J 2012 Jan 13;212(1):4.