Riassunto
Recenti revisioni della letteratura hanno tentato di valutare l’influenza del disegno occlusale e l’applicazione di schemi occlusali differenti con i risultati dei trattamenti implantoprotesici.
Sia pure in assenza di revisioni sistematiche e di RCT sull’argomento, l’analisi di studi ben condotti, laddove occlusione e implantoprotesi sono state correlate, ancorché in maniera indiretta, ha permesso agli Autori di cogliere l’importanza delle acquisizioni scientifiche quali l’osteopercezione e la neuroplasticità neurale, sulle quali si basano le moderne considerazioni occlusali in implantoprotesi.
Gli articoli di revisione hanno evidenziato concordemente la grande attualità di concetti occlusali proposti in passato, che quando furono enunciati si trovavano in assoluta controtendenza con i dogmi della gnatologia classica vigenti; la loro applicazione permette di ottenere risultati lusinghieri a lungo termine, in protesi su denti naturali come su impianti, nel rispetto della variabilità fisiologica e delle modificazioni progressive dell’occlusione del paziente e della sua adattabilità individuale.
Summary
Dental occlusion in implant-retained rehabilitations: biophysiological and gnathological considerations
Recent literature reviews attempted to assess the influence of the occlusal design and the different occlusal schemes on the dental implants survival rate.
Even in the absence of systematic literature reviews and well-designed RCT on this issue, an appraisal of the best available evidence, based on the few studies relating occlusion and dental implants, allowed confirming the importance of osteoperception and neuroplasticity as two key factors.
Review papers underlined the need to re-discover some simple occlusal concepts that were proposed in the past decades in the attempt to simplify the dogmas proper of the classic gnathology; their application allows achieving satisfying long-term results both in fixed prosthodontics on natural teeth and in implant-retained rehabilitations, with full respect of the physiological variability and progressive changes of dental occlusion at the individual level.
Per approfondire qualsiasi argomento di natura scientifica è imprescindibile il ricorso alla letteratura; ebbene, nonostante la miriade di articoli in tema di implantologia, gli Autori che recentemente hanno revisionato la letteratura, mettendo in relazione l’influenza del disegno occlusale e l’applicazione di schemi occlusali differenti con i risultati dei trattamenti implantoprotesici, hanno riscontrato che non era presente nessuna revisione Cochrane e nessuno studio RCT sull’argomento.
Si sono, quindi, dovuti accontentare di articoli con più basso livello di evidenza rispetto agli RCT, cercando con attenzione di ricavare dati sull’argomento da articoli ben confezionati dove i temi occlusali sono stati affrontati sia pure indirettamente1. Nelle loro revisioni i diversi Autori hanno considerato criteri di inclusione che hanno portato i loro lavori ad avvalersi all’incirca degli stessi riferimenti bibliografici.
Gli articoli considerati, pur provenendo da centri e da paesi diversi, riportano tutti risultati estremamente positivi a lungo termine riguardo alle ricostruzioni implantoprotesiche, nonostante l’adozione di disegni o schemi occlusali diversi2-5.
Elementi bio-fisiologici dell’occlusione in implantoprotesi
Fermo restando che al momento attuale non vi è nessuno specifico concetto di occlusione su impianti basato sull’evidenza scientifica, nell’analizzare il rapporto tra occlusione e impianti due domande hanno stimolato la ricerca da parte degli Autori. La prima è: “L’occlusione di un restauro protesico su denti naturali o su impianti deve essere diversa?” mentre il secondo quesito al quale è stata cercata una risposta è: “Disegni occlusali e schemi occlusali diversi possono influenzare i risultati dei trattamenti implantoprotesici?”.
La risposta al primo quesito, che scaturisce dalle pubblicazioni recenti e che trova d’accordo tutti gli Autori è la seguente:
“I concetti convenzionali di occlusione (quelli nati per la protesi rimovibile e trasferiti a quella fissa su denti naturali), pur con alcune modifiche, possono essere utilizzati con successo in protesi sovraimplantare”.
Ciò significa, essenzialmente, che denti e impianti, pur essendo note le loro differenze biofisiologiche prima fra tutte la diversa collocazione nell’osso in virtù dell’assenza negli impianti del ligamento parodontale (dato questo che nelle prime fasi della protesi implantare era stato enfatizzato nell’importanza funzionale), sorreggendo un lavoro protesico si comportano in maniera molto simile e le ricostruzioni implantoprotesiche non richiedono, se non in un modesto numero di casi, l’applicazione di regole occlusali specifiche. Queste affermazioni trovano base scientifica sull’acquisizione di alcuni concetti.
I dati a lungo termine che riportano altissime percentuali di successo dei trattamenti implantoprotesici, pur con utilizzo di principi occlusali differenti, mostrano che anche gli impianti riescono a garantire nel tempo il realizzarsi della funzione.
Sia pure in maniera diversa rispetto ai denti naturali, anche gli impianti permettono una modulazione dei carichi occlusali funzionali e sopportano entro certi limiti quelli eccessivi, rappresentati dalla parafunzione.
Per molti decenni i ricercatori hanno tentato di dimostrare quale altro meccanismo periferico operasse attorno agli impianti, anche se l’assenza del ligamento parodontale comporta un sistema di feedback differente6.
Ora è noto che avvenuta l’osteointegrazione, con impianto nello stato di “anchilosi funzionale”, l’interfaccia osso-impianto, oltre a mantenere stabile la relazione attraverso il continuo rimodellamento dinamico, con riassorbimento e neo-apposizione ossea, ha capacità di adattamento alla variazione dei carichi occlusali funzionali e anche parafunzionali7. Questo concetto è stato definito con il termine di osteopercezione8.
L’interfaccia osso-impianto stabile permette ai carichi funzionali di essere trasferiti all’osso, alle cellule dell’osso e ai meccanocettori associati. L’osso, con le sue caratteristiche fisiche di sistema visco-elastico, consente alla variazione del carico di masticazione di incrementare la “durezza funzionale” dell’interfaccia osso-impianto9.
È grazie all’osteopercezione che la funzione, in protesi sovraimplantare, è garantita a un livello che approccia la funzione dentale. Il comportamento periimplantare di fronte al sovraccarico occlusale è ancora oggi argomento controverso: più modernamente si tende a interpretare il rapporto tra trauma occlusale e periimplantite alla stregua di come la maggior parte degli Autori considera oggi il rapporto tra trauma occlusale e malattia parodontale nel dente naturale. In assenza di placca e di fattori infiammatori di natura batterica, il trauma occlusale non sembrerebbe responsabile di fallimenti implantari dal punto di vista biologico, ma solamente responsabile di complicanze meccaniche a carico sia delle strutture implantari che sovraimplantari10.
La risposta al secondo quesito, se cioè “disegni e schemi occlusali diversi possano influenzare i risultati dei trattamenti implantoprotesici”, è direttamente conseguente all’acquisizione delle recenti scoperte scientifiche sulla neuro-plasticità del sistema nervoso centrale. Si sa da molti anni che il sistema centrale di controllo somato-motorio è in grado di cambiamenti e adattamenti nell’apprendimento del compito motorio. Studi recenti hanno dimostrato che cambiamenti neuroplastici avvengono nelle facce motoria e sensitiva primaria direttamente in relazione con cambiamenti della forma dei denti o variazioni del lavoro linguale.
Quindi quest’attività può venire utilizzata per accomodare cambiamenti nella forma occlusale ed è alla base di quel concetto, sino a oggi empirico, di adattamento, che gli individui attuano in risposta a variazioni di forma occlusale o dello stato dentale11,12.
In virtù di ciò, tutti gli Autori sono concordi nell’asserire che “la scelta del disegno occlusale e metodi diversi di registrazione occlusale non condizionano la validità del risultato finale in implantoprotesi”. Non vi è, inoltre, evidenza neurofisiologica che un disegno occlusale sia migliore di un altro. La mancanza di evidenza circa la predominanza di un disegno occlusale su un altro non giustifica, però, la mancanza di riferimento a schemi ben definiti.
Moderni concetti di occlusione
La gnatologia classica si è sviluppata sulla base di opinioni forti, spesso non supportate da evidenza scientifica. Quando si parla di “occlusione gnatologica” ci si riferisce all’applicazione di quei rigidi schemi meccanicistici che miravano al raggiungimento di una occlusione “ideale” (con MI coincidente con la RC, con il condilo in posizione più alta e retrusa nella cavità glenoide); quegli schemi erano spesso applicati anche a pazienti che funzionavano bene, pur riscontrando che in natura quel tipo di occlusione era presente in non più del 10% dei soggetti.
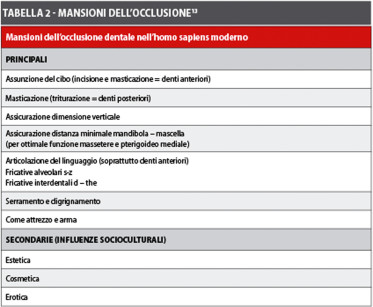
Occlusione “ideale” è considerata oggi “l’occlusione fisiologica” per quel paziente, soddisfacente, comoda, estetica e funzionante senza problemi. La chiave di lettura non è più rigidamente schematica e meccanicistica, ma viene a essere esaltato “il ruolo biologico e psicosociale dell’occlusione”13.
Le moderne conoscenze sulla funzione e sulla disfunzione dell’apparato stomatognatico, prime fra tutte quelle sui potenziali adattativi del sistema, in particolare dell’ATM, permettono di considerare l’occlusione non più come il semplice e statico rapporto tra le superfici masticatorie dei denti superiori e inferiori, ma per “occlusione” si intende oggi “il rapporto dinamico, morfologico e funzionale, tra tutte le componenti del sistema stomatognatico”14.
L’interesse verso l’occlusione si è riacceso negli ultimi due decenni ma l’argomento è trattato dagli Autori con visione critica. La Società Gnatologica della California, nata nel 1926 a opera di Mc Collum, aveva stabilito linee guida e rigidi standard occlusali, basati su criteri predeterminati, principalmente morfologici e meccanicistici. La loro applicazione terapeutica poteva includere modifiche strutturali che non necessariamente si riscontrano in natura, senza preoccuparsi della possibilità di tolleranza da parte del paziente15. Negli anni cinquanta uno gnatologo in controtendenza, Beyron H., proponeva concetti occlusali considerati ancor oggi di grande validità clinica; dopo mezzo secolo è possibile affermare che i concetti di Beyron sono quelli che hanno superato il test del tempo16,17.
Fondamenti gnatologici dell’occlusione in implantoprotesi
Il concetto di occlusione funzionale proposto cinquant’anni fa da Beyron H. è stato recentemente apprezzato ed è oggi considerato quale base raccomandabile per il disegno dello schema occlusale terapeutico in protesi, sia su denti naturali, sia su impianti. Beyron poneva al centro dell’attenzione la naturale occlusione del paziente e proponeva la realizzazione di un’occlusione basata sulla convenienza funzionale e sull’annullamento del disturbo18.
Quindi l’occlusione era vista da Beyron come entità dinamica e il rapporto morfologia-funzione, pur modificandosi con l’età e con la funzione stessa, in maniera naturale poteva sviluppare e mantenere un’occlusione adeguata anche se non necessariamente ottimale19.
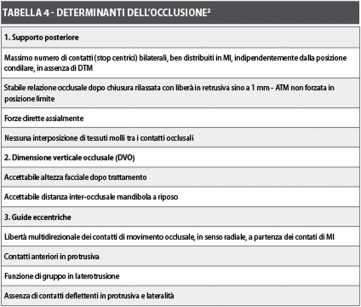
Determinanti dell’occlusione sono ancor oggi considerate:
- il Supporto Posteriore;
- la Dimensione Verticale Occlusale (DVO);
- le Guide Eccentriche (protrusiva e lateralità).
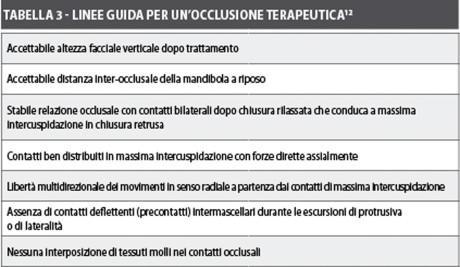
Rapportando i concetti di Beyron sull’occlusione testé elencati e le evidenze scientifiche che emergono dalla letteratura in tema di implantoprotesi con le determinanti dell’occlusione, è possibile ricavare un’esposizione riassuntiva relativa ai parametri di riferimento odierni per la realizzazione di una valida occlusione in protesi sovra- implantare.
Con riferimento al Supporto Posteriore è considerato auspicabile:
- il massimo numero di contatti (stop centrici) bilaterali, ben distribuiti, in massima intercuspidazione (MI), indipendentemente dalla posizione condilare, in assenza di Disordini Temporo-Mandibolari (DTM);
- stabile relazione occlusale dopo chiusura rilassata con libertà in retrusiva sino a 1 mm, affinché l’ATM non risulti forzata in posizione limite;
- forze dirette per lo più assialmente;
- nessuna interposizione di tessuti molli tra i contatti occlusali.
Con riferimento alla Dimensione Verticale Occlusale (DVO) è considerato auspicabile l’ottenimento di una:
- accettabile altezza facciale dopo trattamento
- e una accettabile distanza inter-occlusale quando la mandibola è in posizione di riposo.
Con riferimento alle Guide Eccentriche, una buona occlusione è considerata quella che prevede:
- libertà multidirezionale dei contatti di movimento occlusale, in senso radiale, a partenza dai contatti di MI;
- contatti anteriori in protrusiva;
- funzione di gruppo in latero-trusione;
- assenza di precontatti (contatti deflettenti) in protrusiva e nelle lateralità.
Considerazioni medico legali e conclusioni
Dall’esame della letteratura disponibile emerge che i concetti convenzionali di occlusione applicati in protesi fissa su denti naturali possono essere utilizzati con successo in protesi sovra-implantare. Nessun disegno o schema occlusale si è rivelato migliore di un altro; metodi semplici di registrazione occlusale sono da considerare preferibili dal momento che i più complessi non offrono migliori risultati2-5.
Nessun rigido protocollo sull’argomento è stato redatto ed è in grado di condizionare la scelta dell’occlusione; i moderni orientamenti della pratica clinica, che considerano la centralità del paziente e il suo auspicabile benessere, consigliano di non scompaginare occlusioni esistenti, ben tollerate e funzionanti per realizzare disegni occlusali in linea con visioni meccanicistiche superate.
Le registrazioni occlusali, anche quando si avvalgono dell’ausilio di metodi strumentali, devono passare il vaglio del buon senso e dell’esperienza clinica e, soprattutto, essere sottoposte, con l’appropriato utilizzo delle ricostruzioni provvisorie, al test più importante che è rappresentato dalla capacità adattativa del singolo paziente.
Le linee guida esistenti, che richiamano, fra gli altri, concetti espressi concordemente in gnatologia (molteplicità di contatti centrici, assenza di precontatti, libertà nelle escursioni eccentriche ecc.) devono rappresentare un indirizzo sostanziale nella realizzazione delle riabilitazioni occlusali, nonostante il ruolo dell’occlusione sembri essere meno importante per il raggiungimento di un buon risultato a lungo termine in implantoprotesi.
Il successo nella terapia protesica, e implantoprotesica nella fattispecie, si deve in gran parte anche al ruolo della plasticità neurofisiologica, centrale e periferica - che riesce ad adattare funzionalmente le modificazioni dello stato orale - e all’interazione medico-paziente, con trattamento centrato sul paziente e relazione interattiva informata circa il suo stato di salute orale, le terapie praticate, gli obiettivi da perseguire e raggiungere.
È doveroso ricordare che da molti anni esistono revisioni sistematiche della letteratura che definiscono non praticabili gli interventi irreversibili sull’occlusione dentale (protesici e/o ortodontici) al solo scopo di rappresentare una terapia per un Disordine Temporo-Mandibolare: in presenza di tale patologia occorre riferirsi alle terapie specifiche, multidisciplinari, che prevedono per l’occlusione (la cui importanza nel determinismo dei DTM è stata nel tempo molto ridimensionata) solamente terapie a carattere reversibile20.
Quand’anche una riabilitazione occlusale sia ritenuta necessaria, per motivi estetici e/o funzionali, in presenza di DTM, questa patologia dovrà essere affrontata separatamente e precedentemente rispetto a qualsiasi manovra riabilitativa irreversibile. Se così non fosse, di fronte al mancato raggiungimento dei risultati previsti, la concretezza della letteratura in proposito potrebbe penalizzare il Curante nel caso in cui si instaurasse un conflitto o un contenzioso per Responsabilità Professionale a suo carico.
Corrispondenza
Marco Brady Bucci
Piazza G. Garibaldi, 3 - 19121 La Spezia
e-mail: buccibb@alice.it
• Marco Brady Bucci
• Daniele Manfredini 1
1Prof. a c. Dipartimento di Chirurgia Maxillo-Facciale, Università di Padova
Titolare Prof. Giampietro Farronato