Riassunto
Obiettivi. Lo scopo di questo articolo è di illustrare le modalità di realizzazione del “Virtual Planning” attraverso l’ausilio di una banca dati appositamente creata e dei più comuni software di gestione delle immagini.
Raccolta dei dati. La realizzazione del Virtual Planning inizia con l’esecuzione di una serie di fotografie del volto, delle labbra e dei denti. Le immagini sono elaborate per creare delle vere e proprie simulazioni virtuali che rappresentano un mezzo non invasivo di dialogo con il paziente e con l’odontotecnico. Le immagini elaborate diventano strumento indispensabile anche nella fase terapeutica come supporto delle cure protesiche, parodontali e ortodontiche.
Risultati e conclusioni. Il Virtual Planning, nelle modalità descritte nel presente articolo, rappresenta un efficace mezzo di comunicazione con il paziente ma può diventare anche un ausilio nella fase diagnostica e terapeutica per tutto il team odontoiatrico. In questa nuova visione anche la collaborazione tra clinico e odontotecnico cambia totalmente migliorando i tempi e la qualità dei risultati.
Summary
The use of digital technology in the prosthetic diagnosis and prosthetic construction
Aims. Digital technology permeates every aspect of our daily life and dentistry has welcomed this influx of digital technology into daily practice. The “Virtual Planning” consists of processing face and dentition pictures using a digital photo-editing program to insert “new teeth” in the patient’s smile in order to simulate an optimal esthetic outcome.
Data collection. Obtaining a set of photographs of the face and endo-oral areas should be considered a standard procedure in daily practice. Through a simple digital-editing steps it is possible to cut from the latter picture the area between the vermillion border of the upper and lower lip. Once the reference esthetic parameters are chosen, a digital pre-visualization of the rehabilitation project is made by using teeth models chosen from a dedicated database.
Results and conclusions. One the most powerful processes that can be used for communicating with and motivating the patient to accept esthetic dentistry is digital image manipulation (usually the patient is more inclined to accept the treatment plan). The Virtual Planning is a simple and economically viable mean to showing the treatment plan to the patient.
La tecnologia digitale è diventata parte integrante della società moderna nei più svariati settori e non poteva mancare un suo ampio utilizzo negli ambulatori odontoiatrici1-4.
Tra le tecnologie più utilizzate ricordiamo la fotografia digitale che, applicata in Odontoiatria, rappresenta un valido mezzo per la diagnosi estetica e per la comunicazione con il paziente e a essa sono associati i programmi che permettono di elaborare e modificare le immagini digitali a vari livelli (Photoshop, Keynote o Powerpoint).
Nelle riabilitazioni complesse, così come in una semplice terapia conservativa, possiamo utilizzare l’elaborazione delle immagini per creare delle vere e proprie simulazioni virtuali (Virtual Planning) che rappresentano un mezzo non invasivo di dialogo con il paziente e con l’odontotecnico. Le immagini elaborate diventano strumento indispensabile anche nella fase terapeutica come supporto delle cure protesiche, parodontali e ortodontiche.
La previsualizzazione della terapia può, oggi, essere facilmente ottenuta rilevando una serie di foto del volto e intraorali su cui il clinico esegue delle modifiche della dentatura e del viso applicando esclusivamente le regole estetiche già descritte da vari Autori5-8.
A questa fase segue la discussione con il paziente della simulazione virtuale che sarà trasformata, attraverso step successivi, in una vera e propria ceratura di diagnosi, in mock-up, in dispositivi provvisori e, successivamente, nel restauro definitivo.
Lo scopo di questo articolo è di illustrare le modalità di realizzazione del “Virtual Planning” attraverso l’ausilio di una banca dati appositamente creata e dei più comuni software di gestione delle immagini. Inoltre, saranno descritti due casi clinici complessi in cui ci si è avvalsi della elaborazione delle immagini nella fase diagnostica e terapeutica.
Linee guida estetiche per il Virtual Planning
La posizione degli incisivi mascellari - Posizione verticale
del bordo incisale
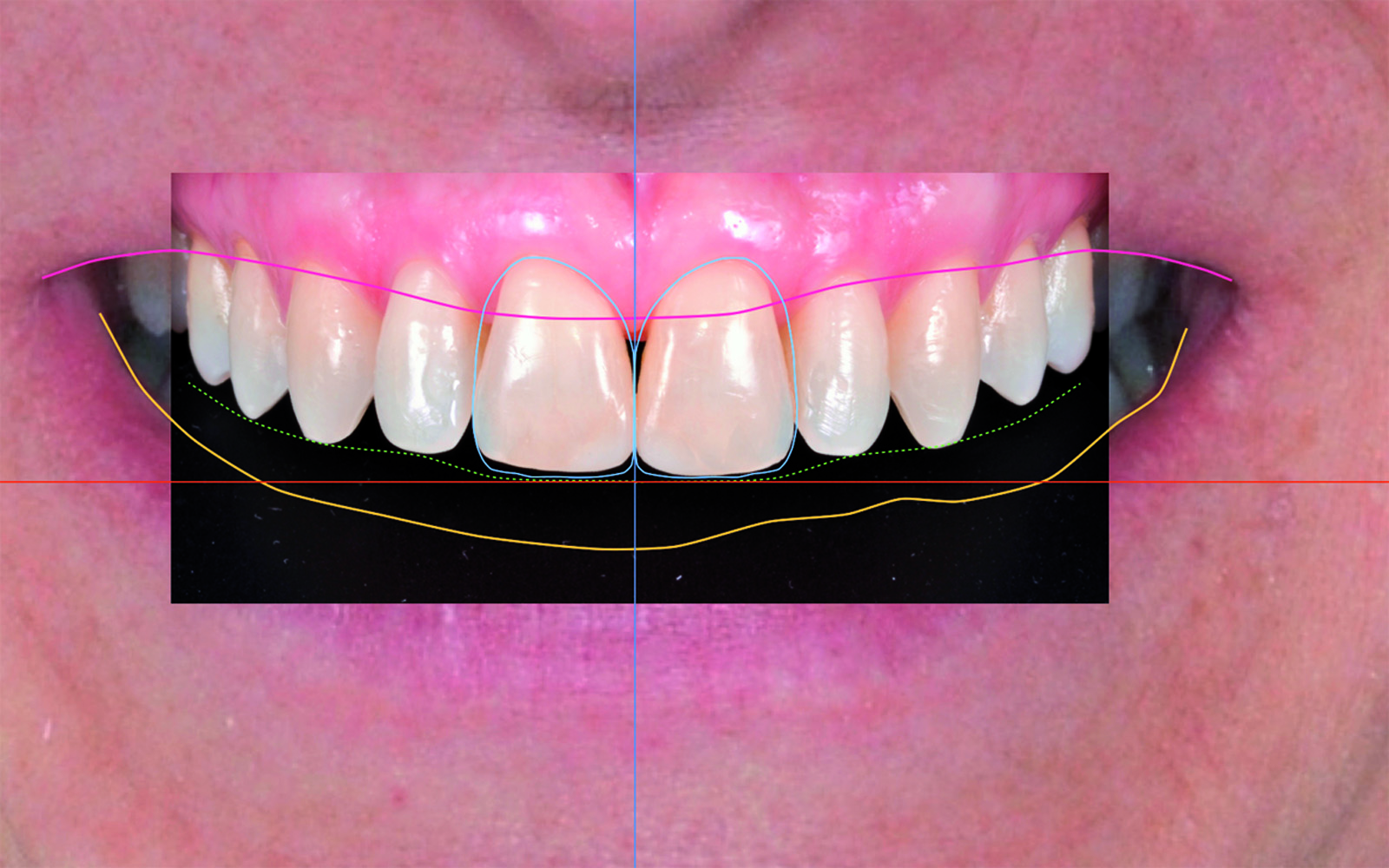
La posizione degli incisivi centrali mascellari è considerata da molti Autori7,9 il punto di partenza per la riabilitazione del sorriso. La corretta progettazione di questo aspetto, da un punto di vista estetico, è importante poiché influenza anche i parametri funzionali come ad esempio la fonazione5. Per determinare la posizione spaziale dell’ incisivo centrale superiore sono state descritte numerose metodiche tra cui ricordiamo le prove fonetiche, le analisi cefalometriche ortodontiche associate alla radiografia laterolaterale e la valutazione delle strutture anatomiche circostanti come, per esempio, la papilla retroincisiva14. Gli Autori ritengono ci si debba avvalere delle prove fonetiche per trovare la corretta posizione degli incisivi mascellari in particolare osservando la mimica labiale durante la pronuncia dei fonemi M e I.
Fonema M
La pronuncia del fonema M (mamma… mamma) induce il paziente ad assumere una posizione in cui i denti mascellari e mandibolari sono disclusi, le labbra sono discoste e la mandibola è in un equilibrio muscolare di limitata contrazione definibile come posizione di riposo. In tale posizione gli incisivi centrali sono visibili per una quota compresa tra 1 e 5 mm a seconda dell’ età e del sesso del soggetto. Le donne espongono mediamente una porzione maggiore degli incisivi rispetto agli uomini (3,4 mm contro 2 mm), così come i pazienti giovani rispetto a quelli più anziani (3,4 mm contro 1,3 mm). Considerazioni analoghe possono essere fatte anche sulla visibilità degli incisivi inferiori, i quali vengono esposti per circa 1-2 mm nel paziente giovane e rappresentano un valore sempre maggiore con l’avanzare dell’età11.
Fonema I
Durante la pronuncia del fonema I la distanza che intercorre tra il labbro superiore e quello inferiore viene occupata in percentuale variabile dagli incisivi superiori. Nel giovane tale distanza viene quasi completamente riempita dall’incisivo centrale superiore (70-80% della distanza interlabiale), mentre nei pazienti anziani tale distanza viene occupata al massimo per il 50%5.
La dimensione/proporzione degli incisivi mascellari e la composizione dentale
Gli incisivi centrali superiori sono considerati gli elementi “dominanti” del sorriso e la loro forma e dimensione ne influenzano in modo preponderante la bellezza. Gli incisivi centrali mascellari hanno una lunghezza compresa tra 10,4 e 11,69 mm, mentre la larghezza varia tra 8,3 e 9,3 mm12. La larghezza solitamente corrisponde al 70-80% della lunghezza e il mantenimento di questa proporzione tra le due misure è fondamentale perché l’incisivo centrale abbia un aspetto armonico e piacevole. Basilare è anche il rapporto dimensionale tra gli incisivi centrali e gli altri denti che compongono il sorriso: incisivi laterali e canini. L’analisi estetica delle proporzioni che esistono tra dente e dente del sestante antero-superiore ha messo in evidenza una serie di caratteristiche anatomiche ricorrenti che Lombardi ha descritto nel 1973 definendole “Golden Proportion”9,13. Tali regole stabiliscono che, in una visione frontale, il rapporto tra la larghezza dell’incisivo centrale e quella dell’incisivo laterale sia pari a 1,618:1, mentre il rapporto tra la larghezza dell’incisivo laterale e il canino corrisponde a 1:0,618. Ciò significa che l’incisivo centrale risulta il 60% circa più largo del laterale e che quest’ultimo è più largo nella stessa misura rispetto al canino. Un aspetto altrettanto importante è che la composizione dentale segua l’andamento del labbro inferiore in modo parallelo per avere un sorriso positivo. Tali regole non rappresentano un valore assoluto cui attenersi strettamente, ma solo un punto di partenza per la costruzione, sia essa virtuale o reale, di una composizione dentale che si armonizzi con il volto del paziente.
Creare la banca dati
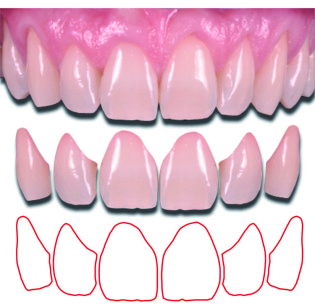
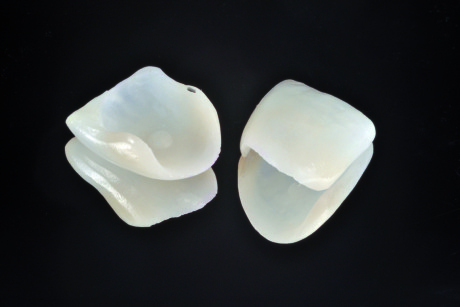
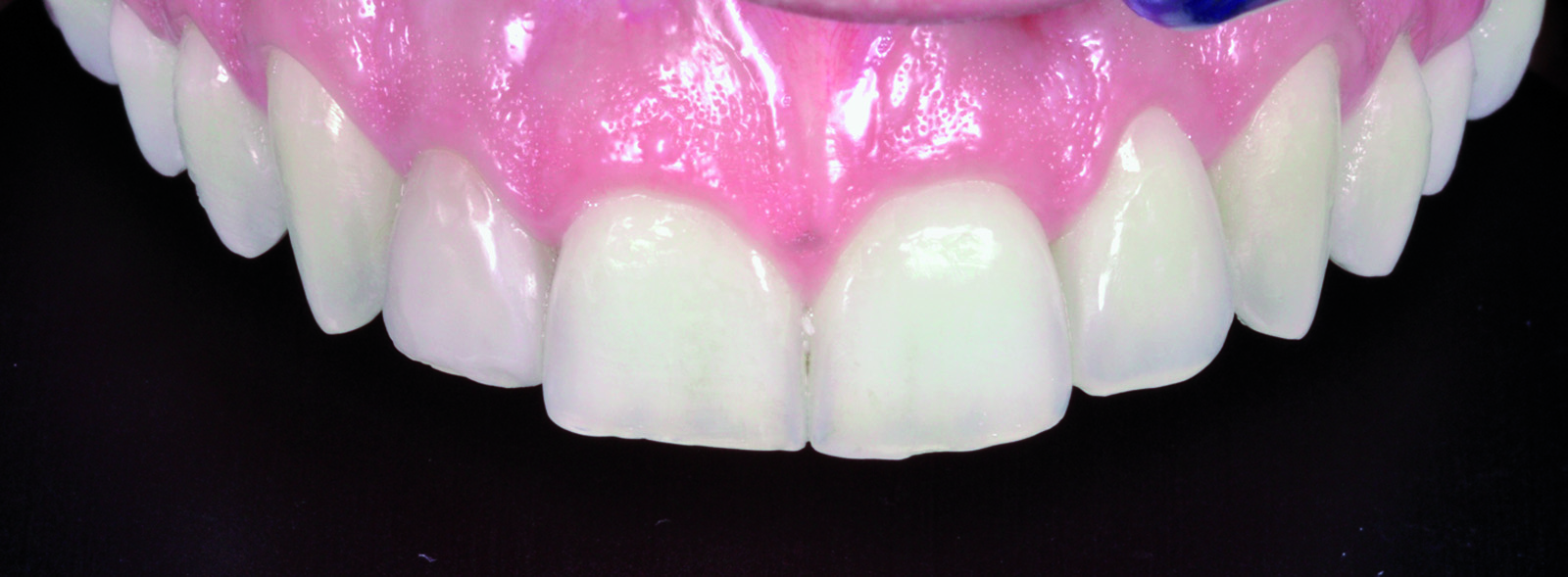
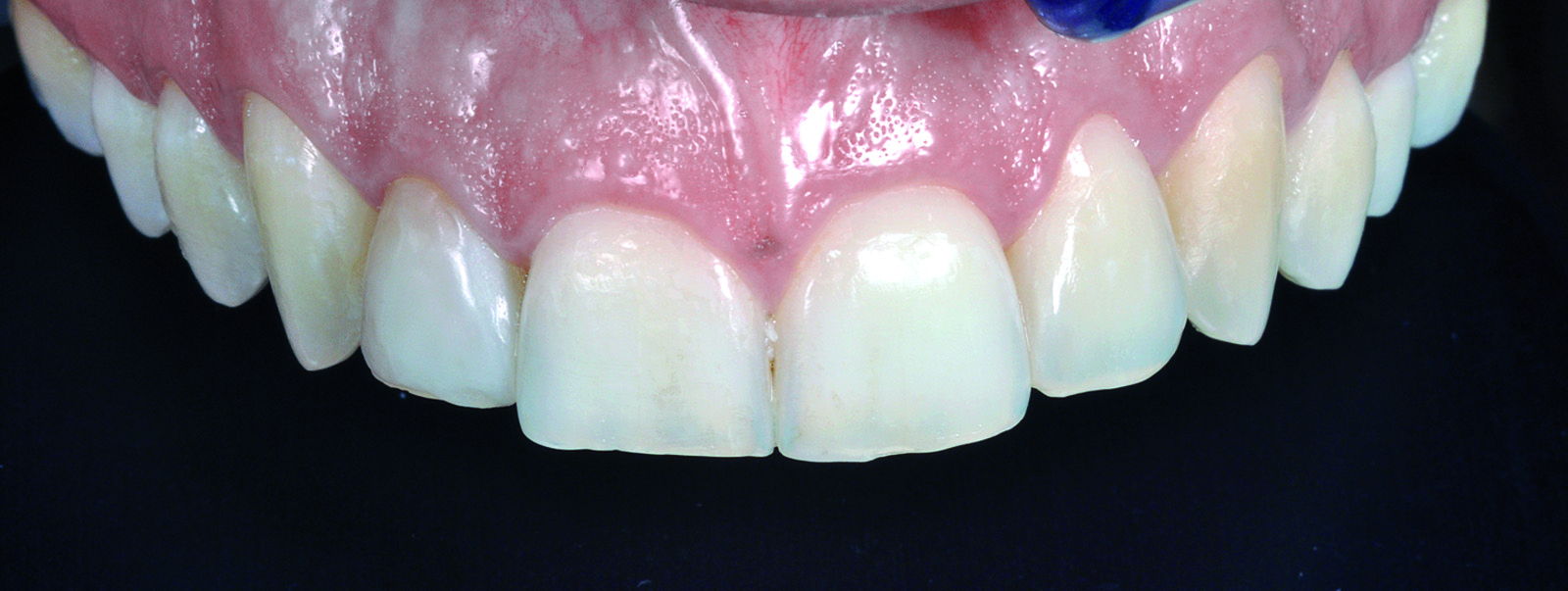
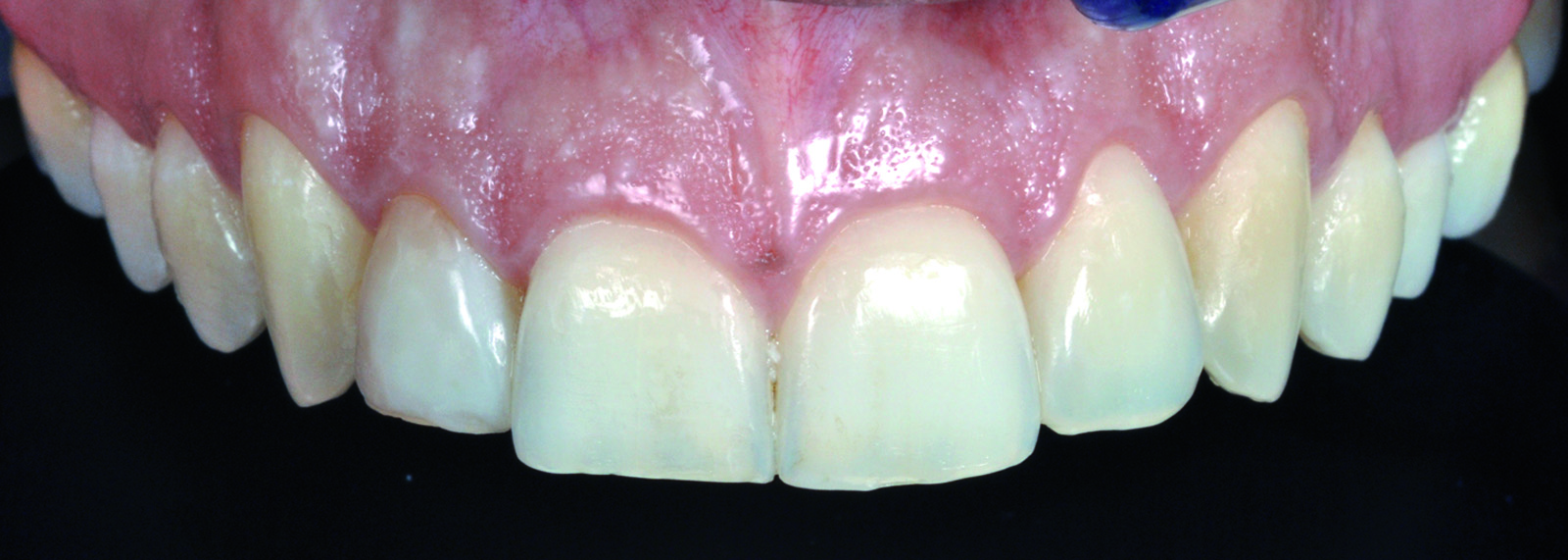
La scelta dei denti da inserire nella previsualizzazione dipende da vari fattori quali: il volto del paziente, il suo profilo psicologico, le sue richieste estetiche9,14. La banca dati viene creata semplicemente collezionando immagini di dentature integre ed esteticamente ideali, con forme appartenenti alle tipologie ovale, triangolare e quadrata (Figure 1a-1c).
È ovvio che più estesa ed eterogenea è la banca dati, maggiore sarà la possibilità di soddisfare i requisiti elencati precedentemente. Le immagini saranno trattate in modo da estrapolare singolarmente gli elementi dentari che compongono il sestante anteriore (Figura 2).
A tal fine è necessario procedere come segue:
- aprire l’immagine sorgente utilizzando il software prescelto dall’operatore (Photoshop, Keynote o Powerpoint);
- utilizzando lo strumento per operare ritagli contornare il dente che si desidera estrapolare;
- creare un’ immagine, separata dall’originale, del dente contornato in precedenza;
- se possibile, delineare il contorno del dente stesso con un tratto continuo colorato (outline).
Successivamente, si genererà un file contenente l’immagine sorgente e tutti i ritagli dei singoli denti. Tale operazione va ripetuta per ognuna delle foto collezionate. In questo modo l’operatore potrà acquisire dalla banca dati gli elementi già ritagliati per inserirli nella previsualizzazione, rendendo la procedura molto veloce.
Raccolta dei dati
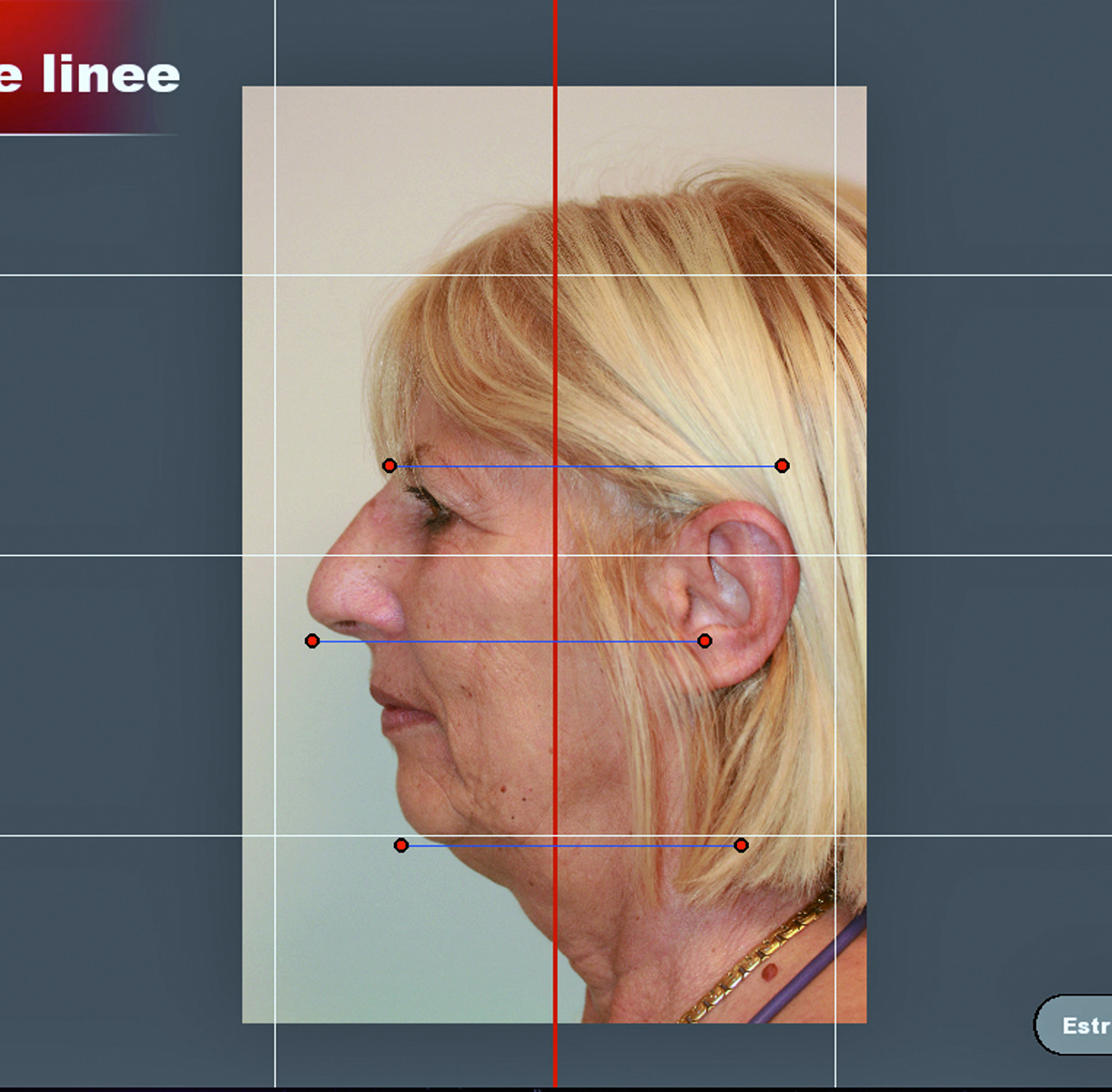
La raccolta dei dati per la realizzazione del Virtual Planning inizia con l’esecuzione di una serie di fotografie: sono rilevate 2 foto del volto (in cui siano ben visibili gli occhi, i padiglioni auricolari, le labbra) e 3 close-up di labbra e denti. Fondamentale è eseguire le fotografie del volto mantenendo il paziente in una posizione stabile e ripetibile nel tempo, cercando di non variare il rapporto di ingrandimento tra i vari scatti. A tal fine il paziente viene fatto sedere comodamente mantenendo la schiena eretta mentre l’operatore utilizza una macchina fotografica montata su cavalletto, per stabilizzarne la posizione rispetto al soggetto ritratto. Il soggetto deve essere posizionato in modo che il suo piano di Francoforte (piano anatomico che congiunge i punti Porion e orbitale) risulti parallelo all’orizzonte. Individuata la posizione spaziale del cranio, questa deve rimanere invariata rispetto al complesso macchina fotografica-cavalletto. Sarebbe auspicabile impiegare una craniostato per posizionare il paziente, ma in mancanza di tale strumento si possono prendere dei riferimenti stabili o crearli in un’area dell’ambulatorio15.
Le foto del volto
La prima foto (F1) del volto è eseguita con gli apribocca ad arcate semi discluse. Questa immagine permette di valutare correttamente sia il parallelismo tra piano bipupillare e piano occlusale, che la congruenza tra linea mediana e interincisiva (Figura 3).
La seconda fotografia (F2) del volto è rilevata chiedendo al paziente di sorridere esponendo al massimo la dentatura. Con questa inquadratura è possibile valutare l’andamento del piano incisale rispetto al labbro inferiore, nonché l’ampiezza dei corridoi laterali (Figura 4).

Close up denti e labbra
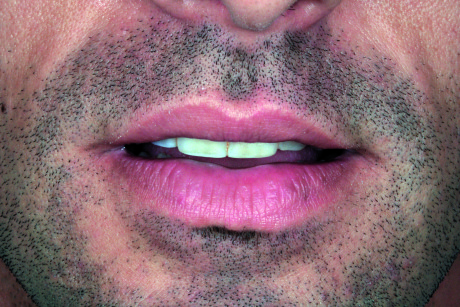
Rest position: la fotografia fondamentale
per impostare lo studio del caso è la posizione di riposo (F3) (Rest position), necessaria per la valutazione dell’esposizione dentale degli incisivi superiori e inferiori durante la fonazione (Figura 5). La posizione di riposo si ottiene facendo pronunciare al paziente il fonema M.
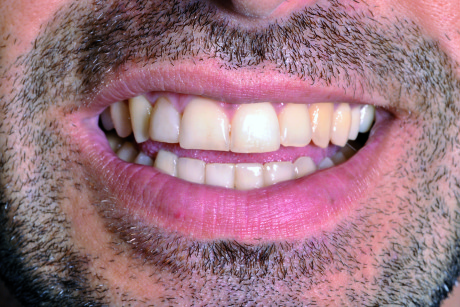
Fonema I: la fotografia rilevata durante la pronuncia del fonema I (F4) serve per la valutazione della lunghezza degli incisivi superiori (Figura 6).
Fotografia endorale: la fotografia
effettuata con i retrattori ad arcate discluse (F5) ritrae i denti del mascellare superiore (sono necessarie almeno 3 scatti simili in cui si cambia l’inclinazione della macchina fotografica su un piano verticale) (Figure 7a-7c, 8).
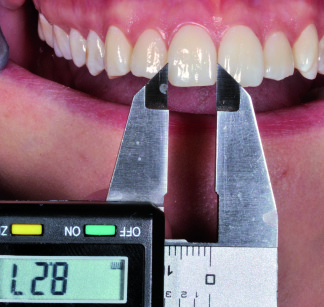
In base alle considerazioni estetiche fatte in precedenza, il clinico osservando le immagini F3 e F4 può ricavare delle informazioni dettagliate sulla necessità o meno di allungare gli incisivi e, in maniera approssimativa, stabilire l’entità della modifica. Ciò si traduce praticamente nello spostamento in senso coronale o apicale del margine incisale rispetto alla situazione iniziale. Al termine della visita si procede alla misurazione della larghezza e della lunghezza massima di uno dei due incisivi centrali utilizzando un calibro digitale. Queste misure sono fondamentali per avere un riferimento numerico confrontabile tra le immagini digitali ottenute e la realtà clinica.
Elaborazione digitale
Le immagini digitali rilevate al paziente vengono elaborate secondo la sequenza e le modalità di seguito riportate:
- orientamento delle immagini e determinazione dei marker extraorali;
- sovrapposizione delle immagini;
- impostazione righelli di misurazione;
- costruzione virtuale della composizione dentale.
Orientamento immagini e determinazione dei marker extraorali
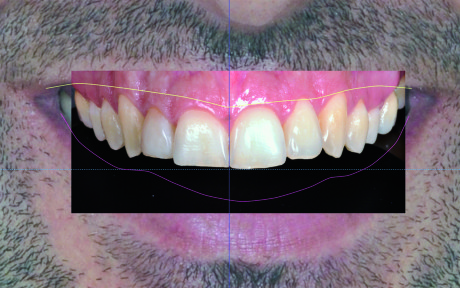
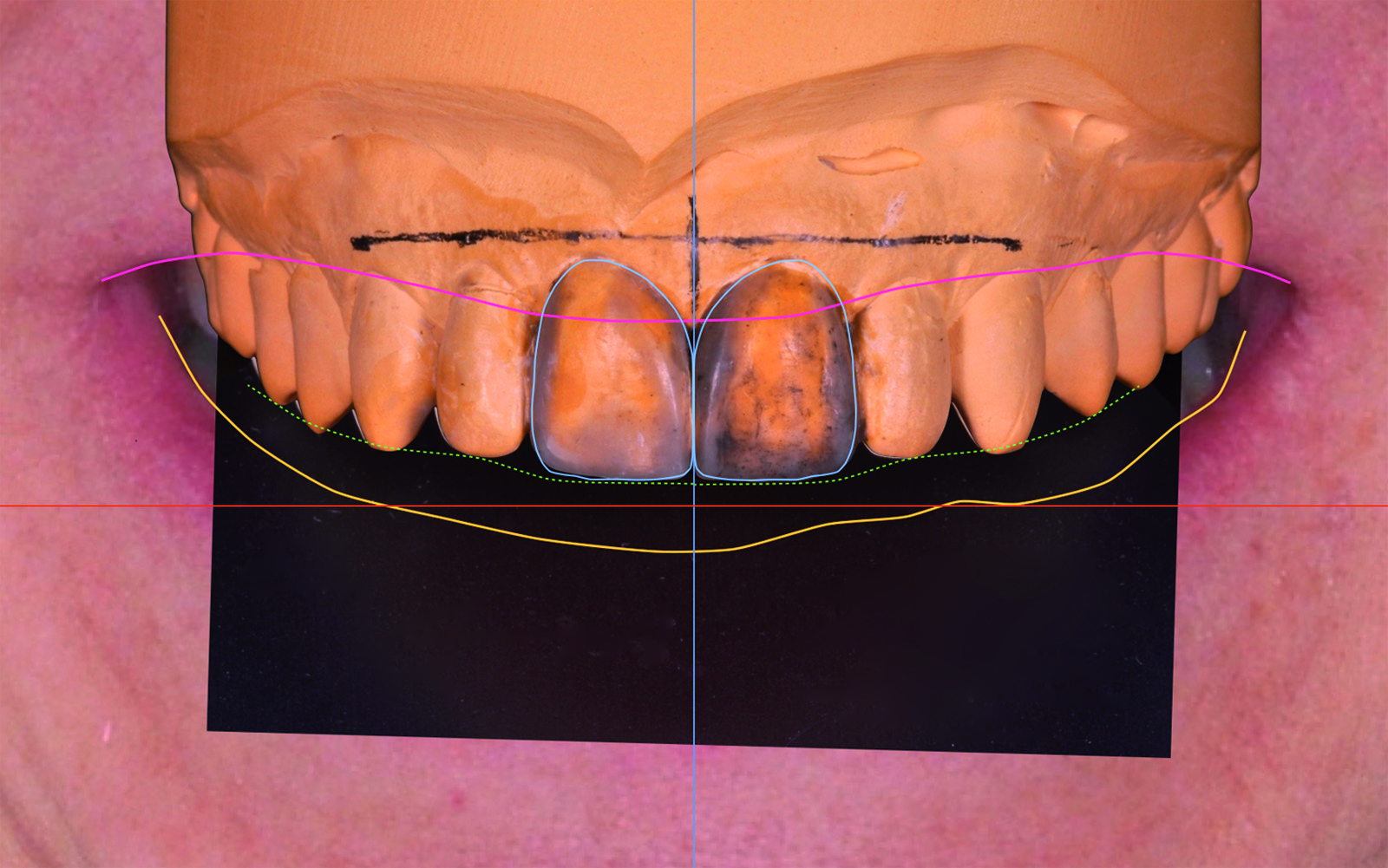
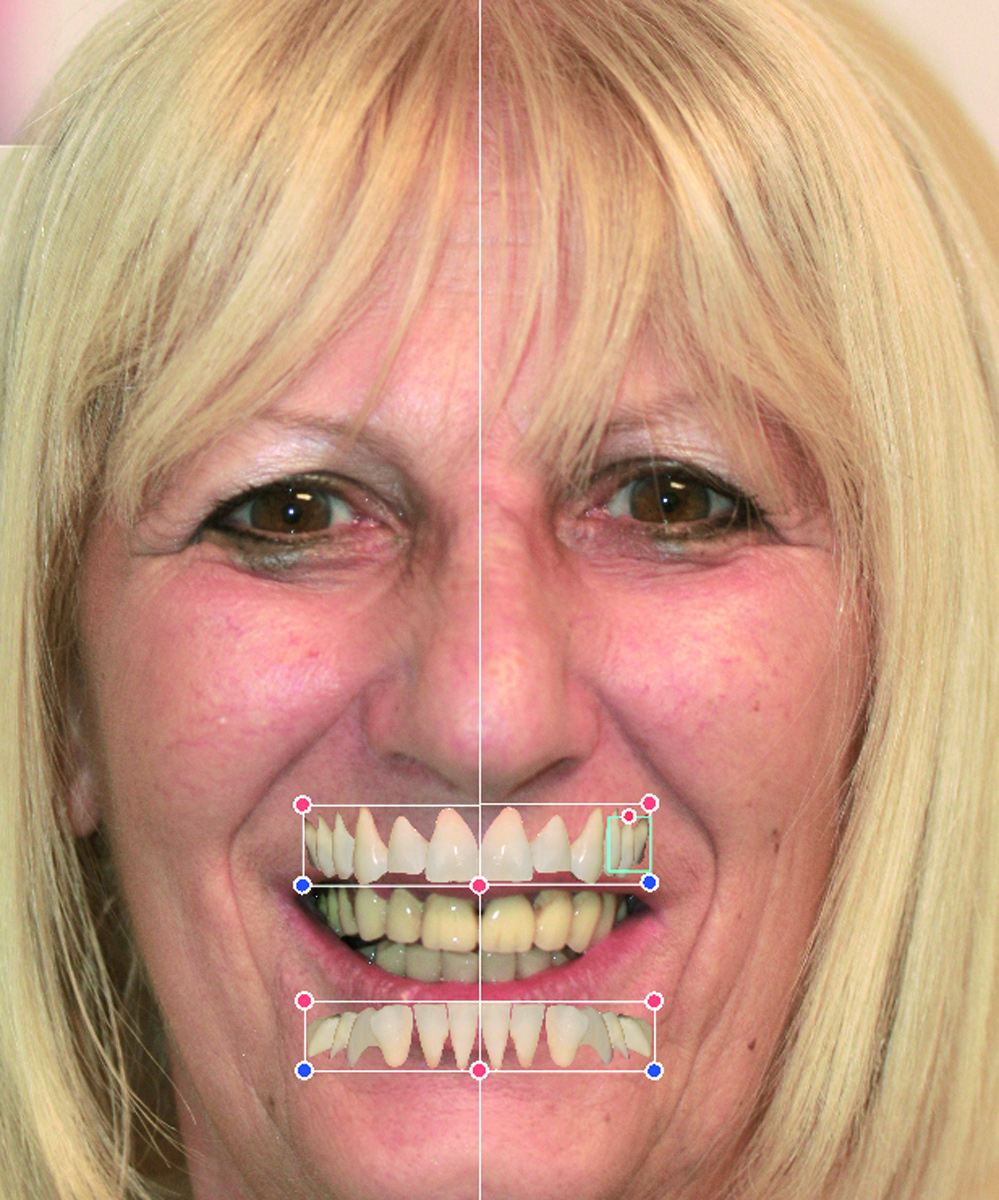
La foto F 2 viene orientata in maniera tale da rendere la linea bipupillare perfettamente orizzontale (Figura 9).

Successivamente viene tracciata la linea mediana ed evidenziati, con tratti di diversi colori, i vermigli del labbro superiore e inferiore. Infine, si traccia un riferimento per marcare l’andamento incisale ideale (Figura 10). Tali riferimenti vengono definiti marker extraorali.

Sovrapposizione delle immagini
La sovrapposizione va eseguita tra la foto del volto (F2) e la foto endorale (F5) secondo le seguenti indicazioni:
- posizionare F5 al di sopra di F2 e ridurne l’opacità a circa il 50%;
- l’immagine resa semitrasparente va modificata nelle dimensioni e nell’inclinazione (mantenendone inalterate le proporzioni) fino a far coincidere precisamente almeno gli incisivi centrali e laterali di F2 e F5. Se non fosse possibile ottenere una precisa sovrapposizione sarà necessario sostituire la foto F5 selezionata con una delle altre acquisite durante la visita. Questo è il motivo per cui si realizzano 3 foto apparentemente molto simili. Tale processo andrà ripetuto fino a che non verrà individuata la foto endorale più adatta (Figura 11);
- si riporta F5 al 100% dell’opacità e si fa in modo che i marker extraorali risultino in primo piano (Figura 12).
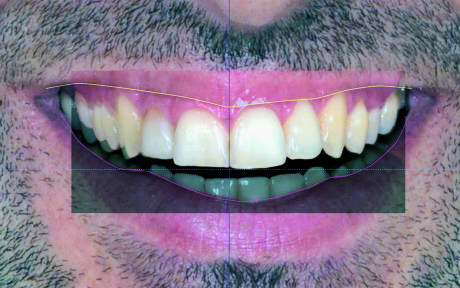
A questo punto è possibile ingrandire a tutto schermo F5 con i relativi marker. Pur perdendo la visione d’insieme, i marker permettono di mantenere inalterate le informazioni sulla posizione di tessuti molli periorali, mediana e margine incisale.
Impostazione righelli di misurazione
Molti programmi per l’elaborazione delle immagini permettono di effettuare misurazioni secondo un’unità prescelta direttamente sulle immagini importate (per le nostre esigenze scegliamo il millimetro). Lo strumento per la misurazione richiede l’impostazione di una scala di conversione pixel-millimetro. In altre parole, selezionato il tratto da calcolare è necessario comunicare al software prescelto quanto esso misuri in realtà. Le rilevazioni eseguite alla poltrona con il calibro digitale sono indispensabili in questa fase. Se è stata registrata la larghezza dell’elemento 11, andremo a selezionare il medesimo tratto su F5 riportando in seguito la misura effettiva in millimetri (Figura 13). Una volta impostata la scala di conversione, ogni misurazione effettuata risulterà espressa in millimetri.
Costruzione della composizione dentale
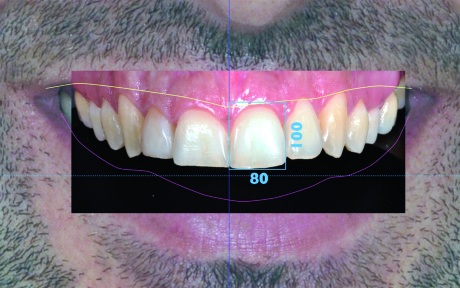
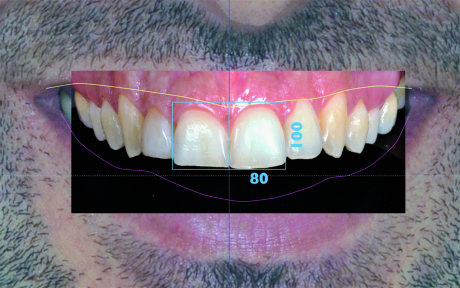
I rettangoli d’inscrizione
La posizione ideale del margine incisale e la mediana vengono utilizzate come riferimenti orizzontale e verticale per la descrizione di un rettangolo in cui il lato minore e quello maggiore corrispondono rispettivamente alla larghezza e all’altezza dell’incisivo centrale ideale (Figura 14). Il rettangolo ottenuto viene duplicato e traslato lateralmente per determinare l’area nella quale verrà inserito il centrale controlaterale (Figura 15).
La descrizione dei rettangoli per l’inserimento di laterali e canini avviene secondo i principi della proporzione aurea (con le dovute compensazioni), disponendoli in maniera simmetrica e speculare rispetto alla linea mediana e seguendo il riferimento tracciato in precedenza per evidenziare il margine incisale ideale (Figura 16).
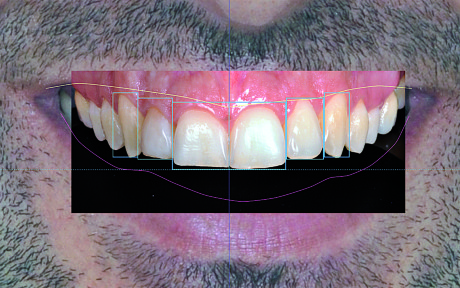
Inserire i denti
Determinare la posizione e la dimensione dei sei rettangoli pertinenti al sestante antero-superiore permette di inserire al loro interno degli elementi dentari estrapolati da una banca dati che, come detto precedentemente, viene creata fotografando dentature integre ed esteticamente ideali. Il clinico sceglierà la forma migliore da abbinare al volto e alle labbra del paziente nonchè alla sua personalità, tenendo in considerazione anche le richieste di quest’ultimo. Dopo aver scelto la forma ideale per il Virtual Planning si inizia inserendo l’incisivo centrale destro o sinistro nello spazio prescelto. L’immagine dell’elemento dentario deve essere ridimensionata in modo che possa essere inscritta con precisione nel rettangolo corrispondente, successivamente va duplicata e specchiata in senso orizzontale per creare il controlaterale. Le stesse operazioni vanno compiute per gli incisivi laterali e i canini (Figura 17).
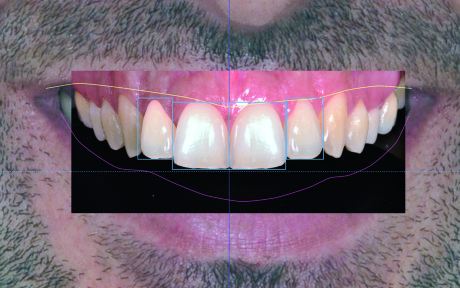
Inserire gli outlines
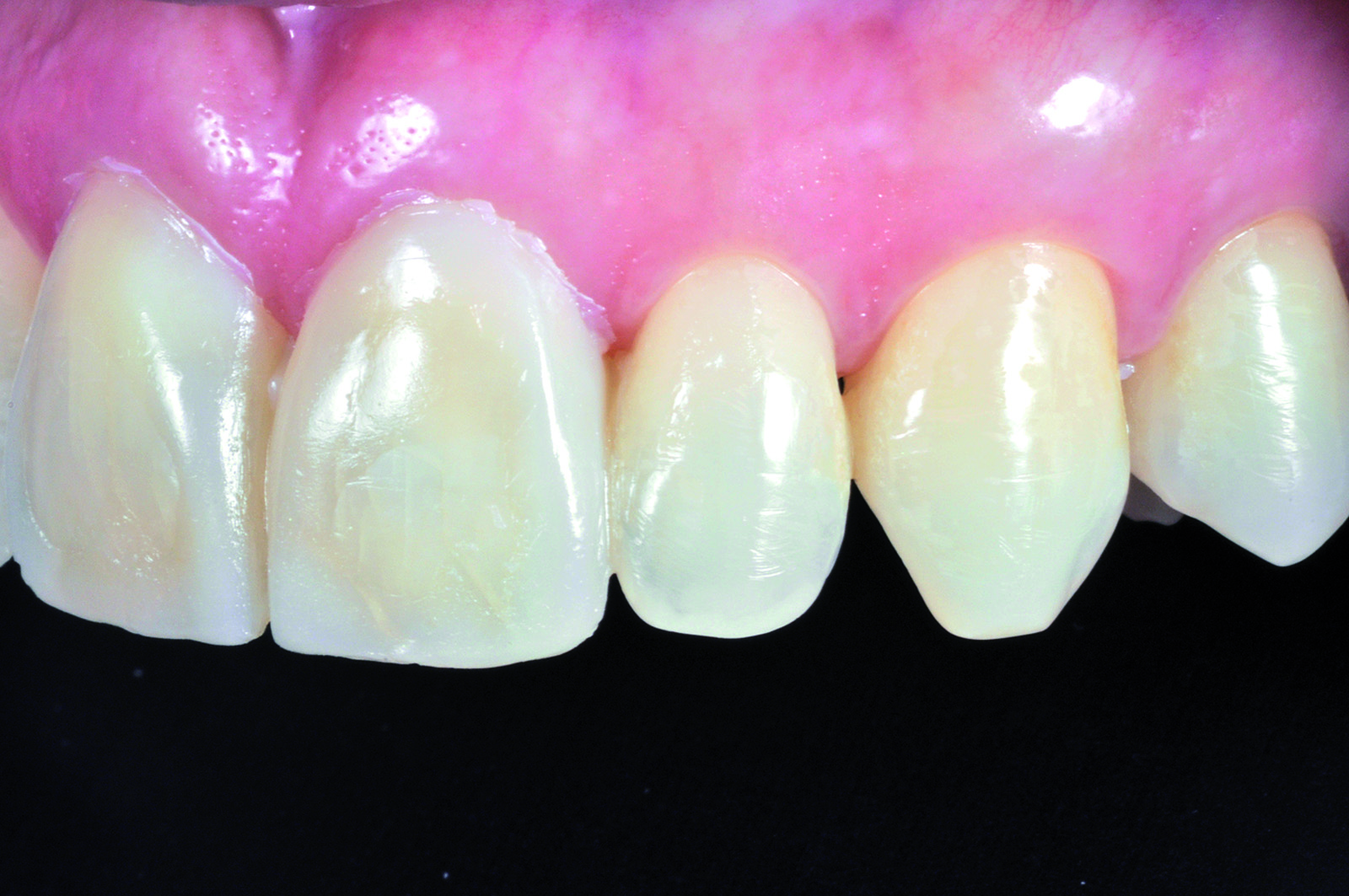
Dopo aver inserito i denti del sestante anteriore, è necessario evidenziare i contorni (od outlines) dei singoli elementi con un tratto colorato. Tracciati gli outlines è sufficiente nascondere temporaneamente dalla visualizzazione i denti inseriti per ottenere un’immagine che mette in relazione diretta la situazione attuale del paziente con quella fin qui progettata. Questo passaggio è di fondamentale importanza per la comunicazione con l’odontotecnico nella realizzazione della ceratura di diagnosi (Figura 18).
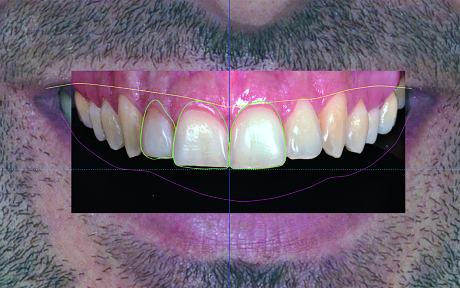
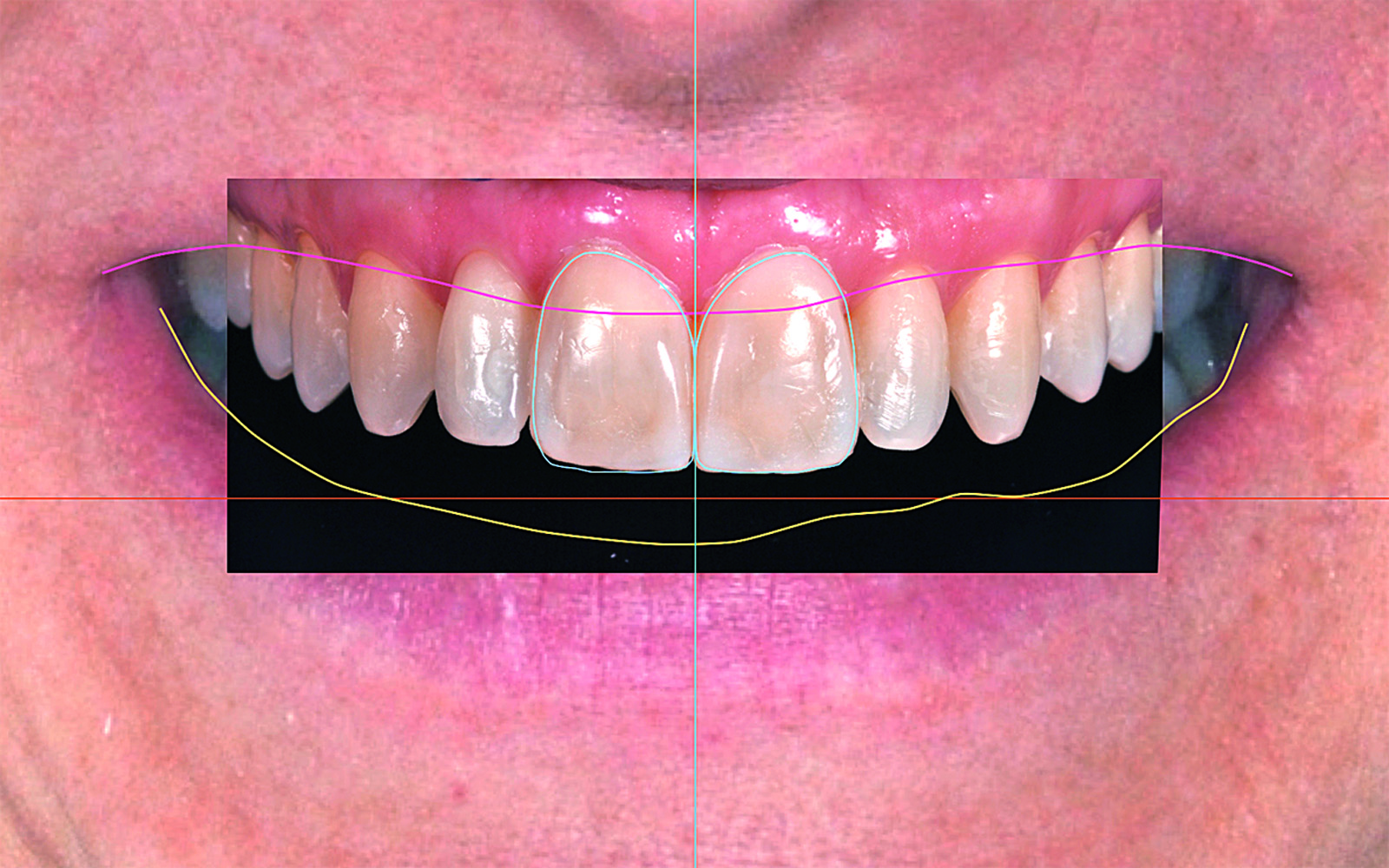
Prova estetica
L’ultima fase consiste nel produrre un’immagine che permette al clinico e al paziente di valutare l’integrazione estetica di quanto è stato progettato. Per ottenerla è necessario procedere come segue:
- reinserire gli elementi dentari che erano stati temporaneamente eliminati nella fase precedente;
- nascondere dalla visualizzazione i marker extraorali e la foto F5;
- da una copia di F2 ritagliare digitalmente il labbro superiore e sovrapporlo con precisione all’immagine originale
(Figura 19).
Con questi semplici passaggi si ottiene la previsualizzazione del progetto contestualizzata nel volto del paziente.

Caso clinico su pilastri naturali
La paziente G.N. di anni 40 si presenta alla nostra osservazione per la correzione di alcuni inestetismi che coinvolgono il
settore anteriore superiore. In particolare, la paziente desidera ricostruire i due incisivi centrali (i quali presentano delle lesioni di IV classe conseguenti a un trauma pregresso) e chiudere i diastemi presenti (Figure 20-21).

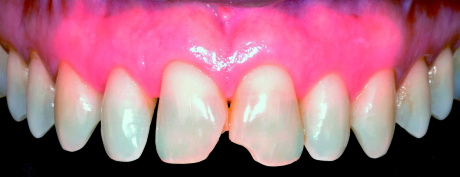
Dopo una valutazione attenta e complessiva del caso si decide di eseguire una terapia ortodontica per consentire la chiusura dei diastemi e una corretta redistribuzione degli spazi e, successivamente all’allineamento degli incisivi centrali, realizzare dei restauri conservativi provvisori. Al termine della prima fase del trattamento (Figure 22-25) la paziente è stata sottoposta a una rivalutazione per decidere quale fosse la soluzione protesica migliore ai fini estetici.
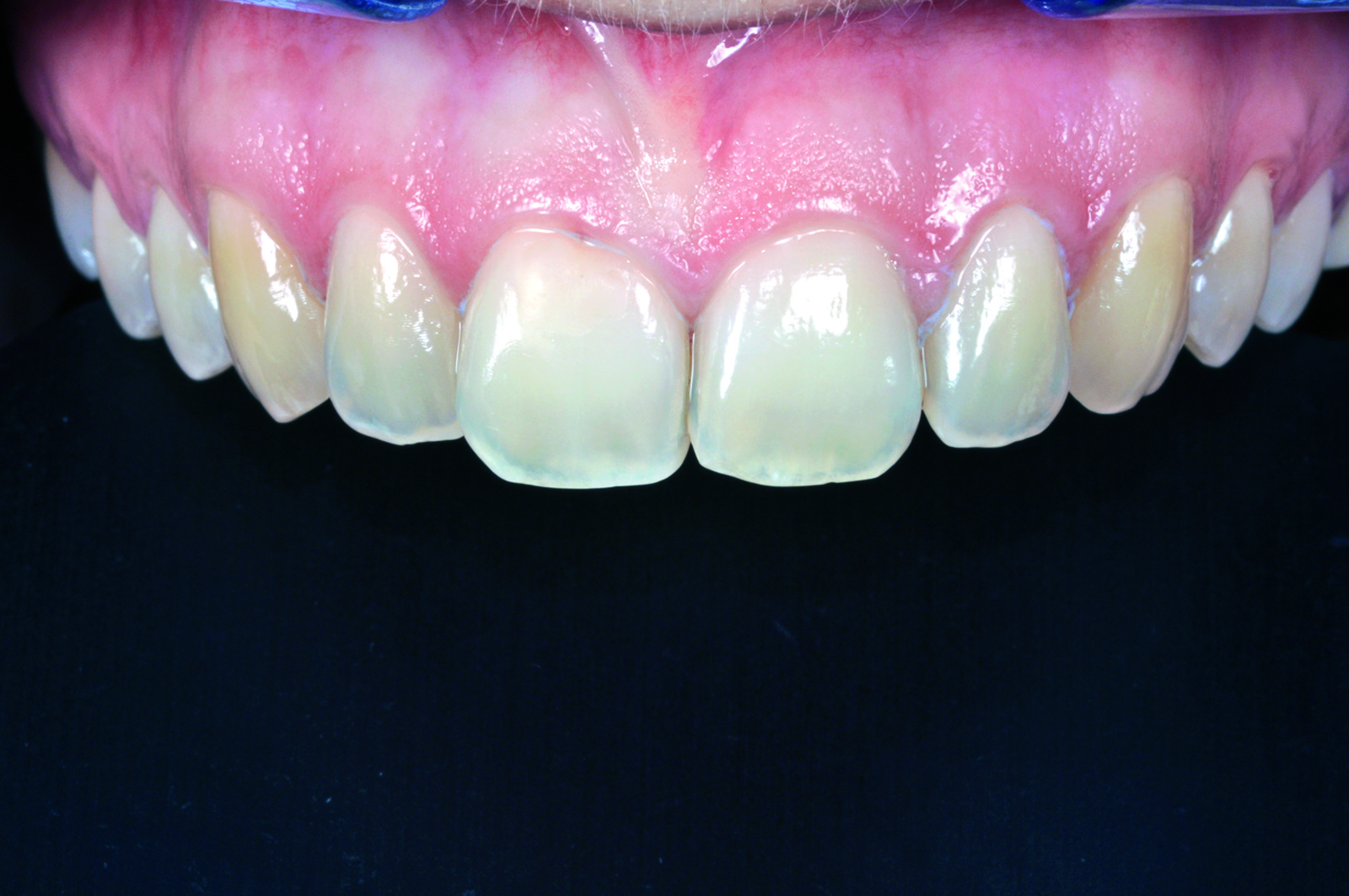
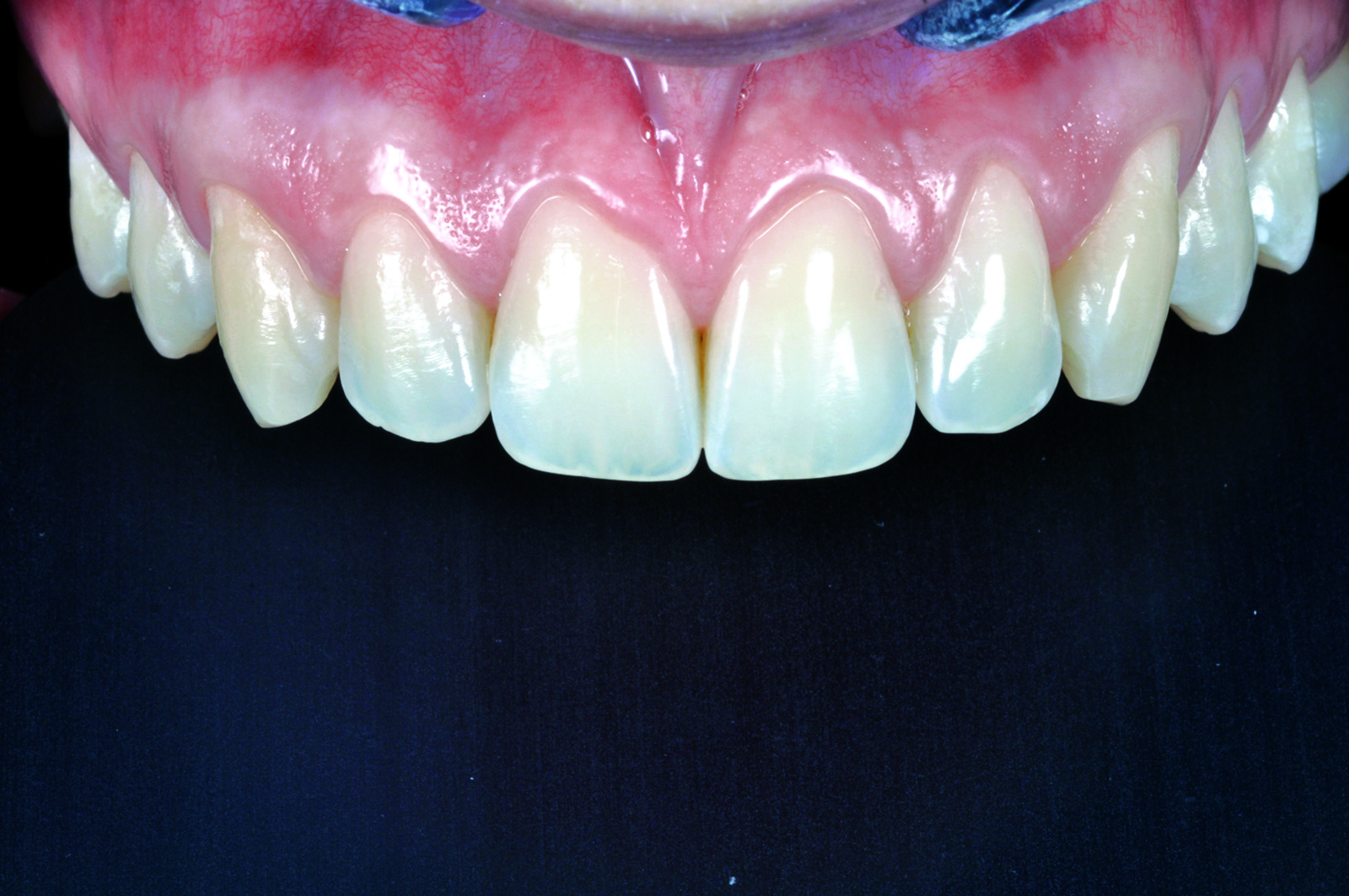
La terapia ortodontica ha permesso di ottenere i risultati prefissi in maniera soddisfacente, ciò nonostante la morfologia dei tessuti molli non era conforme alle aspettative estetiche della paziente. La forma triangolare dei due incisivi centrali, infatti, non ha permesso alle papille di chiudere gli spazi interprossimali per l’eccessiva distanza tra il punto di contatto e la cresta ossea17. La soluzione protesica più favorevole - tenuto conto della vitalità dei due incisivi centrali, dell’esigenza di modificare la forma e dell’assenza di discromie - risultava essere la realizzazione di due faccette in ceramica su 1.1 e 2.1 cementate adesivamente. La terapia restaurativa prospettata, anche se minimamente invasiva, ha spinto la paziente a richiedere una previsualizzazione del risultato estetico prima di effettuare qualsiasi intervento irreversibile. La previsualizzazione richiesta è stata realizzata in una prima fase solo virtualmente, sfruttando la metodica precedentemente descritta (Figura 26), e in seguito sottoposta alla valutazione della paziente stessa.
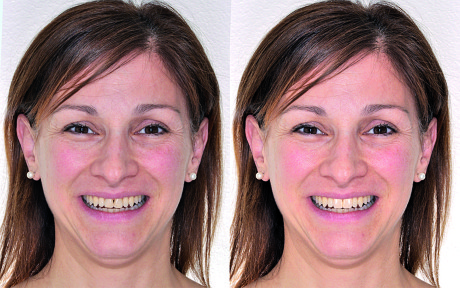
Le informazioni ricavate dal Virtual Planning sono state trasformate precisamente in una ceratura per la realizzazione di un indice in silicone e, successivamente, di un moke-up diretto (Figure 27-29).
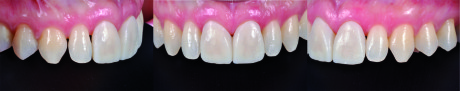
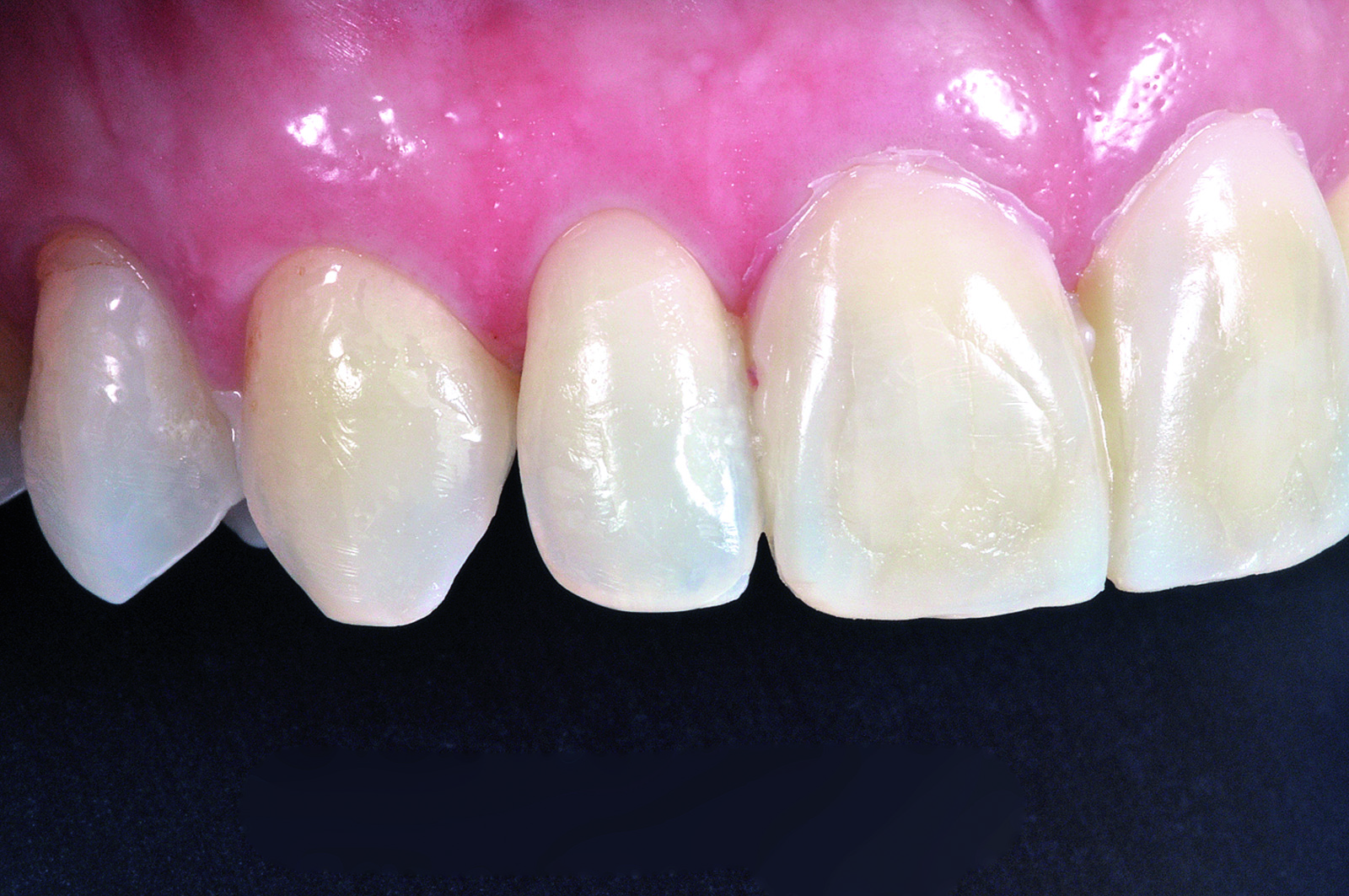
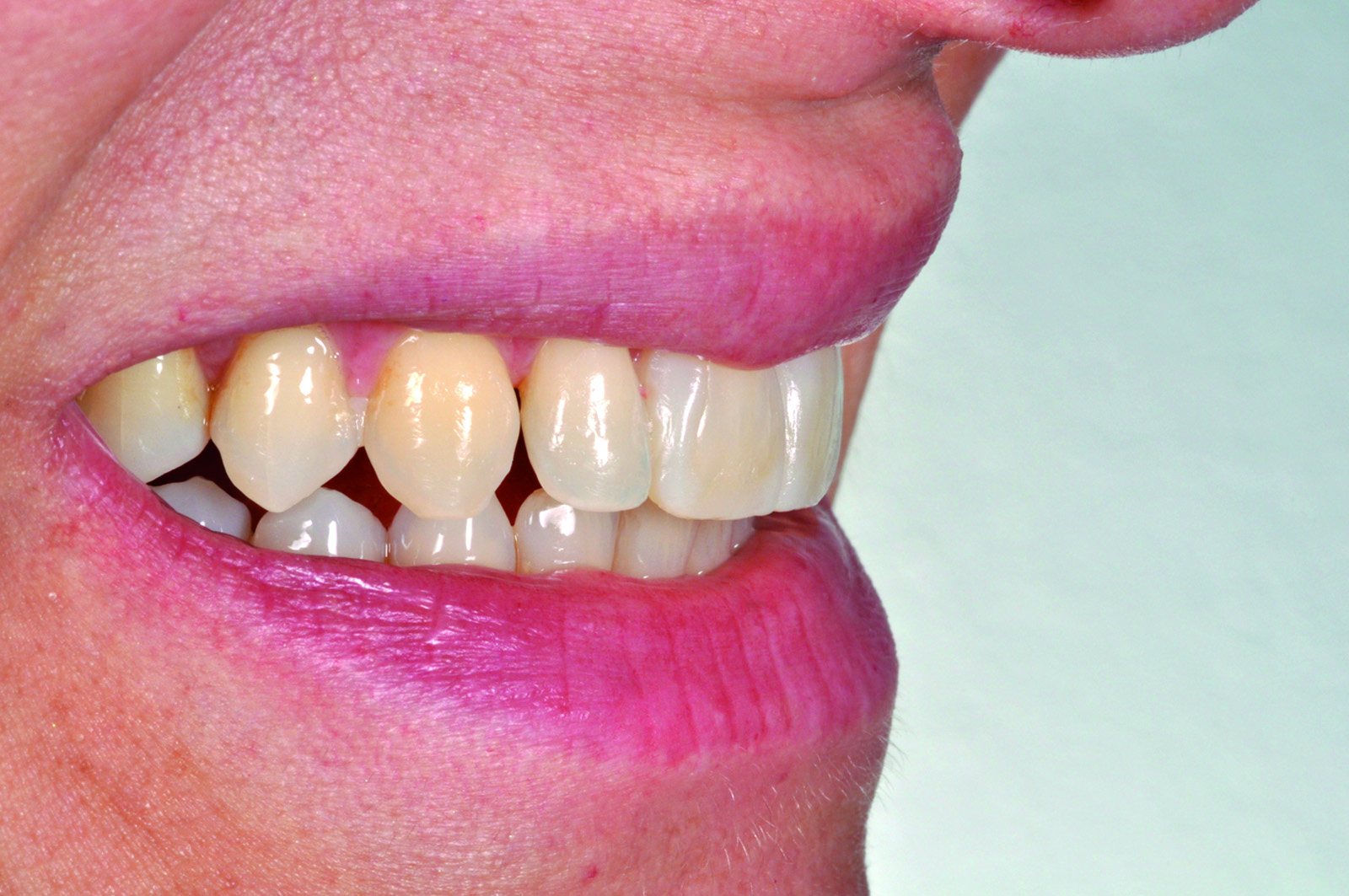
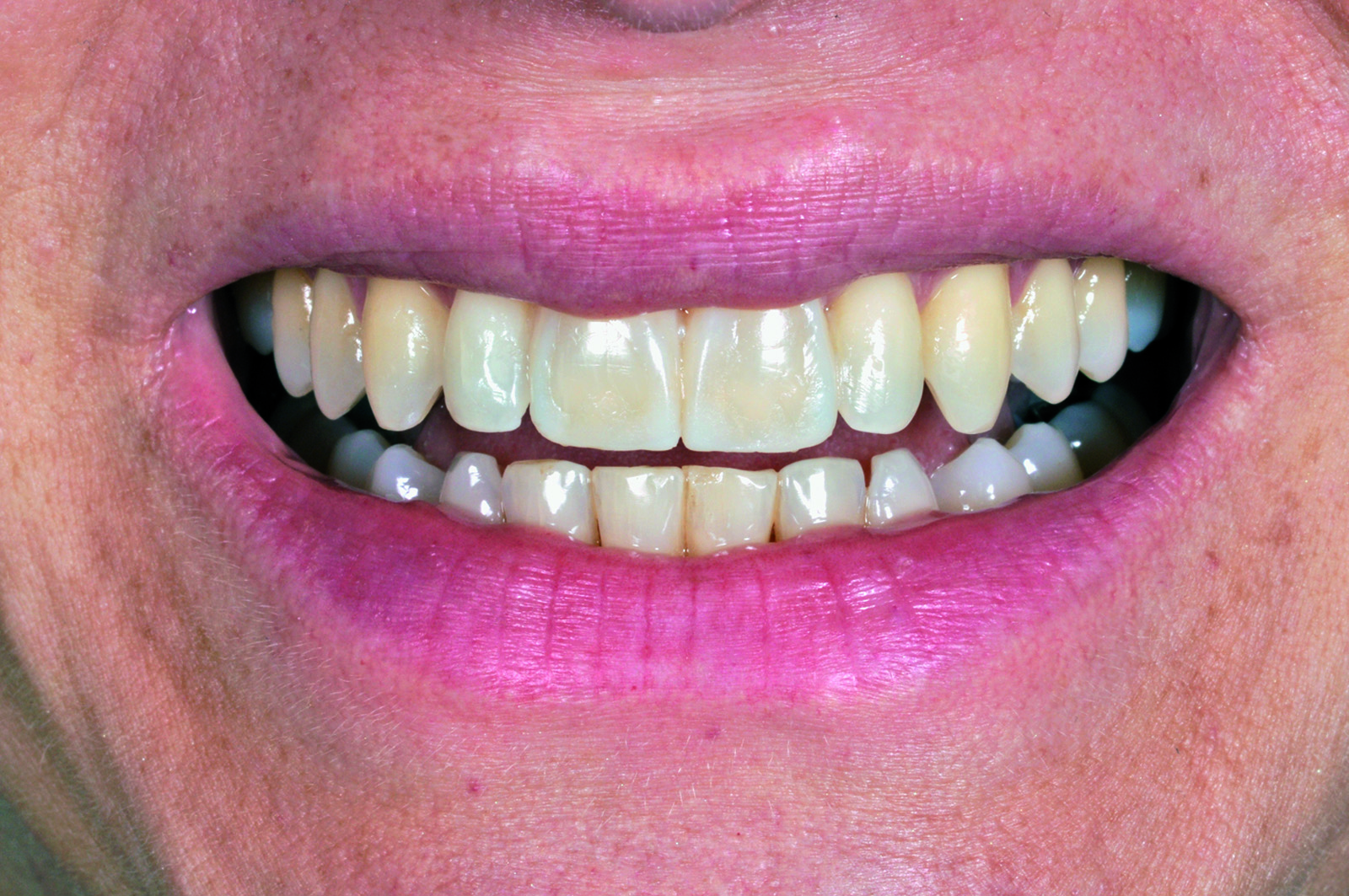
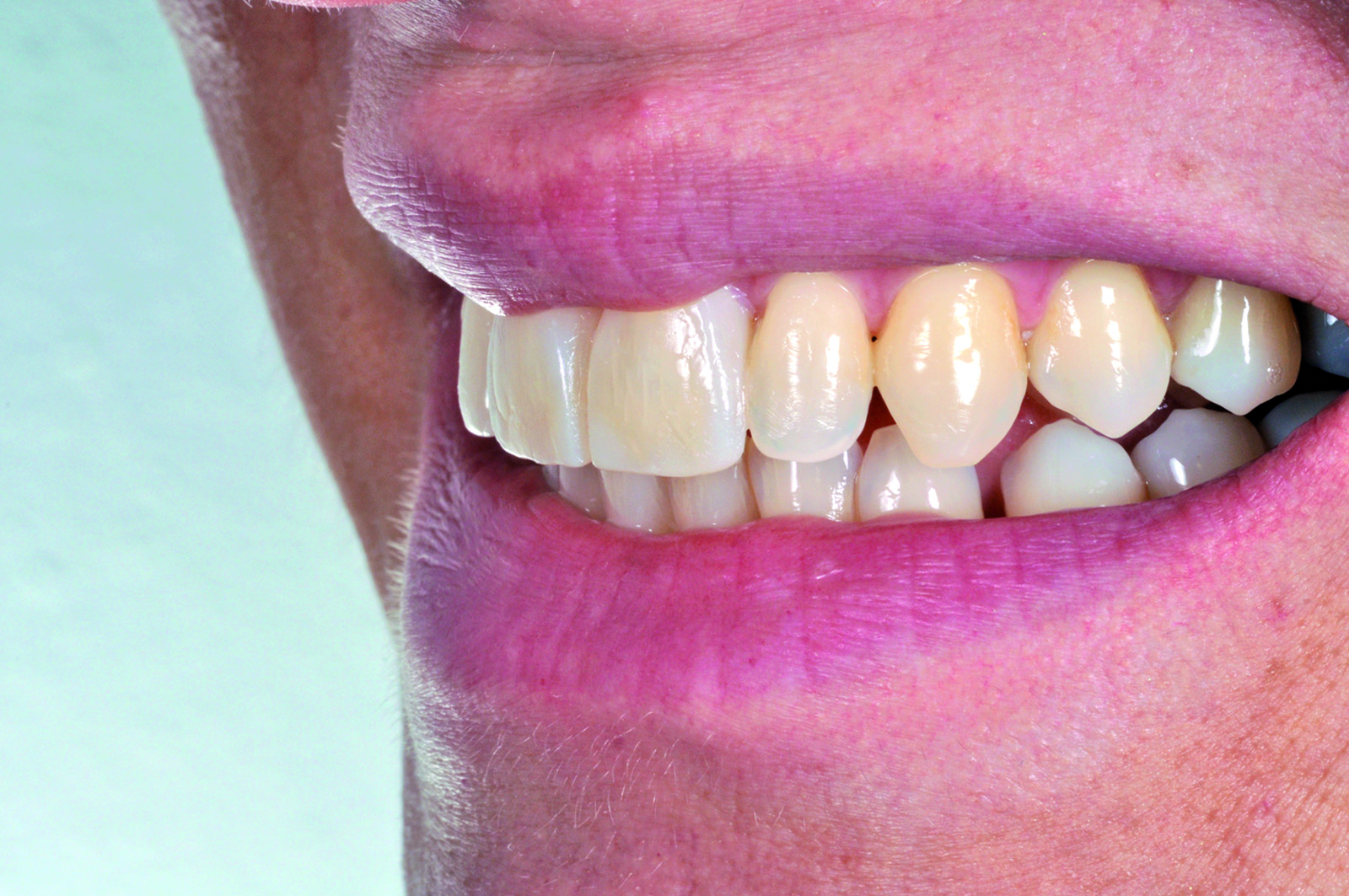
La paziente soddisfatta del risultato estetico (Figure 30-32) accetta di sottoporsi al trattamento con convinzione rafforzata dalla previsualizzazione virtuale e clinica.

Nell’appuntamento seguente sono effettuate le preparazioni, la presa dell’impronta e realizzati dei provvisori sfruttando lo stesso indice in silicone utilizzato per il moke-up (Figure 33-35).
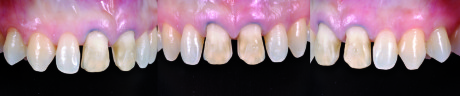
della cementazione.
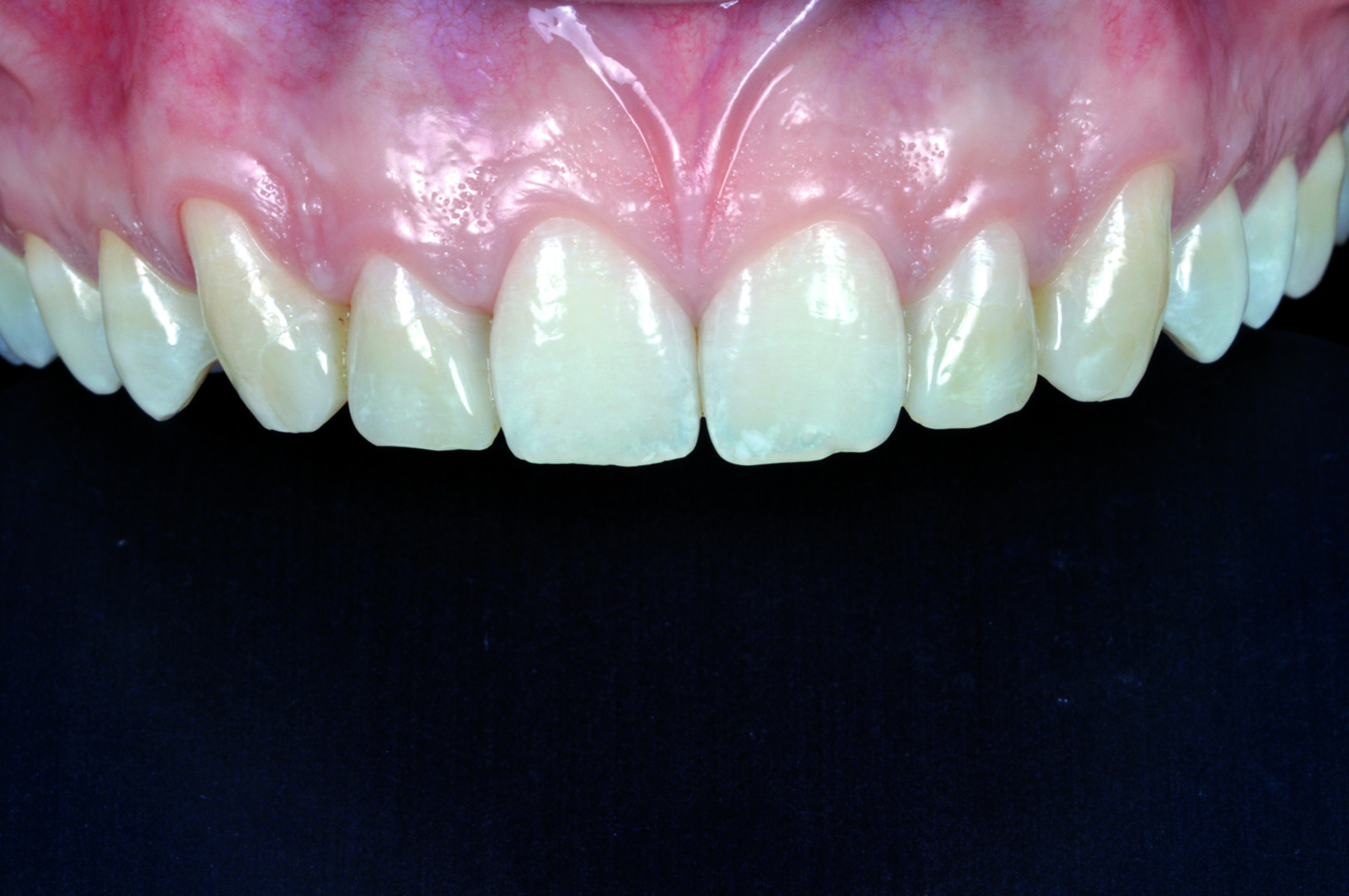
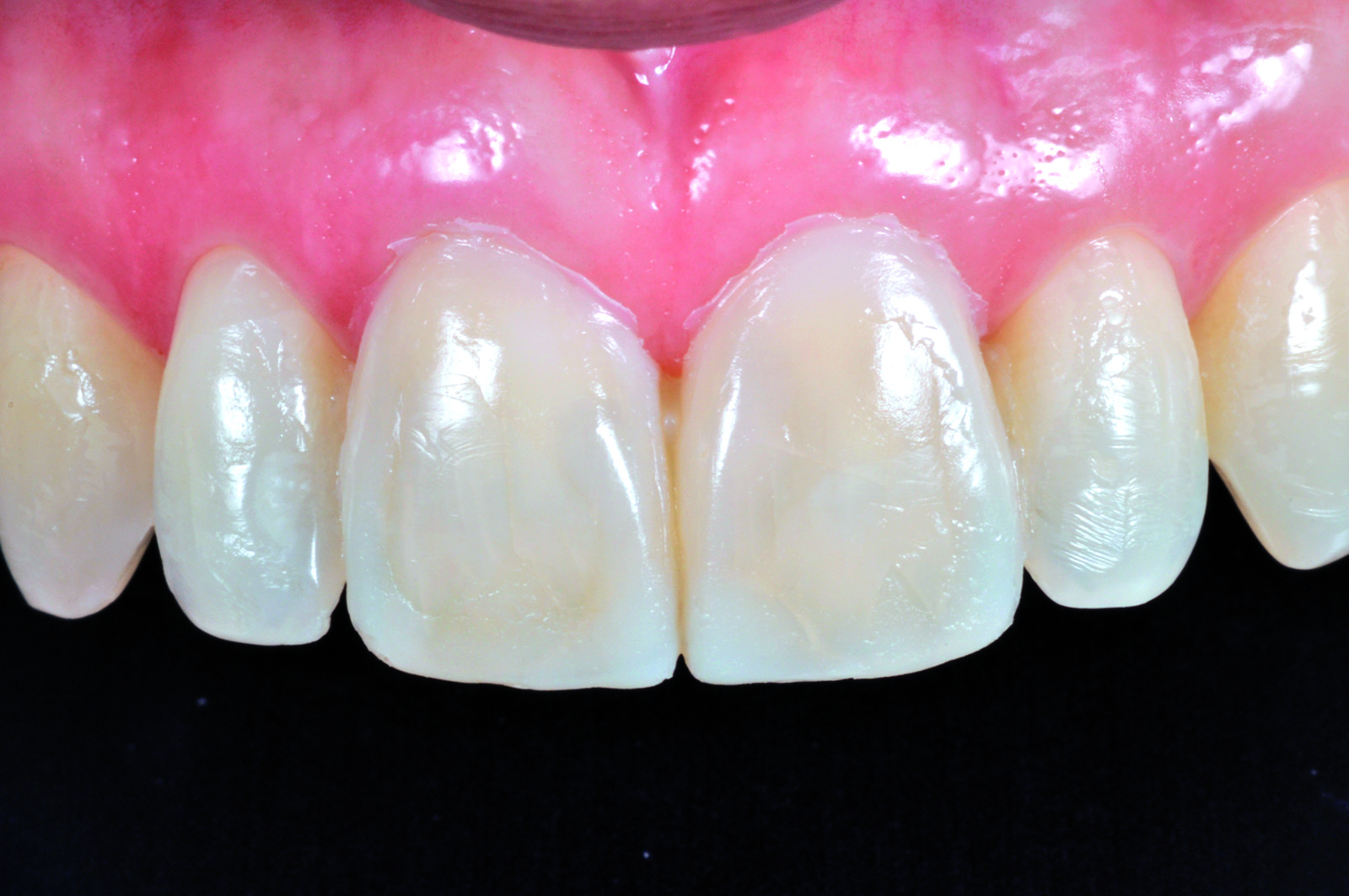
Infine, viene rilevato l’arco facciale e una cera di protrusiva per il corretto montaggio dei modelli in articolatore (Figura 36). Nella seduta successiva, dopo aver provato i manufatti, viene montata la diga di gomma (Figura 37) ed eseguita la cementazione adesiva delle due faccette (Figure 38-39). Il confronto finale mette in evidenza la corrispondenza tra il progetto virtuale e la situazione a terapia ultimata (Figura 40).
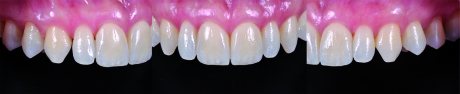

Caso clinico su pilastri implantari
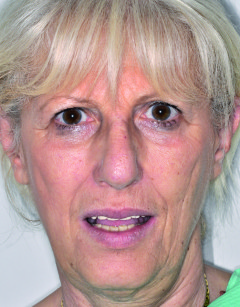
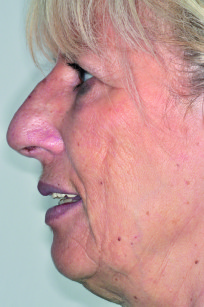
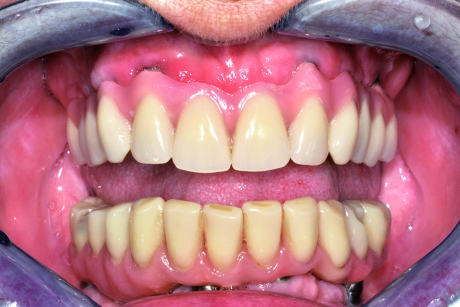
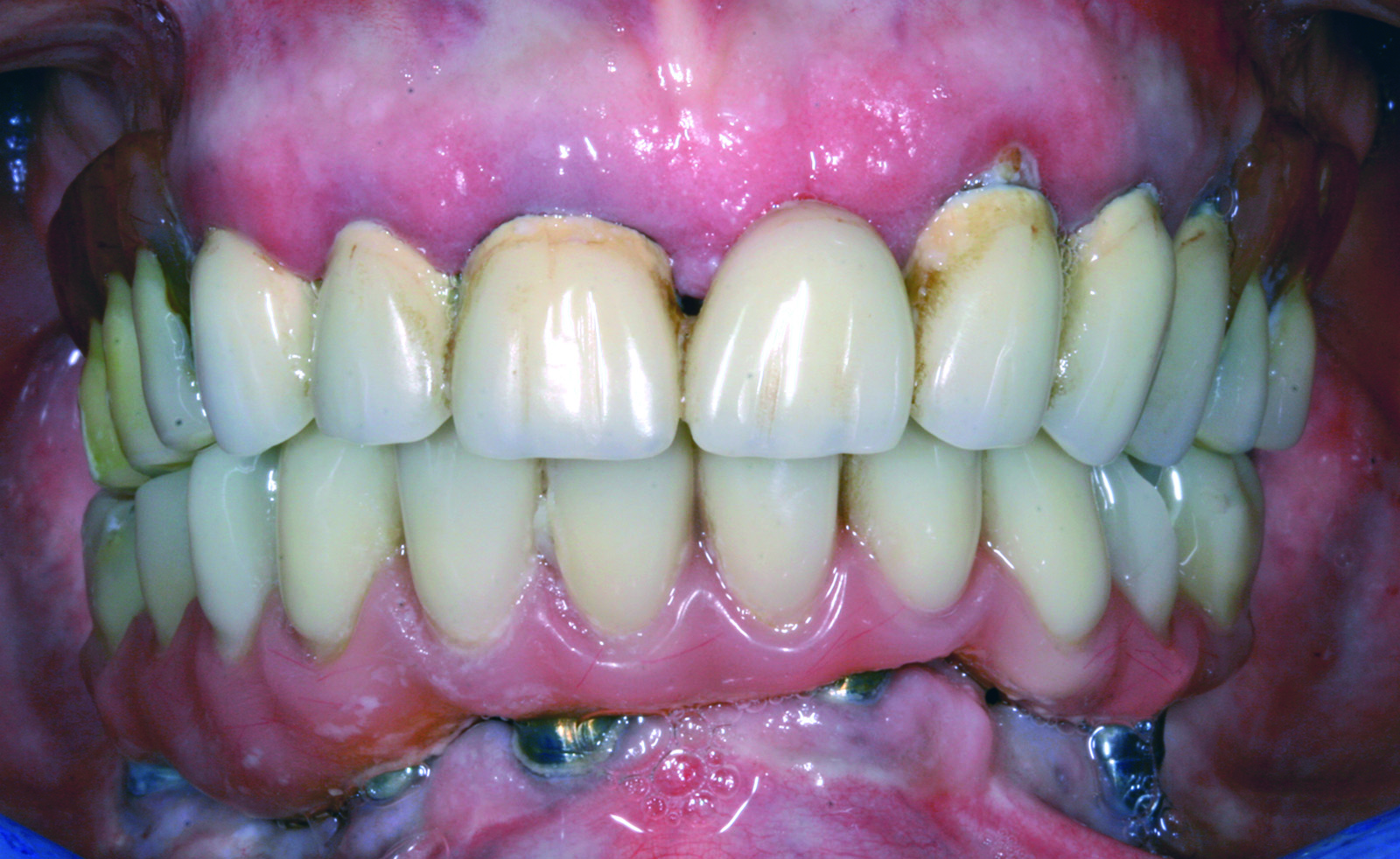
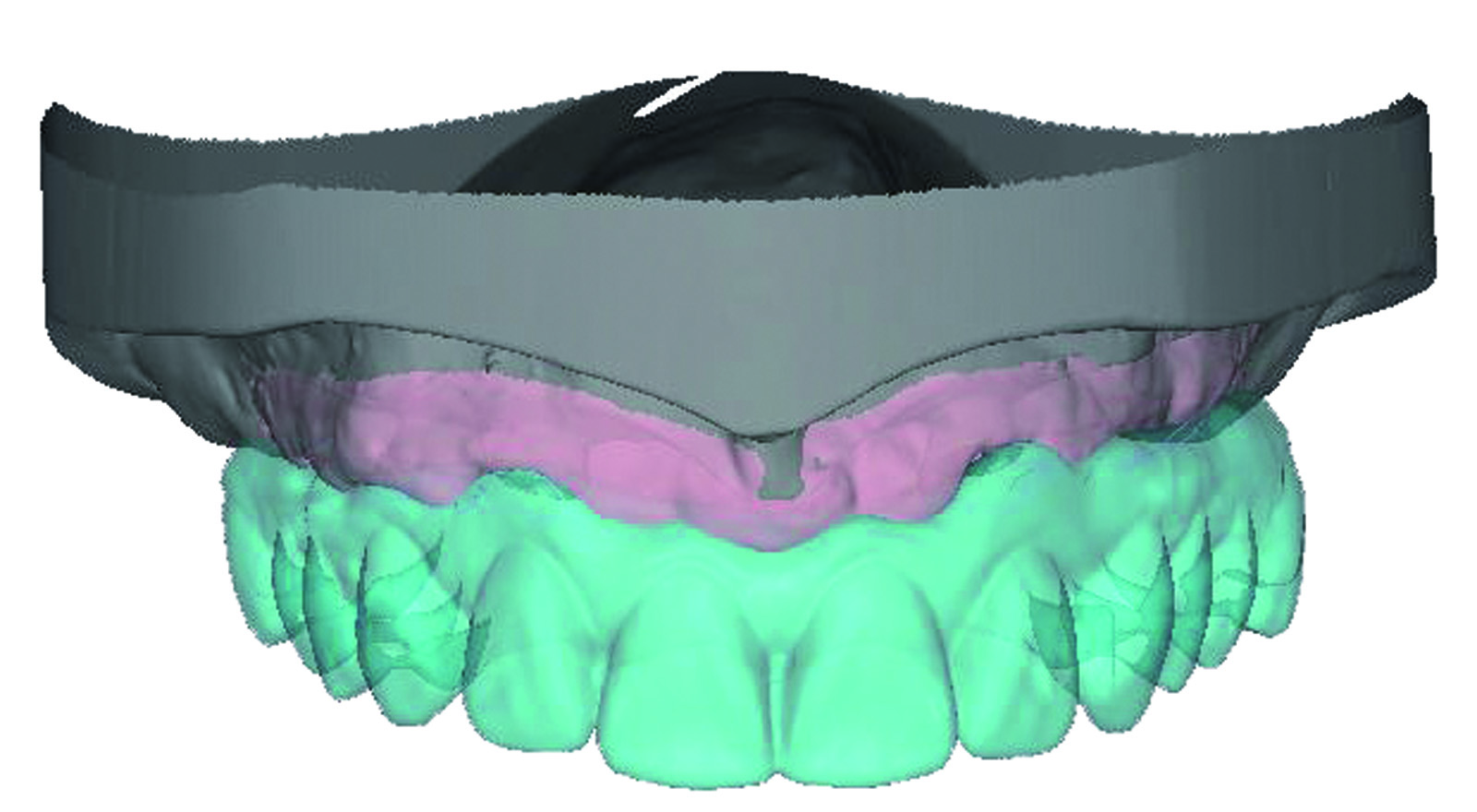
La paziente S.M. di anni 58, in buone condizioni di salute generale, fumatrice, si presenta alla nostra osservazione riferendoci problematiche estetiche e funzionali che coinvolgono i manufatti protesici presenti nell’arcata superiore (Figure 41-43).
All’esame obiettivo si evidenzia, nell’arcata superiore, una protesi combinata costituita da un manufatto protesico fisso in oro-ceramica (da 1.3 a 2.4) con attacchi, che sostiene uno scheletrato. La protesi appare incongrua sia per l’instabile appoggio mucoso, sia per la presenza di carie radicolari degli elementi di sostegno del ponte che risulta parzialmente decementato. Nell’arcata inferiore è invece presente un manufatto protesico su impianti tipo Toronto Bridge, da circa 4 anni (Figure 44-46).
Vengono raccolti tutti i dati necessari per poter formulare una diagnosi e quindi un piano di trattamento idoneo alla paziente:
- esame clinico del volto e intraorale (sondaggio parodontale);
- esame radiografico;
- esame dei modelli studio montati in articolatore a valori medi;
- set completo di fotografie del volto e intraorali con le modalità descritte in precedenza.
Attraverso l’analisi dei dati clinici e strumentali ottenuti abbiamo formulato un piano di trattamento che prevedeva la riabilitazione igienica, l’estrazione degli elementi dentali residui, l’inserimento di impianti endossei nel mascellare superiore e la costruzione di una protesi fissa avvitata ad ancoraggio implantare. Vista la complessità del caso si decide, in accordo con la paziente, di procedere a delle simulazioni cliniche e virtuali del piano di trattamento, affinché si possa meglio valutare l’iter terapeutico. Per l’esecuzione del Virtual Planning si segue il protocollo di gestione delle immagini già descritto in precedenza attraverso l’utilizzo di un software dedicato (Figure 47-48).
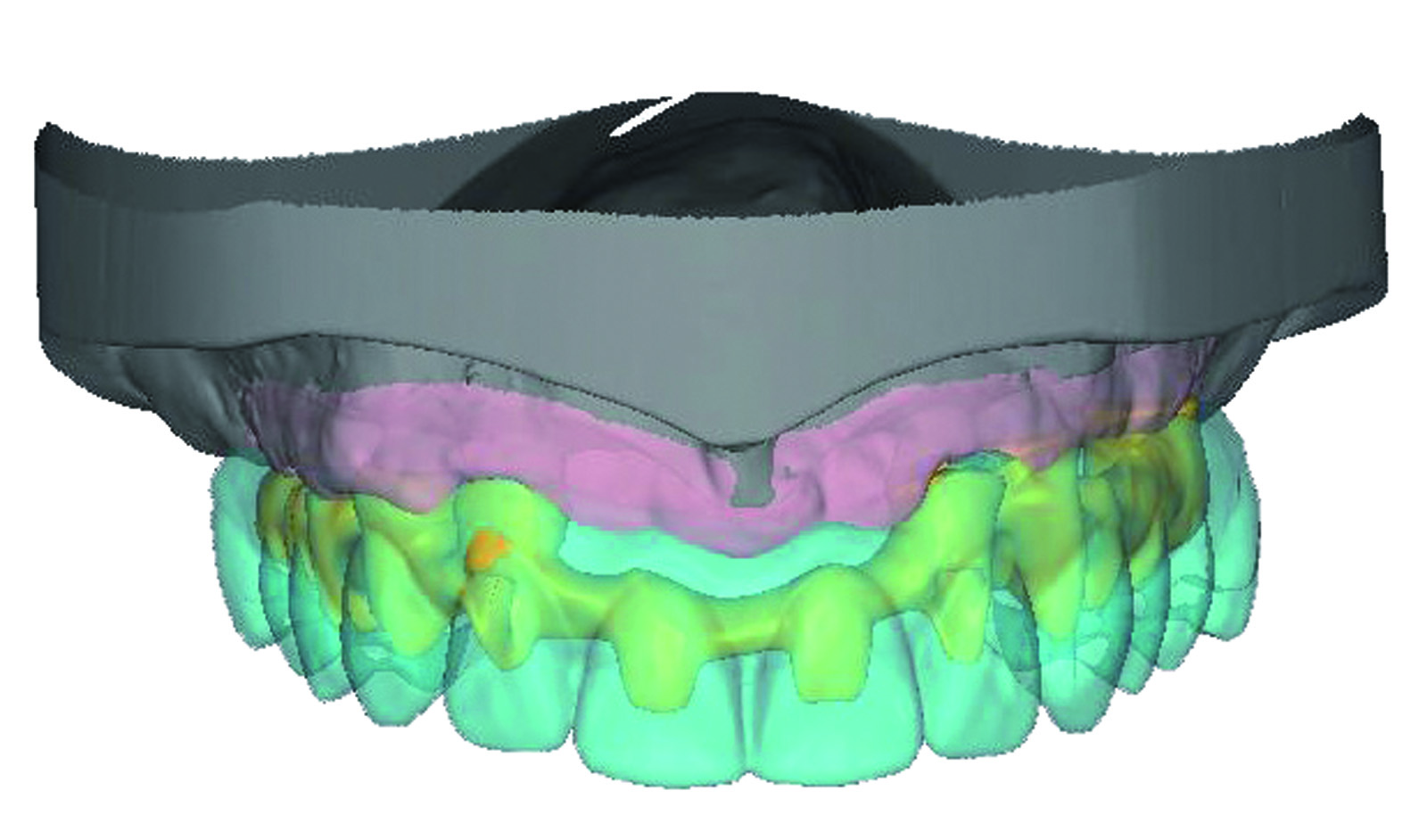
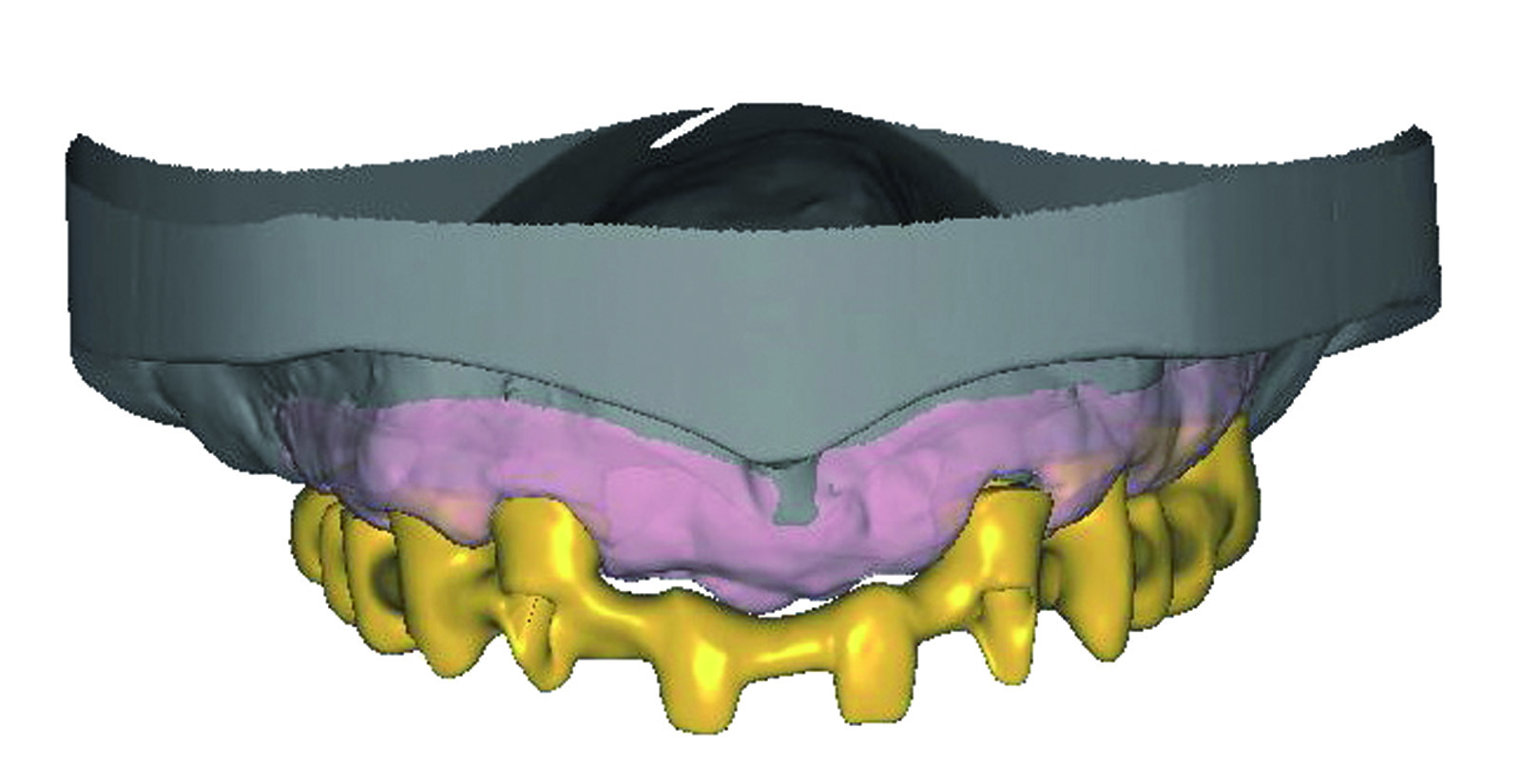
Nel caso specifico - trattandosi di una paziente portatrice di una protesi combinata superiore che, come descritto nell’esame obiettivo e nella formulazione del piano di trattamento, deve essere totalmente asportata sia nella parte protesica vera e propria che nei denti residui - si provvede al taglio fotografico dell’arcata superiore esistente per effettuare la simulazione virtuale (Figure 49-51).
La maschera del viso che si ottiene ci consente di inserire gli elementi dentari prelevati da una specifica banca dati. I denti selezionati, avendo morfologia e dimensione idonee ai parametri estetici della paziente, ci consentono di procedere alla previsualizzazione estetica (Figure 52-54). Si procede quindi a una valutazione virtuale completa degli spazi intraorali, della dimensione verticale e del sostegno dei tessuti molli periorali.
In questa fase il Virtual Planning ci permette di valutare che:
- il piano occlusale frontale sia parallelo alla linea bipupillare e a quella commissurale;
- la posizione della linea mediana del viso sia coincidente con quella interincisiva, inserita nella posizione tridimensionale migliore affinché non venga percepita l’asimmetria del viso;
- la dimensione verticale sia in armonia con i parametri estetici del volto, in particolare nel suo terzo inferiore;
- l’ampiezza dei corridoi labiali bilaterali sia la minore possibile per ridurre l’aspetto di artificiosità del restauro protesico;
- l’esposizione dentale durante la dinamica labiale e a riposo corrisponda alle regole estetiche descritte precedentemente;
- i margini incisali dei denti del sestante antero-superiore seguano la naturale concavità del labbro inferiore durante il sorriso.
Il progetto estetico virtuale così fatto è sottoposto alla paziente che, coinvolta, può interagire nelle possibili modifiche da apportare al percorso protesico.
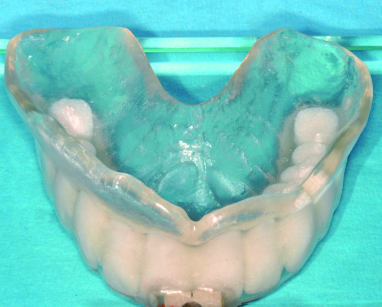
Approvata e accettata la ceratura virtuale, viene discusso il piano di trattamento in cui si prospetta l’asportazione del vecchio manufatto e l’estrazione dei denti residui dell’arcata superiore con inserimento simultaneo di una protesi totale pre-estrattiva e successivo posizionamento di n. 6 impianti per la realizzazione di una protesi avvitata tipo Toronto Bridge. Il laboratorio procede quindi al montaggio dei denti, utilizzando la stessa tipologia di forma presentata nella prova estetica virtuale. La protesi pre-estrattiva viene così programmata e realizzata per essere adattata alla paziente il giorno delle estrazioni (Figura 55).

La stessa protesi provvisoria viene poi duplicata per costruire una dima (Figura 56) che servirà nelle successive indagini radiografiche per determinare il corretto punto di emergenza e il giusto asse di inserimento degli impianti.
La dima radiografica è successivamente trasformata in dima chirurgica e utilizzata per l’inserimento, sulla base del progetto eseguito, delle fixture implantari18 (Figura 57).
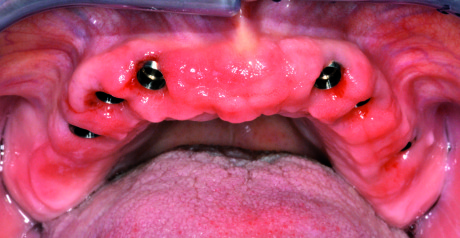
Durante la fase di osteointegrazione degli impianti, la paziente, utilizzando sempre la stessa protesi provvisoria, ci consente di fare alcune valutazioni estetico-funzionali e neuro muscolari. A impianti osteointegrati, si procede alla rilevazione dell’impronta di posizione mediante il duplicato della protesi pre-estrattiva modificato in un portaimpronta autocentrante. In questo modo si rende possibile il montaggio dei modelli in articolatore, mantenendo tutte le informazioni acquisite nella fase provvisoria (dimensione verticale, piani estetici e funzionali, rapporto mandibolo-cranico). Per la registrazione e il trasferimento della posizione di ogni singolo impianto si rende necessario adottare un protocollo d’impronta e di realizzazione del modello che escluda quanto più possibile tensioni meccaniche e distorsioni di tipo elastico. I transfer implantari a ingaggio antirotazionale non sono adatti per questo tipo di impronta in quanto oppongono resistenza al momento dell’estrazione della stessa dal cavo orale.
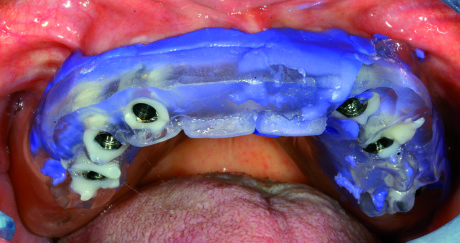
Si preferisce quindi l’utilizzo di apposite cannule prive di connessione antirotazionale ma con appoggio di auto centratura, molto preciso, sulla base della fixture.
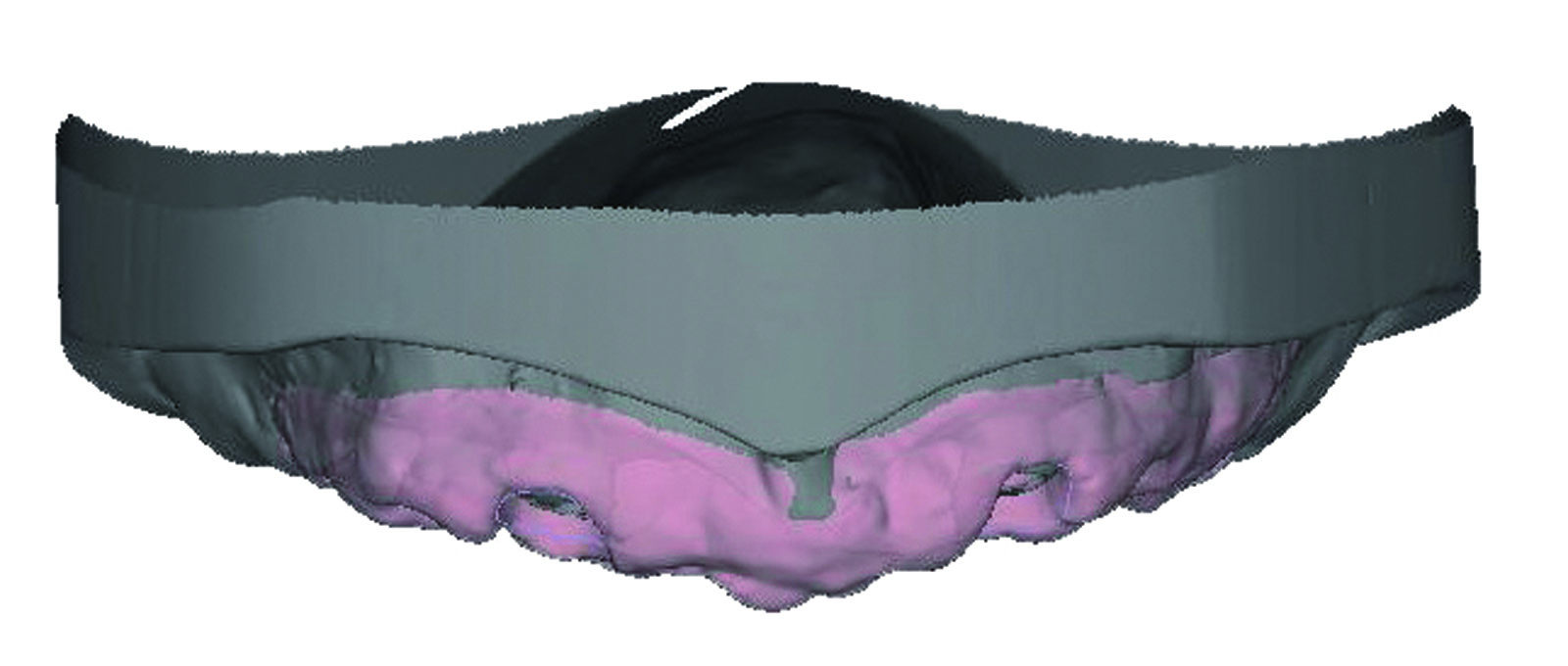
Si rileva a questo punto l’impronta avvitando le suddette cannule agli impianti e fissando le stesse al portaimpronta mediante composito fluido a bassissima contrazione per ridurre il più possibile le distorsioni derivanti dalla polimerizzazione del materiale16. Fissate tutte le cannule al portaimpronta si procede con l’iniezione, attraverso appositi fori, di un silicone ribasante light all’interno del portaimpronta; ciò consente di rilevare anche l’impronta dei tessuti molli senza compressione (tecnica a iniezione) (Figura 58). L’impronta di posizione delle fixture implantari, inviata in laboratorio, viene trattata per la realizzazione del modello master mediante la tecnica del modello composto (Figura 59).
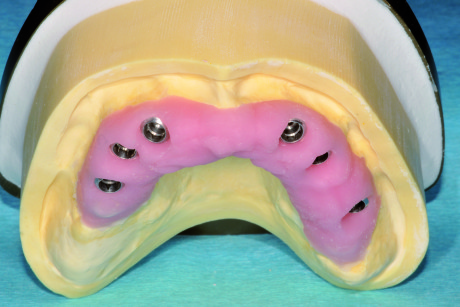
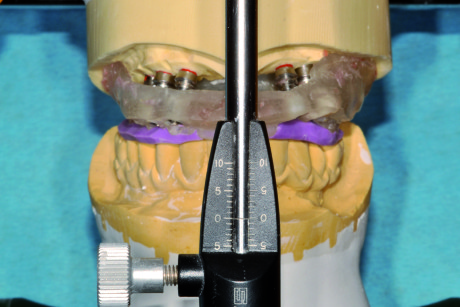
Il modello composto, ancora unito al portaimpronta autocentrante, si monta in articolatore avvalendoci dell’arco facciale di trasferimento. La riproduzione del piano occlusale superiore sullo stesso portaimpronta ci consente di montare il modello antagonista nel rapporto mandibolo- cranico registrato nei mesi precedenti con il provvisorio (Figura 60).
Inizia a questo punto la fase di laboratorio con un percorso di elaborazione tecnica dei modelli mediante uno scanner ottico e un software di CAD-design. Tra i vari passaggi eseguiti ricordiamo:
- scansione del modello master superiore;
- scansione del modello antagonista;
- scansione del rapporto intermascellare registrato in articolatore;
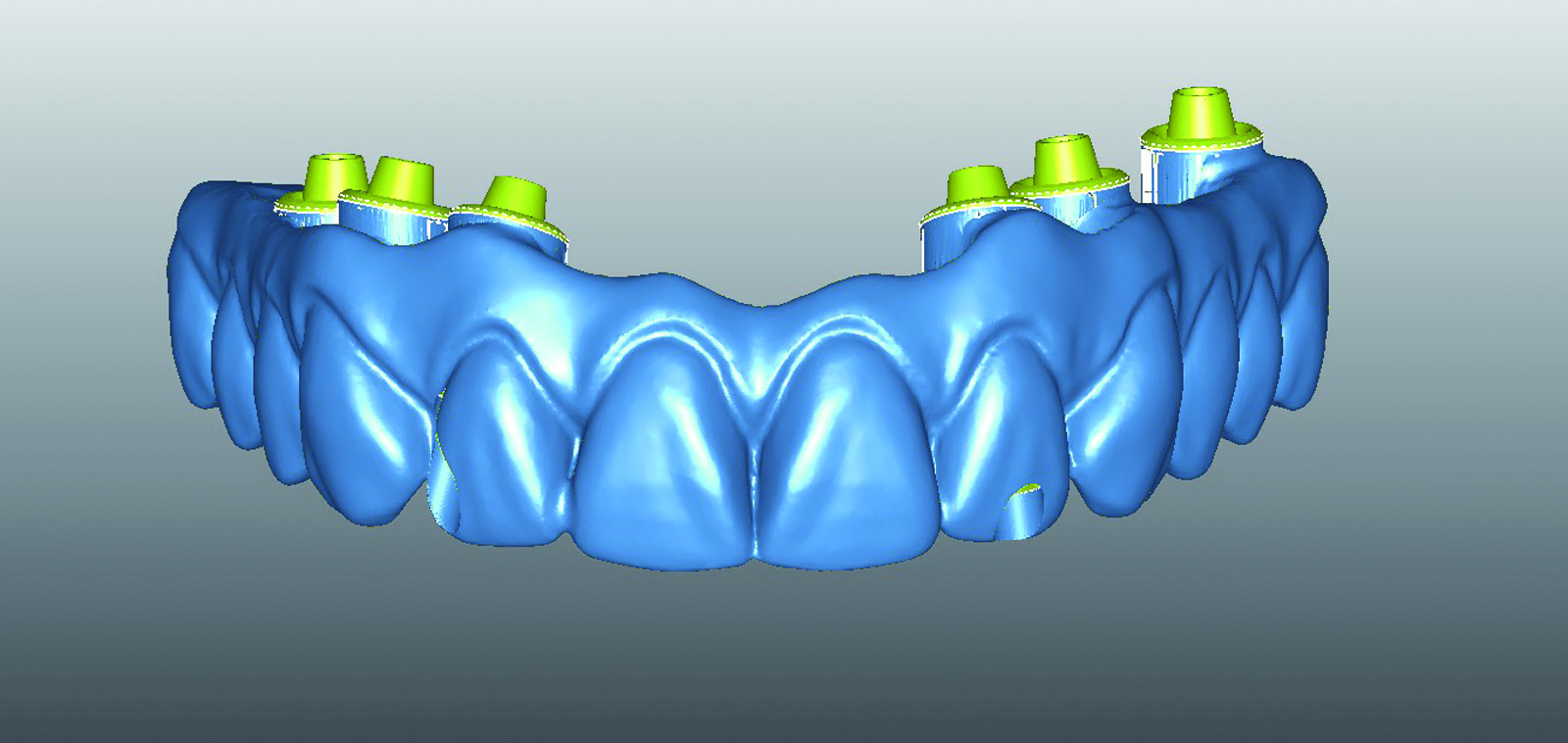
- montaggio denti in articolatore virtuale per la simulazione del prototipo di prova;
- produzione di un file STL e calcolo CAM;
- produzione del prototipo fisico mediante fresatura di una cialda in resina in apparecchiatura a 5 assi (Figure 61-65).
Seguendo tutti i passaggi tecnici relativi al protocollo sopra descritto, si realizza il prototipo fisico in resina acrilica completo di connessioni implantari e di fori di inserzione per le viti (Figura 66).
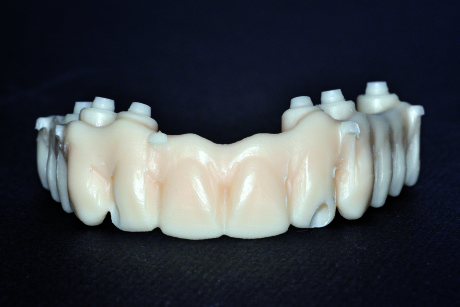
Si posiziona ora il prototipo direttamente nel cavo orale e si eseguono tutti i controlli dei parametri clinici precedentemente stabiliti (Figure 67-68).
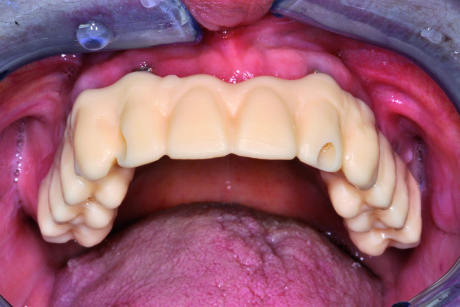
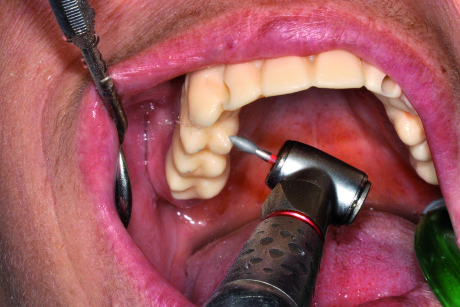
Comprovata clinicamente ed esteticamente la congruità del prototipo, si procede in laboratorio alle fasi successive di progettazione del manufatto (Figure 69-70).
Questo prototipo ottenuto con tecniche CAD-CAM dalla riproduzione reale in resina del montaggio virtuale, rappresenta una vera innovazione che permette al clinico di eseguire tutte le prove estetiche e funzionali e di confrontarsi con il paziente ancor prima di procedere con la protesi definitiva.
Successivamente mediante l’utilizzo del software di CAD-design si realizza virtualmente la morfologia della struttura primaria all’interno dei volumi protesici finali definiti con il prototipo. Il risultato ottenuto viene salvato in un file STL e inviato, unitamente al modello master, al centro di produzione per la realizzazione della struttura primaria in titanio fresato (Figure 71-73).
A garanzia della validità del percorso eseguito fino a questo punto, si effettua una prova clinica e radiografica di controllo del fit passivo della parte metallica avvitata direttamente agli impianti. A controllo eseguito, viene finalizzata la protesi in laboratorio mantenendo morfologia e dimensione degli elementi dentari e volumi della parte ortopedica gengivale identiche al prototipo. La protesi ultimata viene quindi consegnata alla paziente previo completo controllo occlusale e serraggio a 35 N (Figure 74-76).
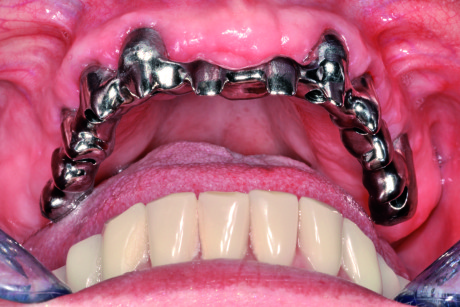

La paziente, dopo essere stata istruita sulle metodiche d’igiene orale domiciliare, viene inserita in un protocollo di mantenimento ambulatoriale e di controlli periodici del manufatto.
Conclusioni
L’impiego di software digitali si sta diffondendo in tutti i settori della società e non poteva mancare un loro sviluppo e una loro applicazione anche in tutte le branche della medicina. In Odontoiatria l’acquisizione delle immagini digitali del paziente, sia del volto che intraorali, non deve essere più visto solo come un mezzo di documentazione ma può e deve diventare un vero e proprio strumento di lavoro per il dentista. Il Virtual Planning, nelle modalità descritte nel presente articolo, rappresenta un efficace mezzo di comunicazione con il paziente e può trasformarsi in un ausilio nella fase diagnostica e terapeutica per tutto il team odontoiatrico. In questa nuova visione anche la collaborazione tra clinico e odontotecnico cambia totalmente diventando più efficace nei tempi e nella qualità dei risultati.
Ancora ulteriori studi sono necessari per capire tutte le potenzialità della simulazione virtuale, ma riteniamo che questa tecnologia, che ha costi relativamente bassi e ampia diffusione, possa essere applicata a tutti i settori dell’Odontoiatria.
Corrispondenza
Riccardo Stefani
Via Monte Popera, 4/14
30027 San Donà di Piave
Tel. 329.8112169
riccardo.stefani@teletu.it
Riccardo Stefani1
Ilaria Caviggioli
Fabrizio Molinelli
Luca Ortensi
1 Professore a contratto, Parodontologia, Università degli Studi di Padova
2. Snow SR. Dental photography systems: required features for equipment selection. Compend Contin Educ Dent 2005 May;26(5):309-10. 3. McLaren E. Communicating Digitally with the Laboratory: Design, Impressions, Shade, and the Digital Laboratory Slip. Inside Dentistry 2009 April;5(4). 4. Hribar D. Computer in Aesthetic and Cosmetic Dentistry. Dental Asia September/October 2007. 5. Fradeani M. La riabilitazione estetica in protesi fissa. Rho (Milano): Quintessenza Edizioni, 2004. 6. Baccetti T, Vangelisti A, Giuntini V. L’estetica del sorriso e del volto: fattori determinanti, canoni di riferimento e cambiamenti con l’età. Dental Cadmos 2011;79(2):79-89. 7. Spear MF, Kokich VG, Mathews DP. Interdisciplinary management of anterior dental esthetics. J Am Dent Assoc 2006;137:160-169. 8. Ortensi L, Stefani R, Caviggioli I, Molinelli F. La prima visita in odontoiatria protesica: aspetti innovativi. Il Dentista Moderno 2012;6:46-54. 9. Lombardi RE. The principles of visual perception and their clinical application to the dental esthetics. J Prosthet Dent 1973;29:358-381. 10.Magne P, Belser U. Restauri adesivi in ceramica dei denti anteriori. Cap. V. Rho (Milano): Quintessenza Edizioni, 2003. 11.Vig RG, Brundo GC. The kinetics of anterior tooth display. J Prosthet Dent 1978;39(5):502-4. 12.Magne P, Gallucci G, Belser U. Anatomic crown width/lenght ratios of unworn and worn maxillary teeth in withe subjects. J Prosthet Dent 2003;89:453-61. 13.Levin EL. Dental esthetics and golden proportion. J Prosthet Dent 1978;40:240-52. 14.Passamonti G, Alasia A. La protesi totale. Torino: Edizioni Cides Odonto, 2003. 15.Isa ZM et al. Regression methods to investigate the relationship between facial measurements and widths of the maxillary anterior teeth. J Prosthet Dent 2010;103:182-188. 16.Ortensi L, Casadio Prati G. I materiali compositi autopolimerizzabili nelle tecniche d’impronta d’impianti. Atti Congresso Internazionale 3I, Abano Terme, 2005. 17.Tarnow DP, Magner AW, Fletcher P. The effect of the distance from the contact point to the crest of bone on the presence or absence of the interproximal dental papilla. J Periodontol 1992;63:995-996. 18.Misch CE. Contemporary Implant Dentistry. St. Louis: Mosby Elsevier, 2008.
1. Radogna F et al. Dalla diagnosi 3D alla protesi finita: utilizzo delle tecnologie digitali per il trattamento avanzato del paziente. Il Dentista Moderno 2012;7:38-53.

















[…] Un ulteriore vantaggio della pianificazione basata sul immagini fotografiche digitali è il poter combinare l’elaborazione del colore con quella della forma e del tipo di restauro, come il Digital Smile Design. […]