La perdita di denti nei pazienti in crescita rappresenta una situazione clinica difficile. Le opzioni di trattamento proposte dovrebbero considerare l’adattamento alla crescita e la prognosi predicibile a lungo termine. Le modalità di trattamento protesico conservativo, come le corone su impianti e i restauri protesici (ponti), hanno indicazioni molto limitate nei pazienti in crescita in quanto possono inibire lo sviluppo del processo alveolare1,2. L’autotrapianto di un dente è definito come un intervento chirurgico di un dente da un’altra posizione nello stesso paziente. È un’opzione interessante per la sostituzione di denti mancanti in modo congenito o di incisivi mascellari persi a causa di trauma o di sue complicanze. I pazienti con denti mancanti in un sito specifico e con disponibilità di donatori (che potrebbero essere sottoposti a estrazioni a causa di indicazioni ortodontiche) in altre regioni delle arcate sono buoni candidati per quest’opzione di trattamento. Secondo la letteratura, vi sono molti protocolli per il trapianto di denti, in termini di selezione del donatore (molari, premolari, canini, denti sovrannumerari), tempistica e piano di trattamento (denti in sviluppo o maturi), tecnica chirurgica (a una fase, due fasi, enti erotti o non erotti, alveolo fresco o letto artificiale creato nel sito ricevente), valutazione del risultato del trattamento (percentuale di sopravvivenza, percentuale di successo e diversi criteri di successo).
Il protocollo di autotrapianto per premolari in sviluppo è stato proposto in Scandinavia3,4 ed è stato documentato come un trattamento predicibile in pazienti in crescita con una prospettiva a lungo termine5. Include indicazioni ortodontiche e chirurgiche, tecnica chirurgica e follow-up dettagliato. Questo protocollo è raccomandato per pazienti in crescita con denti mancanti, però solo per coloro che hanno un’indicazione ortodontica per l’estrazione di premolari in altri siti della cavità orale (per esempio, affollamento nell’arcata superiore e agenesia nei premolari inferiori). Questo approccio è stato adottato in Polonia 12 anni fa.
Considerazioni chirurgiche
I premolari in sviluppo non erotti (con lunghezza radicolare da 1/2 a 3/4) sembrano essere i denti donatori migliori per due ragioni combinate: sono facilmente gestibili per una rimozione atraumatica durante la chirurgia e hanno un potenziale di guarigione precidibile, se vengono rimossi con attenzione, per quanto riguarda i loro tessuti sensibili6. Negli adolescenti, tali denti hanno una posizione favorevole, facilmente accessibile nell’alveolo, solitamente appena sotto i molari primari. La loro morfologia radicolare semplice (sistema radicolare corto, solitamente diritto o conico) permette una rimozione atraumatica e un posizionamento relativamente semplice nell’alveolo del sito ricevente (agenesia o trauma). L’aspetto più importante della chirurgia è un approccio atraumatico del tessuto parodontale in sviluppo durante la rimozione del dente donatore. Una volta ottenuto ciò, la guarigione avviene senza impedimenti, con il risultato di un normale sviluppo di tutti i tessuti duri e molli del dente trapiantato7-9.
Follow-up
La guarigione parodontale completa porta al restauro di un nuovo alveolo radicolare, evitando così un’anchilosi. Dopo la completa guarigione parodontale, l’eruzione e la normale morbilità di un trapianto rappresentano il tipico risultato. Se però durante la chirurgia è stato provocato un danno esteso alla superficie radicolare, ci si può aspettare lo sviluppo di un’anchilosi, la complicanza più seria di un autotrapianto.
I premolari in sviluppo hanno un apice aperto che promuove la rivascolarizzazione della polpa che inizia dai vasi ossei intorno all’apice, raggiunge i cornetti di polpa in circa 30 giorni e forma un nuovo tessuto vascolare10. Una rivascolarizzazione senza problemi della polpa è confermata dalla presenza di un’obliterazione parziale o completa della polpa e da un’assenza di riassorbimento osseo e radicolare, entrambe rilevabili sulle radiografie intraorali. La polpa si oblitera a causa della formazione del tessuto duro calcificato lungo i bordi interni della dentina nella camera pulpare e nel canale radicolare. È un risultato normale nei denti trapiantati e un segno radiografico di vitalità dentale dato che solo la polpa vitale si può obliterare. I denti trapiantati che presentano obliterazione della polpa hanno un responso inferiore o nullo al test di vitalità, probabilmente a causa di calcificazione nel tessuto pulpare. Il risultato opposto - l’assenza di obliterazione della polpa sei mesi dopo la chirurgia - solitamente indica una necrosi della polpa e la necessità di un trattamento endodontico.
La guarigione ottimale della guaina di epitelio radicolare di Hertwig intatto porta a una normale progressione dello sviluppo radicolare e alla formazione di un apice radicolare finale. Le radici dei premolari trapiantati spesso sono più corte di quelle dei premolari controlaterali di controllo (10-15% della lunghezza radicolare finale), ma se trapiantati a un 1/2 della lunghezza radicolare o più lunga mostreranno una lunghezza radicolare finale sostanziale11. In rari casi si può notare un arresto dello sviluppo radicolare, con il risultato di uno sfavorevole rapporto corona-radice (C/R) maggiore di 1.0. Di conseguenza, i criteri principali per il successo di un autotrapianto dei premolari sono i seguenti: presenza di obliterazione della polpa, sviluppo radicolare continuato (C/R inferiore a 1), mobilità normale ed eruzione del trapianto12. Se non sono presenti questi risultati, l’autotrapianto è considerato fallito, ma in rari casi si può decidere di mantenere il dente fino alla disponibilità di altre opzioni di trattamento.
Indicazioni ortodontiche
Le principali indicazioni ortodontiche per l’autotrapianto di premolari in sviluppo includono pazienti che presentano: malocclusione di II Classe con premolari inferiori mancanti in modo congenito, perdita traumatica di incisivi superiori o agenesia asimmetrica multipla13. Queste anomalie vengono spesso diagnosticate durante uno screening ortodontico in pazienti con età inferiore ai 10 anni. A quest’età, i premolari non erotti sono disponibili in altre posizioni del cavo orale del paziente e possono sostituire i denti mancanti in accordo con il piano di trattamento ortodontico. In soggetti in crescita di II Classe con premolari inferiori mancanti (e profilo del paziente che necessita della conservazione della lunghezza dell’arcata inferiore e permette l’estrazione di premolari nell’arcata superiore), si può considerare l’autotrapianto quando non sono presenti i molari decidui, o hanno segni di progressiva anchilosi/infraposizione o hanno radici molto corte/riassorbite con scarsa prognosi per il mantenimento fino all’età adulta.
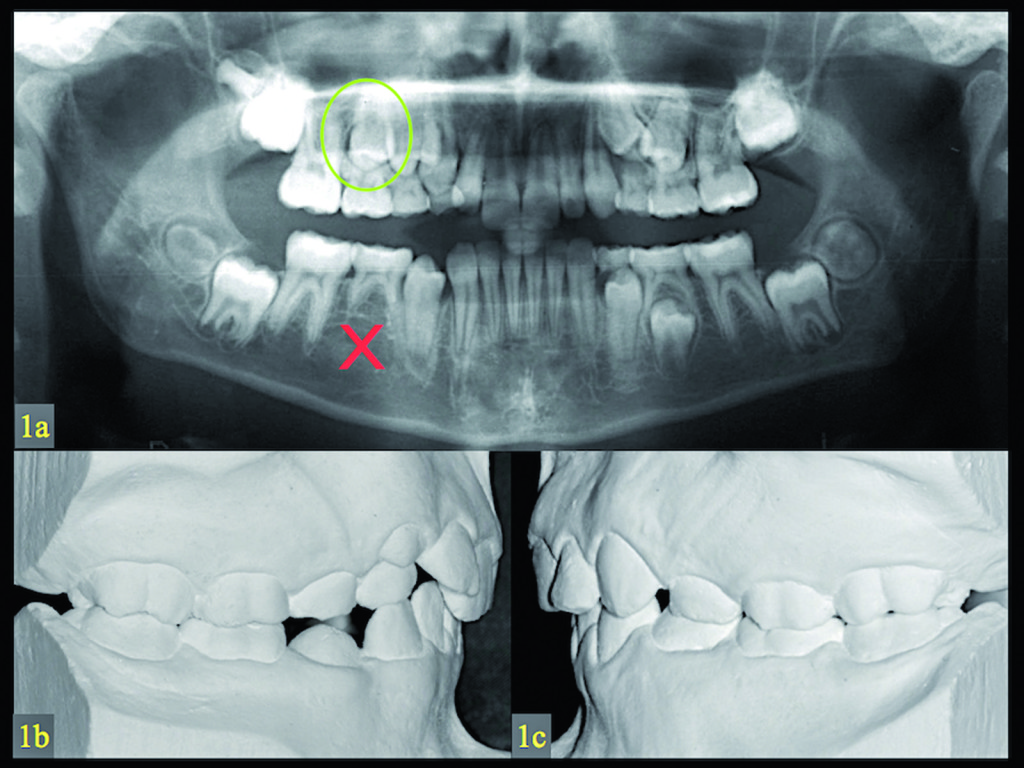
La Figura 1a presenta la radiografia panoramica di un ragazzo di 12 anni e 4 mesi con mancanza congenita del secondo premolare di destra e anchilosi di un secondo molare deciduo ritenuto. Il paziente presentava una relazione molare di II Classe su entrambi i lati e affollamento nell’arcata superiore (Figure1b-1c).
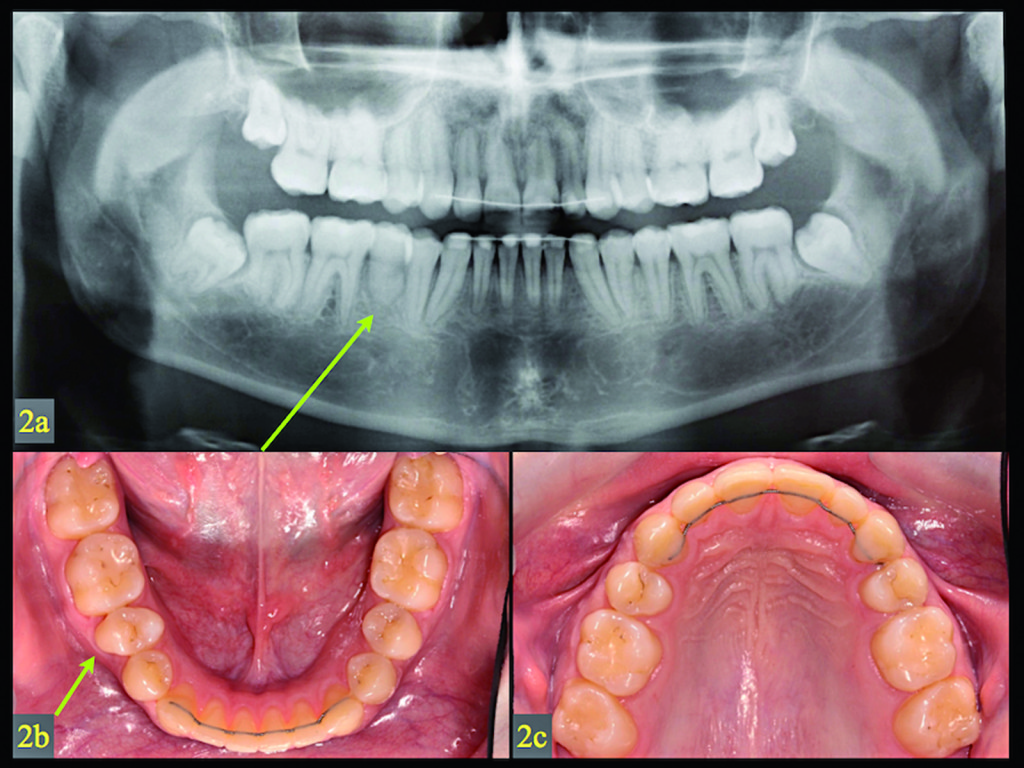
Il piano di trattamento includeva un autotrapianto del secondo premolare superiore di destra in sviluppo e non erotto per sostituire la mancanza congenita del secondo premolare inferiore. La chirurgia è stata eseguita in anestesia locale e consisteva nell’estrazione del molare primario ritenuto, la modifica dell’alveolo alla forma della morfologia del premolare in sviluppo, la rimozione atraumatica del dente donatore (secondo premolare superiore di destra) e il suo posizionamento nel sito ricevente preparato. Il dente donatore è stato stabilizzato a livello della gengiva (pochi millimetri sotto il piano occlusale) solo mediante suture. Questa stabilizzazione elastica si è dimostrata in grado di promuovere la rivascolarizzazione e la completa guarigione parodontale14. L’eruzione del premolare trapiantato è stata controllata nei sei mesi successivi alla chirurgia. Quattro anni dopo, è stato introdotto il trattamento ortodontico mediante applicazioni fisse (il secondo premolare superiore di sinistra è stato estratto per ottenere una simmetria nell’arcata superiore). La guarigione del trapianto e dell’osso può essere osservata nelle radiografie (Figure 2a). Dopo due anni di allineamento ortodontico, sono state instaurate le relazioni occlusali normali (Figure 2b-2c).
I pazienti in crescita con incisivi superiori persi o traumatizzati spesso sono potenziali candidati per l’autotrapianto di premolari in sviluppo. Il vantaggio del trapianto in questi casi non è solo la sostituzione immediata dei denti mancanti, ma anche il potenziale di rigenerazione ossea del donatore. I difetti ossei sono spesso una sequela di un trauma (direttamente o come effetto di processi di riassorbimento dei denti traumatizzati). In giovani individui, vi sono opzioni limitate per il restauro dei denti frontali mancanti. Gli impianti dentali richiedono un’adeguata ampiezza di osso e quando vengono inseriti prima della cessazione dello sviluppo scheletrico non seguono la crescita verticale dell’alveolo15. D’altra parte, i restauri protesici convenzionali possono richiedere una certa preparazione dei denti adiacenti per supportare un ponte. In alcuni pazienti che hanno perso i loro denti frontali, vi sono indicazioni per la chiusura ortodontica degli spazi16. Il movimento ortodontico mesiale dell’incisivo laterale seguito dalla mesializzazione di tutti i denti nello stesso segmento (per chiudere lo spazio dopo il reshaping del canino alla morfologia dell’incisivo laterale) alla fine risolve il problema dell’incisivo centrale mancante17. L’autotrapianto di un premolare in sviluppo per sostituire un incisivo può essere un’opzione di trattamento valida per fornire un sostituto naturale a quei pazienti che non hanno indicazioni per la chiusura ortodontica dello spazio18.
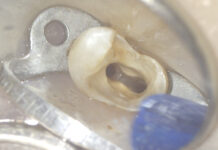
La Figura 3a presenta la radiografia panoramica di una paziente di 10 anni che ha perso l’incisivo centrale superiore di sinistra un mese prima. Il secondo premolare inferiore di sinistra in sviluppo è stato destinato alla sostituzione del dente mancante. Il sito ricevente presentava una cicatrice nel tessuto molle (Figura 3b) e un considerevole difetto osseo confermato dopo la preparazione di un lembo durante la chirurgia (Figura 3c).
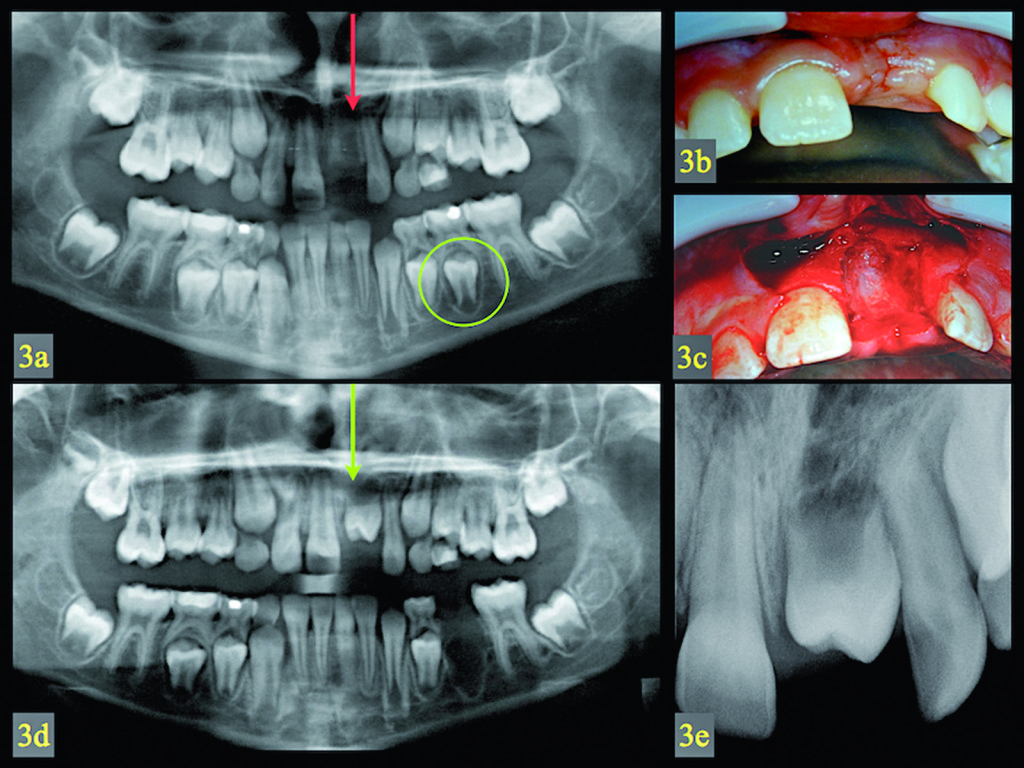
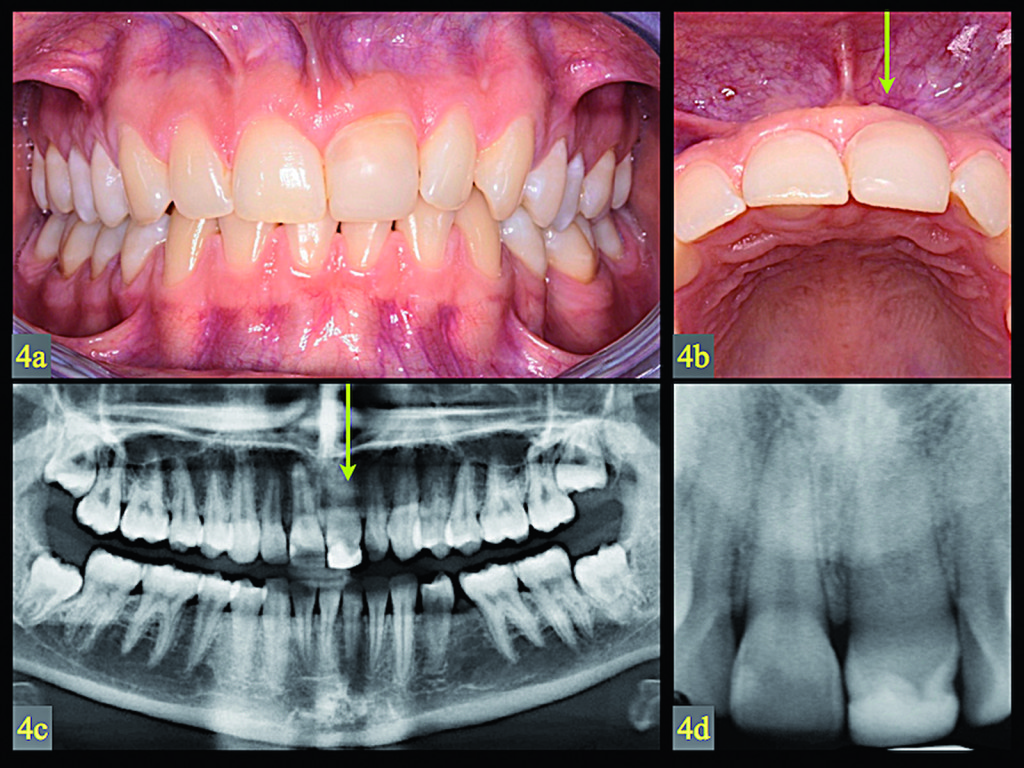
Il premolare trapiantato è stato posizionato a livello delle radici dell’incisivo adiacente nell’alveolo artificiale che era stato sostanzialmente aperto nel sito labiale a causa di deiscenza ossea e preparazione chirurgica. Il trapianto è stato completamente coperto con un lembo mucoperiosteo dopo la sutura. Le Figure 3d-3e mostrano le radiografie eseguite rispettivamente un mese e tre mesi dopo la chirurgia. La radiografia intraorale rivelava un’obliterazione parziale della polpa, il che indicava una guarigione pulpare dopo la rivascolarizzazione. L’eruzione sopragengivale del trapianto è durata due anni e l’eruzione completa a contatto con i denti antagonisti si è estesa per almeno tre anni. Non si è fatto ricorso ad allineamento dei denti in quanto la paziente rifiutava il trattamento ortodontico. La corona del premolare trapiantato è stata ricostruita un anno dopo l’eruzione con composito, senza preparazione meccanica dello smalto. Dieci anni dopo la chirurgia, l’esame clinico del dente rivelava una mobilità normale, un contorno restaurato dell’alveolo e una gengiva marginale cheratinizzata sana (Figure 4a-4b). L’esame radiografico confermava la completa guarigione parodontale e pulpare. La guaina epiteliale radicolare del trapianto aveva continuato a svilupparsi, con il risultato di una significativa crescita della radice. A dieci anni dalla chirurgia, non vi erano segni di patologia nel sito del trapianto (Figure 4c-4d).
Conclusioni
Nei casi sopra descritti, l’autotrapianto di premolari in sviluppo ha permesso di sostituire i denti mancanti con denti naturali. Questo trattamento può essere applicato con successo in pazienti con premolari mancanti in modo congenito o incisivi superiori persi a causa di trauma, se sono presenti indicazioni chirurgiche e ortodontiche favorevoli. In pazienti con malocclusione di II Classe e agenesia dei secondi premolari inferiori, questo trattamento permette di mantenere la lunghezza normale dell’arcata inferiore ed evitare la sostituzione protesica dei denti mancanti. Se i denti anteriori mancanti non vengono rimpiazzati da sostituti, in grado di adattarsi ai cambiamenti della fase di crescita, può persistere o progredire un significativo riassorbimento dell’osso alveolare, mettendo a repentaglio la possibilità di impianto una volta terminata la crescita. Il paziente e i genitori dovrebbero essere informati delle possibili alternative di trattamento (tra cui l’ortodonzia e i restauri protesici permanenti e provvisori). Un aspetto importante di questo concetto di trattamento è la stretta collaborazione tra ortodontista, pedodontista e chirurgo. L’attento monitoraggio dopo la chirurgia fornisce importanti informazioni riguardo alla guarigione parodontale e pulpare.
Corrispondenza/Correspondence
Pawel Plakwicz
ul. Gornoslaska 5/19
00-443 Varsavia, Polonia
info@plakwicz.com
Pawel Plakwicz1
Ewa Monika Czochrowska2
1Reparto di Parodontologia, Medical University of Warsaw, Polonia
2Reparto di Ortodonzia, Medical University of Warsaw, Polonia
2. Thilander B, Odman J, Jemt T. Single implants in the upper incisor region and their relationship to the adjacent teeth. An 8-year follow-up study. Clin Oral Implants Res 1999;10:346-55. 3. Slagsvold O, Bjercke B. Autotransplantation of premolars with partly formed roots. A radiographic study of root growth. Am J Orthod 1974;66:355-366. 4. Slagsvold O, Bjercke B. Indications for autotransplantation in cases of missing premolars. Am J Orthod 1978;74:241-257. 5. Czochrowska EM, Stenvik A, Bjercke B, Zachrisson BU. Outcome of tooth transplantation: survival and success rates 17-41 years post-treatment. Am J Orthod Dentofacial Orthop 2002;121:110-119. 6. Andreasen JO. Transplantation of immature teeth. In: Tsukiboshi M. Autotransplantation of teeth. Chicago: Quintessence Publishing Co., Inc, 2001:133-50. 7. Andreasen JO, et al. A long-term study of 370 autotransplanted premolars. Part IV. Root development subsequent to transplantation. Eur J Orthod 1990;12:38-50. 8. Andreasen JO, et al. A long-term study of 370 autotransplanted premolars. Part II. Tooth survival and pulp healing subsequent to transplantation. Eur J Orthod 1990;12:14-24. 9. Andreasen JO, et al. A long-term study of 370 autotransplanted premolars. Part III. Periodontal healing subsequent to transplantation. Eur J Orthod 1990;12:25-37. 10. Skoglund A, Tronstad L. Pulpal changes in replanted and autotransplanted immature teeth 11. Myrlund S, et al. Root length in transplanted premolars. Acta Odontol Scand 2004;62:132-6. 12. Kristerson L, Lagerström L. Autotransplantation of teeth in cases with agenesis or traumatic loss of maxillary incisors. Eur J Orthod 1991;13:486-492. 13. Zachrisson BU, Stenvik A, Haanaes HR. Management of missing maxillary anterior teeth with emphasis on autotransplantation. American Journal of Orthodontics and Dentofacial Orthopedics 2004;126:284-288. 14. Kristerson L, Andreasen JO. The effect of splinting upon periodontal and pulpal healing after autotransplantation of mature and immature permanent incisors in monkeys. Int J Oral Surg 1983;12(4):239-249. 15. Oesterle LJ, Cronin RJ Jr., Ranly DM. Maxillary implants and the growing patient. Int J Oral Maxillofac Implants 1993;8:377-87. 16. Stenvik A, Zachrisson BU. Orthodontic closure and transplantation in the treatment of missing anterior teeth. An overview. Endod Dent Traumatol 1993;9:45-52. 17. Czochrowska EM, Skaare AB, Stenvik A, Zachrisson BU. Outcome of orthodontic space closure with a missing maxillary central incisor. Am J Orthod Dentofacial Orthop 2003;123(6):597-603. 18. Czochrowska EM, Stenvik A, Album B, Zachrisson BU. Autotransplantation of premolars to replace maxillary incisors. A comparison with natural incisors. Am J Orthod Dentofacial Orthop 2000;118:592-600.
1. Odman J, et al. The effect of osseointegrated implants on the dento-alveolar development. A clinical and radiographic study in growing pigs. Eur J Orthod 1991;13:279-86.
of dogs. J Endod 1981;7:309-316.