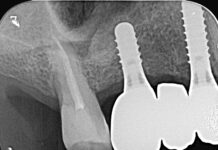
Obiettivi. Valutare la sopravvivenza di impianti post-estrattivi posizionati nei settori anteriori del mascellare superiore e analizzare le tecniche di inserimento implantare e i parametri da tenere in considerazione per minimizzare il fisiologico processo di riassorbimento osseo nell’implantologia post-estrattiva.
Dati, fonti e selezione degli articoli. È stata effettuata, mediante ricerca su Medline (PubMed), un’analisi dei dati presenti in letteratura relativamente ai fattori che possono influenzare il riassorbimento osseo nel posizionamento di impianti post-estrattivi, ossia tecnica estrattiva, posizione dell’impianto, posizionamento di materiale da innesto, lesioni endodontico-parodontali.
Risultati. Il posizionamento di impianti post-estrattivi è una tecnica che presenta un’elevata predicibilità e percentuale di successo. Il posizionamento precoce di impianti nell’alveolo post-estrattivo non previene il riassorbimento osseo conseguente all’estrazione dell’elemento dentario; tuttavia ci sono fattori da tenere in considerazione che possono minimizzare tale riassorbimento.
Conclusioni. Nonostante l’alta percentuale di successo, sono necessari studi a lungo termine per determinare la sopravvivenza di impianti posizionati in siti post-estrattivi nel mascellare superiore. Particolare attenzione deve essere rivolta al risultato estetico.
Immediate implant placement and bone resorption: a review of the literature
and an outlook on the clinical possibilities
Aims. To evaluate the survival rate of implant treatment provided immediately after tooth extraction in the upper maxillary and to analyze the surgical techniques and the parameters that one must consider to minimize the physiological bone resorption after immediate implant placement.
Data, sources and analysis of the literature. An electronic search in Medline (PubMed) was performed to analyze the factors that may influence the physiological bone resorption: surgical technique, position of the implant, bone grafting, periapical lesion.
Results. Immediate implant placement is a predictable technique with a high success rate. It doesn’t prevent bone resorption subsequent to tooth extraction, but there are some parameters to take into account to minimize the bone resorption itself.
Conclusions. Despite the high survival rate, more long-term studies are necessary to evaluate the success of implants placed immediately into fresh extraction sockets in the upper maxillary. Special attention has to be given to aesthetic outcomes.
Il concetto di osteointegrazione introdotto da Brånemark e il posizionamento di impianti dentali per sostituire denti compromessi hanno rivoluzionato i canoni della riabilitazione orale. Quarant’anni fa è stato posizionato il primo impianto per sostituire un dente mancante (Brånemark et al., 1969), evento che ha aperto a nuove possibilità riabilitative ed estetiche1. L’implantologia iniziale aveva come obiettivo la stabilità dei tessuti molli perimplantari e la sopravvivenza dell’impianto stesso. Con gli anni, l’enorme diffusione della chirurgia implantare ha fatto sì che il fattore estetico acquisisse un’importanza pari a quella della stabilità dell’impianto stesso.
Numerosi studi hanno dimostrato l’alta predicibilità delle riabilitazioni implanto-supportate e l’elevata percentuale di sopravvivenza a lungo termine degli impianti intraossei.
La sopravvivenza a 5 anni, infatti, è circa del 95% e a distanza di 10 anni dall’intervento è maggiore dell’89% (Pjetursson et al., 2004)2. In una revisione della letteratura, Belser et al. (2011) hanno riportato che impianti posizionati in settori estetici nel mascellare anteriore hanno una sopravvivenza e una percentuale di successo simile a quella riscontrata negli altri settori3.
Henry et al. hanno constatato una percentuale di successo del 96% per impianti posizionati nella riabilitazione di monoedentulie nel mascellare superiore anteriore, risultato sovrapponibile ai valori di sopravvivenza implantare riportati in letteratura, riscontrando tuttavia un fallimento del risultato estetico nel 9% dei casi4.
Questo sottolinea l’importanza del valore estetico come determinante fondamentale del successo implantare e della soddisfazione del paziente.
Con il passare del tempo e l’evoluzione delle tecniche di posizionamento implantare, si è cercato sempre più di diminuire la durata totale del trattamento e, quindi, il timing di posizionamento è risultato sempre più al centro dell’attenzione.
In una consensus report (Hämmerle et al., 2004), sono stati evidenziati numerosi vantaggi per il posizionamento immediato di impianti in alveoli post-estrattivi, come la riduzione del tempo totale del trattamento e del numero di procedure chirurgiche5.
Vi sono però anche svantaggi, tra i quali la morfologia dell’alveolo post-estrattivo e l’incongruenza tra l’anatomia della radice e la forma dell’impianto dentale, che risulta in una discrepanza tra l’alveolo e il letto implantare con maggiori difficoltà nell’ottenere la stabilità primaria dell’impianto.
Infatti, mentre negli impianti tradizionali la stabilità è ottenuta dal contatto dell’impianto con l’osso neoformato nell’alveolo, in quelli post-estrattivi si ha un difetto osseo e la stabilità può essere ottenuta solo fissando l’impianto nella parte apicale del sito chirurgico, in almeno 4-5 mm di osso5-7.
In più, è da considerare anche il difetto osseo residuo tra l’impianto e le pareti dell’alveolo e i processi di rimodellamento e riassorbimento che avvengono dopo l’estrazione8.
Si pensava che l’inserimento di impianti post-estrattivi potesse preservare la dimensione ossea, oltre che ridurre al minimo il periodo di edentulia e il tempo totale del trattamento8-12.
Anche se numerosi autori hanno suggerito che il posizionamento precoce di impianti nell’alveolo post-estrattivo potesse prevenire il riassorbimento osseo fisiologico conseguente all’estrazione dell’elemento dentario (Lindquist et al., 1988; von Wowern et al., 1990), studi più recenti hanno tuttavia messo in discussione questa possibilità13-18.
Materiali e metodi
Attraverso un’analisi della letteratura sono state valutate le tecniche di inserimento di impianti post-estrattivi e i parametri da tenere in considerazione per minimizzare il fisiologico processo di riassorbimento osseo.
Tecnica estrattiva
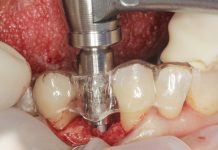
Gli step chirurgici dell’implantologia post-estrattiva prevedono: estrazione del dente compromesso con o senza lembo di accesso; preparazione del sito implantare e posizionamento dell’impianto con eventuale rigenerazione; chiusura ermetica del sito chirurgico.
L’estrazione deve essere effettuata nel modo meno traumatico possibile.
La parte fondamentale di un’estrazione in un settore estetico da riabilitare successivamente con trattamento implantare è la conservazione della corticale vestibolare. L’incisione di un lembo vestibolare spesso può risultare utile per una migliore visibilità dei contorni alveolari e per evitare lacerazioni a carico dei tessuti molli.
Quando si necessita di un migliore accesso alla radice e/o al dente, e quindi alla cavità alveolare, si raccomanda di eseguire un’incisione intrasulculare cercando di conservare l’esatta festonatura del margine gengivale. In caso di non integrità delle pareti alveolari, e quindi di necessità di procedure rigenerative aggiunte, si consiglia di eseguire incisioni di rilascio che divergono in senso corono-apicale per un lembo a spessore totale più ampio.
L’utilizzo del periotomo è consigliato per separare i tessuti molli dal resto del dente; tale strumento dovrebbe essere posizionato il più apicalmente possibile per separare la parte più coronale del legamento parodontale dal cemento del dente. Non si devono applicare forze sul dente in senso vestibolo-palatale/linguale, poiché ciò potrebbe portare alla rottura della corticale vestibolare dell’alveolare.
Possono essere applicate invece forze rotazionali e in direzione coronale e mesio-distale.
Può talvolta risultare necessario l’utilizzo di strumenti rotanti ad alta velocità per eseguire ostectomia mesiale o distale e facilitare l’estrazione. Per la migliore preservazione possibile dei tessuti duri, l’ostectomia non deve essere eseguita sul versante vestibolare.
Dopo l’estrazione, le pareti dell’alveolo devono essere accuratamente esaminate per valutare la loro integrità. L’alveolo viene accuratamente curettato e vengono eseguiti abbondanti lavaggi con soluzione fisiologica. Bisogna valutare che vi sia un po’ di sanguinamento, affinché si formi un coagulo stabile che possa avviare le successive fasi di guarigione7,8,19.
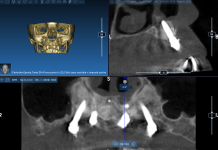
Diagnosi e posizionamento dell’impianto
I principali fattori da analizzare nel posizionamento di un impianto post-estrattivo immediato sono:
- stabilità dei tessuti molli perimplantari;
- spessore osseo vestibolare;
- eventuali processi infettivi periapicali;
- direzione e profondità di inserimento implantare;
- difetto osseo perimplantare ed eventuale GBR e ridge preservation.
Il successo estetico e funzionale delle riabilitazioni implanto-protesiche dipende dalla posizione tridimensionale dell’impianto all’interno dell’osso alveolare. L’impianto deve essere considerato come l’estensione in senso apicale della ricostruzione protesica, ed è quest’ultima che deve determinare la sede di posizionamento dell’impianto20,21.
Questo concetto è conosciuto come chirurgia protesicamente guidata, ossia l’impianto va posizionato laddove possa essere correttamente protesizzato.
Ciò si distacca dal concetto precedente di posizionamento implantare determinato dall’anatomia ossea. Il posizionamento tridimensionale dell’impianto è di primaria importanza: una direzione troppo vestibolare, oltre a complicare la relativa riabilitazione protesica può risultare in una deiscenza della corticale ossea vestibolare e in un alto potenziale di riassorbimento gengivale. La spalla implantare deve essere posizionata infatti almeno 2 mm palatalmente alla cresta ossea vestibolare22.
Impianti posizionati in un alveolo post-estrattivo non riescono, come già precedentemente detto, a contrastare in toto la variazione dimensionale della cresta alveolare dovuta al riassorbimento osseo; è tuttavia di fondamentale importanza il corretto posizionamento in senso vestibolo-palatale per preservare al meglio la corticale ossea vestibolare.
Uno studio clinico condotto da Evans e Chen (2008) ha evidenziato che impianti le cui spalle erano posizionate vestibolarmente – o in coincidenza di una linea passante per i margini cervicali dei denti adiacenti – portavano a una recessione dei tessuti vestibolari tre volte maggiore rispetto a quando gli impianti erano posizionati in direzione più linguale (1,8 vs 0,6 mm)23,24.
In relazione all’ottimale posizionamento bucco-linguale, Buser et al. (2004) raccomandano di posizionare l’impianto a una distanza 2 mm palatale all’emergenza dei denti adiacenti per assicurare un adeguato mantenimento dello spessore della cresta ossea vestibolare, che si dimostra essere un fattore significativamente determinante del grado di recessione dei tessuti vestibolari25.
Lo spazio mesio-distale disponibile in caso di posizionamento di impianti singoli deve essere altrettanto valutato al fine di una corretta pianificazione.
Un impianto troppo vicino al dente adiacente può portare a una perdita di osso interprossimale con conseguente collasso della papilla34,35.
Da queste considerazioni si è stabilito che un impianto debba essere posizionato a una distanza minima di 1,5-2 mm dal dente vicino e, in caso di impianti multipli, deve essere mantenuto uno spazio di 3-4 mm.
Grafting
La teoria secondo cui l’inserimento di impianti post-estrattivi possa prevenire il riassorbimento osseo successivo a un’estrazione è stata messa in discussione da numerosi studi clinici su cani. Gli autori, posizionando impianti in siti post-estrattivi, hanno riscontrato riassorbimenti verticali della corticale buccale corrispondenti a 2,6 mm, 2,5 mm e 2,8 mm15-18.
L’innesto di materiali particolati ossei o sintetici nell’alveolo dopo l’inserimento implantare può contrastare parzialmente il riassorbimento orizzontale che avviene successivamente all’estrazione, oltre che essere utilizzato per ricoprire deiscenze ossee e fenestrazioni6. I sostituti ossei mantengono nel tempo volumi più stabili, in quanto presentano un riassorbimento più lento rispetto all’osso autologo.
Questa caratteristica li rende maggiormente indicati nel riempimento degli spazi perimplantari e per il mantenimento dei volumi ossei orizzontali26. Iasella et al. hanno comparato i valori ottenuti in pazienti in cui l’alveolo era stato riempito con materiale allogenico FDBA e ricoperto da membrana in collagene con quelli riscontrati in soggetti in cui l’alveolo era stato lasciato guarire senza alcun materiale innestato.
I risultati hanno mostrato che la diminuzione di spessore nell’osso crestale era in media di 1,7 mm; gli alveoli dove era stata effettuata ridge preservation mostravano invece una diminuzione solo di 1,2 mm.
Pertanto, l’innesto di sostituti ossei ha limitato il riassorbimento orizzontale della cresta alveolare post-estrattiva. Per quanto riguardava invece l’atrofia verticale, il cambiamento nei valori di altezza della corticale vestibolare era ridotto da 1,3±2,0 mm nei soggetti sottoposti a innesto di sostituti ossei nell’alveolo a 0,9±1,6 nei soggetti non innestati. In merito al riassorbimento nella corticale palatale/linguale, invece, gli autori non hanno riscontrato differenze statisticamente significative tra i valori22,25,27.
In alcuni casi oltretutto, come dimostrano i valori sopracitati, si è riscontrato un aumento osseo verticale laddove è stata effettuata ridge preservation.
Riassorbimento osseo verticale e orizzontale in seguito a posizionamento di impianti post-estrattivi
Lo spessore della corticale ossea vestibolare e il gap tra impianto e corticale vestibolare risultano di notevole importanza nell’influenzare il riassorbimento orizzontale della cresta alveolare successivo all’estrazione28.
Uno studio effettuato da Huynh Ba et al. ha dimostrato che solo una piccola parte degli elementi dentali mascellari nel settore frontale presenta uno spessore osseo vestibolare maggiore o uguale a 2 mm (6,5%)29. Ben il 78% degli elementi presenta uno spessore inferiore a 1 mm e il 46% addirittura inferiore o uguale a 0,5 mm. Lindhe et al. hanno dimostrato che il riassorbimento orizzontale medio della cresta alveolare era pari a 1,2 mm in pazienti con corticale vestibolare sottile (<1 mm) paragonato a un riassorbimento medio di minore entità in soggetti con corticale spessa, corrispondente a 0,9 mm.
Allo stesso modo sono stati misurati i valori di riassorbimento verticale: -1,2 mm contro -0,4 mm rispettivamente in pazienti con corticale <1 mm e >1 mm. Ne risulta quindi che una corticale ossea vestibolare sottile possa portare a un maggior grado di riassorbimento sia verticale che orizzontale della cresta ossea23.
Anche Spray et al. (2000), in uno studio condotto sull’analisi dei valori ossei perimplantari misurati su 3061 impianti, sono giunti indipendentemente alla medesima conclusione.
Con uno spessore della corticale ossea vestibolare oltre 1,8 mm, si nota una ridotta perdita di spessore bucco-palatale rispetto a siti con corticale più sottile30.
In presenza di valori puramente statistici, si può definire 1,8 mm di spessore della corticale ossea come il valore critico al di sotto del quale l’operatore si dovrà aspettare un più marcato riassorbimento osseo crestale sia verticale che orizzontale.
Per quanto riguarda il riempimento del difetto perimplantare nell’alveolo, Lindhe et al. hanno dimostrato che, in termini percentuali, esso era più consistente in caso di piccoli difetti ossei. L’uso di biomateriali da inserire nell’alveolo, in questo caso, può migliorare l’outcome del trattamento23.
Lesioni endodontico-parodontali
Alcuni studi hanno in passato sconsigliato il posizionamento implantare post-estrattivo in un sito infetto endodonticamente o parodontalmente; tuttavia, a oggi in letteratura vi è una generale concordanza nell’osservare un elevato tasso di sopravvivenza anche in questi casi. Lindeboom et al. hanno evidenziato un tasso di sopravvivenza pari al 92% per impianti singoli post-estrattivi in siti infetti, senza una percentuale maggiore di complicazioni rispetto a un alveolo non infetto27,31.
Anche Novaes et al. (2004) riferiscono una prognosi favorevole del sito endodonticamente infetto, purché opportunamente curettato e pulito.
La presenza di tessuto di granulazione è infatti segno di insulto batterico, causa di infiammazione che determina un aumento del riassorbimento osseo.
Questo tessuto, se opportunamente rimosso, lascia emergere tessuto sano.
Tale approccio, insieme alla somministrazione pre-operatoria di antibiotico, permette di tenere sotto controllo la quantità di tessuto infiammatorio causa di riassorbimento32. Mentre una lesione apicale di origine endodontica permette il posizionamento immediato di un impianto post-estrattivo, poiché la quantità di osso coinvolto e soggetto a riassorbimento è ridotta, una lesione grave di tipo parodontale può impedirne il posizionamento avendo distrutto gran parte delle creste alveolari e porzioni di osso presenti in un alveolo integro. Risulta di fondamentale importanza pertanto la valutazione radiologica pre-operatoria con immagini tridimensionali per valutare la morfologia ossea residua33.
Saranno la gravità e la tipologia di tali processi infiammatori parodontali a guidare il clinico nella scelta di posizionare un impianto immediatamente dopo l’estrazione o in un secondo tempo successivo alla guarigione dell’alveolo.
Risultati e conclusioni
Sono stati analizzati la predicibilità, il tasso di sopravvivenza, la tecnica chirurgica, il piano di trattamento e i vantaggi/svantaggi del posizionamento di impianti post-estrattivi nel settore estetico del mascellare. Sebbene non sia possibile contrastare totalmente il riassorbimento osseo tipico di un alveolo post-estrattivo, i vantaggi dell’implantologia post-estrattiva – rispetto alla tecnica tradizionale, che prevedeva un tempo di guarigione dell’alveolo di circa 3-6 mesi – riguardano principalmente la riduzione delle tempistiche totali di riabilitazione.
Il risultato estetico e la percentuale di sopravvivenza sono sovrapponibili a quelli ottenuti negli altri settori del cavo orale e con impianti non immediati, anche se per quanto riguarda l’estetica sono necessari ulteriori studi vista la difficoltà di valutazioni standardizzate.
L’innesto di sostituto osseo nel difetto perimplantare è il gold standard per limitare il riassorbimento che comunque si verifica e che sembra essere legato principalmente all’anatomia delle creste alveolari del singolo individuo.
Tale tecnica pertanto si dimostra altamente predicibile e con un’elevata percentuale di successo.
Corrispondenza
Edoardo Bianco: edoardowhite@gmail.com Katiuscia Pavanello: katypava@gmail.com
Valeria Pisapia: valeria.pisapia@alice.it
Marco Simone: smarcos87@libero.it
Conflitto di interessi
Gli autori dichiarano di non avere alcun conflitto di interessi.
1Specializzando, 2Specialisti in chirurgia odontostomatologica - Università degli studi
di Milano Bicocca, Dipartimento di chirurgia e medicina traslazionale, U.O. di odontostomatologia (direttore prof. Alberto Bozzetti)
1. Brånemark PI, Adell R, Breine U, Hansson BO, Lindström J, Ohlsson A. Intra-osseous anchorage of dental prostheses. I. Experimental studies. Scand J Plast Reconstr Surg 1969;3(2):81-100.
2. Lang NP, Berglundh T, Heitz-Mayfield LJ, Pjetursson BE, Salvi GE, Sanz M. Consensus statements and recommended clinical procedures regarding implant survival and complications. Int J Oral Maxillofac Implants 2004;19 Suppl:150-4.
3. Gallucci GO, Grütter L, Chuang SK, Belser UC. Dimensional changes of peri-implant soft tissue over 2 years with single-implant crowns in the anterior maxilla. J Clin Periodontol 2011;38(3):293-9.
4. Henry PJ, Laney WR, Jemt T, Harris D, Krogh PH, Polizzi G, Zarb GA, Herrmann I. Osseointegrated implants for single-tooth replacement: a prospective 5-year multicenter study. Int J Oral Maxillofac Implants 1996;11(4):450-5.
5. Hämmerle CH, Chen ST, Wilson TG Jr. Consensus statements and recommended clinical procedures regarding the placement of implants in extraction sockets. Int J Oral Maxillofac Implants 2004;19 Suppl:26-8.
6. Lang NP, Lui P, Lau KY, Li KY, Wong MCM. A systematic review on survival and success rates of implants placed immediately into fresh extraction sockets after at least 1 year. Clin Oral Impl Res 2012;23 Suppl 5:39-66.
7. Rosenquist B, Grenthe B. Immediate placement of implants into extraction sockets: implant survival. Int J Oral Maxillofac Implants 1996 Mar-Apr;11(2):205-9.
8. Lazzara RJ. Immediate implant placement into extraction sites: surgical and restorative advantages. Int J Periodontics Restorative Dent 1989;9(5):332-43.
9. Denissen HW, Kalk W. Preventive implantations. International Dental Journal 1991;41:17-24.
10. Denissen HW, Kalk W, Veldhuis HA, van Waas MA. Anatomic consideration for preventive implantation. International Journal of Oral and Maxillofacial Implants 1993;8:191-6.
11. Sclar AG. Preserving alveolar ridge anatomy following tooth removal in conjunction with immediate implant placement. The biocol technique. Atlas of the Oral and Maxillofacial Surgery Clinics of North America 1999;7:39-59.
12. Covani U, Barone A, Cornelini R, Crespi R. Soft tissue healing around implants placed immediately after tooth extraction without incision: a clinical report. Int J Oral Maxillofac Implants 2004 Jul-Aug;19(4):549-53.
13. Lindquist LW, Rockler B, Carlsson GE. Bone resorption around fixtures in edentulous patients treated with mandibular fixed tissue-integrated prostheses. J Prosthet Dent 1988;59(1):59-63.
14. Von Wowern N, Harder F, Hjørting-Hansen E, Gotfredsen K. ITI implants with overdentures: a prevention of bone loss in edentulous mandibles? Int J Oral Maxillofac Implants 1990 Summer;5(2):135-9.
15. Araujo MG, Lindhe J. Dimensional ridge alterations following tooth extraction. An experimental study in the dog. Journal of Clinical Periodontology 2005;32:212-8.
16. Araujo MG, Sukekava F, Wennstrom JL, Lindhe J. Tissue modeling following implant placement in fresh extraction sockets. Clinical Oral Implant Research 2006;17:615-24.
17. Araujo MG, Wennstrom JL, Lindhe J. Modeling of the buccal and lingual bone walls of fresh extraction sites following implant installation. Clinical Oral Implant Research 2006;17:606-14.
18. Botticelli D, Persson LG, Lindhe J, Berglundh T. Bone tissue formation adjacent to implants placed in fresh extraction sockets. An experimental study in dogs. Clinical Oral Implant Research 2006;17:351-8.
19. Anson D. Maxillary anterior esthetic extractions with delayed single-stage implant placement. Compend Contin Educ Dent 2002 Sep;23(9):829-30, 833-6.
20. Garber DA, Belser UC. Restoration-driven implant placement with restoration-generated site development. Compend Contin Educ Dent 1995;16(8):796,798-802,804.
21. Garber DA. The esthetic dental implant: letting restoration be the guide. J Am Dent Assoc 1995;126(3):319-25.
22. Capelli M, Deflorian MA, Scaini R, Galli F, Parenti A, Fumagalli L, Zuffetti F, Testori T. Analisi critica dei fattori di rischio estetici in implantologia post-estrattiva. Implants Internat J Oral Implantology 2012;1:6-14.
23. Tomasi C, Sanz M, Cecchinato D, Pjetursson B, Ferrus J, Lang NP, Lindhe J. Bone dimensional variations at implants placed in fresh extraction sockets: a multilevel multivariate analysis. Clin Oral Impl Res 2010;21(1):30-6.
24. Evans CD, Chen ST. Esthetic outcomes of immediate implant placements. Clinical Oral Implants Research 2008;19:73-80.
25. Buser D, Martin W, Belser UC. Optimizing esthetics for implant restorations in the anterior maxilla: anatomical and surgical considerations. International Journal of Oral & Maxillofacial Implants 2004;19(Suppl.):43-61.
26. Grunder U. Stability of the mucosal topography around single-tooth implants and adjacent teeth: 1-year results. Int J Periodontics Restorative Dent 2000 Feb;20(1):11-7.
27. Iasella JM, Greenwell H, Miller RL, Hill M, Drisko C, Bohra AA, Scheetz JP. Ridge preservation with freeze-dried bone allograft and a collagen membrane compared to extraction alone for implant site development: a clinical and histologic study in humans. J Periodontol 2003 Jul;74(7):990-9.
28. Ferrus J, Cecchinato D, Pjetursson B, Lang N, Sanz M, Lindhe J. Factors influencing ridge alterations following implant placement in the fresh extraction socket. Clinical Oral Implants Research 2010;21(1):22-9.
29. Huynh-Ba G, Pjetursson BE, Sanz M, Cecchinato D, Ferrus J, Lindhe J, Lang NP. Analysis of the socket bone wall dimensions in the upper maxilla in relation to immediate implant placement. Clin Oral Implants Res 2010 Jan;21(1):37-42.
30. Spray JR, Black CG, Morris HF et al. The influence of bone thickness on facial marginal bone response: stage 1 placement through stage 2 uncovering. Ann Periodontol 2000;5(1):119-28.
31. Lindeboom JA, Tjiook Y, Kroon FH. Immediate placement of implants in periapical infected sites: a prospective randomized study in 50 patients. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2006 Jun;101(6):705-10.
32. Novaes AB Jr, Papalexiou V, Grisi MF, Souza SS, Taba M Jr, Kajiwara JK. Influence of implant microstructure on the osseointegration of immediate implants placed in periodontally infected sites. A histomorphometric study in dogs. Clin Oral Implants Res 2004 Feb;15(1):34-43.
33. Ferri V, Gelpi F, Cannizzaro G. Impianti post-estrattivi in siti infetti: un approccio clinico predicibile. Implants Internat J Oral Implantology 2013;1:16-22.
34. Tarnow DP, Cho SC, Wallace SS. The effect of inter-implant distance on the height of interimplant bone crest. J Periodontol 2000;71(4):546-9.
35. Esposito M, Ekestubbe A, Grondahl K. Radiological evaluation of marginal bone loss at tooth surfaces facing single Brånemark implants. Clin Oral Implants Res 1993;4(3):151-7.