• Matteo Chiapasco1
• Luca Autelitano2
• Dimitri Rabbiosi2
• Elena Corsi1
• Alberto Coggiola1
• Marco Zaniboni1
1Unità di Chirurgia Orale (Direttore: Prof. Matteo Chiapasco) - Clinica Odontoiatrica
2Unità operativa di Chirurgia Maxillo-Facciale (Direttore: Prof. Roberto Brusati)
Dipartimento di Medicina, Chirurgia e Odontoiatria, A.O. San Paolo, Università degli Studi di Milano
Riassunto
Obiettivi. Confrontare, in due gruppi di pazienti affetti da atrofia dei mascellari edentuli, di cui uno sottoposto a ricostruzione con soli innesti autologhi di apposizione mentre l’altro con innesti di apposizione ricoperti con lembi di pericranio autologo: a) l’incidenza di deiscenze; b) il riassorbimento osseo prima e dopo l’inserimento implantare; c) la sopravvivenza e il successo degli impianti inseriti nelle zone ricostruite.
Materiali e metodi. 44 pazienti affetti da grave atrofia ossea sono stati sottoposti a ricostruzione con innesti autologhi di apposizione verticale prelevati dalla calvaria o dal ramo mandibolare. In 23 pazienti (gruppo studio) gli innesti sono stati ricoperti con un lembo di pericranio, mentre in 21 soggetti (gruppo controllo) non è stata effettuata alcuna ricopertura degli innesti. Dopo un’attesa di 4-7 mesi sono stati inseriti 199 impianti nelle aree ricostruite (105 nel gruppo studio, 94 nel gruppo controllo) e, successivamente, si è proceduto alla riabilitazione protesica. Il follow-up medio dall’inizio del carico protesico è stato di 23,9 mesi (range: 12-48 mesi).
Risultati. L’incidenza delle deiscenze è stata del 5,7% nel gruppo studio e del 16% nel gruppo controllo. Il riassorbimento medio pre-implantare nel gruppo studio è stato 0,12 mm (DS ± 0,32) mentre nel gruppo controllo 0,98 mm (DS±2,79). Il riassorbimento medio peri-implantare nel gruppo studio è stato 0,21 mm (DS ± 0,48), mentre nel gruppo controllo 0,43 mm (DS ± 0,83). La sopravvivenza degli impianti inseriti nelle aree ricostruite è stata del 99,1% nel gruppo studio e del 100% nel gruppo controllo, mentre il successo implantare è stato del 96,2% nel gruppo studio e del 93,6% nel gruppo controllo.
Conclusioni. L’uso del pericranio sembra limitare il rischio di deiscenza precoce dopo ricostruzione con innesti autologhi di creste alveolari atrofiche e il riassorbimento osseo pre-implantare, mentre non sembra influenzare in modo significativo il riassorbimento degli innesti prima dell’inserimento implantare.
Parole chiave: atrofia, implantologia, pericranio, osso autologo, membrane, deiscenza.
Summary
The role of pericranium grafts in the reduction of post-operative dehiscences and bone resorption after reconstruction of severely deficient edentulous ridges with autogenous bone grafts.
Purpose. To compare, in two groups of patients with severe atrophy of partially or totally edentulous jaws reconstructed with autogenous onlay bone grafts alone (control group) or in association with autogenous pericranium coverage (study group): a) incidence of soft tissue dehiscences; b) bone resorption before and after implant placement; c) survival and success rates of implants placed in the reconstructed areas.
Materials and methods. 44 patients affected by severe atrophy of the alveolar ridges underwent bone reconstruction with vertical/tridimensional autogenous onlay grafts harvested from the calvarium or the mandibular ramus. In 23 patients (study group) grafts were covered with autogenous pericranium before suture, while in 21 patients (control group) no coverage of the grafts before suture was performed. After a 4 to 7 months waiting period, 199 implants were placed (105 in the study group, 94 in the control group) and 3 to 4 months afterwards prosthetic rehabilitation was carried out. The mean follow-up after the start of prosthetic loading was 23.9 months (range: 12-48 months).
Results. The incidence of soft tissue dehiscences was 5,7% in the study group and 16% in the control group. The mean graft resorption prior to implant placement was 0.12 mm (SD ± 0,32) in the study group and 0.98 mm (DS ± 2,79) in the control group. The mean peri-implant bone resorption was 0.21 mm (SD ± 0,48) in the study group and 0.43 mm (DS ± 0,83) in the control group. Survival rate of implants placed in recontructed areas was 99.1% in the study group and 100% in the control group, while success rate of implant was 96.2% in the study group and 93.6% in the control group.
Conclusions. The use of pericranium as an autogenous membrane for the coverage of onlay bone grafts seems to reduce the risk of soft tissue dehiscence after the reconstruction of atrophic edentulous ridges and to reduce peri-implant bone resorption over time, while it seems to have no significant effect in reducing bone resorption in the reconstructed areas before implant placement.
Key words: atrophy, oral implant, pericranium, autogenous bone graft, membrane, dehiscence.
Negli ultimi decenni l’utilizzo di impianti osteointegrati per la riabilitazione protesica di pazienti parzialmente o totalmente edentuli si è dimostrata una metodica sicura e predicibile, con elevate percentuali di sopravvivenza degli impianti stessi e con ottimi risultati funzionali ed estetici1-10. La presenza di un adeguato volume osseo è un requisito fondamentale per l’osteointegrazione di un impianto, per la sua sopravvivenza a lungo termine e per il conseguente successo della relativa riabilitazione protesica. Esistono tuttavia varie situazioni cliniche in cui - a causa di: a) malattia parodontale con perdita di elementi dentari; b) esiti di traumi; c) malformazioni congenite quali agenesie dentarie - il volume osseo delle creste alveolari risulta insufficiente da un punto di vista quantitativo, rendendo difficile o impossibile l’inserimento di impianti in modo protesicamente guidato. Nel corso degli anni sono state proposte varie metodiche ricostruttive e/o rigenerative volte a ricreare condizioni favorevoli per l’inserimento degli impianti al fine di ottenere un risultato ottimale dal punto di vista estetico e funzionale. In caso di grave atrofia, dove non sia possibile inserire impianti non solo di adeguate dimensioni e in posizione ideale ma anche corti o inclinati11-14, e dove non sia possibile utilizzare altre tecniche di rigenerazione/ricostruzione ossea15-20, gli innesti ossei di apposizione rappresentano ancora oggi la tecnica più diffusa e meglio documentata, sia nei casi di edentulia parziale che totale, con percentuali di successo elevate20-21.
La ricostruzione con innesti autologhi di apposizione comporta tuttavia alcuni rischi e, in particolare, la possibilità di esposizione dell’innesto per deiscenza precoce della ferita chirurgica e/o il riassorbimento dell’innesto stesso20,21, nonostante un adeguato rilascio dei lembi, una sutura ermetica e una corretta gestione post-operatoria. Recentemente è stato proposto l’utilizzo del periostio parietale del cranio come membrana posizionata a copertura degli innesti, con l’obiettivo di ridurre il riassorbimento dell’innesto da un lato ed evitarne, dall’altro, l’esposizione anche in caso di deiscenza precoce22-27: mancano tuttavia dati significativi in letteratura al riguardo e, in particolare, studi che confrontino i risultati ottenuti con e senza l’uso di pericranio. Scopo di questo studio è appunto quello di confrontare due gruppi di pazienti, di cui uno trattato con innesti di apposizione in associazione a copertura con lembo di pericranio (gruppo studio) e uno trattato con soli innesti di apposizione (gruppo controllo). Al fine di ottenere indicazioni sull’efficacia dei lembi di pericranio nella riduzione delle deiscenze e del riassorbimento osseo pre- e peri-implantare sono stati valutati i seguenti parametri: a) l’incidenza di deiscenze dei tessuti molli dopo la ricostruzione delle aree atrofiche; b) il riassorbimento osseo prima e dopo l’inserimento implantare; c) le percentuali di sopravvivenza e successo degli impianti inseriti nelle zone trattate.
Materiali e metodi
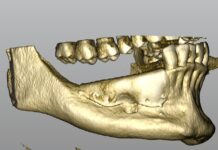
Tra il 2007 e il 2010, quarantaquattro pazienti (31 di sesso femminile e 13 di sesso maschile), di età compresa tra i 18 e i 71 anni (media: 53 anni), affetti da edentulia parziale o totale associata a grave atrofia ossea dei processi alveolari sono stati inviati all’Unità di Chirurgia Orale (33 pazienti) e all’Unità Operativa di Chirurgia Maxillo-Facciale (11 pazienti) - Azienda Ospedaliera San Paolo, Università degli Studi di Milano. Ventinove pazienti presentavano difetti ossei a carico del mascellare superiore (33 difetti, 17 nel gruppo studio e 16 nel gruppo controllo); 23 pazienti presentavano difetti mandibolari (27 difetti, 18 nel gruppo studio e 9 nel gruppo controllo) tali da rendere impossibile o inadeguato da un punto di vista funzionale ed estetico l’inserimento di impianti endossei. Il totale dei difetti è superiore al numero dei pazienti poiché alcuni di questi presentavano difetti parziali bilaterali e/o localizzati in entrambe le arcate. La scelta terapeutica è stata quindi quella di ricostruire l’area atrofica per consentire, in un secondo tempo, una corretta riabilitazione protesica dell’arcata ricostruita con impianti endossei inseriti in modo protesicamente guidato. Tutti i pazienti erano clinicamente sani al momento dell’esecuzione dell’intervento ricostruttivo e non erano portatori di patologie sistemiche rilevanti. In nessun caso erano presenti segni o sintomi di parodontopatia attiva. Sono stati applicati i seguenti criteri di esclusione:
• storia di pregressa radioterapia per il trattamento di neoplasie della regione cervico-facciale;
• chemioterapia per il trattamento di neoplasie in atto al momento della procedura ricostruttiva;
• gravi patologie epatiche e/o renali;
• diabete non compensato da adeguata terapia farmacologica;
• assunzione di bifosfonati per via orale o parenterale;
• parodontopatia attiva a carico della dentizione residua e/o condizioni di igiene orale scadente;
• patologie delle mucose orali quali, ad esempio, il lichen;
• mancanza di compliance da parte del paziente;
• abuso di alcool e/o di fumo (più di 20 sigarette/die).
La documentazione iniziale ha previsto: a) fotografie intraorali iniziali; b) radiografia panoramica pre-operatoria e, nei pazienti parzialmente edentuli, serie completa di radiografie endorali; c) presa di impronte e sviluppo di modelli studio sui quali è stata realizzata una ceratura diagnostica degli elementi dentari mancanti in posizione ideale (in base alla ceratura è stata quindi fabbricata una dima diagnostica con reperi radio-opachi successivamente convertita in dima chirurgica per l’inserimento protesicamente guidato degli impianti); d) tomografia computerizzata pre-operatoria per valutare tridimensionalmente la morfologia delle creste alveolari nelle zone edentule, eseguita con la dima diagnostica in posizione. Tutti i pazienti sono stati sottoposti, da 1 a 2 settimane prima dell’intervento chirurgico, a una seduta di igiene orale professionale anche in assenza di segni di malattia parodontale clinicamente evidenti, ed è stato loro richiesto di iniziare due giorni prima dell’intervento un protocollo di disinfezione orale con collutorio a base di clorexidina (concentrazione 0.2%, uno sciacquo di un minuto dopo ogni pasto principale e le normali manovre di igiene orale domiciliare). A tutti i pazienti è stata somministrata una profilassi antibiotica: i 6 soggetti trattati in anestesia locale hanno assunto l’antibiotico per via orale (amoxicillina in associazione ad acido clavulanico, 2 grammi un’ora prima dell’intervento) mentre ai 38 pazienti trattati in narcosi la profilassi (ceftriaxone, 2 grammi) è stata somministrata per via endovenosa durante le manovre di induzione dell’anestesia generale.
Procedura ricostruttiva
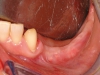
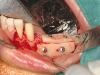
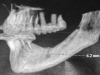
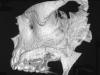
Le sedi di prelievo sono state il ramo mandibolare (10 pazienti) e la calvaria (34 pazienti); in 7 casi al prelievo di calvaria in regione parietale è stato associato un prelievo di spongiosa iliaca utilizzata per il rialzo dei seni mascellari. La scelta del sito donatore è stata dettata dall’estensione del difetto (e quindi dalla quantità di tessuto osseo necessaria) e dalla compliance del paziente. Nei 23 pazienti del gruppo studio (4 prelievi dal ramo e 19 dalla calvaria) si è proceduto come prima fase al prelievo del pericranio. Mediante incisione parasagittale del cuoio capelluto e della galea capitis in regione parietale è stato esposto lo strato periostale e, tramite digitoclasia, è stato clivato il piano del periostio dal piano sottocutaneo. Successivamente, in base alle esigenze cliniche, è stato inciso, scollato e prelevato un lembo di pericranio di dimensioni adeguate. Una volta prelevato, il pericranio è stato conservato in soluzione fisiologica sterile a temperatura ambiente per essere utilizzato a copertura dell’area ricostruita dopo la fissazione degli innesti.
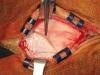
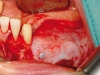
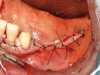
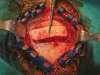
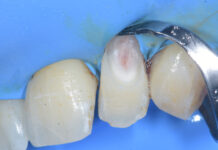
Nei casi in cui la ricostruzione delle aree atrofiche prevedeva l’utilizzo di osso parietale, completato il prelievo di pericranio si è proceduto al prelievo della corticale esterna della teca cranica. L’intervento, sia nei casi di solo prelievo di pericranio (associati cioè a prelievo osseo dal ramo mandibolare) che in quelli associati a prelievo osseo di calvaria si è concluso con la sutura per piani dell’accesso chirurgico. Il prelievo di pericranio è stato associato al prelievo di ramo nei pazienti che rifiutavano la calvaria per timore di rischio di danni al contenuto endocranico. Completata la fase di prelievo osseo, è stato quindi elevato un lembo a tutto spessore nella zona da ricostruire per esporre l’area atrofica. Si è quindi proceduto alla modellazione degli innesti per ottenere un adattamento il più preciso possibile al sito ricevente e quindi alla fissazione degli innesti mediante micro o miniviti in titanio. Ogni spazio vuoto tra innesto e sito ricevente e tra i diversi blocchi ossei è stato riempito con particolato osseo autologo, per impedire l’infiltrazione di connettivo. Una volta completata la ricostruzione, il periostio dei lembi di accesso è stato rilasciato per ottenere una sutura senza tensione del lembo. Nel gruppo controllo si è quindi proceduto direttamente alla sutura dei tessuti molli, mentre nel gruppo studio gli innesti sono stati ricoperti con lembi di pericranio prima di eseguire la sutura.
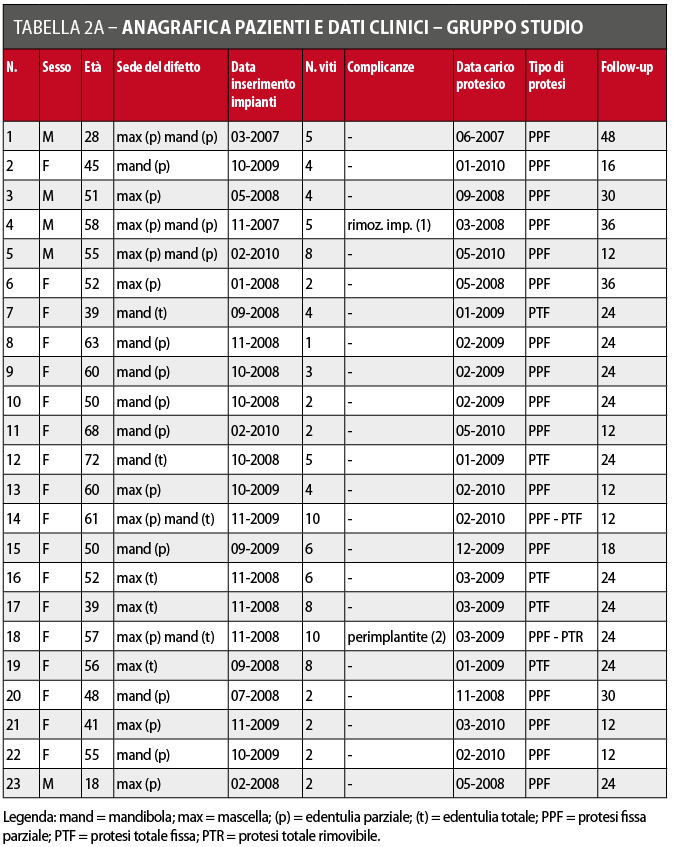
A tutti i pazienti sono stati prescritti, oltre alla terapia antibiotica (ceftriaxone per im, 1 grammo ogni 12 ore per 4 giorni, 1 grammo ogni 24 ore per i 3 giorni successivi), un’alimentazione liquida o semiliquida per almeno due settimane dopo l’intervento e un’accurata igiene domiciliare della dentatura residua (quando presente) associata a sciacqui con collutorio a base di clorexidina allo 0.2%. La rimozione dei punti è avvenuta dopo un periodo variabile da 10 a 12 giorni. Durante il decorso post-operatorio i pazienti affetti da edentulia completa non hanno potuto utilizzare alcun tipo di manufatto protesico rimovibile che potesse sollecitare meccanicamente le zone ricostruite per un minimo di 6 settimane. Nel periodo successivo, fino all’inserimento degli impianti, sono state autorizzate protesi mobili ribasate in materiale morbido da utilizzare possibilmente a solo scopo cosmetico, ma con il divieto di usarle per masticare cibi duri. Nel caso di edentulie parziali i pazienti hanno potuto portare protesi parziali rimovibili o fisse (ad esempio, Maryland bridges) purché non ci fosse contatto tra zona operata e manufatto protesico. I dati anagrafici e clinici relativi ai pazienti trattati sono riportati nelle Tabelle 1A e 1B.
Inserimento degli impianti
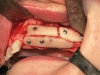
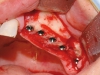
Da 4 a 7 mesi dopo l’intervento di ricostruzione ossea è stato eseguito l’inserimento degli impianti nelle aree ricostruite. Il timing dell’inserimento implantare è stato dettato dal tipo di osso utilizzato per la ricostruzione (da 5 a 7 mesi in caso di innesto di teca cranica e da 4 a 5 mesi in caso di innesto di ramo mandibolare). È stato elevato un lembo a spessore totale nella zona ricostruita e si è proceduto alla rimozione delle viti di osteosintesi. Sono quindi stati inseriti gli impianti con l’ausilio di una dima chirurgica in resina realizzata sulla base della ceratura diagnostica pre-operatoria, che ha perciò consentito un inserimento protesicamente guidato. Il numero degli impianti posizionati in ogni singolo paziente è stato dettato dalla sede, dall’entità e dal tipo di difetto trattato e dalle esigenze protesiche. Nelle aree ricostruite sono stati inseriti in totale 199 impianti endossei, 105 nel gruppo studio e 94 nel gruppo controllo. A tutti i pazienti è stata somministrata una profilassi antibiotica per via orale (2 grammi di amoxicillina associata ad acido clavulanico un’ora prima dell’intervento) seguita da terapia con lo stesso farmaco nei sei giorni successivi (1 grammo ogni 12 ore). Il controllo del dolore è stato ottenuto mediante la somministrazione, al bisogno, di anti-infiammatori non steroidei. Nelle due settimane successive all’intervento è stato suggerito ai pazienti di seguire una dieta morbida e un protocollo di sciacqui con collutorio a base di clorexidina allo 0,2%. I punti di sutura sono stati rimossi 7-10 giorni dopo l’intervento chirurgico.
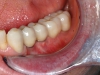
Carico protesico e follow-up
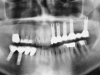
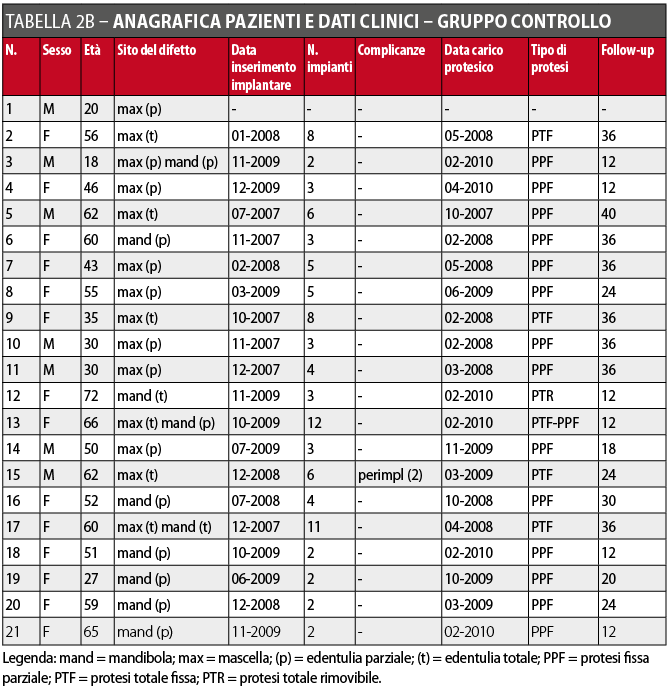
Tutti gli impianti inseriti sono stati caricati protesicamente 3-4 mesi dopo l’inserimento. I pazienti sono stati quindi seguiti con controlli clinici e radiografici annuali. Le indagini radiologiche sono consistite in radiografie endorali e panoramiche effettuate immediatamente dopo l’inserimento degli impianti, al momento del carico protesico e successivamente con cadenza annuale. I dati relativi agli impianti, alla riabilitazione protesica e al follow-up sono riportati nelle Tabelle 2A e 2B.
Procedura ricostruttiva: parametri valutati
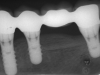
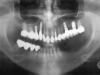
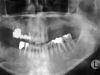
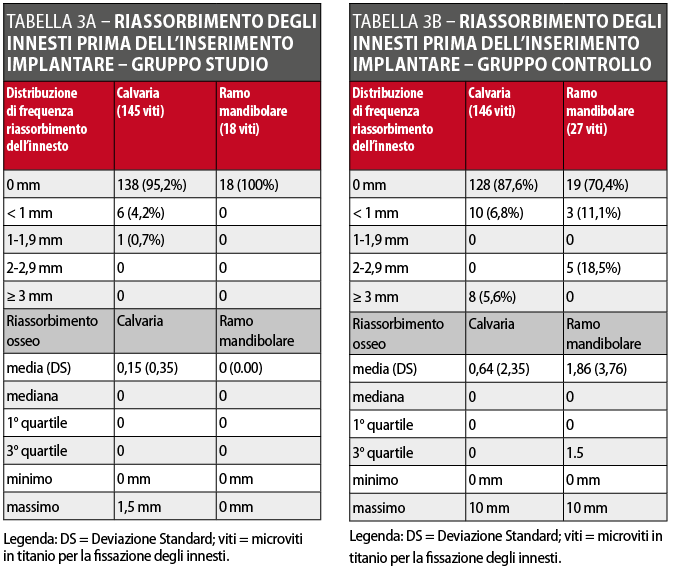
Una radiografia panoramica di controllo è stata eseguita immediatamente dopo l’intervento ricostruttivo e un’altra pochi giorni prima dell’inserimento degli impianti. Il controllo dell’eventuale riassorbimento dell’innesto nella fase precedente all’inserimento degli impianti è stato eseguito confrontando nelle due radiografie la distanza tra le teste delle viti e il livello più coronale dell’innesto mesialmente e distalmente a ciascuna vite. Le misurazioni, arrotondate al mezzo millimetro più prossimo, sono state effettuate con un software dedicato (Image J 1.38v) dopo digitalizzazione delle radiografie acquisite mediante una macchina fotografica Nikon D70S (Nikon Corp., Tokyo, Japan). L’eventuale distorsione dimensionale è stata corretta conoscendo le misure reali delle viti di sintesi. Per maggiore accuratezza, l’eventuale riassorbimento dell’innesto è stato misurato durante l’intervento di inserimento implantare con una sonda parodontale millimetrata prima della rimozione delle viti di osteosintesi: anche in questo caso, sono state raccolte le misure mesialmente e distalmente alla testa di ciascuna vite e i valori sono stati arrotondati al mezzo millimetro più prossimo. Per ottimizzare la precisione dei risultati e semplificare la lettura dei dati senza perdere importanti informazioni, è stata quindi calcolata una media tra i valori ottenuti sul versante mesiale e distale di ciascuna vite con i due metodi di misurazione. I dati ottenuti sono stati analizzati con metodi statistici descrittivi (media, deviazione standard, test di significatività): i dettagli sono riportati nelle Tabelle 3A e 3B.
Sopravvivenza e successo implantare: parametri valutati
Per valutare le variazioni dell’osso peri-implantare sono state eseguite radiografie panoramiche ed endorali subito dopo l’inserimento degli impianti, al momento del carico protesico e, successivamente, a cadenza annuale. L’eventuale riassorbimento osseo peri-implantare è stato valutato con lo stesso software e le stesse modalità già descritti per il riassorbimento osseo dell’innesto prima dell’inserimento degli impianti, misurando mesialmente e distalmente a ogni impianto la distanza tra la spalla implantare e il punto di contatto più coronale tra osso e impianto. Sono stati quindi valutati la sopravvivenza e il successo implantare e l’incidenza di complicanze implantari. I criteri di successo implantare utilizzati prevedono: a) assenza di dolore o parestesia persistente a distanza dall’intervento implantologico; b) assenza di infezione peri-implantare associata a suppurazione; c) assenza di mobilità dell’impianto; d) assenza di radiotrasparenza peri-implantare che circondi tutto l’impianto; e) riassorbimento peri-implantare non superiore a 1,5 millimetri nel primo anno di carico protesico, e non superiore a 0,2 millimetri per ogni anno successivo1. Per quanto riguarda i criteri di sopravvivenza, i primi quattro punti sono analoghi a quelli descritti per i criteri di successo: la differenza fondamentale risiede nel parametro del riassorbimento osseo peri-implantare, poiché un impianto si considera sopravvivente anche quando presenta valori di riassorbimento superiori a quelli stabiliti da Albrektsson e coll. (1986).
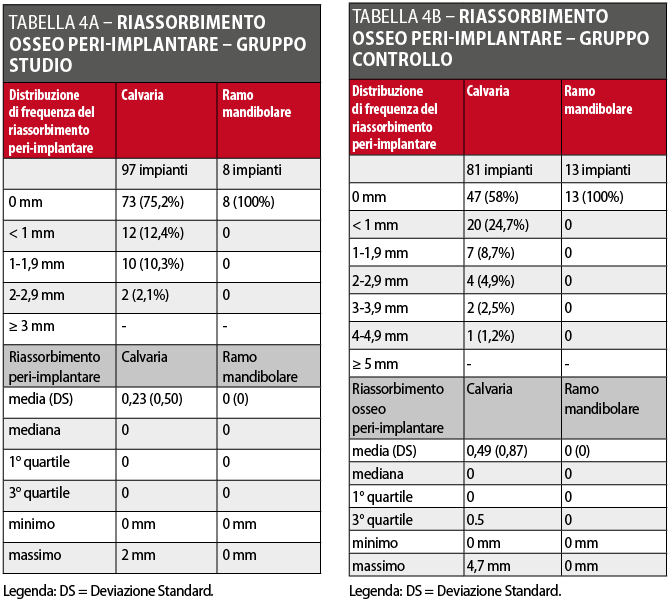
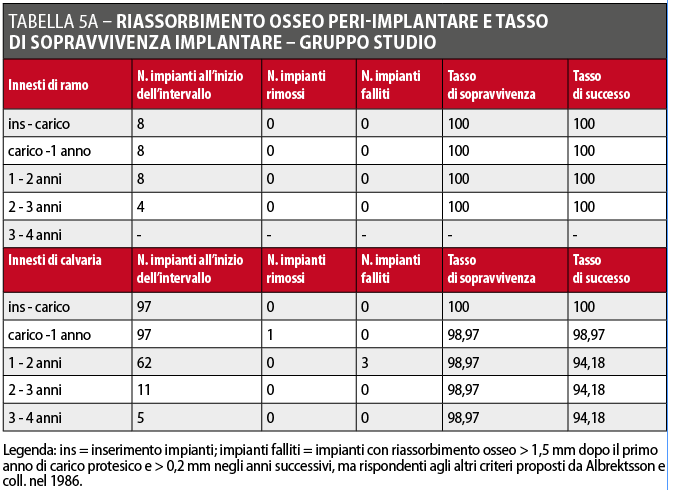
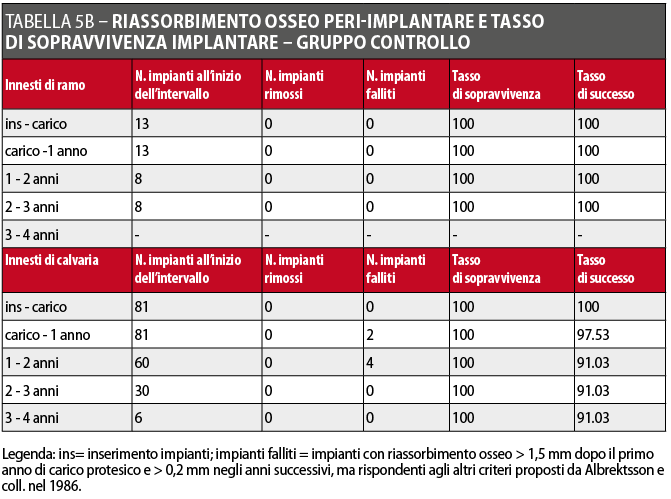
 Il livello osseo misurato sulla panoramica o sulla radiografia endorale eseguite immediatamente dopo il posizionamento degli impianti è stato considerato come valore di partenza per confrontare le misurazioni successive: le eventuali distorsioni dimensionali tra le diverse radiografie sono state corrette utilizzando come parametro la dimensione nota degli impianti. Per l’analisi delle immagini e le misurazioni, tutte le radiografie panoramiche ed endorali sono state acquisite, digitalizzate e analizzate come già descritto in precedenza per il riassorbimento osseo precedente all’inserimento implantare. Benché le radiografie endorali siano sicuramente più precise per questo tipo di misurazioni, non è stato sempre possibile utilizzarle a causa delle condizioni anatomiche alterate quali la frequente riduzione del solco linguale e/o del fornice vestibolare dovuta all’incremento osseo conseguente all’intervento di ricostruzione, condizioni che rendono difficile e fastidioso il posizionamento degli appositi centratori. I dati ottenuti sono stati analizzati con metodi statistici descrittivi (media, deviazione standard, test di significatività, tabelle di sopravvivenza secondo il metodo standard attuariale): i dettagli sono riportati nelle Tabelle 4A, 4B, 5A e 5B.
Il livello osseo misurato sulla panoramica o sulla radiografia endorale eseguite immediatamente dopo il posizionamento degli impianti è stato considerato come valore di partenza per confrontare le misurazioni successive: le eventuali distorsioni dimensionali tra le diverse radiografie sono state corrette utilizzando come parametro la dimensione nota degli impianti. Per l’analisi delle immagini e le misurazioni, tutte le radiografie panoramiche ed endorali sono state acquisite, digitalizzate e analizzate come già descritto in precedenza per il riassorbimento osseo precedente all’inserimento implantare. Benché le radiografie endorali siano sicuramente più precise per questo tipo di misurazioni, non è stato sempre possibile utilizzarle a causa delle condizioni anatomiche alterate quali la frequente riduzione del solco linguale e/o del fornice vestibolare dovuta all’incremento osseo conseguente all’intervento di ricostruzione, condizioni che rendono difficile e fastidioso il posizionamento degli appositi centratori. I dati ottenuti sono stati analizzati con metodi statistici descrittivi (media, deviazione standard, test di significatività, tabelle di sopravvivenza secondo il metodo standard attuariale): i dettagli sono riportati nelle Tabelle 4A, 4B, 5A e 5B.
Risultati
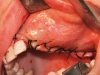
Il decorso post-operatorio è stato regolare nella maggior parte dei casi trattati. Nessuno dei pazienti ha lamentato dolore o significativi disagi a carico delle sedi donatrici di pericranio e osso autologo. Nel gruppo controllo (21 pazienti, 25 innesti) si sono verificate 4 deiscenze dei lembi con esposizione parziale degli innesti (16%). In tutti i casi è stato eseguito un curettage chirurgico dell’area interessata e la recentazione dei margini della deiscenza per ottenere una guarigione per seconda intenzione. Ai pazienti sono stati prescritti sciacqui con collutorio a base di clorexidina (0.2%) per 10 giorni e applicazioni topiche di gel contenente clorexidina. In due casi su quattro le deiscenze si sono risolte in 10 e 15 giorni rispettivamente, con riassorbimento localizzato e di entità molto modesta dell’osso innestato nel punto immediatamente sottostante alla deiscenza. Negli altri due casi, invece, il permanere delle deiscenze ha provocato la perdita totale dell’osso innestato (8% di fallimento totale della procedura). Uno dei due pazienti (ricostruzione mascellare parziale) ha quindi rifiutato ogni ulteriore trattamento, mentre l’altro, sottoposto a ricostruzione parziale sia del mascellare che della mandibola, ha perso solo l’innesto mandibolare e si è sottoposto a una nuova procedura ricostruttiva, all’inserimento di due impianti e alla riabilitazione protesica pianificata. Questo caso è stato considerato comunque, a livello mandibolare, un fallimento, e gli impianti inseriti non sono stati calcolati nell’analisi dei dati. Nel gruppo studio (23 pazienti, 35 innesti) si sono verificati due casi di esposizione localizzata dell’innesto (5,7%). Il trattamento è stato analogo a quello già descritto per il gruppo controllo, e in entrambi i pazienti è stata ottenuta la risoluzione della deiscenza in 6 e 9 giorni rispettivamente. Il riassorbimento pre-implantare riscontrato nei casi ricostruiti con la calvaria è stato 0,13 millimetri (DS ± 0,37) nel gruppo studio e 0,64 millimetri (DS ± 2,35) nel gruppo controllo. Il riassorbimento osseo riscontrato invece nei casi ricostruiti con osso prelevato dal ramo mandibolare è stato 0 millimetri (DS ± 0) nel gruppo studio e 1,86 millimetri (DS ± 3,76) nel gruppo controllo.
Il riassorbimento medio pre-implantare, indipendentemente dal tipo di osso utilizzato nella ricostruzione, è stato 0,12 millimetri (DS ± 0,32) nel gruppo studio e 0,98 millimetri (DS ± 2,79) nel gruppo controllo. È però opportuno sottolineare che nel gruppo controllo si è avuta, in due casi, la perdita totale dell’innesto rispettivamente 5 e 8 giorni dopo l’intervento ricostruttivo. Le Tabelle 3A e 3B riportano i dati sul riassorbimento degli innesti prima dell’inserimento degli impianti. Dopo un periodo di tempo variabile tra 4 e 7 mesi dalla seduta di chirurgia ricostruttiva (da 4 a 5 mesi per i pazienti ricostruiti con osso prelevato dal ramo mandibolare, e da 5 a 7 mesi per i soggetti ricostruiti con osso prelevato dalla calvaria), si è proceduto alla rimozione delle viti di osteosintesi e all’inserimento degli impianti. Dopo un ulteriore periodo di attesa compreso fra 3 e 4 mesi è stata eseguita la riabilitazione protesica delle aree ricostruite. Tutti gli impianti sono stati caricati protesicamente in accordo con la pianificazione protesica pre-operatoria. Un solo impianto è stato rimosso a distanza di tempo dal carico protesico per infezione cronica peri-implantare refrattaria al trattamento chirurgico e farmacologico, e pertanto la percentuale complessiva di sopravvivenza implantare è 99,5% (gruppo studio: 99,1%; gruppo controllo: 100%). Il follow-up è risultato compreso tra 12 e 48 mesi (media: 23,9), e nessun paziente è stato perso durante il periodo di osservazione.
Il riassorbimento osseo peri-implantare nelle aree ricostruite con calvaria è stato 0,23 millimetri (DS ± 0,50) nel gruppo studio e 0,49 millimetri (DS ± 0,87) nel gruppo controllo. Il riassorbimento osseo peri-implantare nelle aree ricostruite con osso prelevato dal ramo mandibolare è stato 0 millimetri (DS ± 0.00) sia nel gruppo studio che nel gruppo controllo. Il riassorbimento medio peri-implantare, indipendentemente dal tipo di osso utilizzato nella ricostruzione, è stato 0,21 millimetri (DS ± 0,48) nel gruppo studio e 0,43 millimetri (DS ± 0,83) nel gruppo controllo. Nel gruppo studio 4 impianti non hanno rispettato i criteri di Albrektsson e coll. (1 impianto rimosso, 3 con valori di riassorbimento osseo superiori a quelli considerati per il successo implantare): pertanto la percentuale di successo implantare è stata del 96,2%. Nel gruppo controllo 6 impianti non hanno rispettato i criteri di successo (nessun impianto rimosso, 6 impianti con valori di riassorbimento osseo superiori ai valori soglia) con un successo del 93,6%. Le percentuali di sopravvivenza e di successo implantare calcolate con il metodo standard attuariale che considera i dati annuali in proiezione temporale, così come gli altri dati relativi alla valutazione dei parametri implantari sono invece riportate nelle Tabelle 4A, 4B, 5A e 5B.
Discussione
Tra le diverse tecniche di chirurgia ricostruttiva a scopo pre-implantare, soprattutto nei casi di atrofia accentuata dei processi alveolari edentuli, gli innesti ossei autologhi rappresentano la procedura meglio documentata in letteratura, sia in termini di numero di pazienti trattati sia in termini di follow-up. I risultati a lungo termine sono, pur nell’estrema eterogeneità delle scelte cliniche (sito donatore, tipo di impianti ecc.), sicuramente positivi, in specie relativamente al mantenimento nel tempo del volume osseo ottenuto dopo la procedura ricostruttiva e alla sopravvivenza implantare, che si attesta in media intorno al 90%, come dimostrato da recenti revisioni della letteratura20,21. Tuttavia, la ricostruzione con innesti di apposizione espone ad alcuni rischi, tra cui in particolare l’esposizione precoce o tardiva dell’innesto per deiscenza dei tessuti molli e il riassorbimento nel tempo dell’osso ricostruito, sia prima che dopo l’inserimento degli impianti. Per quanto riguarda il primo aspetto, l’utilizzo del pericranio è stato proposto da alcuni Autori22-27 e sembra effettivamente ridurre l’incidenza di esposizioni che possono portare alla perdita parziale o totale dell’innesto. I risultati di questo studio sembrano confermare questa idea (5,7% di deiscenze nel gruppo studio, seguite da guarigione senza riassorbimento apprezzabile dell’innesto; 16% di deiscenze nel gruppo controllo, di cui la metà seguita da guarigione con riassorbimento localizzato dell’innesto e l’altra metà seguita da perdita completa dell’innesto). Data l’invasività dell’intervento ricostruttivo e gli elevati costi biologici, l’utilizzo del pericranio a copertura degli innesti sembra avere un razionale. Infatti, seppure allunghi l’intervento di alcuni minuti, riduce però in maniera significativa una temibile complicanza quale la perdita dell’innesto.
Per quanto riguarda il secondo aspetto, invece, i risultati sono alquanto discordanti e non è stata a oggi dimostrata una effettiva inibizione del riassorbimento osseo da parte del pericranio22-27. I dati ottenuti in questo studio sembrano dimostrare, pur nei limiti legati al campione (pazienti e impianti) relativamente limitato, che: a) per quanto riguarda il riassorbimento degli innesti prima dell’inserimento implantare, la differenza tra i dati ottenuti nei due gruppi non appare statisticamente significativa (P = 0,0776; intervallo di confidenza: 95%; errore standard: 0,474 – test utilizzato: t-Test a due code per dati non appaiati), e pertanto il pericranio non pare influenzare questo parametro; b) il pericranio sembrerebbe invece influenzare in modo statisticamente significativo il riassorbimento osseo peri-implantare nel tempo, come dimostra il confronto tra i dati ottenuti nei due gruppi (P = 0,0279; intervallo di confidenza: 95%; errore standard: 0,095 – test utilizzato: t-Test a due code per dati non appaiati). In conclusione, l’interposizione di pericranio tra un innesto e i tessuti molli che lo ricoprono sembra creare una barriera biologica che da un lato “difende” l’innesto nella fase dell’attecchimento riducendo il rischio di deiscenze/esposizioni, e dall’altro concorre (grazie all’aumento dello spessore dei tessuti molli e specialmente dello strato periostale intorno al collo implantare) a proteggere l’osso peri-implantare a livello dell’interfaccia più coronale tra osso e impianto. Va tuttavia sottolineato che queste affermazioni necessitano di ulteriore approfondimento e verifica con studi comparativi e analisi istologiche.
Conclusioni
In base ai dati ottenuti in questo studio appare che il pericranio, utilizzato per la copertura di innesti autologhi di apposizione prelevati dalla calvaria e dal ramo mandibolare, possa ridurre in maniera rilevante il rischio di deiscenza dei lembi che ricoprono gli innesti e il conseguente rischio di perdita parziale o totale degli innesti stessi. Il pericranio sembra inoltre influenzare in modo statisticamente significativo, anche se con differenze non eclatanti, il mantenimento dell’osso peri-implantare nel corso del tempo, mentre non sembra avere effetti significativi nel mantenimento del volume osseo innestato prima dell’inserimento degli impianti.
Corrispondenza
Matteo Chiapasco
c/o Clinica Odontoiatrica
Via Beldiletto 1/3 - 20142 Milano
Tel. 02.50319000 - matteo.chiapasco@unimi.it