Temporomandibular disorders with limited opening before and after brief program of manual therapy and exercises. Retrospective clinical study
Viene indagato l’effetto di un breve programma di terapia manuale ed esercizi domiciliari in un campione di pazienti adulti con TMD, dolore cranio facciale e limitazione significativa del ROM mandibolare. Le procedure fisiche adottate hanno dimostrato utilità clinica, proponendo risultati sostanzialmente in accordo e allineati con quelli della letteratura preesistente.
Riassunto
Scopo del lavoro è stato quello di valutare l’effetto di un breve programma di terapia manuale ed esercizi terapeutici in un campione di pazienti con disordini temporomandibolari, dolore cranio facciale e significativa limitazione di apertura mandibolare.
Materiali e metodi. In questo studio clinico, retrospettivo, a un campione (prima e dopo trattamento), abbiamo revisionato le cartelle cliniche e selezionato ventuno pazienti adulti (età media 44±12.2 anni; CI 95% 38.8 49.2) con diagnosi di disordine temporomandibolare secondo i criteri della Classificazione Internazionale delle Cefalee e grado di movimento di apertura mandibolare <40mm. I trattamenti eseguiti sono stati: tecniche di terapia manuale (articolari e/o miofasciali) ed esercizi attivi (mobilizzazione articolare e/o allungamento muscolare) per la zona cranio cervico mandibolare. Le variabili misurate sono state: livello di dolore cranio facciale percepito e grado di movimento di apertura mandibolare prima del trattamento e due settimane dopo il trattamento.
Risultati. Al controllo, quale risultato del trattamento, dolore e grado di apertura della bocca hanno dimostrato un miglioramento significativo (t-test accoppiato; p<.01). Il miglioramento del dolore e della limitazione funzionale hanno dimostrato correlazione non significativa (correlazione di Pearson; p>.01).
Conclusioni. Nonostante i limiti del presente studio, possiamo concludere che la terapia manuale ed esercizi attivi per pazienti con disordine temporomandibolare, dolore e limitazione funzionale possono essere clinicamente utili, risultato in accordo con le precedenti revisioni sistematiche della letteratura. Il moderno approccio ai disordini temporomandibolari richiede all’odontoiatra orientato al problema l’acquisizione di nuove e utili competenze, oppure la capacità di gestione di team multiprofessionali, senza mai perdere la centralità del ruolo medico.
Summary
The aim of the present study was to evaluate the effect of brief program of manual therapy and therapeutic exercises in a sample of temporomandibular disorders patients with cranio facial pain and significant mandibular limited opening.
Materials and methods. In this clinical, retrospective, before-after study, we reviewed clinical chart data and selected twenty-one adults patients (mean age 44±12.2 years; CI 95% 38.8 49.2) with temporomandibular disorder in relation to the International Classification of Headache Disorders criteria and range of mandibular open movement <40mm.
The treatment consisted of manual therapy techniques (articular and/or myofascial) and active exercises (joint mobilization and/or muscles stretching) for the cranio cervico mandibular zone. The following outcome measures were evaluated: craniofacial pain and mandibular range of movement at baseline and after treatment at two weeks follow-up.
Results. As a results of treatment, follow-up assessment revealed significant improvements in pain and mouth opening (paired samples t-test; p< .01). The improvements in pain and functional limitation have shown no significative correlation (Pearson correlation; p>.01).
Conclusions. Despite the limitations of this study, our findings indicate that manual therapy and active exercises may be clinical useful in the treatment of patients with temporomandibular disorder, pain and functional limitation, in accord with previous systematic reviews of the literature.
The modern approach to temporomandibular disorders requires, for dentist problem-oriented, the acquisition of new and useful skills or the multi-professional team management skills, without losing central medical role.
Massimo Ragonesi
Odontoiatra, libero professionista, Genova
I disordini temporomandibolari (Temporomandibular Disorders, TMD) rappresentano un gruppo di patologie eterogenee a carico delle articolazioni temporomandibolari, dei muscoli masticatori e relativi tessuti. A esclusione delle forme a eziopatogenesi organica nota (neoplastica, autoimmune, reumatica, ecc.), le più comuni forme riconoscono una eziopatogenesi di tipo multifattoriale (con fattori predisponenti, scatenanti e perpetuanti) genericamente riconducibile al sovraccarico biomeccanico e funzionale1,2. I fattori eziopatogenetici coinvolti nella disfunzione sono variabili psicosociali, postura del capo, alcune forme di malocclusione dentale, parafunzioni (es. bruxismo), macro e microtraumi3. Nella popolazione generale la prevalenza di manifestazioni di TMD è compresa tra il 3% e il 15%, con prevalenza per il sesso femminile ed età compresa tra 20 e 50 anni4-6. I sintomi e i segni più frequentemente riportati includono dolore nella regione cranio facciale, limitata funzione mandibolare, dolorabilità alla palpazione dei muscoli masticatori e delle articolazioni temporomandibolari, rumori articolari6. Raccomandazioni basate sulla revisione della letteratura suggeriscono una diagnosi prevalentemente clinica e una gestione conservativa del caso, adottando una prospettiva biopsicosociale7,8.
La terapia fisica è tradizionalmente considerata una possibilità di intervento nell’ambito dell’approccio conservativo ai TMD9 con obiettivo di ridurre il dolore, il livello di iperattività muscolare e di ristabilire adeguata mobilità mandibolare10. In un nostro precedente studio dimostrammo l’effetto positivo della gestione conservativa multimodale in pazienti con TMD11 e, nel contesto della gestione multimodale proposta, la terapia fisica era finalizzata a raggiungere gli obiettivi sopra citati, agevolando eventuali successive procedure terapeutiche.
La progressione nello studio analitico applicato al nostro protocollo conservativo più recentemente ha lasciato emergere l’esigenza di indagare l’effetto specifico della terapia fisica, specie in casi selezionati di TMD con simultanea presenza di dolore craniofacciale e limitazione significativa del grado di apertura della bocca (range of movement, ROM).
Pertanto, scopo del presente lavoro è stato quello di valutare retrospettivamente l’effetto a breve termine di un ciclo ridotto (1-4 sedute) di terapia manuale ed esercizi attivi domiciliari sul dolore e sul livello di apertura della bocca in pazienti con TMD.
Materiali e metodi
Tipo di studio
Studio clinico analitico, osservazionale, retrospettivo a un campione dipendente.
Campione
Campione estratto dall’archivio di cartelle cliniche relative a pazienti visitati presso un ambulatorio di pratica odontoiatrica privata principalmente orientata alla Gnatologia clinica e dolori oro-facciali. Da un data base interno di pazienti con dolore oro-cranio-facciale sono stati selezionati pazienti con età ≥ 18 anni, dolore attribuibile ai TMD secondo criteri della Classificazione Internazionale delle Cefalee e Dolori Craniofacciali, 3^Ed. versione beta12 e ROM mandibolare <40 mm.

Sono stati poi esclusi i pazienti con TMD attribuibili a cause organiche (autoimmuni, neoplastiche, reumatiche, infettive, ecc.) e i pazienti le cui cartelle risultavano incomplete rispetto alle variabili necessarie secondo il disegno dello studio. Nessuna classificazione in sub gruppi disfunzionali è stata ulteriormente adottata. Il campione finale consisteva in 21 pazienti adulti con TMD, dolore cranio facciale e ROM mandibolare <40mm. Tutti i soggetti fornirono consenso scritto alla raccolta dei dati personali al momento della prima visita. Il protocollo dello studio è stato approvato dal Comitato etico interno di riferimento e lo studio è stato realizzato in accordo con gli standard etici stabiliti nella Dichiarazione di Helsinki.
Procedure cliniche
Al momento della prima visita ogni paziente fu sottoposto ad anamnesi medica, con particolare riferimento alla valutazione del dolore cranio facciale. L’esame fisico fu condotto mediante ispezione, palpazione e auscultazione. Fu valutata la dinamica mandibolare con registrazione del ROM. Se necessari, furono eseguiti altri test clinici semiologici e/o richiesti esami strumentali per immagine. Il livello del dolore fu misurato su scala numerica del dolore (numeric rate scale, NRS) [13] a 10 punti (1= dolore minore sperimentato; 10=dolore massimo sperimentato).
Il ROM fu misurato mediante calibro digitale in mm, da bordo incisivo superiore a bordo incisivo inferiore, aggiungendo il valore dell’overlap incisivo e approssimando a una cifra decimale14.
Stabilita la diagnosi e raccolto il consenso informato alle cure si procedette da parte di un unico operatore [autore] allo svolgimento delle procedure di terapia manuale finalizzate alla riduzione della sintomatologia algica e al recupero del ROM. Furono adottate prevalentemente tecniche articolari temporomandibolari o tecniche miofasciali per la regione cranio-facciale15,16 selezionate in base alle necessità del singolo caso clinico.
Furono eseguite da una a quattro sedute di terapia manuale a intervalli di sette/dieci giorni. Tra una seduta e la successiva furono inoltre consigliati al paziente esercizi domiciliari. Si trattava prevalentemente di tecniche di allungamento muscolare e mobilizzazione articolare del distretto cranio-cervico-mandibolare17. Dolore e ROM furono rivalutati per ogni paziente dopo due settimane dall’ultima seduta di terapia manuale eseguita.
Analisi statistica
I metodi della statistica descrittiva sono stati utilizzati per caratterizzare il nostro campione di studio (frequenze, tendenza centrale, dispersione). Il gruppo è stato valutato prima e dopo il trattamento di terapia manuale ed esercizi (variabile indipendente dicotomica), in relazione al ROM (mm) e al dolore (NRS/10) (variabili dipendenti metriche).
Ipotesi nulla è stata considerata l’uguaglianza tra la medie prima e dopo trattamento, ipotesi alternativa bidirezionale è stata considerata la disuguaglianza tra le medie (H0: μprima= μdopo ; H1: μprima≠ μdopo).
Per la verifica delle ipotesi è stato utilizzato il test t per campioni accoppiati, a due code con n-1 gradi di libertà e il livello di significatività è stato fissato per α=.01 (p<0,01). La correzione di Bonferroni è stata inoltre eseguita per limitare a .01 la probabilità di commettere almeno un errore di I tipo.
È stato altresì misurato un indicatore “clinico” di dimensione dell’effetto (mbaseline – mcontrollo) e un indicatore “statistico” (d di Cohen). I valori della dimensione dell’effetto clinico dei singoli pazienti relativi alla variabile dolore e ROM sono stati infine correlati per indagare presenza, grado e direzione della correlazione, mediante il coefficiente r di Pearson con livello di significatività fissato per α=.01 (p<0,01).
Risultati
Ventuno pazienti, 17 femmine (81%; CI 95% 73,3% 87,7%) e 4 maschi (19%; CI 95% 11,3%, 26,7%) con rapporto f/m=4,3/1. Età minima 19 anni, età massima 68 anni, età media 44±12,2 anni (CI 95% 38,8 49,2). Il numero medio di sedute di terapia manuale eseguite per paziente è stato 3±1, minimo 1, massimo 4 sedute.
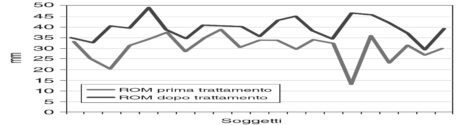
La media del dolore su scala NRS/10 prima del trattamento era 6,2±2 (CI 95% 5,4 7), dopo il trattamento 1,2±1,5 (CI 95% 0,6 1,8). In figura 1 è stato riportato il grafico a linee per visualizzare la tendenza del dolore per ogni singolo soggetto prima e dopo terapia. La media del ROM prima del trattamento era 30,3±6 mm (CI 95% 27,7 32,8), dopo trattamento 39,3±4,9 mm (CI 95% 37,3 41,4).
In figura 2 è stato riportato il grafico a linee per visualizzare la tendenza del ROM per ogni singolo soggetto prima e dopo terapia.

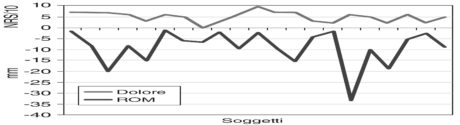
Il confronto fra le medie per le variabili dipendenti condotto “entro il gruppo” ha dimostrato una differenza statisticamente significativa (p<0,01) tra il livello di dolore prima del trattamento e dopo il trattamento e, altrettanto, tra il livello di ROM prima e dopo trattamento. La dimensione dell’effetto clinico è stata una riduzione del dolore di 5±2,3 punti su scala NRS/10, e un guadagno di 9,1±7,8 mm di ROM mandibolare.
In figura 3 è stato riportato il grafico a linee per visualizzare la tendenza della dimensione dell’effetto clinico per ogni singolo soggetto prima e dopo trattamento.
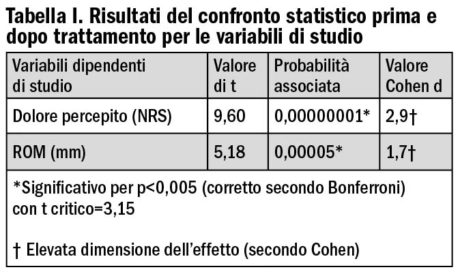
La dimensione dell’effetto calcolata mediante d di Cohen è stata 2,9 per il dolore e 1,7 per il ROM, valori indicativi di elevato effetto (>0,8). Lo studio della correlazione lineare tra le dimensioni dell’effetto clinico per le due variabili, dolore e ROM registrate per ogni singolo paziente ha individuato un coefficiente r=- 0,09 indicativo di una trascurabile tendenza alla relazione negativa (-0,20 <r< 0,20).
In figura 4 è stato riportato il grafico di dispersione per visualizzare la tendenza della relazione tra le dimensioni dell’effetto clinico per ogni singolo soggetto. In tabella I sono stati riassunti alcuni dei risultati statistici ottenuti.
Discussione
Dolore cranio facciale e significativa limitazione mandibolare costituiscono manifestazioni tipiche dei TMD e principale motivo di richiesta di assistenza da parte dei pazienti18. Tali manifestazioni tuttavia sono documentabili simultaneamente solo in una minoranza di casi19, rientrando in quadri clinici di dislocazione dolorosa del disco articolare senza riduzione, dolore miofasciale con limitazione o in caso di adesioni o aderenze articolari20-22. In un nostro precedente lavoro abbiamo pubblicato uno studio sull’effetto positivo di trattamenti conservativi sul dolore e ROM mandibolare in un campione generico di pazienti con TMD11. Il protocollo conservativo prevedeva, tra le altre procedure, terapia manuale ed esercizi attivi.
La necessità di evoluzione nell’indagine analitica sul nostro protocollo clinico ha condotto al presente lavoro scientifico, dove è stato approfondito l’effetto specifico della terapia manuale ed esercizi attivi su un gruppo di pazienti con TMD, caratterizzato da presenza contemporanea di dolore cranio facciale e limitazione significativa del ROM mandibolare. Il campione di studio era costituito da 21 soggetti, con età media 44 anni e rapporto femmina/maschio pari a 4,3/1.
Gli indicatori statistici applicati a età e genere, registrati sul nostro campione, si allineavano con i dati epidemiologici presenti in letteratura4-6. Metodologicamente, le misurazioni cliniche del dolore su scala NRS e del ROM in apertura mediante calibro apparivano dai dati presenti in letteratura, procedure sufficientemente valide e attendibili13,23.
Nel presente studio è stata registrata una significativa riduzione del dolore e un aumento del ROM quale effetto della terapia manuale ed esercizi domiciliari.
L’assenza di un gruppo di controllo poteva ridurre il significato dei risultati, tuttavia l’adozione della correzione secondo Bonferroni24 e il livello alto dei valori di t e conseguentemente molto basso di probabilità a essi associate poteva in parte scongiurare l’evenienza del ridimensionamento dei risultati attribuibile ai limiti del disegno adottato.
Dal confronto con la letteratura, i risultati del nostro studio apparivano sostanzialmente allineati con una recente revisione sistematica con metanalisi sull’efficacia della terapia manuale ed esercizi terapeutici per i TMD, nella quale gli autori nello stilare le conclusioni affermavano (pur in presenza di deboli evidenze attribuibili al basso numero di studi idonei ed elevata eterogeneità degli stessi), un potenziale beneficio della terapia manuale erogata singolarmente o in associazione a esercizi su segni e sintomi di TMD25. Altre revisioni sistematiche sull’argomento meno recenti riportavano comunque conclusioni simili26,27.
La scelta di affiancare un indicatore “clinico” della dimensione dell’effetto a un indicatore “statistico” è stata motivata dalla possibilità di disporre di risultati con pari unità di misura delle variabili di studio, al fine di apprezzare praticamente l’effetto del trattamento.
Dopo terapia manuale ed esercizi, il dolore ha registrato una riduzione di 5 punti su scala NRS/10 e circa un cm di guadagno del ROM mandibolare. Media, dispersione e intervalli di confidenza dopo trattamento indicavano chiaramente un campione proveniente da una popolazione con dolore nullo o lieve e ROM mandibolare con valori borderline tra lieve limitazione e movimento quantitativamente fisiologico. Pertanto, al di là dei livelli di significatività statistica che dimostravano una differenza non casuale tra valori in baseline e controllo, la dimensione dell’effetto appariva clinicamente rilevante, confermando il potenziale ruolo positivo delle procedure fisiche in contesti conservativi multimodali.
Nel presente lavoro, il livello di riduzione del dolore e del guadagno del ROM ha dimostrato correlazione lineare trascurabile; le variabili, pur in media evolvendo entrambe positivamente e significativamente dopo trattamento, seguivano un modello di relazione reciproca correlato molto debolmente.
Il dato appariva interessante e auspicabile oggetto di future e ulteriori indagini. Dall’analisi della letteratura sono emersi dati contrastanti sulla correlazione tra sintomi disfunzionali e limitazione del ROM mandibolare28,29.
Probabilmente le due variabili, pur rappresentando entrambe manifestazioni tipiche dei TMD potrebbero non sempre condividere un comune denominatore eziopatogenetico nel contesto della disfunzione (di natura multifattoriale), oppure correlare secondo modelli di tipo non lineare.
Conclusioni
In conclusione, il presente lavoro ha indagato l’effetto di un breve ciclo di terapia manuale ed esercizi domiciliari in un campione di pazienti adulti con TMD, dolore cranio facciale e limitazione significativa del ROM mandibolare.
Dopo trattamento le variabili di studio hanno registrato un miglioramento statisticamente significativo con elevata dimensione dell’effetto.
Le procedure fisiche adottate hanno quindi dimostrato utilità clinica, proponendo i nostri risultati sostanzialmente in accordo ed allineati con quelli della letteratura preesistente.
La moderna gestione dei pazienti con TMD richiede da parte degli operatori odontoiatrici orientati al problema l’acquisizione di nuove e utili competenze e procedure multimodali da sviluppare in forma diretta o attraverso capacità di gestione di equipe multiprofessionali, senza mai rinunciare al ruolo medico centrale di riferimento nelle problematiche del dolore oro-facciale e cranio-mandibolare.
Corrispondenza
massirago@libero.i
- Okeson JP (Ed). Orofacial Pain. Guidelines for assessment, diagnosis and management. The American Academy of Orofacial Pain. Chicago, Quintessence, 1996.
- Mc Neil C. Management of temporomandibular disorders: concept and controversiee. J Prosthet dent. 1997; 77(5): 510-22
- Sharma S, Gupta DS, Pal US, Jurel SK. Etiological factors of temporomandibular joint disorders. Natl J Maxillofac Surg. 2011; 2: 116-9.
- Bender SD. Orofacial pain and headache: a review and look at the commonalities. Curr Pain Headache Rep. 2014; 18: 400.
- LeResche L. Epidemiology of temporomandibular disorders: implications for the investigation of etiologic factors. Crit Rev Oral Biol Med. 1997; 8: 291-305.
- Cooper BC, Kleinberg I. Examination of a large patient population for the presence of symptoms and signs of temporomandibular disorders. Cranio. 2007; 25: 114-26.
- De Boever JA, Nilner M, Orthlieb JD, Steenks MH, Educational Committee of the European Academy of Craniomandibular Disorders. Recommendations by the EACD for examination, diagnosis, and management of patients with temporomandibular disorders and orofacial pain by the general dental practitioner. J Orofac Pain. 2008; 22: 268-78.
- Suvinen TI, Reade PC, Kemppainen P, et al. Review of aetiological concepts of temporomandibular pain disorders: towards a biopsychosocial model for integration of physical disorder factors with psychological and psychosocial illness impact factors. Eur J Pain. 2005; 9: 613-33.
- Sturdivant J, Fricton JR. Physical therapy for temporomandibular disorders and orofacial pain. Curr Opin Dent. 1991; 1: 485-96.
- Kogawa EM, Kato MT, Santos CN, Conti PC. Evaluation of the efficacy of low-level laser therapy (LLLT) and the microelectric neurostimulation (MENS) in the treatment of myogenic temporomandibular disorders: a randomized clinical trial. J Appl Oral Sci. 2005; 13: 280–285.
- Ragonesi M. Terapia conservativa in pazienti con Disordini Temporomandibolari: Risultati preliminari. Dental Cadmos 2011; 7: 431-41.
- Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, 3rd edition (beta version). Cephalalgia. 2013; 33: 629-808.
- Conti PC, de Azevedo LR, de Souza NV, Ferreira FV. Pain measurement in TMD patients: evaluation of precision and sensitivity of different scales. J Oral Rehabil 2001; 28: 534-9.
- Wright EF. Manual of Temporomandibular Disorders. Iowa, USA:Blackwell Munksgaard 2005.
- Manheim JC. The myofascial release manual. Thorafare, NJ: Slack Incorporated 2001.
- Kraus SL. Physical therapy management of TMJ dysfunction In: Kraus SL (Ed). TMJ disorders: management of the craniomandibular complex. New York, NY, USA: Churchill Livingstone; 1988. p. 139–74.
- Kisner C, Colby LA. Therapeutic exercise: foundation and techniques. 6rd edition. Pennsylvania, USA: 2012.
- Buescher JJ. Temporomandibular joint disorders. Am Fam Physician. 2007; 76:1477-82.
- John MT, Reissmann DR, Schierz O, Wassell RW. Oral health related quality of life in patients with temporomandibular disorders. J Orofac Pain 2007; 21: 46-54.
- Dworkin SF, LeResche L. Research dignostic criteria for temporomandibular disorders: review, criteria, examinations and specifications, critique. J Craniomandibular Disord. 1992; 6:301-355.
- Dworkin SF. Research Diagnostic Criteria for Temporomandibular Disorders: current status & future relevance. Oral Rehabil. 2010; 31.
- Okeson JP (Eds). Il trattamento delle disfunzioni dell’occlusione e dei disordini temporomandibolari. Bologna: Ed.Martina, 2006.
- Walker N, Bohannon RW, Cameron D. Discriminant validity of temporomandibular joint range of motion measurements obtained with a ruler. J Orthop Sports Phys Ther. 2000; 30: 484-92.
- Hochberg, Y. A sharper Bonferroni procedure for multiple tests of significance. Biometrika. 1988; 75: 800–802.
- Armijo-Olivo S, Pitance L, Singh V et al. Effectiveness of Manual Therapy and Therapeutic Exercise for Temporomandibular Disorders: Systematic Review and Meta-Analysis. Phys Ther. 2016; 96: 9-25.
- Medlicott MS, Harris SR. A systematic review of the effectiveness of exercise, manual therapy, electrotherapy, relaxation training, and biofeedback in the management of temporomandibular disorder. Phys Ther. 2006; 86: 955-73.
- McNeely ML, Armijo Olivo S, Magee DJ. A systematic review of the effectiveness of physical therapy interventions for temporomandibular disorders. Phys Ther. 2006; 86: 710-25.
- Gomes CA, Dibai-Filho AV, Silva JR et al. Correlation between severity of temporomandibular disorder and mandibular range of motion. J Bodyw Mov Ther. 2014; 18: 306-10.
- Kitsoulis P, Marini A, Iliou K et al. Signs and symptoms of temporomandibular joint disorders related to the degree of mouth opening and hearing loss. Ear Nose Throat Disord. 2011; 25:11:5.








