Riassunto
La multidisciplinarità di un professionista trova applicazione anche in casi apparentemente semplici come la riabilitazione di un singolo elemento in area estetica. In questo lavoro la competenza clinica diagnostica per la programmazione, l’abilità chirurgica nell’inserimento dell’impianto e la rigenerazione ossea, le conoscenze parodontali per il condizionamento dei tessuti molli e la pertinenza protesica hanno consentito all’operatore il raggiungimento di un risultato che risponde pienamente ai requisiti estetici e clinici. La comparazione tra la riabilitazione di un dente naturale e un’implanto-protesi propone la riflessione sulla differenza delle procedure protesiche soprattutto per quello che riguarda il trasferimento al laboratorio delle informazioni relative al condizionamento dei tessuti molli.
Summary
Management of a dental rehabilitation with high aesthetic impact: natural tooth vs dental implant
The multidisciplinarity of an expert applies even in cases that are apparently simple, such as the rehabilitation of a single element in the aesthetic area. In this work, clinical diagnostic expertise in scheduling, the surgical skills in implant insertion and bone regeneration, periodontal knowledge for soft tissue conditioning and prosthetic relevance allowed the operator to achieve a result that fully complies with the aesthetic and clinical requirements. The comparison between the rehabilitation of a natural tooth and a prosthesis implant offers material to reflect on the difference among prosthetic procedures, especially as regards the transfer to the laboratory of information related to soft tissue conditioning.
Il concetto di estetica è interpretato dal paziente secondo delle valutazioni molto soggettive basate su influenze socio-culturali e prevalentemente legate all’età.
Il successo nelle terapie odontoiatriche dei settori frontali è raggiunto rispettando una serie di parametri che portino come risultato ultimo il mimetismo degli elementi riabilitati rispetto agli adiacenti in funzione di forma, colore, dimensione, posizione e, non meno importante, il rapporto che essi mantengono nel tempo con i tessuti peri-implantari o parodontali.
La crescente richiesta di un’armonica integrazione estetica dei manufatti protesici eseguiti nei settori frontali ha portato allo sviluppo di nuovi materiali e alla stesura di protocolli operativi aggiornati; le linee guida per la gestione dei casi clinici ad alta valenza estetica1 hanno così permesso di raggiungere risultati facilmente accettati dai pazienti sia in caso di riabilitazioni implanto-protesiche sia per tradizionali terapie eseguite su denti naturali.
Scopo del seguente lavoro è di presentare un caso clinico di riabilitazione in area estetica e di analizzare il protocollo operativo che consenta, contemplando il trattamento chirurgico-protesico di tessuti duri e molli, di ottenere un risultato garantibile nel tempo.
Materiali e metodi
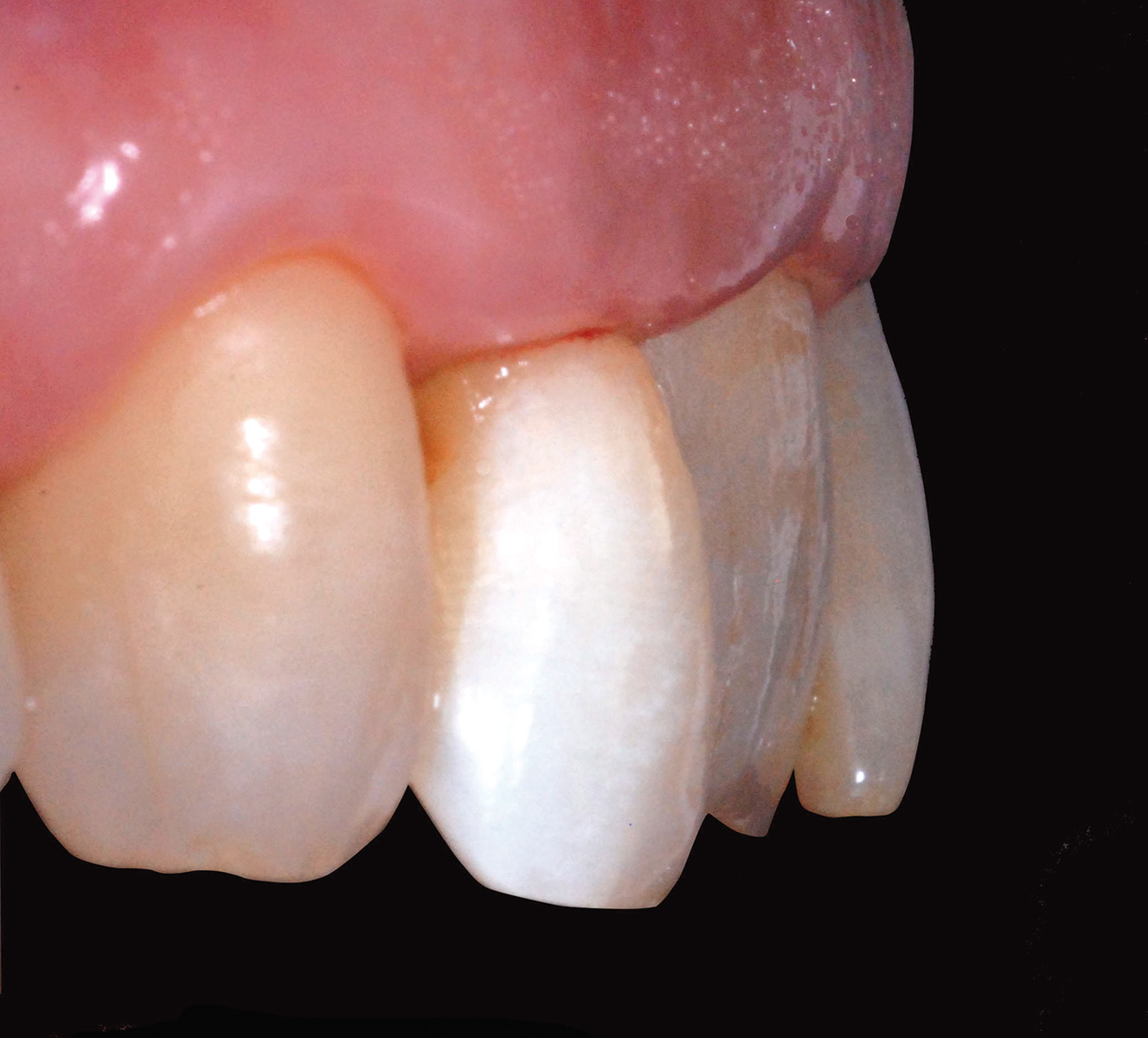
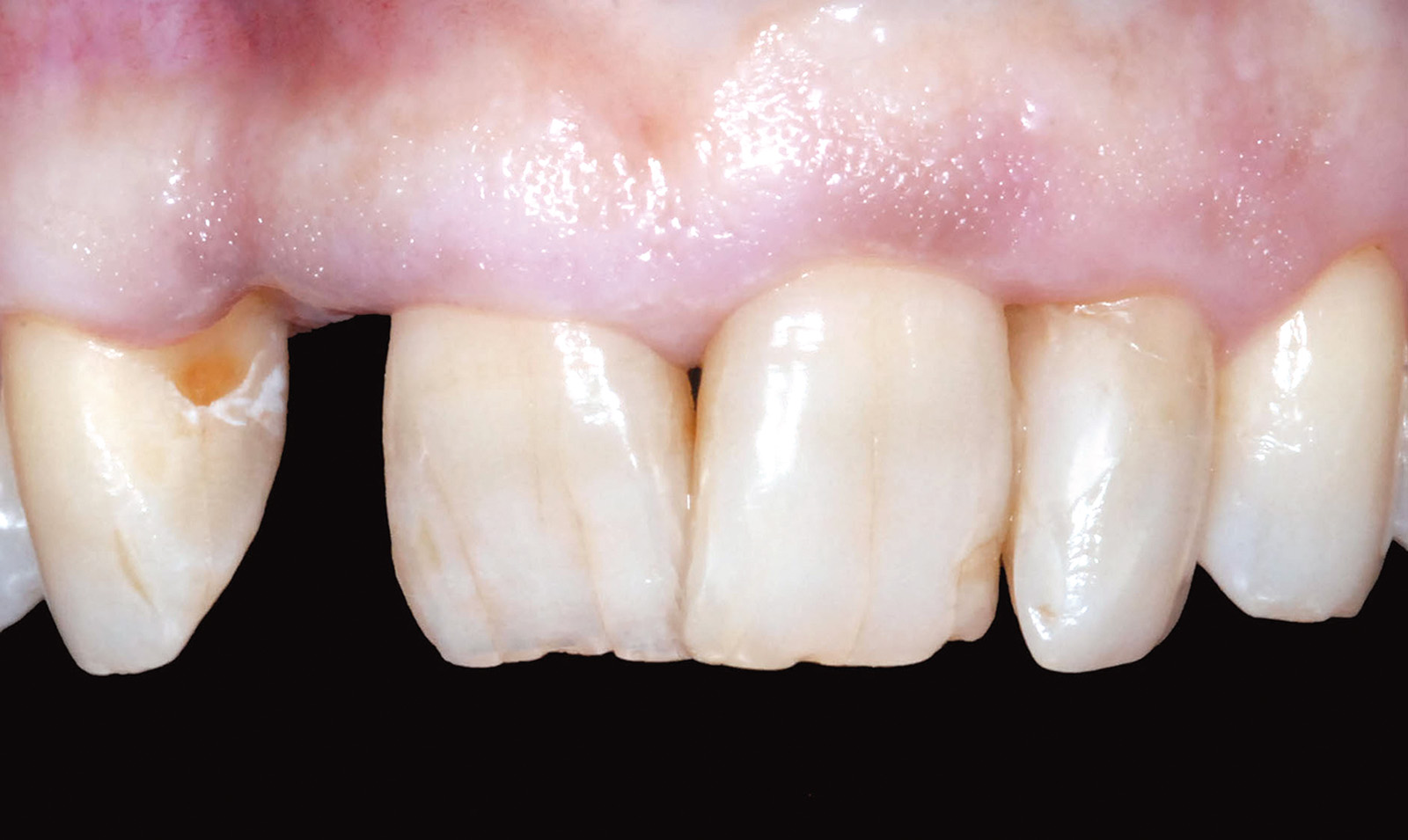
Le considerazioni iniziali rivolte alla valutazione del caso clinico si basano sull’esame dei dati anamnestici medici generici e odontoiatrici; la paziente D. M. di anni 56 gode di ottima salute e non presenta alcun tipo di controindicazione assoluta o relativa nell’affrontare terapie riabilitative odontoiatriche e nella fattispecie implanto-protesiche. La prima visita odontoiatrica effettuata evidenzia, all’esame obiettivo, una mobilità di III grado dell’elemento dentario 1.2 che presenta la corona clinica restaurata nella porzione cervico-mesiale; l’elemento omologo controlaterale 2.2, anch’esso ricostruito, è caratterizzato da una carie destruente che mina la struttura dentaria infiltrando i tessuti nella regione mesio-palatale.
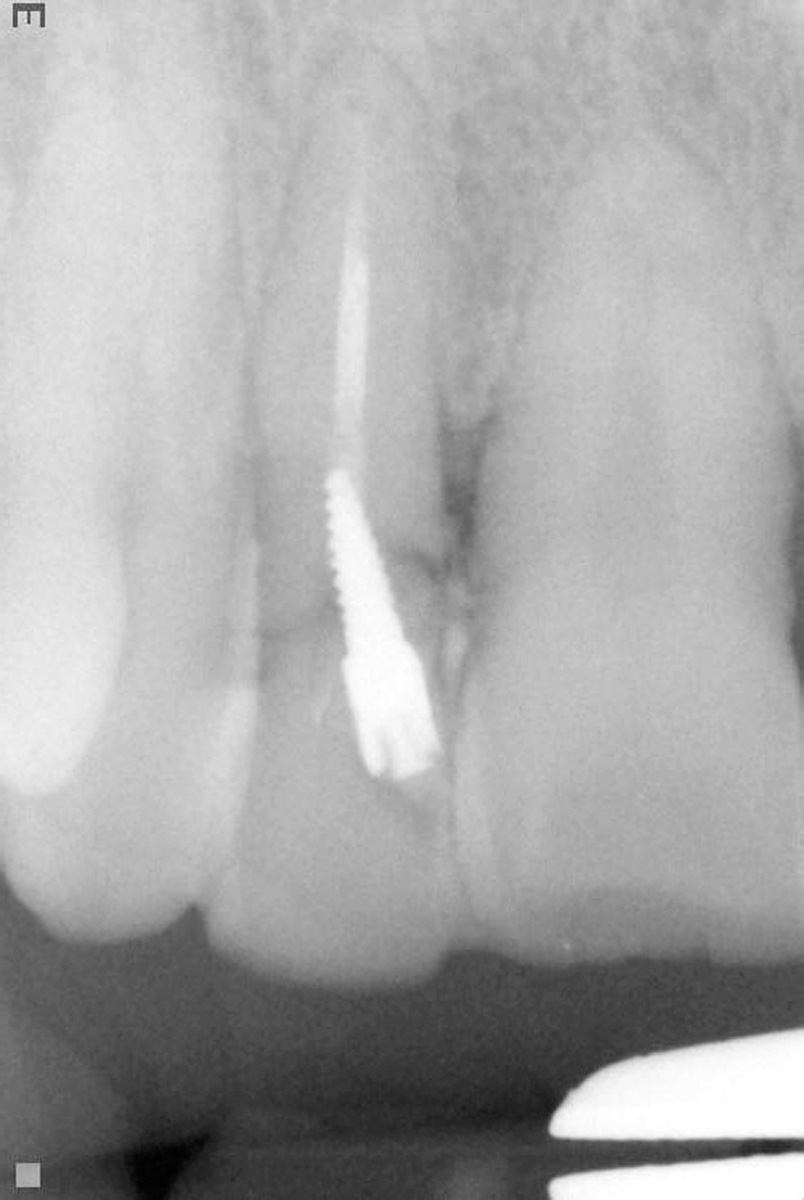
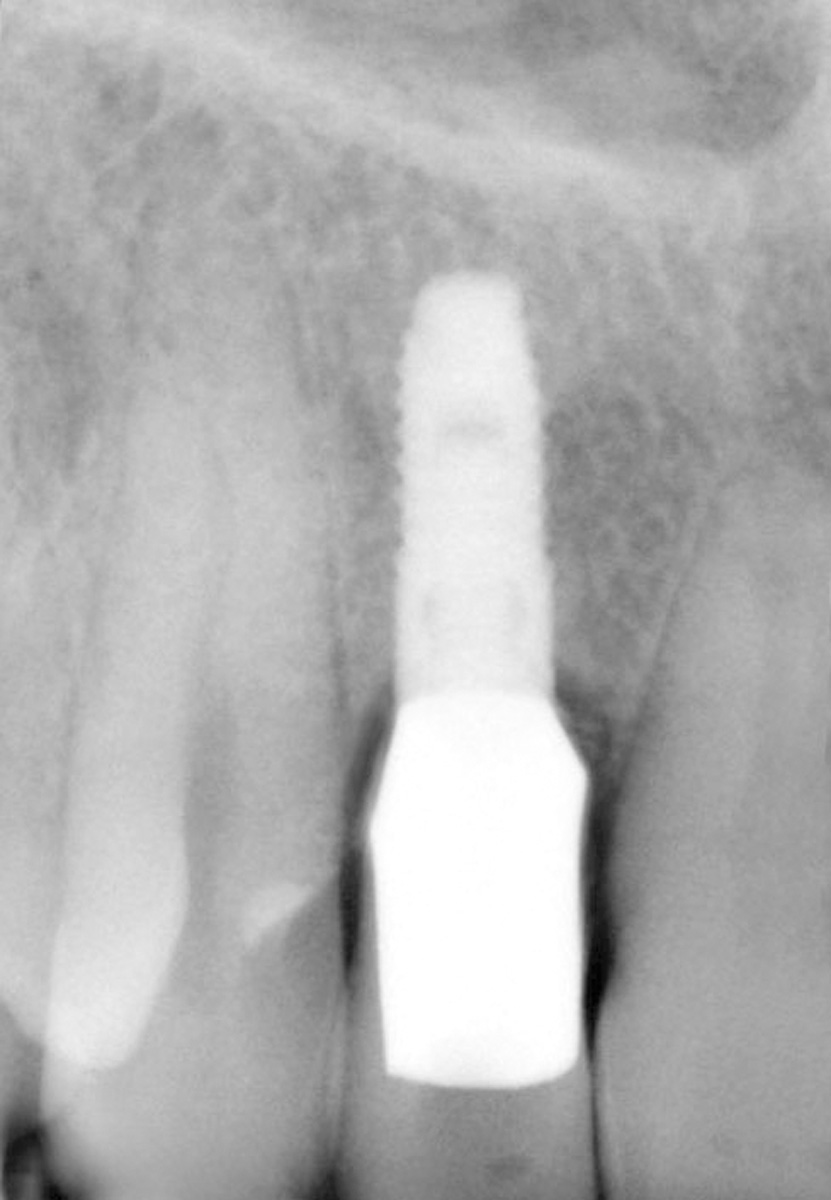
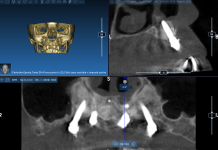
L’esame radiografico d’elezione è l’ortopantomografia ed è integrato dall’esecuzione di alcune radiografie endo-orali del gruppo frontale che forniscono informazioni fondamentali per inquadrare il caso clinico ed effettuare una diagnosi basata su dati clinici oggettivi: l’elemento dentario 1.2 trattato con terapia endo-canalare e ricostruzione con materiali compositi presenta una frattura orizzontale sottogengivale ed è mantenuto in posizione da una vite endo-canalare che unisce i due monconi di frattura coronale e apicale, preservando l’estetica del sorriso (Figure 1, 2).
Come intercettato dall’esame obiettivo, le radiografie endo-orali confermano la presenza di una carie destruente dell’elemento 2.2 che risulta, anch’esso, trattato endodonticamente e ricostruito con materiale composito.
Le radiografie eseguite evidenziano inoltre un leggero grado di retrazione orizzontale del tessuto osseo e parodontale compatibile con l’età della paziente; un conseguente sondaggio parodontale non ha rilevato segni di soffe renza, presenza di tasche parodontali e/o segni clinici di processi infiammatori tali da far diagnosticare malattia parodontale attiva nei settori considerati.
La richiesta della paziente è ovviamente quella di portare a termine una terapia che le consenta di risolvere l’attuale situazione di disagio vissuta nel condurre la vita di relazione e che le assicuri una soluzione funzionale ed estetica.
La fase di progettazione del caso clinico e la stesura del piano di trattamento devono essere condotte prestando attenzione a diversi fattori; tra i più importanti elenchiamo:
- analisi del complesso dento-labiale con particolare riferimento all’esposizione gengivale durante il sorriso, all’andamento del margine libero del labbro superiore e al suo rapporto con i margini incisali del gruppo frontale superiore2;
- valutazione radiografica dei picchi ossei interdentali nelle aree a maggior valenza estetica;
- valutazione del biotipo gengivale considerando forma e dimensione delle papille interdentali, cheratinizzazione del tessuto e simmetria della festonatura delle parabole gengivali;
- presenza di elementi dentari precedentemente trattati con terapie conservativo-protesiche che presentino eventuali discromie.
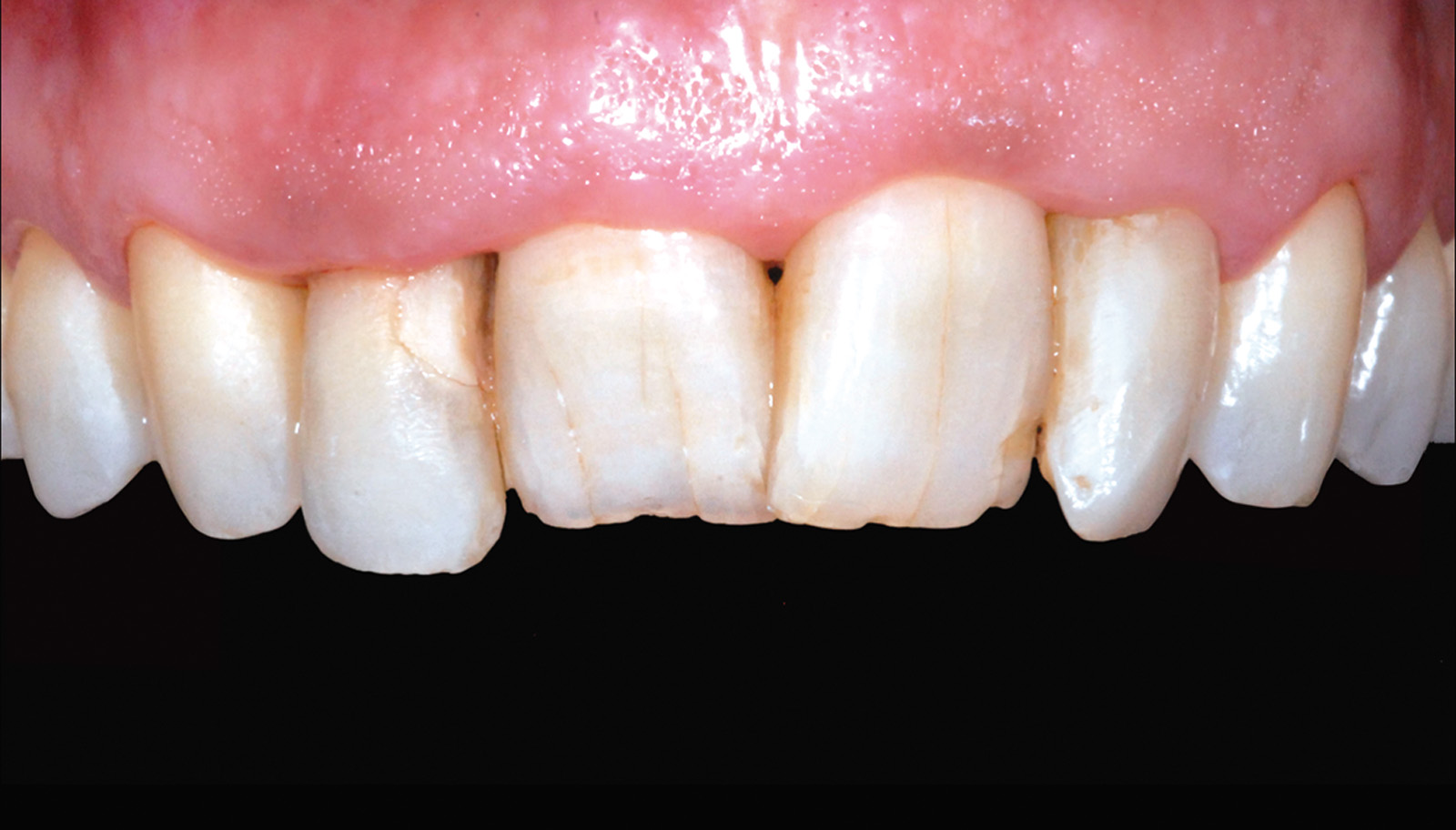
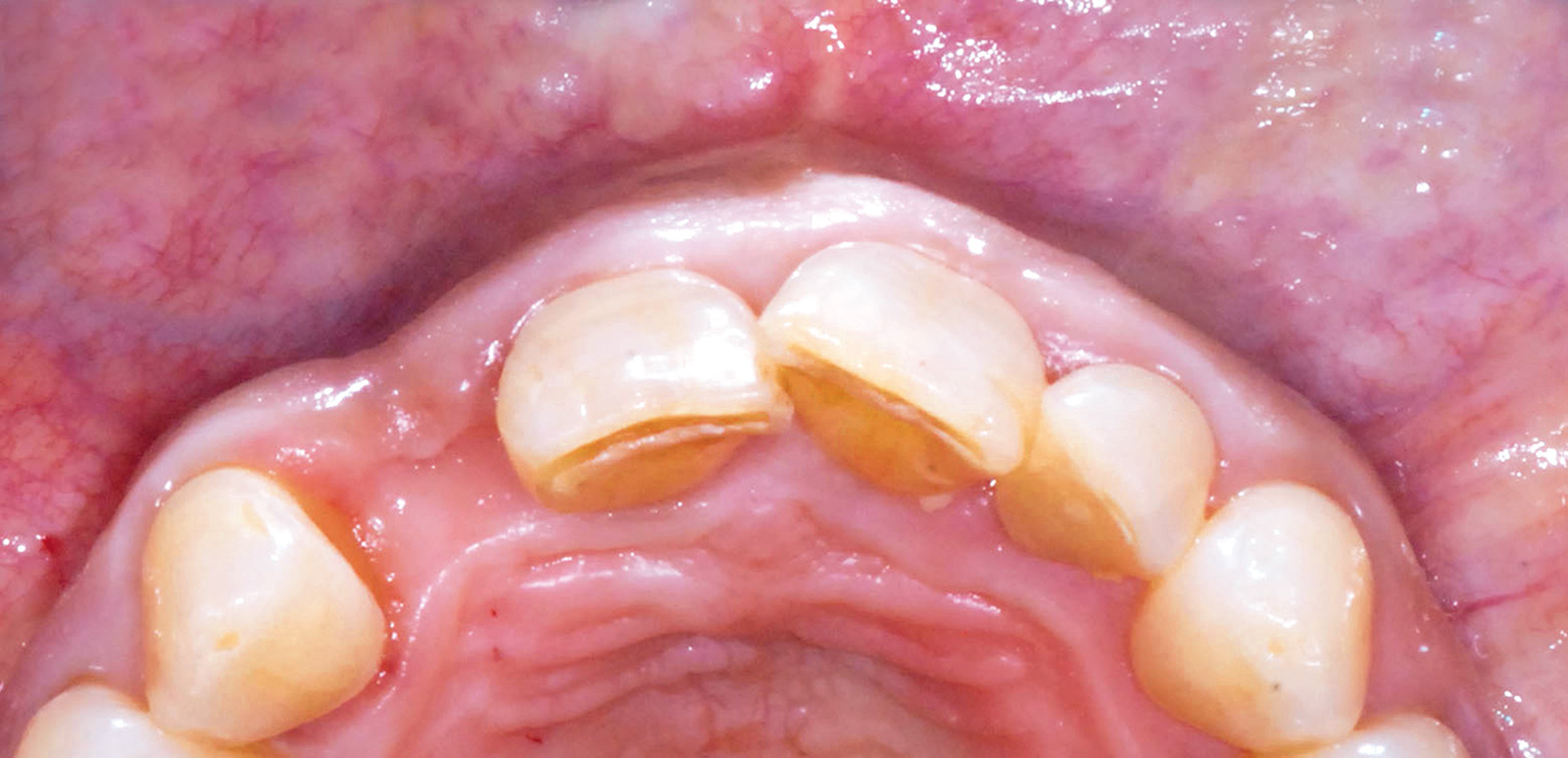
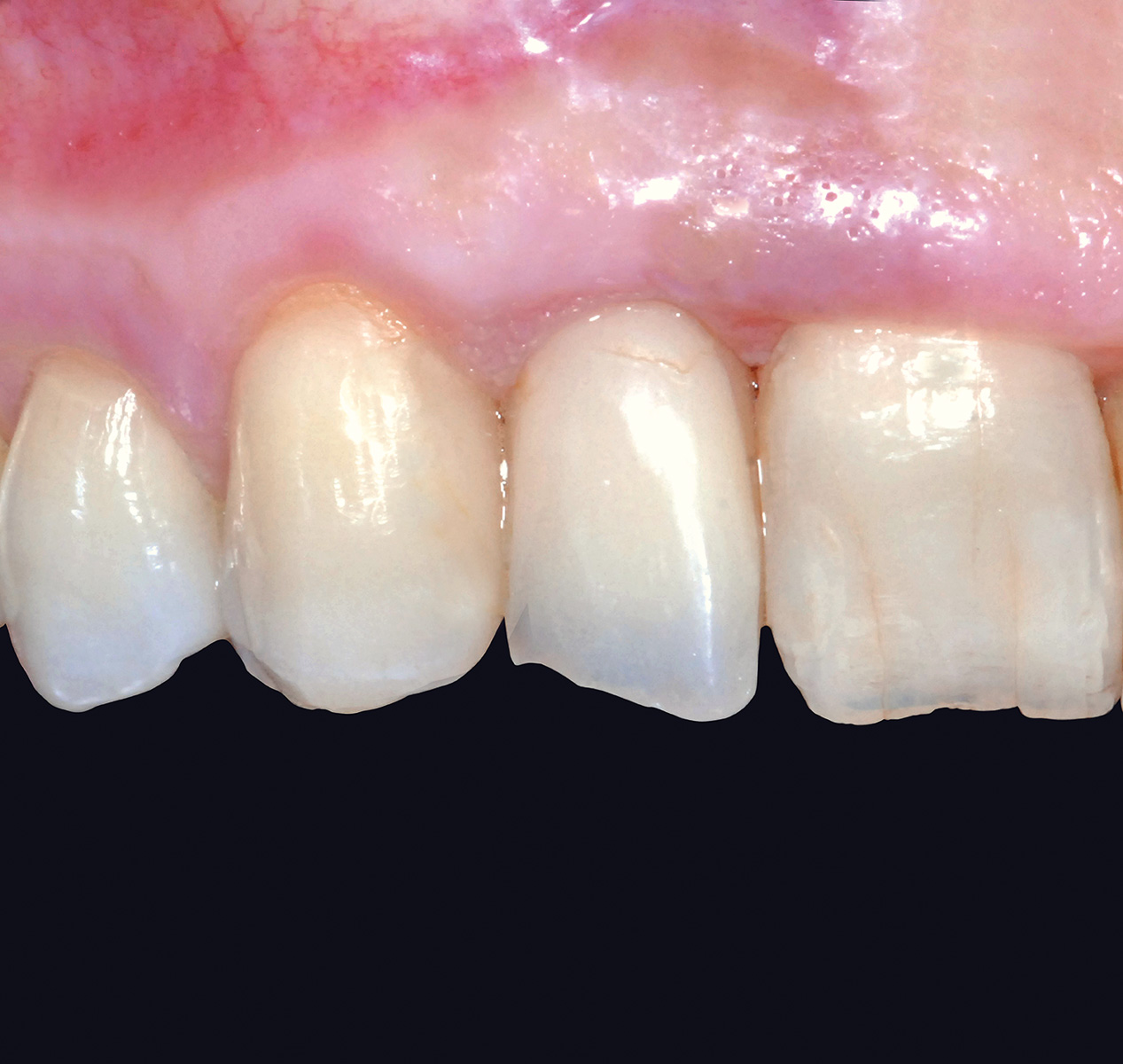
In funzione delle linee guida sopra elencate, si può osservare come nel caso clinico presentato siano presenti diversi fattori favorevoli per l’ottenimento di una terapia riabilitativa di successo (biotipo gengivale spesso, armonia dei rapporti dento-labiali, accettabile simmetria delle festonature del gruppo frontale superiore e assenza di inestetismi e discromie dentali o gengivali nell’area da trattare) (Figure 3-5).
Il dialogo preliminare con la paziente ha permesso, alla luce delle considerazioni fino a ora esaminate, di approfondire ed escludere le diverse alternative terapeutiche e focalizzare l’attenzione sulla terapia considerata d’elezione nell’affrontare il caso clinico: avulsione dell’elemento dentario 1.2, provvisoria sostituzione dell’elemento mediante protesi fissa di tipo Maryland e, dopo l’adeguato periodo di guarigione, riabilitazione implanto-protesica dell’elemento in questione; la terapia riabilitativa dell’elemento 2.2 contempla il ritrattamento endo-canalare, la ricostruzione mediante perno endo-canalare e finalizzazione protesica estetica provvisoria e definitiva.
La prima seduta operativa consiste nell’esecuzione di un’accurata igiene professionale e nel rilevamento di impronte in alginato delle arcate dentarie superiori e inferiori; i modelli di gesso ottenuti serviranno come modelli studio e per il confezionamento di una protesi provvisoria pre-estrattiva fissa in resina acrilica di tipo Maryland con alette di ancoraggio palatali rinforzate in metallo per la sostituzione dell’elemento dentario 1.2.
A distanza di 7 giorni dalla prima seduta, previa assunzione di una terapia farmacologica costituita da due compresse di amoxicillina da 1 grammo un’ora prima dell’intervento, si procede con l’avulsione atraumatica dell’elemento dentario 1.2 e successiva revisione chirurgica del sito estrattivo mediante curette alveolare (Figura 6); a questo punto il posizionamento di una diga protettiva in lattice consente di non contaminare la ferita estrattiva con il mordenzante e l’adesivo utilizzati durante la successiva cementazione del manufatto provvisorio fisso e, garantendo un campo esangue, permette di ottenere un intimo contatto tra smalto dentario e resina acrilica della protesi, requisito fondamentale per la stabilità dell’adesione nel tempo (Figure 7, 8).
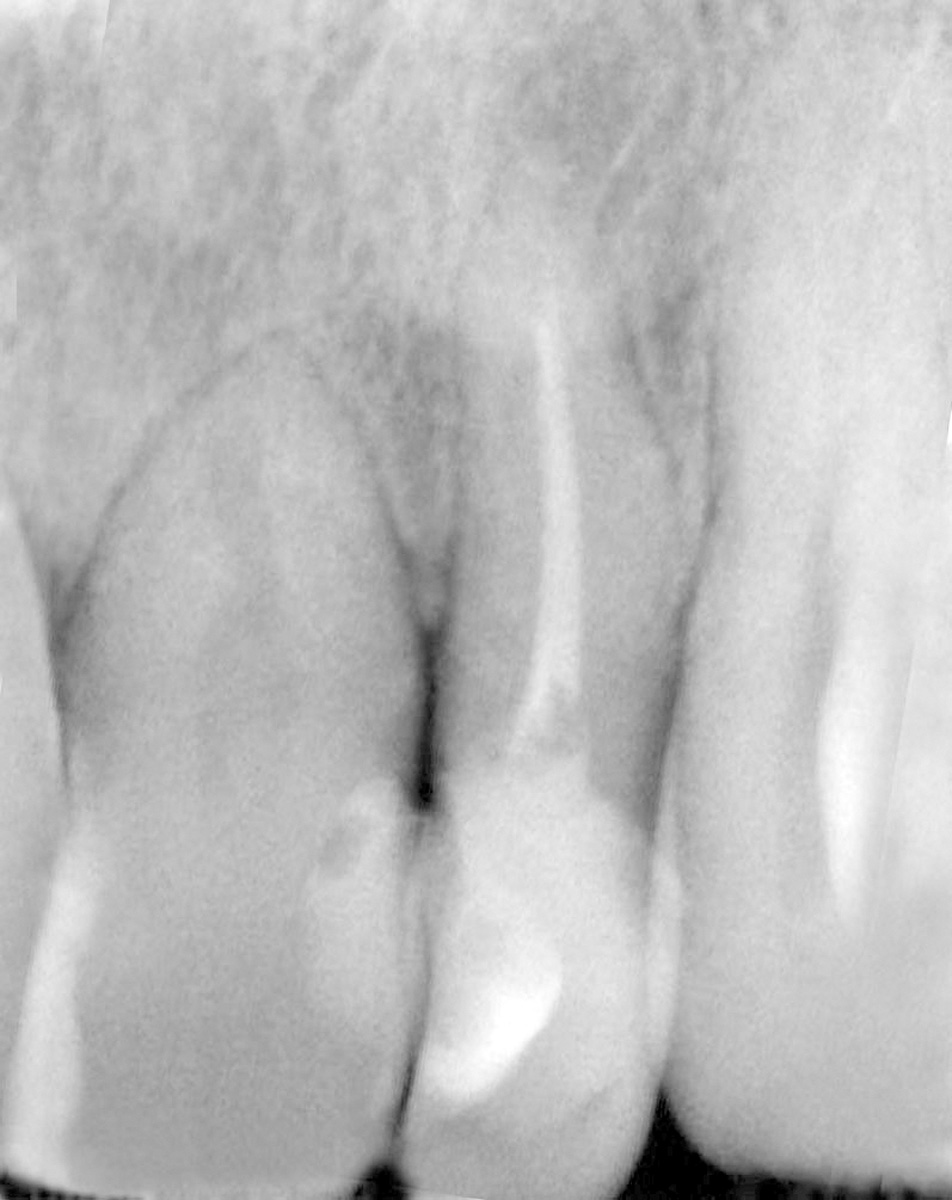
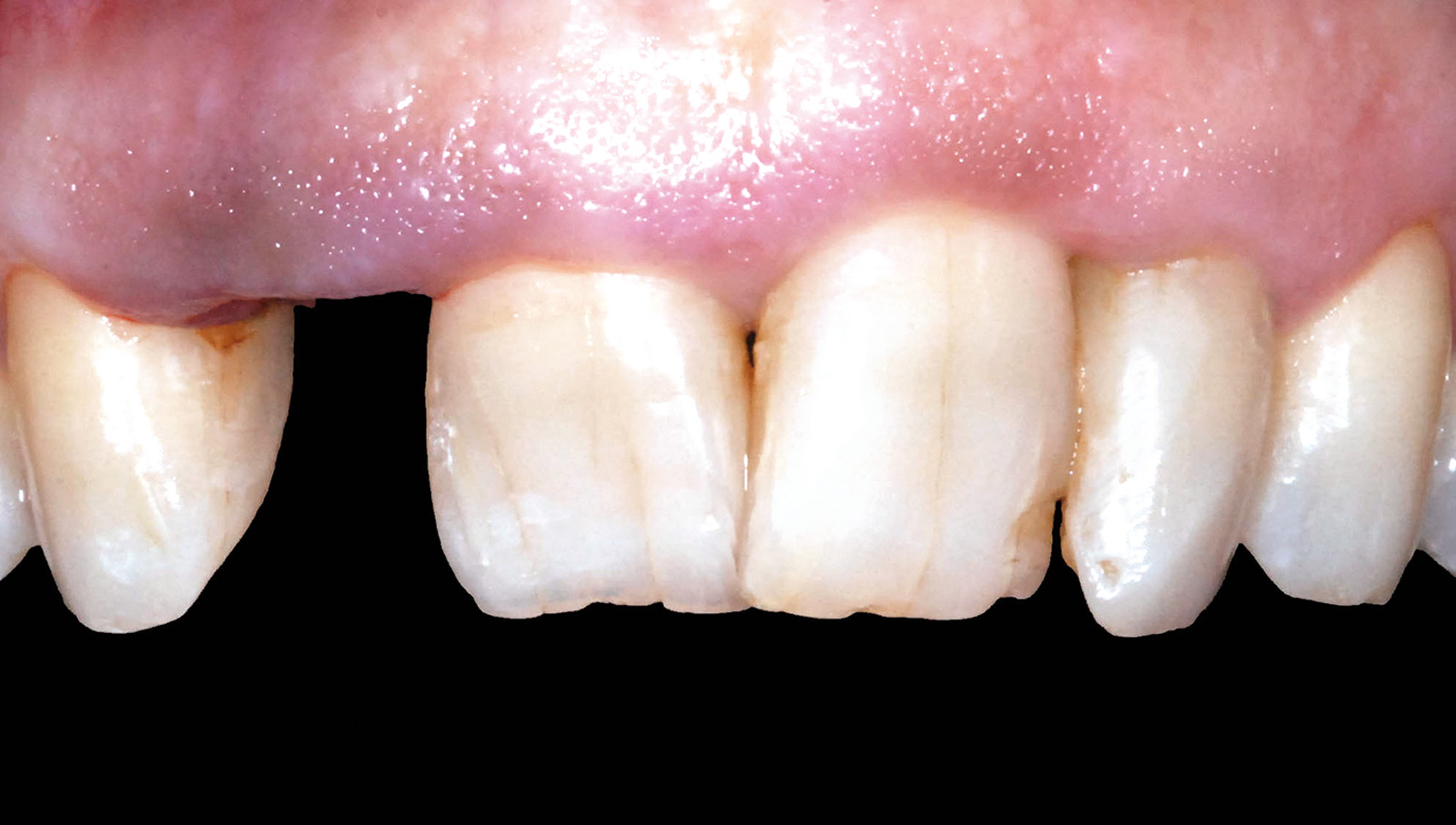
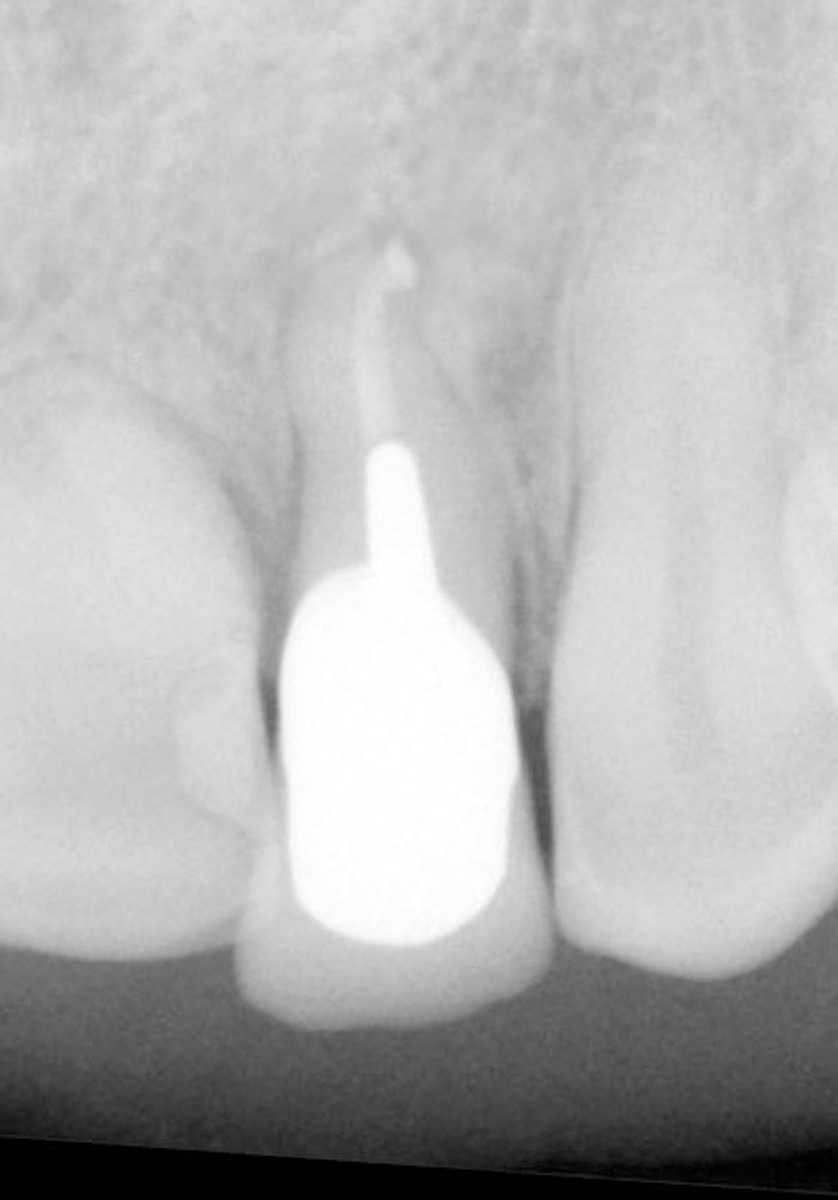
La rivalutazione della guarigione del sito estrattivo avviene a circa 90 giorni dall’avulsione dentaria; l’esame obiettivo e l’indagine radiografica endo-orale permettono di evidenziare una perdita di tessuto osseo e gengivale sia in senso verticale che trasversale. Più in particolare, la papilla interdentale distale all’elemento 1.2 e il picco osseo che la sostiene sono migrati in senso apicale di circa 1,5 mm, precludendo irreversibilmente la possibilità di riprodurre un margine gengivale libero identico a quello preesistente e vincolando, di conseguenza, forma e dimensione dell’elemento dentario da riabilitare (Figure 9, 10).
La preparazione dell’intervento chirurgico di posizionamento dell’impianto endo-osseo in regione 1.2 avviene mediante il confezionamento di una dima chirurgica al fine di stabilire protesicamente l’esatto collocamento della vite implantare3-5 e prescrivendo una terapia antibiotica a base di amoxicillina + acido clavulanico, da assumere in quantità di 2 grammi ogni 24 ore per 6 giorni, partendo da quello precedente l’intervento. Dopo avere ottenuto il consenso informato dalla paziente e allestito un campo operatorio sterile, si procede con l’inoculazione loco-regionale plessica di anestetico con vasocostrittore (1:100.000).
L’allestimento del lembo muco-periosteo è eseguito mediante l’utilizzo di una lama 15c che disegna un’incisione intrasulculare a partenza dagli elementi 2.1 e 1.1 e, dirigendosi distalmente nel primo quadrante, separa in due parti uguali la gengiva cheratinizzata crestale in regione 1.2, per poi ritornare intrasulculare vestibolarmente all’elemento dentario 1.3; l’area disto-vestibolare di 1.3 che caratterizza la base della papilla interdentale è il punto dal quale parte un’incisione di rilascio che, dirigendosi disto-apicalmente, raggiunge e oltrepassa la linea muco-gengivale approfondendosi in mucosa alveolare.
Il lembo in questione è evidentemente studiato per preservare un’estetica di guarigione dei tessuti molli che consenta di non avere esiti cicatriziale in aree particolarmente esposte durante il sorriso.
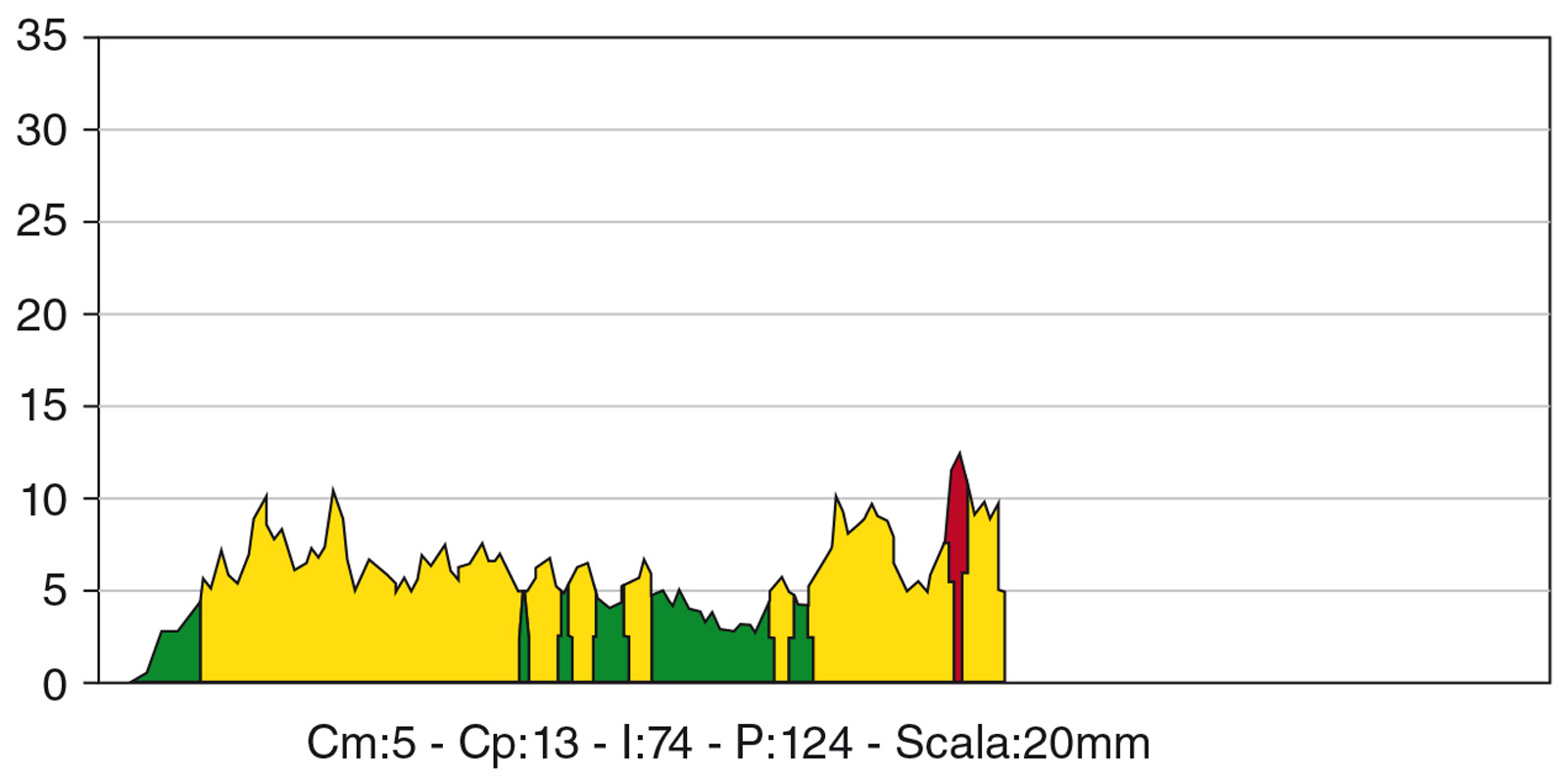
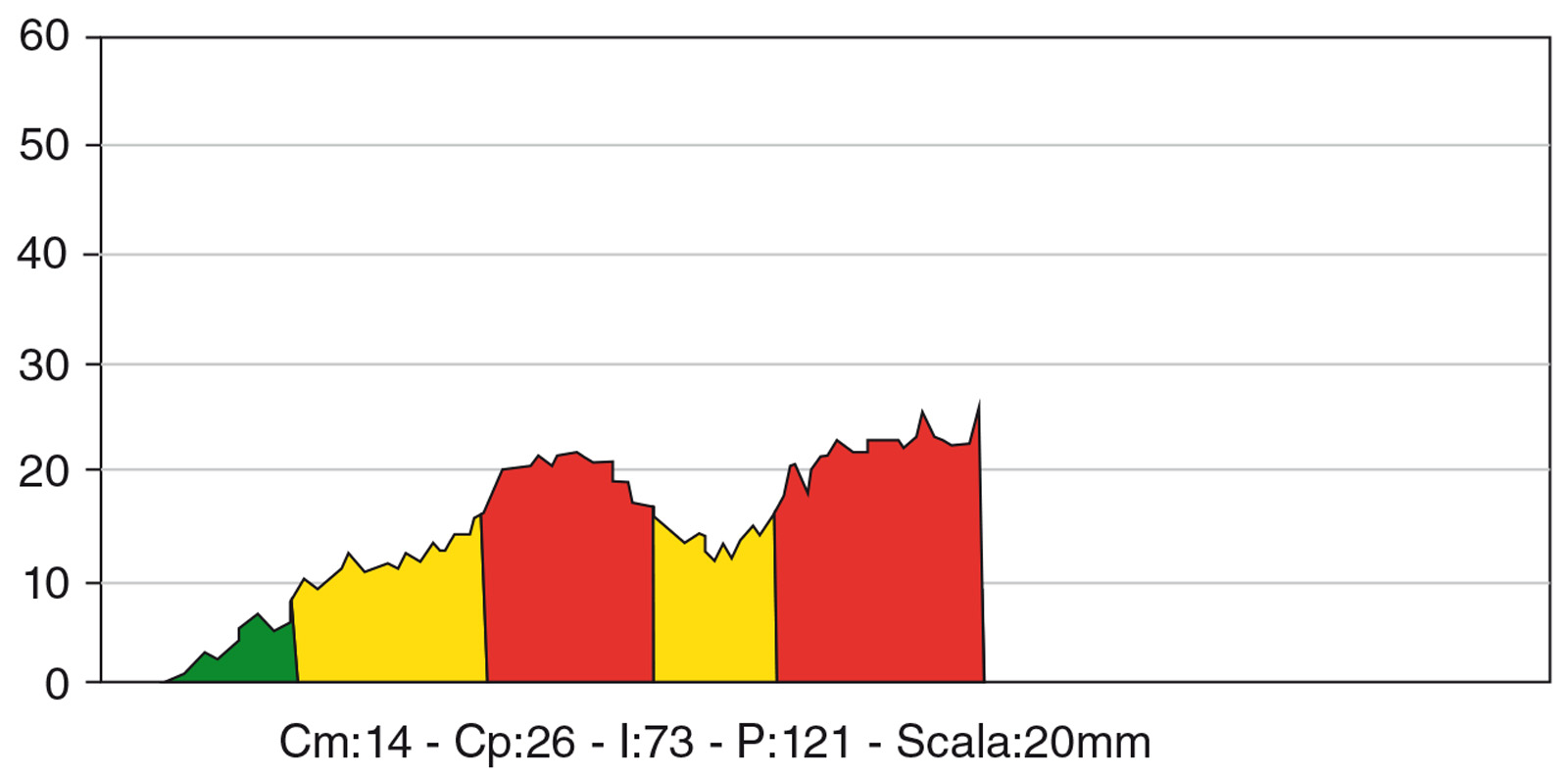
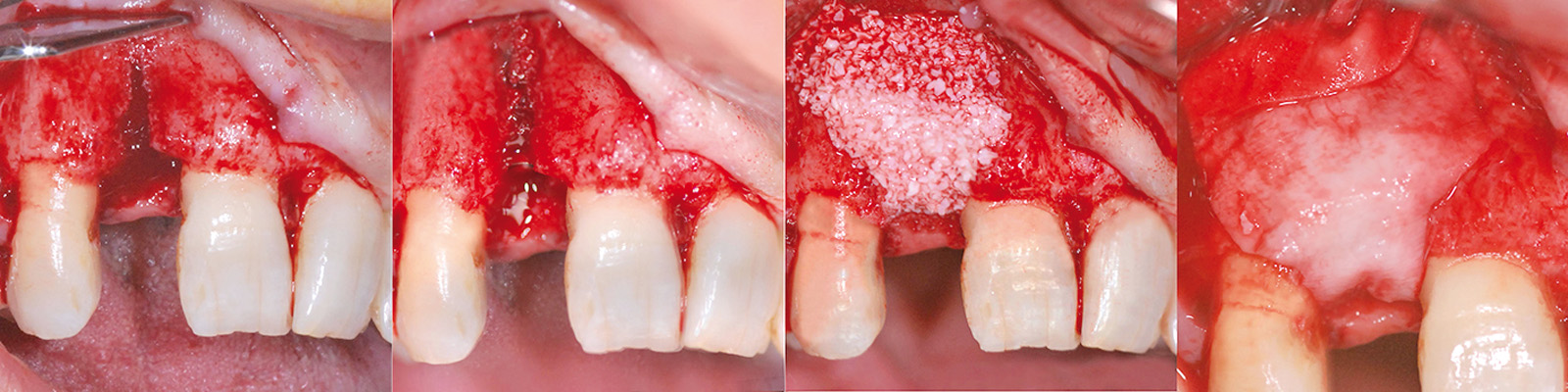
Lo scollamento del lembo, eseguito a tutto spessore, evidenzia un modesto deficit osseo vestibolare, già intercettato durante le fasi di valutazione preliminare. La scelta della sistematica implantare da utilizzare ricade sull’impianto endo-osseo “Stone Idi Evolution”, idoneo per risolvere casi di edentulie parziali o totali in siti a elevato coefficiente di riassorbimento osseo. La strumentazione osteotomica iniziale viene eseguita sotto abbondante irrigazione di acqua fisiologica sterile refrigerata e, come da protocollo, contempla il passaggio di un inserto “lettore” che, procedendo a basso numero di giri nel tunnel osseo preparato, trasmette al motore “TMM2 Idi Evolution” il valore dell’attrito generato durante il suo passaggio; la conversione di tale valore in formato diagrammatico e alfanumerico fornisce informazioni esaustive all’operatore permettendogli di classificare la compattezza dell’osso trattato6,7 e di conseguenza modulare la preparazione e gli step chirurgici successivi (Figure 11, 12). Conclusa la fase di osteotomia e posizionato l’impianto in sede si procede con la gestione della deiscenza ossea vestibolare; considerata la forma del difetto che espone vestibolarmente le spire della fixture per la quasi totalità della sua lunghezza, si decide di utilizzare una tecnica che contempli la presenza di uno “spacemaker” cioè un biomateriale di riempimento che mantenga volume8. La carenza ossea è trattata mediante l’utilizzo di un innesto di osso autologo particolato prelevato mediante uno scraper nella regione della spina nasale anteriore, materiale che viene posizionato direttamente a contatto con la superficie implantare esposta; l’innesto osseo viene poi perfezionato ricoprendo la regione interessata con del biomateriale eterologo di origine bovina “Bioss Geistlich” a granulometria “Small” (0,25-1 mm) e posizionando una membrana riassorbibile eterologa di collagene suino (Biogide Geistlich 25x25 mm) a protezione dell’innesto stesso (Figura 13). Le fasi conclusive dell’intervento assicurano - mediante l’esecuzione di incisioni di rilascio periostali e di una sutura a materassaio orizzontale rifinita con dei punti singoli - una completa passivazione e una chiusura ermetica dei lembi d’accesso.
La dimissione della paziente avviene dopo avere applicato il Maryland provvisorio in regione 1.2, protesi fissa opportunamente modificata al fine di non creare compressione o decubiti sulla ferita chirurgica durante le fasi di guarigione (Figura 14). Nel successivo periodo di guarigione di circa 6 mesi, la paziente viene rivista con periodicità mensile per controllare il corretto decorso post-operatorio; al termine di tale lasso temporale si esegue una radiografia endo-orale che esclude la presenza di aree di sofferenza perimplantari. Le valutazioni estetiche dei tessuti molli della regione trattata evidenziano, in proiezione occlusale, la presenza di un leggero minus del bombé vestibolare (Figure 15, 16); quest’imperfezione può essere vincolante per il raggiungimento di un’armonica integrazione tra “bianco e rosa” impedendo di ottenere la corretta anatomia muco-gengivale che conferisca alla regione la tipica architettura radicolare convessa9.
Tale considerazione è discriminante nella scelta del tipo di rientro chirurgico tanto da essere indicativa per un intervento d’ispessimento dei tessuti molli mediante lembo bilaminare con innesto di tessuto connettivo prelevato dal palato10.
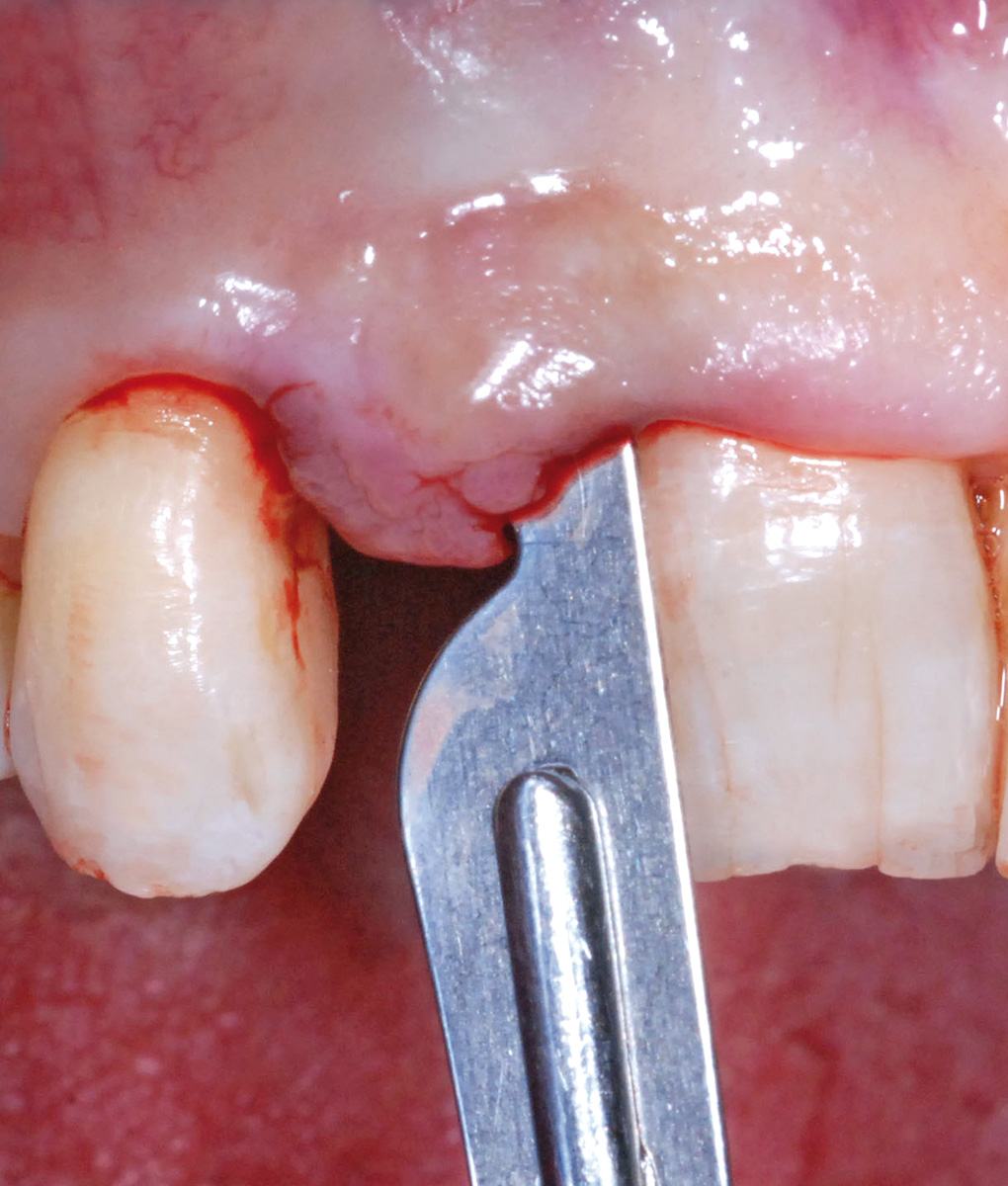
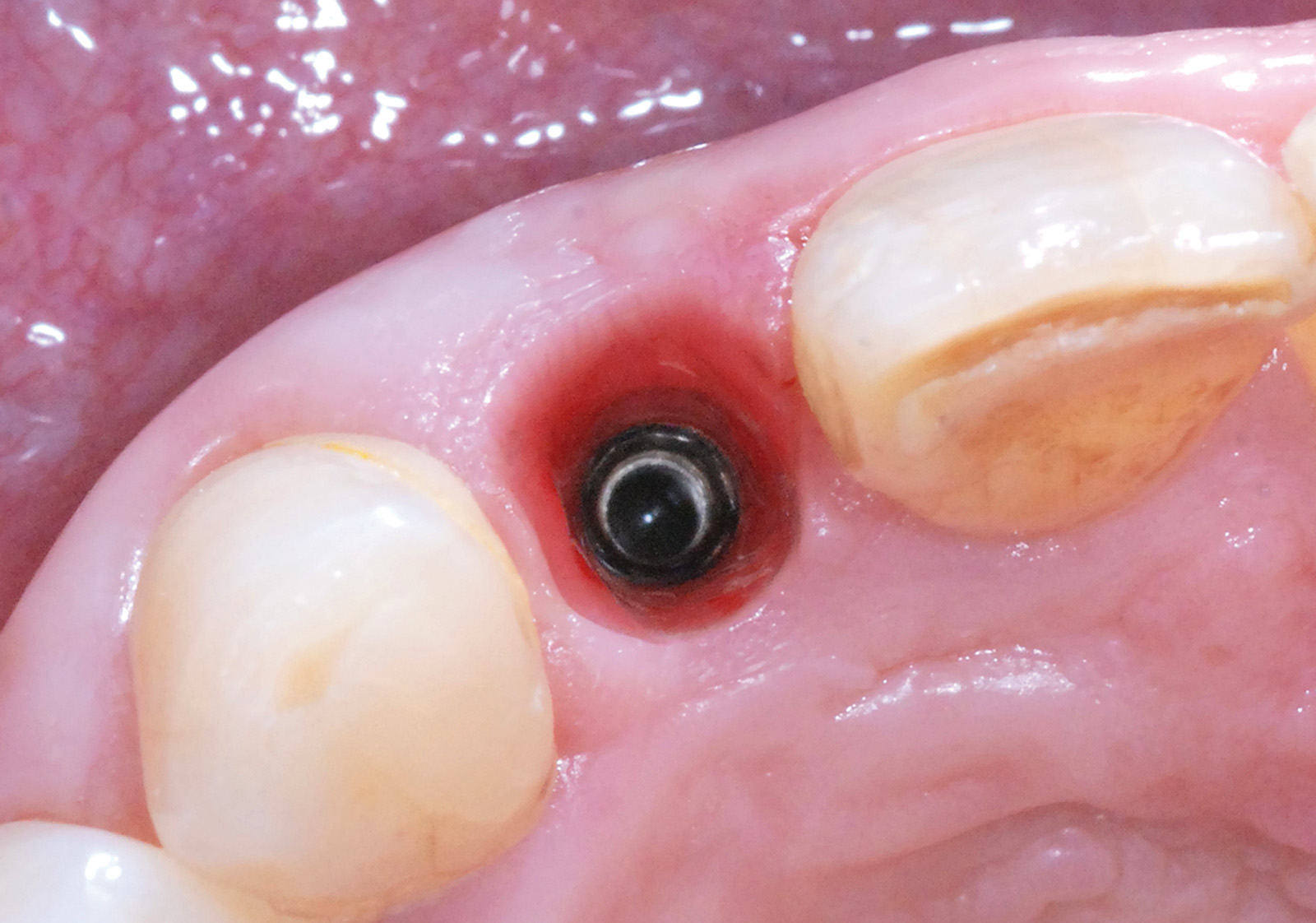
La scopertura dell’impianto osteointegrato è eseguita disegnando un lembo crestale a spessore parziale che, in prossimità della vite di copertura, contempla un’incisione periostale per il recupero e la sostituzione della stessa con un moncone di guarigione. Nella regione vestibolare all’impianto di 1.2 il procedere della lama 15 c a mezzo spessore nei tessuti molli crea un marsupio di dimensioni adeguate per l’alloggiamento del tessuto connettivo da prelevare (Figura 17).
Il prelievo epitelio-connettivale è eseguito nell’emipalato dx; l’incisione iniziale a mezzo spessore è disegnata a non meno di 3 mm di distanza dal solco gengivale degli elementi dentari e ha direzione da mesiale a distale. Due incisioni perpendicolari alla prima tracciano e circoscrivono mesialmente e distalmente il perimetro del tessuto da asportare e si rastremano in un’ultima, parallela a quella iniziale.
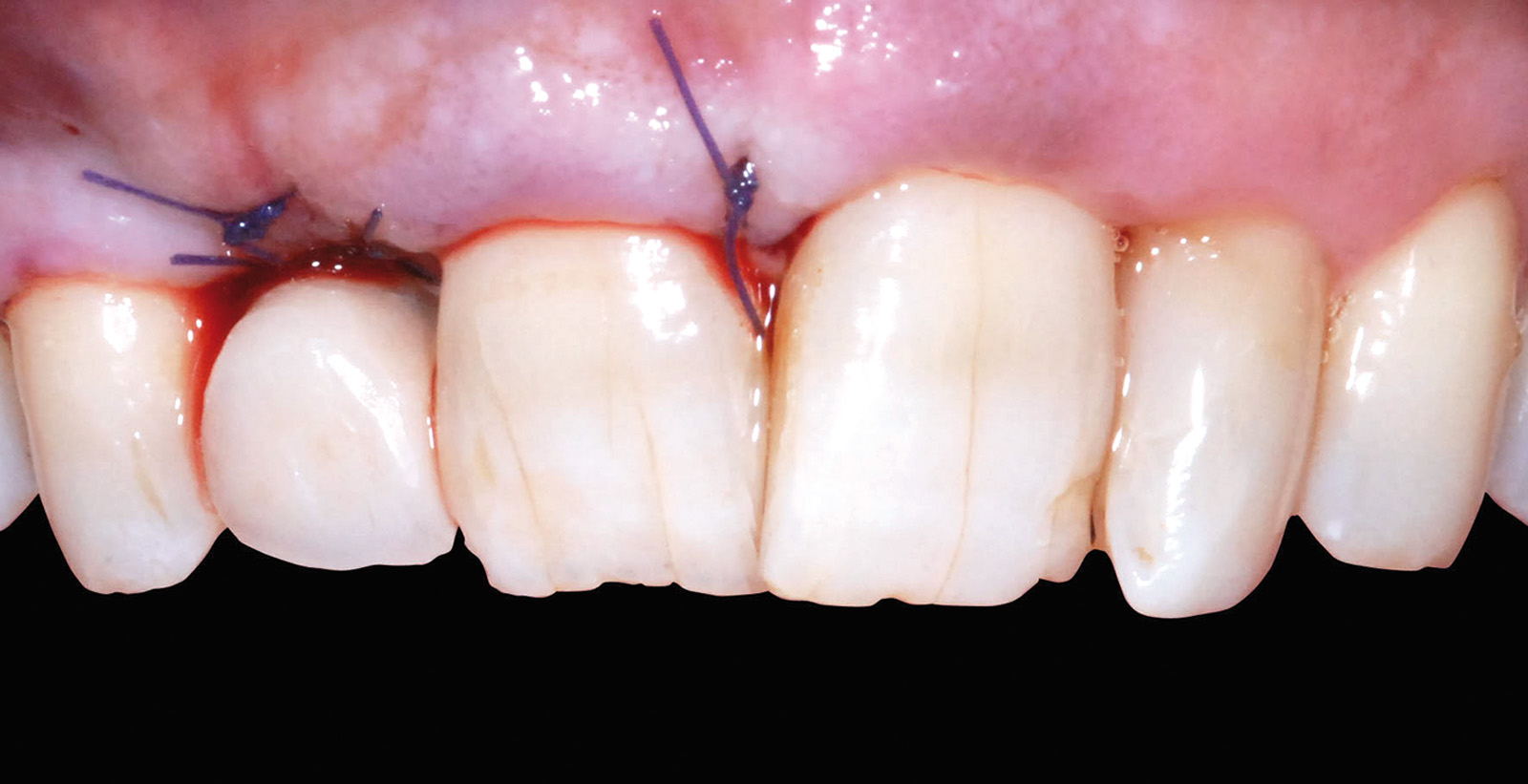
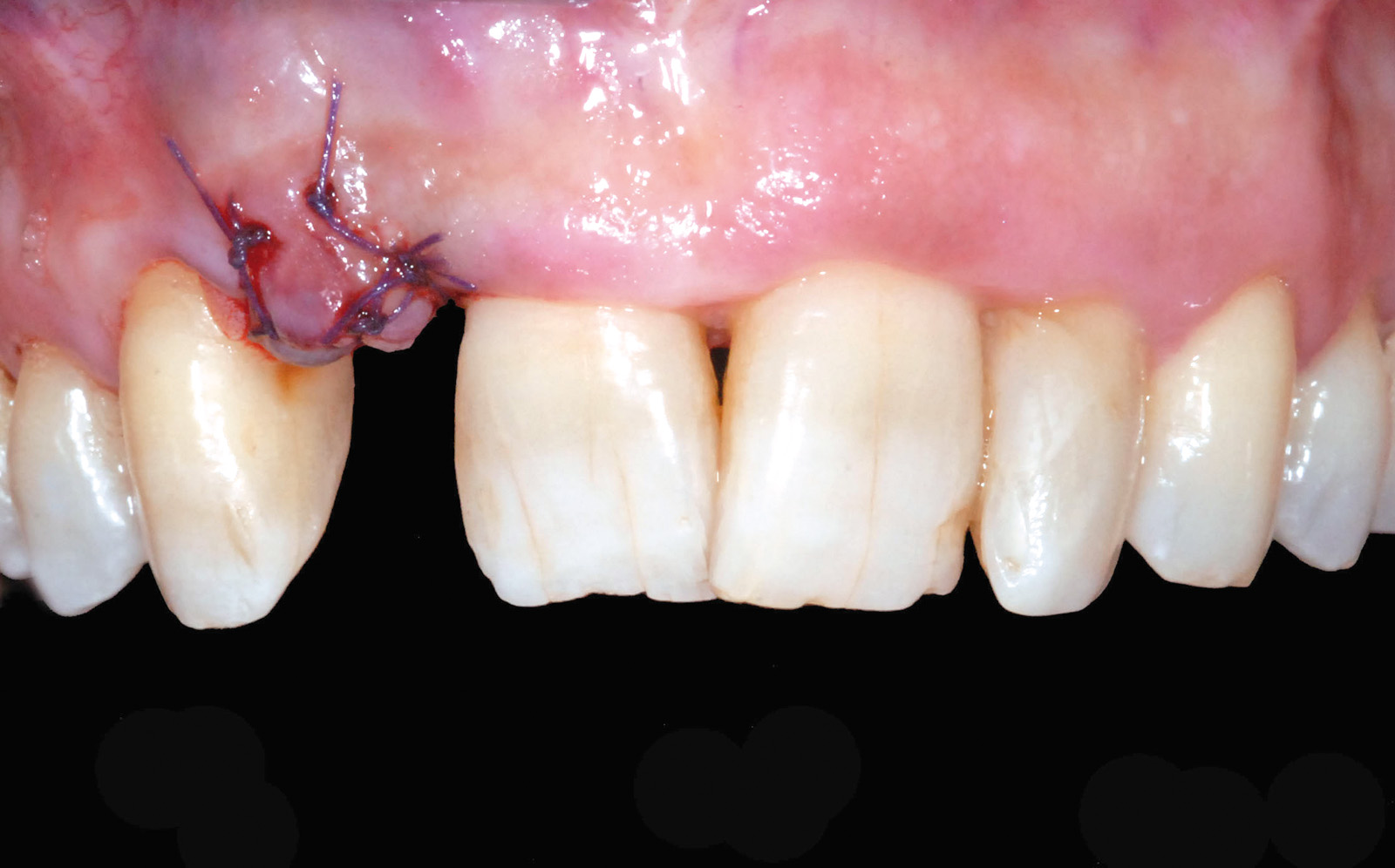
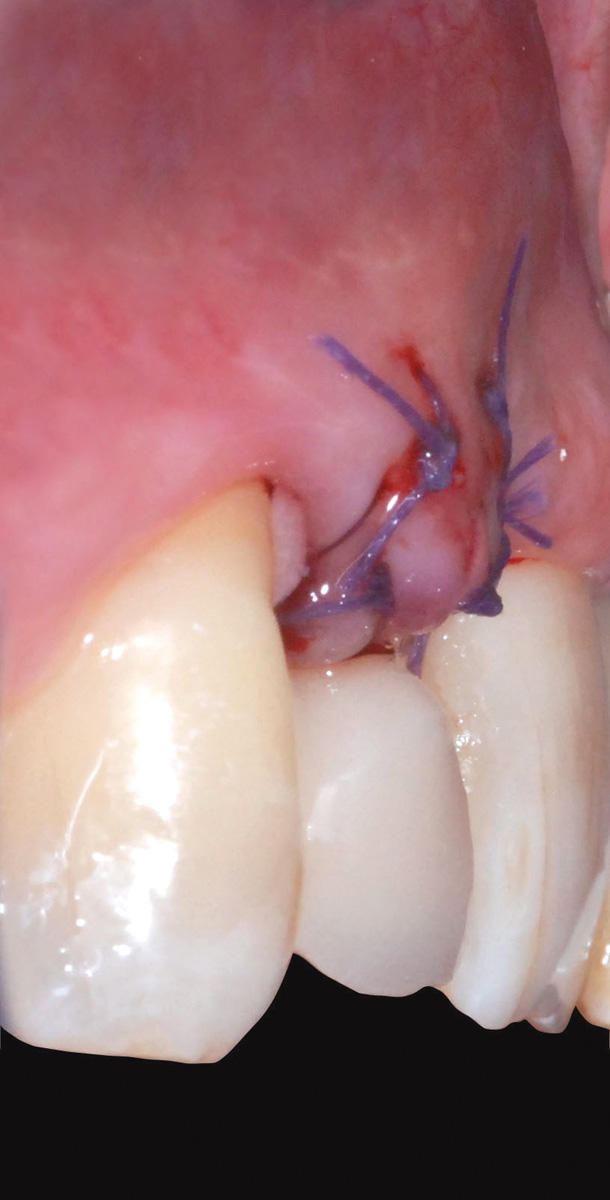
Eseguito il prelievo, il tessuto epitelio-connettivale viene disepitelizzato e accuratamente posizionato nel marsupio vestibolare all’impianto di 1.2 mentre la zona donor è opportunamente trattata mediante l’utilizzo di una spugna di collagene liofilizzato (Condress 5x5) che garantisca una buona emostasi; la stabilità dell’innesto ancorato al sito ricevente è un requisito fondamentale per la sua integrazione e dipende dalla sutura a materassaio orizzontale eseguita utilizzando un filo sintetico riassorbibile (Vicryl 5/0) (Figure 18, 19).
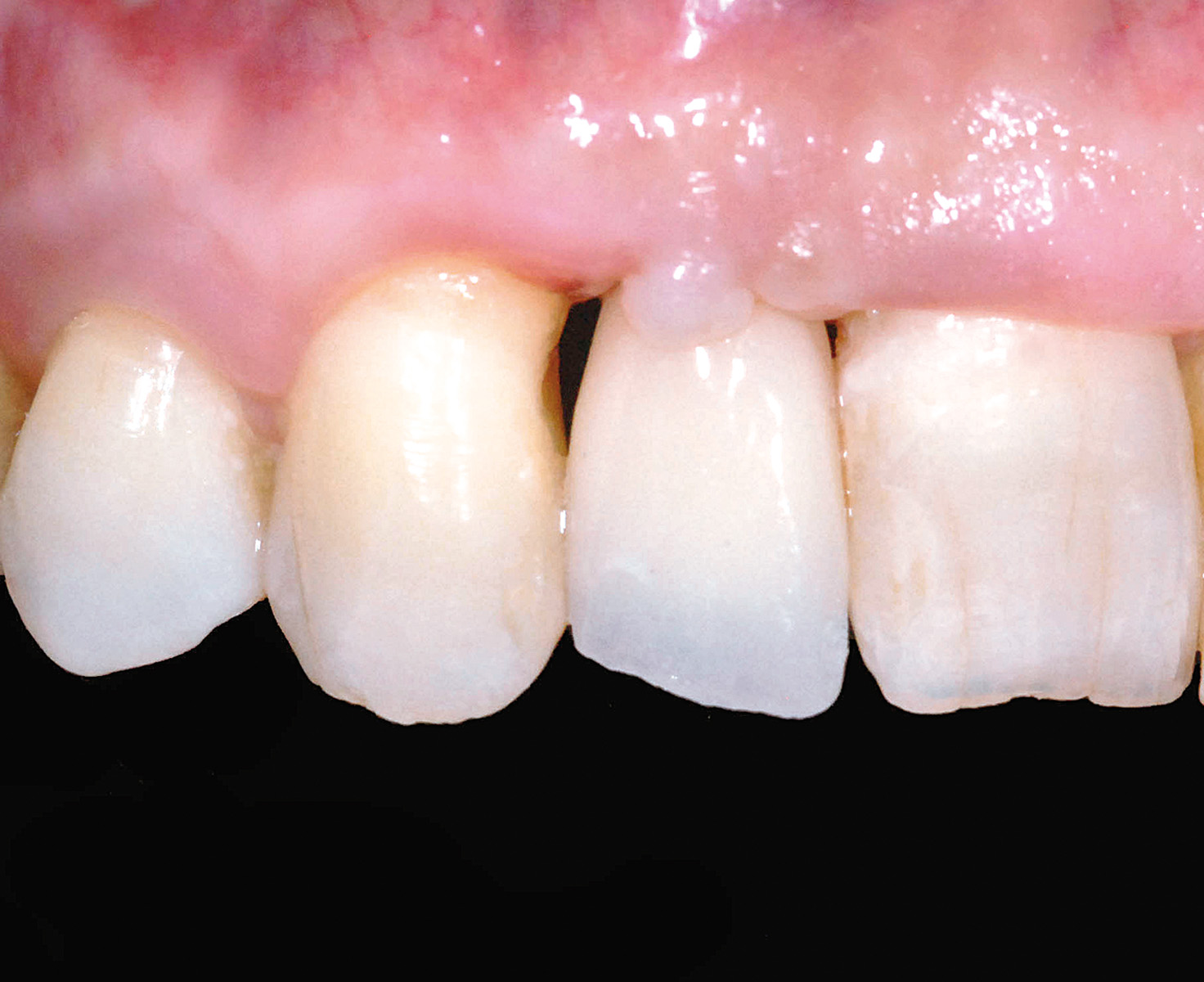
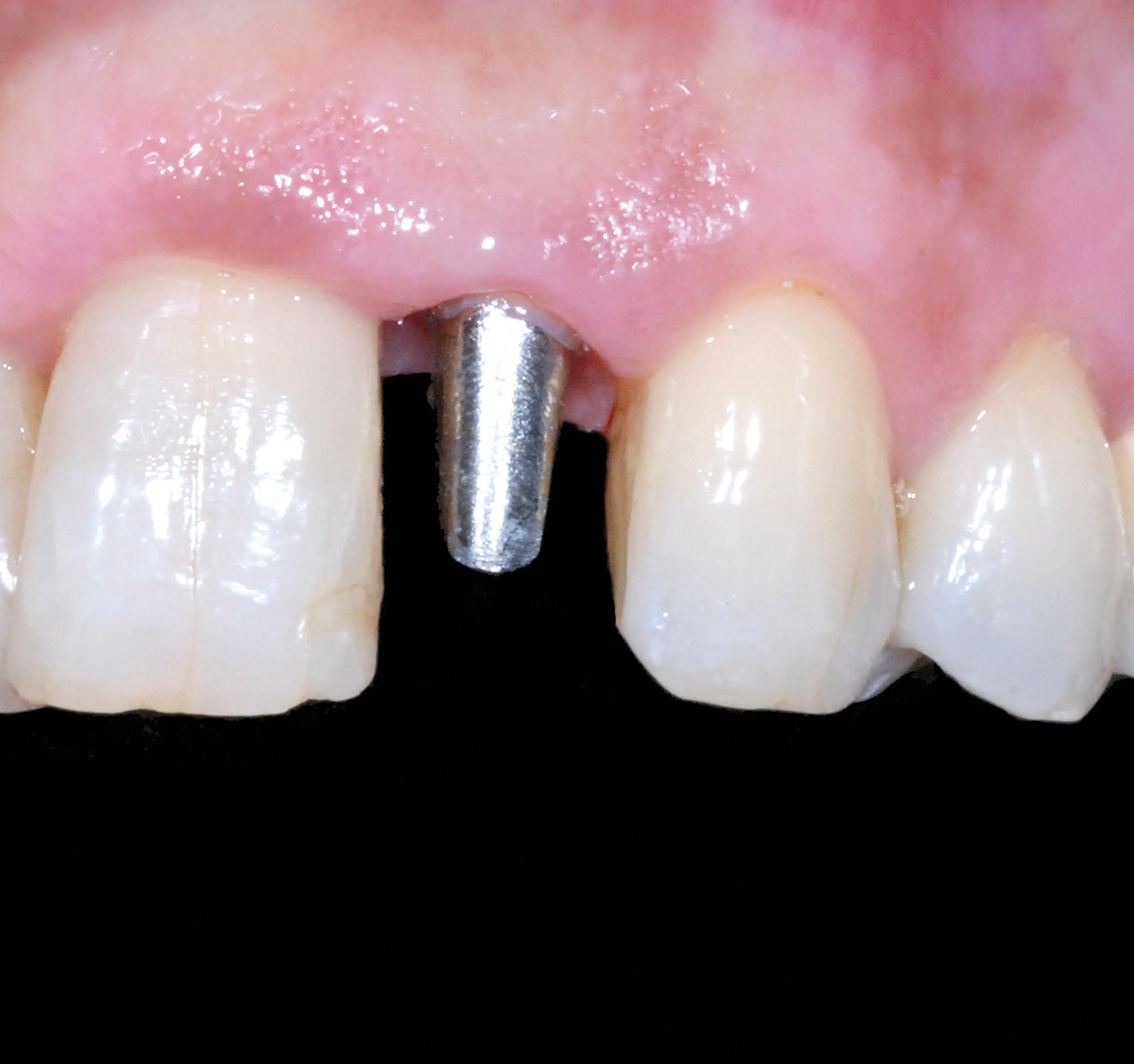
La rimozione della sutura avviene a 15 giorni dall’intervento di chirurgia muco-gengivale e, dopo un periodo iniziale di maturazione delle ferite di altri 15 giorni, si rileva l’impronta in polietere per l’esecuzione di un provvisorio avvitato in resina acrilica di elemento su impianto 1.2. La consegna del manufatto protesico provvisorio fisso di 1.2 evidenzia un deficit estetico dettato da un’area di carenza della papilla interdentale mesiale all’elemento 1.3 (Figura 20); la gestione di questo dettaglio è interamente eseguita lavorando con il provvisorio sui tessuti molli.
Più in particolare, la regione cervicale del provvisorio in resina è modificata con cadenza quindicinale aggiungendo e sottraendo composito al fine di guidare l’anatomia del margine gengivale libero e delle papille interdentali. Nonostante il condizionamento dei tessuti molli abbia portato a un significativo miglioramento estetico, la corretta bio-integrazione del manufatto provvisorio è ottenuta solo dopo l’esecuzione di un’odontoplastica additiva a carico dell’elemento 1.3 eseguita in materiale composito estetico (Figura 21).
La funzionalizzazione dell’elemento protesico su impianto è attentamente controllata a ogni seduta di revisione del provvisorio e contempla contatti occlusali in relazione centrica e corretto bilanciamento durante i movimenti di protrusiva e lateralità, evitando sovraccarichi masticatori dannosi per l’impianto osteointegrato.
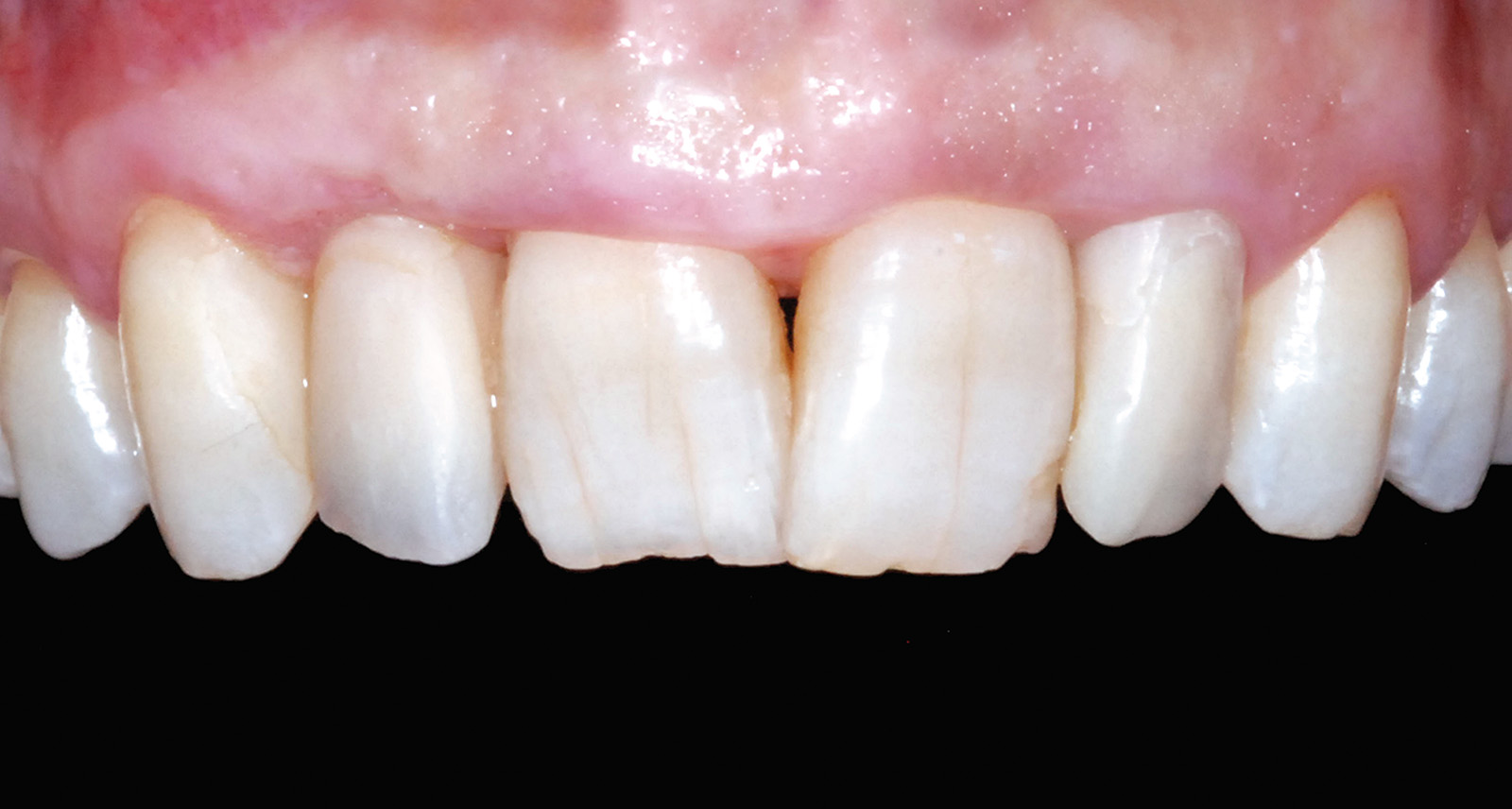
Durante le fasi di guarigione tissutale che hanno caratterizzato la terapia a carico dell’incisivo laterale superiore dx, l’elemento omologo controlaterale è stato trattato endodonticamente, ricostruito mediante l’esecuzione di un perno endo-canalare indiretto in lega aurea e protesizzato provvisoriamente con corona in resina acrilica (Figure 22, 23).
La festonatura delle parabole nel rispetto dei corretti rapporti tra dente e dente e della bilaterale simmetria richiesta è ottenuta grazie a un intervento di rettifica del margine gengivale libero di 1.1 che, a causa dei diversi interventi chirurgici eseguiti durante la terapia riabilitativa, si presenta posto più coronalmente rispetto alla linea ideale (Figura 23); tale perfezionamento gengivale è effettuato con elettrobisturi al fine di ridurre l’invasività della seduta.
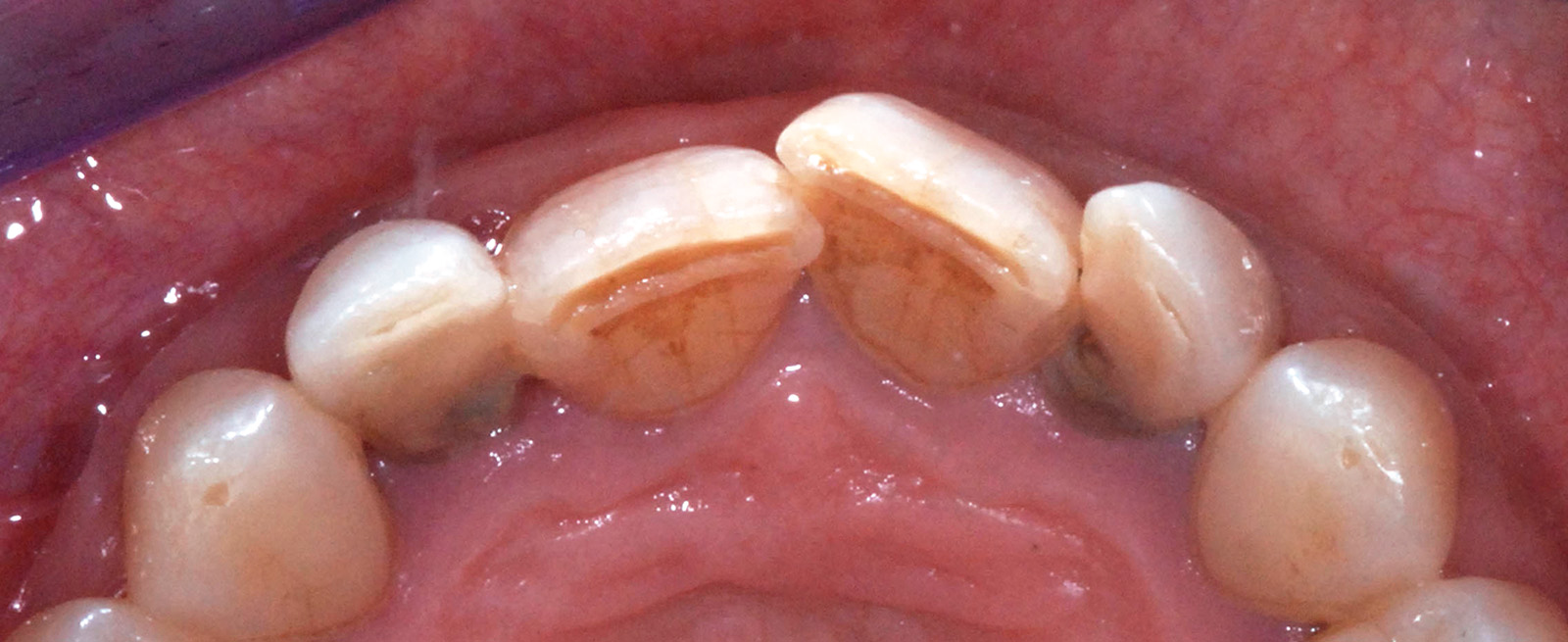
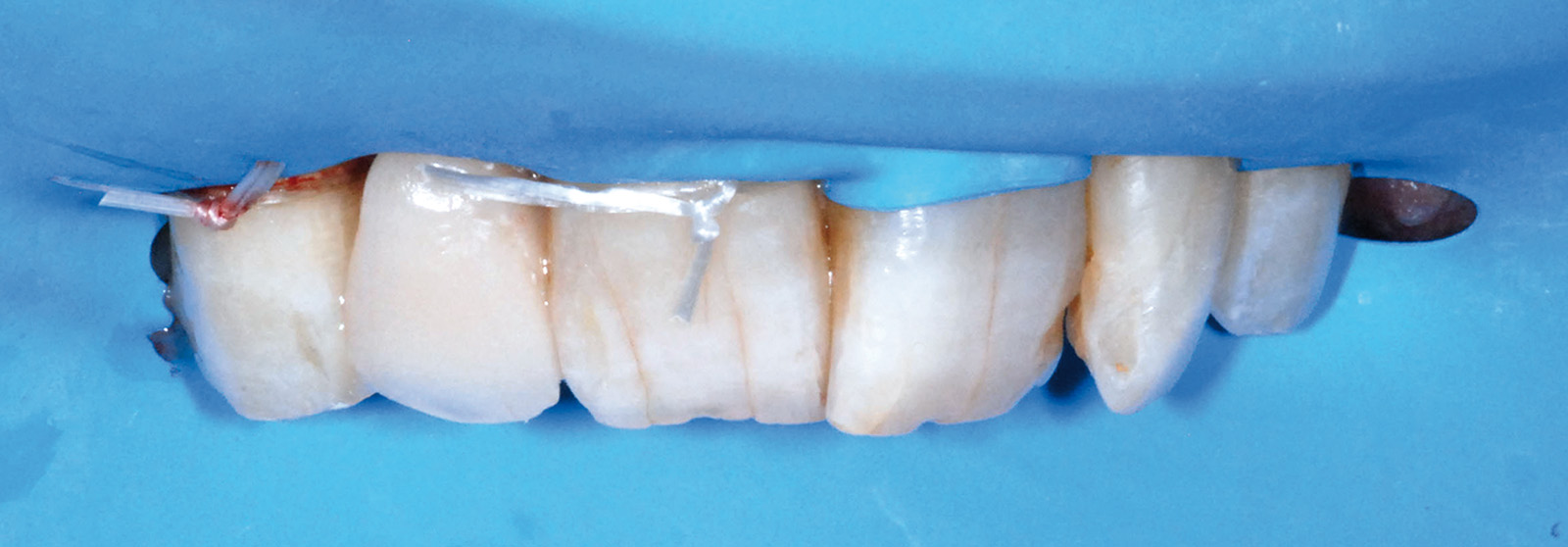
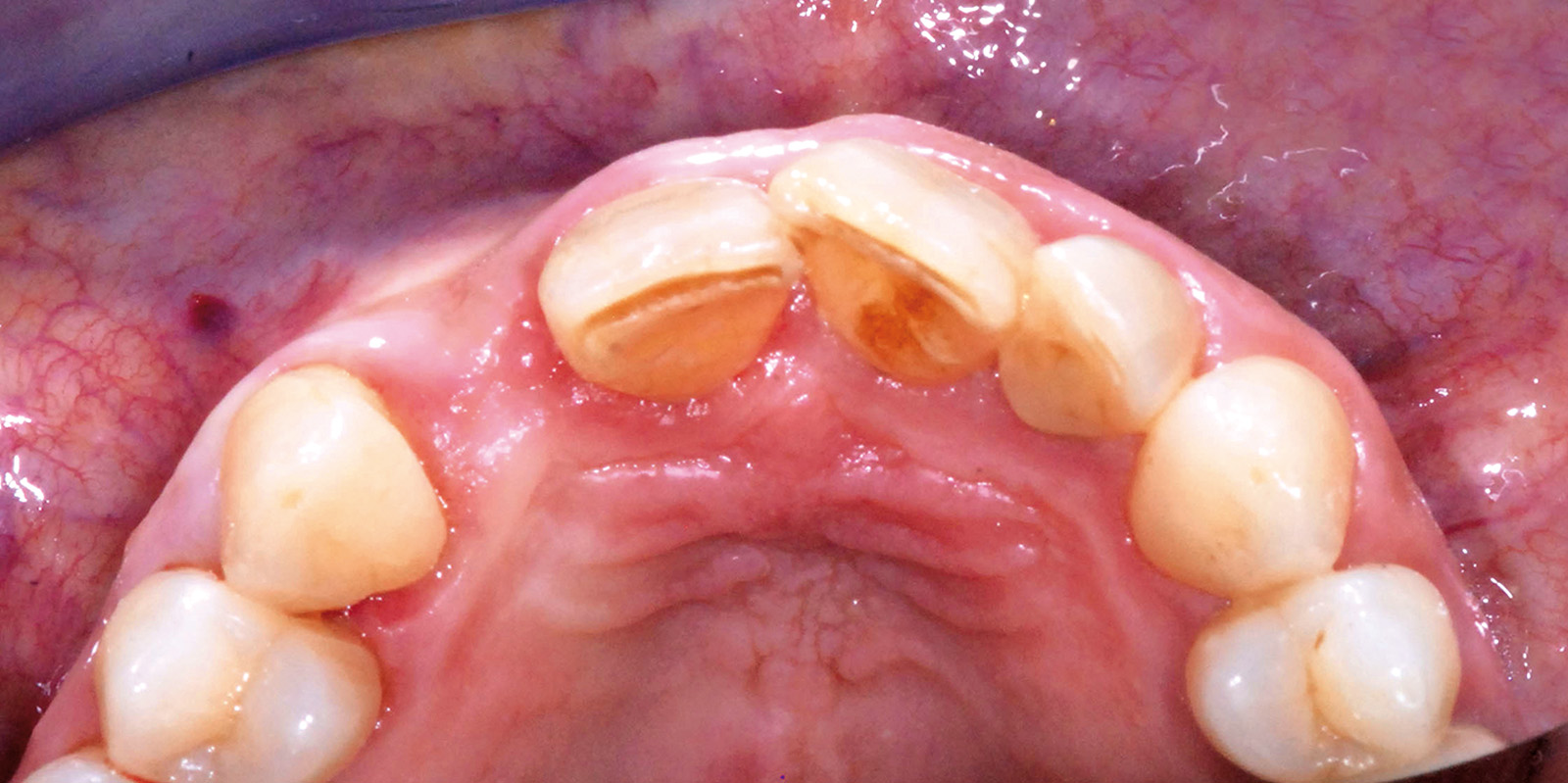
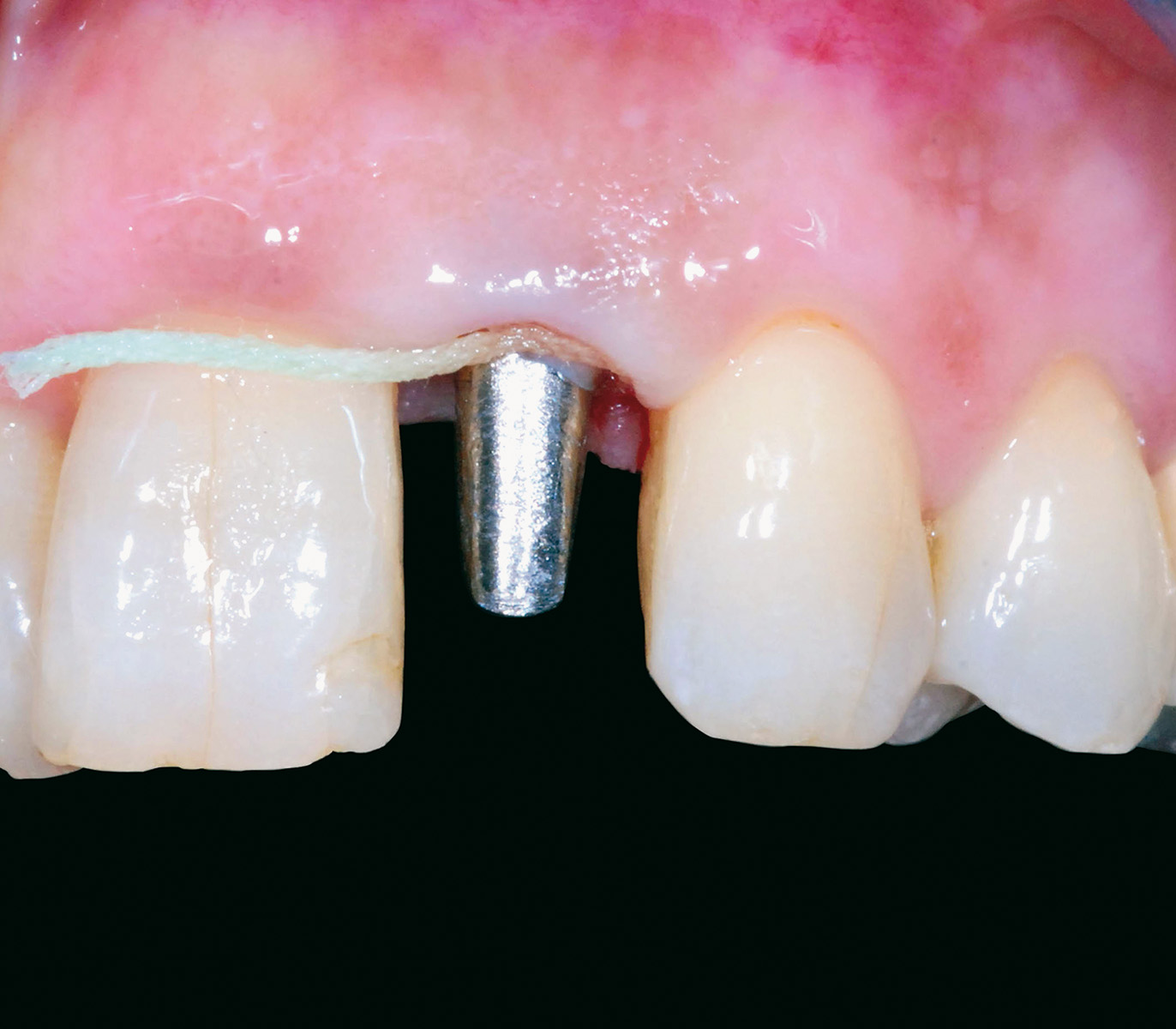
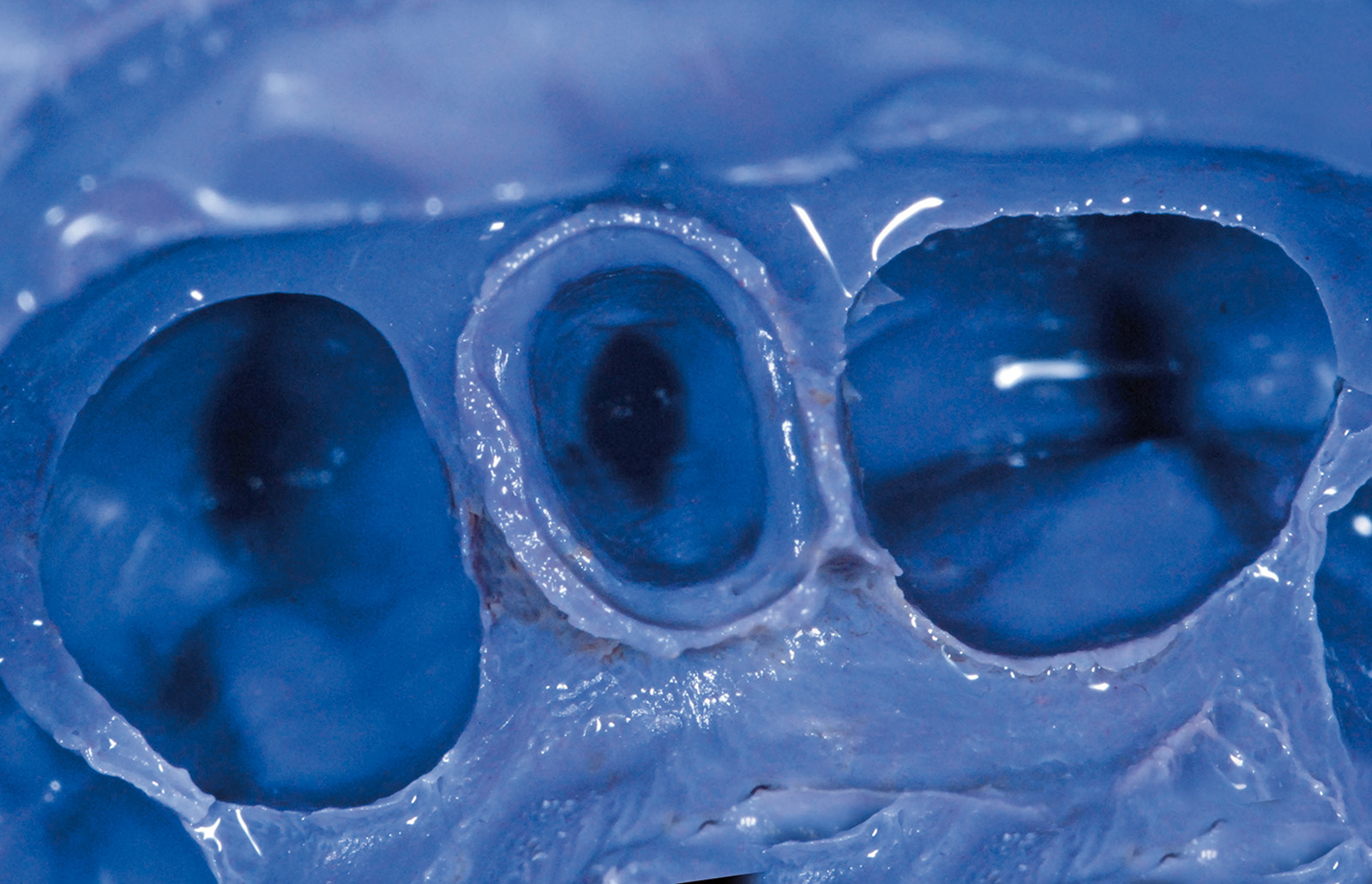
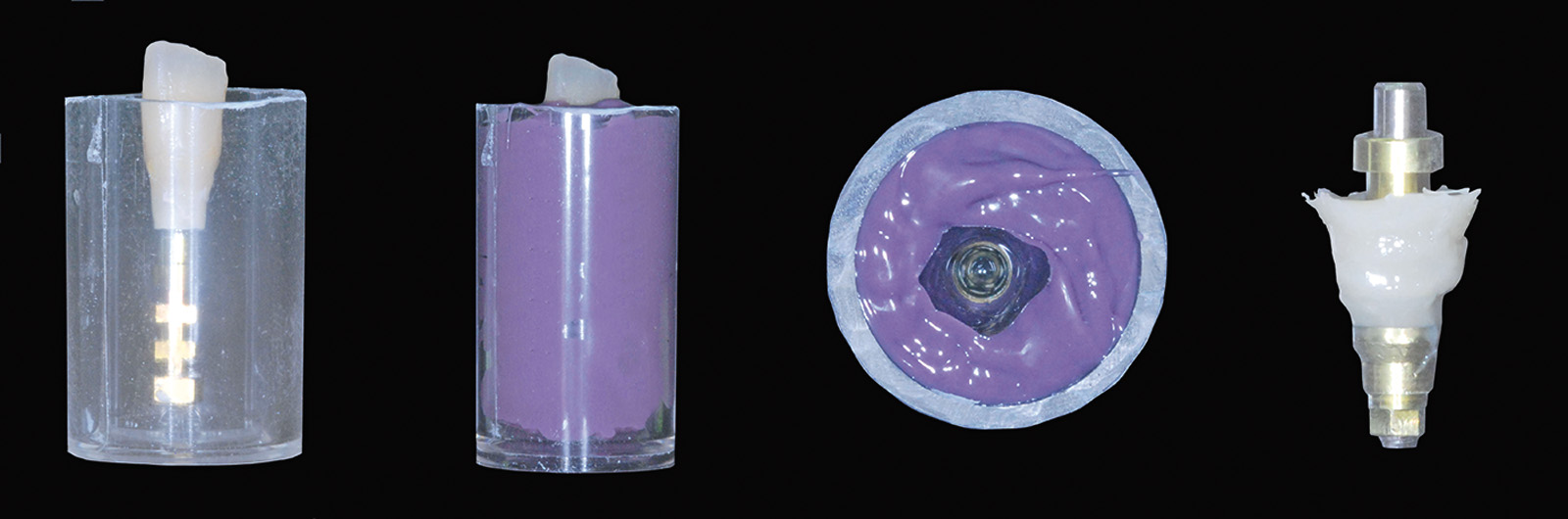
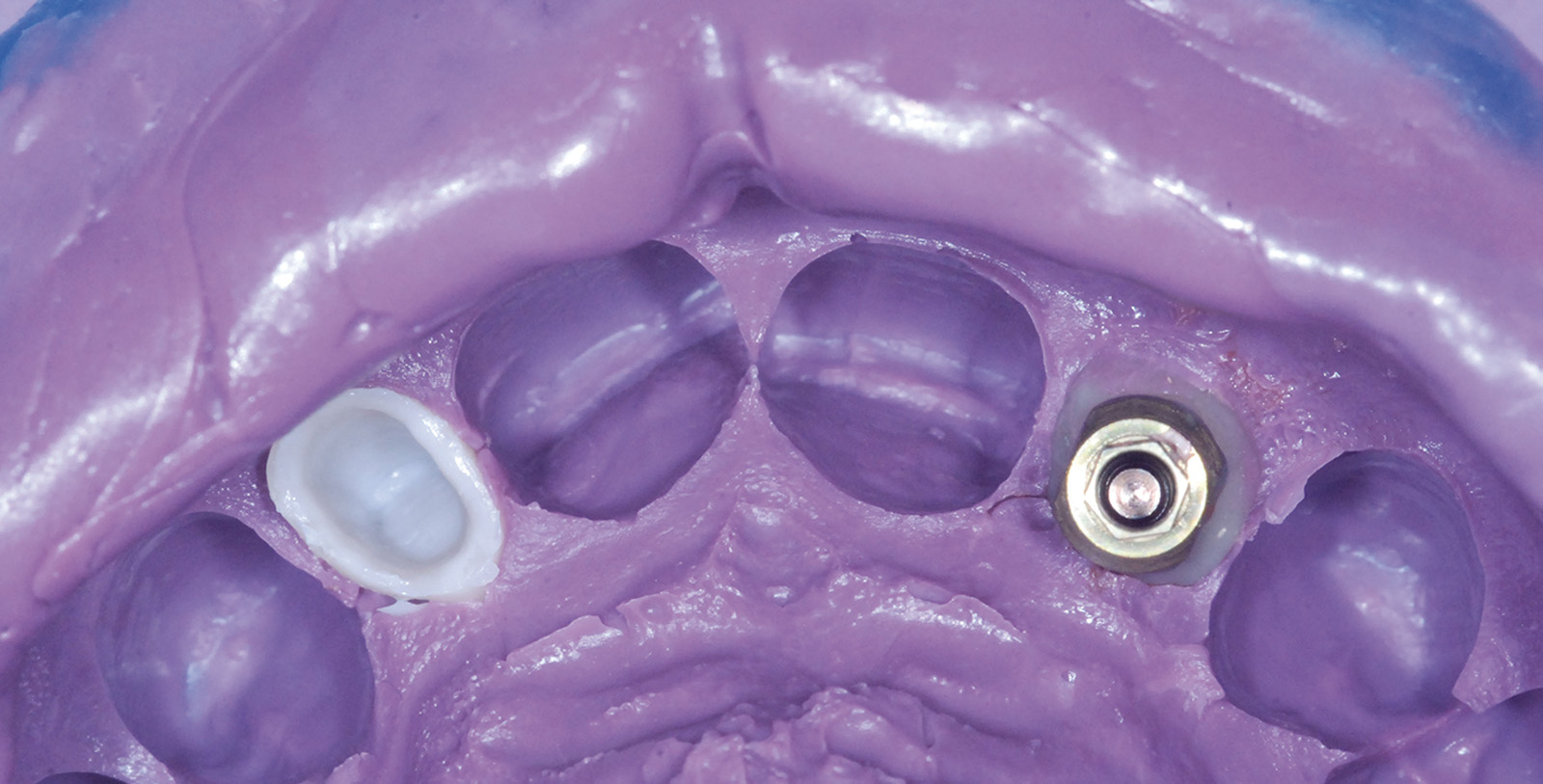
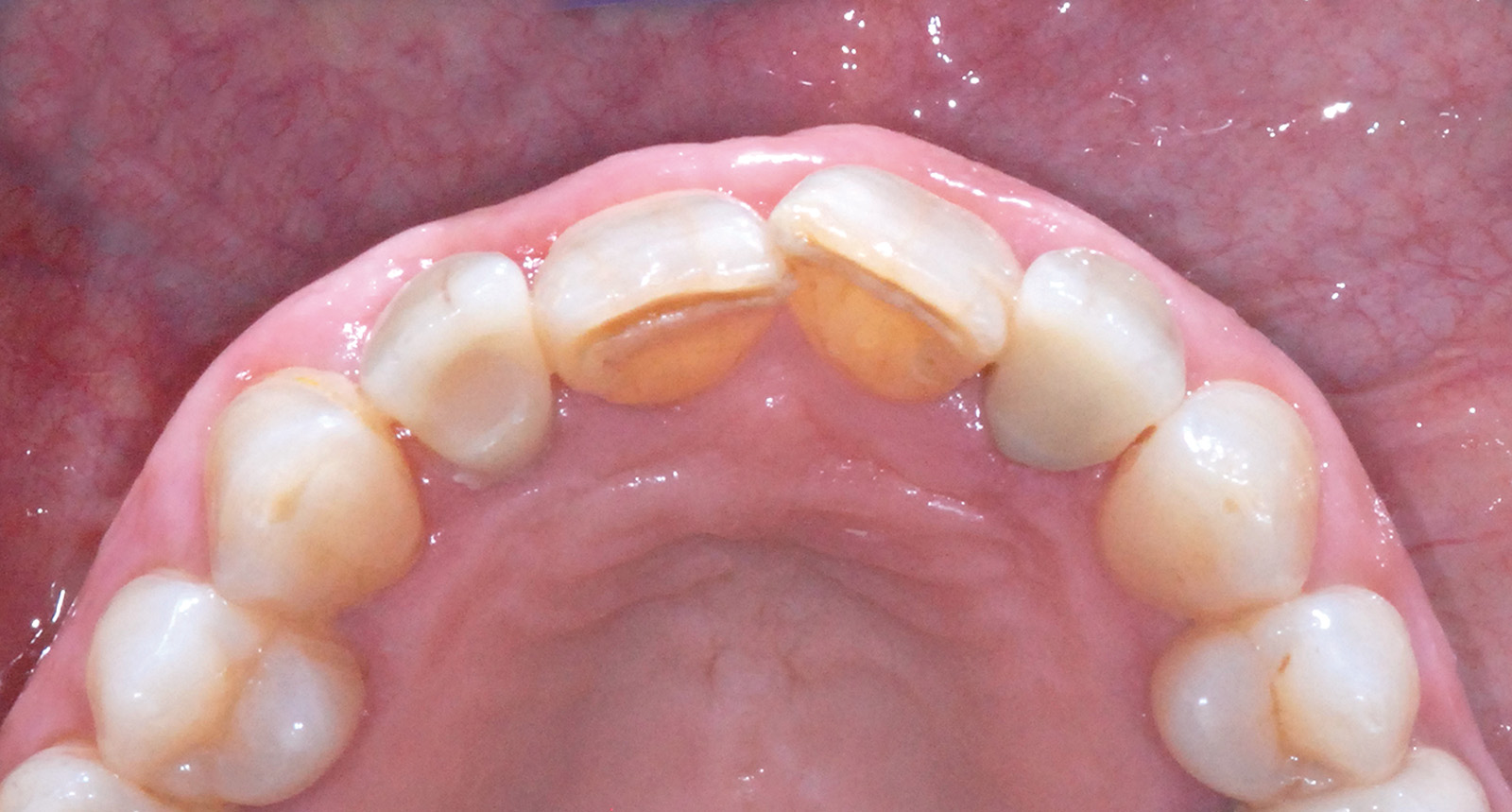
Valutata clinicamente e radiograficamente la salute e la stabilità dei tessuti duri e molli fino a questo punto trattati, si procede con le fasi di protesizzazione definitiva; la prima seduta è dedicata a rilevare l’impronta dell’elemento dentario 2.2. La tecnica utilizzata è quella del doppio filo eseguita in polietere a differente viscosità (Figure 24, 25). La seduta successiva è finalizzata a valutare il “fit” che la cappetta protesica in zirconia, confezionata dall’odontotecnico, esercita sul moncone di 2.2 e all’esecuzione di un’impronta di precisione che includa la posizione del manufatto di 2.2, la posizione dell’impianto di 1.2 e l’attenta lettura dei tessuti molli peri-implantari. A tal proposito, al fine di non vanificare l’opera di condizionamento tissutale eseguita in precedenza e di mantenere la corretta anatomia del tragitto transmucoso ottenuto, si decide di individualizzare il transfert da impronta. Dopo aver avvitato il provvisorio su un analogo implantare da laboratorio inserito all’interno di un apposito contenitore, si procede con la registrazione della morfologia cervicale del provvisorio attraverso l’utilizzo di un materiale da impronta (polietere). A polimerizzazione avvenuta il provvisorio viene svitato dall’analogo gesso, rimosso e sostituito dal transfert da impronta che verrà in seguito utilizzato per rilevare l’impronta definitiva nel cavo orale; a questo punto il riempimento con materiale composito dell’impronta del provvisorio consente di ottenere una fedele riproduzione dell’anatomia dentale all’interno del tragitto transmucoso sulla regione cervicale del transfert (Figura 26).
Verificato il corretto posizionamento del transfert individualizzato all’interno del cavo orale con l’esecuzione di un lastra endo-orale, si procede con il rilevamento di un’impronta definitiva in polietere (tecnica del cucchiaio aperto) (Figure 27, 28). Le successive sedute operative consistono nel verificare la precisione del manufatto protesico eseguito dal tecnico e nella ricerca dei dettagli estetici in funzione di forma e colore.
Le riabilitazioni protesiche definitive di 1.2 e 2.2 sono costituite da corone in ceramica integrale “Ivoclar Vivadent” stratificate rispettivamente su un moncone in zirconia individualizzato e una cappetta in zirconia, entrambi ottenuti mediante lavorazione
CAD-CAM con sistematica “Sorridi - Idi Evolution” (Figure 29-32).
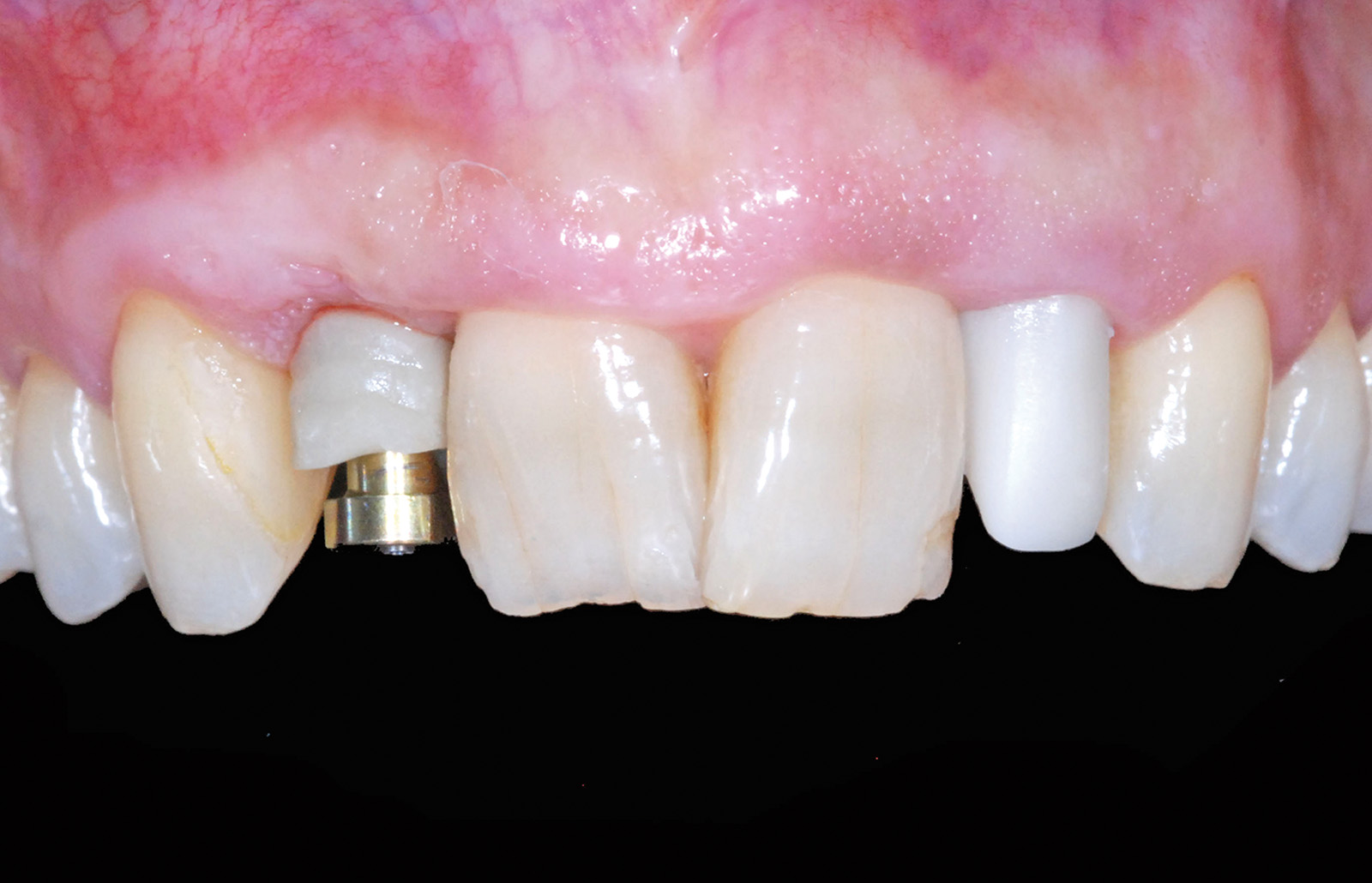
Il posizionamento della corona avvitata di 1.2 è eseguito serrando la vite protesica a 35 N/cm2 modulando la forza applicata grazie all’utilizzo di una chiavetta dinamometrica; il tunnel protesico che attraversa la corona è sigillato mediante la compattazione a caldo di guttaperca ed è occluso eseguendo un restauro conservativo in composito che garantisca una chiusura ermetica e un corretto mimetismo estetico del foro stesso. La contestuale consegna della corona in zirconia-ceramica di 2.2 avviene grazie alle tradizionali tecniche di cementazione.
Il controllo dell’occlusione dei manufatti protesici rispetta le linee guida dettate per la protesi su impianti con contatti leggeri in relazione centrica e lateralità, evitando con particolare attenzione qualsiasi precontatto1,11.
I successivi controlli clinici e radiografici eseguiti periodicamente non avranno il solo scopo di valutare il corretto mantenimento igienico dei manufatti protesici da parte del paziente preservandolo da problematiche legate all’usura degli stessi, ma serviranno anche per verificare la stabilità dei contatti masticatori dettati in fase di confezionamento protesico, al fine di scongiurare traumi dannosi per il sistema corona-impianto (Figure 33, 34).
Risultati
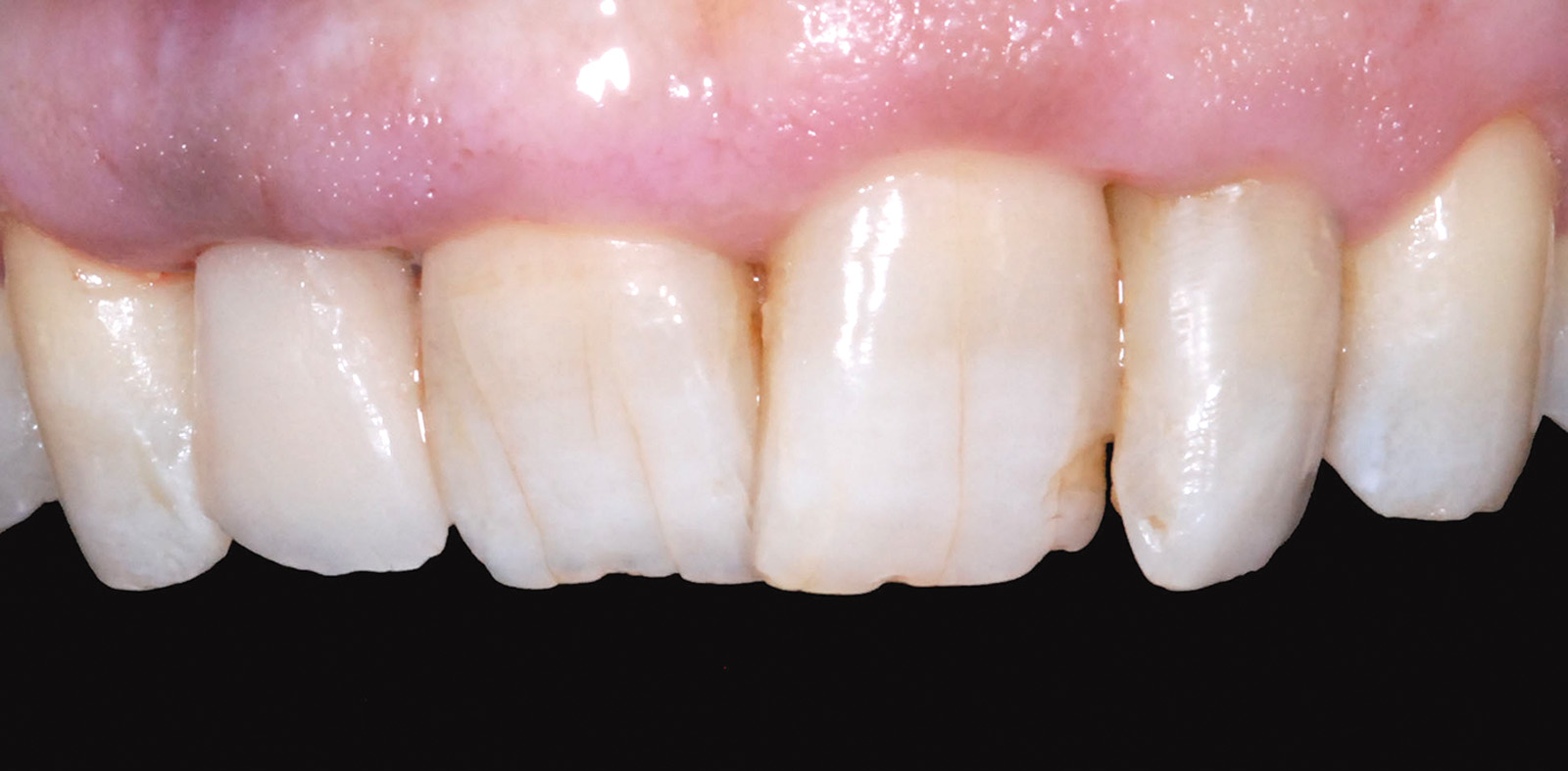
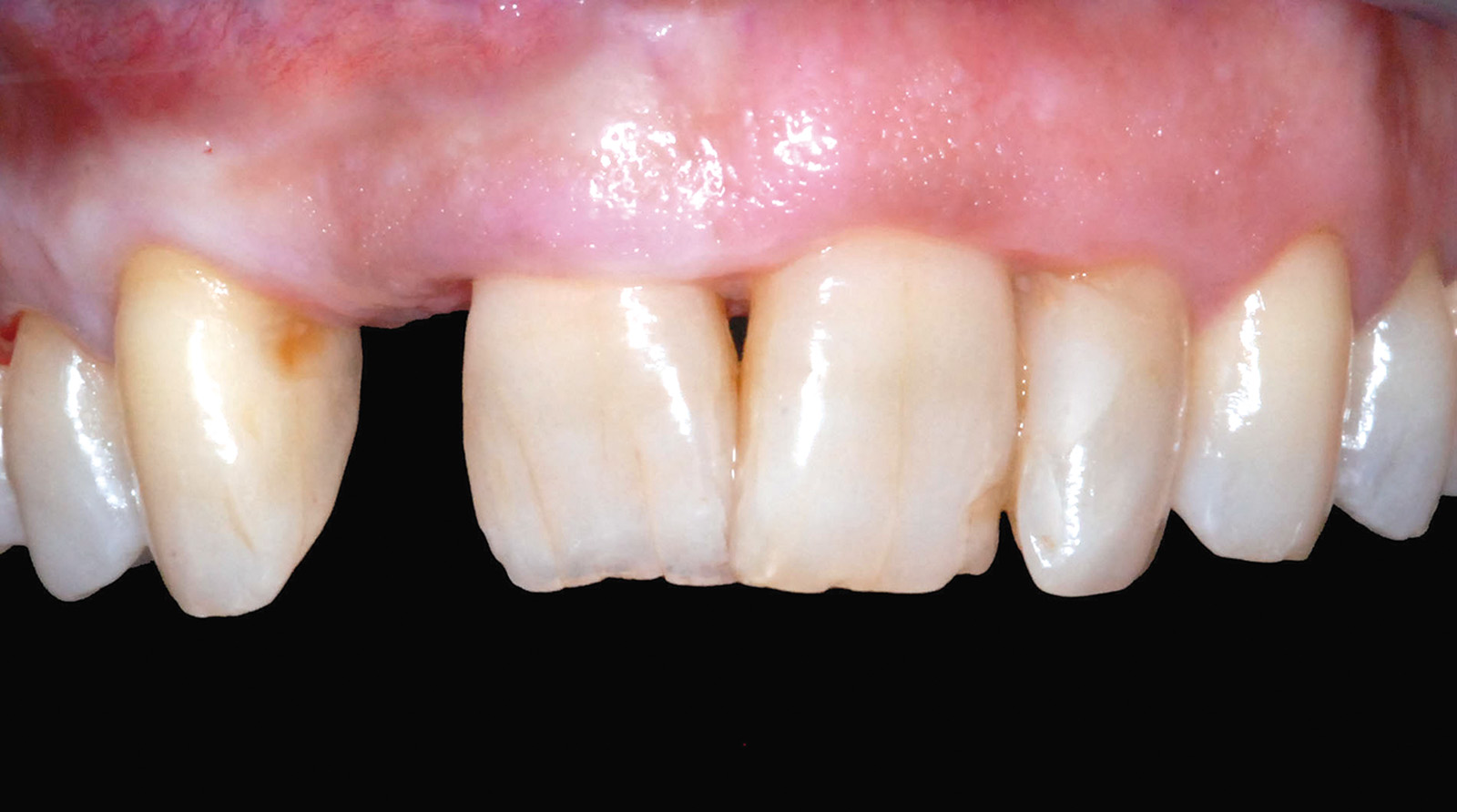
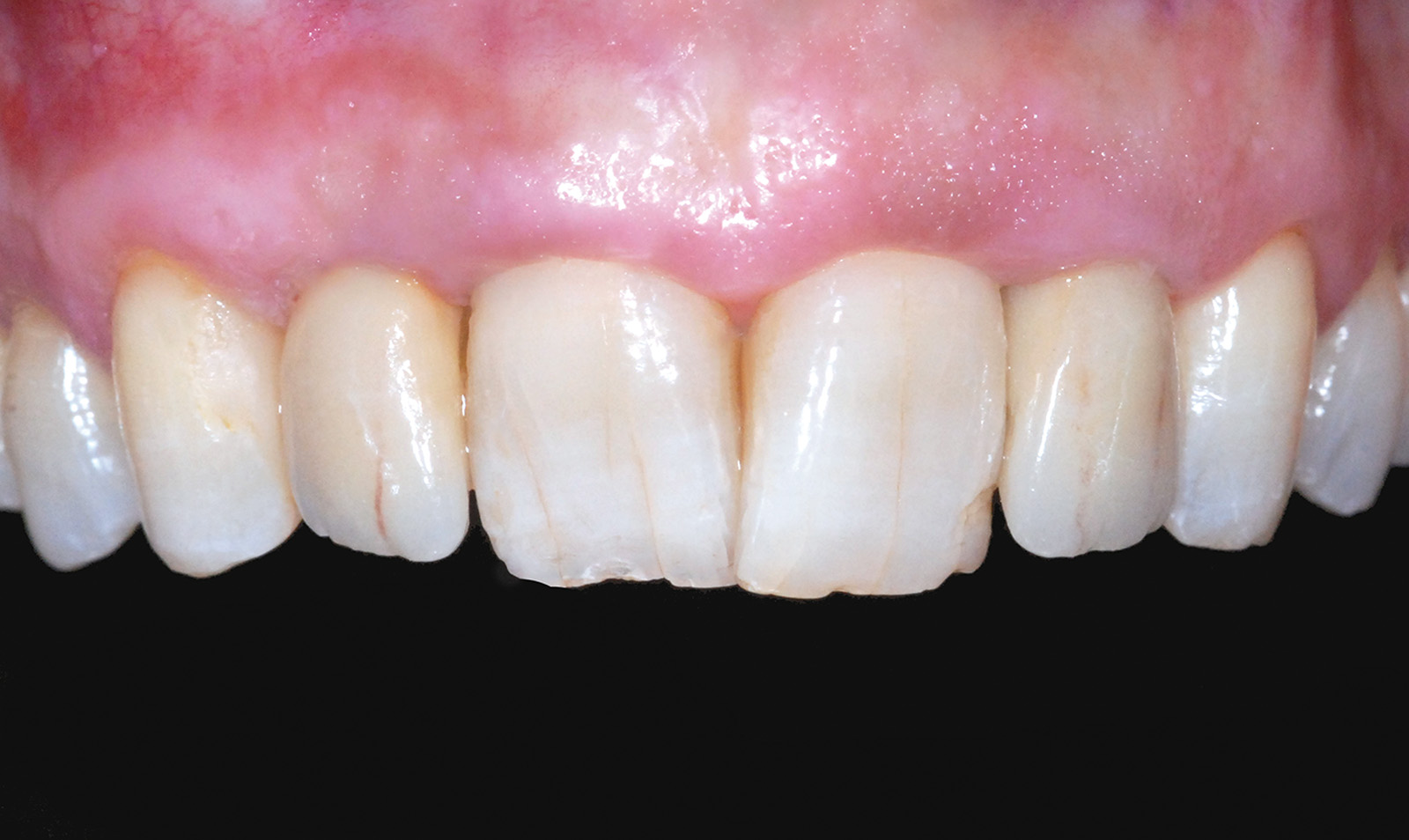
L’armonica integrazione della riabilitazione protesica eseguita è dimostrata da un corretto trofismo e adattamento dei tessuti molli che esprimono segni clinici di salute e naturalezza. Tale condizione è confermata anche radiograficamente; il dettaglio dell’endorale eseguita a 12 mesi dalla protesizzazione definitiva permette di apprezzare l’assenza di segni di sofferenza peri-implantare dell’elemento 1.2 e periapicale di 2.2, esaltando la bontà della terapia eseguita e garantendo una prognosi favorevole per il futuro.
Discussione e conclusioni
Le terapie riabilitative a carico degli elementi dentari dei settori frontali mediante implanto-protesi e protesi tradizionale fissa su denti naturali sono ampiamente documentate in letteratura e, nel rispetto dei parametri estetico-funzionali, in grado di raggiungere risultati estremamente confortanti.
Tali obiettivi non possono essere conseguiti prescindendo da un’attenta pianificazione pre-operatoria volta a intercettare le potenziali problematiche cliniche, dal rispetto dei tempi biologici di guarigione dei tessuti duri e molli e da periodiche rivalutazioni che possono introdurre variabili operative non contemplate nel piano di trattamento iniziale.
La gestione di una corona protesica di un elemento dentario ad alta valenza estetica richiede, in condizioni dento-parodontali favorevoli come nel caso descritto, uno sforzo clinico meno impegnativo rispetto alla medesima terapia supportata da impianto; la riabilitazione implanto-protesica è infatti volta alla ricostruzione dettagliata dell’estetica dei tessuti duri, dei tessuti molli, considerandone architettura e colore, al fine di permettere una corretta integrazione della protesi su di essi costruita nel rispetto dei parametri funzionali3,12.
Corrispondenza
Dottor Fabrizio Colombo
dot_fabrizio_colombo@libero.it
Bibliografia
1. Testori T, Zuffetti CM, Francetti L. Considerazioni estetiche e funzionali in implantologia. Linee guida. Dental Cadmos 1998;14:11-29.
2. Deflorian MA, Parenti A, Galli F, Capelli M, Zuffetti F, Testori T. L’approccio clinico diagnostico nelle riabilitazioni complesse ad alta valenza estetica. Implant Journal 2009;2:3-4.
3. Garber DA. The aesthetic dental implant: letting the restauration be the guide. Am J Dent Ass 1995;3:319-25.
4. Belser UC, Bernard JP, Buser D. Implant supported restorations in the anterior region. Prosthetic considerations. Pract Periodont Aesthet Dent 1996;9:875-83.
5. Bianchi F, Perrotti G, Francetti L, Testori T. L’estetica in implantologia. Un caso clinico di agenesia dentale. Italian Oral Surgery 2002;1:41-6.
6. Di Stefano D, Ricci L, Iezzi G, Perrotti V, Arosio P. Valutazione della densità ossea e della stabilità implantare mediante l’utilizzo di un nuovo motore implantare. Studio pilota su 230 pazienti e 622 impianti. Implantologia 2011;3:21-9.
7. Iezzi G, Scarano A, Di Stefano D, Arosio P, Doi K, Ricci L, Piattelli A, Perrotti V. Correlation between the bone density recorded by a computerized implant motor and by a histomorphometric analysis: a preliminary in vitro study on bovine ribs. Clinical Implant Dentistry and Related Research 2013 Jul 24. doi: 10.1111/cid.12121.
8. Vanden Bogaerde L. Protocolli clinici e di controllo per massimizzare il successo nelle situazioni cliniche avanzate. Dentista Moderno 2012:9:50-80.
9. Salama H, Salama M, Garber D et al. Developing optimal peri-implant papillae within aesthetic zone: guided soft tissue augmentation. Int J Periodont Res Dent 1992;5:415-25.
10. Fumagalli L, Capelli M, Zuffetti F, Galli F, Parenti A, Taschieri S, Rossi MC, Testori T. La tecnica chirurgica step by step. Seconda fase chirurgica con innesto connettivale. Italian Oral Surgery 2007;5:31-3.
11. Hochwald DA. Surgical template impression during stage 1 surgery for fabrication of a provisional restoration to be placed at the stage 2 surgery. J Prosthet Dental 1991;6:796-8.
12. Garber DA, Belser U. Restoration-driven implant placement with restoration-generated site developement. Compend Cont Educ Dent 1995;8:796-804.