Riassunto
Obiettivo dello studio è stato quello di rivalutare i dati della letteratura sulla presenza, risoluzione o persistenza di alterazioni sensoriali, in seguito a prelievo osseo dalla sinfisi mentoniera, a carico degli elementi dentali incisivi inferiori, della regione cutanea locale e del labbro inferiore. Il decorso del canale incisivo mandibolare (MIC) è stato valutato con TAC e successivamente con prototipo stereolitografico; i limiti anatomici consigliati alla zona di prelievo sinfisaria sono stati esaminati. Sono state descritte le tecniche ad oggi disponibili per la valutazione della variazione di percezione sensoriale per mezzo di test clinici alla poltrona; questi, oltre a dare un valore relativamente oggettivo del danno, se correttamente eseguiti sono considerati esami di prima scelta per facilità, ripetibilità, scarsa invasività, affidabilità e basso costo. Il lavoro si completa con l’illustrazione di un caso clinico con prelievo osseo da sinfisi mandibolare nel rispetto del decorso anatomico del MIC.
Diverse tecniche chirurgiche sono state fino ad oggi adottate per determinare un incremento osseo in siti implantari. Nonostante le metodiche utilizzate spazino dall’innesto di materiali alloplastici, eterologhi o allogenici come osso bovino deproteinizzato gli innesti autologhi continuano a rappresentare il “gold standard” nella chirurgia ricostruttiva orale per le proprietà osteoindutive, osteoconduttive e non-immunogeniche. Questi siti donatori possono poi essere extra- o intra- orali. Tra i primi ricordiamo il prelievo da calvaria, da cresta iliaca e da tibia. I prelievi intraorali di maggior successo sono invece rappresentati dalla branca montante, dal trigono retromolare della mandibola, dal tuber mascellare e dalla sinfisi mentoniera. Ovviamente la scelta del sito donatore si baserà sul tipo e sulla quantità di osso necessario (Misch et al. 1997)2 e dovrà esser considerato che un prolungato tempo di intervento e anestesia aumenteranno la morbidità del sito donatore (notevole nei prelievi extra-orali) (Chiapasco et al. 1999)3.
Il prelievo intraorale permette sicuramente una riduzione del tempo di intervento, l’allestimento di un unico campo operatorio e la possibilità di evitare cicatrici residue nelle zone di prelievo. Ultimo elemento da non trascurare è il costo dell’intervento in anestesia generale. Un’altra possibilità nell’utilizzo di materiale da innesto proviene dall’osso di cadavere utilizzabile in altri paesi da qualche anno, ma disponibile in Italia da breve tempo. Il prelievo da sinfisi mandibolare offre tra tutti i siti donatori intraorali un buon rapporto tra rischi e benefici (Triplett & Sihow 1998)4. Il confronto quantitativo dei diversi siti di prelievo intraorali non è facile a causa della variabilità degli approcci chirurgici. È stato evidenziato che il prelievo osseo dalla sinfisi mandibolare, che è corticospongioso, ha un volume in media di 3,5-5 ml, con una dimensione media del blocco di circa 21x10x7 mm. L’accesso chirurgico è eccellente e il tempo dell’intervento è breve contando che viene di regola eseguito in anestesia locale. Hoppenreijs et al. arrivò a concludere che la procedura di prelievo da sinfisi avesse una minima morbidità post-operatoria nei bambini. Altri Autori invece riscontrarono un’elevata morbidità, addirittura maggiore rispetto al prelievo dal ramo mandibolare, dovuta ad alterazioni neurosensoriali prolungate nella zona di prelievo (von Arx & Kurt 1998)5; per contro, il prelievo da ramo mandibolare, pur riferendo meno disturbi neurosensoriali (Nkenke et al. 2002)6, è caratterizzato da un accesso chirurgico più complesso.
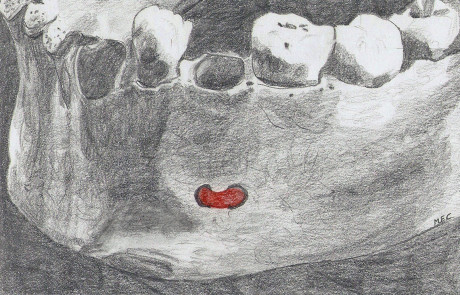
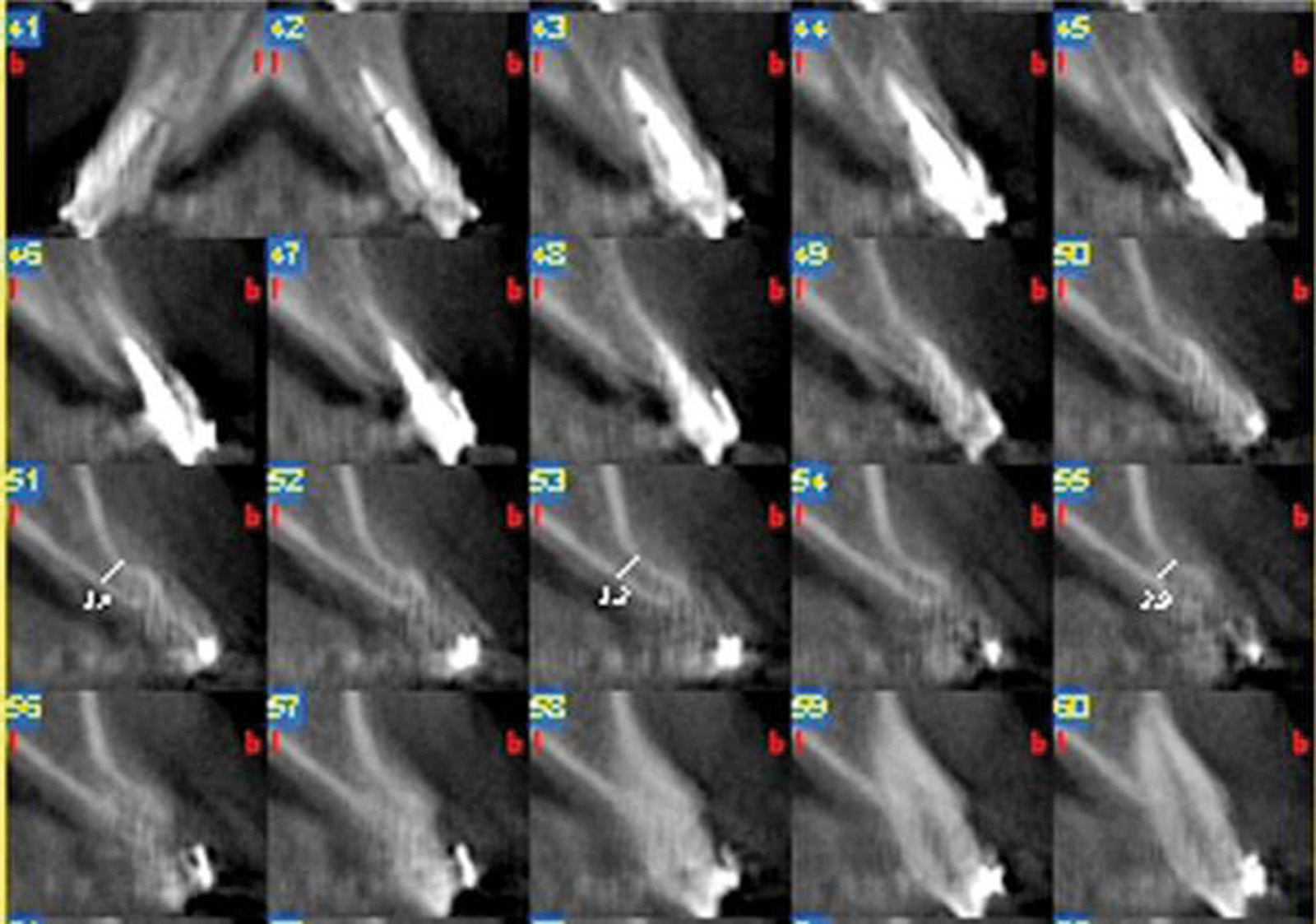
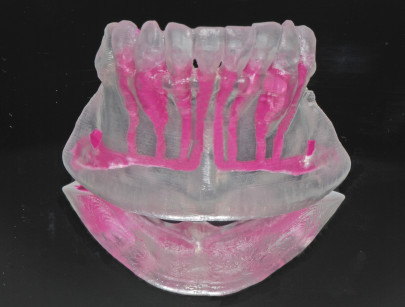
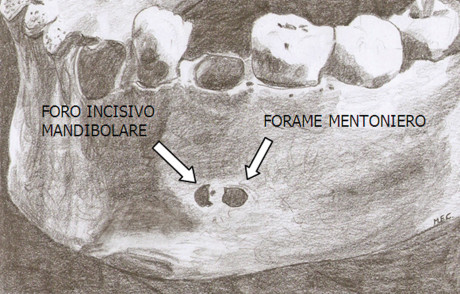
Un approfondito studio di Koole (1994) sottolinea come il prelievo da sinfisi sia considerato comunque una prima scelta tra gli innesti intraorali; l’identica origine embriologica ectomesenchimale del sito donatore-ricevente esibisce infatti minor riassorbimento dovuto a una più rapida rivascolarizzazione rispetto a osso di origine mesenchimale. L’elevata morbidità del prelievo da sinfisi è determinata dalla possibile lesione delle strutture come il fascio vascolo-nervoso incisivo che si impegna all’interno del canale incisivo mandibolare (MIC) e il ramo mentale che fuoriesce dal foro mentoniero; entrambi rami del nervo alveolare inferiore (NAI). Il canale mandibolare presenta nella quasi totalità dei casi un decorso intra-osseo (figura 2); tuttavia come descritto da Neill J. Serman20 nello 0.88% del campione di studio un indiviso NAI lascia il canale mandibolare attraverso il forame mentoniero (figura 3). Nonostante il campione manifestasse una preferenza per i soggetti di colore, il gruppo di studio era troppo piccolo per fare delle ipotesi riguardanti una predilezione razziale. Una volta che ha raggiunto la superficie, il NAI si divide nei suoi rami terminali: incisivo e mentale. Il nervo incisivo ha quindi un inizio e un breve decorso extraosseo prima del rientro nella mandibola attraverso il forame che si trova più anteriormente (foro incisivo mandibolare). Una caratteristica importante di questi casi è la mancanza di un canale mandibolare tra i due fori. Il solco extraosseo tra questi infatti può essere il residuo del canale mandibolare che ha perso la sua copertura.
 Come descritto da von Arx (2005)18 e Raghoebar prima del prelievo osseo dalla sinfisi deve essere eseguita un’incisione muco-periostale circa 5 mm sotto la linea muco-gengivale, estesa distalmente ma limitata ai canini e leggermente ricurva caudalmente. Come indicato in precedenza (Serman, 1987) è importante per i chirurghi orali che operano in questo settore non prestare attenzione solo a questa variante anatomica, ma anche ai rami del nervo mentale. Il nervo mentale fuoriuscito dal foro mentoniero, infatti, si suddivide in tre rami. Uno volge verso l’avanti e il basso ed è destinato alla cute del mento, mentre gli altri due decorrono anteriormente verso l’alto nel labbro inferiore, dove forniscono la cute e la mucosa del labbro e la mucosa della superficie alveolare labiale. Nella tabella 1 vengono valutate le percentuali di ipo- o para-estesia del labbro inferiore e della cute in seguito a lesione del nervo mentale. Il fascio vascolo-nervoso che decorre nel MIC determina, invece, la vascolarizzazione e innervazione dei primi elementi dentali quali incisivi, canini, fino al primo premolare. Le conseguenze del danneggiamento di tale struttura sono rappresentate da un possibile sanguinamento intra-operatorio, deiscenza della ferita e perdita di sensibilità pulpare degli elementi dentali (Raghoebar et al. 2001)1. Questo viene efficacemente dimostrato dai dati della letteratura (tabella 2)19.
Come descritto da von Arx (2005)18 e Raghoebar prima del prelievo osseo dalla sinfisi deve essere eseguita un’incisione muco-periostale circa 5 mm sotto la linea muco-gengivale, estesa distalmente ma limitata ai canini e leggermente ricurva caudalmente. Come indicato in precedenza (Serman, 1987) è importante per i chirurghi orali che operano in questo settore non prestare attenzione solo a questa variante anatomica, ma anche ai rami del nervo mentale. Il nervo mentale fuoriuscito dal foro mentoniero, infatti, si suddivide in tre rami. Uno volge verso l’avanti e il basso ed è destinato alla cute del mento, mentre gli altri due decorrono anteriormente verso l’alto nel labbro inferiore, dove forniscono la cute e la mucosa del labbro e la mucosa della superficie alveolare labiale. Nella tabella 1 vengono valutate le percentuali di ipo- o para-estesia del labbro inferiore e della cute in seguito a lesione del nervo mentale. Il fascio vascolo-nervoso che decorre nel MIC determina, invece, la vascolarizzazione e innervazione dei primi elementi dentali quali incisivi, canini, fino al primo premolare. Le conseguenze del danneggiamento di tale struttura sono rappresentate da un possibile sanguinamento intra-operatorio, deiscenza della ferita e perdita di sensibilità pulpare degli elementi dentali (Raghoebar et al. 2001)1. Questo viene efficacemente dimostrato dai dati della letteratura (tabella 2)19.
Materiali e metodi
Localizzazione del MIC
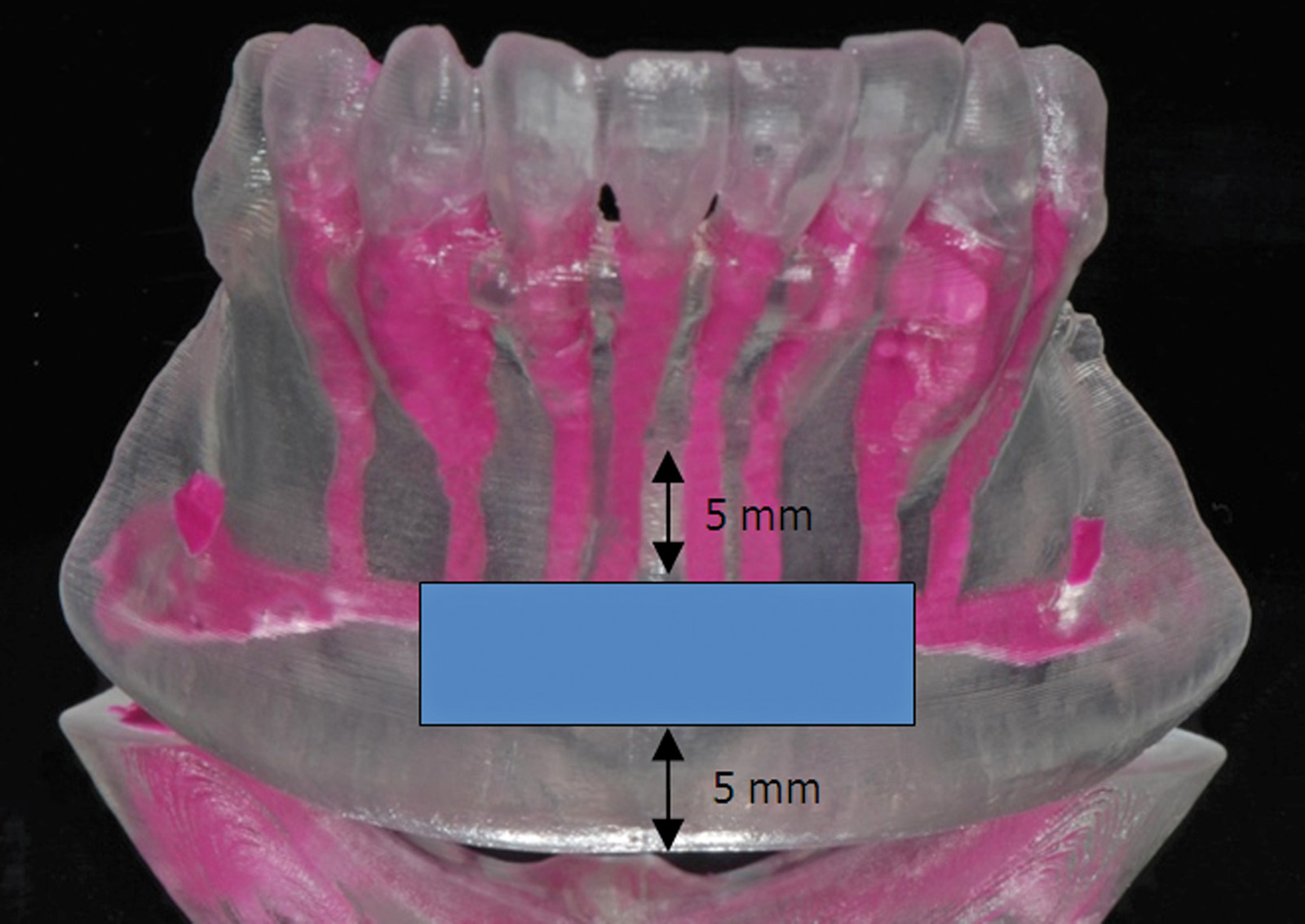
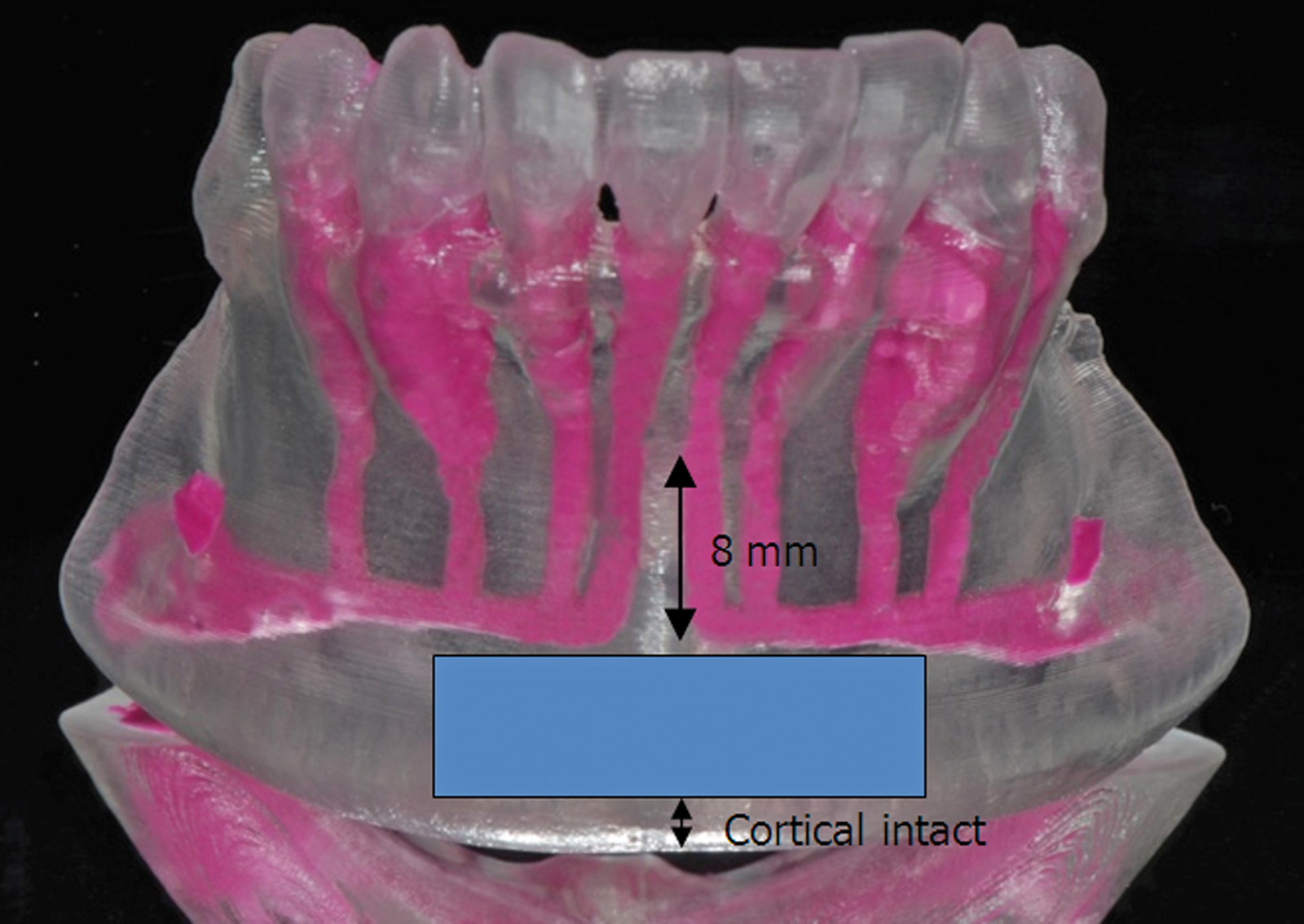
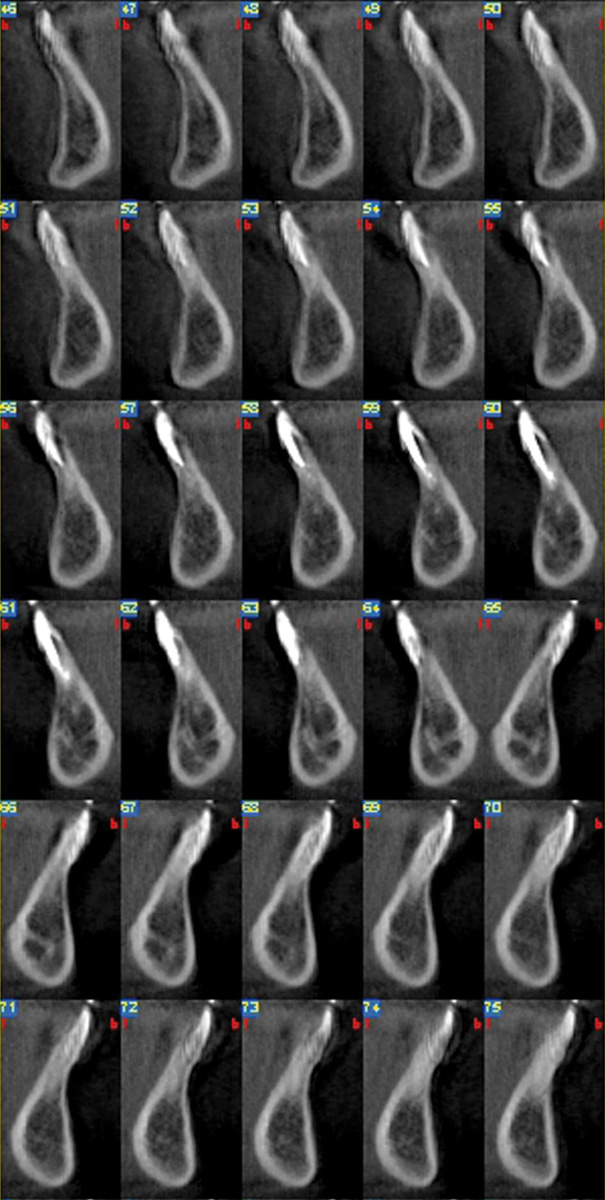
Pur seguendo un corretto iter chirurgico e rispettando le strutture neuro-vascolari presenti a livello della sinfisi mentoniera, esiste un certo rischio di ledere le strutture sopra citate e di causare quindi alterazioni della sensibilità pulpare e ipo-paraestesie alla cute del mento, del labbro inferiore e della mucosa vestibolare. Secondo quanto viene descritto da Raghoebar et al.1 (2001) il prelievo dovrebbe essere eseguito 5 mm inferiormente all’apice radicolare di incisivi e canini e a 5 mm dal margine inferiore della mandibola usando una fresa carotatrice da 8 mm e limitandosi in senso labio-linguale alla corticale linguale. Lo studio descrisse oggettivamente una bassa morbidità ma soggettivamente quasi la metà dei pazienti riportava cambiamenti (riduzione) della sensibilità nell’area di prelievo (figura 4). Questi valori non vengono confermati da von Arx18 (2005) dove viene stimata una distanza media di prelievo dagli apici radicolari di 7.8 mm, dal bordo inferiore mandibolare di 4.6, una profondità media di 6 mm e una distanza dai forami mentonieri di 12 mm. Nello studio sono stati esaminati due gruppi di pazienti con e senza alterazioni della sensibilità dentale in seguito a prelievo da sinfisi. Appare strano il fatto che in sede intra-operatoria ai pazienti con alterazioni neurosensoriali era stata mantenuta una distanza dagli apici radicolari di 7.5 mm, valore maggiore a quello del secondo gruppo nel quale la distanza era di 6.5 mm. A un anno di distanza lo 0.6% dei pazienti presentava un’alterazione sensoriale degli elementi dentali.
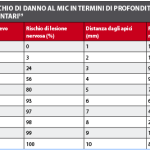
Questo, come altri studi della letteratura (Misch 1997)2 sottolineano che la distanza consigliata di 5 mm dagli apici radicolari non risulta essere un fattore decisivo se le alterazioni sensoriali ci saranno o meno. Un recente lavoro di Pommer et al.19 (2008) valuta la localizzazione del MIC calcolandone la distanza media (+/- la deviazione standard) dagli apici radicolari dei primi premolari, canini e incisivi laterali e centrali: 5.6 +/- 2.4, 5.2 +/- 2.4, 6.6 +/- 2.4 e 5.3 +/- 2.2 mm, rispettivamente. La distanza media dal MIC alla superficie labiale era 3.4 +/- 1.1, 4.2 +/- 1.5, 4.2 +/- 1.5 e 4.4 +/- 1.4 mm rispettivamente e, infine, la distanza dal MIC al margine inferiore della sinfisi mandibolare risultava 10.7 +/- 1.9, 10.3 +/- 2.2, 11.1 +/- 2.5 e 14 +/- 2.8mm (figura 5). Questi valori vengono confermati anche da Pires et al.11 Dagli studi di Pommer si evince una minor probabilità di ledere il nervo incisivo se viene eseguito un prelievo monocorticale e se la profondità massima non supera i 4 mm, il rischio può essere evitato in quasi la metà dei pazienti così come allontanandosi dall’apice radicolare si riduce notevolmente il rischio di lesione (tabella 3). Tenendo conto dei limiti anatomici consigliati per il prelievo da sinfisi mentoniera la morbidità post-operatoria si ridurrà notevolmente; tuttavia una piccola percentuale di pazienti presenterà alterazioni neurosensoriali post-operatorie nonostante vengano mantenute le adeguate distanze dalle strutture nobili del mento. Poniamo ora in evidenza le principali metodiche strumentali atte a valutare un eventuale danno neurologico.
Nella fase pre-operatoria sarà necessario svolgere un questionario anamnestico per informare il paziente sulla possibilità di riacquisizione tardiva della sensibilità nelle zone di competenza dei nervi incisivi e mentale. Oltre a ciò è fondamentale individuare l’esistenza di alterazioni neurosensoriali pre-operatorie della sensibilità pulpare oltre che del labbro e della cute mentale.
Metodiche per la valutazione
del danno neurologico
Come descritto efficacemente in un lavoro di P. Javidi et al.8 esistono ad oggi diversi metodi per la valutazione di alterazioni neurosensoriali:
• diagnostica per immagini;
• strumenti ultraspecifici;
• esami applicabili alla poltrona.
Diagnostica per immagini
Le immagini radiografiche permettono un’attenta valutazione della zona di prelievo con localizzazione delle strutture neuro-vascolari adiacenti, completando l’iter diagnostico non solo pre-operatorio ma eventualmente quello post-lesionale. Elenchiamo, qui di seguito, le più rilevanti.
• TC Dental Scan: è l’esame radiografico principe nello studio del sito di prelievo sinfisario e del decorso del MIC. In un interessante studio di R. Jacob et al. sono state esaminate 230 TAC di mandibola dove vengono evidenziati diametro verticale, bucco-linguale e diametro interno del canale incisivo 4. (1.1), 3.7 (0.7) e 1.1 (0.3) mm rispettivamente. Nonostante le ridotte dimensioni del canale è stato possibile vederlo nel 93% dei casi e con buoni risultati nel 23%. La visualizzazione del canale incisivo e la presenza occasionale di un looping anteriore dimostrano la potenzialità delle immagini cross-sezionali di mandibola anteriore nella pianificazione pre-operatoria7.
• Sfruttando indagini tomografiche Dental Scan e cross–sezionali in mandibole di cadavere il MIC viene ben evidenziato rispettivamente nel 95% dei casi bilateralmente e nel 96%. A conferma di ciò, utilizzando una TAC a due sezioni il MIC viene evidenziato nelle mandibole dentule nel 92% dei casi, ma solo nel 31% in quelle edentule.
• RMN: è, per ora, un’indagine prevalentemente post-lesionale e non permette quindi, a differenza della precedente, un raffronto pre/post-operatorio; a fronte di questo ci consente, però, una visione diretta delle lesioni dei tessuti molli.
• Ortopantomografia: rappresenta un esame diagnostico di primo livello e non riveste un ruolo primario in quanto raramente pone in evidenza il MIC. Il range con il quale viene visualizzato varia dall’11 al 15% delle immagini con una buona visibilità solamente dell’1%.
• Radiografia endorale: RX più precisa dell’OPT ma di difficile esecuzione a causa dell’impedimento anatomico orale; viene quindi utilizzata nell’indagine radiologica.
Strumenti ultraspecifici
Gli strumenti ultraspecifici presentano il vantaggio di ridurre notevolmente la componente soggettiva; tuttavia sono spesso piuttosto costosi e sofisticati. Questi possono riassumersi in:
• elettrografia;
• termografia;
• blink reflex;
• esame dei potenziali evocati (TSEP).
Essendo esami specialistici, per una descrizione più completa rimandiamo alla letteratura9-10; il nostro intento sarà dare invece un’approfondita descrizione dei test alla poltrona.
Esami alla poltrona
Il test della poltrona consta di semplici verifiche neurologici per valutare il sistema di conduzione nervosa del nervo mentale e incisivo. Eventuali ipo- o parestesie potranno verificarsi a livello del mento, del labbro inferiore, della mucosa labiale e di quella gengivale vestibolare se leso il nervo mentale. Gli incisivi, canini e premolari inferiori potranno invece manifestare una ridotta sensibilità pulpare se danneggiato il MIC. Il test si suddivide nelle sue componenti:
• discriminazione tattile;
• direzione di scivolamento;
• discriminazione di due punti;
• test di sensibilità termici;
• test della puntura (pin prick test);
• test di vitalità pulpare.
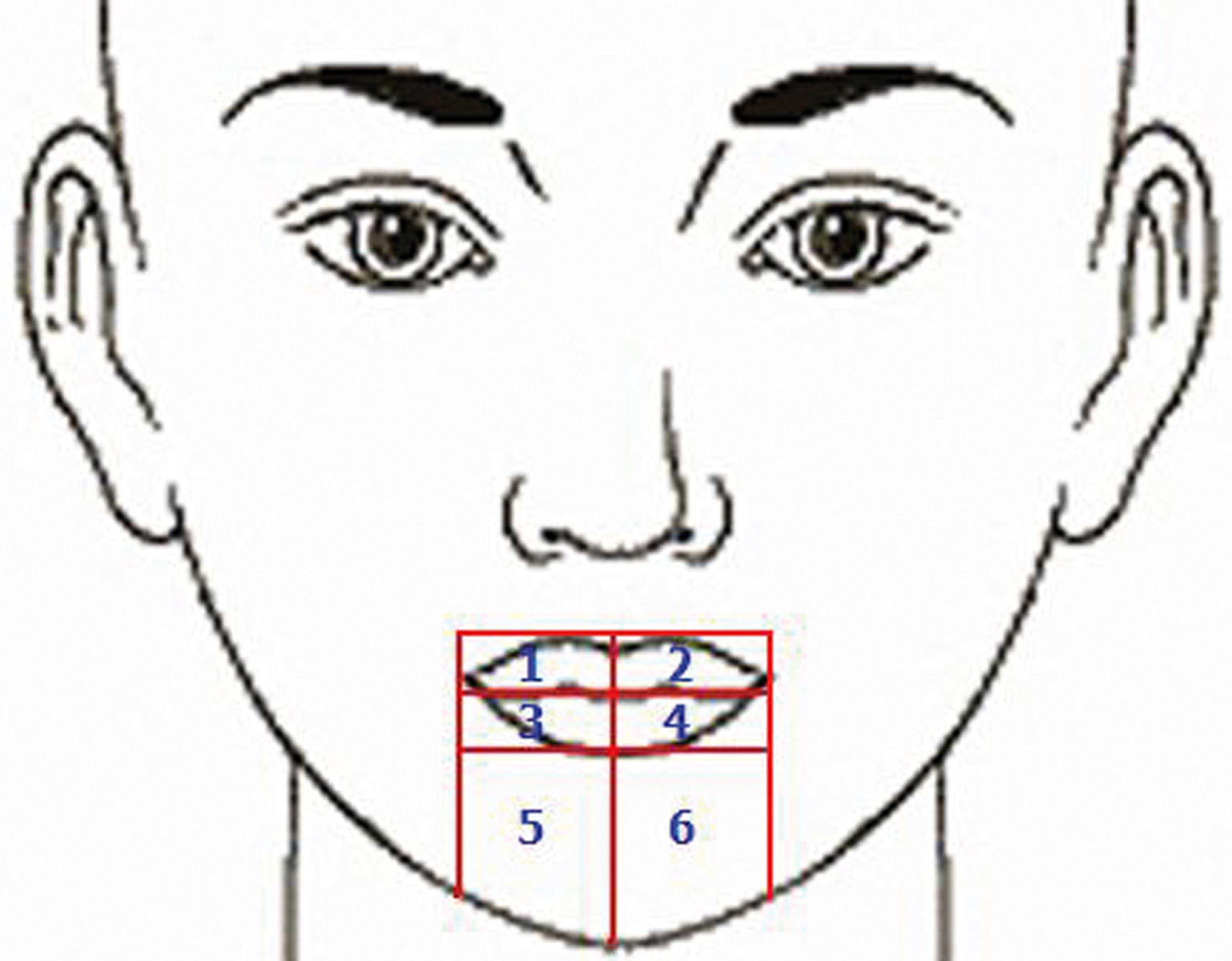
Discriminazione tattile. L’esame sfrutta l’uso di un monofilamento di sutura in prolene che dovrà essere spinto perpendicolarmente alla cute fino al suo inginocchiamento, con paziente rilassato e a occhi chiusi; la pressione esercitata risulterà pari a circa 5 g. Ripetendo la prova in ordine casuale su 6 punti - così come rilevabile dallo schema di figura 7 - e registrando come sì o no le risposte del paziente, è possibile schematicamente analizzare la funzionalità o meno dei recettori e delle fibre meccanocettive. Le zone 1 e 2, cioè quelle del labbro superiore, vengono utilizzate come controllo poiché sicuramente non interessate da un’eventuale lesione al nervo mentale. In questo modo si ottiene una valutazione semiquantitativa della
sensibilità tattile (Raghoebar 2001, Nkenke 2001).
Direzione di scivolamento. Con lo stesso monofilamento è possibile eseguire anche l’esame della direzione di scivolamento.
In questo test il paziente deve
riconoscere, sempre a occhi chiusi e
rilassato, la direzione in cui viene fatto scivolare un monofilamento.
Viene valutata anche la sensibilità al passaggio da un’area potenzialmente deficitaria a una sicuramente indenne.
La sensibilità allo scivolamento conferma i dati circa la funzionalità o meno dei recettori e delle fibre analizzate.
Discriminazione di due punti. Questo test viene eseguito applicando due punte metalliche smusse distanziate fra di loro tra i 2 e i 20 mm alle varie zone cutanee. La pressione delle punte deve essere contemporanea. Al paziente, sempre rilassato e a occhi chiusi, viene chiesto quale di queste coppie di punte percepisce come separata e viene registrato il valore minimo. Viene proposto l’utilizzo di un comune calibro che viene via via aperto di 2 mm in 2 mm. Vista la letteratura non completamente concorde sarebbe opportuno avere un valore di normalità soggettiva pre-operatoria come riferimento, considerando come valore orientativo normale quello al di sotto dei 14 mm. Le fibre nervose analizzate da questo test sono quelle (A-alfa) di largo diametro a lento adattamento poiché questo è un test statico. Le fibre, invece, connesse ai recettori a rapido adattamento, vengono meglio analizzate con test che valutano la soglia di percezione della vibrazione (vibration thresholds) i quali, però, richiedono apparecchiature non facilmente reperibili.
Test di sensibilità termica. Per questo test è necessario preparare due provette di vetro riempite con acqua a 15 °C e a 50 °C. Al paziente, al solito rilassato e a occhi chiusi, viene chiesto se, nelle varie aree, sente una sensazione di freddo, caldo o solamente di pressione. Le differenze relativamente modeste di temperatura rispetto a quella corporea servono per verificare l’integrità delle fibre C; utilizzando temperature più estreme, si possono analizzare le fibre della sensibilità dolorifica di tipo A-delta.
Test della puntura (pin prick test).
Questo test viene svolto, così come rilevabile dalla letteratura, utilizzando un ago di diametro noto (30 gauge) montato su di una molla che eserciti una pressione di circa 15 g e spinto a pungere con un rapido movimento la cute un numero registrato di volte per ogni area analizzata. Il paziente, a occhi chiusi, dovrà riferire se percepisce o meno una sensazione di dolore che dovrà essere di tipo acuto e puntiforme. È possibile per questo test utilizzare un comune ago da anestesia montato su di un dinamometro da ortodonzia.
Test di vitalità pulpare. Prima dell’esecuzione del test dovrà essere valutata la vitalità pulpare (fibre A-delta). Il test dell’anestesia diagnostica, sebbene facile da attuare, non sembra particolarmente indicato poiché, oltre ad aggiungere un piccolo margine di rischio iatrogeno, espone anche a difficoltà interpretative in caso di non completo successo anestesiologico. Oltre a questo test, la vitalità potrà essere esaminata con prove a caldo e a freddo degli elementi dentari compresi tra il 35 e il 45.
Caso clinico
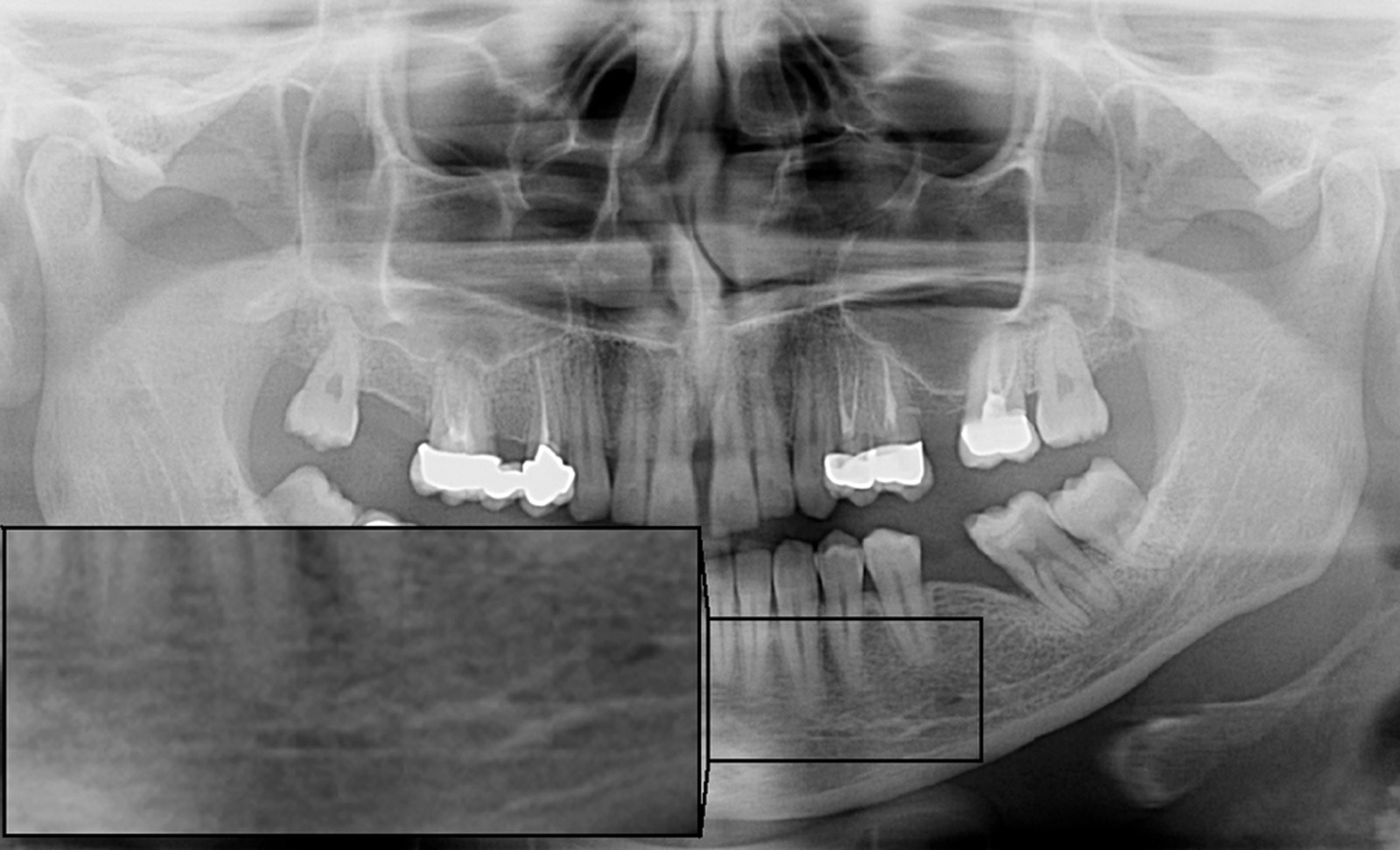
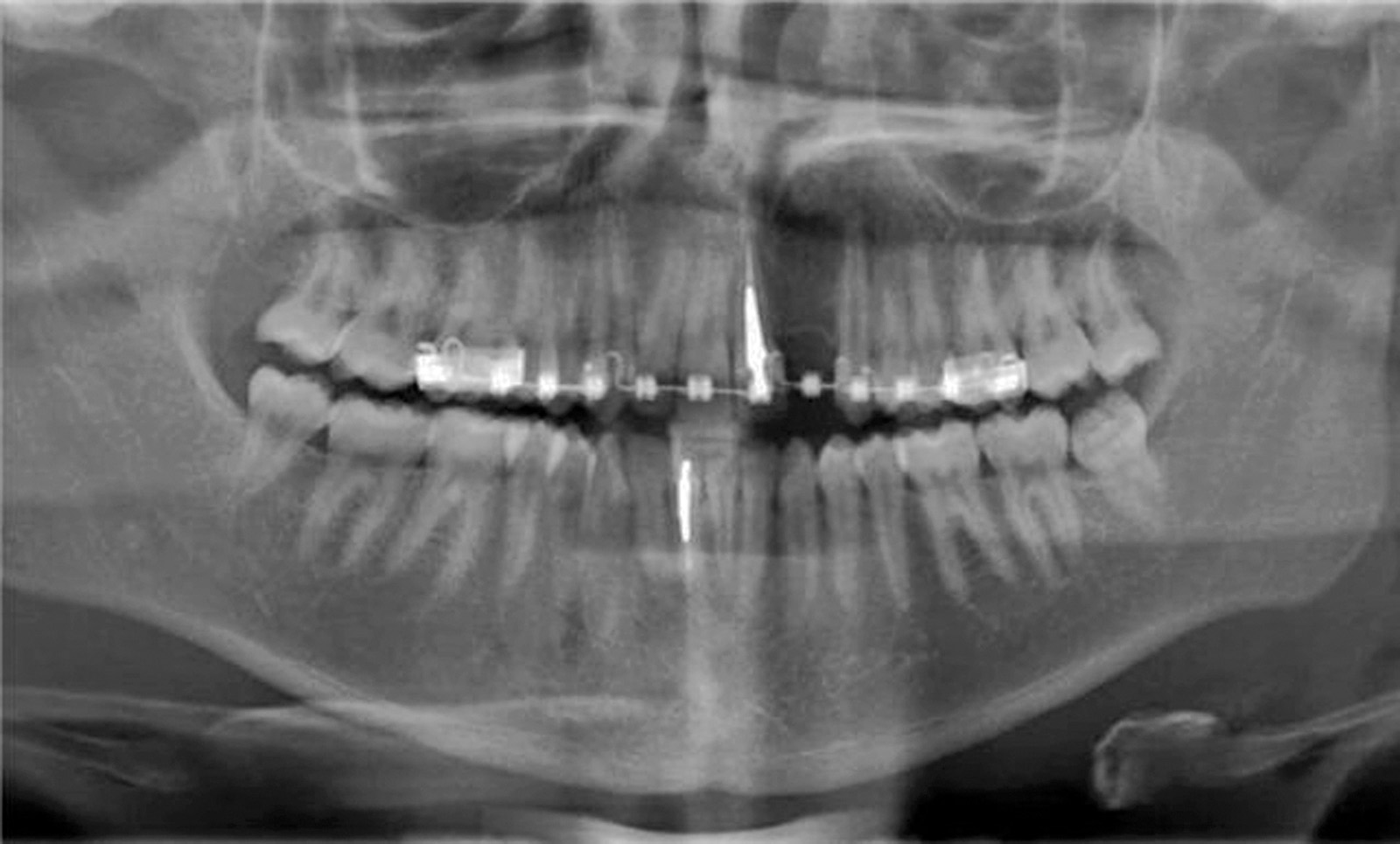
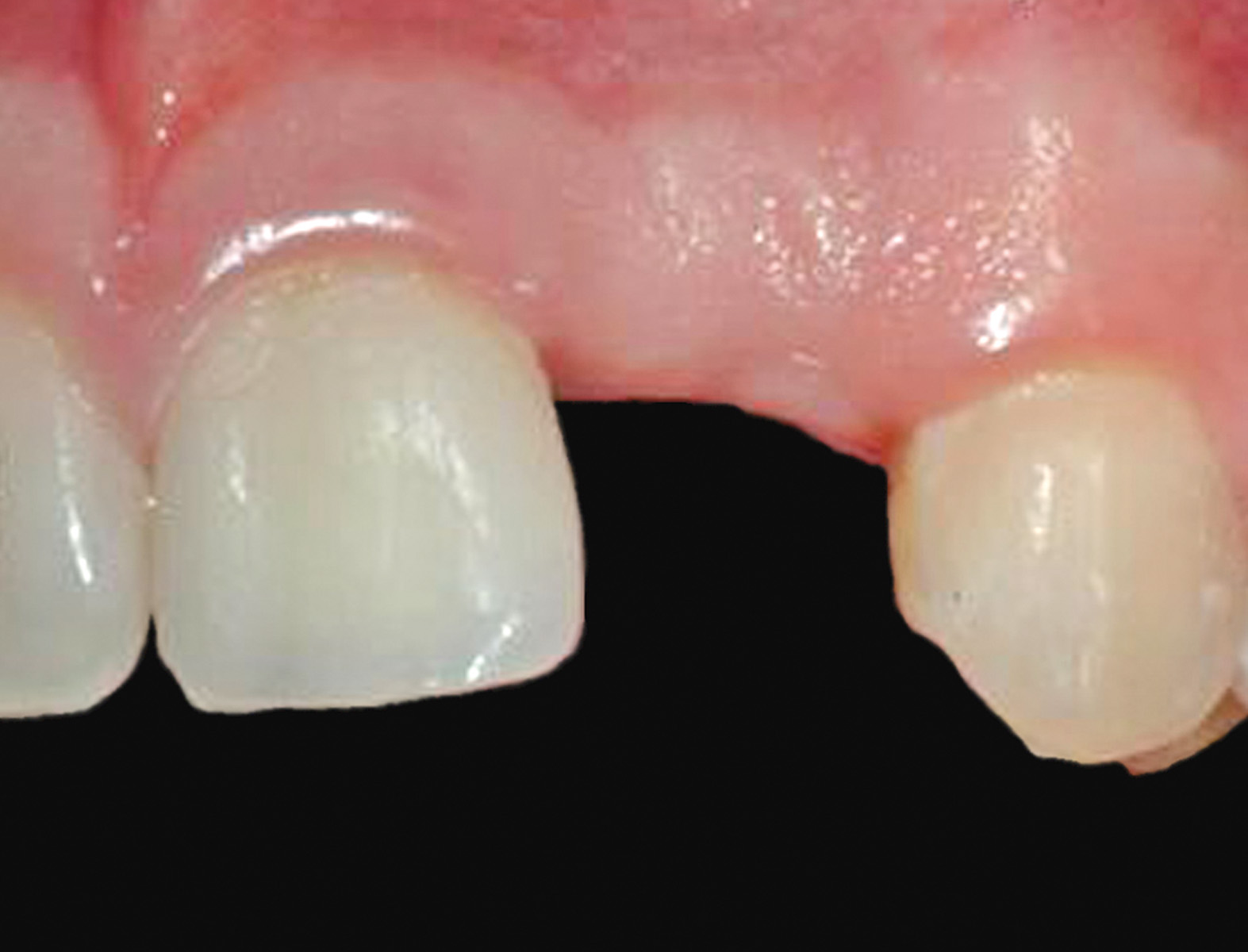
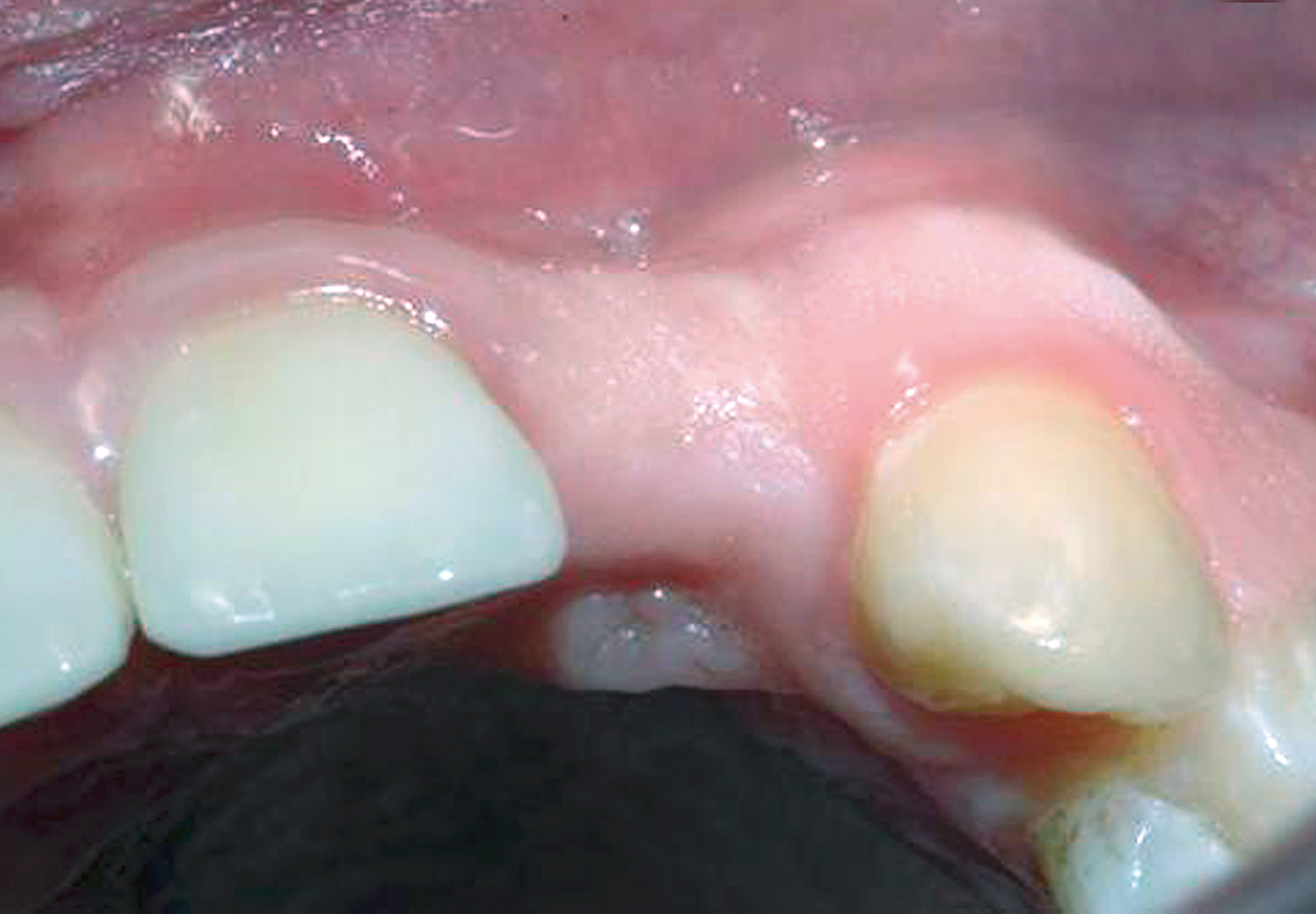
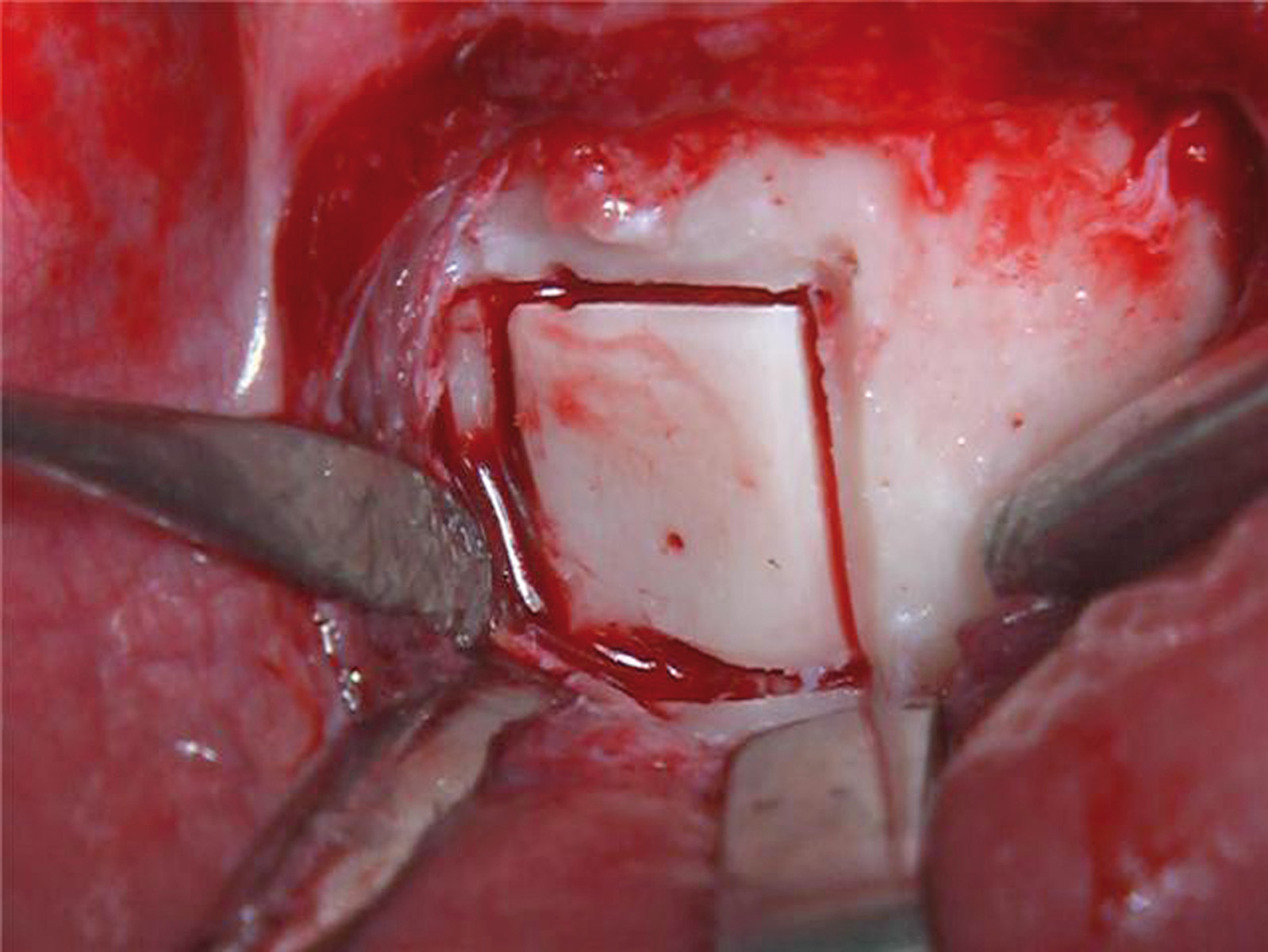
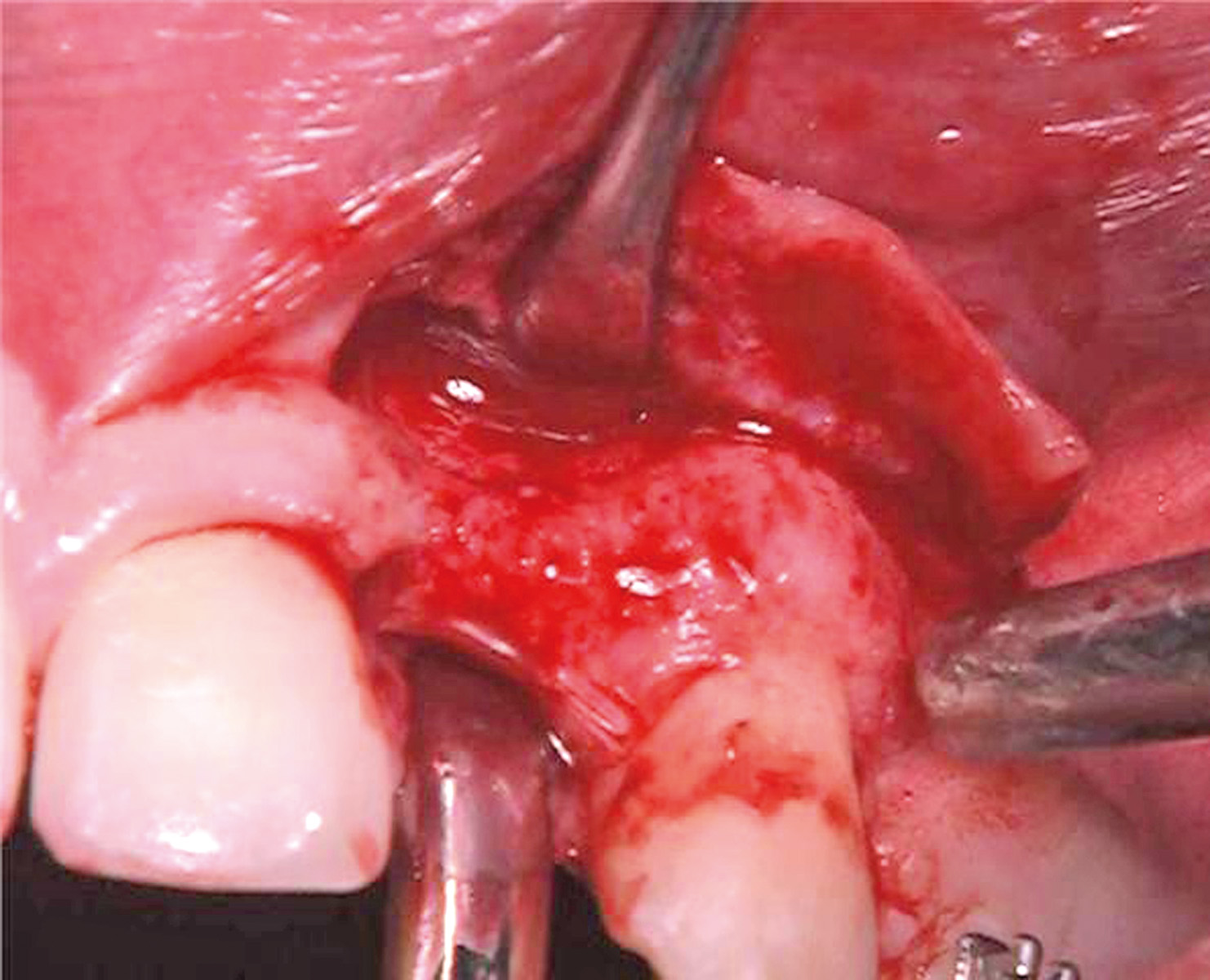
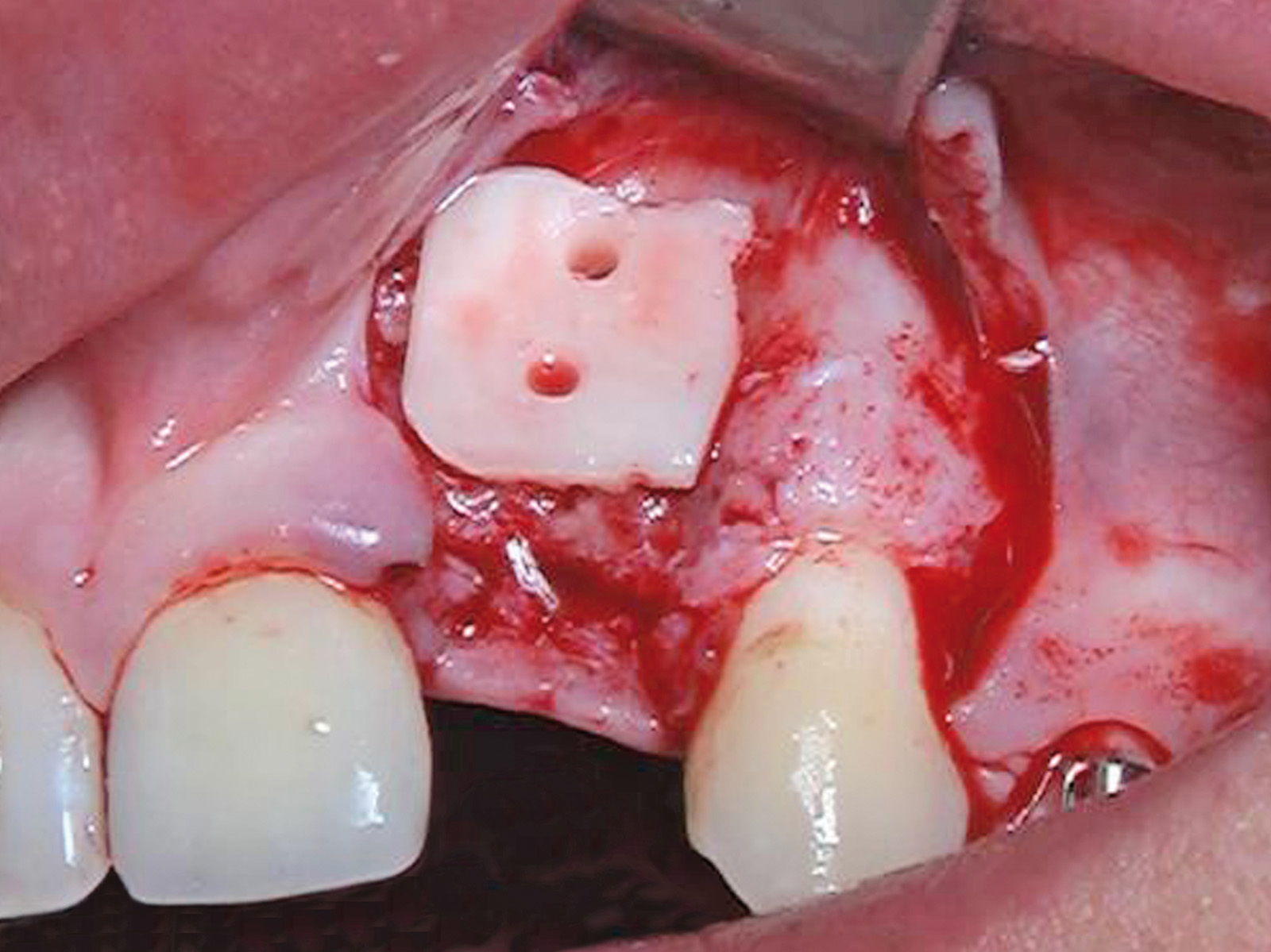
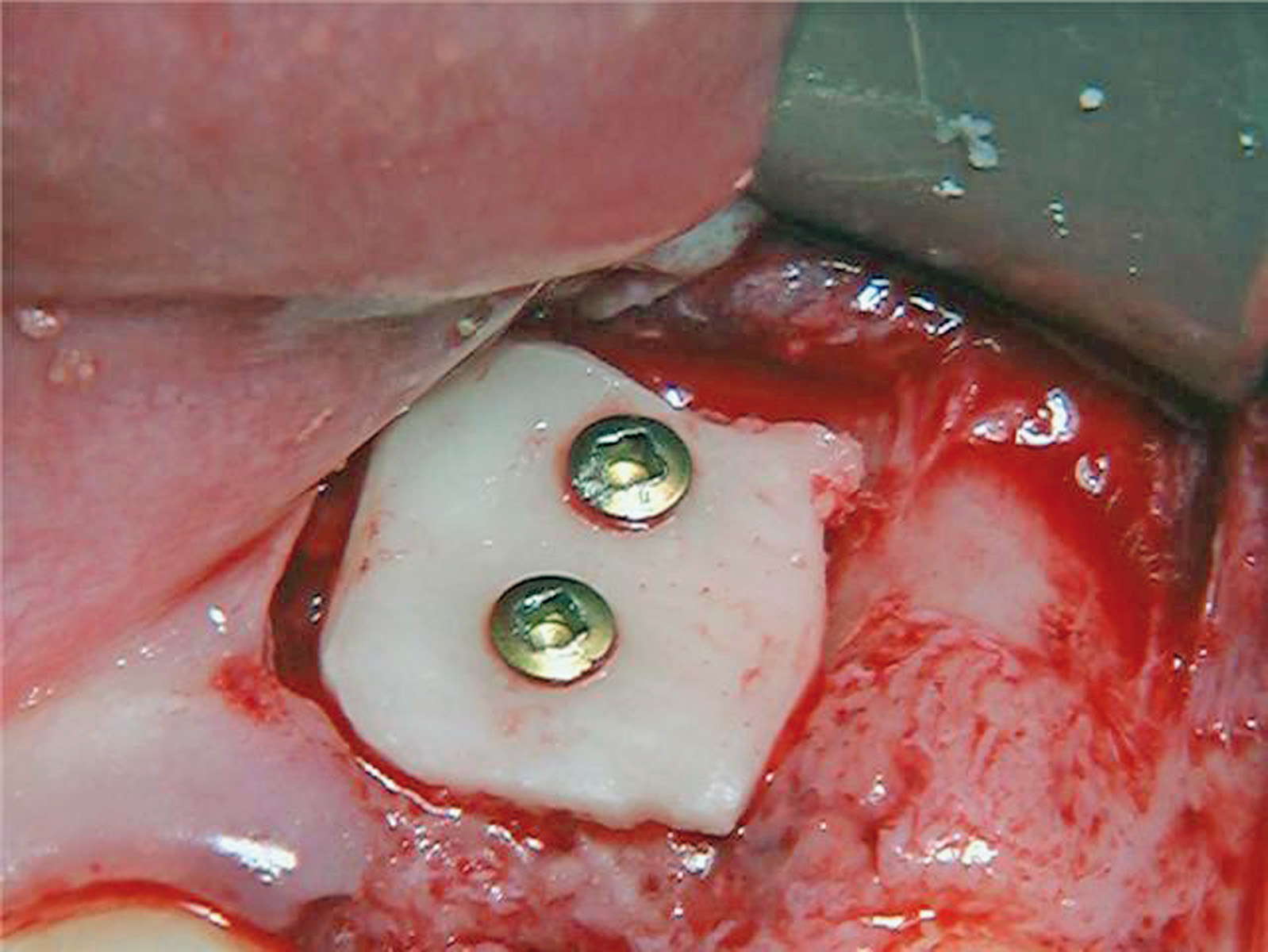
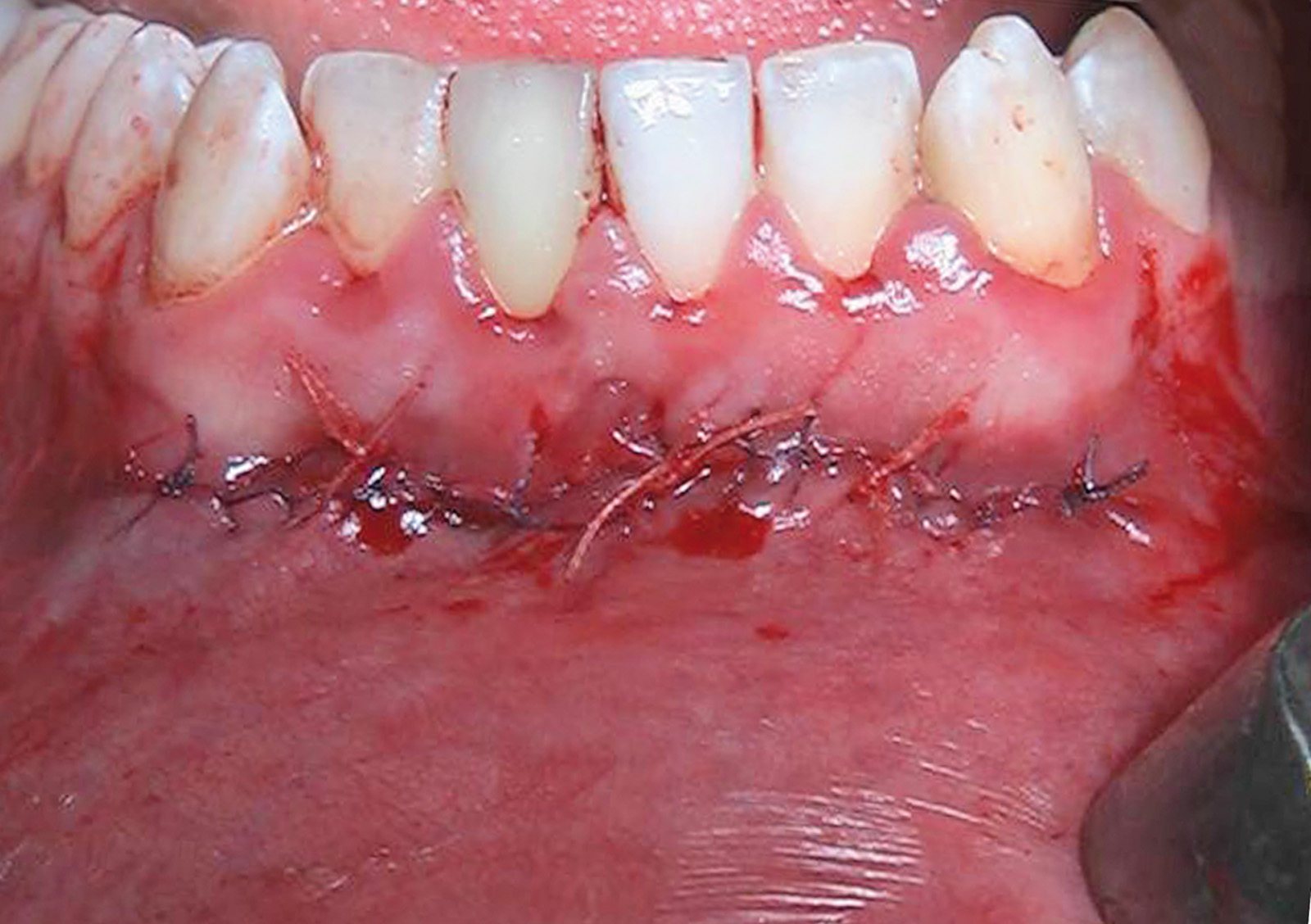
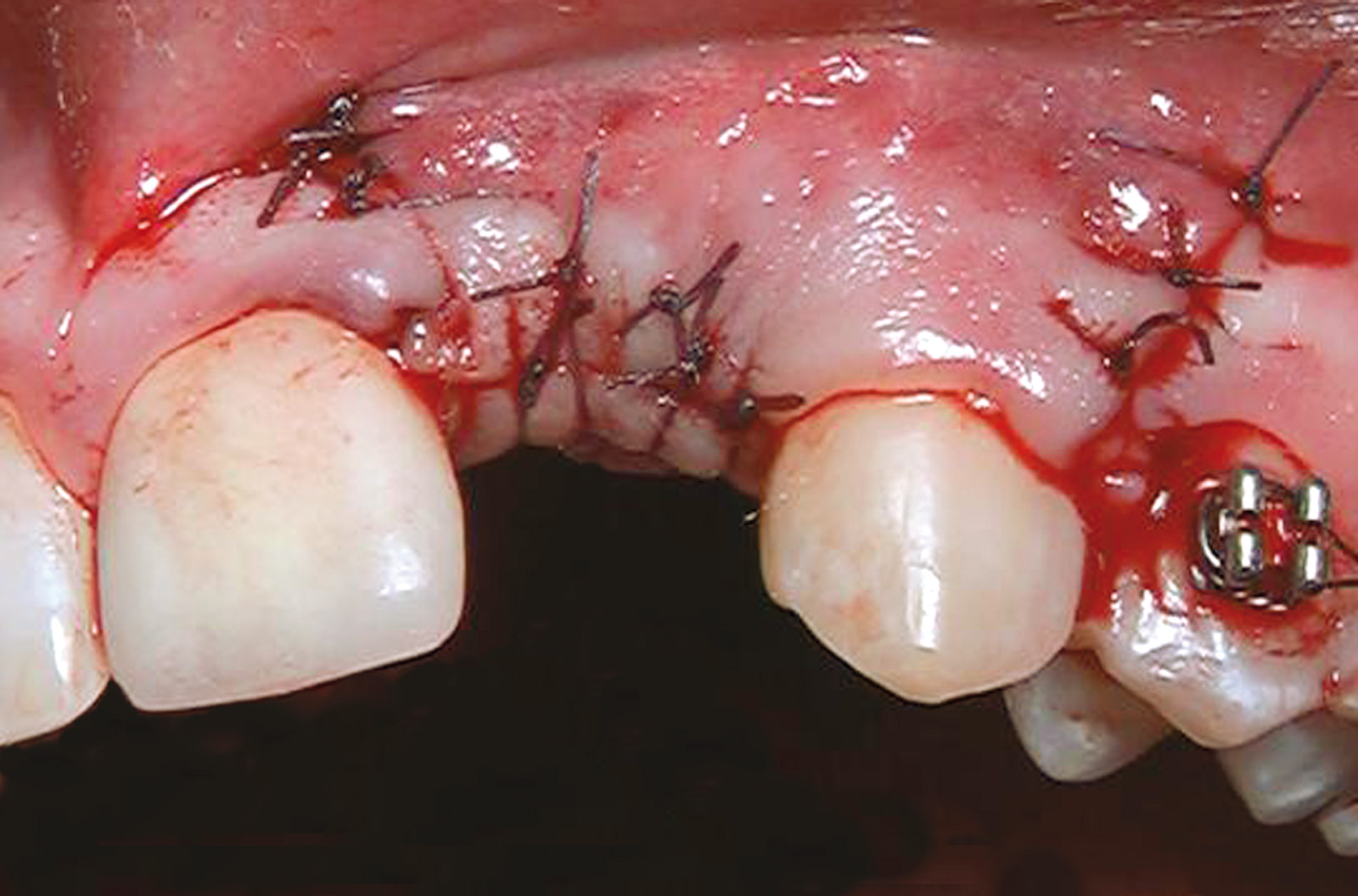
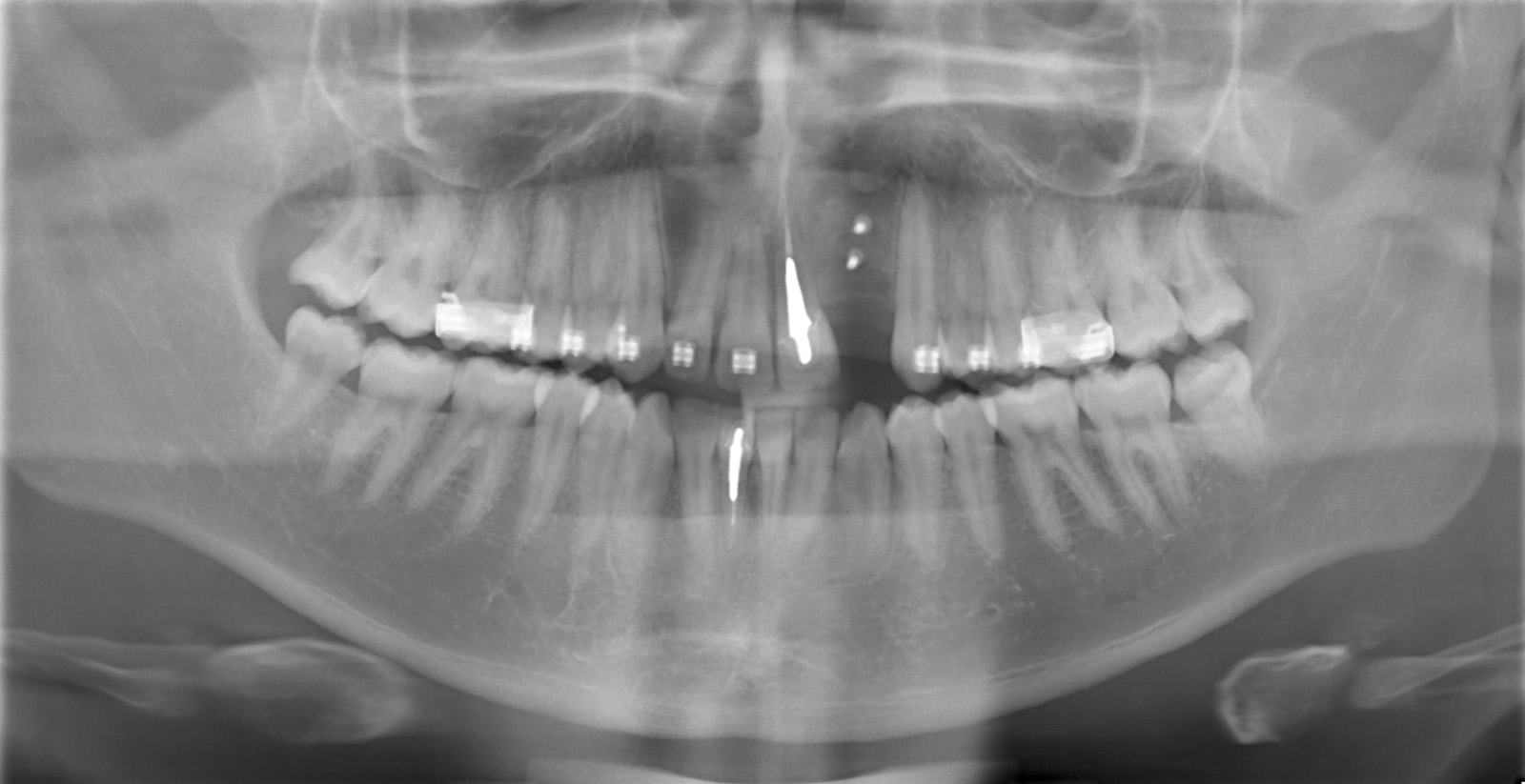
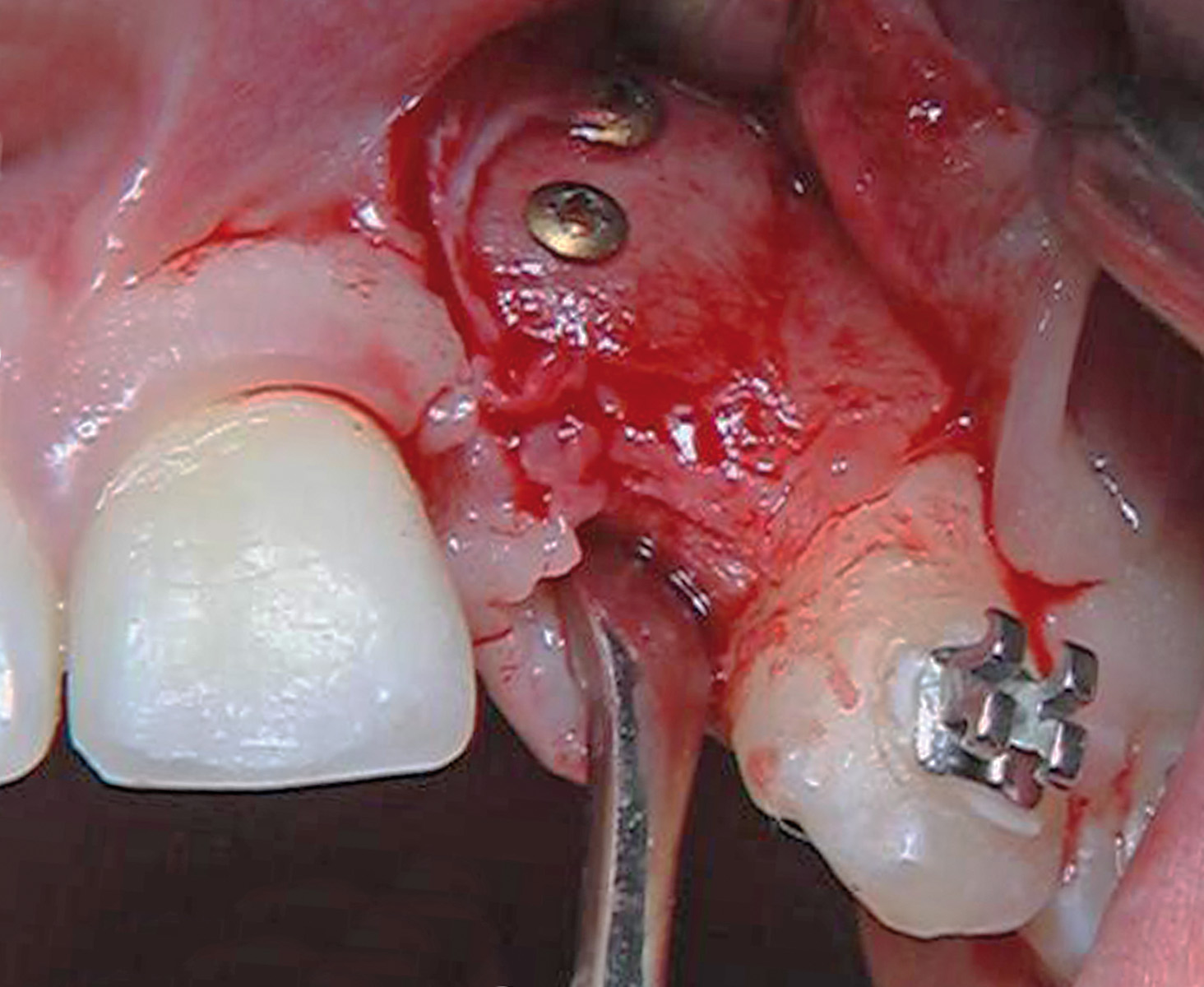
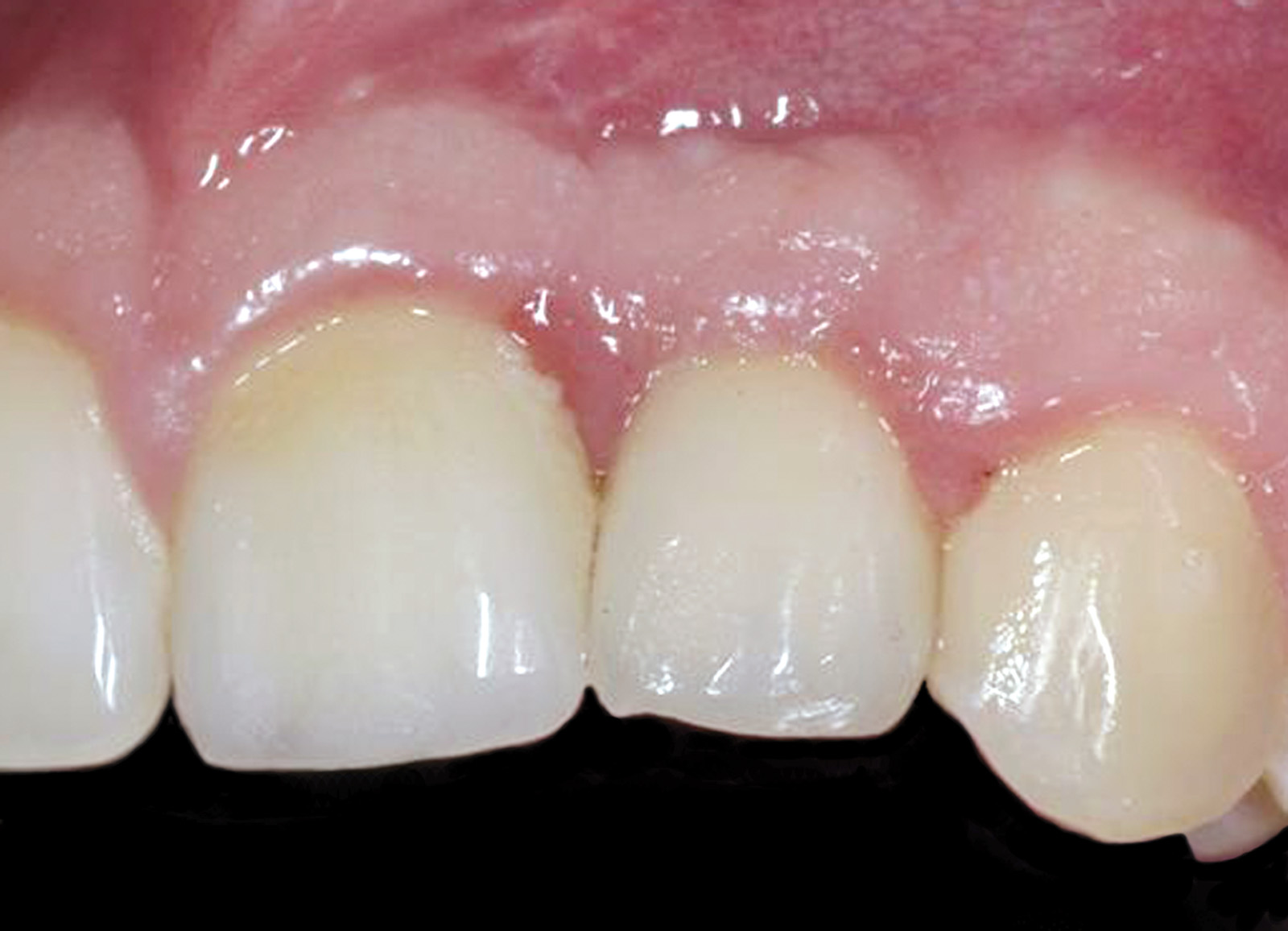
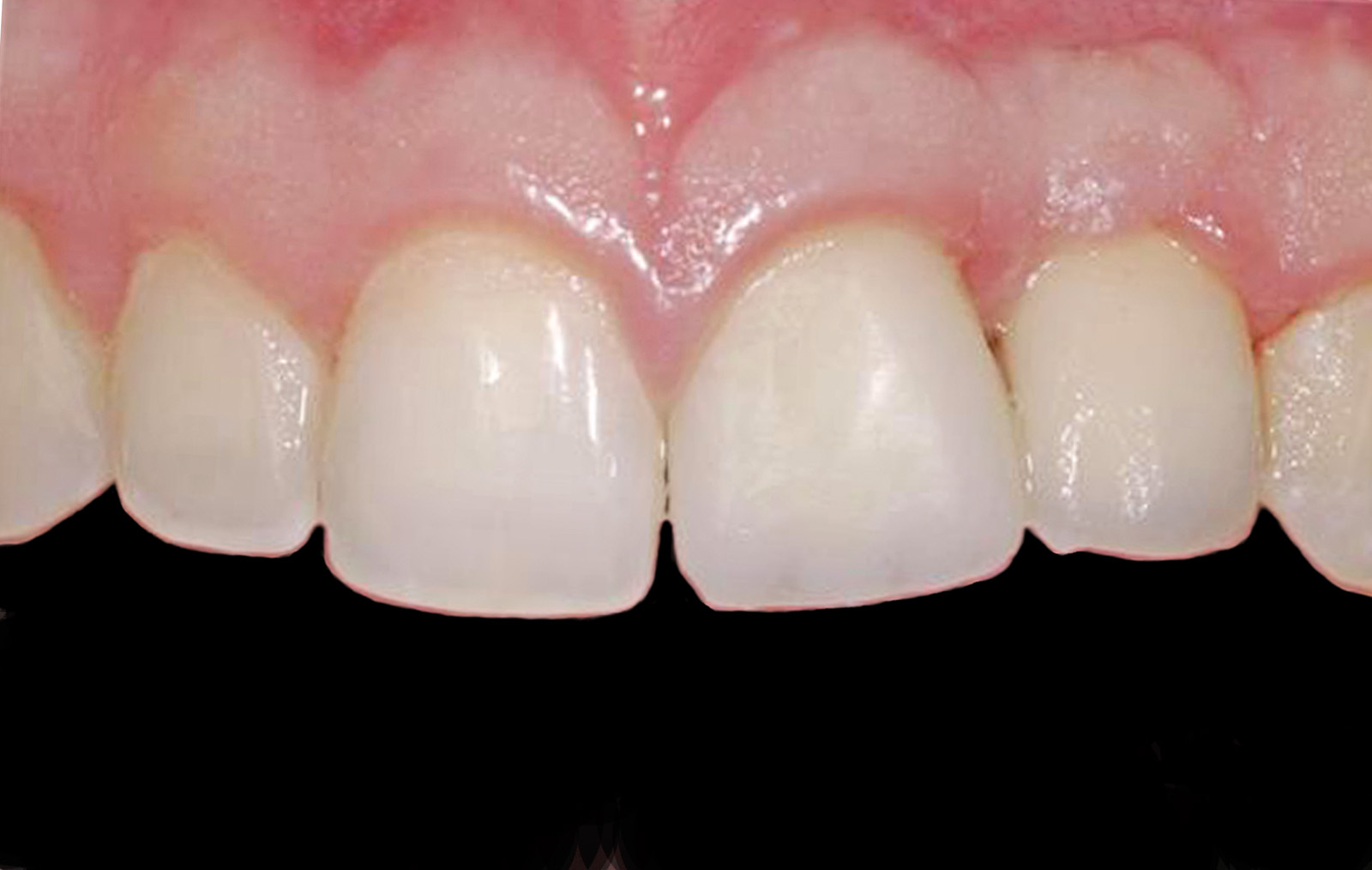
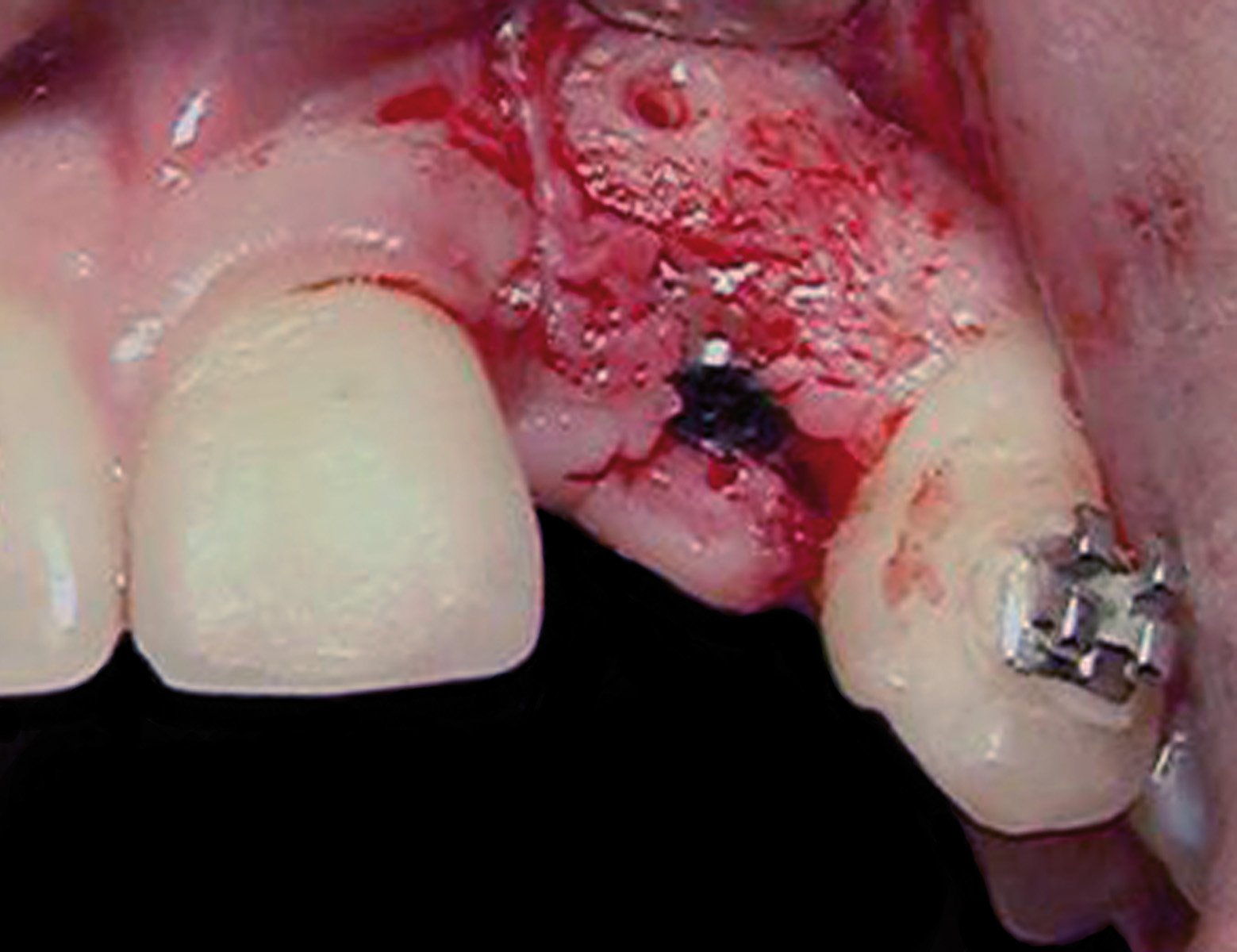
Nella visita pre-operatoria sono state valutate l’ortopantomografia (figura 8) e la TC scan evidenziando l’area di prelievo (da sinfisi mandibolare) (figura 9a) e di innesto (in corrispondenza dell’elemento dentario 22) (figure 9b, 10a-b). Viene praticata un’infiltrazione di anestetico locale di mepivacaina con concentrazioni 1.100.000 di adrenalina in corrispondenza dell’area sinfisaria di prelievo. In seguito a incisione paramarginale di circa 4 mm dal margine gengivale degli elementi dentari frontali mandibolari, si procede allo scollamento del lembo muco-periosteo con scheletrizzazione dell’area sinfisaria. Viene poi disegnata la zona di prelievo con osteotomie verticali e orizzontali per poi procede al distaccamento del blocchetto corticospungioso (figura 11). Dopo aver allestito un lembo muco-periosteo nella zona di innesto (figura 12), sussegue adeguata modellazione e fissazione dell’innesto tipo Veneer, mediante 2 viti di osteosintesi in corrispondenza dell’area del difetto in zona 22 (figura 13a-b). Viene poi applicata emostasi e sutura sia nella zona di prelievo che al sito donatore (figura 14a-b). Eseguiamo una OPT di controllo post intervento (figura 15). A 6 mesi si assiste alla rimozione delle viti di osteosintesi posizionate nel sito di innesto e al posizionamento di 1 impianto endosseo (figura 16a-b). Il paziente viene trattato con profilassi antibiotica con 2 g di amoxicillina e acido clavulanico, somministrati 1 ora prima dell’intervento da continuare poi due volte al giorno per 7 giorni al medesimo dosaggio. È stato poi applicato un protocollo di igiene orale che ha previsto l’utilizzo di collutorio con clorexidina 0,12% da utilizzare 3 volte al giorno per 15 giorni. A 12 mesi vengono eseguite un’OPT e un RX endorale di controllo (figura 18a-b) e viene posizionato il manufatto protesico definitivo (figura 17a-b). All’esame obiettivo post-operatorio, a 6 e 12 mesi sono stati valutati tramite test alla poltrona variazioni neurosensoriali nelle zone innervate dai nervi incisivi e mentale; non è stato riscontrato alcun danno neurologico.
Risultati
Da un’attenta rivalutazione della letteratura possiamo ritenere che il prelievo da sinfisi mentoniera sia un ottimo sito donatore intraorale caratterizzato dalla presenta di un buon accesso chirurgico, dalla possibilità di ottenere una buona quantità di osso rispetto ad altri siti intraorali e dalla stessa origine embriogenica ectomesenchimale del sito donatore-ricevente che manifesta minor riassorbimento osseo. Oltretutto rispetto agli altri siti donatori extraorali c’è la possibilità di allestire un unico sito operario ed eseguire l’intervento in anestesia locale migliora notevolmente la prognosi. È rilevante tuttavia il fatto che la quantità di osso prelevabile dai siti extraorali è notevolmente superiore.Rimane da fare una considerazione più approfondita per quanto riguarda la morbidità dell’intervento; sono state manifestate in letteratura opinioni contrastanti sulle distanze da mantenere in sede intra-operatoria dagli apici radicolari di incisivi e canini. In tabella 5 si valutano i limiti anatomici operatori utilizzati in passato e quelli rivisti da Pommer et al.19 per eseguire un prelievo osseo da sinfisi in maggior sicurezza.
Discussione e conclusioni
Dal nostro studio si evince che nonostante siano stati definiti limiti anatomici precisi sulla localizzazione del MIC, nel prelievo osseo da sinfisi mentoniera non esiste un limite oggettivo al di sotto del quale si annulla la probabilità di avere alterazioni neurosensoriali. Questo è dovuto a variazioni fisiologiche del decorso del canale incisivo mandibolare.Consigliamo quindi di valutare in modo soggettivo caso per caso attraverso OPT e indagini di secondo livello quali TAC dental-scan e prototipi stereolitografici. I test alla poltrona si sono rivelati un’ottima metodica per la valutazione delle alterazioni neurosensoriali pre-operatorie ed eventualmente del danno neurologico post-operatorio.
Ringraziamenti
Si ringrazia l’azienda Biosolutions sas
Ing. Davolio F. - Milano per la realizzazione
del prototipo stereolitografico e per la disponibilità
che ha prestato al nostro studio.
Corrispondenza
Giovanni Lomartire
Tel. 3391701881
giovanni.lomartire@inwind.it
bibliografia 1. Raghoebar GM, Louwerse C, Kalk WW, Vissink A. Morbidity of chin bone harvesting. Clin Oral Implants Res. 2001 Oct;12(5):503-7.
2. Misch CM. Comparison of intraoral donorsites for onlay grafting prior to implant placement. International Journal of Oral and Maxillofacial Implants 1997;12:767–776.
3. Chiapasco M, Abati S, Romeo E, Vogel G. Clinical outcome of autogenous bone blocksor guided bone regeneration with ePTFE membranes for the reconstruction of narrow edentulous ridges. Clinical Oral Implants Research 1999;10:278–288.
4. Triplett RG, Sihow SR. Osseous regeneration with bone harvested from the anterior mandible. In: Nevirs M & Mellonig JT, eds. Implant therapy. Clinical approaches and evidence of success. Chicago, Quintessence Publishing Co., 1998;209–217.
5. von Arx T, Kurt B. Die enorale Knochenentnahme zur Autotransplantation. Eine klinische Vergleichsstudie der Entnahmestellen im Kinnbereich und in der Retromolar-Region (in German). Schweizerische Monatsschrift fur Zahnmedizin 1998;108:447–453.
6. Nkenke E, Radespiel-Tröger M, Wiltfang J, Schultz-Mosgau S, Winkler G, Neukam FW. Morbidity of harvesting of retromolar bone grafts: a prospective study. Clinical Oral Implants Research2002;13:514–521.
7. Jacobs R, Mraiwa N, van Steenberghe D, Gijbels F, Quirynen M. Appearance, location, course, and morphology of the mandibular incisive canal: an assessment on spiral CT scan. Dentomaxillofacial Radiology; 31,5:322-327.
8. Javidi P, Ferrara D., Savini. Lesioni del nervo alveolare inferiore in implantologia: valutazione clinica. Italian oral surgery 2005;4:21-29.
9. Nocini PF, De Santis D, Fracasso E et al. Clinical and electrophysiological assessment of inferior alveolar nerve function after lateral nerve transposition. Clin Oral Impl Res 1999;10:120-30.
10. Schultze-Mosgau S, Erbe M, Rudolph D et al. Prospective study on post-traumatic and postoperative sensory disturbances of the inferior alveolar nerve and infraorbital nerve in mandibular and midfacial fractures. J Craniomaxillofac Surg 1999;27:86-93.
11. Pires CA, Bissada NF, Becker JJ, Kanawati A, Landers MA. Mandibular Incisive Canal: Cone Beam Computed Tomography. Clin Implant Dent Relat Res 2009, Aug 6.
12. Raghoebar GM, Meijndert L, Kalk WW, Vissink Alnt. Morbidity of mandibular bone harvesting: a comparative study Int J Oral Maxillofac Implants 2007 May-Jun;22(3):359-65.
13. Clavero J, Lundgren S. Ramus or chin grafts for maxillary sinus inlay and local onlay augmentation: comparison of donor site morbidity and complications. Clin Implant Dent Relat Res 2003;5(3):154-60.
14. Joshi A. An investigation of post-operative morbidity following chin graft surgery. Br Dent J 2004 Feb 28;196(4):215-8; discussion 211.
15. Posnick JC, Al-Qattan MM, Stepner NM. Alteration in Facial Sensibility in Adolescents Following Sagittal Split and Chin Osteotomies of the Mandible. Plastic & Reconstructive Surgery 1996;97(5):920-927.
16. Sbordone L, Menchini-Fabris GB, Toti P, Sbordone C, Califano L, Guidetti F. Clinical survey of neurosensory side-effects of mandibular parasymphyseal bone harvesting. International Journal of Oral and Maxillofacial Surgery 2009;38(2):139-145.
17. Weibull L, Widmark G, Ivanoff CJ, Borg E, Rasmusson L. Morbidity after chin bone harvesting--a retrospective long-term follow-up study. Clin Implant Dent Relat Res 2009;11(2):149-57. Epub 2008 Jul 24.
18. von Arx T, Häfliger J, Chappuis V. Neurosensory disturbances following bone harvesting in the symphysis: a prospective clinical study. Clin Oral Impl Res 2005;16:432-439.
19. Pommer B, Tepper G, Gahleitner A, Zechner W, Watzek G. Newsafety margins for chin bone harvesting based on the course of the mandibular incisive canal in CT. Clin Oral Impl Res 2008;19:1312-1316.
20. Serman NJ. The mandibular incisive foramen. J Anat 1989;167:195–198.
21. Dörtbudak O., Haas R., Bernhart T. & Mailath-Pokorny, G. (2002) Inlay autograft of intra-membranous bone for lateral alveolar ridge augmentation: a new surgical technique. Journal of Oral Rehabilitation 29: 835-841.