Riassunto
In questo lavoro vengono analizzate le cause più frequenti che determinano l’insorgenza di traumi dento-alveolari. In ragione delle variabili eziologiche ed epidemiologiche vengono presentate le possibili azioni preventive in grado di limitare il numero di tali eventi ma soprattutto attenuare i gravi e frequenti esiti a esse ricollegabili. I traumi derivanti alle attività sportive paiono gli eventi che potrebbero maggiormente beneficiare di attività preventive primarie e secondarie soprattutto qualora venissero largamente utilizzati i protettori orali (mouthguard). Questi dispositivi allo stato attuale hanno raggiunto un semplificato e ottimale modulo di realizzazione e adattamento ai vari stadi di maturazione ed evoluzione della cavità orale e per tale ragione possono essere utilizzati anche precocemente. È quindi necessario promuovere nei vari ambiti sportivi e scolastici la conoscenza e il vantaggioso utilizzo di tali dispositivi nell’ottica della preservazione del patrimonio dentario dei giovani atleti e di una non trascurabile riduzione dei costi sociali sempre connessi al ristoro dei danni permanenti derivanti ai gravi esiti traumatici orali.
Summary
Aetiopathogenesis and prevention of traumatic dental-alveolar injuries
This paper analyses the most frequent causes of dento-alveolar traumas.
In particular traumas caused by sport related activities are considered and the possible ways in which such traumas could be prevented are analysed. In conclusion the work emphasises the importance and the need of methods of prevention so to avoid immediate and persistent damages to young sportsmen.
Le lesioni traumatiche dento-alveolari sono eventi molto frequenti in dentatura sia decidua sia permanente; mediamente, si calcola che 3 soggetti ogni 10 subiscano una lesione orale1 e almeno uno di tali soggetti veda riconosciuta nell’attività sportiva la causa di tale evento2. Sono soprattutto le fasce d’età pre-adolescenziali in dentatura permanente (8-12 anni) e i soggetti nella fascia d’età 1-3 anni, in dentatura decidua, quelle particolarmente esposte a tali lesioni, con l’aggravante che, in entrambe tali fasce d’età, nell’apparato dentale leso possono determinarsi degli esiti particolarmente severi, con diminuita possibilità di completa restituito a integrum e costi di ripristino sociale assolutamente elevati che, generalmente, non sono assorbiti dal sistema Sanitario Nazionale3. Per tali motivi, risulta fondamentale che tutti gli operatori sanitari odontoiatrici e, in particolare, gli specialisti in odontoiatria pediatrica ricevano un training formativo che li avvicini a tali patologie e fornisca loro informazioni utili alla corretta gestione delle situazioni di urgenza terapeutica e, ovviamente, all’attivazione di protocolli atti al dispiegamento di un’efficace attività di prevenzione mirata.
Epidemiologia
Le variabili utili alla caratterizzazione epidemiologica delle lesioni traumatiche dento-alveolari sono principalmente:
- sesso ed età;
- localizzazione;
- fattori predisponenti.
Sesso ed età
I soggetti di sesso maschile presentano traumi dento-alveolari (TDA) con maggiore frequenza rispetto alle coetanee di sesso femminile (rapporto di incidenza M:F = 3:2).
Tale differenza, dopo i 10 anni d’età, tende gradualmente a diminuire, fino quasi ad annullarsi nell’età adulta. Tale tendenza è caratteristica dell’evoluzione degli usi e costumi della nostra società, dove da parte delle ragazze vi è un’emulazione delle attività perseguite dai coetanei maschi (si pensi all’incremento dell’abitudine al fumo) che porta, per esempio, a una loro maggiore partecipazione nell’ambito di sport solitamente di tipo maschile (calcio, sport violenti e/o acrobatici, sport estremi).
In letteratura, vengono anche riportati i picchi di incidenza dei traumi dento-alveolari che, per la dentatura decidua, sono tra 1 e 3 anni; mentre, per quella permanente, tra 8 e 11 anni (periodo riferibile all’inizio delle attività ludico-sportive singole e di gruppo) e, successivamente, tra 16 e 21 anni (periodo riferibile all’uso dei veicoli e alla maggior partecipazione agli sport agonistici).
Localizzazione
I traumi dento-alveolari interessano più frequentemente l’arcata superiore, specie il settore anteriore, in particolare gli elementi incisivi centrali superiori (80-90% dei casi, a seconda delle statistiche).
Gli elementi laterali superiori sono interessati nel 10-18% dei soggetti. Nel restante 2-4%, sono coinvolti il gruppo incisivo inferiore o i gruppi latero-posteriori (questi ultimi in età solitamente più avanzata).
Non va dimenticato che le lesioni dento-alveolari sono solitamente singole, ma possono anche interessare più elementi dentali contemporaneamente (due, tre e più denti, solitamente adiacenti e/o antagonisti); le lesioni a interessamento plurimo sono più frequenti nei traumi sportivi e stradali rispetto ad altre cornici circostanziali. La loro gravità ed espressività dipende dall’oggetto contundente, come vedremo più avanti.
Fattori predisponenti
Nel determinare le lesioni traumatiche dento-alveolari, un ruolo importante è rivestito dai fattori anatomici. Grande rilievo rivestono le anomalie dei rapporti scheletrici intermascellari e dei rapporti occlusali tra le arcate dentali (in particolare, la II classe di Angle). Ugualmente rilevante e preminente è il ruolo di un aumentato overjet (OVJ) dentale. Si è visto che i soggetti con OVJ maggiore di 4-6 mm riportano lesioni traumatiche più frequentemente dei soggetti con OVJ normale. L’aumento dell’OVJ produce, infatti, un esponenziale aumento del rischio. In uno studio svolto nel 2004, Bauss et al.4 confermano che ben il 10,3% del loro campione di studio (1.367 pazienti ortodontici) aveva riportato traumi dentali durante il trattamento, con un’incidenza massima nella fascia d’età tra 11 e 15 anni, prevalentemente a carico degli incisivi centrali superiori (79,6%) e con maggiore frequenza nei pazienti con OVJ aumentato e incompetenza del labbro superiore (tale binomio è il più delle volte associato).
Anche Shulman e Peterson5, sempre nel 2004, riferiscono di aver riscontrato, su un campione di 13.057 pazienti (nell’ambito dello studio NHANES III), un aumento dell’odds ratio relativa alle lesioni traumatiche, direttamente proporzionale all’aumento dell’OVJ.
Anche l’overbite (OVB), se aumentato, può essere un fattore predisponente, benché in maniera meno rilevante rispetto all’OVJ aumentato, specie se l’OVB ha valore superiore a 5-6 mm. Anche in questo caso, l’aumento dell’OVB incrementa esponenzialmente il rischio. In età più avanzata contribuisce, inoltre, a determinare tipiche fratture corono-radicolari a carico dei settori premolari con meccanismo indiretto (trauma trasmesso attraverso la mandibola). Altri fattori che favoriscono l’insorgere di lesioni traumatiche dento-alveolari sono: il morso aperto anteriore, l’incompetenza labiale superiore e la macrodonzia degli incisivi centrali superiori. Queste situazioni sono spesso associate a forme sindromiche, tipicamente nei soggetti respiratori orali, che presentano spesso la tendenza al prognatismo superiore.
Nel determinare gli eventi traumatici, appaiono ugualmente importanti il mancato rispetto dei parametri di sicurezza degli ambienti in cui si svolgono le attività ludiche e sportive (palestre scolastiche, piscine, campi di gioco, cortili parrocchiali ecc.) e lo stato di conservazione e manutenzione di ambienti (pavimentazioni, presenza di ostacoli, ecc.) e attrezzature, sportive e/o ludiche (scivoli, giostre ecc.).
Nell’ultima decade, tra i fattori predisponenti i TDA va annoverato e tenuto sotto osservazione l’utilizzo di piercing orali (soprattutto nella popolazione giovanile), che di frequente presentano una localizzazione linguale o labiale. In letteratura, sono presenti numerose osservazioni riguardo la presenza di fratture dentali e altre patologie orali (infezioni e recessione gengivale) nei portatori di tali piercing. In uno studio di prossima pubblicazione6, si è riscontrata, in un gruppo di 50 giocatrici di basket (età compresa tra 16 e 30 anni), la presenza di 40 soggetti portatrici di piercing, di cui 27 piercing orali; sempre nello stesso gruppo, 42 soggetti erano portatrici di uno o più tatuaggi cutanei; sembra, quindi, che l’abitudine all’utilizzo di piercing sia un trend molto più diffuso tra le atlete donne rispetto alla popolazione comune (dove si riscontrano valori del 10-12%).
Eziologia dei traumi dento-alveolari
I fattori che influenzano il tipo e la gravità della lesione sono principalmente:
- l’intensità della forza (ovvero la forza d’impatto tra corpo contundente e soggetto);
- la direzione di applicazione della forza;
- la resilienza dell’oggetto contundente;
- la forma dell’oggetto contundente.
Intensità della forza
Maggiore è la velocità dell’impatto sulle strutture dento-alveolari, maggiore sarà la probabilità che si verifichino lesioni a carico dei tessuti duri (fratture di corona). Se, invece, la velocità è minore, saranno relativamente più probabili lesioni a carico dei tessuti molli e parodontali (lussazioni ed exarticolazioni).
Direzione della forza
La direzione di applicazione della forza risulta importante nel determinare l’estensione e la direzione delle linee di frattura con cui il trauma si manifesta a livello sia delle corone dentali sia delle radici (fratture orizzontali e/o verticali) e può motivare l’insorgenza di un determinato movimento lussativo (intrusione, estrusione) o la totale fuoriuscita del dente dall’alveolo osseo (exarticolazione).
Resilienza dell’oggetto contundente
La gravità della lesione, nel caso delle fratture, sembra essere direttamente proporzionale al modulo di elasticità dell’oggetto contundente. Se il corpo contundente è piuttosto elastico si determineranno, più probabilmente, fratture di gravità minore o lussazioni.
Forma dell’oggetto contundente
Più l’oggetto contundente è piccolo, minore sarà l’area di applicazione della forza e, di conseguenza, maggiore risulterà la sua entità per unità di superficie. La probabilità di frattura risulterà dunque aumentata, a discapito di fenomeni lussativi.
Questo fattore è rilevante perché in alcune discipline sportive è possibile prevedere con molta precisione quali saranno gli esiti di eventuali traumi dento-facciali e, di conseguenza, predisporre adeguati mezzi di protezione.
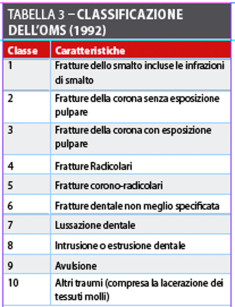
Classificazione delle lesioni traumatiche
Le lesioni traumatiche dento-alveolari sono classificate secondo la gravità; si riportano tre tabelle esemplificative (tabelle 1-3).
 Frequenza delle cause
Frequenza delle cause
Nella distribuzione delle cause che determinano i traumi dento-alveolari si riconoscono:
- nel 40% dei casi, cause accidentali (in ambito domestico, di gioco ecc.);
- nel 25-30% dei casi, incidenti stradali;
- nel 25% dei casi, incidenti sportivi;
- nel 5-10% dei casi, lesività colpose (aggressioni e infortuni sul lavoro).
Per gli scopi di questo elaborato, soffermeremo la nostra attenzione soprattutto sulle situazioni di rischio traumatico dento-alveolare che possono essere assoggettate a una, seppur parziale, riduzione quantitativa e qualitativa, se sottoposte a specifici protocolli di tipo preventivo.
Schematicamente, qualsiasi attività di tipo preventivo deve rispondere ai seguenti dettami di carattere generale:
- analisi e presa di coscienza del problema;
- controllo dei fattori predisponenti generali;
- studio e realizzazione di metodiche o apparecchiature atte a ridurre gli effetti del trauma.
Tra le cause più rilevanti che determinano i traumi dento-alveolari vediamo subito che una larga quota avvengono per cause accidentali (circa il 40%); va precisato che, in letteratura, all’interno di tale gruppo sono comprese una serie innumerevole di situazioni e cause che spesso si intrecciano con svariate situazioni favorenti, tra queste le cadute accidentali, i giochi (tra bambini o tra adolescenti), gli stati patologici di handicap fisico (svenimenti, intubazioni tracheali, stati di ebbrezza ed epilessia ecc.), ma anche situazioni riconducibili a obesità e ipovedenza sono comprese in questo ambito.
È ovvio che gran parte di queste situazioni non sono prevenibili, se non con l’applicazione e il rispetto di rigidi regolamenti e un notevole dispiegamento di personale atto al controllo e alla limitazione del rischio, si pensi ai momenti ludici negli asili e nelle scuole con presenza di individui ipercinetici e l’inevitabile conseguente eterogenericità dei momenti eziologici. Ovviamente, in tale contesto, una notevole attenuazione del rischio può ottenersi con la verifica e il controllo dell’idoneità degli ambienti e la loro corretta destinazione d’uso.
Ben poco può essere fatto, invece, per quanto attiene atti di violenza o liti, poiché queste dipendono ovviamente dal fattore umano, dalle situazioni di disagio sociale giovanile (bullismo) o, ancora, da fattori eminentemente ambientali, si pensi a nazioni come Palestina, Iran, Iraq, Sudan e molte nazioni dell’America Latina, dove i TDA raggiungono, per tali fattori causali, incidenze di oltre il 60-70%, se confrontati con i traumi sportivi che non superano l’incidenza del 3-5%.
Di contro, per quanto riguarda i TDA da incidenti stradali, va ovviamente eseguita una disamina per quanto riguarda il tipo di mezzo di trasporto coinvolto e, di conseguenza, va tenuto conto che in questo dato rilevante (25-30% dei casi) sono compresi eventi che vedono il traumatizzato all’interno di autoveicoli, alla guida di motocicli e bicicli e, ancora, che lo vedono in qualità di pedone, cioè come vittima di investimenti.
Ovviamente, a seconda della situazione, differenti sono le metodologie che possono proteggere o meglio attenuare gli effetti dei traumi facciali che frequentemente portano a lesioni invalidanti molto gravi (maxillo-facciali) se non addirittura all’exitus.
Per quanto attiene gli autoveicoli, l’adozione delle cinture di sicurezza (ovviamente correttamente utilizzate) ha comportato (già singolarmente, ma soprattutto se accoppiate all’utilizzo degli airbag) una notevole attenuazione dei traumi, soprattutto nel merito degli eventi fatali, e tale risultato è motivato dal fatto che il leso, nell’incidente, viene trattenuto all’interno dell’abitacolo e anche la sua traslazione interna viene ridotta, così come l’urto con le strutture di supporto dell’abitacolo.
Ovviamente, benché si sia ridotta la genesi delle lesioni cranio-facciali fatali, non si sono eliminati i TDA che, percentualmente, sono rimasti numerosi, poiché vedono una genesi che spesso non è attenuabile dall’uso delle sole cinture di sicurezza (il busto e il capo possono essere proiettati in avanti e/o di lato) o, peggio, dei soli airbag (sono descritte lesioni molto gravi per l’esplosione di tali dispositivi), soprattutto per i passeggeri occupanti i posti posteriori.
Per quanto attiene i motoveicoli, i traumi facciali permangono numerosi e di gravità immutata, poiché pochissimi sono i portatori di casco integrale (cioè con protezione anteriore), soprattutto tra i giovani e giovanissimi; spesso, tali eventi sono determinati dalla caduta con urto al suolo (strisciamento) o contro ostacoli fissi e/o mobili, gli effetti determinano un interessamento costante frontale e/o mandibolare, con notevole coinvolgimento dento-alveolare. Rimane, a questo punto, da affrontare l’ampio capitolo dei TDA provocati da incidenti verificatisi durante lo svolgimento di attività sportive.
Va subito precisato che, sotto tale voce, sono comprese numerose situazioni e tra queste, costantemente, si annoverano i traumi che si verificano durante lo svolgimento dell’educazione fisica scolastica; che è caratterizzata, in genere, da cause ricollegabili alla scarsa manutenzione e cura di impianti e attrezzature con cui e in cui tali attività si svolgono.
Vanno distinti, inoltre, gli incidenti in cui incorrono i praticanti amatoriali (non agonisti) da quelli in cui incorrono gli atleti professionisti. Di seguito, si espone un’approfondita disamina di tali avvenimenti che, allo stato dei dati della letteratura, interessano circa il 25% della popolazione.
Traumi sportivi
I traumi occorsi durante la pratica sportiva oscillano, come visto, attorno a una percentuale del 25% del totale. Sono più frequenti tra 8 e 21 anni. La loro frequenza diminuisce con l’aumentare dell’età dei soggetti.
È innegabile che vi siano delle specialità sportive che predispongano ai traumi dento-facciali, di converso altre specialità possono essere ritenute solo potenzialmente a rischio.
In particolare, per quanto riguarda la possibilità di incorrere in traumi dento-alveolari, l’FDI World Dental Federation ha suddiviso le discipline sportive in due grandi gruppi:
- ad alto rischio (football americano, rugby, hockey su ghiaccio, su pista e su prato, arti marziali, skateboard e mountain bike);
- a medio rischio (basket, pallamano, calcio, squash, ginnastica, pallanuoto ecc.).
Occorre, però, rapportare l’incidenza dei traumi dento-alveolari nei diversi sport con il numero di individui che effettivamente lo praticano per ottenere la reale prevalenza dei traumi legati a ciascuna disciplina. Chiaramente, ai diversi tipi di sport è associato un diverso rischio di subire lesioni e di riportare traumi di gravità variabile, a seconda che sia previsto l’uso di oggetti contundenti (per esempio, bastoni, mazze, palline, dischetti come accade nell’hockey, nel baseball, nella pallamano ecc.), il raggiungimento di elevate velocità (pattinaggio, surfing, motociclismo e ciclismo), la necessità di contatto fisico tra i giocatori (pallanuoto, basket, arti marziali, rugby ecc.) o l’associazione – che, chiaramente, aumenta il rischio – di diversi di questi fattori (come nell’hockey, nell’equitazione, nel polo ecc.).
L’inesperienza dei giocatori, inoltre, principalmente quando si praticano sport a rischio in età infantile o adolescenziale, o l’atteggiamento aggressivo del gioco (insito in alcuni sport) contribuiscono ad aumentare la probabilità di subire traumi facciali e, di conseguenza, dento-alveolari. Da qui l’obbligo per alcuni sport (talora limitatamente alle fasce d’età più basse e/o al sesso femminile) di utilizzare apposite protezioni extra-orali (per esempio: caschi a protezione integrale nell’hockey su ghiaccio per le donne e gli under 16) o intra-orali (cioè i paradenti o mouthguard) come in tutte le specialità di combattimento. Va, comunque, subito rilevato che in molte attività agonistiche violente, anche a livello professionale, l’uso delle protezioni intra-orali è infrequente e legato alla libera iniziativa del singolo giocatore.
In tutte quelle discipline in cui le norme di protezione sono state rese obbligatorie, l’incidenza degli eventi con traumi dentali si è drasticamente ridotta (nel football americano, per esempio, le percentuali di traumi orali sono, attualmente, al di sotto del 2%). Ne deriva l’assoluta necessità di attuare dei completi programmi di prevenzione rivolti a coloro che praticano attività sportive potenzialmente e statisticamente pericolose7-10. Negli sportivi, la prevenzione dei traumi dento-alveolari dovrebbe essere attuata su tre livelli:
- analisi e presa di coscienza del problema (educazione degli operatori sportivi e delle figure responsabili degli atleti, quali genitori, insegnanti, medici sportivi e assistenti sociali);
- controllo e correzione dei fattori predisponenti generali (stato di manutenzione e organizzazione degli impianti sportivi) e anatomici (II classi dentali, OVJ > 6 mm, respirazione orale);
- studio e realizzazione di metodiche o apparecchiature atte a ridurre gli effetti del trauma.
Si insiste sulla necessità di realizzare tali precetti dato che l’ambito sportivo è realmente uno dei pochi in cui tale applicazione, laddove sia stata perseguita, ha portato a risultati rilevanti.
Informare i soggetti e l’ambiente sportivo
Occorre informare i soggetti, che praticano attività sportive a rischio, sugli atteggiamenti e le precauzioni da adottare al fine di prevenire i traumi. Nel caso dei piccoli sportivi, l’informazione sarà, principalmente, rivolta ai genitori e al team delle società sportive alle quali i soggetti appartengono (dirigenti, allenatori, preparatori atletici, medici sportivi e societari, fisioterapisti ecc.) e che più direttamente sono chiamati alla conoscenza delle problematiche, tecniche e sanitarie, dei traumi sportivi. L’informazione dovrebbe interessare capillarmente anche gli istituti scolastici, dagli infantili ai superiori, in cui si svolgono quotidianamente, non solo attività ricreative e ludiche, ma anche sportive (in tale ambito andrebbero motivati e istruiti i direttori didattici e gli insegnanti). L’informazione dovrebbe attuarsi tramite l’attività dei Ministeri competenti e degli organismi nazionali (per esempio, CONI), così da stimolare l’organizzazione e l’attuazione di piani nazionali di prevenzione dei traumi oro-facciali.
Correggere i fattori predisponenti
Dovrebbero essere riconosciute e trattate le patologie o le condizioni anatomiche predisponenti, essenzialmente, le anomalie di tipo occlusale e/o gnatologico, come:
- le forme patologiche che aumentano il prognatismo superiore, favorendo l’impatto tra arcata dentale superiore e corpi contundenti;
- le seconde Classi scheletriche e dentali di Angle;
- l’aumento dell’OVJ e/o dell’OVB;
- le abitudini viziate che aumentano l’OVJ;
- la presenza di denti ritenuti e/o inclusi che determinano un locus minoris resistentiae delle ossa mascellari.
I soggetti portatori di tali fattori predisponenti andrebbero individuati prima dell’inizio della pratica di attività riconosciute tra le cause più frequenti di traumi oro-facciali. Questo si dovrebbe attuare nelle visite di avviamento allo sport durante le quali, allo screening delle patologie generali, si dovrebbe integrare una valutazione della condizione orale. Il trattamento di tali fattori è chiaramente di tipo ortodontico tradizionale o intercettivo, mobile o fisso, mirato alla correzione delle eventuali discrepanze. Il trattamento, per quanto possibile, non dovrebbe ostacolare o ritardare l’inizio dell’attività sportiva prevista.
Proteggere per evitare lo sviluppo di patologie
La protezione degli elementi dentali viene effettuata tramite apparecchiature intra- o extra-orali. Gli sport che non richiedono protezioni facciali extra-orali dovrebbero prevedere, quantomeno, protezioni intra-orali, cioè paradenti o mouthguard adeguati all’età del soggetto e alla disciplina praticata. Tale argomento verrà approfondito nel capitolo dedicato alle protezioni orali. Infine, oltre ai tre citati livelli di intervento, esiste un ulteriore livello, di seguito riportato, di utile applicabilità e che non dovrebbe essere mai trascurato dagli operatori.
 Curare per attenuare gli esiti del trauma e prevenire le recidive
Curare per attenuare gli esiti del trauma e prevenire le recidive
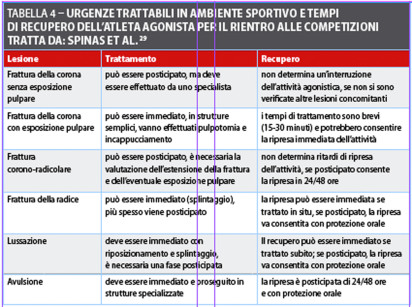
Una volta che il trauma si è verificato (figura 1), per inosservanza dei precedenti livelli di prevenzione, occorre attenuare gli esiti delle lesioni che si sono sviluppate. Ciò riduce le conseguenze personali (in termini di invalidità) e i costi sociali dei traumi (con riduzione del costo di riabilitazione, tramite l’attuazione di terapie congrue, tempestive e appropriate). A tale riguardo si veda la tabella 4 che elenca tempi e priorità di intervento terapeutico. L’utilizzo di apparecchiature in grado di proteggere le strutture dento-facciali dal trauma che, ricordiamo, possono essere di tipo intra- e/o extra-orale, dovrebbe essere il livello di intervento più facilmente ed estensivamente praticabile.
Per l’operatore sanitario, in particolare, è fondamentale conoscere l’esistenza e il corretto utilizzo delle apparecchiature intra-orali e, possibilmente, avviare al loro utilizzo il maggior numero possibile di pazienti. Tali protezioni delle strutture dento-alveolari nei confronti dei traumi prendono il nome di paradenti o mouthguard.

Attualmente, i paradenti sono convenzionalmente suddivisi in tre classi11-13:
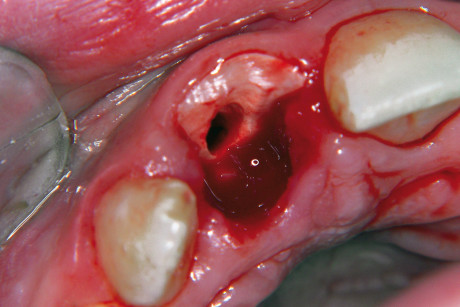
- paradenti pronti all’uso, stock mouthguard, acquistabili presso tutti i negozi di articoli sportivi e disponibili in varie misure standard, attualmente in disuso perché non facilmente adattabili e dimostratisi di scarsa utilità protettiva nelle reali condizioni di utilizzo. Propongono, infatti, un rialzo occlusale di 4-5 mm e ingombro sui fornici spesso insopportabile e presentano caratteristiche di ritenzione assolutamente insufficienti (figura 2);
- paradenti semi-individuali, mouthguard self-made, preconfezionati, da modellarsi intra-oralmente, solitamente ritenuti poco efficienti. Comprendono i Boil and Bite classici e quelli di nuova generazione (NG) tra cui il ProGuard e modelli similari di nuova realizzazione (Boil and Bite NG) (figura 3);
- paradenti individuali, custom-made mouthguard, detti individuali perché costruiti in laboratorio sul modello delle arcate del paziente. Quest’ultima tipologia si suddivide inoltre in paradenti monolaminari e plurilaminari, a seconda del tipo e numero di strati protettivi di materiale utilizzato, e della tecnica di realizzazione con l’utilizzo di basse o alte temperature e pressioni di trattamento dei materiali (figure 4-5).

Motivazione all’uso dei protettori orali
A scopo preventivo, nella pratica sportiva è ormai da anni consigliato, e in alcuni Paesi reso obbligatorio durante le competizioni ufficiali (nei cosiddetti sport di contatto e per certe categorie di praticanti), l’uso dei paradenti, avendo questi dimostrato di fornire una reale ed efficace protezione sia dei denti sia delle strutture orali.

Tali dispositivi consentono di attuare una prevenzione di tipo diretto: proteggono, infatti, gli incisivi superiori da impatti frontali diretti, forniscono una protezione nei confronti di lacerazioni dei tessuti molli distanziandoli dai denti (molto importante negli atleti portatori di apparecchi ortodontici fissi), proteggono tutti gli elementi dentali dal trauma indiretto derivante da un impatto violento che agisca con le arcate in occlusione, riducono i rischi di fratture della mandibola per colpi provenienti dal basso, riducono la forza con cui i traumi sulla mandibola possono trasmettersi, con meccanismo indiretto, a denti, cranio, collo e articolazione temporo-mandibolare (ATM).
Già Hickey14 ha dimostrato, sulla base di esperimenti effettuati su cadaveri, che l’applicazione di un paradenti tra le arcate dentali determina un’importante riduzione nelle variazioni di pressione intracranica e nella deformazione del cranio.
In questa sede, è importante sottolineare come l’uso del paradenti debba essere incoraggiato nei bambini che si dedicano a sport di contatto e questo, soprattutto, per due motivi: la maggiore gravità di alcuni traumi quando questi si verificano in soggetti in crescita (8-12 anni) e la più facile accettazione dei paradenti quanto più precocemente essi vengono applicati8,12,15.
È stato dimostrato che atleti più giovani manifestano una compliance maggiore nei confronti di tutti i tipi di paradenti rispetto ad atleti più anziani che abbiano precedentemente praticato sport senza indossarli. Inoltre, se i paradenti vengono indossati anche nelle fasi di allenamento, essi vengono meglio tollerati e utilizzati anche nelle competizioni o, comunque, quando si raggiungono elevati livelli di agonismo e, di conseguenza, quando il rischio di trauma è maggiore16.
Lieger e von Arx17, in un studio condotto su 267 atleti professionisti svizzeri, rilevano che il 45% degli atleti che non indossavano il paradenti avevano riportato traumi oro-facciali o cerebrali (con una percentuale maggiore nei praticanti di hockey su ghiaccio che nei calciatori), mentre il 68% di coloro che indossavano il paradenti non avevano mai riportato traumi oro-facciali o cerebrali. Dallo studio risultò, inoltre, una scarsa informazione di atleti e allenatori sull’uso del paradenti.
Nel 1999, Ranalli et al.18 appurarono, in un’indagine condotta su oltre 1.000 intervistati, che il 30% del campione aveva subito un trauma durante la pratica sportiva; di tali traumi, ben il 60% era a localizzazione dento-alveolare. Venne valutato, inoltre, il grado di conoscenza e applicazione, da parte degli atleti, delle norme generali di prevenzione nel riguardo degli eventi traumatici dentali. A tale proposito, solo il 2% del campione dichiarava di conoscere e utilizzare un paradenti e circa il 35% si dichiarava disposto a utilizzarne uno, se gli fosse stato fornito gratuitamente. Infine, ben il 40% del campione dichiarava di non conoscere l’utilità del paradenti e avrebbe gradito ricevere ulteriori informazioni.
Molto recentemente, Spinas19 ha condotto un’indagine su 300 giovani cestisti, mettendo in evidenza la scarsissima conoscenza dei paradenti (10% del campione) e l’ancor meno frequente loro utilizzo (solo tre soggetti, cioè, 1% del campione); tale utilizzo veniva motivato dal fatto di aver già subito un trauma.
Tutti i lavori citati mettono, comunque, sempre in evidenza la necessità di promuovere campagne informative e il necessario coinvolgimento dei Club sportivi, delle Federazioni e, soprattutto, la sensibilizzazione degli allenatori, principalmente quelli operanti nei settori giovanili.
Caratteristiche dei paradenti
Le più comuni giustificazioni, mosse dagli atleti al mancato utilizzo delle protezioni orali, sono: scarsa tenuta, eccessivo ingombro, difficile respirazione oro-nasale, bocca secca e fonazione difficoltosa. Molte di tali motivazioni sono reali e collegate alla cattiva qualità dei paradenti utilizzati; per tale ragione, sarebbe opportuno che il paradenti, per essere definito tale, rispondesse ai seguenti requisiti:
- essere di materiale resiliente, in quanto un materiale troppo rigido potrebbe causare lacerazioni dei tessuti molli non svolgendo, al tempo stesso, alcun effetto ammortizzante;
- avere margini arrotondati;
- essere inodore, insapore, non poroso e facilmente detergibile;
- non avere effetti ortodontici indesiderati né costringere la mandibola in posizione forzata;
- essere aderente e ritentivo: per ottenere la ritenzione, infatti, non dovrebbe essere necessario che l’atleta mantenga le arcate in occlusione, in caso contrario, il paradenti, interponendosi, impedirebbe la respirazione a bocca aperta;
- essere resistente ai fluidi salivari e non andare incontro a delaminazione;
- non essere ingombrante, né ridurre gli spazi respiratori o impedire all’atleta di parlare;
- presentare uno scudo vestibolare che si estenda di circa 5-6 mm al di sopra del bordo gengivale, al fine di fornire il massimo della protezione; mentre, palatalmente che si estenda per circa 1-2 mm; Yamada et al.20, in effetti, hanno dimostrato che la capacità di difesa dalle forze traumatiche non varia al variare della posizione del bordo palatale del paradenti rispetto al margine cervicale degli elementi dentali, purché la superficie palatale dei denti sia completamente coperta;
- lo spessore dovrebbe essere di almeno 3-4 mm sulle superfici vestibolari e di 3 mm sulla superficie occlusale; recentemente, infatti, Takeda et al.21 hanno confermato che l’efficienza del paradenti nel disperdere le forze traumatiche diminuisce con spessori occlusali inferiori a 3 mm;
- consentire il contatto tra le arcate dentali con l’interposizione di uno spessore occlusale di 2-3 mm, in modo tale che, qualora la mandibola subisca un trauma che ne determina la chiusura forzata, l’energia sia distribuita su tutta l’arcata mascellare. Occlusalmente, le impronte degli elementi dentali mandibolari e mascellari, benché non eccessivamente accentuate (si ridurrebbe il necessario spessore del paradenti e il suo effetto ammortizzante), devono essere registrate e riprodotte. Soprattutto negli sport dinamici non è, però, fondamentale che sia previsto il blocco dell’arcata antagonista in occlusione, ma deve essere garantito un certo grado di «area d’occlusione» in cui l’atleta possa entrare e uscire con facilità;
- avere una durezza Vickers di almeno 78 shore A;
- essere modificabile a seconda delle necessità;
- avere un costo contenuto.
Tipologie di paradenti
Esistono differenti dispositivi di protezione che, nel tempo, hanno subito notevoli cambiamenti, soprattutto per quanto attiene ai materiali utilizzati per la loro realizzazione e che, grazie all’avvento delle alte pressioni, sono diventati più stabili e duraturi. Essi si differenziano, principalmente, per la metodica di realizzazione, il numero e lo spessore degli strati utilizzati e per il tipo di materiale utilizzato per la costruzione22. Sia i paradenti individuali sia quelli preformati, possono essere di diverso tipo23, per esempio più o meno estesi, limitati alla sola arcata superiore, o interessanti anche l’inferiore, soprattutto in funzione dello sport per il quale vengono utilizzati e del grado di protezione richiesta.
Paradenti preformati non adattabili (stock mouthguard)
Questi paradenti non rispondono ai requisiti di sicurezza già elencati. Essi erano molto utilizzati fino ai primi anni Settanta e sono stati soppiantati dai Boil and Bite classici, soprattutto per il grande utilizzo che è stato fatto di tali paradenti nel football americano, quando l’uso di tali protettori è stato collegato all’utilizzo di caschi e reso obbligatorio.
Paradenti preformati adattabili o semi-individuali (Boil and Bite)
Anch’essi acquistabili nei negozi di articoli sportivi, sono attualmente i più utilizzati negli USA. Hanno costo ed efficienza superiori a quelli non adattabili perché vengono personalizzati con la tecnica della termoformazione nel cavo orale del paziente (solitamente dallo stesso atleta) e si suddividono, a loro volta, in:
- Boil and Bite classici, costituiti da un materiale termoplastico che consente un adattamento approssimativo agli elementi dentali. Tale adattamento viene realizzato immergendo il paradenti nell’acqua bollente per qualche secondo, in modo che il materiale termoplastico acquisti una consistenza morbida, e introducendolo ancora caldo in bocca; esso deve essere premuto sui denti del soggetto, invitandolo a mantenere le arcate in occlusione centrica e ben serrate fino a che il materiale si sia completamente raffreddato. Se, a un primo adattamento, non si raggiunge il risultato voluto, l’operazione si può ripetere. Questi paradenti anche se, grazie alle caratteristiche di termoplasticità del materiale che li costituisce, prendono la forma delle arcate dentali e dell’osso alveolare non vi aderiscono a sufficienza e non sono autoritentivi; quindi, per essere mantenuti in situ, richiedono che le arcate siano sempre in occlusione; inoltre, il più delle volte, presentano uno spessore inter-occlusale insufficiente (1-2 mm) e non controllabile durante la termoformazione24; sono ingombranti e porosi, hanno un sapore sgradevole e, nel tempo, si deformano e si induriscono per esposizione ai fluidi orali. La loro forma e le dimensioni sono standard e, di conseguenza, benché termoplastici, non si riesce ad adattarli a individui con malocclusioni di una certa gravità, cioè a coloro che ne avrebbero maggior bisogno, né a individui con arcate molto espanse o contratte o a bambini piccoli. D’altra parte, offrono il vantaggio di essere poco costosi e, quindi, facilmente sostituibili, caratteristica importante nei soggetti in crescita.
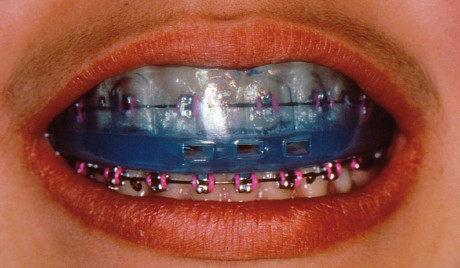
- Boil and Bite NG (nuova generazione), i paradenti semi-individuali di nuova generazione sono adattabili a tutte le situazioni orali. Sono personalizzabili più volte e, dunque, adatti all’utilizzo su individui in crescita. Presentano, inoltre, un costo contenuto, data la possibilità di evitare un rifacimento ex-novo e la realizzazione in studio (senza passaggi di laboratorio). Sono costituiti da un materiale termoplastico a bassa cristallinità, a base di etilene vinil acetato (EVA, etilene e acetato di vinile). La copolimerizzazione dei polimeri produce un composto trasparente, sufficientemente elastico, tale da assorbire le forze traumatiche che si esplicano nelle attività sportive. Data la sua notevole adattabilità alle diverse situazioni orali, risulta particolarmente indicato anche negli adolescenti sottoposti a trattamento ortodontico (figura 6).
Capostipite di tale tipologia di paradenti può essere considerato il sistema ProGuard (QuattroTi, Italia) e, più recentemente, i preformati PowerGuard della Myofunctional Research Co. (Isasan, Italia), che presentano un disegno anatomico basato sulle arcate dentali e sulle dimensioni degli elementi dentali in rapporto alla posizione della mandibola durante le prestazioni atletiche. Possiedono un sistema di controllo della dimensione verticale con stop occlusali bilaterali calibrati nella forchetta occlusale, vero fattore caratterizzante e innovativo di tale metodica, tale da garantire uno spessore occlusale minimo costante (2,5-3 mm) tra gli elementi delle due arcate. Sono presenti, inoltre, ampi fori anteriori, al fine di consentire la respirazione anche ad arcate chiuse. L’ottenimento di un paradenti di buona qualità con questa tecnica richiede la precisa e corretta esecuzione di tutti i passaggi del protocollo suggerito dal produttore e, dunque, una certa esperienza dell’operatore e un ottimale addestramento e collaborazione da parte del paziente.
Paradenti individuali
Esistono due tipi di paradenti individuali:
- paradenti individuali monolaminari, tra i paradenti individuali, la Dreve Dentamid (Germania) realizza, con la tecnica di termoformazione di gusci preformati standard (di materiale EVA) sul modello delle arcate dentali del paziente, un paradenti personalizzato (Shell-Dreve). Si tratta, cioè, di una tecnica mista, che parte da un preformato, ma che prevede una personalizzazione con monolaminazione25; in tal modo, i paradenti vengono adattati e personalizzati, con costi contenuti e in tempi rapidi (15 minuti circa). Con questa tecnica, si ottengono spessori di circa 4 mm a livello anteriore, garantendo così una protezione ottimale anche per bambini e adolescenti. La forma anatomica delle placche (shell) assicura un’eccellente adattabilità e assorbimento degli urti. La placca è anatomicamente preformata e presenta già i rinforzi previsti nelle aree critiche e non si rende necessaria, quindi, una seconda laminazione;
- paradenti individuali (custom-made) plurilaminari sono, attualmente, quelli ritenuti più efficienti e adattabili a tutte le situazioni di utilizzo; sono costruiti in laboratorio utilizzando materiali termoplastici EVA, partendo da un’impronta delle arcate dentali del paziente e avendo determinato la posizione mandibolare rispetto all’arcata superiore (con rilievo del rapporto di occlusione funzionale). Tale posizione viene simulata invitando il soggetto a compiere un ciclo di inspirazioni ed espirazioni di diversa durata. Effettuata la registrazione occlusale i modelli del paziente vengono montati in articolatore. Esistono essenzialmente due metodiche di realizzazione: quella proposta dalla Dreve con il sistema Drufomat Signature e la tecnica Playsafe12,24, che risulta essenzialmente simile.
Va sottolineato, però, che è necessario, per i tecnici di laboratorio, effettuare dei periodi di formazione prima di poter ottenere dei prodotti affidabili.
I paradenti individuali plurilaminari, secondo la classificazione della linea Playsafe sono così suddivisi, tenendo conto del numero e spessore degli strati protettivi utilizzati per la laminazione:
- Light, doppio strato (2 + 2 mm), adatto ai bambini e negli sport che prevedono l’uso del casco;
- Medium, doppio strato (2 + 4 mm), per sport che prevedono la possibilità di urti contro superfici (per esempio, calcio, ciclismo, basket ecc.);
- Heavy, doppio strato (2 + 4 mm + tre liste di distribuzione), per sport di contatto a livello competitivo che non prevedono l’uso di bastoni o racchette (per esempio, boxe, rugby ecc.);
- Heavy pro, triplo strato (2 + 1 + 4 mm), per sport a livello competitivo che prevedono l’uso di bastoni o racchette (per esempio, sci, polo, squash, hockey ecc.).
I paradenti individuali plurilaminari, secondo la classificazione della linea Signature Dreve sono suddivisi, tenendo conto del numero e spessore degli strati protettivi utilizzati per la laminazione, in:
- Junior, due strati (3 + 2 mm);
- Senior, due strati (3 + 3 mm);
- Elite, due strati (3 + 3 mm) + rinforzo vestibolare;
- Professional, due strati (3 + 3 mm) + rinforzo in policarbonato.
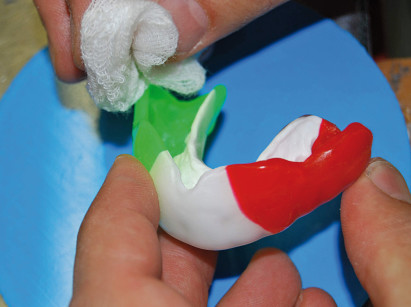
Anche in questa metodica, le fasi di laboratorio prevedono che sui modelli vengano segnati i contorni del paradenti e, dopo aver spruzzato sulle superfici di gesso uno spray a base di silicone, vi si appoggia e adatta un certo spessore di EVA termoplasticizzato applicando una pressione di circa 6 bar o altra procedura sotto vuoto (figure 7 e 8).
Il paradenti viene, quindi, raffreddato, rifinito e i margini arrotondati (figura 9). Questo tipo di paradenti garantisce tutte le caratteristiche ideali sopra enunciate e, soprattutto, consente di fornire una protezione adeguata anche a soggetti con severe malocclusioni o in corso di terapia ortodontica fissa. Takeda et al.26, inoltre, hanno accertato una maggiore efficienza dei paradenti individuali (costruiti con tecnica Drufomat) quando questi presentano almeno tre strati con un inserto interno rigido e uno spazio (di circa 1 mm) che allontana la superficie interna del paradenti dalla superficie vestibolare dei denti. Questa tipologia di paradenti, nelle prove in vitro, ha dimostrato una maggiore efficacia, rispetto al semplice paradenti multilaminare, nel prevenire le lussazioni dentali.

Il paradenti individuale più frequentemente utilizzato (Junior) copre entrambe le arcate, integralmente la superiore, mentre inferiormente il materiale viene ridotto progressivamente fino a lasciare scoperte le superfici vestibolari degli incisivi inferiori27. Questo disegno offre un buon livello di protezione senza limitazioni alla respirazione o al linguaggio. Nei soggetti con malocclusione di III classe, la protrusione inferiore rende più adatto un paradenti che offra la copertura degli incisivi inferiori. La respirazione è resa possibile grazie alla presenza di piccoli fori tra le arcate. Il comfort offerto da questo protettore è, quindi, inferiore rispetto al precedente, la fonazione è comunque possibile, la protezione massima.
Protettori orali fisiologici
I protettori orali fisiologici (POF, tecnica Dentech- Italia) sono stati definiti come paradenti ad alta precisione e prodotti con sistema di muffolaggio ad alte pressioni per iniezione del materiale. Sono realizzati tramite un attento studio preliminare dell’occlusione e della dimensione verticale del paziente. In uno studio11, tali protettori sono stati utilizzati da circa 120 atleti, con un follow-up di due anni, dimostrando di possedere elevate caratteristiche di precisione ed efficacia clinica, da rapportarsi comunque alla difficoltà di poter far utilizzare tale dispositivo a un gran numero di atleti. Inoltre, tali paradenti (essendo individuali), presentano tempi e costi di realizzazione non sempre accettabili da tutti i pazienti.
Discussione
Da quanto esposto, risulta evidente come, attualmente, la scelta di un paradenti individuale risponda pienamente ai requisiti anatomo-funzionali e di sicurezza per l’atleta28,29. Si tratta, comunque, di un’apparecchiatura che andrebbe destinata a soggetti che abbiano completato l’eruzione e l’allineamento dentale (quindi di età non inferiore a 12 anni). In ogni caso, è un presidio specificamente studiato per soggetti che svolgono attività competitive e/o di alta precisione, a comprovato rischio traumatico (figura 10) e in cui tutte le varianti, ancor che legate alla corretta occlusione e conseguente equilibrio posturale dell’atleta, possono essere sufficientemente soddisfatte.

L’uso di tali dispositivi dovrebbe essere incentivato fin dalla più giovane età e dovrebbero essere gli stessi allenatori a convincere i propri giovani atleti a utilizzarli sia in allenamento sia durante i match o partite30, in tale maniera si eviterebbe, in età più avanzata, il difficoltoso training di adattamento, che può comunque ritenersi completo in circa tre-quattro settimane di uso continuativo. Come già ricordato, tra i più frequenti discomfort riferiti dagli atleti si annovera la secchezza della bocca, le difficoltà fonatorie e la scarsa estetica27. Gran parte di tali disagi vengono ridotti dall’uso di paradenti individuali ben rifiniti e con spessori adatti ai tempi di utilizzo continuativo prevedibili; la secchezza della bocca, invece, è evitabile, dopo aver rimosso il paradenti, solo attraverso il sorseggiamento di liquidi isotonici, peraltro sempre raccomandati durante l’attività sportiva per il mantenimento dei normali valori di idratazione e di glicemia dell’atleta31.
Tornando alla scelta razionale del protettore orale a seconda delle esigenze del singolo atleta, si è detto della possibilità di scegliere spessori protettivi adatti al rischio che le singole discipline sportive comportano (figure 11 e 12), ovviamente cresce lo spessore all’innalzarsi di questo valore, ma cercando di rimanere entro 4 mm per lo scudo anteriore e non scendendo mai al di sotto dei 2-3 mm per lo spessore occlusale interarcata, fattore ritenuto, da tutti gli autori, assolutamente non emendabile17,20-22. Il problema estetico non va sottovalutato, perché con un’attenta modellazione si può ottenere un ingombro periferico del dispositivo assolutamente accettabile e che non modifica i tratti somatici generali dell’atleta29, con questa attenzione e con ulteriori possibili personalizzazioni (colore, nome) si riesce a motivare all’uso anche atleti particolarmente esigenti e sensibili (figure 13-14).
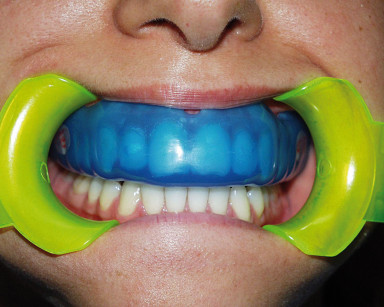
I paradenti semi-individuali di nuova generazione sembrano essere adatti all’utilizzo in adolescenti che svolgono attività sportive. Essi presentano ottimali caratteristiche costruttive e qualitative dei materiali e offrono l’innegabile vantaggio di essere adattabili a soggetti anche in dentatura mista (7-11 anni), potendo essere ripersonalizzati più volte18 per seguire l’evolversi della permuta dentale e la crescita alveolare del giovane atleta. I ridotti tempi di realizzazione e il costo assolutamente competitivo rispetto ai paradenti individuali, ne dovrebbero fare il paradenti di scelta nei pazienti pedodontici e/o in trattamento ortodontico.
Conclusioni
I traumi dento-facciali sono eventi spesso accidentali, indipendenti dalla volontà del singolo e scarse sono le possibilità di prevenirli. Le attuali analisi eziopatogenetiche devono tenere conto di questa multifattorialità di cause e ciò non semplifica l’attuazione di strategie preventive che risultino efficaci. In Italia, esistono pochi esempi di odontoiatria pubblica che, operativamente, si ispirino ai principi dell’odontoiatria di comunità; nelle ultime due decadi, per esempio, il servizio pubblico odontoiatrico ha sviluppato saltuariamente e in maniera discontinua, nella popolazione pediatrica residente, interventi comunitari di promozione della salute orale con l’obiettivo primario di ridurre l’incidenza e la prevalenza della carie dentale. Se la carie, malattia fortemente legata agli stili di vita, è una malattia prevenibile, lo stesso principio non vale per i traumi che colpiscono l’apparato oro-dentale a tutte le età.
Il quesito cruciale, in sanità pubblica, riguardo a questo tema, è se esistano o meno azioni efficienti e, cioè, se è possibile ridurre, nella comunità, l’incidenza dei traumi dentali, o, una volta occorsi, le loro gravi complicanze. Nella struttura pubblica, le scelte operate per la promozione della salute orale in traumatologia dentale, a differenza di malattie come la carie dentale che sono strettamente legate agli stili di vita, risentono della casualità dell’evento traumatico. Per cercare di ottenere questo obiettivo è possibile perseguire due strategie: da una parte cercare di coinvolgere la popolazione, diffondendo capillarmente un messaggio semplice e immediato, dall’altra, fornire, al personale sanitario odontoiatrico in formazione e a quello già operativo di pronto intervento, delle linee-guida per un congruo approccio terapeutico.
Attraverso una corretta informazione si può operare, soprattutto, in termini di prevenzione secondaria e nei riguardi della limitazione degli effetti negativi conseguenti al trauma, tale operatività può essere espletata anche con incontri formativi e con la distribuzione di pieghevoli informativi e poster esplicativi presso le scuole primarie, coinvolgendo il personale docente e i genitori. Con tale metodologia si può pensare di ottenere qualche buon risultato anche riguardo alla riduzione dei fattori anatomici predisponenti i traumi orali, laddove si intervenga motivando i pediatri, i pedodontisti e gli ortodontisti del territorio.
Il campo dove si ritiene possibile ottenere i migliori risultati nella prevenzione degli effetti dei TDA è quello della traumatologia sportiva. Si è evidenziato come la conoscenza delle norme di protezione sia scarsa negli atleti e l’uso dei paradenti sia minimo e, solitamente, limitato a quella parte di soggetti già traumatizzati e, quindi, stimolati dall’esperienza negativa vissuta. Tale informazione dovrebbe attuarsi sia nell’ambito scolastico sia in seno alle società sportive, con la corretta intermediazione del CONI e degli Ordini Federali, avendo come principali bersagli, in primo luogo, gli istruttori, i medici sportivi e i dirigenti sportivi (con opportuni stage formativi) e, in seconda istanza, gli atleti e le loro famiglie.
In quest’ottica, quindi, sarebbe opportuno che le Federazioni e le società sportive inserissero, di routine, la consulenza specialistica odontostomatologica nelle visite di idoneità fisica e, allo stesso tempo, che l’odontoiatra (pedo- e ortodontista) promuovesse, nei pazienti sportivi a rischio di TDA, l’uso dei paradenti come misura preventiva primaria. Si è evidenziato, anche, che andrebbe promosso l’uso dei paradenti individuali nei soggetti a fine crescita, lasciando la possibilità di utilizzo del tipo Boil e Bite di nuova generazione per gli adolescenti, stante anche il buon rapporto costi-benefici.
Corrispondenza
Prof. Enrico Spinas
Corso Vittorio Emanuele 340
09123 – Cagliari
Tel 070669204
Enricospinas@tiscali.it
• Enrico Spinas1
• Luigi Paglia2
1 Università degli Studi di Cagliari, Dipartimento
di Chirurgia e Scienze Odontostomatologiche, Cattedra di Protesi Dentaria, Responsabile dott. Enrico Spinas Centro Studi di Odontoiatria e Sport
2 Istituto Stomatologico Italiano di Milano, Reparto di Odontoiatria Infantile, Responsabile dott. Luigi Paglia
1. Andreasen JO, Andreasen FM. Essential of traumatic injuries to the teeth. Copenhagen: Munksgaard, 1990.
2. Glendor U. Aetiology and risk factors related to traumatic dental injuries: a review of the literature. Dent Traumatol 2009;25:19-31.
3. Glendor U. On dental trauma in children and adolescents. Incidence risk, treatment, time and costs. Swed Dent J 2000;14 (Suppl):1-52.
4. Bauss O, Röhling J, Schwestka-Polly R. Prevalence of traumatic injuries to the permanent incisors in candidates for orthodontic treatment. Dent Traumatol 2004;20(2):61-66.
5. Shulman JD, Peterson J.The association between incisor trauma and occlusal characteristics in nidividual 8- 50 years of age; Dent Traumatol 2004; 20: 67-74.
6. Spinas E. Prevalence and Risks of oral piercings in sport participants: our experience. Dent Traumatol 2010; in press.
7. Spinas E, Paglia L, Petti E. Traumatologia dento-alveolare. In: Spinas E (ed). Odontoiatria e Sport. Milano: Edi Ermes Editore, 2009:1-32.
8. Lang B, Pohl Y, Filippi A. Knowledge and prevention of dental trauma in team handball in Switzerland and Germany. Dent Traumatol 2002;18: 329-334.
9. Johnsen DC, Winters JE. Prevention of intra-oral trauma in sports. Dent Clin North Am 1991;35:657-66.
10. Flanders RA, Bhat M. The incidence of oro-facial injuries in sports: a pilot study in Illinois. J Am Dent Assoc 1995;126:491-6.
11. Spinas E. Sport e traumi dentofacciali: l’evoluzione dei sistemi di protezione intraorale. Doctor OS 1999;3:213-223.
12. Deyoung AK, Robinson E, Godwin WC. Comparing comfort and wearability: custom made vs self-adapted mouthguard. J Am Dent Assoc 1994;125:1112-7.
13. McNutt T, Shannon SW, Wrigth JT, et al. Oral trauma in adolescent athletes: a new challenge for the paediatric dentist. Ped Dent 1989;11:290-13.
14. Hickey J, Morris A. The relation of mouth protectors to cranial pressure and deformation. J Am Dent Assoc 1967;74:735-740.
15. Hill CJ. Oral trauma to the pre-school child. Dent Clin North Am 1984;28:177-86.
16. Çetinbaş T, Sönmez H. Mouthguard utilization rates during sport activities in Ankara, Turkey. Dent Traumatol 2006;22:127-129.
17. Lieger O, von Arx T. Orofacial/cerebral injuries and the use of mouthguards by professional athletes in Switzerland. Dent Traumatol 2006;22:1-6.
18. Ranalli DN, Spinas E, Altana M. Metodiche innovative di prevenzione dei traumi dento-facciali nello sport. Dent Mod 1999;5:77-92.
19.Spinas E, Savasta A. Prenvention of traumatic dental lesions: cognitive research on the role of mouthguards during sport activities in paediatric age. Eur J Paediatric Dent. 2007 Dec;8 (4):187-192.
20. Yamada J, Maeda Y, Satol H, Miura J. Anterior palatal mouthguard margin location and its effect on shock-absorbing capability. Dent Traumatol 2006;22:139-144.
21. Takeda T, Ishigami K, Ogawa T, et al. Are all mouthguards the same and safe to use? The influence of occlusal supporting mouthguards in decreasing bone distortion and fractures. Dent Traumatol 2004;20:150-6.
22. Bemelmanns P, Pfeiffer P. Shock absorption capacities of mouthguards in different types and thickness. Int J Sports Med 2001;22:149-53.
23. International Ice Hockey Federation. §227 – Mouth Guard. In: Official rule book 2002-2006. Zurich: International Ice Hockey, 2002:25.
24. Padilla RR. Sports in daily practice. J Am Dent Assoc 1996;127:815-7.
25. Dorney B, Dreve V, Richer T. Signature mouthguards. Phillip J 1994;9:311-9.
26. Takeda T, Ishigami K, Handa J, et al. Does hard insertion and space improve shock absorption ability of mouthguard? Dent Traumatol 2006;22:77-82.
27. Keçeci AD, Eroğlu E, Baydar ML. Dental trauma incidence and mouthguard use in elite athletes in Turkey. Dent Traumatol 2005;21:76-79.
28. Pugliesi da Costa Feliciano KM, de França Caldas A Jr. A systematic review of the diagnostic classifications of traumatic dental injuries. Dent Traumatol 2006;22:71-76.
29. Spinas E, Paglia L. Protezioni orali. In: Spinas E (ed). Odontoiatria e Sport. Milano: Edi Ermes 2009:101-125.
30. Ferrari CH, Ferriera DE, Mederios JM. Dental trauma and level of information: mouthguard use in different contact sports. Dent Traumatol 2002;18:144-7.
31. Brionnet JM, Leroi VR, Jeannin ST, Garso A. Rugby player’s satisfaction with custom fitted mouthguards made with different materials. Community Dent Oral Epidemiol 2001;29:234-8.





![Preparazione Paradenti Antonella Fig[1].(7)](https://www.ildentistamoderno.com/files/2010/04/Preparazione-Paradenti-Antonella-Fig1.7-409x307.jpg)