Gli eventi traumatici a carico del distretto oro-maxillo-facciale con interessamento degli elementi dentari frontali sono di frequente riscontro nella pratica clinica quotidiana. L’obiettivo di questo lavoro è quello di presentare una revisione della letteratura scientifica, pubblicata su riviste internazionali in lingua inglese negli ultimi 20 anni, sull’associazione fra trattamento ortodontico e implanto-protesico per la riabilitazione di pazienti in cui si erano verificate avulsioni dentarie traumatiche. Viene presentato un caso clinico esemplificativo di una paziente di anni 21 che ha subito la perdita di 5 elementi dentari dell’arcata superiore e di 2 dell’arcata inferiore con inversione dell’overjet per frattura del processo alveolare in seguito a un trauma. La paziente è stata trattata con terapia ortodontica dell’arcata inferiore per correggere l’overjet e permettere così il corretto inserimento di un impianto in posizione 43 e di quattro impianti nel mascellare superiore. La letteratura scientifica fornisce dati rassicuranti, con elevate percentuali di successo, relativamente alla sopravvivenza implantare nei trattamenti combinati ortodontico-implanto-protesici. La paziente ha ottenuto un soddisfacente ripristino morfo-funzionale delle arcate dentarie e i risultati raggiunti sono stabili a distanza di un anno. La riabilitazione implanto-protesica associata a terapia ortodontica può risolvere casi complessi di avulsioni dentarie post-traumatiche con risultati confortanti e di lunga durata come sembrerebbero confermare i dati della letteratura.
Parole chiave: trauma dento-alveolare, Ortodonzia, Implantologia, Rigenerazione ossea.
Nella pratica clinica quotidiana dell’odontoiatra i traumi dento-alveolari giungono frequentemente all’osservazione, soprattutto in età pediatrica e adolescenziale. Con la crescente motorizzazione e meccanizzazione della società moderna si registra un numero sempre più elevato di lesioni al volto e ai mascellari. Risulta quindi necessario conoscere le principali linee-guida di trattamento per affrontare questo problema ed eventualmente collaborare con altri clinici specializzati nelle varie discipline affini allo scopo di procedere con un approccio multidisciplinare, a garanzia di risultati migliori1,2. I fattori predisponenti il traumatismo dentale possono essere suddivisi in:
• dentari (carie, trattamenti endodontici pregressi, displasie dello smalto ecc.);
• dento-facciali (incompetenza labiale, morso aperto, prognatismo, overjet pronunciato);
• sistemici (età, sesso, epilessia, handicap, pratica di attività sportiva ecc.).
Da un punto di vista epidemiologico, la maggior parte degli Autori concorda nello stimare la prevalenza di traumi dento-alveolari intorno al 30%, con una netta prevalenza a carico del sesso maschile. La fascia di età più colpita per i denti decidui è intorno ai 4-5 anni, mentre per quelli permanenti è tra 8 e 11 anni. I denti più frequentemente traumatizzati sono i centrali superiori, seguiti dai laterali superiori e dagli incisivi inferiori3-7. Sono più frequenti i traumi a carico di denti singoli, con frattura coronale senza esposizione pulpare. Il tipo di trauma più frequentemente rilevato a carico degli elementi permanenti è la lussazione. Considerando l’età adulta, il rischio di traumi dentali è legato a incidenti stradali o ad atti di violenza; in questi casi l’esito più frequente è l’avulsione traumatica degli elementi dentari, spesso associata a frattura e perdita del relativo processo alveolare8. In questo studio prenderemo in considerazione solo i traumi che causano l’avulsione completa dell’elemento dentario. Il successo di un eventuale reimpianto dipende dal tempo di permanenza del dente al di fuori dell’alveolo prima dell’intervento, dalle condizioni del dente avulso, dall’età del paziente e dallo sviluppo della radice.
In seguito all’avulsione, la membrana parodontale va incontro alla separazione in due metà: una parte rimane adesa alla radice e l’altra all’alveolo. Il reimpianto avrà esito positivo se la parte adesa alla radice rimarrà vitale. Va ricordato che l’esposizione all’aria del legamento parodontale ne determina l’essiccamento e la conseguente necrosi. Negli adulti gli impianti dentari sono sempre stati usati con successo per sostituire i denti persi, nel caso non fosse possibile o indicato procedere al reimpianto del dente avulso. Nel caso di pazienti in fase di crescita bisognerebbe effettuare ogni sforzo possibile allo scopo di mantenere una sufficiente quantità di osso per un’adeguata riabilitazione implanto-protesica a fine crescita. Purtroppo, nei casi post-traumatici, è spesso indicato ricorrere a tecniche rigenerative9. La moderna implantologia orale, intesa come l’uso di impianti endo-ossei in titanio per la riabilitazione protesica e lo studio del processo di osteointegrazione, hanno inizio negli anni Sessanta, a opera del ricercatore svedese Per Ingvar Branemark e dei suoi collaboratori (Branemark PI et al. 1969).
La conferma istologica del processo di osteointegrazione degli impianti in titanio venne dalle ricerche dello svizzero André Schroeder e del suo gruppo di ricercatori (Schroeder et al. 1976-1981). L’utilizzo degli impianti osteointegrati allo scopo di sostituire i denti mancanti era originariamente riservato al trattamento delle edentulie complete di un mascellare; solo successivamente, grazie all’intensa attività di ricerca in implantologia orale degli ultimi trent’anni, è stato possibile estendere l’utilizzo di questa tecnica anche nel caso di edentulie singole o parziali10. All’obiettivo clinico iniziale, che era rappresentato dalla creazione dell’ancoraggio osseo e dal ripristino della funzione masticatoria, si è gradualmente affiancata la ricerca di una vera restitutio ad integrum, con una sempre maggiore attenzione all’estetica delle riabilitazioni implanto-protesiche che soddisfacesse le esigenze dei pazienti11. Nel caso di perdita di elementi dentari causata da traumi è spesso possibile riscontrare condizioni sfavorevoli al carico delle creste alveolari con un’insufficiente dimensione ossea verticale e/o orizzontale o a una sfavorevole relazione intermascellare, tali da rendere impossibile l’inserimento di impianti endossei o da compromettere il risultato estetico-funzionale della riabilitazione protesica supportata da impianti. Al fine di risolvere il problema della carenza ossea a livello dei mascellari12, quattro sono i principali metodi proposti:
a) osteoinduzione attraverso l’utilizzo di fattori di crescita ossea;
b) osteoconduzione, nella quale un materiale da innesto funge da guida per il fisiologico processo di rigenerazione ossea;
c) distrazione osteogenica, nella quale un’osteotomia chirurgica permette l’allontanamento graduale delle due porzioni ossee separate con neoformazione ossea;
d) rigenerazione ossea guidata (GBR), nella quale apposite membrane fungono da mantenitori di spazio permettendo la neoformazione ossea. Il caso clinico presentato dagli Autori prevede l’utilizzo di quest’ultima tecnica (GBR orizzontale con membrane riassorbibili) che permette di ottenere risultati predicibili con un solo intervento chirurgico contestuale all’inserimento implantare.
Implantologia protesicamente guidata
In passato, la sede di impianto e l’inclinazione dello stesso erano dettate dalla quantità di osso residuo. Il desiderio di una prognosi prevedibile13,14 in particolare per le protesi fisse, ha portato allo sviluppo di un nuovo concetto di “implantologia protesicamente guidata”. Questo concetto stabilisce la posizione corretta dell’impianto durante la fase di diagnosi in base al progetto definitivo. Per stabilire il sito dell’impianto in base all’occlusione abituale, questa viene analizzata da un punto di vista funzionale, statico e dinamico. L’informazione sull’asse di carico ideale è trasferita, nel corso del piano di trattamento, su un modello chirurgico radiografico15,16. Il modello dovrebbe essere stabile, rigido, di dimensioni limitate, facile da inserire, trasparente, modificabile e sterilizzabile17. Questo non deve deformarsi nel tempo o con l’esposizione ad agenti fisici e/o chimici, né subire variazioni o rotture quando viene inserito per gli esami radiografici e nel corso delle fasi chirurgiche. Le dimensioni devono essere limitate, in modo da facilitare le procedure di intervento, rispettando nel contempo la rigidità e i requisiti di stabilità. In conclusione, il modello fornisce un collegamento tra le fasi diagnostiche e chirurgiche, in quanto contribuisce alla realizzazione di una riabilitazione protesica implanto-supportata esteticamente e funzionalmente corretta.
Ruolo del trattamento ortodontico
I bambini vanno incontro a cadute accidentali e la maggior parte di essi subisce traumi agli elementi dentari ancora in fase di formazione. In letteratura esistono numerosi studi che confermano un incremento dei traumi a carico degli incisivi superiori direttamente proporzionale all’entità dell’overjet: infatti l’incidenza è doppia nel caso di overjet compreso tra 3 e 6 mm ed è addirittura tripla in caso di overjet superiore ai 6 mm18,19. Talvolta l’urto è tale da provocare l’avulsione o dislocare gravemente un dente deciduo o permanente. I traumatismi vengono considerati fra i fattori eziopatogenetici delle malocclusioni dentarie. Un trauma dentale può determinare lo sviluppo di una malocclusione in 3 modi :
• dislocando il germe del dente permanente con un trauma trasmesso attraverso il corrispondente elemento deciduo;
• determinando la dislocazione del dente permanente per la perdita prematura del dente deciduo;
• danneggiando direttamente il dente permanente.
Come regola generale, dopo un trauma dentario e prima di intraprendere qualsiasi terapia occorre effettuare una serie di radiografie periapicali in diverse proiezioni (verticali e orizzontali) per identificare eventuali fratture che potrebbero rendere impossibile il recupero del dente o dei denti traumatizzati ed effettuare il controllo della vitalità pulpare. I denti che non sono stati danneggiati in modo irreversibile devono essere trattati, possibilmente, subito dopo l’evento traumatico, riposizionati eventualmente mediante una lieve pressione manuale e poi stabilizzati (con un filo leggero) per circa 7-10 giorni. Qualora trascorra del tempo dall’evento traumatico e il dente si presenti dislocato, si può procedere al riposizionamento ortodontico mediante l’impiego di forze ortodontiche leggere20. L’indicazione principale per intraprendere una terapia ortodontica, dopo un trauma, è rappresentata dal dislocamento intrusivo di un dente. Il movimento estrusivo, determinando un grado di compressione assente o minimo a livello del legamento parodontale, è il movimento che presenta il minor impatto biologico21. Per il trattamento delle lussazioni intrusive, il protocollo prevede un movimento ortodontico estrusivo al fine di riposizionare il dente traumatizzato22-28. I denti gravemente intrusi, che presentano apici completamente formati, possono andare incontro alla perdita di vitalità e/o a difficoltà di eruzione per anchilosi post-traumatica29. Un altro importante problema, conseguente a un trauma, è costituito da quei denti che hanno subito un dislocamento dentale con conseguente comparsa di cross bite e interferenze occlusali.
Il riposizionamento ortodontico in questo caso dovrebbe essere, se possibile, immediato. Nel caso contrario si procederà con trattamento ortodontico con forze leggere, dopo aver verificato l’assenza di anchilosi e la presenza di vitalità. La vitalità pulpare va controllata subito dopo un trauma e nel tempo perché i denti traumatizzati spesso vanno incontro a necrosi pulpare ritardata. La prognosi per la vitalità della polpa peggiora in caso di intrusione o per grandi dislocazioni post-traumatiche. Nel tempo occorre valutare anche l’eventuale comparsa di anchilosi ed di rizolisi. I denti che hanno subito una lussazione estrusiva in seguito al trauma e non sono stati riposizionati immediatamente presentando una riduzione del supporto osseo e un rapporto corono-radicolare sfavorevoli, risultando di problematica gestione. In alcuni casi, il tentativo di reintrusione può produrre difetti ossei rilevanti. Quando lo slivellamento incisale è modesto, la terapia di scelta sembra essere quella di rimodellare il dente riducendo l’entità della corona clinica (coronoplastica). Infine, per i pazienti che hanno subito un trauma con compromissione irreversibile del dente, se la riabilitazione non può essere fatta in tempi brevi si consiglia il mantenimento dell’elemento dentario compromesso il più a lungo possibile, fino a quando questo può essere sostituito con un impianto nella medesima sede29. In quest’ultimo caso si procederà all’estrazione della radice compromessa e all’inserimento di un impianto contestualmente all’estrazione. Questa procedura complementare riduce il rischio di riassorbimento della cresta alveolare e rinvia la necessità di un innesto osseo.
Caso clinico
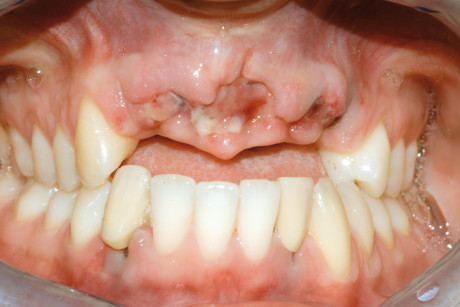
Nel mese di ottobre 2006 si è presentata alla nostra attenzione una paziente di 21 anni, in buona salute generale, presentando esiti di trauma facciale causato da un incidente automobilistico. In particolare la paziente aveva riportato:
• perdita di 5 elementi a carico dell’arcata superiore (tutti gli incisivi più il canino di sinistra);
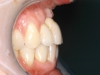
• perdita di 2 elementi a carico dell’arcata inferiore (l’incisivo laterale di sinistra e il canino di destra) (figura 1a, 2a);
• overjet negativo, risultato dell’arretramento della premaxilla in seguito al trauma e dello splintaggio degli elementi frontali inferiori, da parte del curante della paziente, in posizione esoinclinata (così come questi si sono posizionati in seguito al trauma) (figura 1b).
1 a.
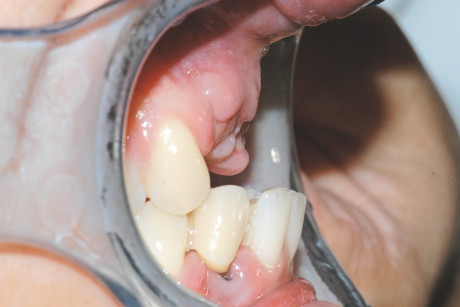
1 a-b. Visione clinica intra-orale frontale (fig. 1 a) e laterale (fig. 1 b) a distanza di 7 giorni dal trauma. Inferiormente sono stati posizionati degli elementi provvisori mobili in sede 32 e 43. Nell’immagine 1 b si osservi come la perdita dell’osso alveolare abbia determinato un overjet inverso.
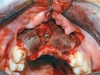
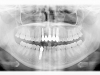
È stato effettuato lo studio del caso e formulato il piano di trattamento chirurgico-ortodontico che prevedesse la riabilitazione implanto-protesica in normo-occlusione. Il primo intervento, nel gennaio 2007, è stato eseguito in anestesia loco-regionale. È stato allestito un lembo muco-periosteo esteso dall’elemento 13 all’elemento 22 in modo da esporre il processo osseo in corrispondenza degli alveoli post-estrattivi degli elementi 13, 12, 11, 21 e 22. Con l’aiuto di una mascherina chirurgica sono stati preparati 4 siti implantari predeterminati mediante frese cilindriche di preparazione e sono stati inseriti in modo protesicamente guidato 4 impianti (XIVE, Dentsply Friadent, Italia). A causa della perdita ossea avvenuta durante il trauma (figura 2b), alcune spire delle superfici implantari risultavano esposte sul versante vestibolare con il rischio di eventuale compromissione del risultato estetico della riabilitazione implanto-protesica. Per compensare la deiscenza vestibolare è stata eseguita una rigenerazione ossea orizzontale mediante osso eterologo (Geistlich Bio-Oss) e copertura del materiale da innesto mediante membrane riassorbibili (Inion CPS System, Tampere, Finland) fissate al processo alveolare mediante chiodini di fissazione riassorbibili (figura 3).
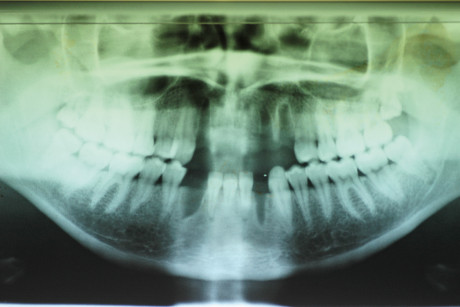
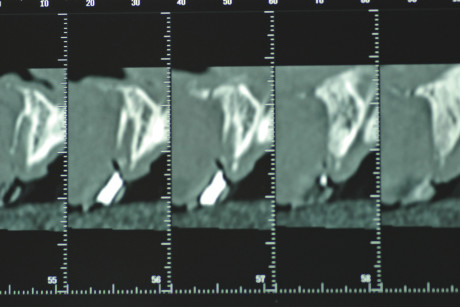
2 a-b. Particolare di OPT (fig. 2 a) che evidenzia gli alveoli disabitati in seguito al trauma (12-11-21-22-23 e 32-43), privi della corticale vestibolare come testimoniato anche dalla TC fatta nella stessa data (fig. 2 b).
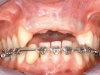
Prima di eseguire la sutura, sono state praticate incisioni di rilascio periostale con forbici smusse in modo da rendere passivo il lembo e poter coprire gli impianti e la rigenerazione ossea, per ottenere una guarigione per prima intenzione. Al termine dell’intervento è stata eseguita una sutura mediante punti a U orizzontali con filo di seta. Quattro mesi dopo l’intervento di inserimento implantare, associato a GBR orizzontale, è stata iniziata la terapia ortodontica fissa della sola arcata inferiore (figura 4). In una prima fase di trattamento si è provveduto, con approccio segmentato, a solidarizzare 3 segmenti dentali (36-34; 46-44; 31-42) e con l’utilizzo di leve bilaterali a correggere la rotazione sul piano antero-posteriore degli assi dentari del gruppo incisivo. Conseguito il livellamento del settore frontale, si è in un secondo tempo proceduto alla distalizzazione in massa verso sinistra ottenendo contemporaneamente la chiusura dello spazio conseguente alla perdita di 32 e la lingualizzazione controllata dei 3 incisivi migliorando i rapporti di overjet. Al contempo, si otteneva la progressiva riduzione dello spazio in sede 43 fino al conseguimento di uno spazio idoneo per la riabilitazione implanto-protesica, simmetrico al contro laterale. Nel gennaio 2008 è stata eseguita la riapertura degli impianti dell’arcata superiore (figura 5).
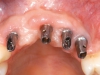
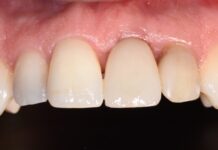
A causa dello spostamento in direzione palatale del lembo durante il primo intervento, si è evidenziata una perdita di mucosa cheratinizzata intorno agli impianti dentari. Per compensare tale perdita si è deciso di eseguire in anestesia locale un’incisione mucosa a mezzo spessore in corrispondenza dei 4 impianti inseriti ed è stato eseguito un innesto libero di connettivo prelevato dal palato. Tre mesi dopo (aprile 2008) sono stati consegnati i provvisori su impianti dell’arcata superiore. Nel giugno dello stesso anno è stata portata a termine con successo la terapia ortodontica fissa dell’arcata inferiore, conclusasi con lo splintaggio degli elementi frontali. Un mese dopo la paziente è stata sottoposta all’ultimo intervento che prevedeva il posizionamento di un impianto in sede 43, anche in questo caso abbinato a rigenerazione ossea guidata, eseguita con osso autologo prelevato dal ramo mandibolare. Durante il prelievo di osso dal ramo mandibolare è stata eseguita l’avulsione del terzo molare di destra. Nel novembre 2008 è stata effettuata la riapertura dell’impianto inferiore (figura 6) e in pochi mesi la paziente ha concluso le cure con la cementazione dei lavori protesici definitivi.
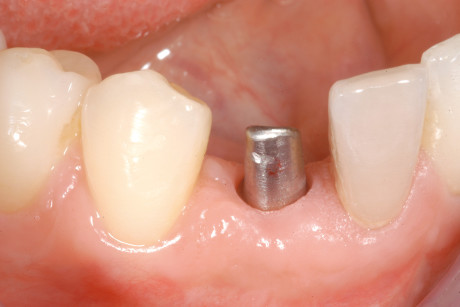
Risultati
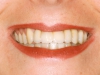
La soddisfacente riabilitazione del complesso caso di trauma dento-alveolare da noi presentato, ha previsto la combinazione di un intervento chirurgico di tipo ricostruttivo, implanto-protesico parodontale e di un approccio ortodontico. Grazie alla terapia ortodontica è stato ripristinato il normale overjet, che ha permesso la corretta protesizzazione degli impianti osteo-integrati inseriti nell’arcata mascellare. La ricostruzione ossea e l’innesto di mucosa palatale hanno contribuito a ripristinare l’estetica del sorriso e del profilo, fornendo il giusto sostegno al labbro superiore. Lo splintaggio degli elementi frontali inferiori, in seguito alla terapia ortodontica, assicura il mantenimento del risultato a lungo termine. La paziente, a fine cure, ha riacquisito tutti i 5 elementi dentari dell’arcata mascellare persi e uno dei due elementi avulsi in seguito al trauma, a livello mandibolare (figure 8 e 9); la mancata sostituzione dell’incisivo inferiore perso, infatti, ha permesso l’arretramento degli altri elementi per un ripristino del normale overjet (figura 7).
Discussione e conclusioni
In seguito a un trauma è possibile riscontrare la perdita e/o la lussazione di alcuni elementi dentari e la modificazione della posizione di quelli residui. Ciò può dare luogo a un’alterazione dei rapporti occlusali che non permette un corretto posizionamento implantare e quindi una soddisfacente riabilitazione implanto-protesica. In questi casi diventa essenziale un approccio multidisciplinare al paziente, con coinvolgimento dell’ortodontista per poter modificare la posizione della dentatura residua e permettere una riabilitazione funzionale ed estetica adeguata. La perdita di osso alveolare è un evento molto frequente in seguito agli eventi traumatici, ma grazie alle efficaci tecniche ricostruttive è stato possibile ripristinare uno spessore osseo a livello mascellare idoneo a un corretto posizionamento degli impianti oltre che indispensabile per un adeguato supporto del labbro superiore che risultava collassato in seguito alla perdita ossea. Per garantire l’attecchimento dell’innesto di osso prelevato dal ramo mandibolare si è proceduto alla chiusura per prima intenzione, resa possibile dai rilasci periostali. Successivamente, l’innesto di connettivo prelevato dal palato ha reso possibile il ripristino di un’area di mucosa gengivale cheratinizzata in grado di migliorare nettamente il risultato estetico. A distanza di 1 anno i risultati del trattamento risultano stabili e la paziente è molto soddisfatta della sua dentatura sia funzionalmente che esteticamente. Il risultato ottenuto, supportato dalle evidenze scientifiche, sembra dimostrare come l’approccio multidisciplinare ai complessi casi di traumatologia dento-alveolare consenta di ottenere risultati estetici e funzionali più che soddisfacenti. Solo grazie alla lingualizzazione del settore frontale inferiore è stato possibile il corretto posizionamento degli impianti in arcata superiore; questo caso esemplificativo è un’ulteriore conferma dei dati forniti dalla letteratura del fatto che la risoluzione dei casi complessi di trauma dento-alveolare necessiti un approccio multidisciplinare tramite il quale ogni specialista possa mettere in atto le proprie conoscenze in funzione di un risultato altrimenti irraggiungibile.
Ringraziamenti
Gli autori ringraziano Bertolio Sandro e Zibetti Gianni, odontotecnici in Busto Arsizio (Va), per la pregevole esecuzione dei manufatti protesici.
Corrispondenza
Antonella Vizzari
antovizzari@hotmail.it
Bibliografia
1. Andreasen JO, Andreasen FM, Andersson L. Textbook and color atlas of traumatic injuries to the teeth. 4th ed. Oxford: Blackwell, 2007.
2. Blinkhorn FA. The aetiology of dentoalveolar injuries and factors influencing attendance for emergency care of adolescents in the North West of England. Endod Dent Traumatol 2000;16:162-165.
3. Zerman N, Cavalleri G. Traumatic injuries to permanent incisors. Endod Dent Traumatol 1993;9:61-4.
4. Altay N, Gungor HC. A retrospective study of dentoalveolar injuries of children in Ankara, Turkey. Dent Traumatol 2001;17:201-4.
5. Caliskan MK, Turkun M. Clinical investigation of traumatic injuries of permanent incisors in Izmir, Turkey .Endod Dent Traumatol 1995;11:210-3.
6. Schatz JP, Joho JP. A retrospective study of dentoalveolar injuries. Endod Dent Traumatol 1994;10:11-4.
7. Wilson S, Smith GA, Preisch J, Casamassimo PS. Epidemiology of dental trauma treated in an urban pediatric emergency department. Pediatr Emerg Care 1997;13:12.
8. Andreasen JO, Ravn JJ. Epidemiology of traumatic dental injuries to primary and permanent teeth in a Danish population sample. Int J Oral Surg 1972;1:235-239.
9. Day PF, Kindelan SA. Paediatric Dentistry, Leeds Dental Institute, University of Leeds, Leeds, UK. Dental trauma: part 2. Managing poor prognosis anterior teeth – treatment options for the subsequent space in a growing patient. Journal of Orthodontics 2008, 35:143-155.
10. Eghbali A, De Bruyn H, De Rouck T, Cleymaet R, Wyn I, Cosyn J. Single Implant Treatment in Healing versus Healed Sites of the Anterior Maxilla: A Clinical and Radiographic Evaluation. Clin Implant Dent Relat Res 2010 May 11. [Epub ahead of print]
11. Santoro V, De Donno A, Dell’Erba A, Introna F. Esthetics and implantology: medico-legal aspects. Minerva Stomatol 2007 Jan-Feb;56(1-2):45-51.
12. Ma S, Payne AG. Marginal bone loss with mandibular two-implant overdentures using different loading protocols: a systematic literature review. Int J Prosthodont 2010 Mar-Apr;23(2):117-26.
13. Garber DA. The esthetic dental implant: letting restoration be the guide. J Oral Implantol 1996;22:45-50.
14. Gaber DA, Belser UC. Restoration-driven implant placement with restoration-generated site development. Compend Contin 1995 Aug;16(8):796,798-802,804.
15. Becker CM, Kaiser DA. Surgical guide for dental implant placement. J Prosthet Dent 2000;83:248-251.
16. Engleman MJ, Sorensen JA, Moy P. Optimum placement of osseointegrated implants. J Prosthet Dent 1988;59:467-47.3
17. Annibali S, La Monaca G, Tantardini M, Cristalli MP. The Role of the Template in Prosthetically Guided Implantology. J Prosthodont 2009 Feb;18(2):177-83.
18. Malmgren O, Malmgren B. Orthodontic management of the traumatized teeth. In: Andreasen JO, Andreasen FM, Andersson L Editors. Textbook and color atlas of traumatic injuries to the teeth. 4th ed. Oxford: Blackwell Munksgaard; 2007;699-715.
19. Linge L, Linge OB. Patient characteristics and treatment variables associated with apical root resorption during orthodontic treatment. Am J Orthod Dentofacial Orthop 1991;99(1):35.
20. William R. Proffit et al. Ortodonzia moderna (Terza Edizione) 2008;141-142,475-476.
21. Turley PK, Joiner MW, Hellstrom S. The effect of orthodontic extrusion on traumatically intruded teeth. Am J Orthod1984;85(1):47-56.
22. Spalding PM, Fields Jr HW, Torney D, Cobb HB, Johnson J. The changing role of endodontics and orthodontics in the management of traumatically intruded permanent incisors. Pediatr Dent 1985;7(2):104-10.
23. Turley PK, Crawford LB, Carrington KW. Traumatically intruded teeth. Angle Orthod 1987;57(3):234-44.
24. Chaushu S, Shapira J, Heling I, Becker A. Emergency orthodontic treatment after the traumatic intrusive luxation of maxillary incisors. Am J Orthod Dentofacial Orthop 2004;126(2):162-72.
25. Flores MT, Andersson L, Andreasen JO, Bakland LK, Malmgren B, Barnett F et al. Guidelines for the management of traumatic dental injuries. II. Avulsion of permanent teeth. Dent Traumatol 2007;23(3):130-6.
26. Kinirons MJ. Treatment of traumatically intruded permanent incisor teeth in children. Int J Paediatr Dent 1998;8(2):165-8.
27. Kugel B, Zeh D, Mussig E. Incisor trauma and the planning of orthodontic treatment. J Orofac Orthop 2006;67(1):48-57.
28. Andreasen JO, Andreasen FM. Textbook and color atlas of traumatic injuries to the teeth. 3th ed. Copenhagen: Munksgaard,1994.
29. Rodd HD, Davidson LE, Livesey S, Cooke ME. Survival of intentionally retined permanent incisors roots following crown root fractures in children. Dent Traumatol 2002;18:92-97.