• Mauro Merli1,2
• Giorgia Mariotti1
• Sara Marchini1
• Marco Moscatelli1
1INDENT (International Dental Research and Education), Rimini
2Professore a contratto,
Università Politecnica delle Marche, Ancona
Riassunto
Negli ultimi decenni si è assistito a una profonda trasformazione nel modo di concepire e attuare il piano di trattamento, soprattutto per quanto riguarda i casi clinici complessi. Uno dei principali cambiamenti consiste nell’attenzione alle specifiche esigenze e ai desideri del paziente che affida la cura della salute orale al professionista. Per sviluppare il piano di trattamento più appropriato diventa essenziale identificare il profilo generale del soggetto. Si tratta di analizzare e valutare la natura complessa dello stato clinico del paziente, la situazione socio-economica, caratteristiche psicologiche, così come la prognosi. Per effettuare una valutazione approfondita del paziente, il processo diagnostico-terapeutico deve essere riconsiderato e sviluppato in un piano di trattamento integrato che promuove da un lato l’interazione tra le varie discipline per garantire un trattamento supportato da prove scientifiche di alta qualità e, dall’altro, la partecipazione attiva del paziente.
Summary
Implant therapy integrated treatment plan
Over the recent decades we have witnessed a profound transformation in the way of conceiving and implementing the treatment plan, especially with regards to complex clinical cases. One of the main changes is the importance and attention given to the specific needs and desires of the patient who entrusts their oral health care to the professional.
In order to develop the most appropriate treatment plan, it becomes essential to identify the general profile of the subject. This involves analyzing and evaluating the complex nature of the patient’s clinical status, socio-economic situation, psychological characteristics, as well as the prognosis. To achieve a thorough assessment of the patient, the diagnostic and therapeutic process must be reconsidered and developed into an integrated treatment plan that promotes, firstly, interaction between the various disciplines to ensure treatment supported by high quality scientific evidence and, secondly, the active participation of the patient.
La complessità del processo diagnostico-terapeutico in campo odontoiatrico, così come più genericamente nella diagnostica per immagini e in tutte le discipline chirurgiche, negli ultimi anni è enormemente aumentata. Di volta in volta, il clinico si troverà infatti di fronte a problematiche “semplici” oppure “complesse”.
In questo mutato scenario, il trattamento - in particolare, di casi clinici complessi - non potrà più essere affrontato in modo sistematico e integrato da un’unica figura specialistica, per quanto preparata e aggiornata, ma dovrà coinvolgere più professionisti al fine di effettuare una diagnosi e un progetto terapeutico interdisciplinare.
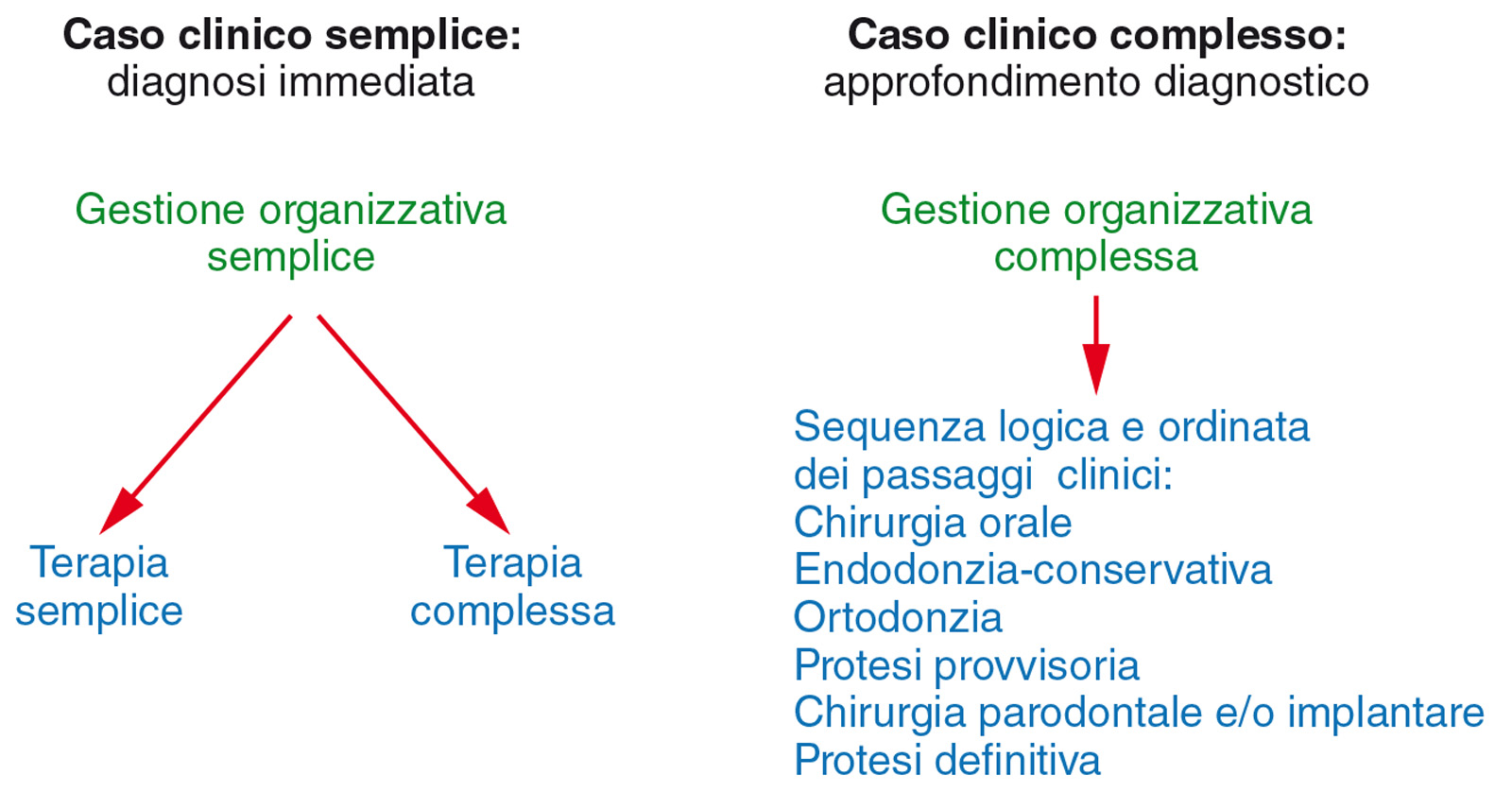
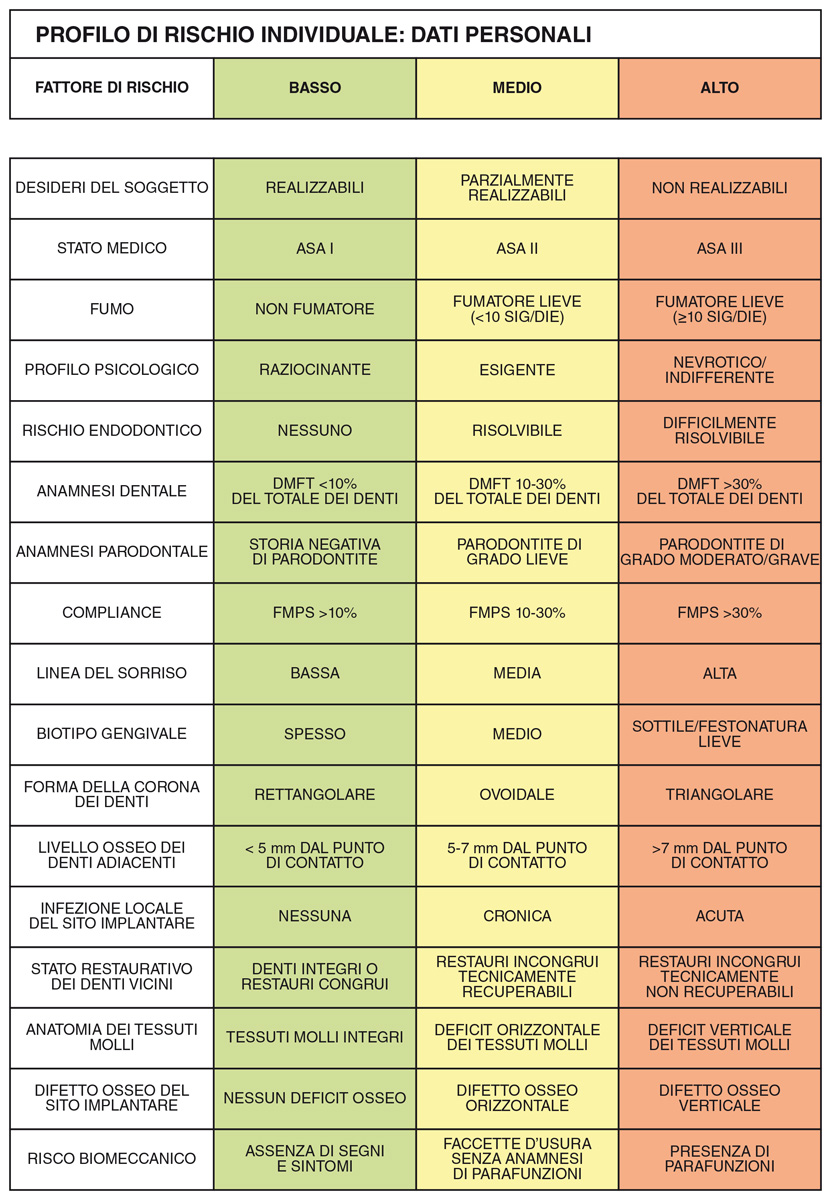
La discriminante tra “semplicità” e “complessità” di un caso clinico non sarà l’estensione dell’edentulia e/o la quantità di elementi dentari da integrare oppure il grado di difficoltà chirurgica, ma bensì la difficoltà diagnostica (Figura 1). Infatti, sono considerati casi clinici “semplici” tutti quelli per i quali sia possibile effettuare una diagnosi certa e delineare una proposta terapeutica già nel corso del primo incontro tra il medico e la persona-paziente. Al contrario, si ritengono casi clinici “complessi” tutti quelli per i quali non sia possibile fare diagnosi sicura in prima seduta e si debba procedere a ulteriori indagini diagnostiche. Solitamente, si tratta di casi che necessitano di numerose successive rivalutazioni cliniche che possono eventualmente condizionare, durante il corso del piano di trattamento, le strategie terapeutiche. In questa maniera, paradossalmente, potrebbe accadere che un soggetto con edentulia totale si riveli un caso clinico “semplice”, mentre si vedrà che potrebbe manifestarsi come caso clinico “complesso” anche un’edentulia limitata a un singolo elemento dentario. I passaggi di questo percorso si possono così riassumere:
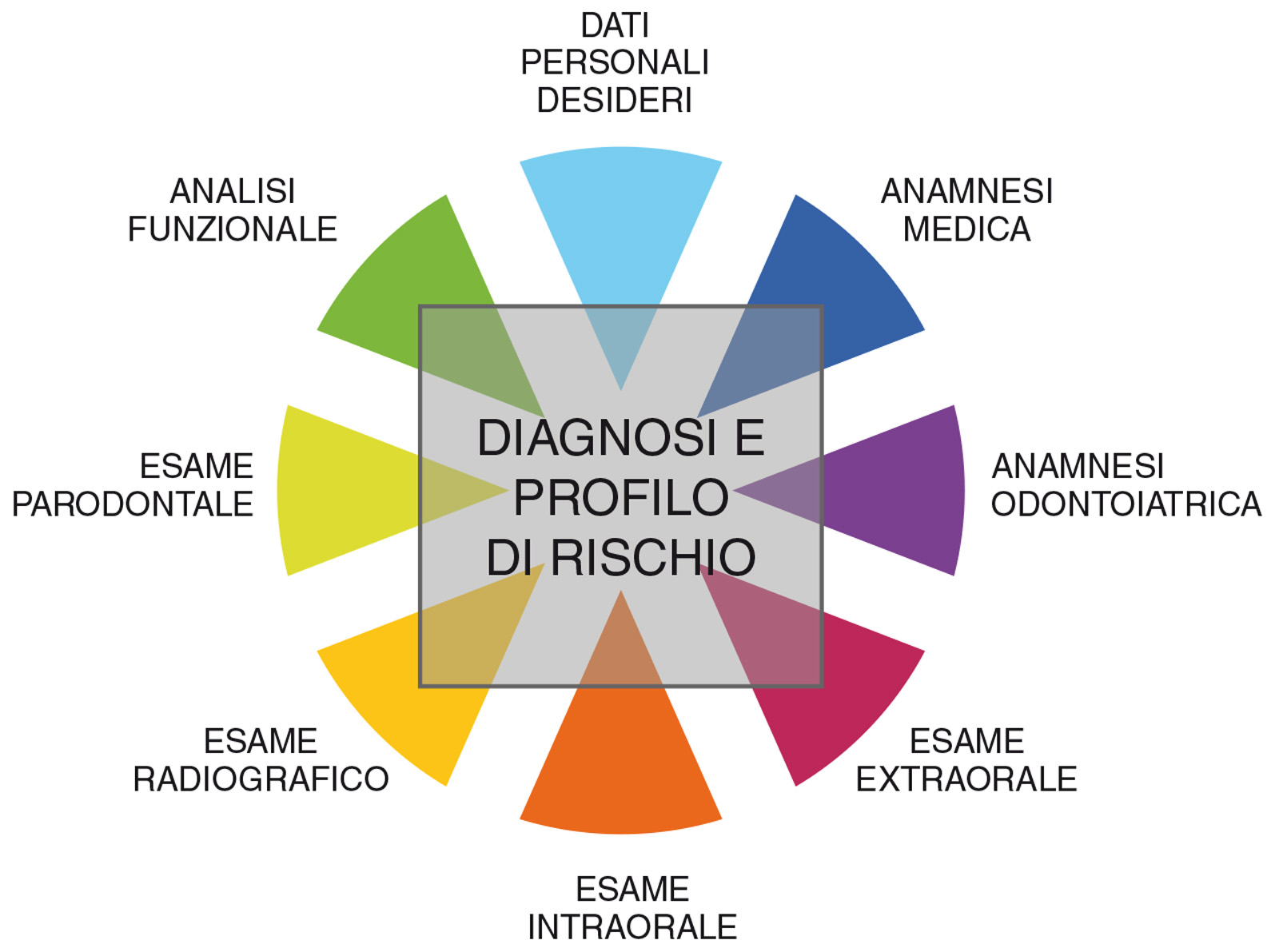
- innanzitutto, occorre curare la raccolta dei dati generali (informazioni sullo stato fisico, psichico e socio-economico del paziente) e valutare i fattori generali di rischio;
- successivamente sarà necessario eseguire la raccolta dei dati clinici stomatologici e la valutazione dei fattori locali di rischio, estetici e biomeccanici;
- solo al termine di questi passaggi sarà possibile effettuare la “diagnosi integrata”. La Figura 2 schematizza come si costruisce, step by step, una “diagnosi integrata”.
- Ultimata la diagnosi, le tappe successive prevedono:
- la riabilitazione igienica orale, che sarà un passaggio imprescindibile, senza il buon esito della quale non sarà possibile procedere alle fasi ulteriori del piano di trattamento;
- solo quando sarà terminata con successo la riabilitazione igienica orale potranno essere avviate la terapia chirurgica correttiva parodontale e/o implantare e la terapia protesica;
- infine, dovrà essere programmato un rigido protocollo di terapia di mantenimento dei risultati raggiunti, che sarà individualizzato rispetto alle peculiari caratteristiche di ogni singolo individuo-paziente.
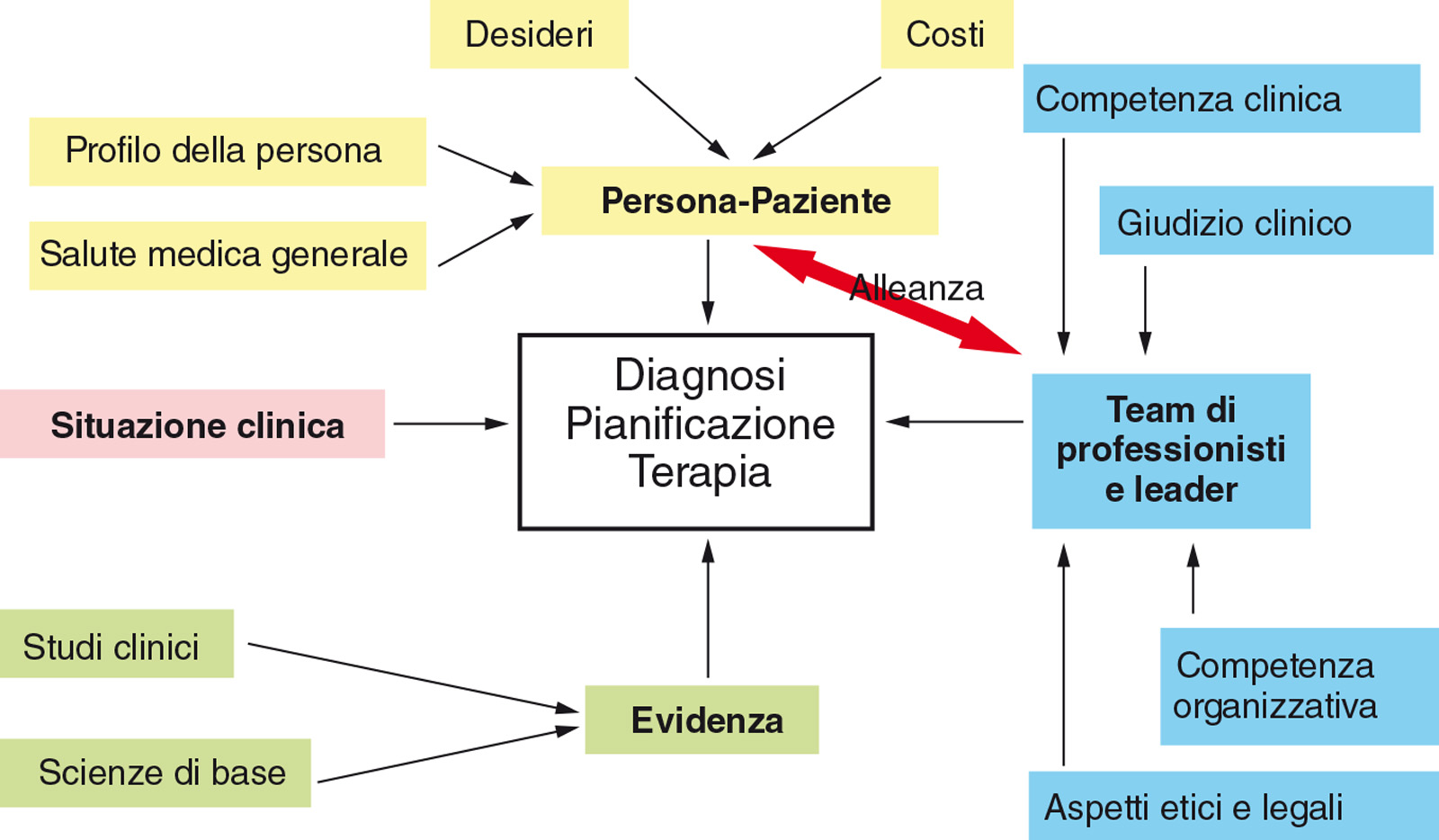
Inoltre, il processo diagnostico-terapeutico articolato che è stato descritto prevede periodici e obbligatori “controlli di qualità”, che potranno essere classicamente due (oppure anche più) e che consentono di verificare se gli obiettivi prefissati siano stati raggiunti. Infatti, se i risultati ottenuti risulteranno insoddisfacenti rispetto alle aspettative programmate, non si potrà passare alla tappa successiva, ma si dovranno indagare e analizzare le cause dell’insuccesso o del successo parziale ed eventualmente modificare le strategie terapeutiche. Il primo e più importante aspetto da chiarire durante la fase iniziale di analisi e di raccolta dei dati per l’impostazione di un piano di trattamento integrato è quello di capire quali siano le reali aspirazioni del soggetto che giunge alla nostra osservazione. Indagare a fondo e registrare puntualmente questo aspetto rappresenta un momento fondamentale, in quanto il percorso terapeutico sarà sensibilmente influenzato dai desideri e dalle attese che la persona-paziente avrà manifestato. Come conseguenza, le opinioni e le richieste della persona impongono la consapevolezza che un piano di trattamento di qualità non ha bisogno necessariamente di coincidere con un progetto votato all’eccellenza. Infatti, considerazioni legate ai desideri e alle disponibilità economiche dell’individuo-paziente potranno influenzare sensibilmente il progetto terapeutico, che non dovrà mancare di valutare scrupolosamente le previsioni prognostiche e le implicazioni etiche (Figura 3).
Per rendere maggiormente chiaro quanto esposto, sarà presentato un caso clinico complesso giunto all’osservazione nel 2003 e saranno descritte, per mezzo di esso, le varie fasi del piano di trattamento integrato.
La raccolta dei dati e la diagnosi
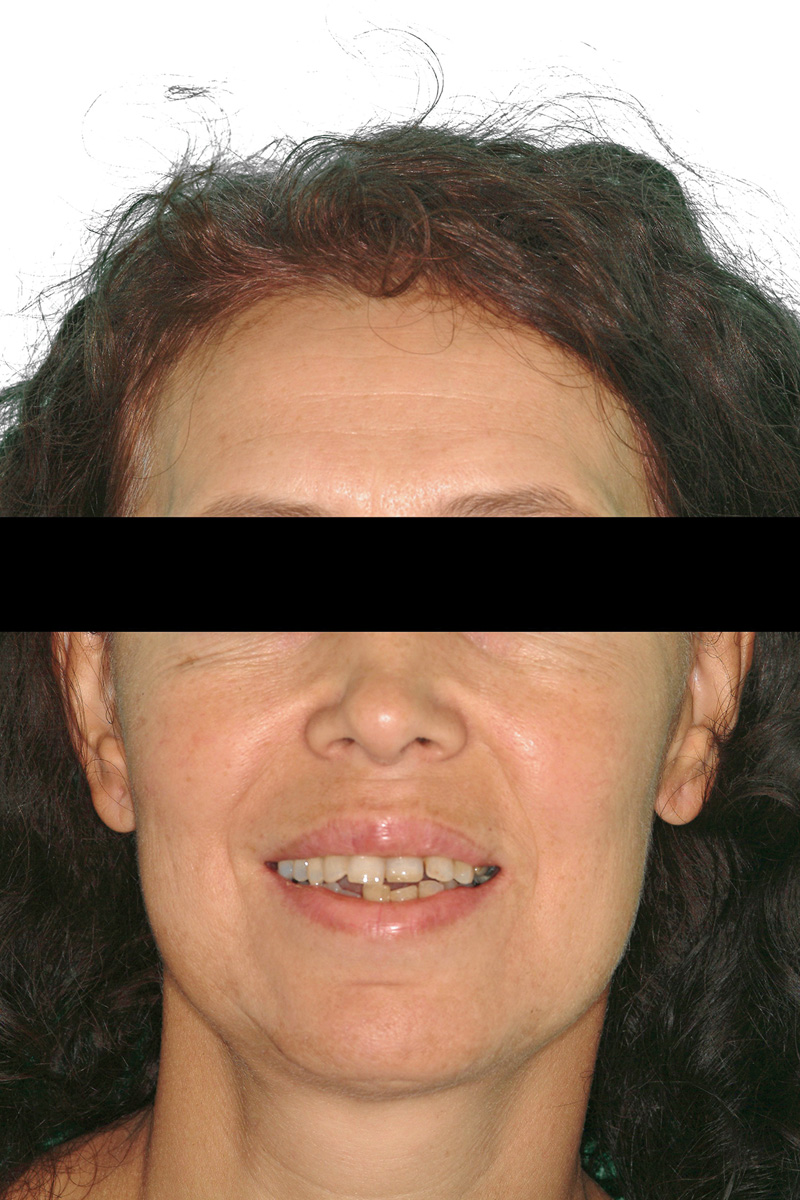
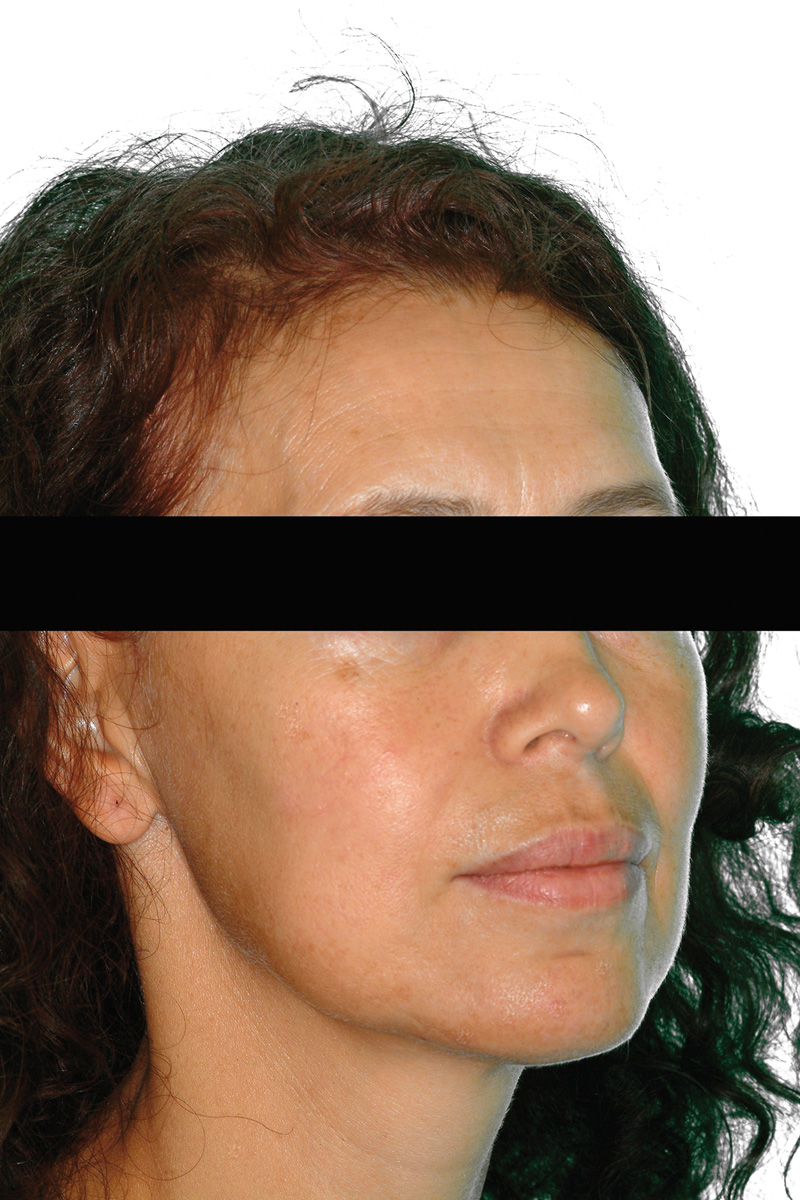
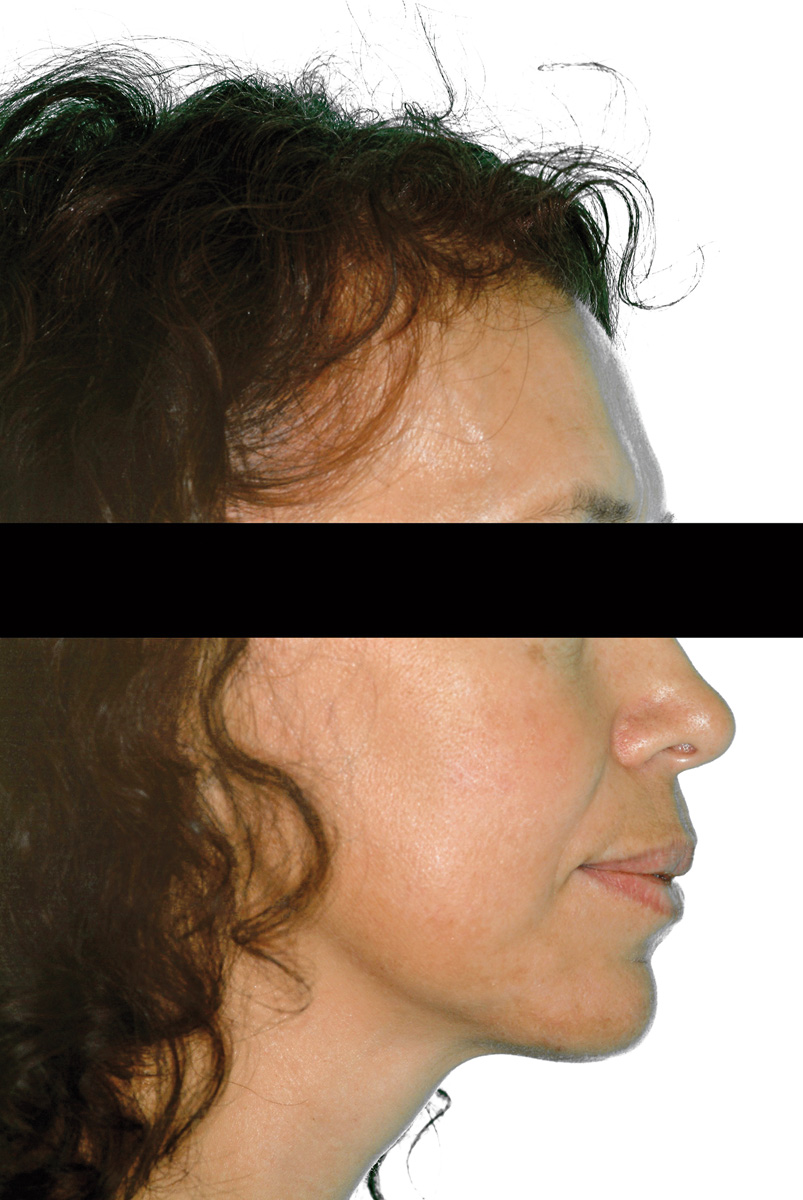
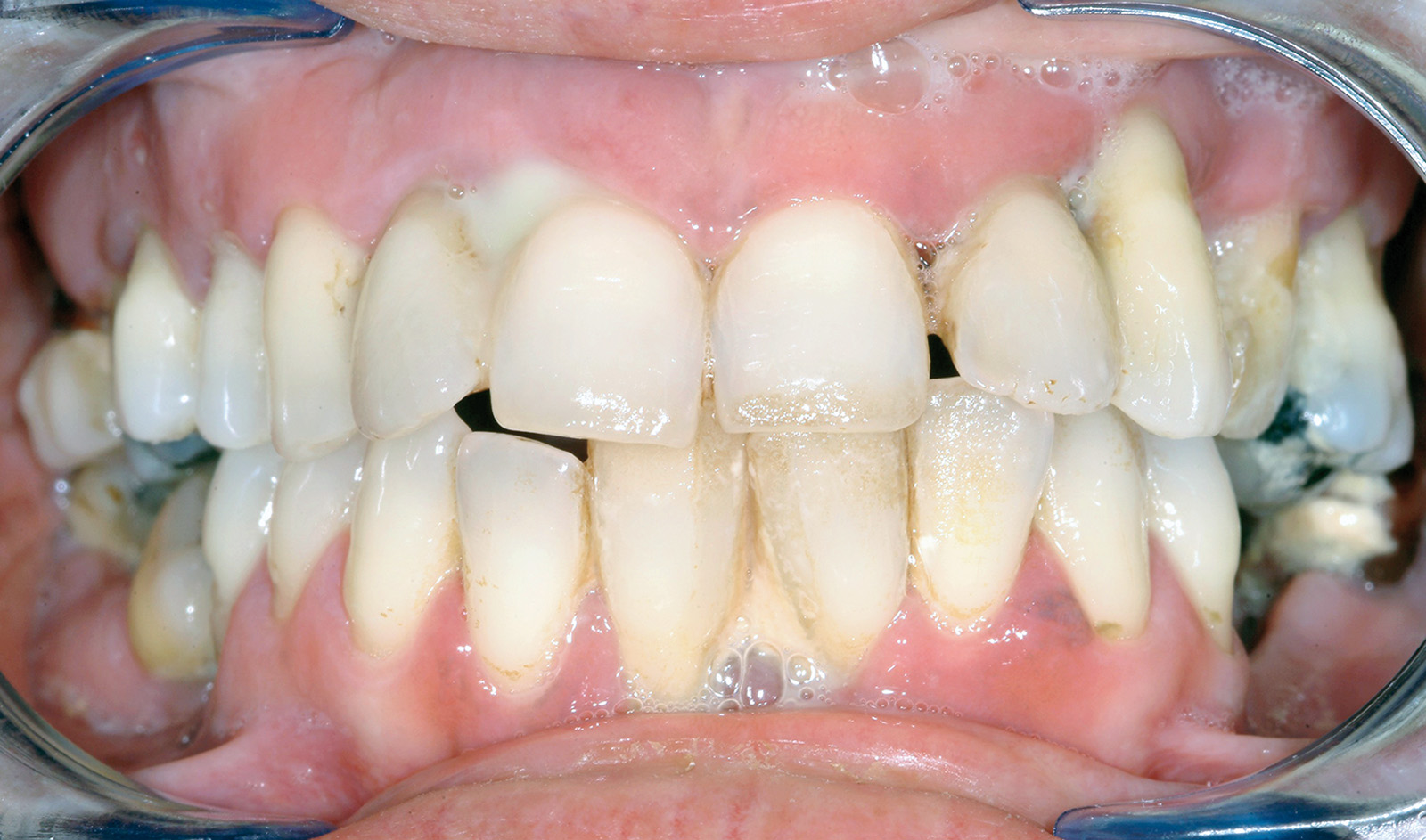
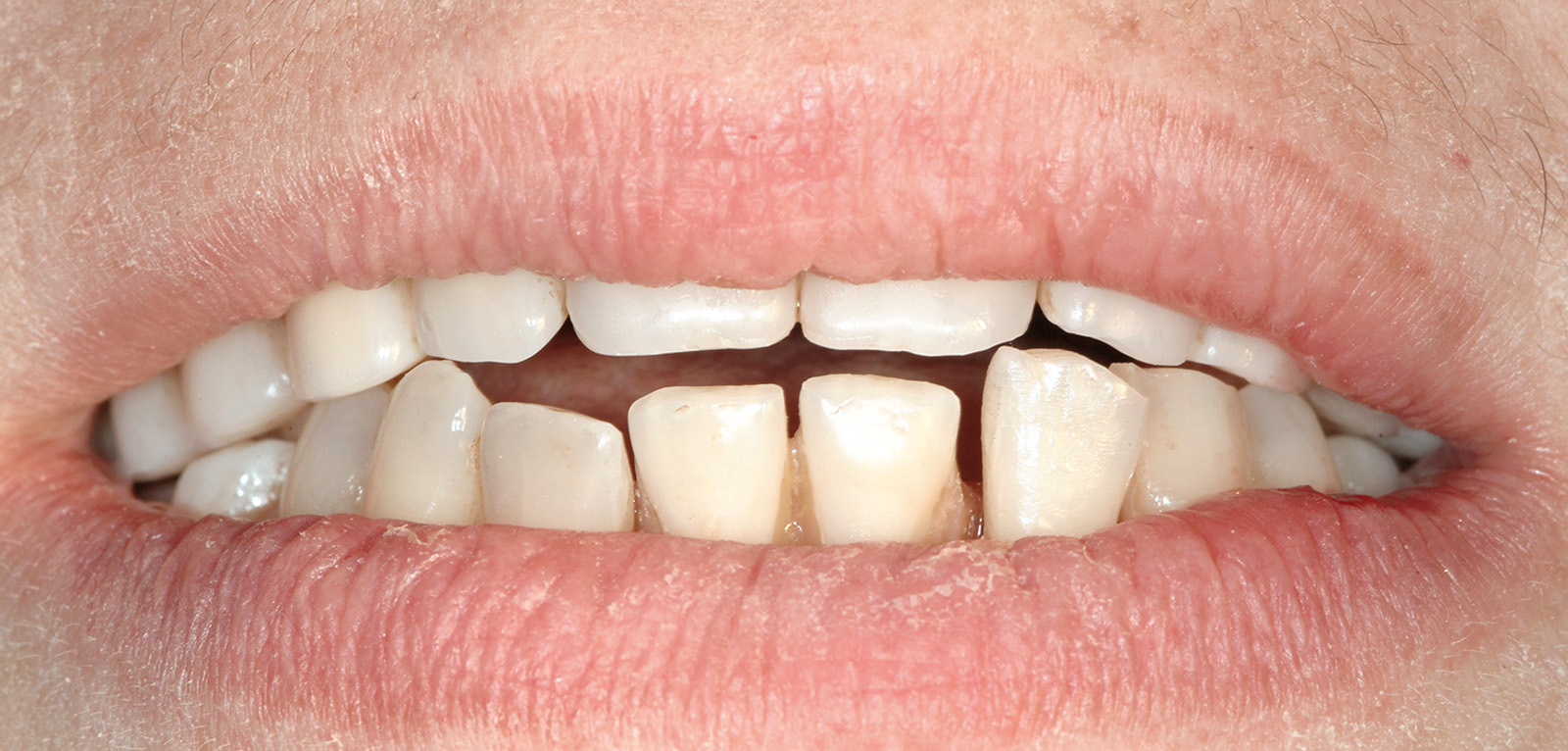
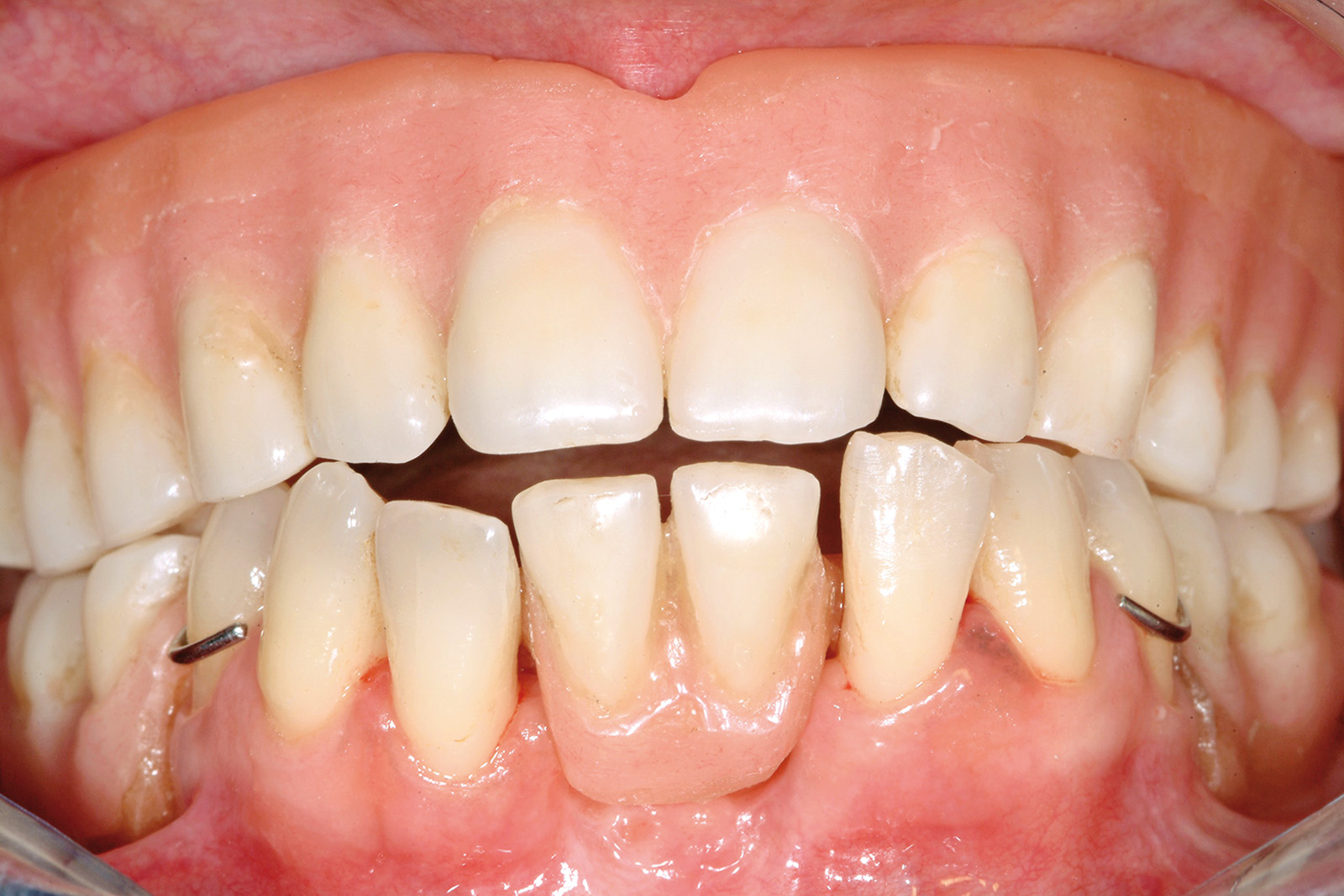
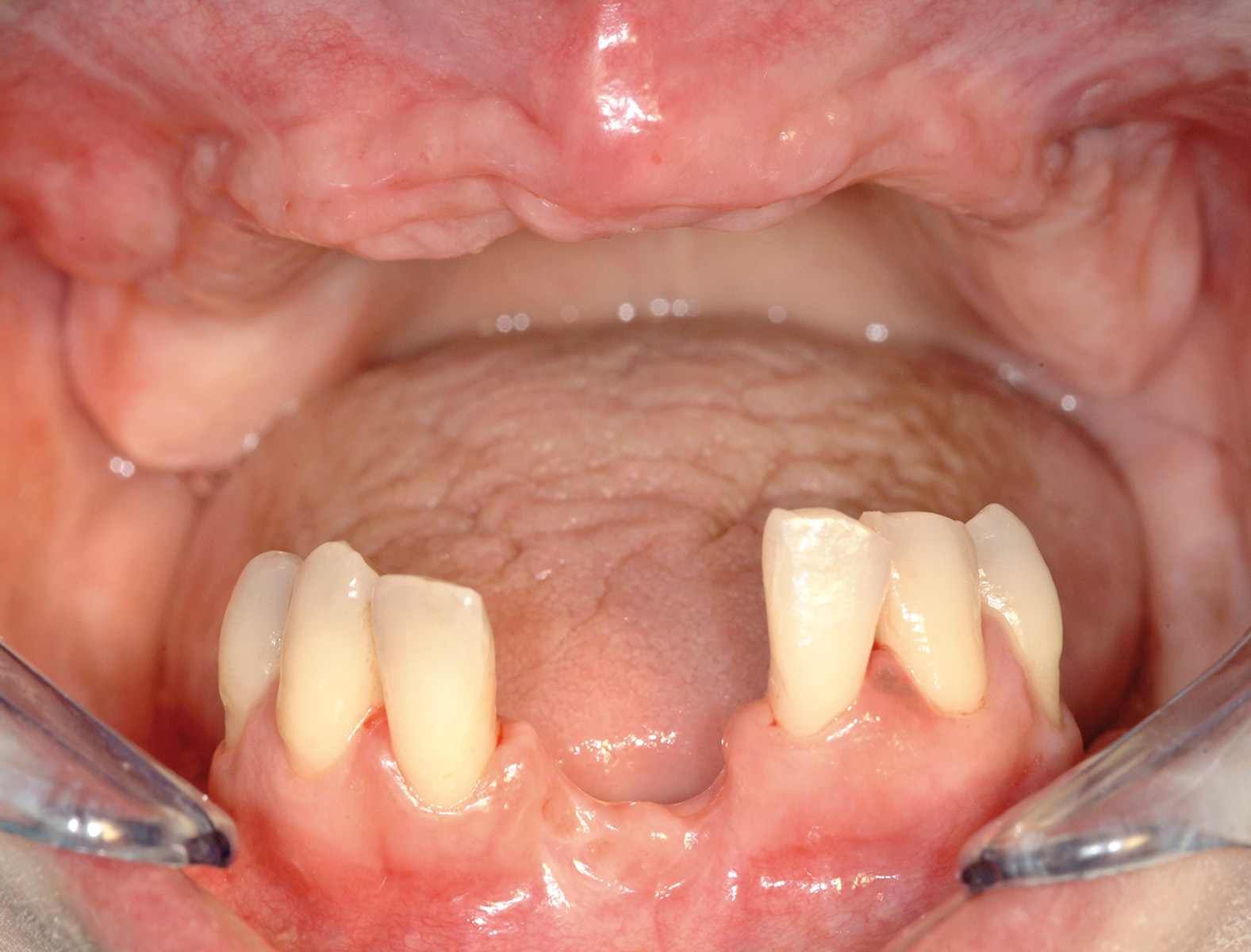
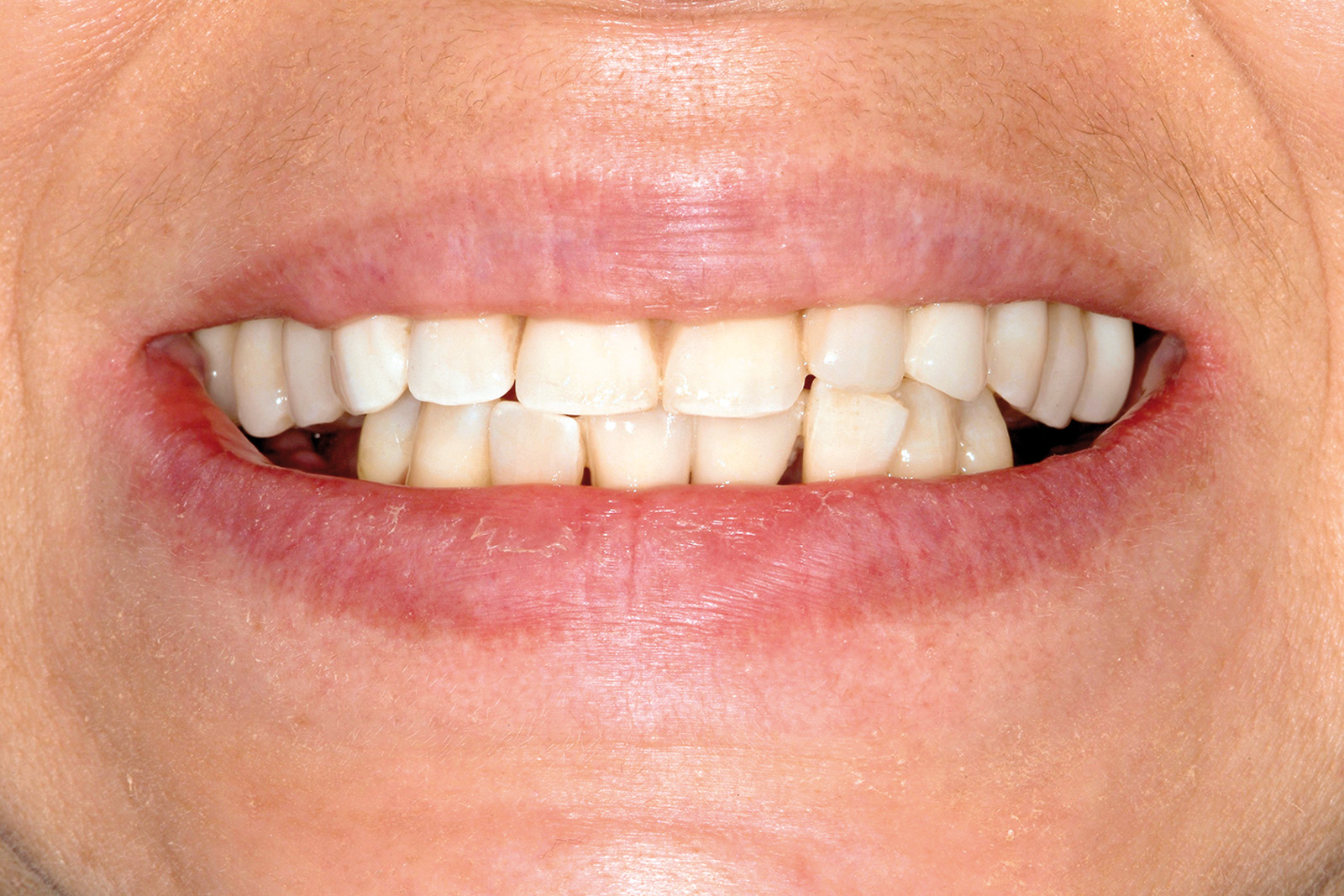
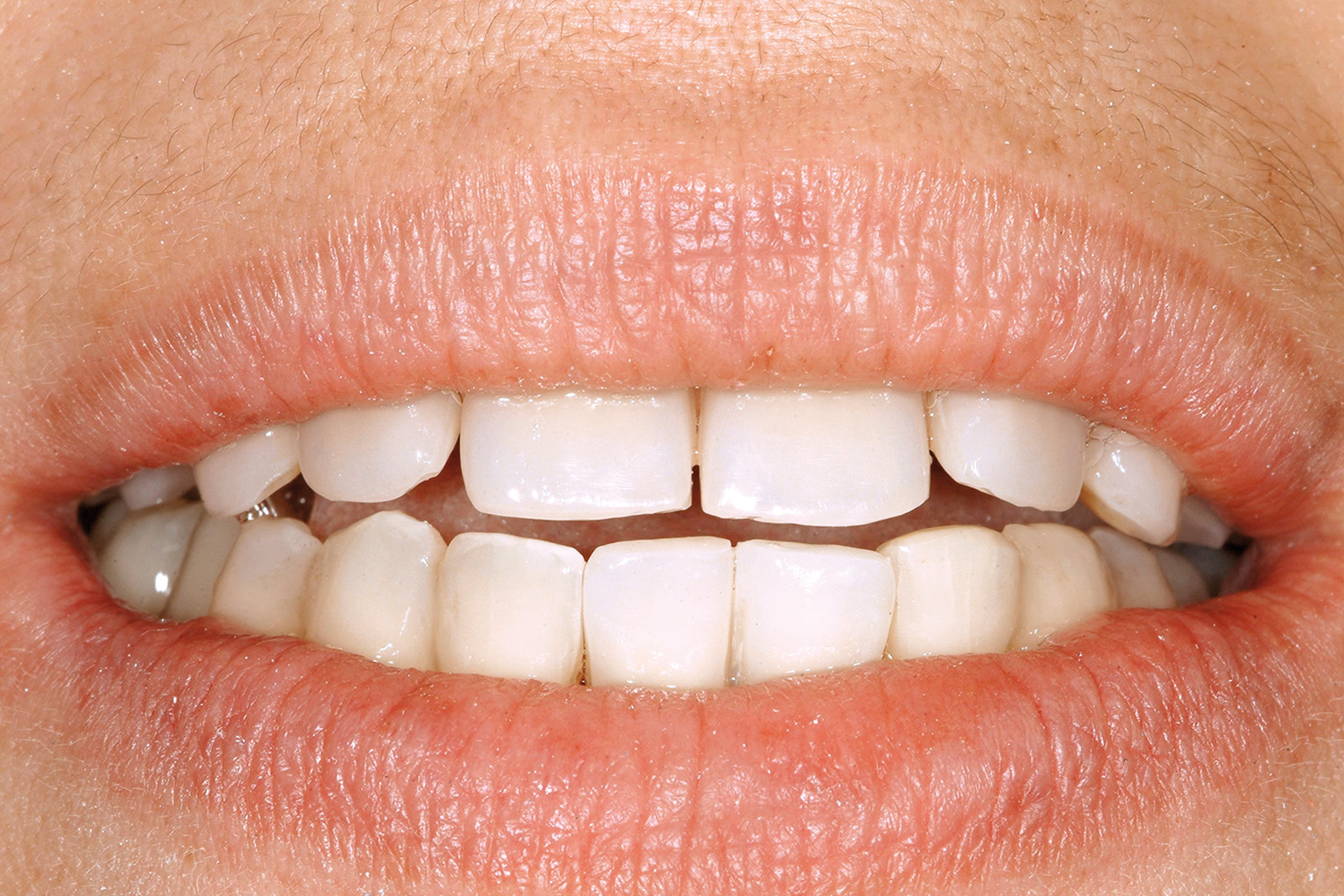
Le Figure 4a-4d mostrano una paziente di 47 anni che da subito manifestò desideri categorici e molto chiari: eliminare le gravi infezioni che l’affliggevano da anni ma, allo stesso tempo, avere una riabilitazione “fissa”, evitando possibilmente l’adozione di protesi rimovibili. Le aspettative estetiche della paziente erano elevate.
Per quanto riguarda la raccolta dei dati clinici e dei fattori di rischio generali, la paziente riferiva di avere sofferto, 3 anni prima, di una grave pancreatite acuta, i cui esiti avevano condotto a un’alterazione del metabolismo glicemico. Il diabete era solo parzialmente controllato tramite ipoglicemizzanti orali; non erano presenti complicanze relative al diabete. La paziente riferiva, inoltre, una lieve insufficienza epatica e uno stato ipotensivo. Un’indagine effettuata anche mediante esami ematochimici rivelava una leucocitosi e VES elevata. Infine, l’analisi del profilo psicologico della paziente deponeva per un soggetto fortemente ansioso ed esigente.
Al termine della prima visita, si è potuta formulare e consegnare per iscritto alla paziente la diagnosi qui di seguito riportata. • Soggetto con profilo di rischio sistemico: ASA II. • Parodontite cronica, estesa e complicata. • Edentulia intercalata bilaterale, IV classe di Kennedy. • Instabilità occlusale.
La complessità del quadro clinico portò a richiedere un confronto con il medico curante per capire se vi fossero i presupposti medici per proporre e affrontare un intervento terapeutico che si stava delineando necessariamente ampio, articolato e invasivo.
Al termine di queste prime indagini, le valutazioni furono le seguenti (Figure 5, 6):
- valutazione del profilo di rischio sistemico; ASA II (American Society of Anesthesiologists, Owens e coll. 1978) in soggetto diabetico per esito di una grave pancreatite;
- valutazione del profilo psicologico; soggetto esigente (House e Marquit, 1950);
- valutazione del profilo socio-economico; livello sociale benestante, senza difficoltà economiche.
- L’ulteriore approfondimento diagnostico del caso ha previsto:
- anamnesi stomatologica;
- indagini radiografiche (ortopantomografia delle arcate dentarie, radiografie endorali, teleradiografia latero-laterale del cranio);
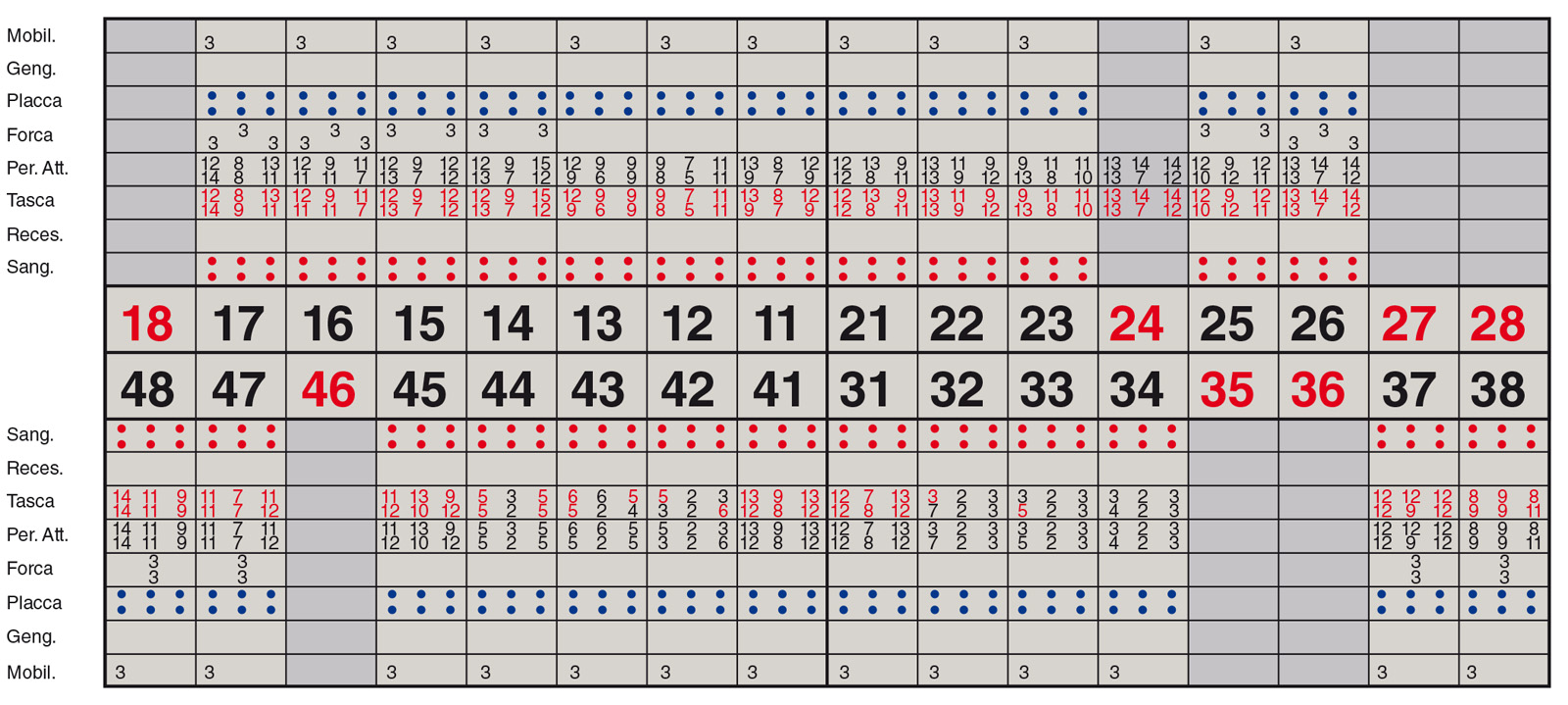
- esame parodontale con registrazione dei parametri e degli indici in una cartella.
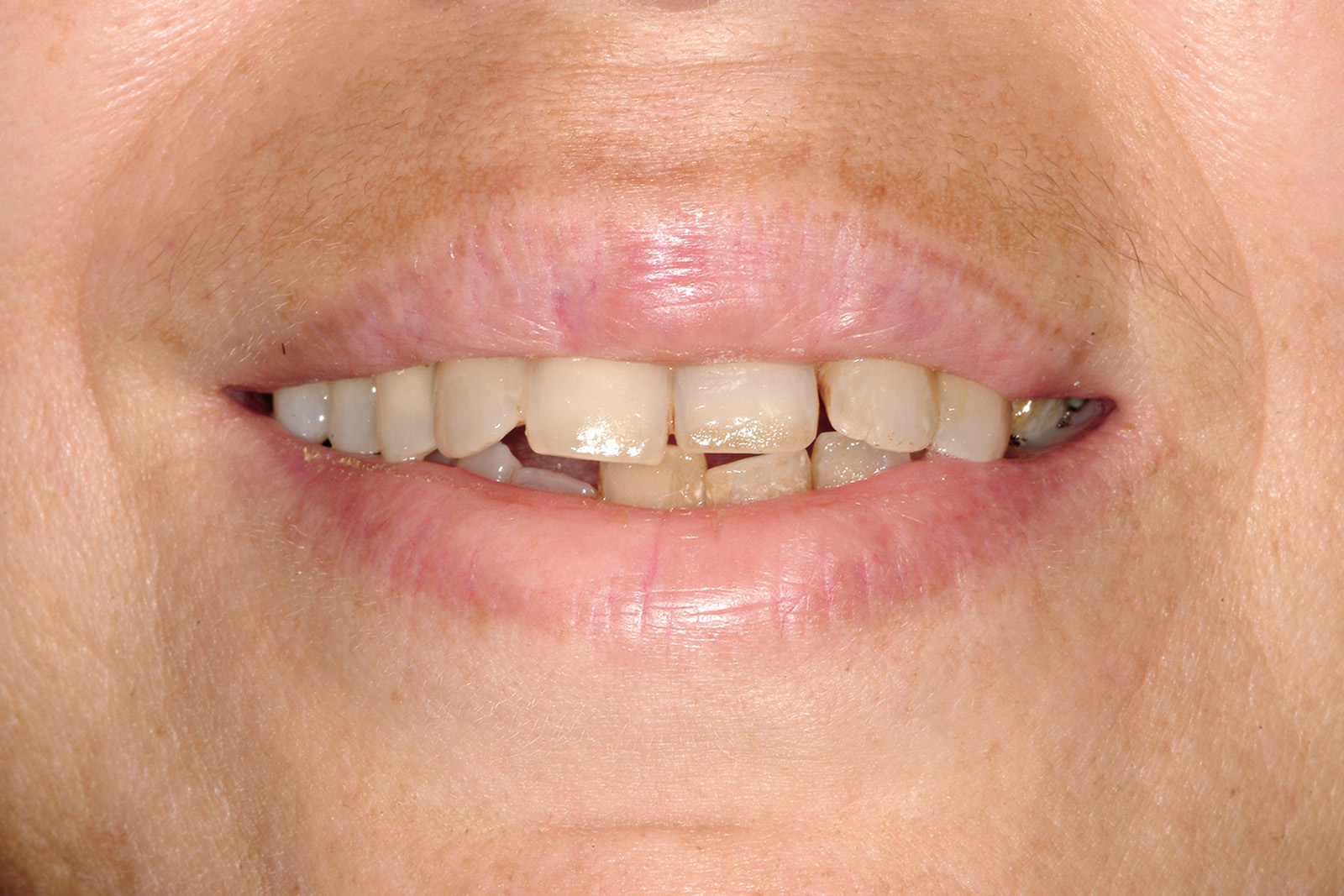
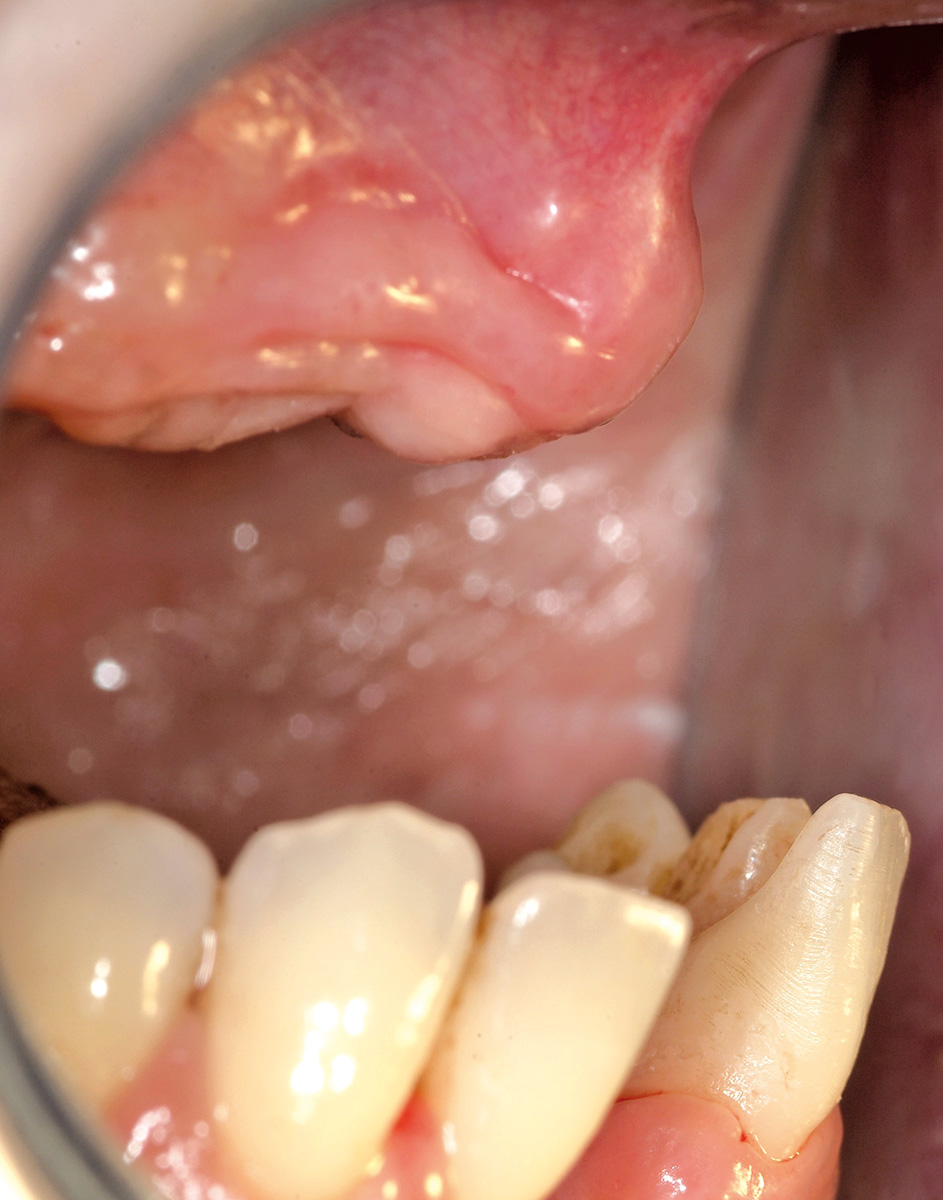
All’anamnesi stomatologica (Figura 7), la paziente riferiva di avere sempre sofferto di gravi problemi “gengivali”, ma aggiungeva che il quadro clinico era profondamente cambiato in seguito alla pancreatite acuta. La paziente riferiva inoltre di essere stata visitata da un professionista odontoiatra circa sei mesi prima. Comunicava altresì di essere stata sottoposta a terapia ortodontica in giovane età.
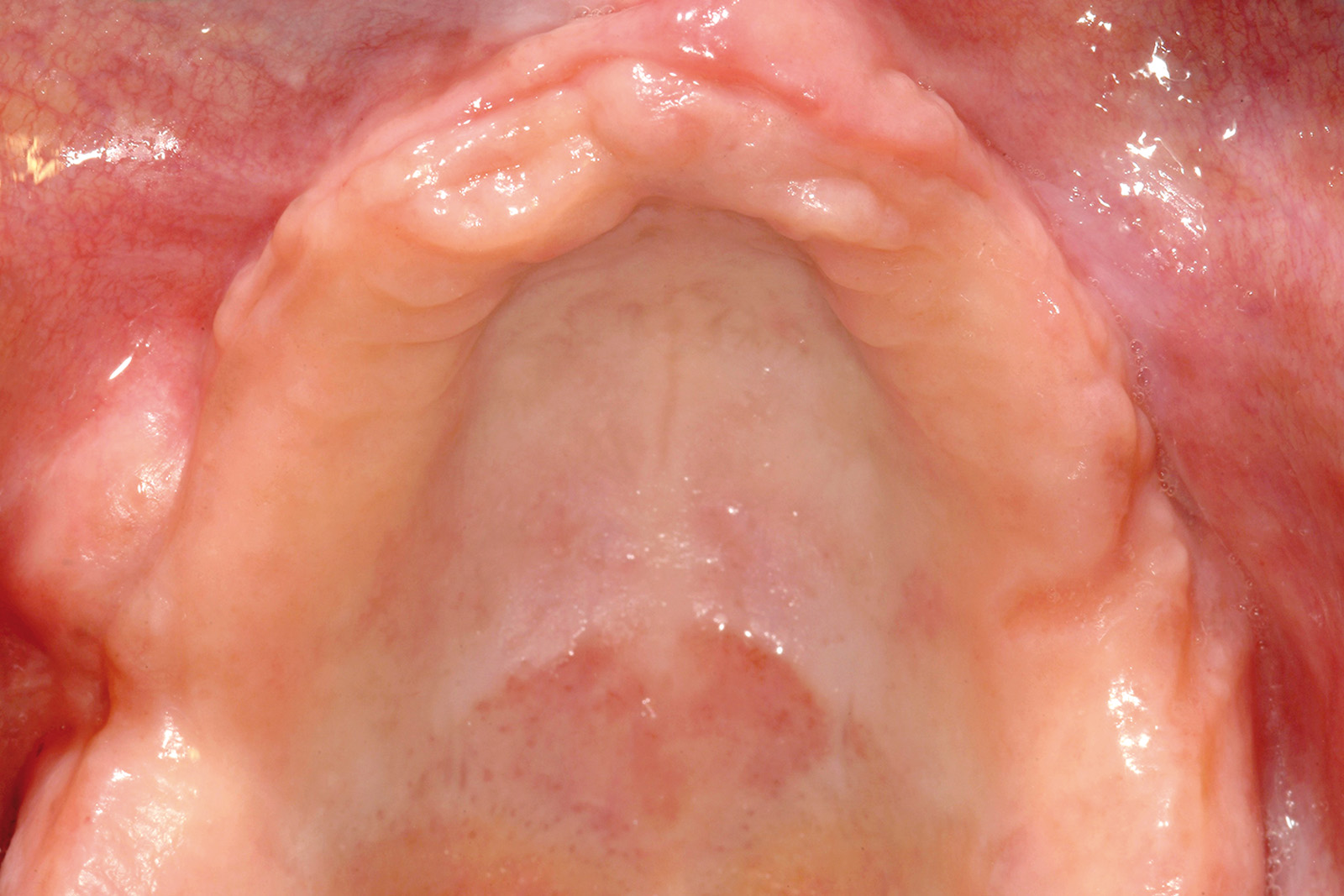
All’esame obiettivo, la situazione igienica orale generale risultava scadente e la funzionalità masticatoria e fonetica parzialmente compromessa (Figura 8).
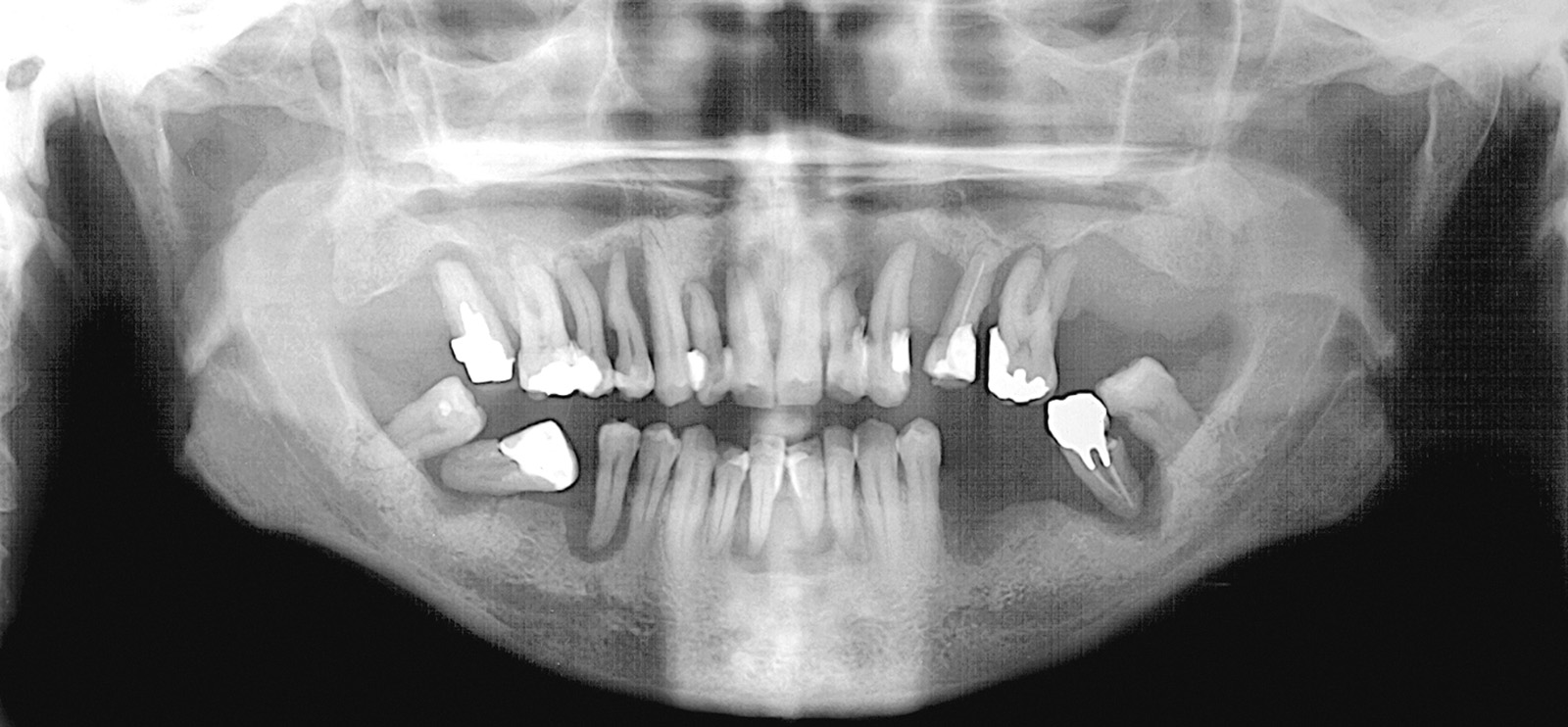
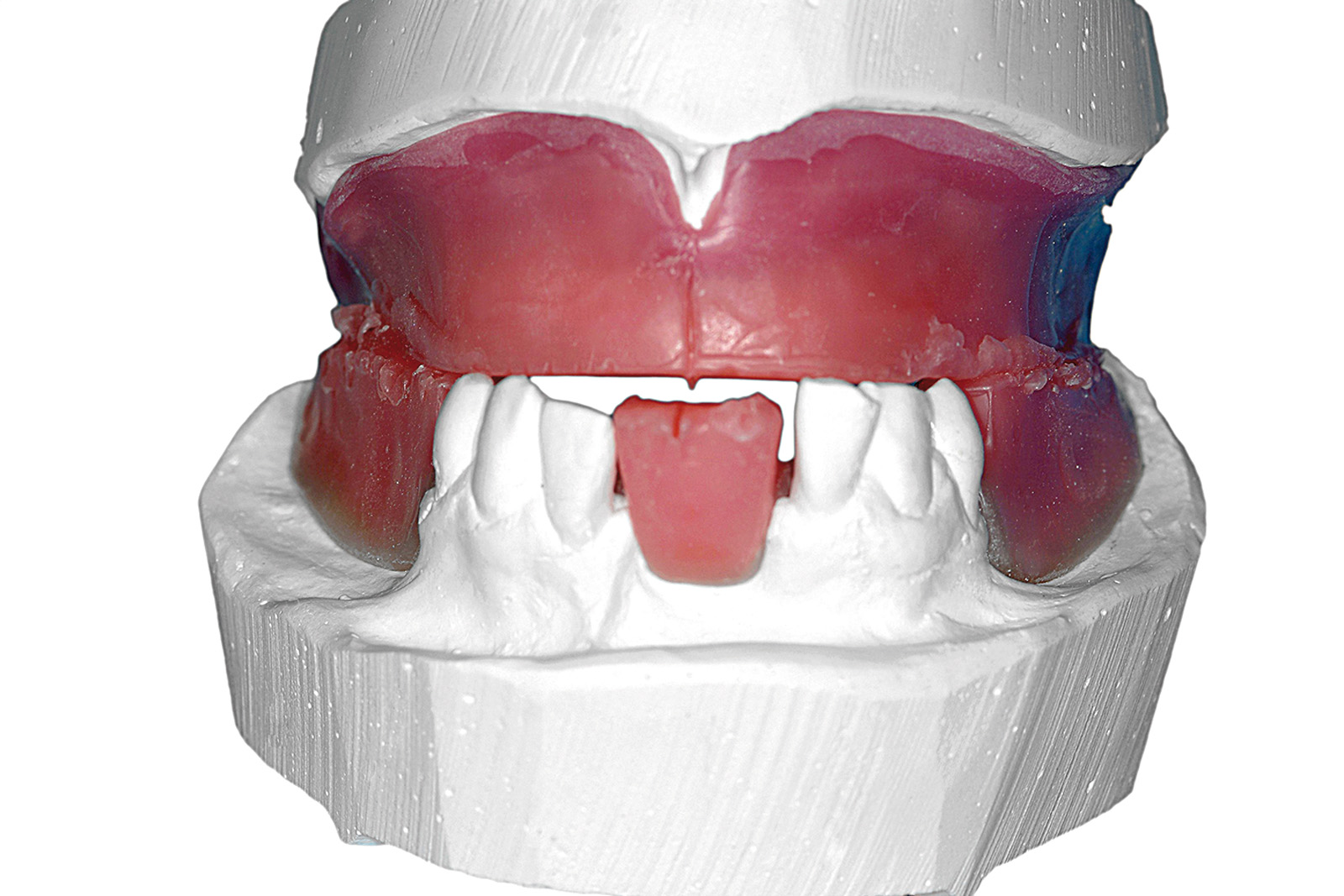
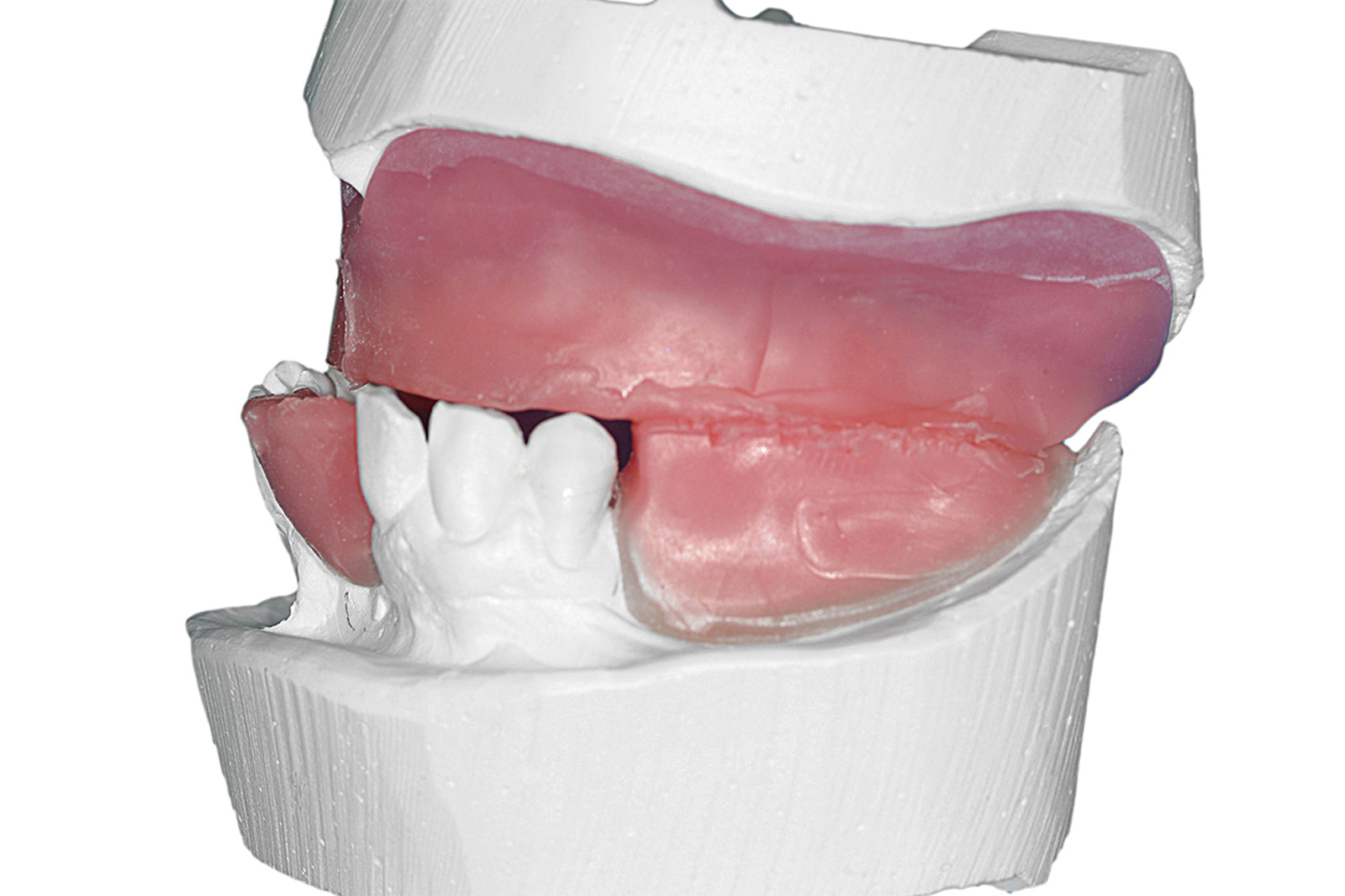
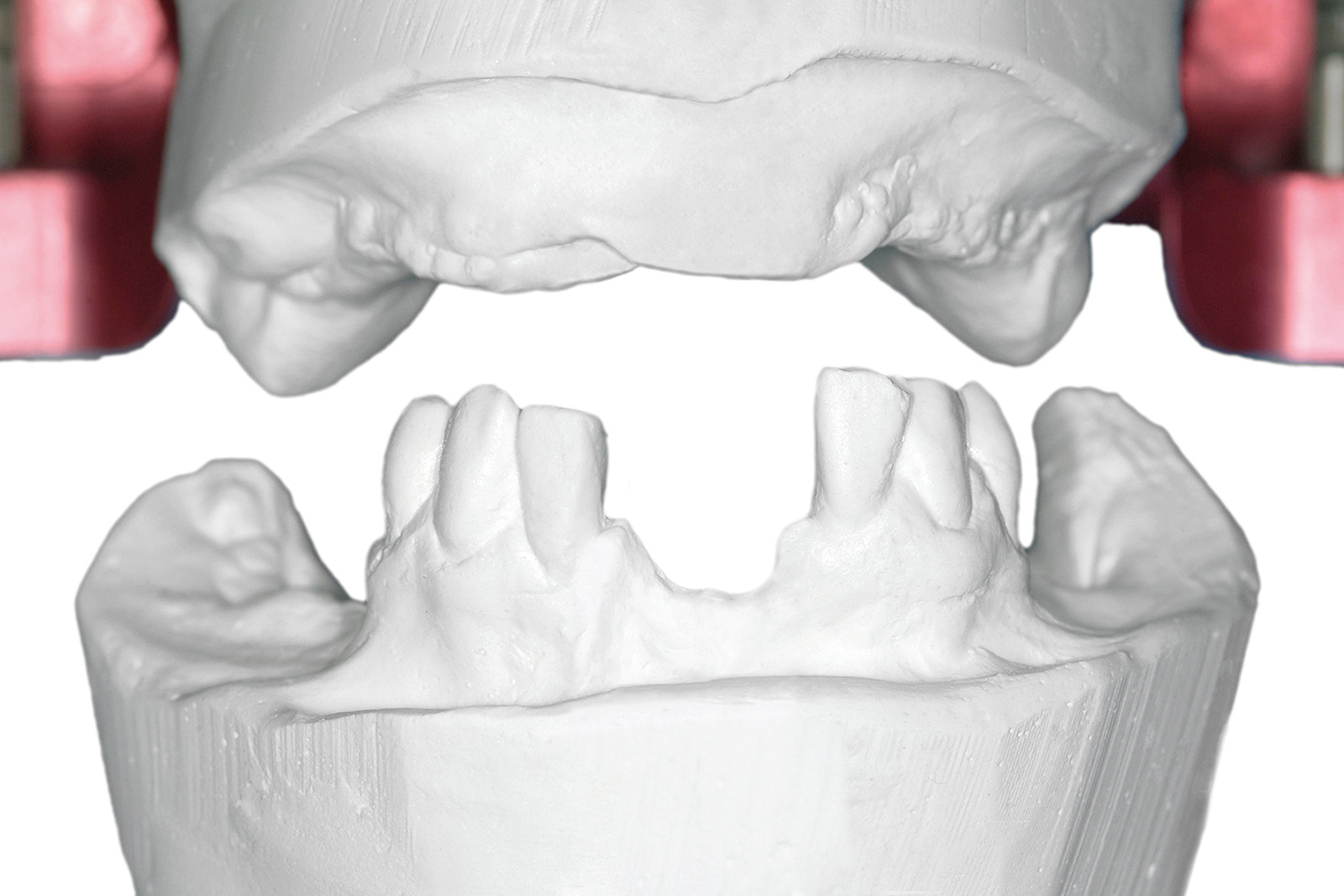
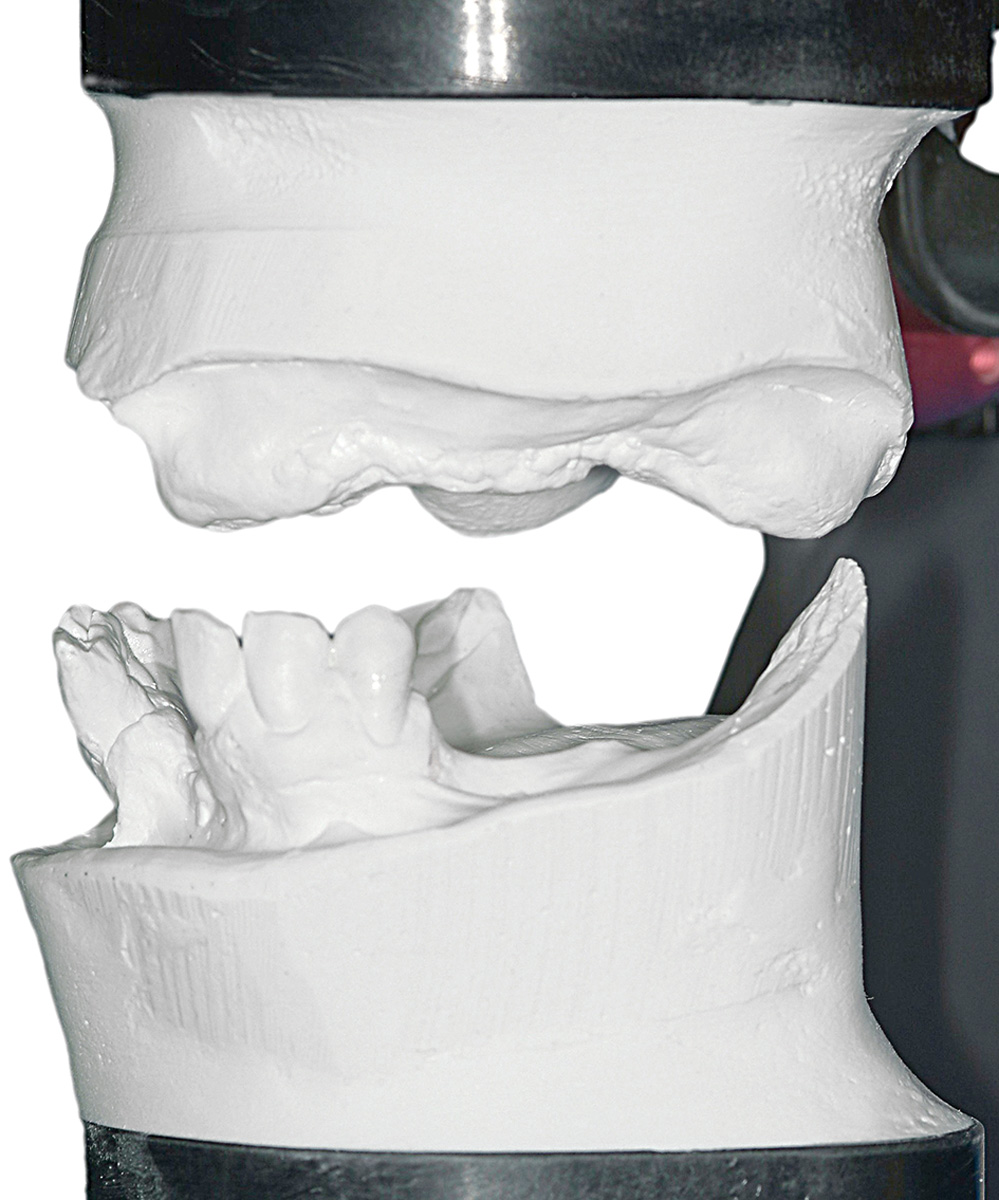
Anche le indagini radiografiche (Figura 9) e parodontali (Figura 10) confermavano la gravità delle condizioni parodontali. Furono inoltre raccolti tutti i dati completi del caso (Figure 11-17).
La fase di controllo dell’infezione
L’obiettivo di questa fase è il ripristino di una condizione di salute, attraverso un adeguato controllo di tipo professionale dell’infezione e il mantenimento del risultato ottenuto tramite una corretta igiene domiciliare e un programma personalizzato di monitoraggio e motivazione del paziente.
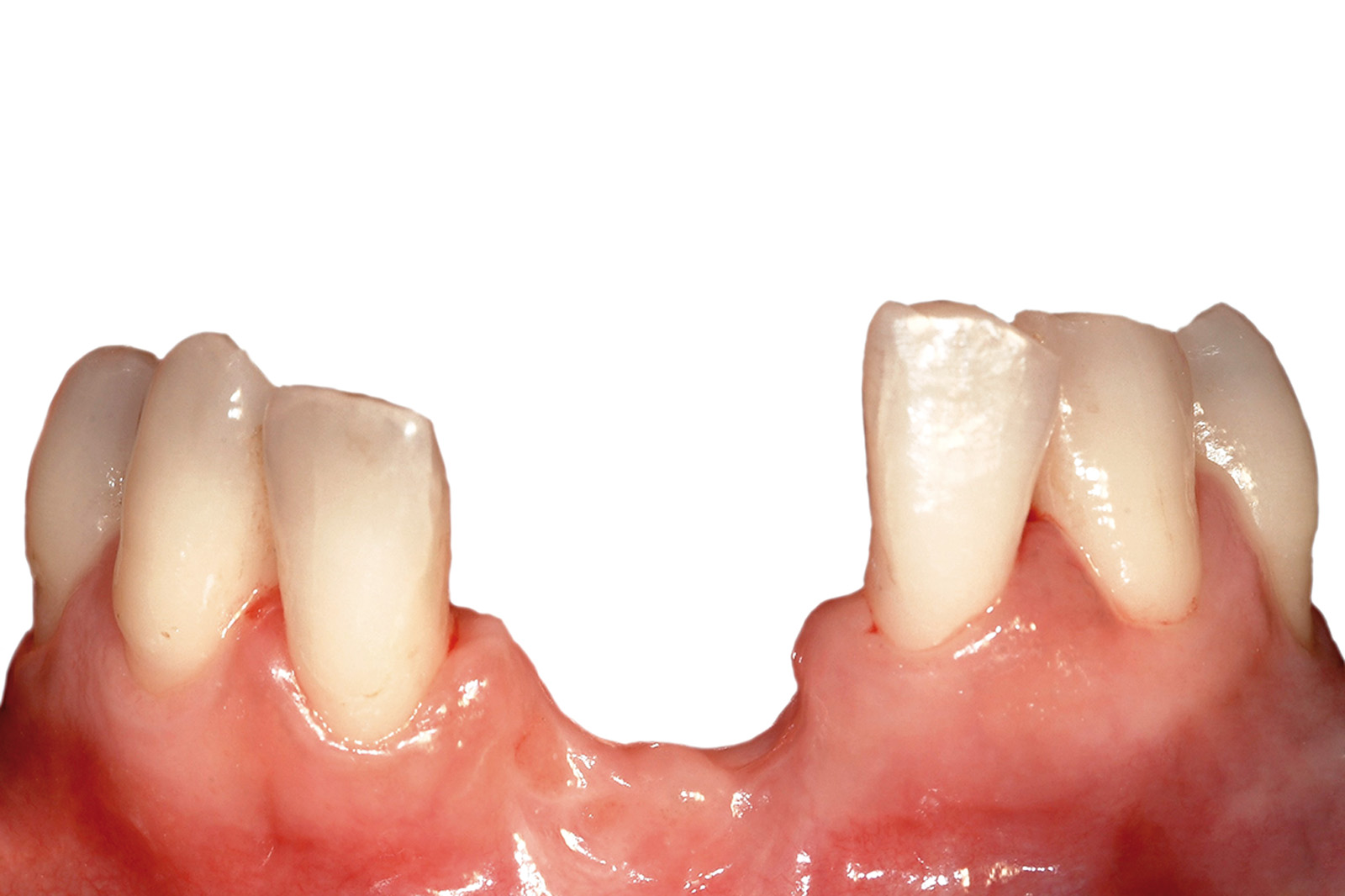
Nel caso specifico, considerata l’estrema gravità delle condizioni parodontali della paziente e valutato il quadro sistemico complesso, la fase di ripristino della salute orale è consistita nell’estrazione di tutti gli elementi del mascellare superiore e di numerosi elementi del mascellare inferiore considerati irreversibilmente compromessi.
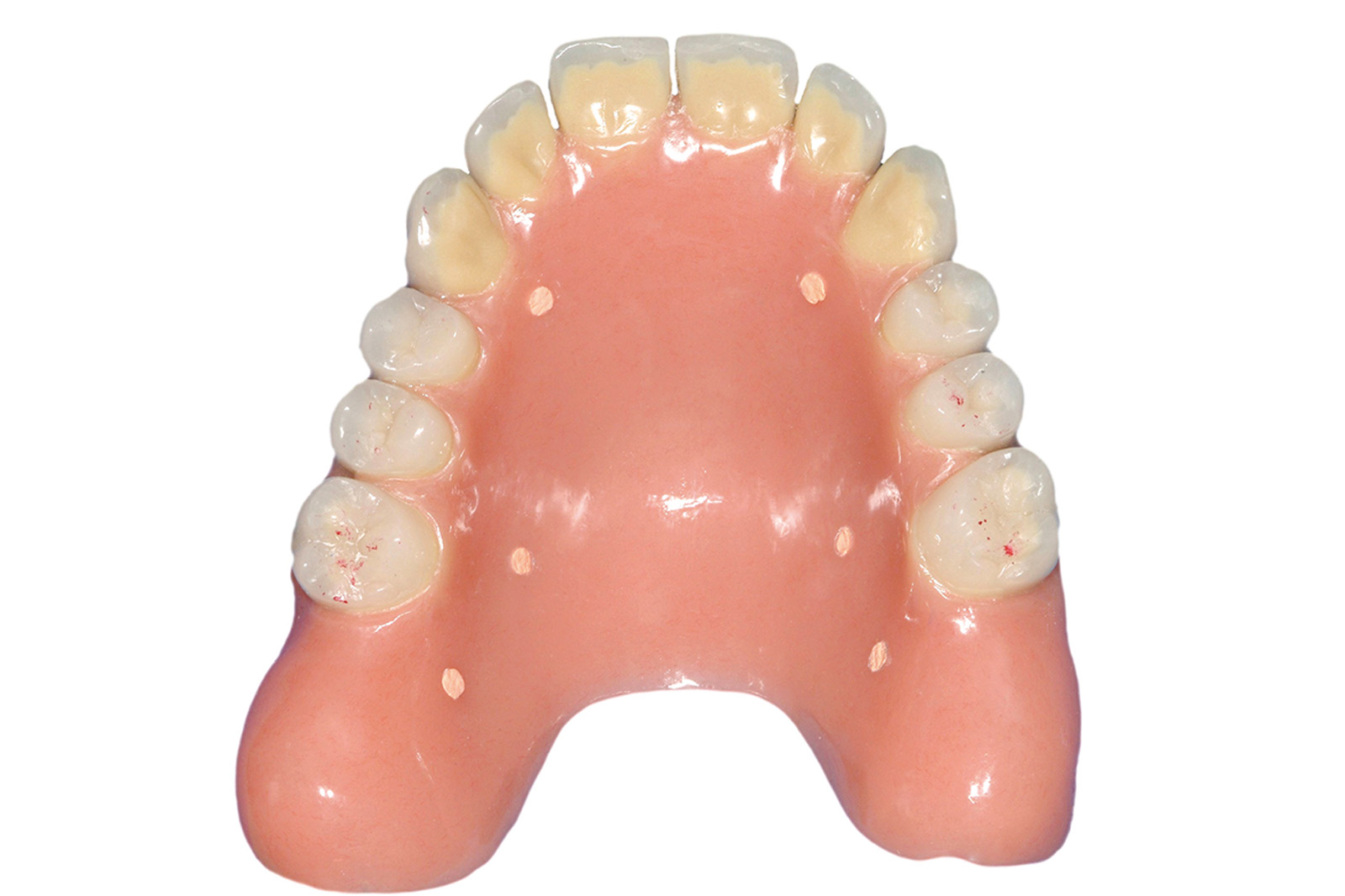
Nella stessa seduta è stata eseguita terapia causale non chirurgica degli elementi considerati mantenibili e sono state applicate delle protesi post-estrattive provvisorie (totale per il mascellare superiore e parziale per il mascellare inferiore) (Figure 18a-18b). La seduta è stata effettuata in sedazione cosciente, al fine di controllare lo stato d’ansia della paziente.
Al termine delle ulteriori indagini che si erano rese necessarie al momento del primo controllo di qualità (dopo la terapia causale meccanica non chirurgica), si è concordato con la paziente il seguente piano di trattamento. • Inserimento di 6 impianti nei sestanti posteriori del mascellare inferiore, con contestuale rigenerazione ossea verticale (il provvisorio implantare svolgerà la funzione di ancoraggio ortodontico). • Dopo 5 mesi, connessione dei monconi e delle corone provvisorie. • Terapia ortodontica di riallineamento degli elementi dentari residui al mascellare inferiore. • Pianificazione virtuale della terapia implantare al mascellare superiore. • Inserimento di impianti nel mascellare superiore con protesi provvisoria ad ancoraggio immediato. • Secondo controllo di qualità dei risultati raggiunti. • Riabilitazione protesica definitiva. • Terapia di mantenimento individualizzata.
Il primo controllo di qualità
L’obiettivo fondamentale di questa fase è di verificare se è stato raggiunto un controllo professionale e domiciliare ottimale dell’infezione.
Solo a questo punto, nel caso si siano ottenuti risultati positivi, in base alla qualità della risposta dei tessuti alla terapia causale e agli elementi diagnostici raccolti si potrà individuare la proposta terapeutica ritenuta più appropriata.
Nel caso specifico, essendosi verificato un miglioramento del quadro clinico generale dal punto di vista del controllo glicemico e locale e avendo ottenuto un sensibile miglioramento della compliance (Full-Mouth Plaque Score <10%) e una risposta tissutale positiva (Full-Mouth Bleeding Score <10%) (Figure 19a-19c), si è proceduto con l’ulteriore approfondimento diagnostico necessario per completare la “diagnosi integrata” e per approntare il piano di trattamento integrato definitivo.
Ulteriori approfondimenti diagnostici
Ottenuta la guarigione tissutale, al fine di poter individuare tra le alternative terapeutiche il progetto ritenuto più appropriato si è reso necessario effettuare ulteriori approfondimenti diagnostici che hanno previsto (Figure 20a-20e, 21a-21c, 22a-22b, 23a-23d, 24):
- il montaggio in articolatore dei modelli delle arcate dentarie;
- la ceratura diagnostica;
- il set-up ortognatodontico;
- la dima radiografica per la diagnosi e la simulazione delle eventuali inserzioni implantari;
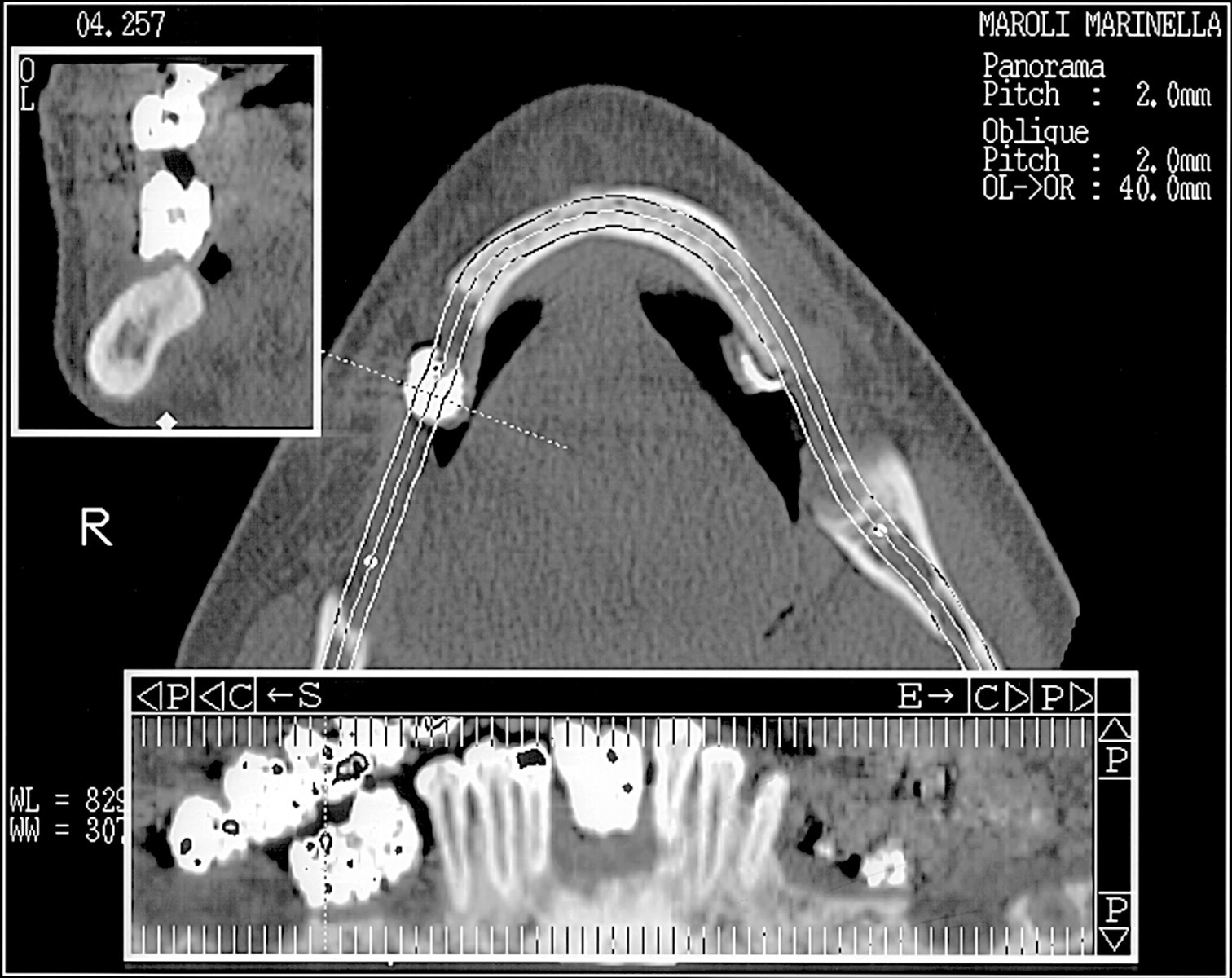
- la Tomografia Computerizzata del mascellare inferiore prima e del mascellare superiore successivamente.
La fase correttiva
L’obiettivo principale della fase terapeutica correttiva è quello di migliorare le alterazioni anatomiche indotte dall’infezione orale.
Essa può prevedere varie misure terapeutiche di chirurgia parodontale e implantare, terapia endodontica, ortodontica, conservativa e protesica.
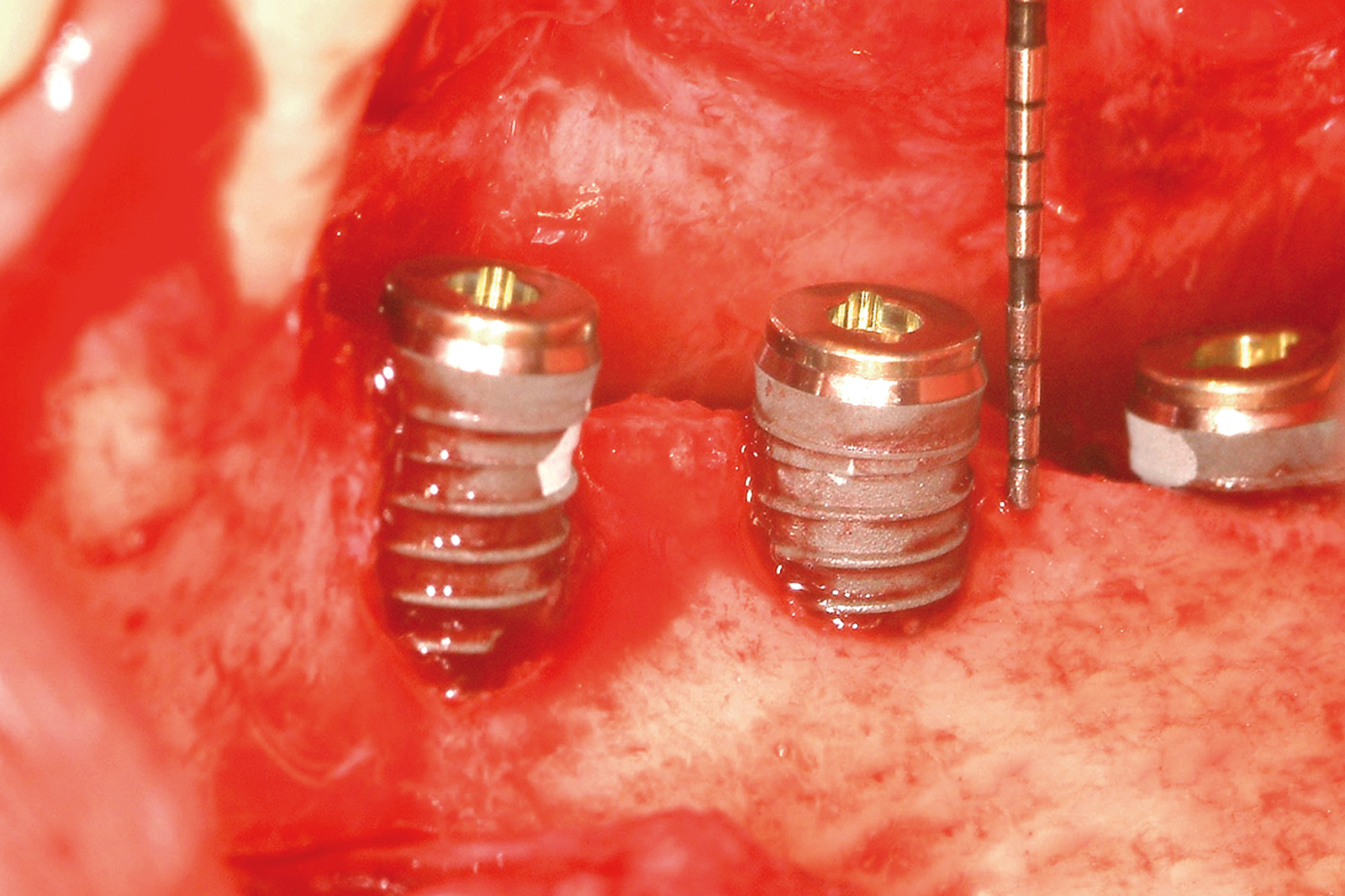
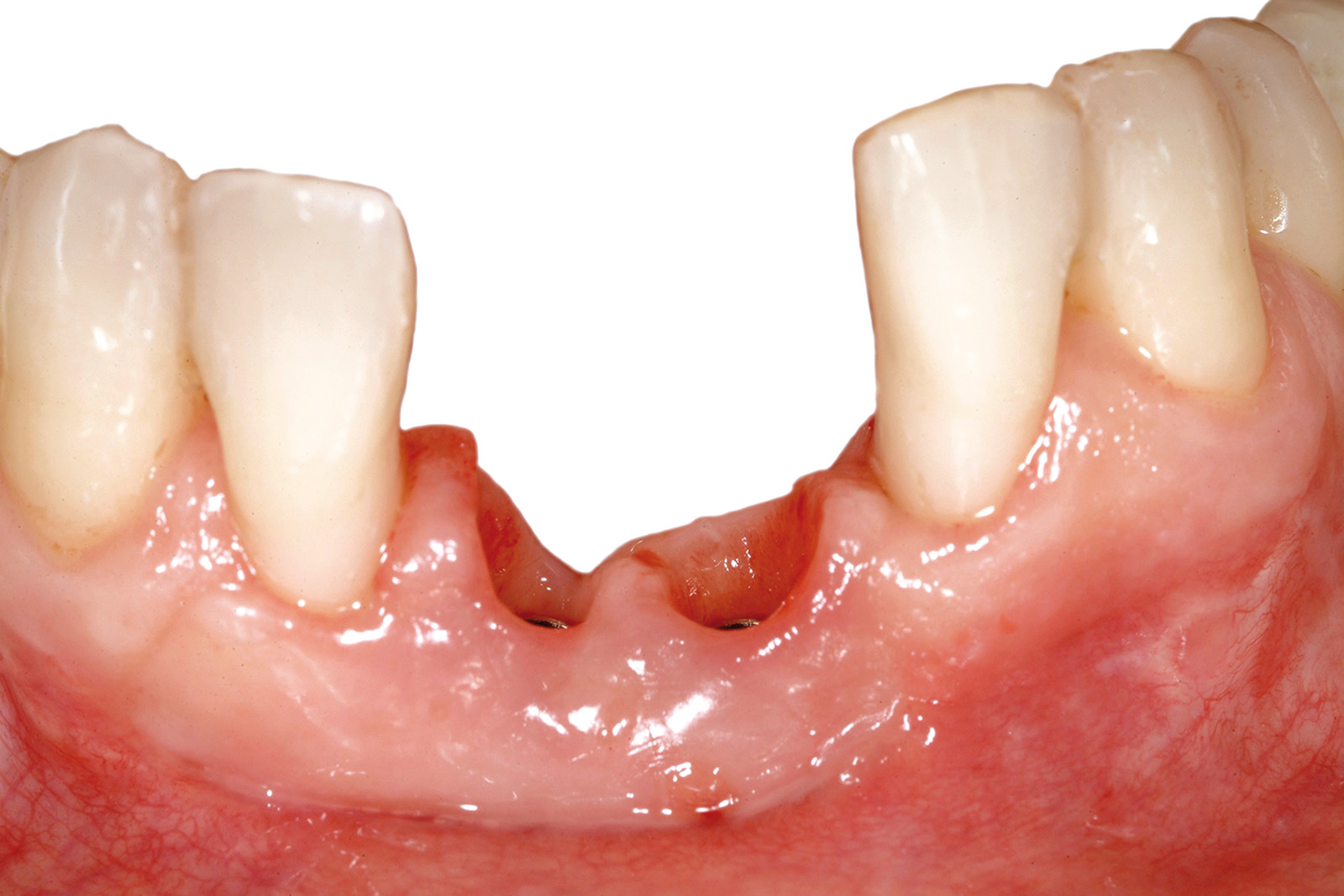
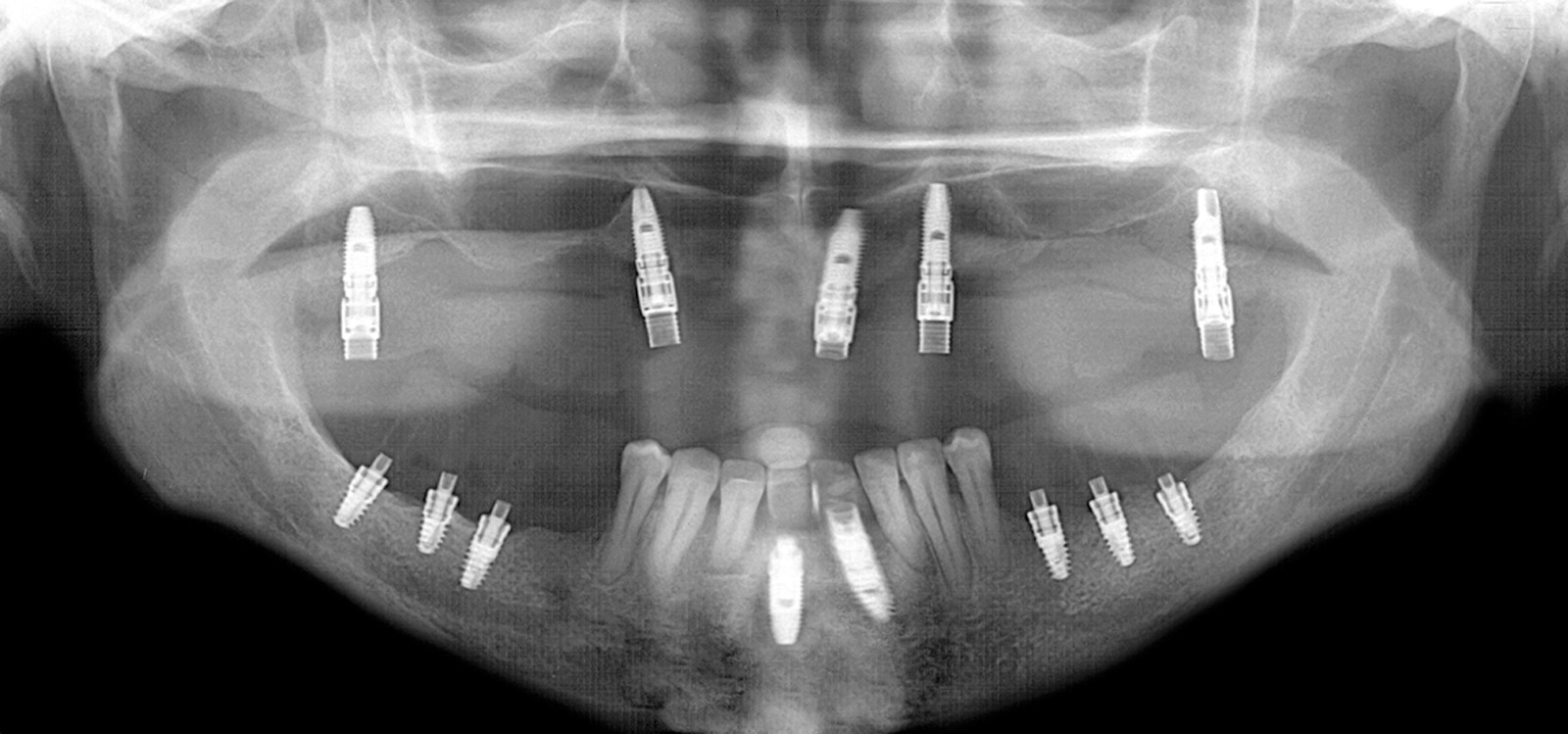
Nel caso specifico si è proceduto in primis all’inserzione degli impianti, la cui posizione era stata stabilita in precedenza sulla base del set-up ortodontico-protesico.
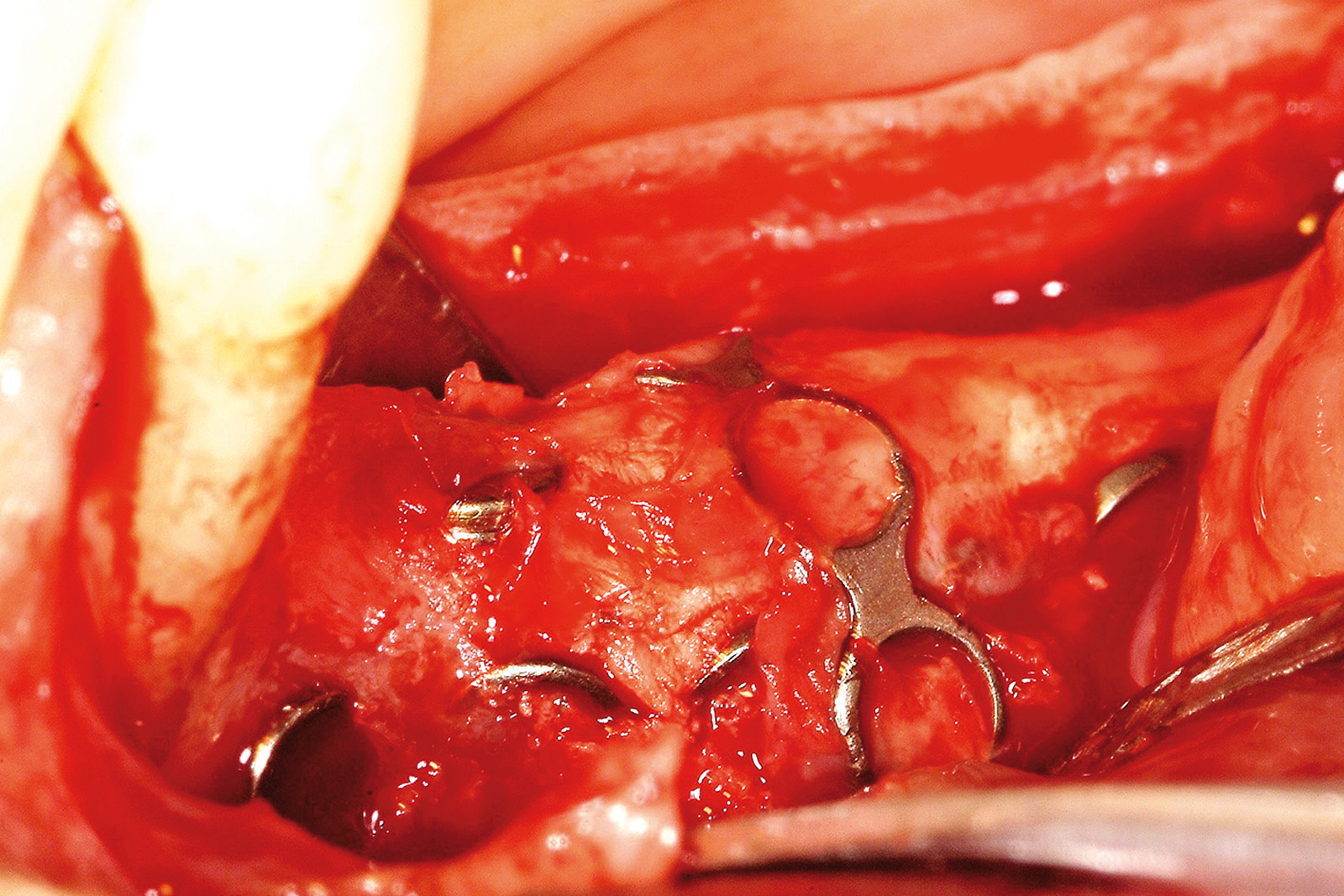
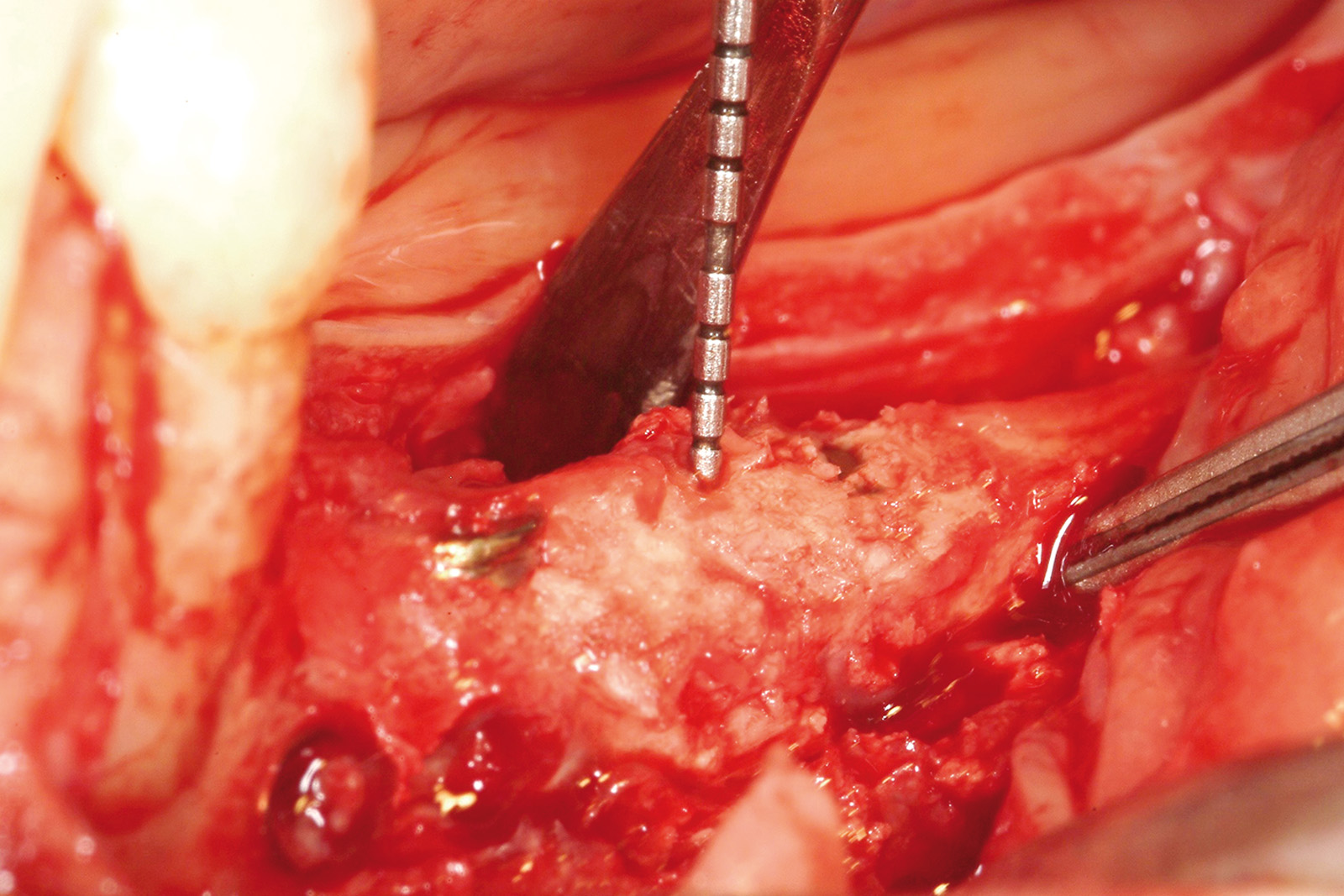
La chirurgia implantare ha previsto contestuali tecniche ricostruttive (rigenerazione ossea guidata, GBR verticale) nei settori latero-posteriori (Figura 25) e nella regione frontale interdentale.
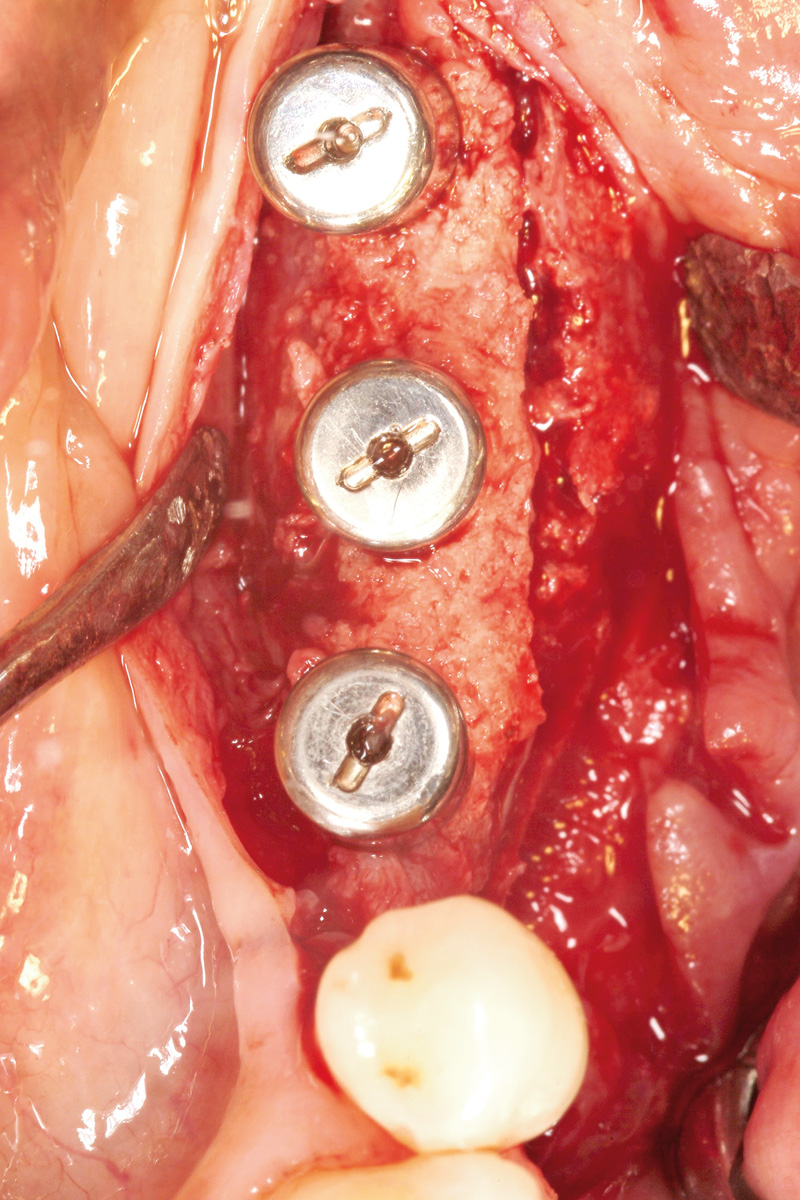
A distanza di 5 mesi è stata effettuata la seconda fase chirurgica di connessione dei monconi provvisori.
Dalle immagini cliniche si può apprezzare la rigenerazione completa dell’ampio difetto verticale (Figure 26a-26d).
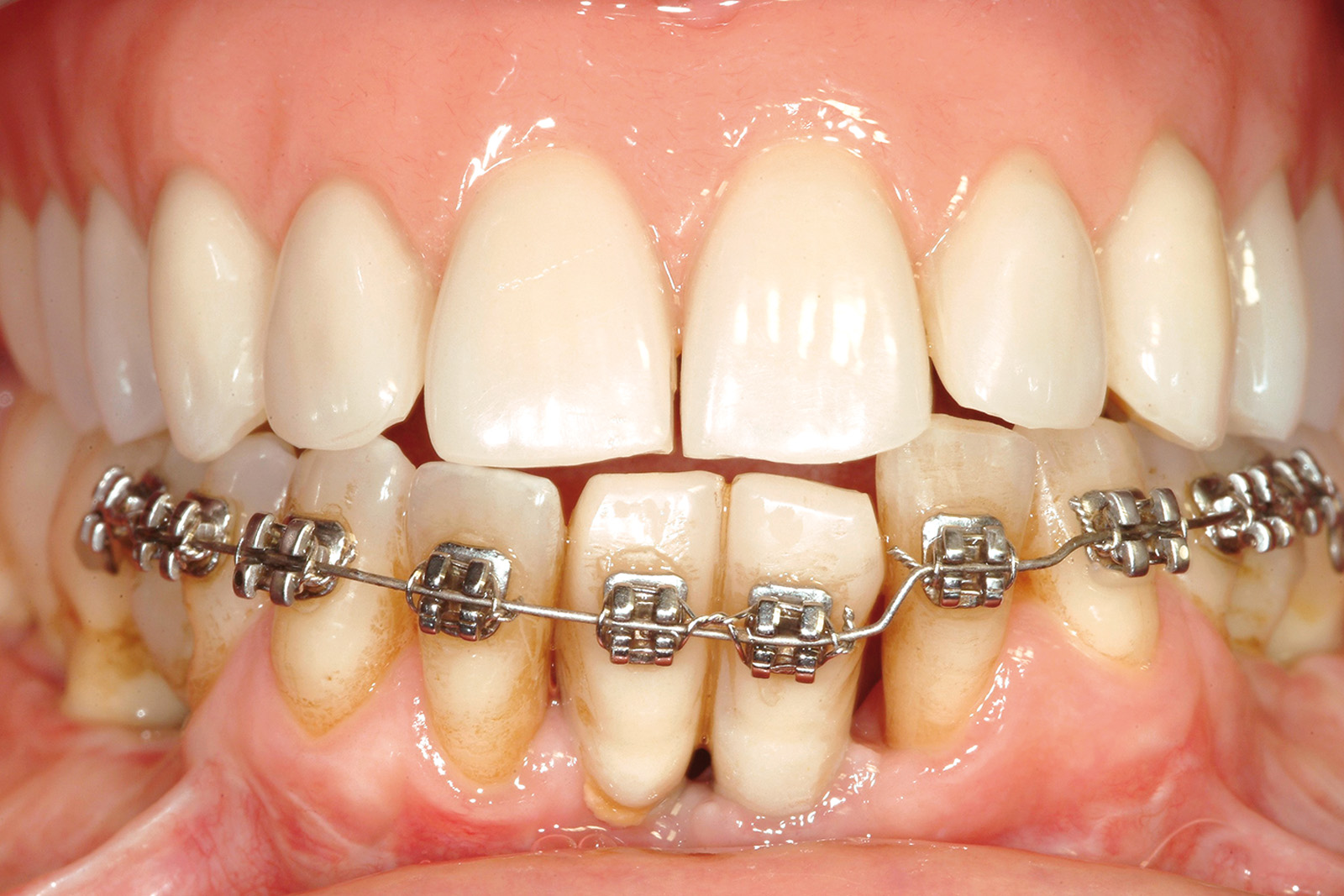
A questo punto, utilizzando provvisori ad ancoraggio implantare, è stata eseguita la terapia ortodontica (Figura 27), finalizzata a correggere la malposizione dentale.
Completata la terapia riabilitativa del mascellare inferiore si è provveduto a realizzare una nuova protesi totale superiore coerente con il nuovo assetto occlusale inferiore ottenuto con la terapia protesica e ortodontica.
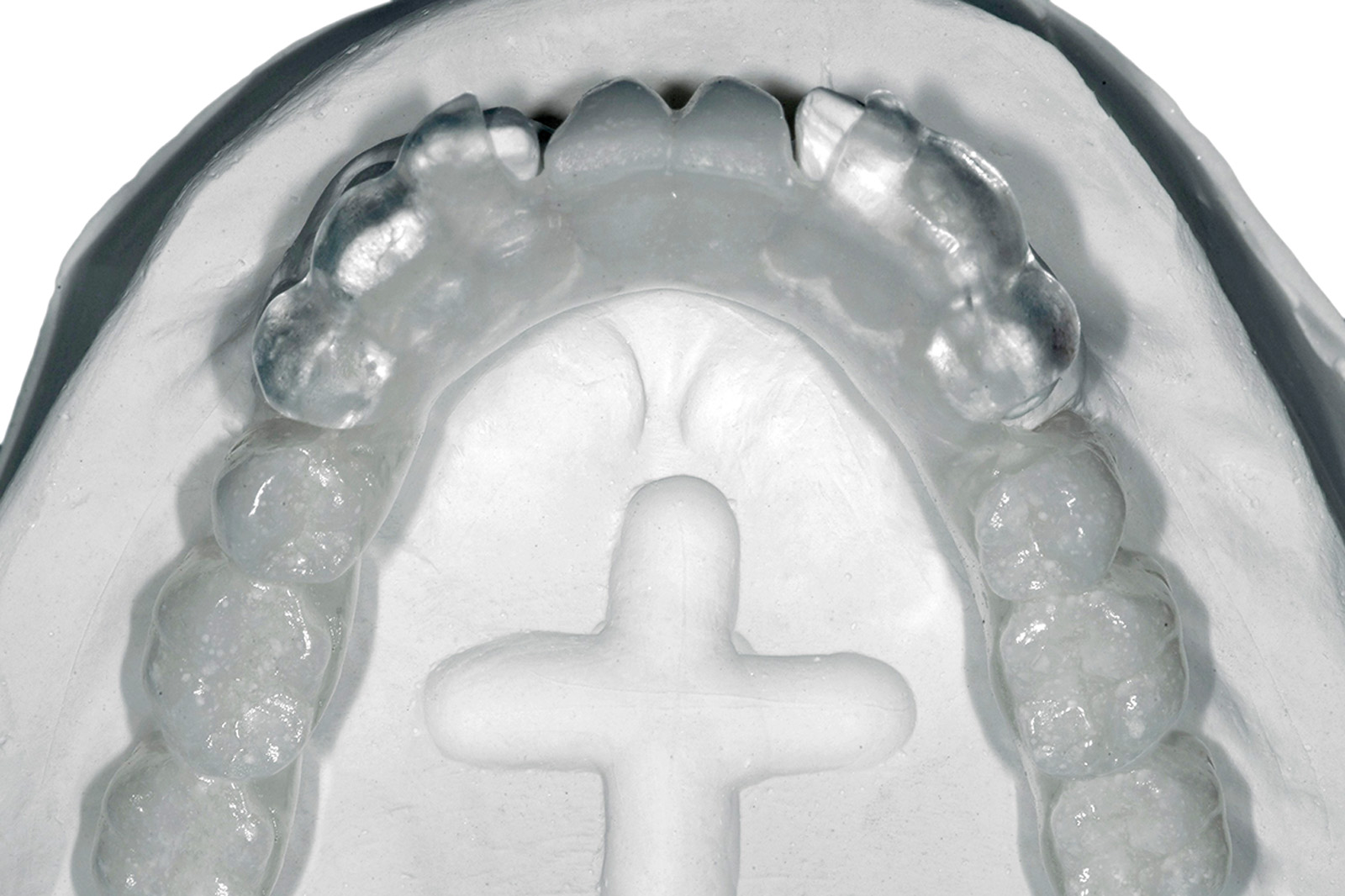
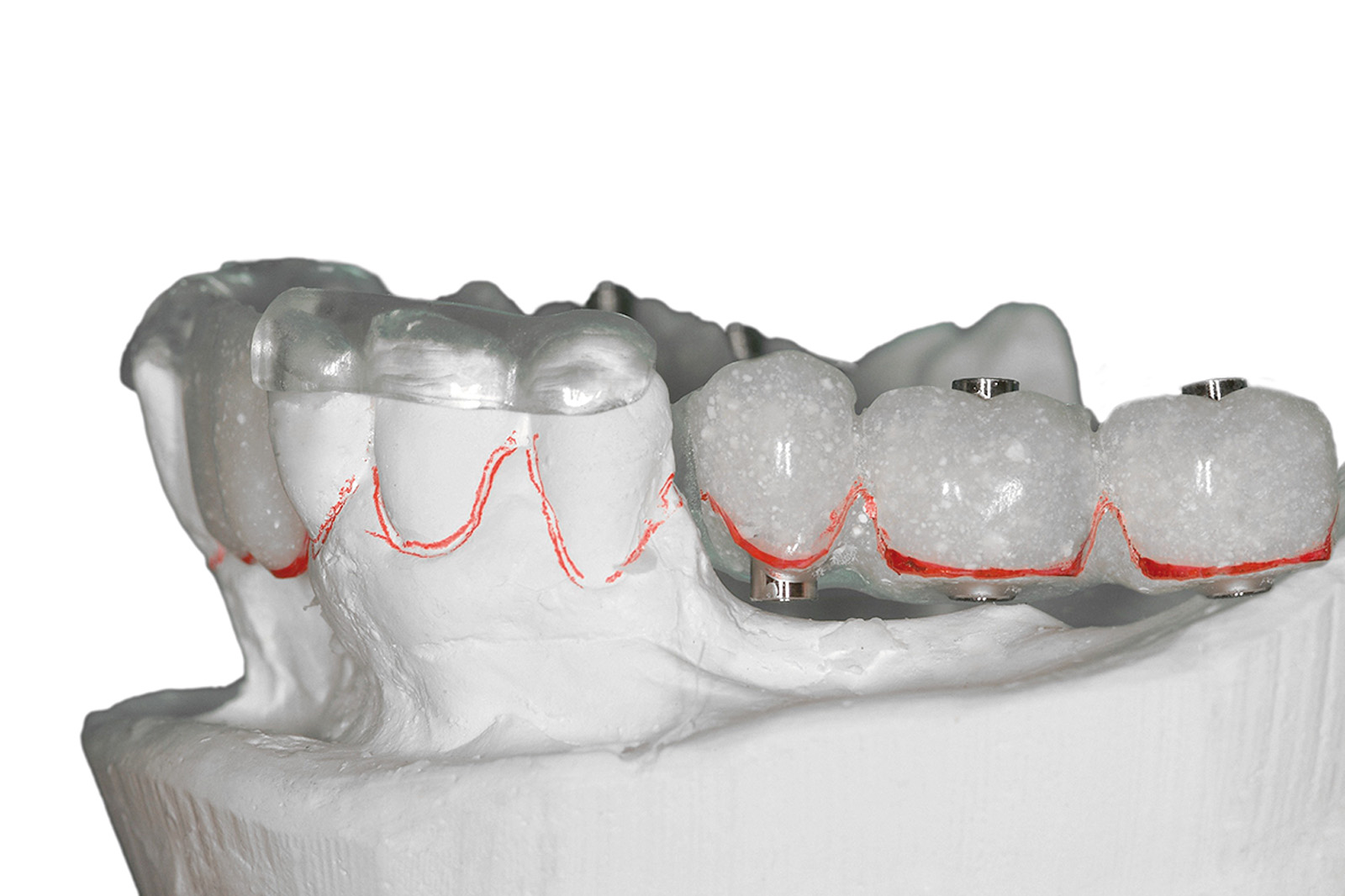
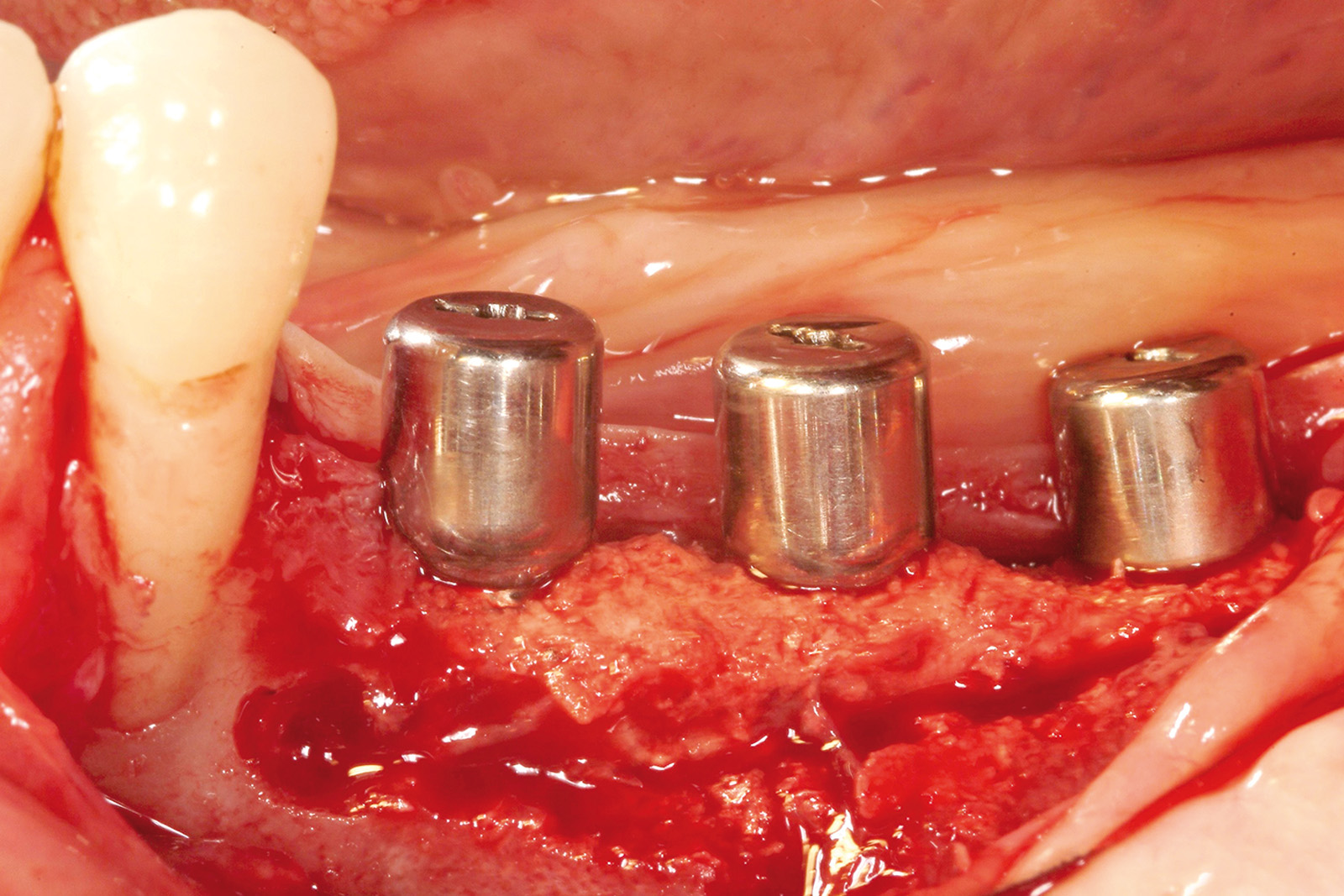
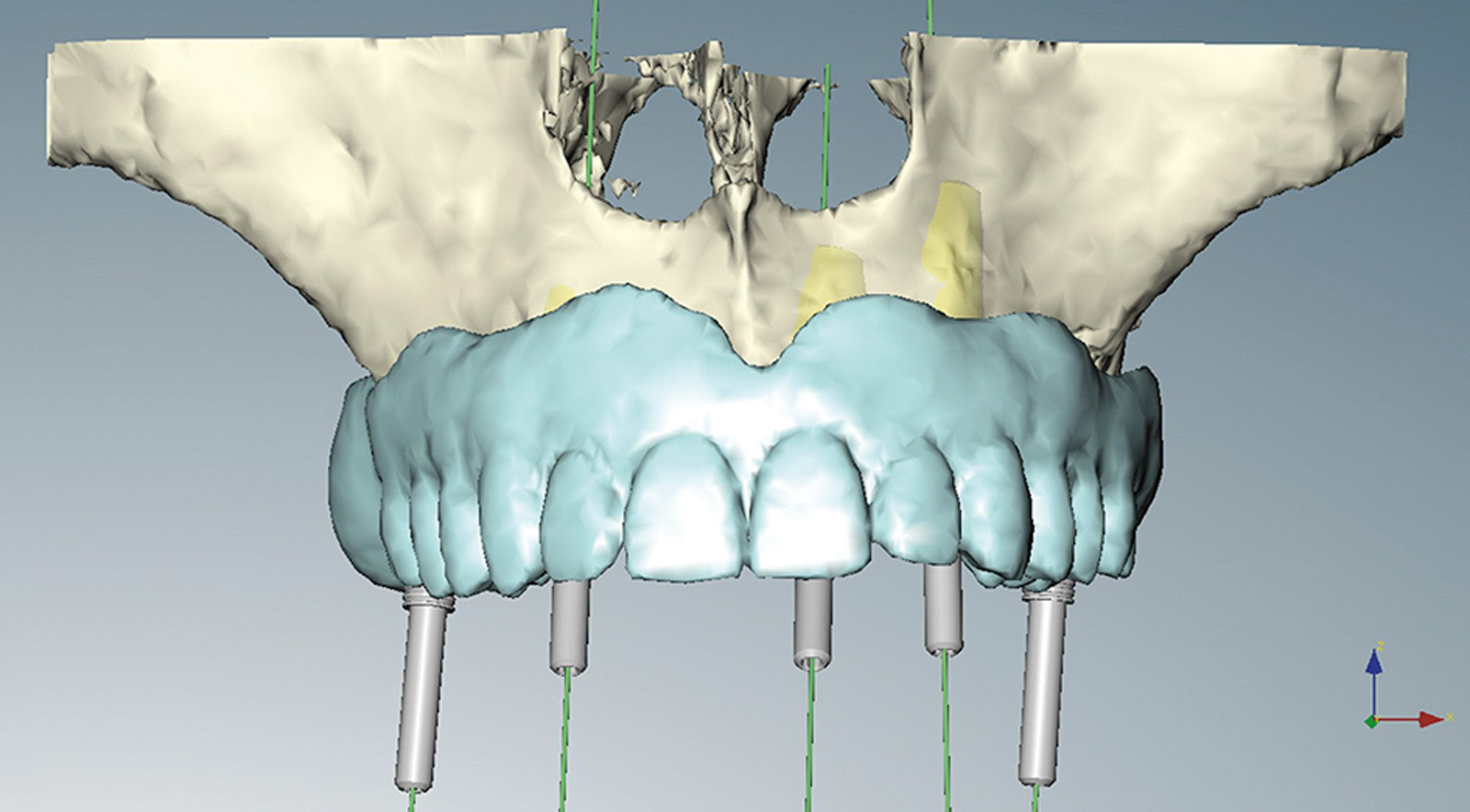
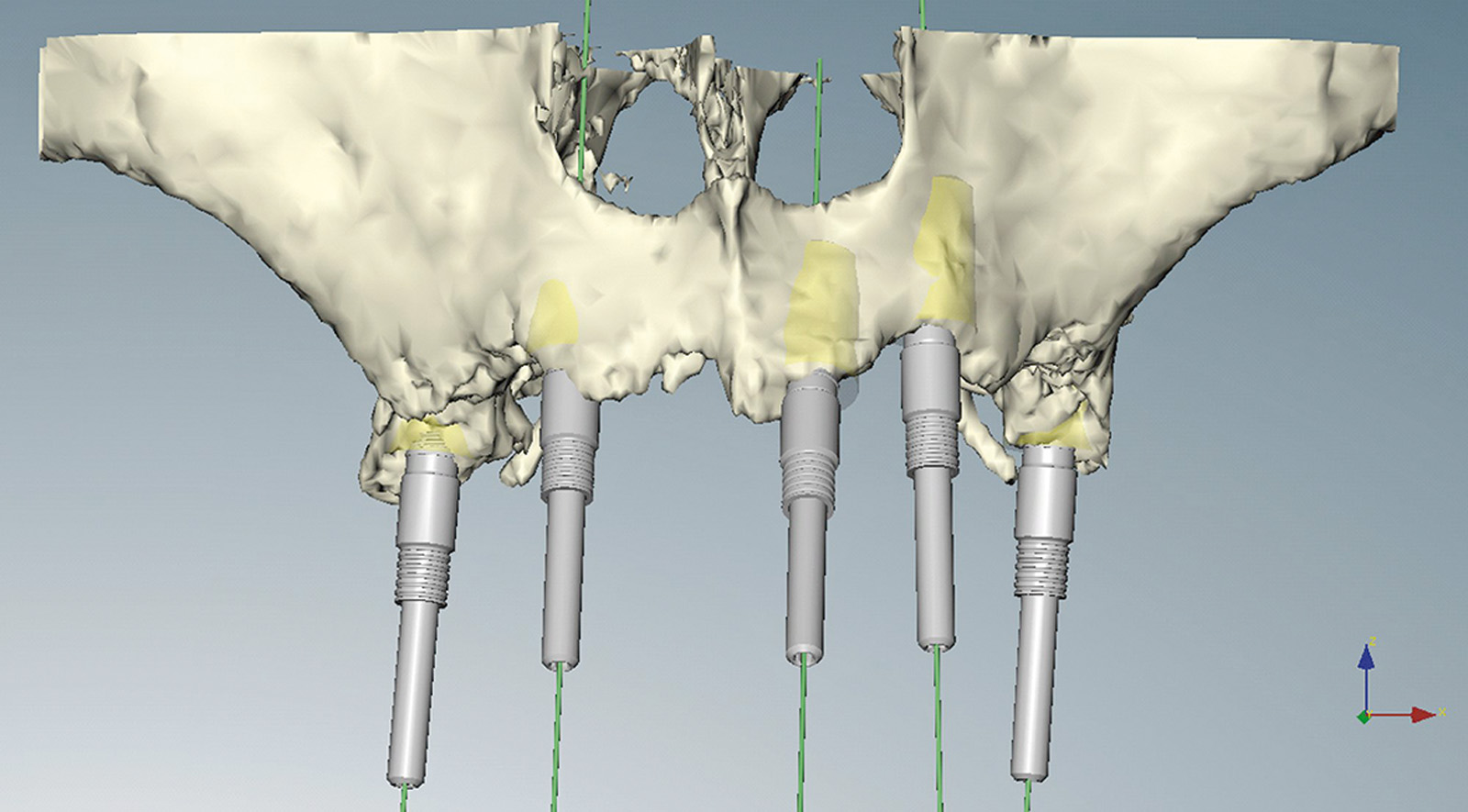
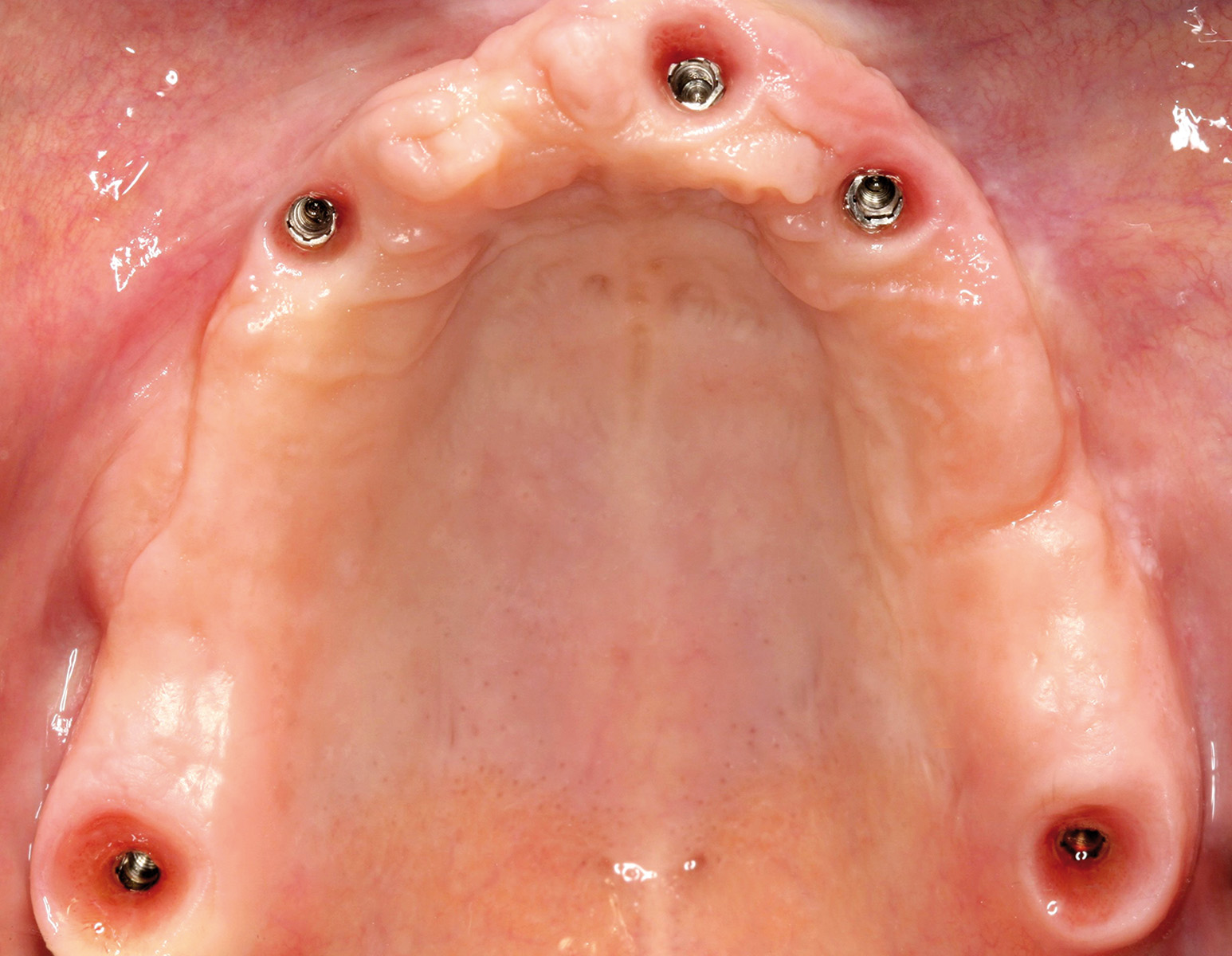
La nuova protesi è stata realizzata inserendo punti di repere radiopachi per eseguire la pianificazione virtuale secondo la tecnica della doppia scansione (Figure 28a-28b). L’utilizzo di questo strumento di diagnosi ha permesso di individuare aree idonee per l’inserzione implantare, nonostante la grave atrofia, senza dover ricorrere a chirurgia ossea ricostruttiva, evitando contemporaneamente il sollevamento di un lembo mucoperiosteo e minimizzando così l’invasività della proposta terapeutica. Sulla base dei risultati dell’indagine diagnostica condotta con la pianificazione virtuale si è potuto stabilire che esistevano le condizioni per eseguire una chirurgia guidata con l’applicazione di una protesi fissa su 5 impianti ad ancoraggio immediato (Figure 29a-29c, 30a-30b). Le Figure 31a-31d mostrano la qualità della guarigione tissutale dopo le terapie chirurgiche e l’inserimento di protesi provvisorie.
Il piano di trattamento integrato pone al centro del processo diagnostico e terapeutico l’individuo-paziente, con il quale si stringe un’alleanza finalizzata a raggiungere e mantenere nel tempo la salute orale. L’integrazione a cui questo processo fa riferimento riguarda da un lato le richieste e le aspettative del paziente e dall’altro le competenze tecniche più aggiornate che tutte le discipline mediche e odontoiatriche, chiamate in causa, possono apportare. Questa funzione di coordinamento e di integrazione compete innanzitutto al responsabile e coordinatore del team (leader del gruppo), che se da una parte dovrà considerare il profilo socio-economico, psicologico e clinico della persona-paziente, dall’altra dovrà preoccuparsi di quale evidenza sia a supporto delle terapie messe in atto.
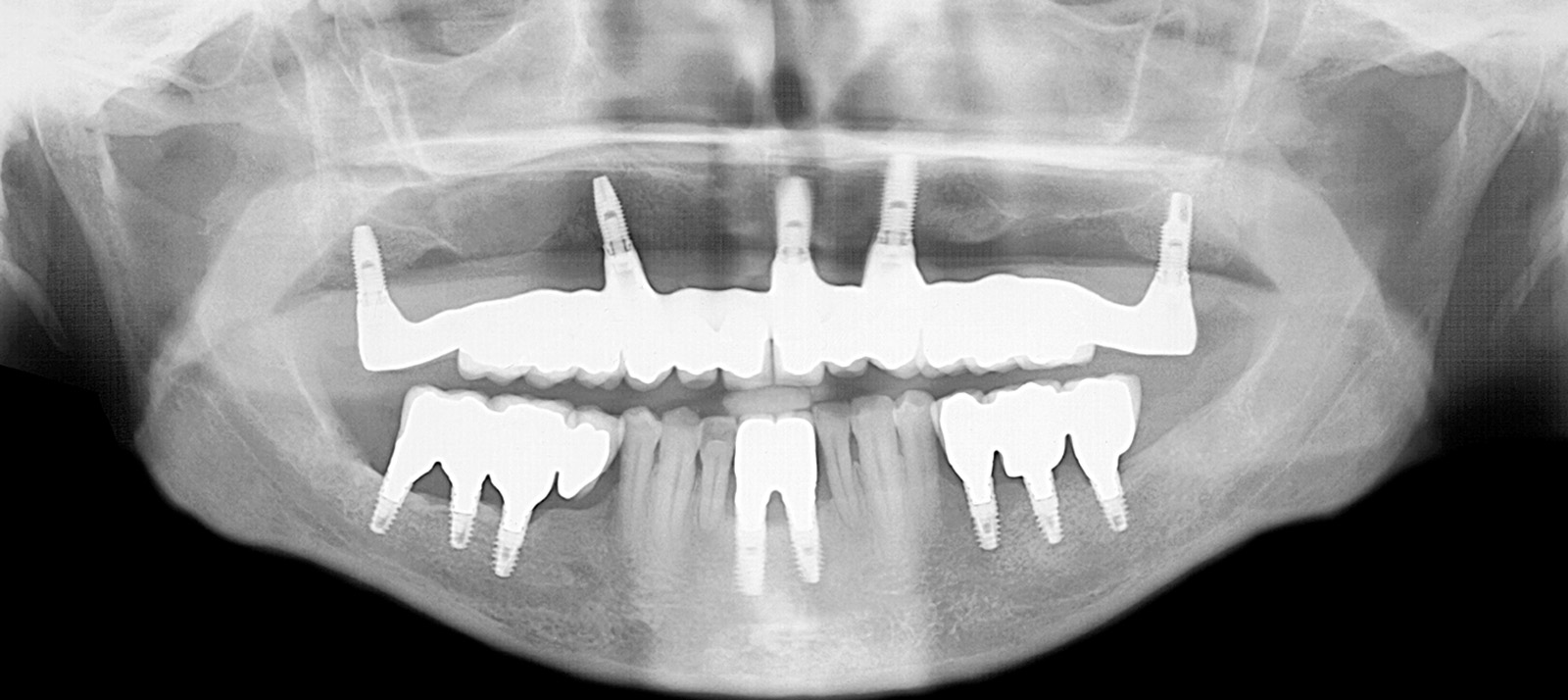
Il secondo controllo di qualità
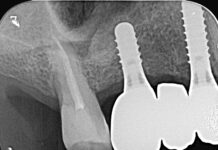
Lo scopo di questo secondo controllo di qualità è di verificare il grado di raggiungimento degli obiettivi della fase correttiva. A questo punto, attraverso una scrupolosa indagine clinica e radiografica si programmerà la fase successiva che consisterà nella riabilitazione protesica definitiva. Nel caso clinico specifico, le immagini radiografiche e cliniche mostrano il raggiungimento degli obiettivi prefissati (Figure 32, 33a-33b, 34).
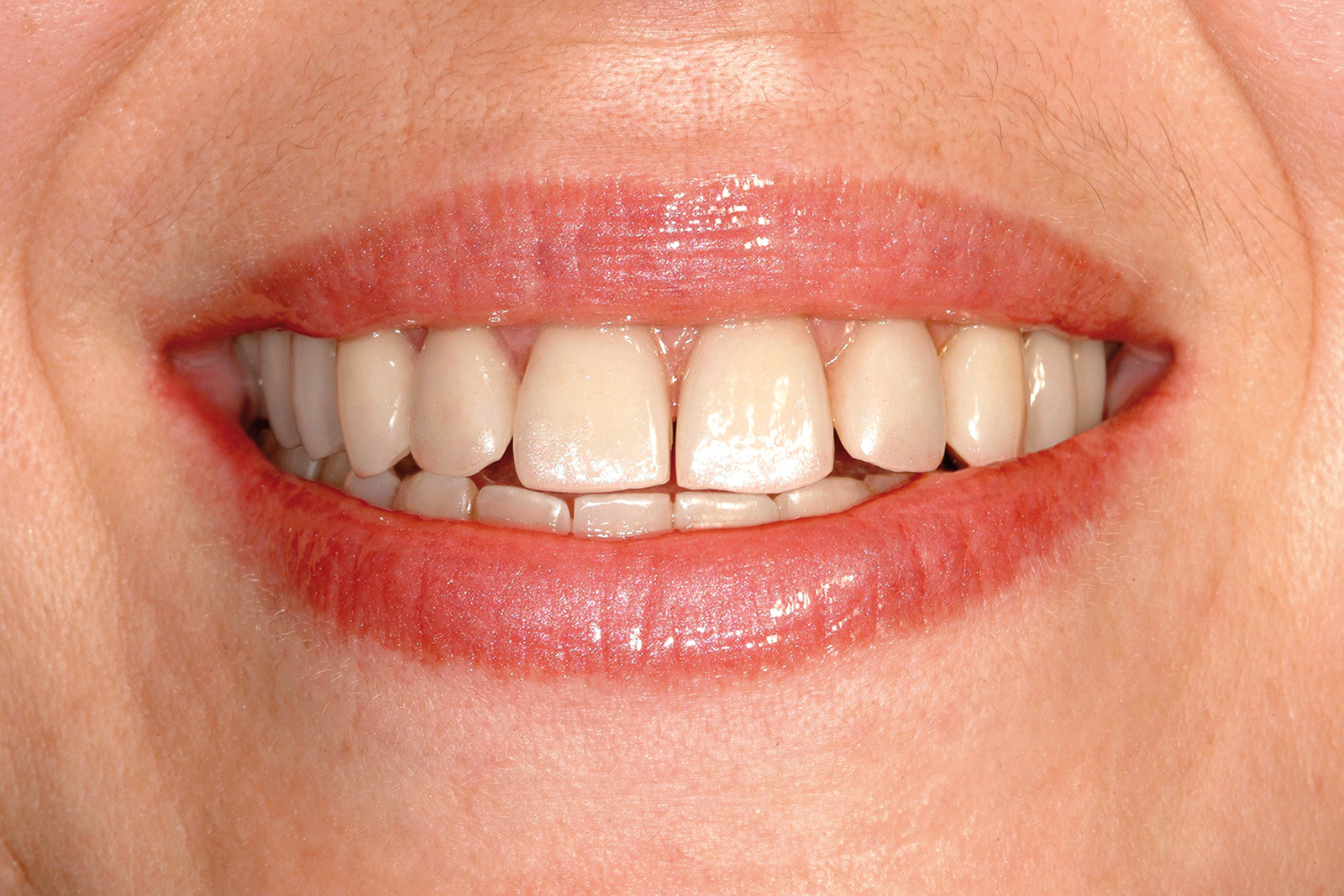
La fase protesica definitiva
- Gli obiettivi di questa fase sono:
- rilevare in modo preciso gli elementi per la ricostruzione protesica;
- registrare il rapporto intermascellare;
- valutare le determinanti anteriori e posteriori articolari;
- eseguire verifiche sulla precisione delle strutture e del tavolato occlusale.
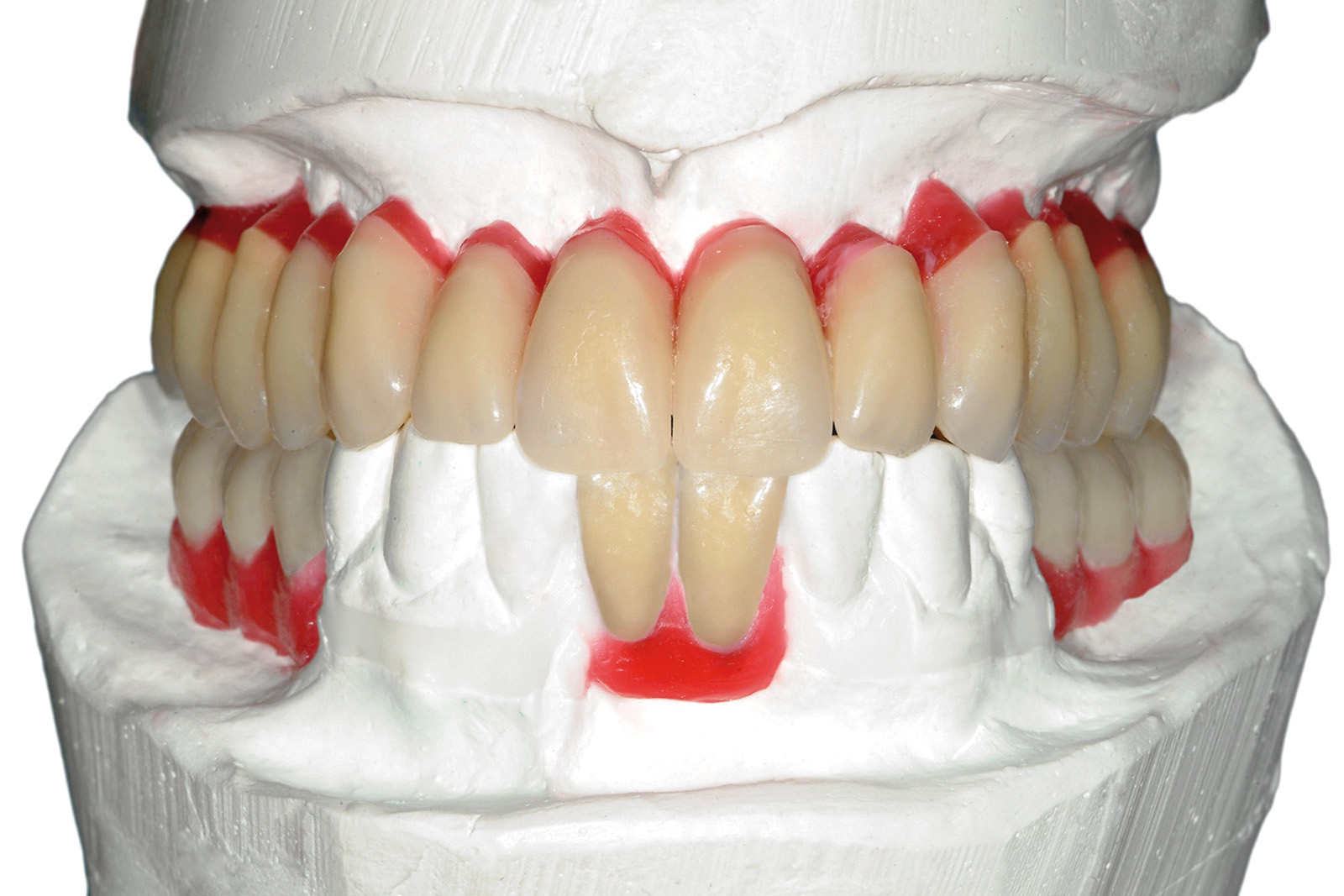
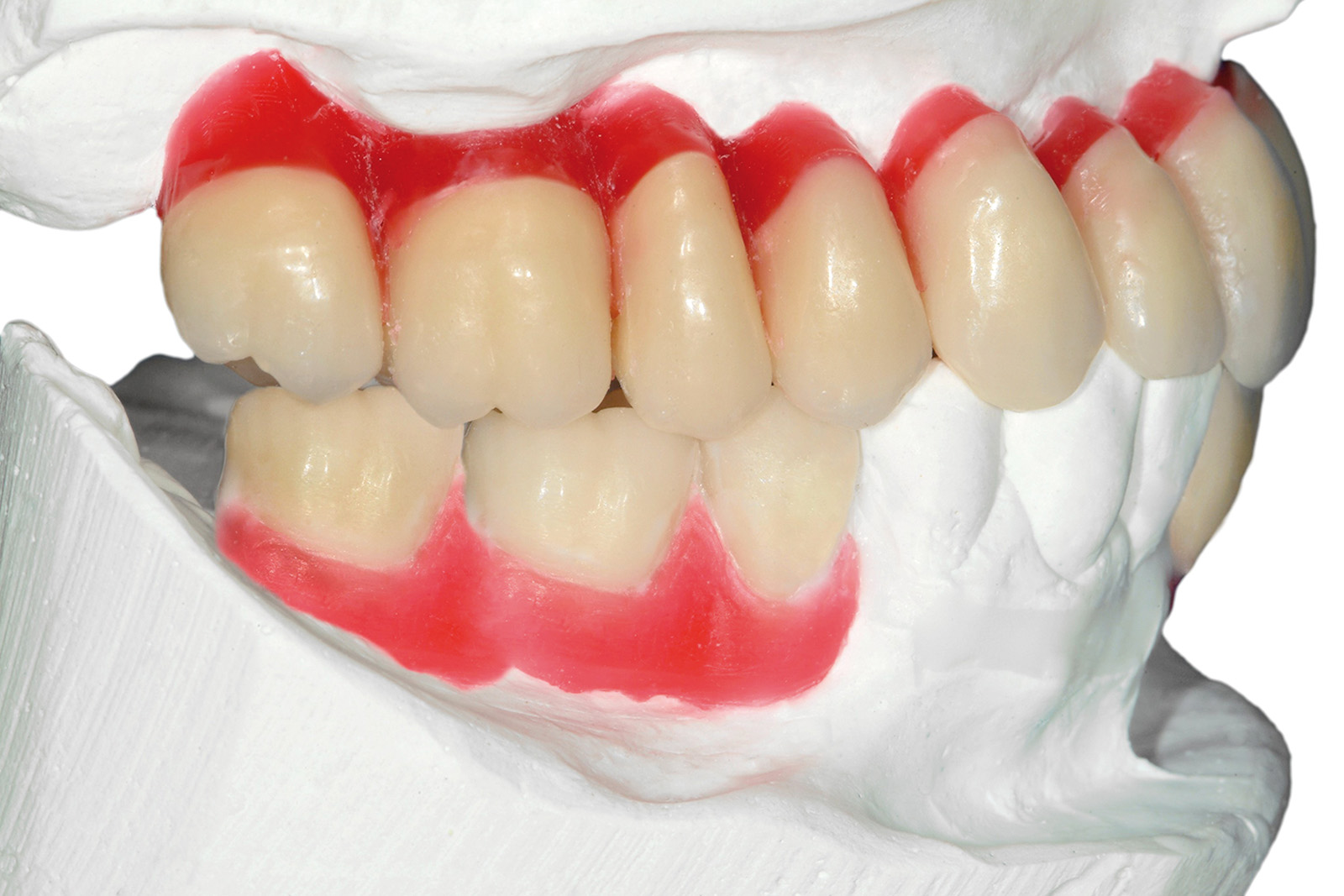
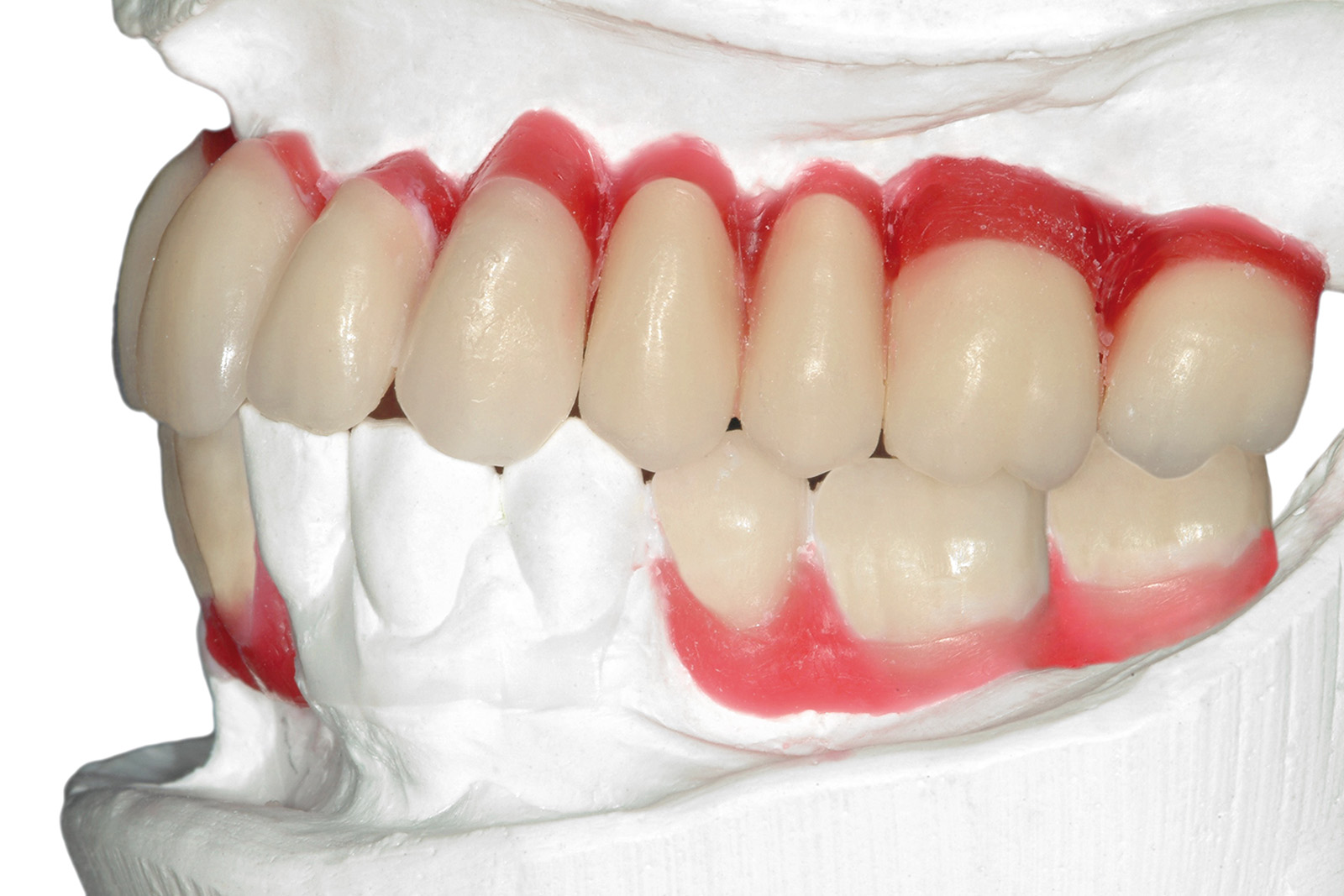
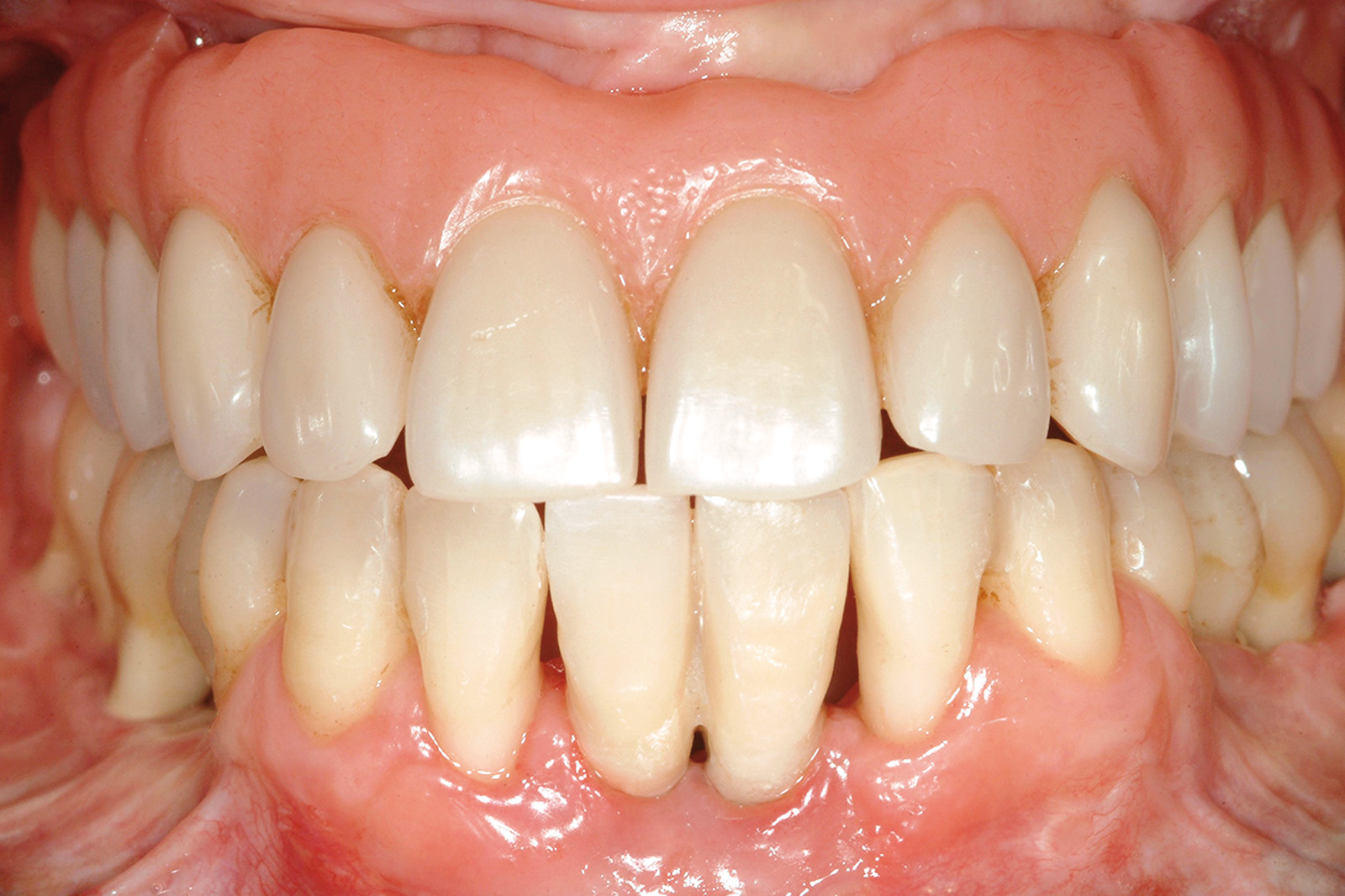
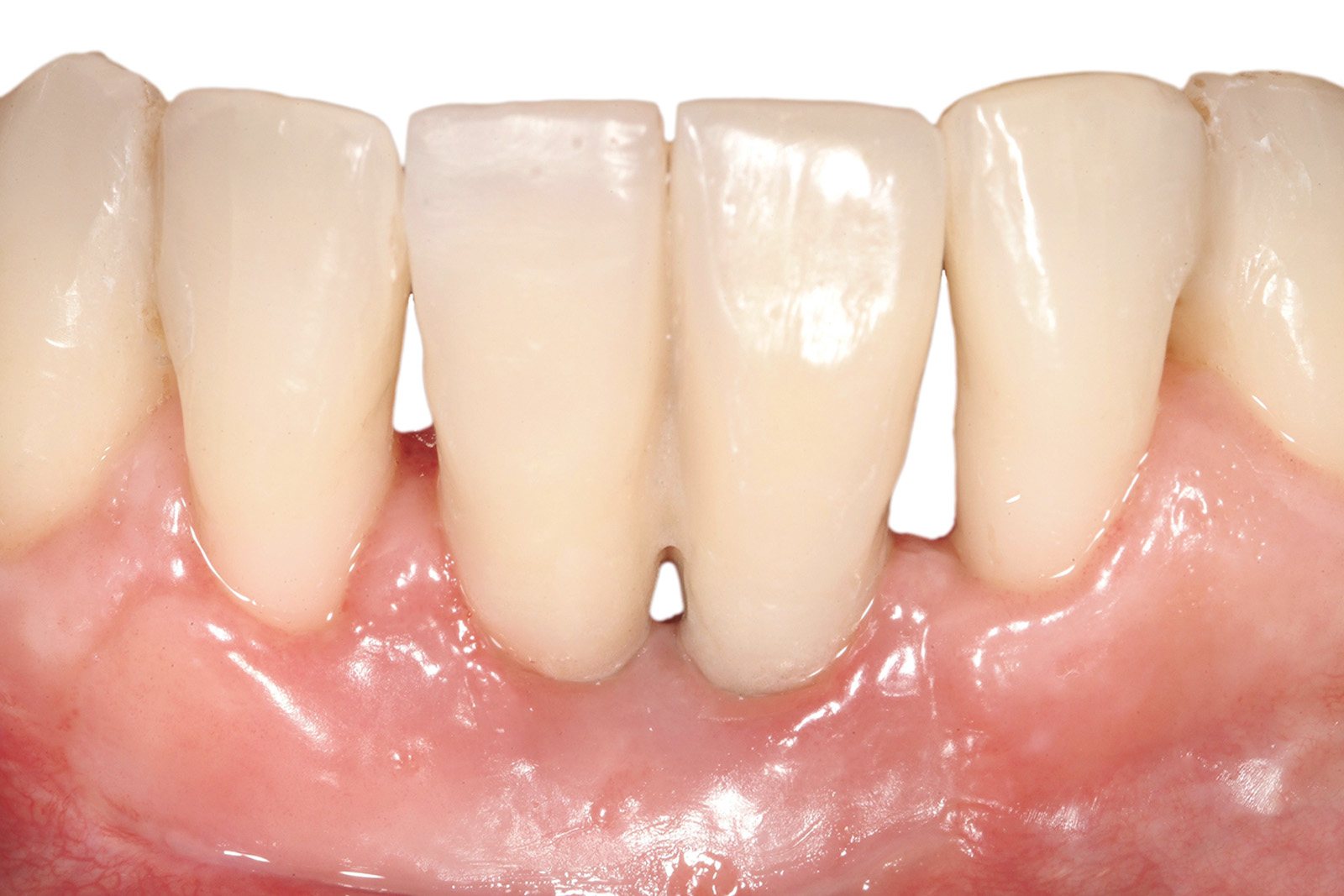
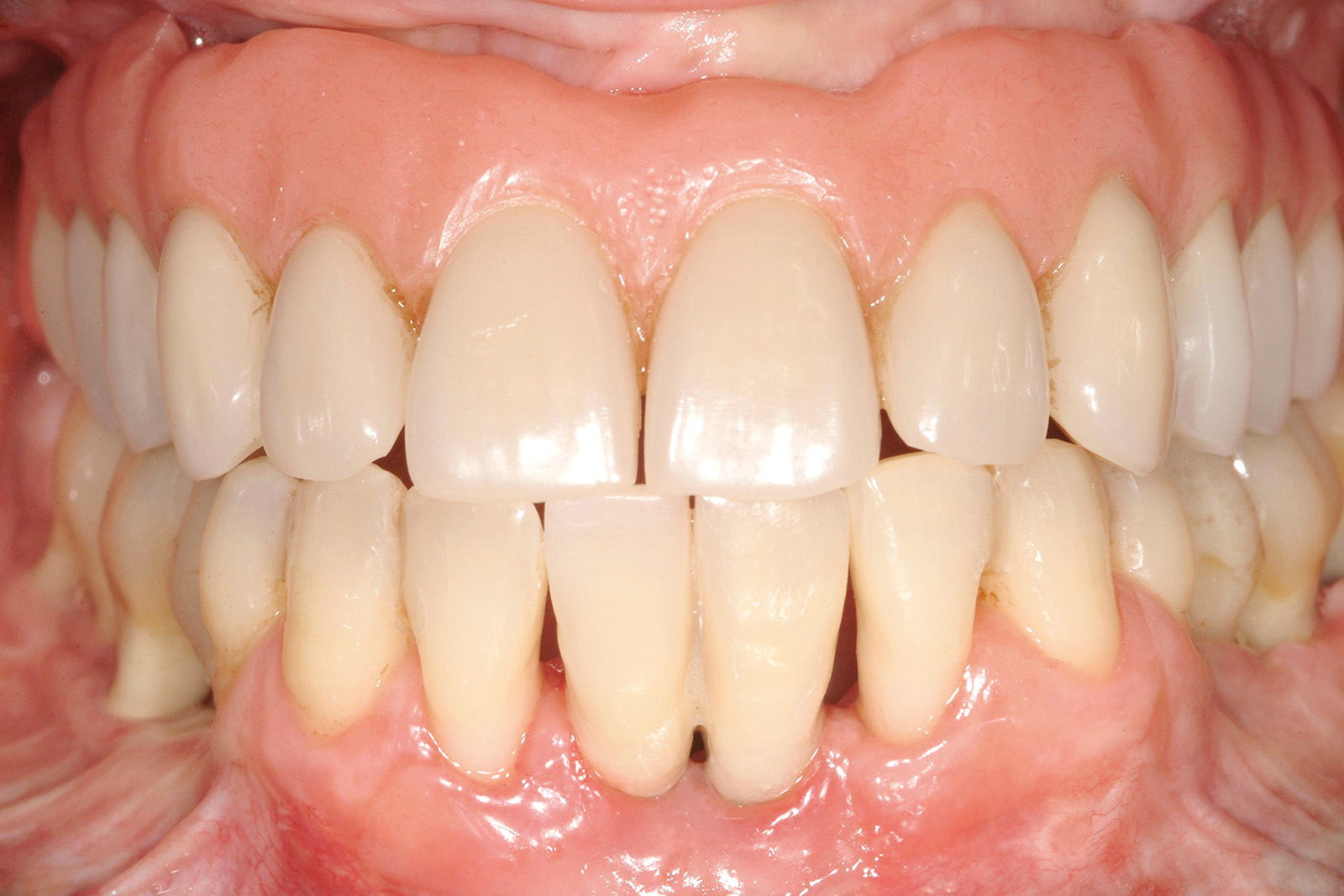
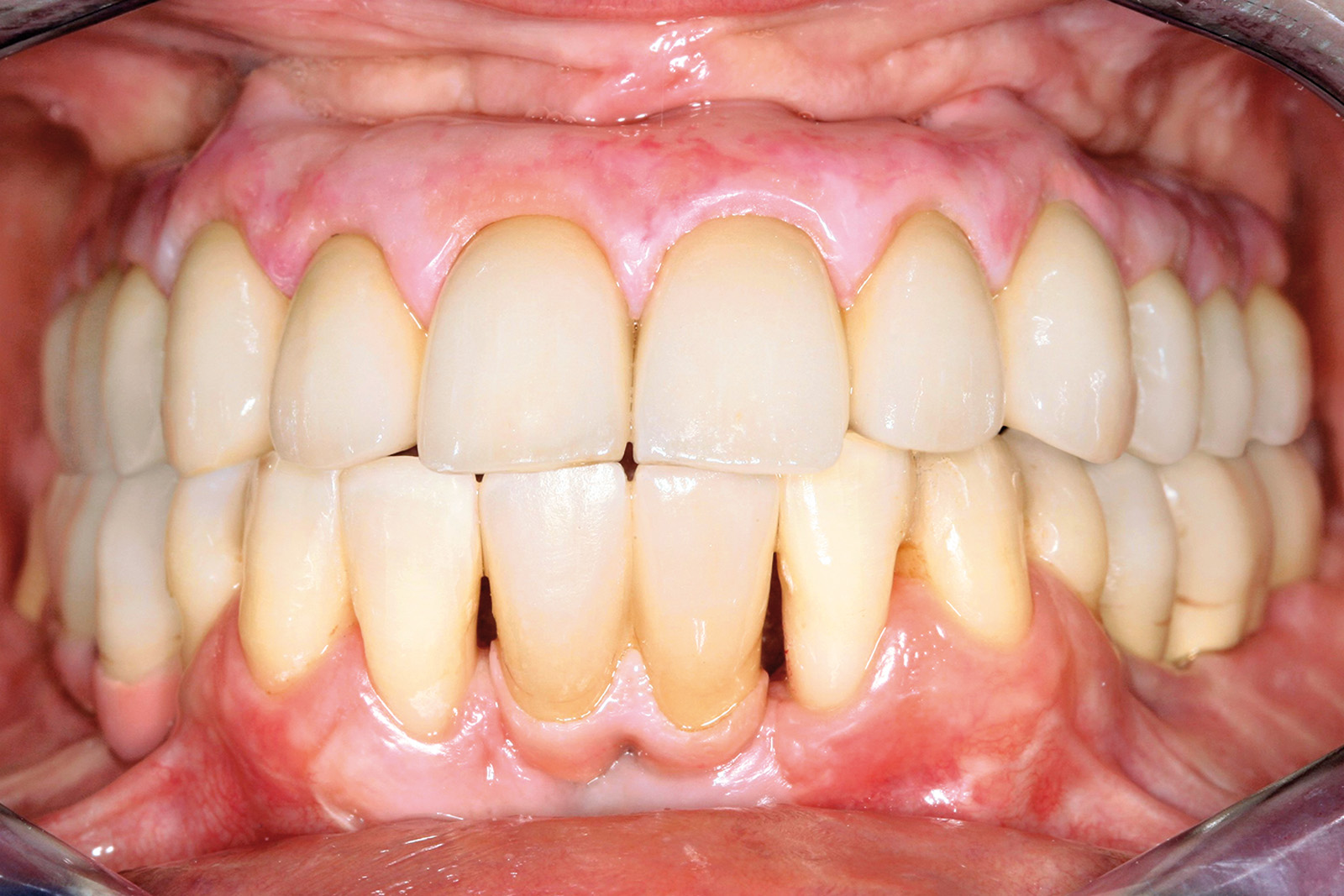
Le Figure 35a-35b mostrano la finalizzazione protesica definitiva del caso clinico descritto.
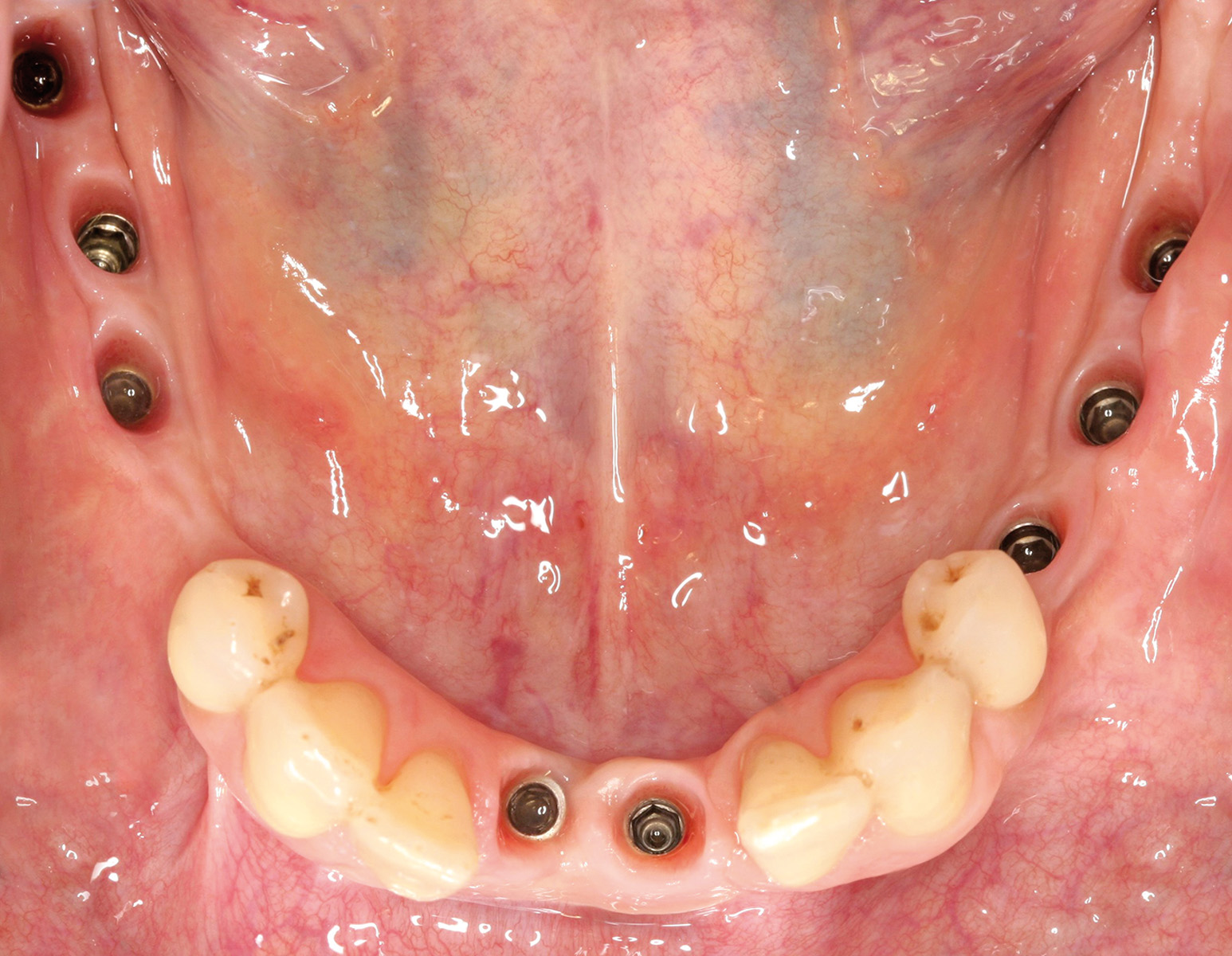
La fase di mantenimento
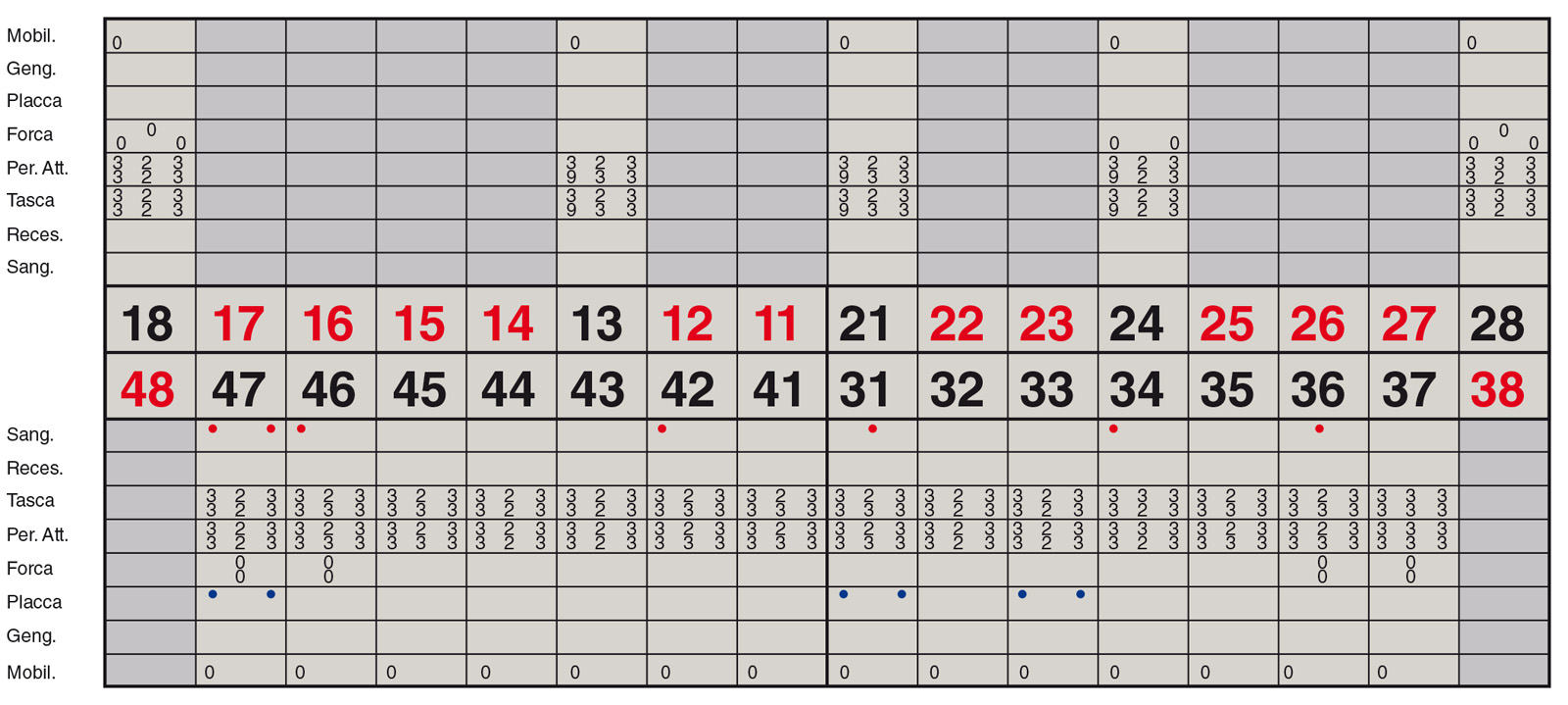
Questa fase è particolarmente importante per il successo a lungo termine della riabilitazione implanto-protesica. L’obiettivo della terapia di supporto parodontale (TPS) e implantare (TIS) è quello di conservare nel tempo i risultati ottenuti. La prevenzione delle recidive implica di mettere in atto una serie di misure con frequenza e modalità che dovranno necessariamente essere personalizzate. Durante le sedute di terapia di supporto vengono registrati, tra l’altro:
- l’indice di placca;
- i siti con sanguinamento al sondaggio;
- la profondità di sondaggio.
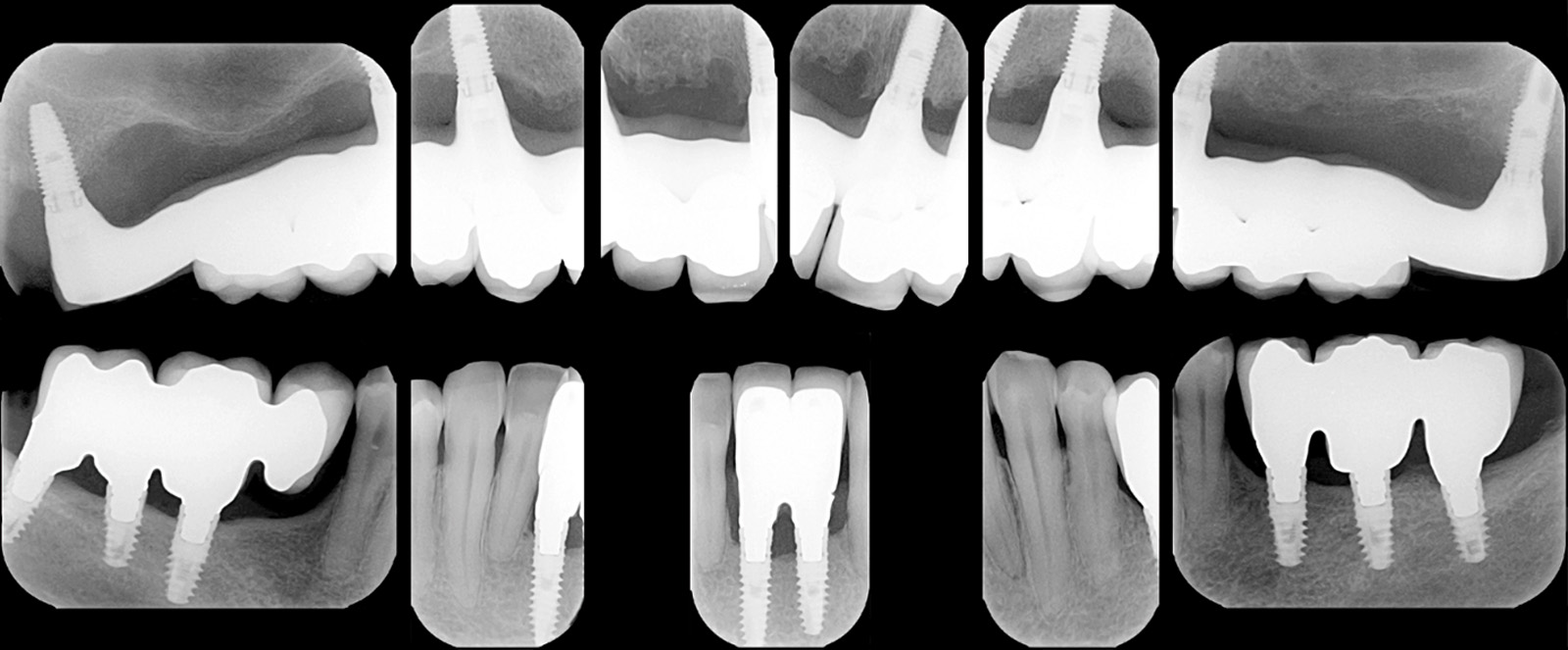
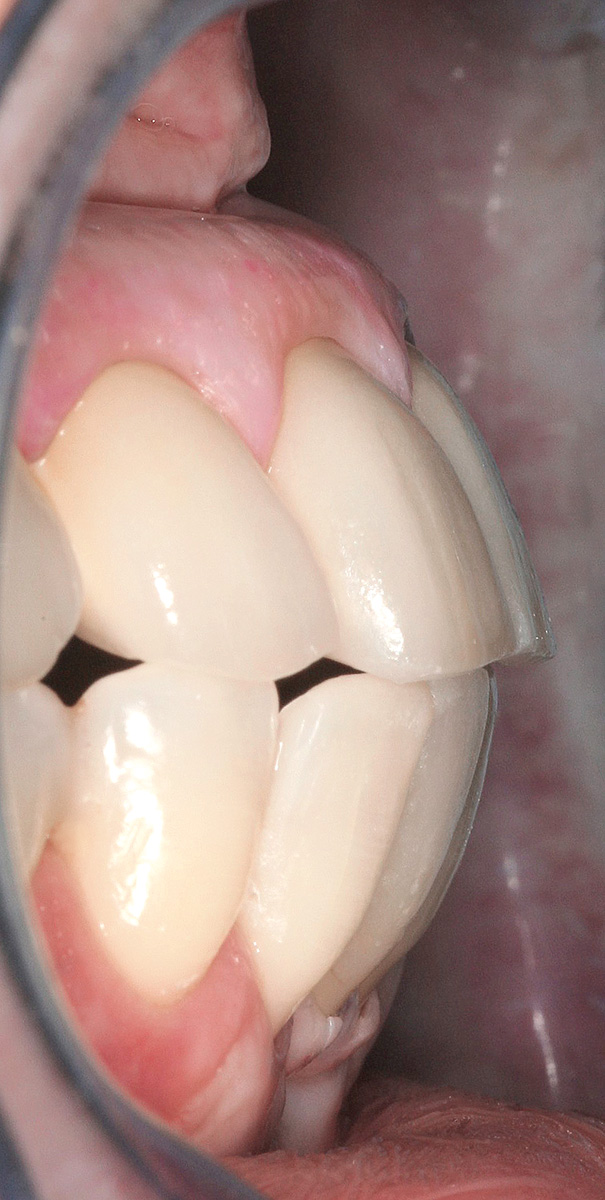
Per quanto concerne il caso clinico trattato (Figure 36a-36c), la paziente è stata inserita in un protocollo di terapia di supporto personalizzato che prevede richiami di igiene trimestrali, controlli della funzione occlusale ogni 6 mesi, un primo controllo radiografico a 1 anno e successivi controlli radiografici biennali. È importante sottolineare come effettuare una precisa valutazione della profondità di sondaggio in presenza di una struttura protesica così realizzata diventa particolarmente complesso: rendere pertanto facilmente rimovibile la riabilitazione protesica definitiva è auspicabile anche per poter agevolmente intervenire in casi di necessità (complicanze).
Corrispondenza
Mauro Merli - mauromerli@gmail.com
Bibliografia
Valutazione dello stato sistemico del paziente
House JW, Marquit S. Reactions of mental patients to attendance at a businessmen’s luncheon club meeting. J Abnorm Psychol 1950;45:738-42.
Owens Wd, Felts JA, Spitznagel EL Jr. ASA physical status classifications: A study of consistency of ratings. Anesthesiology 1978;49:239-43.
Società Italiana di Parodontologia. Progetto Periomedicine. Revisione della letteratura scientifica. Pagina web (accesso del 30 luglio 2013) http://www.sidp.it/progetti/www.periomedicine.it/?f=http://www.sidp.it/progetti/www.periomedicine.it/bibliografia/index.html
Società Italiana di Parodontologia. Progetto Stili di Vita. Revisione della letteratura scientifica. Pagina web (accesso del 30 luglio 2013) http://www.sidp.it/progetti/www.progettostilidivita.it/assets/files/RevLett_Stili%20di%20Vita%20SIdP_def.pdf
Ricostruzione dei difetti ossei orizzontali, verticali e combinati
Araújo MG, Lindhe J. Ridge preservation with the use of Bio-Oss collagen: a 6-month study in the dog. Clin Oral Implants Res 2009;20:433-40.
Buser D, Dahlin C, Schenk RK. Guided bone regeneration in implant dentistry. Berlin: Quintessence Publishing Co., 1994.
Cawood JI, Howell RA. A classification of the edentulous jaws. Int J Oral Maxillofac Surg 1988;17:232-6.
Chiapasco M, Zaniboni M, Boisco M. Augmentation procedures for the rehabilitation of deficient edentulous ridges with oral implants. Clin Oral Implants Res 2006;17(2):136-59.
Chiapasco M. La riabilitazione implantoprotesica nei casi complessi. Torino: UTET, 2003.
Clementini M, Morlupi A, Canullo L, Agrestini C, Barlattani A. Success rate of dental implants inserted in horizontal and vertical guided bone regenerated areas: a systematic review. Int J Oral Maxillofac Surg 2012;41:847-52.
Cordaro L, Amadé DS, Cordaro M. Clinical results of alveolar ridge augmentation with mandibular block bone grafts in partially edentulous patients prior to implant placement. Clin Oral Implants Res 2002;13:103-11.
Cordaro L, Torsello F, Miuccio MT, di Torresanto VM, Eliopoulos D. Mandibular bone harvesting for alveolar reconstruction and implant placement: subjective and objective cross-sectional evaluation of donor and recipient site up to 4 years. Clin Oral Implants Res 2011;22:1320-6.
Dahlin C, Gottlow J, Linde A, Nyman S. Healing of maxillary and mandibular bone defects using a membrane technique. An experimental study in monkeys. Scand J Plast Reconstr Surg Hand Surg 1990;24:13-9.
Dahlin C, Sennerby L, Lekholm U, Linde A, Nyman S. Generation of new bone around titanium implants using a membrane technique: an experimental study in rabbits. Int J Oral Maxillofac Implants 1989;4:19-25.
Dahlin C, Linde A, Gottlow J, Nyman S. Healing of bone defects by guided tissue regeneration. Plast Reconstr Surg 1988;81:672-6.
Esposito M, Grusovin MG, Felice P, Karatzopoulos G, Worthington HV, Coulthard P. Interventions for replacing missing teeth: horizontal and vertical bone augmentation techniques for dental implant treatment. Cochrane Database Syst Rev 2009;(4):CD003607.
Fontana F, Santoro F, Maiorana C, Iezzi G, Piattelli A, Simion M. Clinical and histologic evaluation of allogeneic bone matrix versus autogenous bone chips associated with titanium-reinforced e-PTFE membrane for vertical ridge augmentation: a prospective pilot study. Int J Oral Maxillofac Implants 2008;23:1003-12.
Hämmerle CH, Chiantella GC, Karring T, Lang NP. The effect of a deproteinized bovine bone mineral on bone regeneration around titanium dental implants. Clin Oral Implants Res 1998;9:151-62.
Hämmerle CH, Schmid J, Olah AJ, Lang NP. A novel model system for the study of experimental guided bone formation in humans. Clin Oral Implants Res 1996;7:38-47.
Kostopoulos L, Karring T. Guided bone regeneration in mandibular defects in rats using a bioresorbable polymer. Clin Oral Implants Res 1994;5:66-74.
Kourkouta S, Dedi KD, Reside G, Kontogeorgakos V. Heterotopic ossification as a complication of iliac crest bone harvesting in a case of implant therapy. Int J Oral Maxillofac Implants 2009;24:353-8.
Merli M, Bernardelli F, Esposito M. Horizontal and vertical ridge augmentation: a novel approach using osteosynthesis microplates, bone grafts, and resorbable barriers. Int J Periodontics Restorative Dent 2006;26:581-7.
Merli M, Lombardini F, Esposito M. Vertical ridge augmentation with autogenous bone grafts 3 years after loading: resorbable barriers versus titanium-reinforced barriers. A randomized controlled clinical trial. Int J Oral Maxillofac Implants 2010;25:801-7.
Merli M, Migani M, Esposito M. Vertical ridge augmentation with autogenous bone grafts: resorbable barriers supported by ostheosynthesis plates versus titanium-reinforced barriers. A preliminary report of a blinded, randomized controlled clinical trial. Int J Oral Maxillofac Implants 2007;22:373-82.
Merli M, Moscatelli M, Mariotti G, Rotundo R, Nieri M. Autogenous bone versus deproteinised bovine bone matrix in 1-stage lateral sinus floor elevation in the severely atrophied maxilla: a randomized controlled trial. Eur J Oral Implantol 2013;6:27-37.
Merli M. Implant therapy. The integrated treatment plan. Volume 1 Diagnosis and surgical therapy. Milano: Quintessenza Edizioni, 2013:369-71.
Nystrom E, Nilson H, Gunne J, Lundgren S. A 9-14 year follow-up of onlay bone grafting in the atrophic maxilla. Int J Oral Maxillofac Surg 2009;38:111-6.
Pjetursson BE, Tan WC, Zwahlen M, Lang NP. A systematic review of the success of sinus floor elevation and survival of implants inserted in combination with sinus floor elevation. J Clin Periodontol 2008;35(8):216-40.
Renouard F, Nisand D. Impact of implant length and diameter on survival rates. Clin Oral Implants Res 2006;17(2):35-51.
Ridell A, Gröndahl K, Sennerby L. Placement of Brånemark implants in the maxillary tuber region: anatomical considerations, surgical technique and long-term results. Clin Oral Implants Res 2009;20:94-8.
Rocchietta I, Fontana F, Simion M. Clinical outcomes of vertical bone augmentation to enable dental implant placement: a systematic review. J Clin Periodontol 2008;35(8):203-15.
Simion M, Jovanovic SA, Tinti C, Benfenati SP. Long-term evaluation of osseointegrated implants inserted at the time or after vertical ridge augmentation. A retrospective study on 123 implants with 1-5 year follow-up. Clin Oral Implants Res 2001;12:35-45.
Simion M, Trisi P, Piattelli A. Vertical ridge augmentation using a membrane technique associated with osseointegrated implants. Int J Periodontics Restorative Dent 1994;14:496-511.
Szabó G, Huys L, Coulthard P, Maiorana C, Garagiola U, Barabas J, Nemeth Z, Hrabak K, Suba Z. A prospective multicenter randomized clinical trial of autogenous bone versus beta-tricalcium phosphate graft alone for bilateral sinus elevation: histologic and histomorphometric evaluation. Int J Oral Maxillofac Implants 2005;20:371-81.
Triaca A, Minoretti R, Merli M, Merz B. Periosteoplasty for soft tissue closure and augmentation in preprosthetic surgery: a surgical report. Int J Oral Maxillofac Implants 2001;16:851-6.
Urban IA, Jovanovic SA, Lozada JL. Vertical ridge augmentation using guided bone regeneration (GBR) in three clinical scenarios prior to implant placement: a retrospective study of 35 patients 12 to 72 months after loading. Int J Oral Maxillofac Implants 2009;24:502-10.
Zitzmann NU, Naef R, Schärer P. Resorbable versus nonresorbable membranes in combination with Bio-Oss for guided bone regeneration. Int J Oral Maxillofac Implants 1997;12:844-52.
Complicanze biologiche e biomeccaniche, terapia di mantenimento
Axelsson P, Nyström B, Lindhe J. The long-term effect of a plaque control program on tooth mortality, caries and periodontal disease in adults. Results after 30 years of maintenance. J Clin Periodontol 2004;31(9):749-57.
Berglundh T, Persson L, Klinge B. A systematic review of the incidence of biological and technical complications in implant dentistry reported in prospective longitudinal studies of at least 5 years. J Clin Periodontol 2002;29(3):197-212; discussion 232-233.
Heitz-Mayfield L. Peri-implant diseases: diagnosis and risk indicators. J Clin Periodontol 2008;35(8):292-304.
Lindhe J, Meyle J, Group D of European Workshop on Periodontology. Peri-implant diseases: Consensus Report of the Sixth European Workshop on Periodontology. J Clin Periodontol 2008;35(8):282-5.
Ross-Jansaker AM, Lindahl C, Renvert H, Renvert S. Nine- to fourteen-year follow-up of implant treatment. Part II: presence of peri-implant lesion. Journal of Clinical Periodontology 2006;33:290-5.
Zitzmann NU, Berglundh T, Marinello CP, Lindhe J. Experimental peri-implant mucositis in man. J Clin Periodontol 2001;28:517-23.
Zitzmann NU, Berglundh T. Definition and prevalence of peri-implant disease. J Clin Periodontol 2008;35(8):286-91.