La presenza di agenesie dentarie, eventi traumatici importanti e processi cariosi destruenti può comportare la perdita di elementi dentari in pazienti giovani ancora in una fase di maturazione dento-alveolare. L’inserimento precoce di un impianto dentale in un giovane prima della completa maturazione ossea e connettivale dei processi dento-alveolari di entrambe le arcate può portare nel tempo a una serie di complicazioni sia estetiche sia funzionali. Il pattern di crescita è diretto in senso apico-coronale e palato-vestibolare, mentre l’impianto rimane in una situazione di anchilosi ossea. Iseri H e Solow B stabilirono come la componente media verticale di eruzione continua degli incisivi centrali mascellari nel periodo di età 9-25 anni fosse di 6 mm. Gli Autori stabilirono come la variabilità nella grandezza e nella direzione dell’eruzione continua fosse in relazione con il pattern di crescita scheletrica facciale1, 2.
Se si inserisce un impianto osteointegrato in un alveolo in crescita, non si verifica un’ulteriore crescita nel sito implantare, mentre i siti ossei adiacenti continuano la crescita nelle tre dimensioni spaziali; si crea frequentemente una infraocclusione della riabilitazione implanto-protesica3, 4.
Questa situazione comporta di frequente la comparsa di problematiche parodontali ai tessuti di supporto perimplantari e a notevoli deficit estetici.
Materiali e metodi
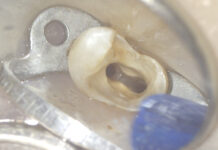
La paziente, 31 anni, non fumatrice, Asa 1, si presenta alla nostra osservazione lamentando una continua infiammazione a carico della corona protesica in posizione 2.2, la difficoltà di pulizia e una estetica inaccettabile (Figure 1-2).
Dalla raccolta anamnestica emerge che l’impianto in posizione 2.2 era stato inserito all’età di 16 anni per l’agenesia dell’incisivo laterale superiore di sinistra. La corona protesica nel corso degli anni era stata sottoposta a vari rifacimenti per compensare la crescita in senso apico-coronale delle strutture ossee, mucose e dei denti adiacenti. Per compensare l’infraocclusione dovuta al completamento della crescita scheletrica alveolo-dentaria della paziente, il risultato finale era stato il confezionamento di un manufatto protesico molto esteso in senso corono-apicale, circondato da tessuti perimplantari non cheratinizzati e ipervascolarizzati. L’inserimento precoce di un impianto osteointegrato, in una paziente che non aveva ancora completato il processo di crescita ossea, ha causato nel tempo una marcata apicalizzazione della testa della fixture, ancora ben osteointegrata, rispetto al margine gengivale dei denti adiacenti. L’emergenza protesica rimane apicale alla linea mucogengivale, i tessuti molli perimplantari sono assolutamente privi di mucosa cheratinizzata, ipervascolarizzati e sottoposti alle forze dislocanti delle fibre muscolari dell’orbicolare superiore. Dal quadro clinico appare evidente la difficolta nella detersione del manufatto protesico, la continua infiammazione dei tessuti pericoronali e la inadeguatezza estetica (Figure 3-4).
I dati clinici integrati con una valutazione TBCT della posizione implantare nei tre piani dello spazio (Figura 5) sconsigliano il mantenimento dell’impianto per marcata malposizione; si procede quindi alla rimozione dello stesso nella maniera più atraumatica possibile5.

Nella sede dell’impianto, residua un’ampia deiscenza ossea sia in senso mesio-distale che apico-coronale con conservazione delle papille ossee interprossimali (Figura 6).

Per ripristinare una corretta morfologia osseo-connettivale si procede con l’inserimento di un sostituto osseo eterologo (Osteobiol® GenOs) miscelato con colla di fibrina umana (Baxter Tisseel) sino al livello dei picchi ossei mesiale e distale (Figura 7). Il particolato osseo viene stabilizzato vestibolarmente tramite una barriera di osso corticale di origine eterologa (Osteobiol® Lamina Soft Corticale) anch’essa adesa alla residua superficie vestibolare ossea tramite Tisseel. Si può notare il ripristino morfologico osseo alveolare ottenuto mediante l’unione di GenOs e Lamina Soft e la stabilità dello stesso senza necessità di sutura, possibile per l’utilizzo della colla di fibrina (Figure 8-9).
A completamento della procedura di mantenimento dimensionale dei volumi osseo-connettivali della zona chirurgica si inserisce coronalmente una membrana dermica acellulare di natura eterologa (Osteobiol® Derma 1 mm) stabilizzata con utilizzo di colla di fibrina (Baxter Tisseel) e si suturano i lembi della ferita lasciando intenzionalmente esposta una parte di Derma (Figure 10-12).
Si realizza in questo modo una tecnica di guarigione Open Healing, descritta per la prima volta in letteratura dal dottor D. Cardaropoli6 e successivamente modificata dagli Autori con l’utilizzo di un derivato dermico al posto della membrana in collagene7. La matrice tridimensionale acellulare costituita da collagene di origine suina (Osteobiol® Derma 1mm) consente di ottenere un effetto barriera sul biomateriale osseo posizionato coronalmente e contemporaneamente di conservare il volume dei tessuti molli sovracrestali. La guarigione Open Healing favorisce una guarigione per seconda intenzione; la riepitelizzazione della parte esposta consente la formazione di una banda di tessuto cheratinizzato nella porzione centrale crestale. Questo tessuto cheratinizzato si dimostrerà fondamentale nelle successive fasi chirurgiche per ripristinare una corretta quota di gengiva aderente perimplantare, condizione clinica importante per garantire nel tempo la stabilità estetica e funzionale della riabilitazione implanto-protesica. Nel 2022, il Consensus dell’Accademia Italiana di Osseointegrazione (IAO) ha ribadito come la metodica di alveolar ridge preservation mediante particolato osseo eterologo coperto da membrana o da sostituto dermico sia consigliabile dopo estrazione in zona estetica per il mantenimento dei volumi alveolari8.
Risultati
Dopo otto mesi, si procede all’inserimento, in posizione protesicamente guidata, di un impianto osteointegrato (Neoss Tapered 4.0x13 mm) con ISQ 75 all’inserimento (Figura 13). Anche l’impianto viene coperto con la membrana eterologa Derma stabilizzata con Tisseel e lasciata intenzionalmente esposta per alcuni mm (Figure 14-15).
Dopo quattro mesi dall’inserimento della fixture si procede alla seconda fase chirurgica. La banda di tessuto cheratinizzato, che si è creata tramite le procedure chirurgiche sopradescritte, viene disepitelizzata e utilizzata per l’esecuzione di un Roll Flap intorno all’abutment in titanio (Neoss Preparable Ti Abutment) sagomato con tecnica di preparazione verticale (Figura 16).

Il tessuto cheratinizzato, dislocato ulteriormente in posizione vestibolare, aumenterà ulteriormente la formazione di gengiva aderente che circonderà l’abutment protesico. Dopo sei settimane di provvisorizzazione il condizionamento del tessuto molle perimplantare appare terminato, con la presenza di un tessuto compatto esteticamente valido secondo la valutazione Pink Esthetic Score9. Si confeziona e si cementa una corona in ceramica integrale stratificata. Il follow-up radiografico a due anni dalla cementazione dimostra la maturazione e la stabilità dei picchi ossei interprossimali, che sostengono le papille gengivali soprastanti (Figura 17).

La fotografia occlusale mostra il quasi completo ripristino della linea mucogengivale, completamente assente nella riabilitazione precedente, la presenza di papille gengivali ben formate e di una stabile banda di gengiva cheratinizzata intorno alla corona protesica (Figure 18-19).
Discussione
La letteratura scientifica è concorde nello stabilire come il pattern di crescita dento-alveolare nel paziente giovane si manifesti in senso apico-coronale e palato-vestibolare. Gli studi di Isery e Solow sono di fondamentale importanza per la valutazione della crescita fisiologica della premaxilla1. Il termine della crescita scheletrica non è legato all’età del paziente, ma a una serie di fattori diagnostici descritti dai due Autori nelle loro pubblicazioni1. La valutazione di questi fattori in un paziente giovane è predittiva sulla possibilità di infraocclusione e di non completa maturazione tissutale quando si inseriscono impianti in pazienti in crescita. Nel caso proposto, l’inserimento implantare in una paziente ancora in crescita ha portato a una serie di problematiche legate al residuo input di crescita sia ossea sia connettivale. Lo sviluppo della premaxilla ha portato a una apicalizzazione della posizione implantare; la formazione della linea mucogengivale in senso coronale rispetto all’impianto mal posizionato ha causato serie problematiche di tipo parodontale: la presenza di soli tessuti mucosi non cheratinizzati e sottoposti costantemente a forze di trazioni muscolari porta a continui fenomeni infiammatori con la possibilità di sviluppo di patologie perimplantari; inoltre l’estetica della corona protesica è assolutamente deficitaria10.
Dovendo ricorrere alla rimozione dell’impianto in malposizione è importante la comprensione dei processi biologici che intervengono nell’alveolo implantare dopo l’estrazione della fixture. L’adozione di corretti protocolli chirurgici con lo scopo di preservare i volumi osseo-connettivali della cresta alveolare a distanza di tempo dall’avulsione consente di poter inserire un impianto differito in una cresta ossea non riassorbita posizionando il nuovo impianto in maniera protesicamente guidata. La tecnica Open Healing con matrice dermica consente di recuperare tessuto cheratinizzato perimplantare e migliorare il futuro sigillo peri-implantare7, 8. L’importanza del tessuto molle sovracrestale è stata posta in rilievo da vari Autori sia per quanto riguarda l’altezza in senso apico-coronale ai fini della stabilità dell’osso crestale, sia per la presenza di un’adeguata banda di tessuto cheratinizzato perimplantare che diminuisce l’incidenza di mucositi e perimplantiti. Il significato biologico del sigillo gengivale perimplantare è quello di proteggere il sottostante legame tra impianto e tessuto osseo che si viene a creare tramite il processo di osteointegrazione.
Conclusioni
La corretta valutazione diagnostica serve a evitare l’inserimento precoce di un impianto osteointegrato. Nel caso sia necessario il ripristino della riabilitazione implanto-protesica, la conoscenza dei processi di rigenerazione ossea e una corretta gestione dei tessuti molli ci consentono di fornire al paziente un risultato terapeutico estetico e con una affidabilità dei risultati nel tempo.
L’inserimento di un impianto dentale in un paziente giovane deve essere programmato al termine della crescita ossea alveolare. Se l’impianto viene inserito troppo precocemente rispetto al timing di crescita del processo alveolare, i tessuti osseo – connettivali del paziente continueranno a svilupparsi in senso coronale e la restaurazione protesica mostrerà evidenti problematiche di tipo funzionale ed estetico che possono portare alla rimozione dell’impianto. La conoscenza dei concetti biologici di guarigione dell’alveolo dopo la rimozione della fixture malposizionata, la comprensione del razionale delle metodiche di Ridge Preservation ed un corretto utilizzo di biomateriali per rigenerazione ossea ed epitelio – connettivale consentiranno l’inserimento ottimale di un impianto dentale differito in volumi ossei e gengivali congrui rispetto ai denti naturali vicini. Si otterrà in questa maniera una riabilitazione implanto – protesica corretta da un punto di vista estetico e che possa garantire una stabilità di risultato nel tempo.
Complex implant-prosthetic rehabilitation following the removal of an implant in aesthetic area
The insertion of a dental implant in a young patient must be scheduled at the end of the alveolar bone growth. If the implant is inserted too early with respect to the growth timing of the alveolar process, the patient’s bone – connective tissues will continue to develop coronally, and the prosthetic restoration will show evident functional and aesthetic problems that can lead to the removal of the implant. The knowledge of the biological concepts of healing of the socket after the removal of the malpositioned fixture, the understanding of the rationale of the Ridge Preservation methods and a correct use of biomaterials for bone and epithelial – connective regeneration will allow the optimal insertion of a deferred dental implant in congruent bone and gingival volumes compared to nearby natural teeth. In this way, an implant – prosthetic rehabilitation that is correct from an aesthetic point of view and which can guarantee a stable result over time will be obtained.
1. Iseri H, Solow B. Continued eruption of maxillary incisors and first molars in girls from 9 to 25 years, studied by the implant method. Eur J Orthod. 1996 Jun;18(3):245-56.
2. Iseri H, Solow B. Growth displacement of the maxilla in girls studied by the implant method. Eur J Orthod. 1990 Nov;12(4):389-98.
3. Iseri H, Solow B. Change in the width of the mandibular body from 6 to 23 years of age: an implant study. Eur J Orthod. 2000 Jun;22(3):229-38.
4. Iseri H, Solow B. Average surface remodeling of the maxillary base and the orbital floor in female subjects from 8 to 25 years. An implant study. Am J Orthod Dentofacial Orthop. 1995 Jan;107(1):48-57.
5. Cardaropoli D, Nevins M, Casentini P. A Clinical Classification System for the Treatment of Postextraction Sites. Int J Periodontics Restorative Dent. 2021 Mar-Apr;41(2):227-232.
6. Cardaropoli D, Tamagnone L, Roffredo A, Gaveglio L, Cardaropoli G. Socket preservation using bovine bone mineral and collagen membrane: a randomized controlled clinical trial with histologic analysis.: Int J Periodontics Restorative Dent. 2012 Aug;32(4):421-30.
7. Patarino D, Patarino L. Preservazione dell’alveolo postestrattivo per una riabilitazione implanto-protesica predicibile. Il Dentista Moderno 2022 Aprile;44-58.
8. Caiazzo A, Canullo L, Consensus Meeting Group, Pesce P. Consensus Report by the Italian Academy of Osseointegration on the Use of Graft Materials in Postextraction Sites. Int J Oral Maxillofac Implants. 2022 Jan-Feb;37(1):98-102.
9. Fürhauser R, Florescu D, Benesch T, Haas R, Mailath G, Watzek G. Evaluation of soft tissue around single-tooth implant crowns: the pink esthetic score. Clin Oral Implants Res. 2005 Dec;16(6):639-44.
10. Lin GH, Chan HL, Wang HL. The significance of keratinized mucosa on implant health: a systematic review. J Periodontol. 2013 Dec;84(12):1755-67.
Domenico Patarino
Odontoiatra, Libero Professionista a Busto Arsizio, Varese
Luana Patarino
Odontoiatra, Libero Professionista a Busto Arsizio, Varese
Corrispondenza: domenico.patarino@gmail.com