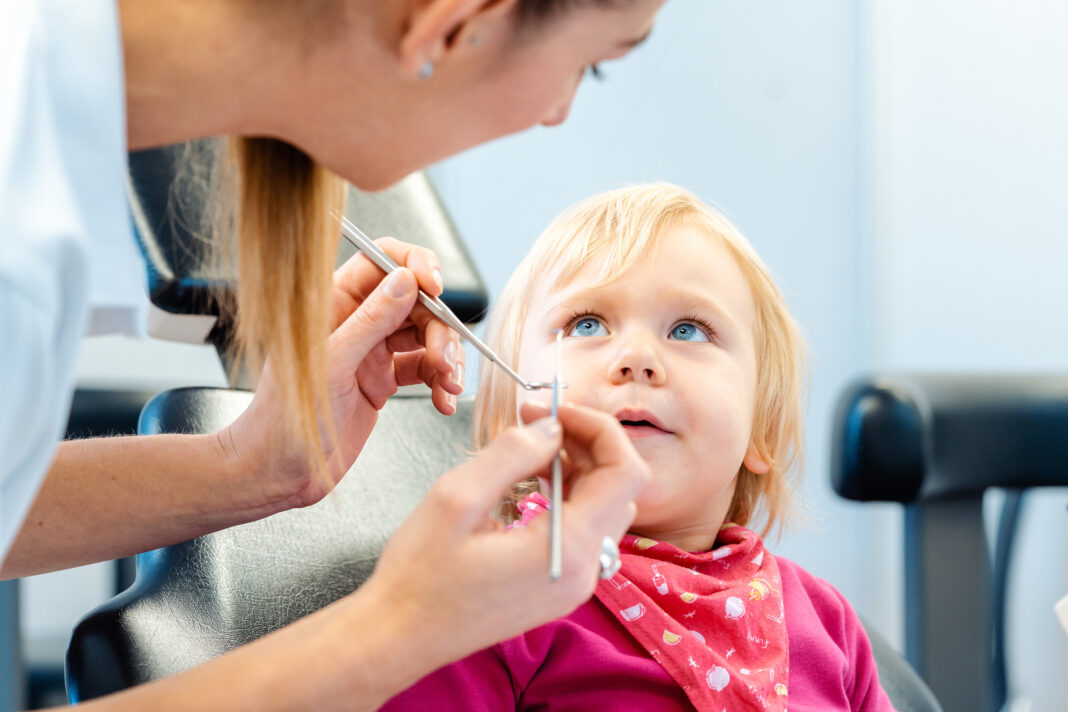
Il caso di un dentista britannico sanzionato per ripetuti episodi di maltrattamento (non in senso terapeutico) ha ispirato l’argomento della rubrica di questo mese. Nella motivazione del General Dental Council (l’ente che sovrintende su tutti i professionisti del settore odontoiatrico controllandone condotta, aggiornamento eccetera.) si legge che non ha curato i bambini con “compassion and kindness” e pertanto la radiazione era l’unica “appropriate and proportionate sanction”. In realtà, il dentista si era reso responsabile di una serie di altre irregolarità e i suoi metodi (schiaffi compresi) per ottenere la collaborazione dei piccoli pazienti meno docili sono stati la goccia che ha fatto traboccare il vaso. È una buona occasione per ricordare anche una norma, recepita nell’ordinamento giuridico italiano con la legge 176/1991, prevista dalla Convenzione internazionale sui diritti dei minori, in base alla quale hanno il diritto di essere ascoltati nel corso di una visita medica o nella pianificazione di un trattamento sanitario, tenendo ovviamente sempre conto del superiore interesse che è la tutela della salute. Una recente indagine eseguita in Germania (dove pure la Convenzione è entrata nelle norme nazionali) su mille pazienti compresi tra 8 e 17 anni ha rivelato che il 45% dei bambini e il 30% degli adolescenti non vengono interpellati e il 30% dei bambini vorrebbe che il dentista parlasse direttamente a loro. La prevalenza dell’ansia indotta dal dentista è un problema globale stimato in cifre inversamente proporzionali all’età: 36,5% in età prescolare, 25,8% in età scolare prepuberale e 13,3% nell’adolescenza (Grisolia BM et al. Prevalence of dental anxiety in children and adolescents globally: A systematic review with meta-analyses. Int J Paediatr Dent. 2021;31(2):168-183). Ottenere la collaborazione di un bambino, specialmente nell’età prescolare, è un compito che richiede tempo e pazienza ma, una volta superato l’ostacolo e se l’ambiente familiare è favorevole, il bambino si rivela un paziente fedele.
I “pediatrucchi” e il pensiero creativo in pedodonzia
Oltre al datato, ma sempre valido, metodo tell-show-do (parla-mostra-esegui), è necessario usare anche altri approcci in base all’età del bambino, specialmente se minore di tre anni, quando il pensiero logico è ancora una meta lontana. Questo articolo offre una breve panoramica dell’argomento insieme con alcuni utili suggerimenti (pediatrucchi) particolarmente utili quando ci si imbatte in un bambino ostinato che non collabora non a causa della paura, ma perché semplicemente vuole imporre la sua volontà. In questi o nei casi di pazienti con precedenti esperienze spiacevoli, gli autori consigliano di pensare in modo diverso e creativo per annullare la relazione causale impressa nella psiche dalle loro esperienze passate. Piccoli trucchi simili a quelli dei prestigiatori possono rivelarsi di grande aiuto. Studi sperimentali hanno dimostrato che l’attivazione della corteccia prefrontale dorsolaterale (DLPFC) e della corteccia cingolata anteriore (ACC) nelle regioni cerebrali è fondamentale per la regolazione dell’umore e svolge un ruolo speciale nell’elaborazione della causalità. Rispetto alle condizioni in cui si osservano relazioni causali attese, la percezione del trucco magico ha reclutato la DLPFC e la ACC, soprattutto nell’emisfero sinistro.
La sedazione con protossido di azoto per via inalatoria in odontoiatria a confronto con altri agenti sedativi
L’uso del protossido di azoto (NO) in odontoiatria è parte della storia di questa branca medica, essendo vicina al traguardo del bicentenario (Horace Wells ne diede una dimostrazione pubblica nel 1844). Gli autori di questa pubblicazione hanno selezionato 27 ricerche di cui 12 di tipo randomizzato con il fine di valutare efficacia (misurata come grado di soddisfazione riferita dal paziente e completa esecuzione delle terapie programmate) e sicurezza di NO. Per quanto riguarda il primo punto, nonostante le diverse definizioni di “soddisfazione del paziente”, il protossido di azoto è risultato tanto efficace quanto le altre tecniche sedative (midazolam sublinguale, midazolam i.v., isoflurano, sevoflurano); non è stato invece possibile rispondere al secondo punto perché non era contemplato nel protocollo delle ricerche.
Quali pazienti beneficiano del protossido di azoto in pedodonzia?
Nonostante le sue alte percentuali di successo, l’azione ansiolitica di NO nella fascia di età prescolare non è sempre così prevedibile, come conferma questo ampio studio svolto in Francia su 677 pazienti con età compresa tra 3 e 15 anni (media 6,7) esenti da patologie croniche a parte un 16 % di pazienti disabili, ai quali veniva somministrato pure un antistaminico dotato di proprietà sedativa (idrossizina) come premedicazione. In totale, usando una miscela equimolare di ossigeno e NO (l’unica permessa in Francia per le cure odontoiatriche) il 73 % del totale ha beneficiato sia degli effetti ansiolitici che di quelli analgesici, in dettaglio l’86,5% ansiolisi e il 79% analgesia mentre circa il 15% non ha goduto di nessuno dei due. Tale differenza a favore del primo effetto può ricondursi alla nota predilezione di NO per i recettori del Gaba, con conseguente effetto inibitore sul sistema nervoso centrale. Si conferma, quindi, la necessità di somministrare anche l’anestesia locale nel caso di procedure più invasive come le estrazioni.
Dall’analisi dei dati raccolti, gli autori concludono che gli effetti attesi si verificano soprattutto nei pazienti disabili o con disturbi comportamentali; i segni premonitori dell’efficacia del protossido di azoto sono la lieve riduzione dello stato di coscienza e la sonnolenza. Al contrario, nei pazienti con disturbi dell’affettività e/o dell’attenzione il rischio di fallimento è più elevato.
Tra gli effetti indesiderati alcuni sono stati percepiti positivamente (come alterazioni sensoriali e euforia) altri negativamente (cefalea, nause e vomito); agitazione e ansia sono state osservate rispettivamente nel 20 e nel 18% dei soggetti.
L’unico dato interessante dal punto di vista sociodemografico è l’associazione positiva tra efficacia di NO e razza caucasica di entrambi i genitori.
Effetti della realtà virtuale immersiva sulla percezione del dolore in pedodonzia
Riduzione dell’ansia mediante realtà virtuale
Entrambe le ricerche promuovono l’uso dei visori Virtual Reality (VR) come dispositivi ansiolitici al posto dei semplici schermi che trasmettono cartoni animati, sfruttando comunque lo stesso principio di distrarre l’attenzione del bambino.
Precedenti ricerche svolte con la risonanza magnetica funzionale hanno confermato che in questo modo si stimolano specifiche aree corticali coinvolte nel controllo delle emozioni. Gli autori della prima pubblicazione l’hanno sperimentata su 77 bambini messi a confronto con un campione eguale per età e grandezza, osservando che l’uso della VR riduce in modo significativo la percezione del dolore (misurata con scale specifiche tra cui la Vas) raddoppiando la sensazione di rilassamento riferita e indipendentemente dall’eventuale esecuzione dell’anestesia.
Il protocollo della seconda ricerca, più raffinato, ha sperimentato la VR in 3 campioni di bambini sottoposti alla medesima terapia (pulpotomia), valutando l’ansia anche con la misurazione della frequenza cardiaca oltre che con apposite scale come la Facial Pain Scale.
Nel campione VR la frequenza cardiaca post-pulpotomia era significativamente inferiore a quella misurata prima di iniziare la terapia.
Ai lettori più interessati segnaliamo le Linee guida della SIOI, Società Italiana di Odontoiatria Infantile per la sedanalgesia con protossido d’azoto.
(Arcari S, Moscati M, Giuca MR, et al. SIOI Policy on nitrous oxide/oxygen anxiolysis in Paediatric Dentistry. Eur J Paediatr Dent. 2025 Jun 1;26(2):165-168. doi: 10.23804/ejpd.2025.26.02.02)
Per chi può disporre della consulenza di un clown, c’è una ricerca italiana che ne ha osservato l’effetto benefico anche sui genitori.