Latest trends in orthognathic surgery
Negli ultimi anni la chirurgia ortognatica ha subito un notevole sviluppo sia nelle procedure sia nelle tecniche utilizzate. Basti pensare all’introduzione del trapano piezoelettrico nella routine di sala operatoria, che ha permesso di ridurre notevolmente gli accessi chirurgici nel rispetto completo dei tessuti molli, e ai i software dedicati alla programmazione virtuale, tramite i quali oggi si esegue il virtual surgical planning con accuratezza inferiore al millimetro di errore. Il concetto di chirurgia funzionale con obiettivo di risolvere la malocclusione è ormai superato e, per far fronte alle richieste sempre più volte al miglioramento estetico del volto, le fasi chirurgiche si sono arricchite con procedure proprie della chirurgia plastica estetica.
Riassunto
Negli ultimi anni la chirurgia ortognatica ha subito uno sviluppo notevole sia in campo tecnologico che in merito alle tecniche chirurgiche. Basti pensare allo sviluppo che hanno avuto i software dedicati alla programmazione virtuale, tramite i quali oggi si esegue il virtual surgical planning con accuratezza inferiore al millimetro di errore.
Altra novità dal punto di vista tecnologico riguarda gli strumenti taglienti. L’introduzione del trapano piezoelettrico ha permesso di ridurre notevolmente l’ampiezza degli accessi chirurgici per eseguire le osteotomie, con il completo rispetto dei tessuti molli.
Il concetto di chirurgia funzionale con obiettivo di risolvere la malocclusione è ormai superato da diversi anni, e per far fronte alle richieste sempre più volte al miglioramento estetico del volto sono state introdotte tecniche chirurgiche proprie della chirurgia plastica ed estetica. In questo modo è possibile raggiungere risultati ottimali soprattutto sotto il profilo estetico. Le tecniche maggiormente utilizzate in chirurgia ortognatica sono il lipofilling, la rinoplastica e la genioplastica ,che possono essere eseguite nella stessa sessione chirurgica per incrementare la soddisfazione del paziente.
Summary
Orthognathic surgery has improved thanks to the development of surgical technology and techniques. Thanks to virtual planning software we can plan a surgical case with great accuracy and the “surgery first” protocols could be advantageous in terms of shortened treatment time and immediate aesthetic improvement. With the piezoelectric drill, we can cut bone and bone substitutes while minimizing the risk of soft tissue damage. The piezo-surgery has favorable effects on complications associated with orthognathic surgery, including reductions in intraoperative blood loss and severe nerve disturbance. As a supplement to osteotomy, enhancement of facial aesthetics is increasingly being used to gain more harmony in the face and/or to achieve facial rejuvenation. The most widely used techniques in aesthetic orthognathic surgery are fat grafting, the rhinoplasty and the genioplasty. These aesthetic corrections can often be performed in the same surgical session as the osteotomy and contribute to significant patient satisfaction. The surgeon’s goal must be the simultaneous treatment of malocclusions and facial esthetic disharmonies, and orthognathic surgical procedures and facial cosmetics must be performed simultaneously, if possible.
 Laureato con lode in Medicina e Chirurgia presso l’Università degli Studi dell’Aquila nel 2009, si è specializzato nel 2016 in Chirurgia Maxillo-facciale presso l’Università degli Studi di Milano. Da marzo 2017 è assegnista di ricerca post-doc tipo A presso l’Università degli Studi di Milano con finalità volte allo sviluppo di tecnologie digitali tridimensionali nelle ricostruzioni mascellari customizzate post-oncologiche e nella correzione di quadri malformativi. Autore di pubblicazioni scientifiche internazionali e nazionali indexate o impattate e di comunicazioni a congressi nazionali e internazionali su tutto l’ambito della Chirurgia Oro-Maxillo-facciale
Laureato con lode in Medicina e Chirurgia presso l’Università degli Studi dell’Aquila nel 2009, si è specializzato nel 2016 in Chirurgia Maxillo-facciale presso l’Università degli Studi di Milano. Da marzo 2017 è assegnista di ricerca post-doc tipo A presso l’Università degli Studi di Milano con finalità volte allo sviluppo di tecnologie digitali tridimensionali nelle ricostruzioni mascellari customizzate post-oncologiche e nella correzione di quadri malformativi. Autore di pubblicazioni scientifiche internazionali e nazionali indexate o impattate e di comunicazioni a congressi nazionali e internazionali su tutto l’ambito della Chirurgia Oro-Maxillo-facciale Dopo la laurea nel 1990 in Medicina e Chirurgia presso l’Università degli Studi di Brescia, si è specializzato in Chirurgia Maxillo-facciale. Dirigente medico di I livello presso l’Azienda ospedaliera Spedali Civili di Brescia, UOC Chirurgia Maxillo-facciale (1993-94), presso l’Azienda Ospedaliera Istituti Clinici di Perfezionamento Milano, UOC Chirurgia Maxillo-facciale (1994-2005), presso la UOC Chirurgia Maxillo-facciale (2005-2011) e la Clinica Odontoiatrica (2011-12) della Fondazione Cà Granda Ospedale Policlinico di Milano. Dal 2012 a tutt’oggi è dirigente medico di I livello presso la UOC di Chirurgia Maxillo-facciale e Odontostomatologia presso la Fondazione Cà Granda Ospedale Policlinico di Milano. Autore di pubblicazioni scientifiche internazionali e nazionali indexate o impattate e di comunicazioni a congressi nazionali e internazionali su tutto l’ambito della Chirurgia Oro-Maxillo-facciale
Dopo la laurea nel 1990 in Medicina e Chirurgia presso l’Università degli Studi di Brescia, si è specializzato in Chirurgia Maxillo-facciale. Dirigente medico di I livello presso l’Azienda ospedaliera Spedali Civili di Brescia, UOC Chirurgia Maxillo-facciale (1993-94), presso l’Azienda Ospedaliera Istituti Clinici di Perfezionamento Milano, UOC Chirurgia Maxillo-facciale (1994-2005), presso la UOC Chirurgia Maxillo-facciale (2005-2011) e la Clinica Odontoiatrica (2011-12) della Fondazione Cà Granda Ospedale Policlinico di Milano. Dal 2012 a tutt’oggi è dirigente medico di I livello presso la UOC di Chirurgia Maxillo-facciale e Odontostomatologia presso la Fondazione Cà Granda Ospedale Policlinico di Milano. Autore di pubblicazioni scientifiche internazionali e nazionali indexate o impattate e di comunicazioni a congressi nazionali e internazionali su tutto l’ambito della Chirurgia Oro-Maxillo-facciale Laureato con lode in Medicina e Chirurgia nel 1989 e specializzato in Chirurgia Maxillo-facciale nel 1994 presso l’Università degli Studi di Milano. Nel 2000 è chiamato dalla Facoltà di Medicina e Chirurgia dell’Università degli Studi di Milano come professore associato per il settore scientifico disciplinare F13C (Chirurgia Maxillo-facciale). È stato primario della UOC di Chirurgia Maxillo-facciale presso l’Istituto Galeazzi di Milano (2002-2010), e direttore della UOC di Chirurgia Maxillo-facciale presso la Fondazione Cà Granda Ospedale Policlinico di Milano (2010-2013). Dal novembre 2013 dirige la UOC di Chirurgia Maxillo-facciale e Odontostomatologia presso la Fondazione Cà Granda Ospedale Policlinico di Milano. È stato direttore della Scuola di specializzazione in Chirurgia Maxillo-facciale dell’Università degli Studi di Milano dal 2004 al 2015. È attualmente direttore del Dipartimento di Scienze biomediche, chirurgiche e odontoiatriche dell’Università degli Studi di Milano. La produzione scientifica è documentata da oltre 150 pubblicazioni scientifiche internazionali indexate o impattate e circa 220 comunicazioni a congressi nazionali e internazionali su tutto l’ambito della Chirurgia Oro-Maxillo-facciale.
Laureato con lode in Medicina e Chirurgia nel 1989 e specializzato in Chirurgia Maxillo-facciale nel 1994 presso l’Università degli Studi di Milano. Nel 2000 è chiamato dalla Facoltà di Medicina e Chirurgia dell’Università degli Studi di Milano come professore associato per il settore scientifico disciplinare F13C (Chirurgia Maxillo-facciale). È stato primario della UOC di Chirurgia Maxillo-facciale presso l’Istituto Galeazzi di Milano (2002-2010), e direttore della UOC di Chirurgia Maxillo-facciale presso la Fondazione Cà Granda Ospedale Policlinico di Milano (2010-2013). Dal novembre 2013 dirige la UOC di Chirurgia Maxillo-facciale e Odontostomatologia presso la Fondazione Cà Granda Ospedale Policlinico di Milano. È stato direttore della Scuola di specializzazione in Chirurgia Maxillo-facciale dell’Università degli Studi di Milano dal 2004 al 2015. È attualmente direttore del Dipartimento di Scienze biomediche, chirurgiche e odontoiatriche dell’Università degli Studi di Milano. La produzione scientifica è documentata da oltre 150 pubblicazioni scientifiche internazionali indexate o impattate e circa 220 comunicazioni a congressi nazionali e internazionali su tutto l’ambito della Chirurgia Oro-Maxillo-facciale.Da sempre la chirurgia ortognatica ha avuto come scopo quello di correggere l’occlusione del paziente, seconda, terza classe, laterodeviazioni.
Il concetto di chirurgia ortognatodontica si è sviluppato inizialmente con l’obiettivo di correggere la funzione, lasciando l’estetica al secondo posto, o comunque considerando il risultato estetico dell’intervento una semplice e ovvia conseguenza dei movimenti effettuati sulle ossa per riportare l’occlusione il più possibile in prima classe.
La tendenza degli ultimi anni invece è stata ed è tuttora quella di dare all’estetica del volto un ruolo cardine nella programmazione di ogni singolo caso1. Il prototipo del paziente in chirurgia ortognatica è cambiato e il desiderio di modificare l’estetica del volto è diventato più forte di quello di raggiungere una funzione masticatoria fisiologica.
Gli ultimi lavori pubblicati in letteratura affermano che il maggior grado di soddisfazione riferito dal paziente si ha quando egli stesso accetta e giudica soddisfacente soprattutto l’estetica del proprio volto2.
Proprio per questo la chirurgia ortognatica si è evoluta arricchendo le fasi chirurgiche con un corollario di procedure ancillari che portano a raggiungere un’armonia sicuramente più apprezzabile del volto del nostro paziente, tanto che spesso in letteratura si parla di aesthetic facial skeletal surgery3.
La chirurgia ortognatica infatti cambia il supporto scheletrico per i tessuti molli del viso, rendendolo il più possibile ben bilanciato. Con l’esperienza di anni di chirurgia, abbiamo imparato però come spesso il raggiungimento di un buon bilancio tra le componenti ossee possa accentuare e a volte peggiorare l’evidenza di uno scarso volume dei tessuti molli, soprattutto in regione zigomatica e geniena4. Una terza classe dentoscheletrica con deficit sagittale del mascellare superiore e ipoplasia dei pomelli zigomatici, una volta sottoposta a osteotomia bimascellare avrà come risultato un accentuarsi dell’ipoproiezione zigomatica proprio a causa dell’avanzamento del mascellare superiore5.
Lipofilling
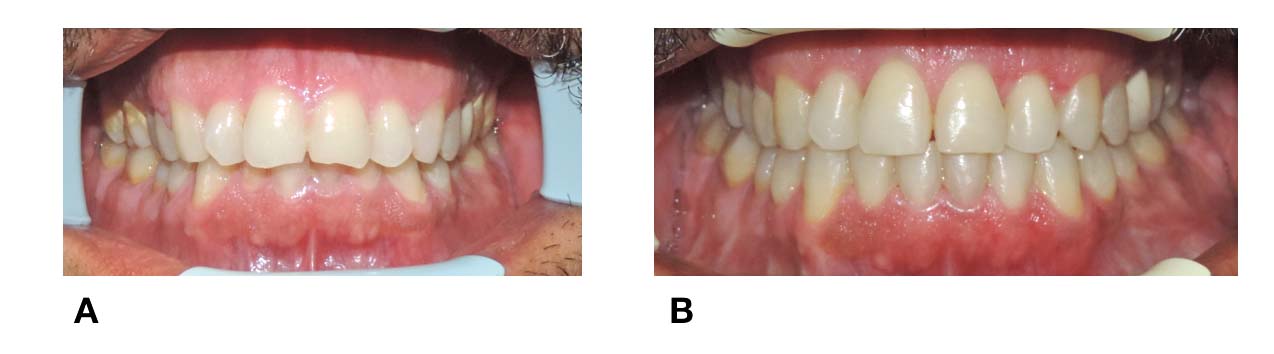
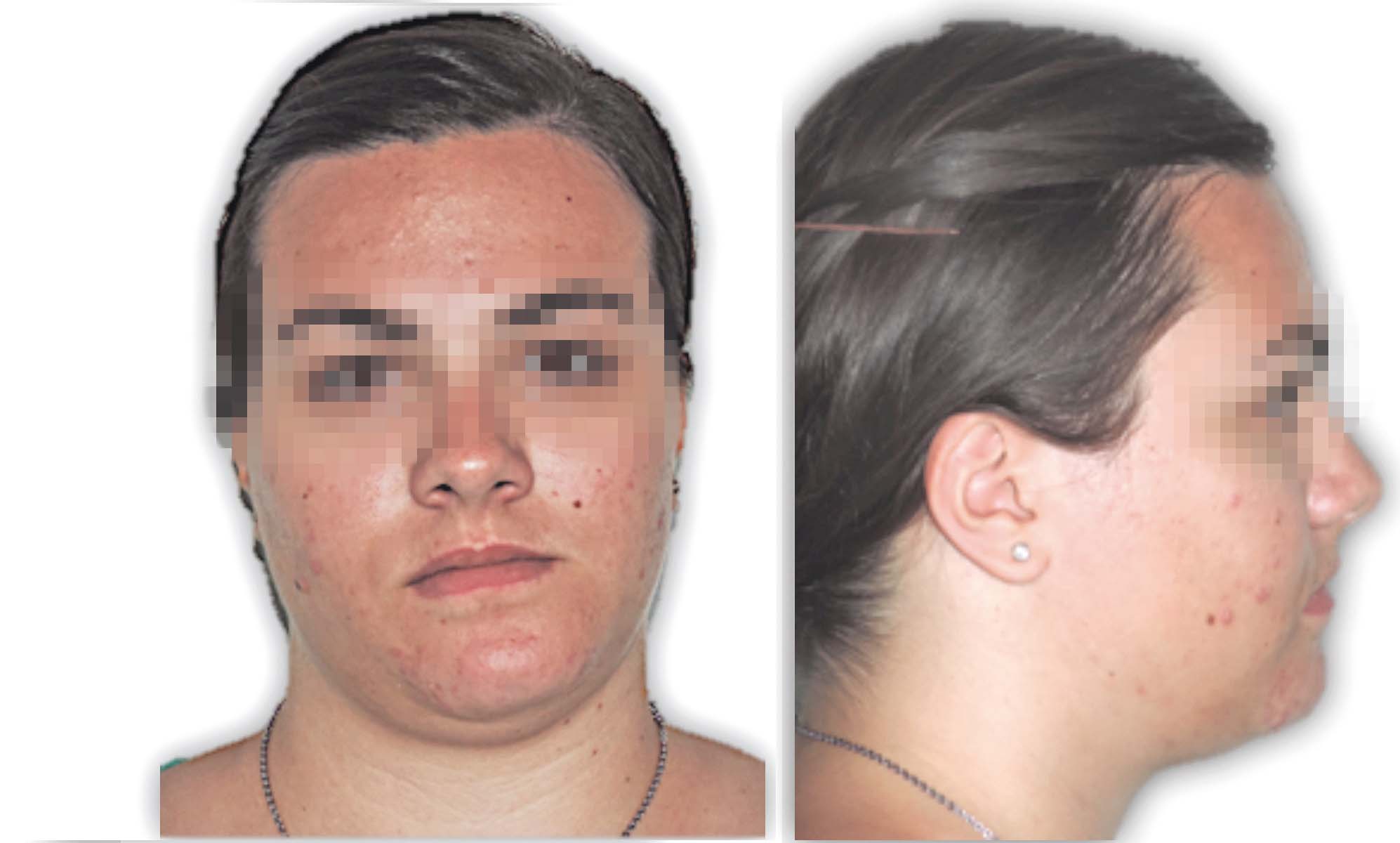
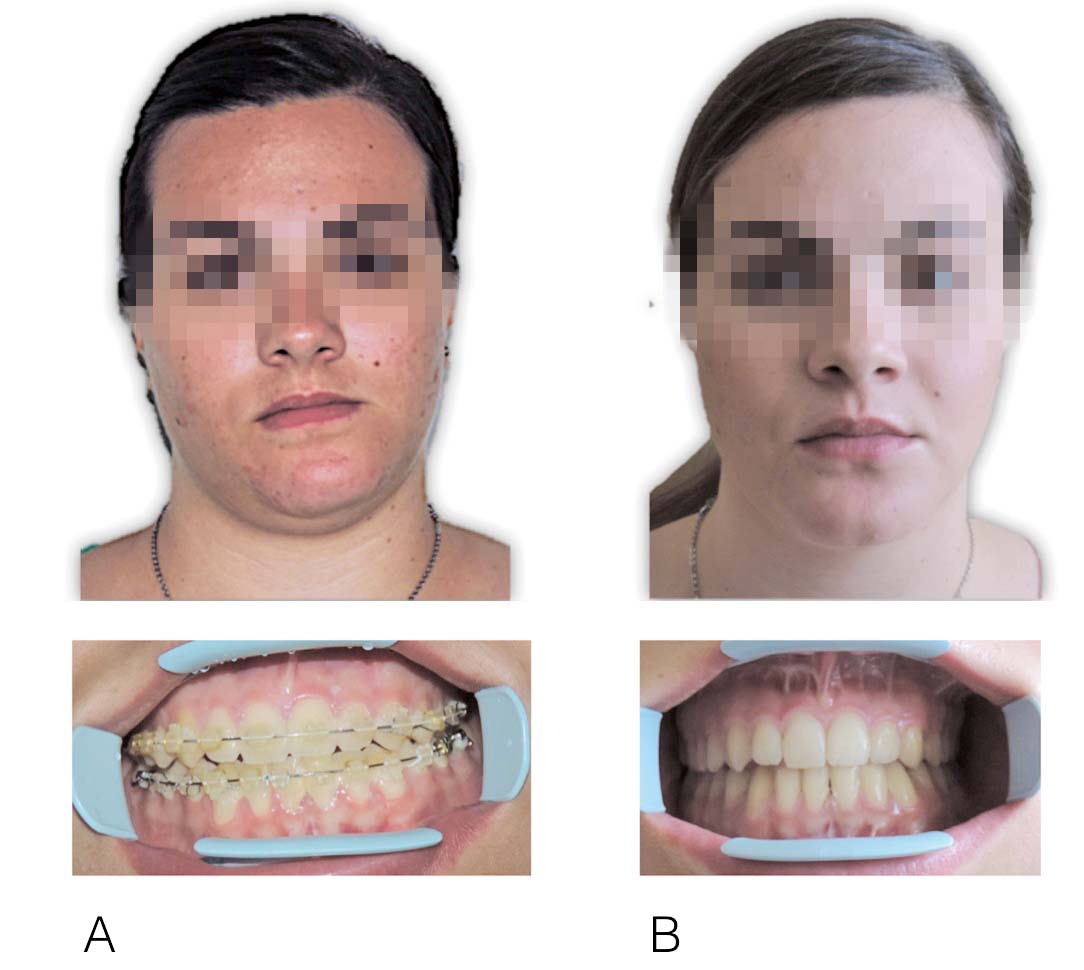
Per far in modo che il viso non risulti ancora disarmonico in seguito a un intervento di chirurgia ortognatica, sono state assorbite procedure chirurgiche proprie della chirurgia plastica estetica, come il lipofilling. Da molti anni una delle tecniche maggiormente utilizzate in chirurgia estetica è l’autotrapianto di grasso. Tuttavia, nonostante sia una procedura ben conosciuta, solo da poco è stata applicata alla chirurgia ortognatica (Figure 1, 2, 3).
La tecnica è semplice da eseguire e ne esistono diverse varianti. Quella maggiormente utilizzata è la tecnica di Coleman, ma sono stati introdotte molte modifiche alla procedura originale, con l’utilizzo di cannule più piccole (2 o 2,4 mm), e fori di 1 mm di diametro6 (Figure 4-5).
Il grasso viene aspirato la maggior parte delle volte dall’addome, altre invece dall’esterno o dall’interno coscia7-8.
Il materiale recuperato dalla liposuzione viene processato mediante lavaggio o centrifugazione (3.000 giri per 3 minuti) e l’infiltrazione viene effettuata con piccole cannule di 0,9 mm di diametro6.
L’efficacia del lipofilling è stata provata da Swanson anche mediante RM, che conferma nel post-operatorio l’aumento di volume a livello zigomatico.
La quantità di grasso da infiltrare viene scelta in base all’area presa in considerazione, allo spessore dei tessuti molli e all’ammontare del volume carente in relazione al risultato desiderato.
In questo modo è possibile incrementare il volume del compartimento adiposo malare o buccale, delle labbra, o correggere piccoli difetti residui dopo lo spostamento dei segmenti ossei, come può accadere in caso di asimmetria del volto, per esempio a livello degli angoli mandibolari9.
Pur essendo validissima, questa tecnica non è scevra da complicanze. La prima, più che una vera e propria complicanza, è una conseguenza fisiologica: il grasso infiltrato non si integra completamente con i tessuti circostanti e una parte di esso viene riassorbita nelle settimane seguenti all’intervento10. Non è possibile ovviamente preventivare la quantità di grasso che andrà incontro a riassorbimento e, proprio per questo, il trattamento viene in genere ripetuto più volte per ottenere il risultato desiderato11.
La seconda complicanza è dovuta al fatto che il lipofilling associato alla chirurgia ortognatica accresce il discomfort post-operatorio, soprattutto a livello del terzo medio del volto e delle labbra e nella zona di prelievo del grasso6. Per prevenire tutto ciò, viene impostata una accurata terapia antidolorifica (FANS, cortisonici) e durante l’intervento si presta molta attenzione all’ipotensione. Inoltre viene prescritto l’utilizzo di una fascia elastica addominale per i primi 5 giorni dopo l’intervento chirurgico.
La lipostruttura rappresenta un’eccellente opportunità correggere le asimmetrie o l’iposviluppo dei tessuti molli che possono risultare o persistere in seguito alla chirurgia ossea utilizzando il tessuto adiposo dello paziente stesso, incrementando il risultato estetico12.
Surgery first
La metodica che recentemente più a rivoluzionato il campo della chirurgia ortognatica è la surgery first, che viene considerata una vera e propria alternativa alla procedura convenzionale. Quest’ultima consiste in una ortodonzia di decompensazione preoperatoria che può avere una durata diversa in base alla situazione di partenza, seguita dalla chirurgia e successivamente all’ortodonzia post-operatoria13.
I pazienti hanno espresso spesso la loro soddisfazione sia nei riguardi dell’estetica che nei riguardi della funzione raggiunte, soprattutto quando accuratamente informati riguardo tutti gli aspetti del trattamento14. Tuttavia un’importante percentuale di loro giudica l’ortodonzia preoperatoria la parte peggiore di tutto il trattamento ortodontico-chirurgico15.
Nel 2009 Nagasaka e collaboratori hanno proposto un trattamento chirurgico senza la preparazione ortodontica, descrivendolo come un nuovo approccio per correggere un caso di terza classe dentoscheletrica mediante setback mandibolare, e successivamente ortodonzia di allineamento coadiuvata da device temporanei di ancoraggio, postulando che questo trattamento sarebbe diventato una procedura standard nel futuro16.
Praticamente questa procedura consiste nel trasformare chirurgicamente una malocclusione non correggibile ortodonticamente in una facilmente compensabile ortodonticamente, badando ovviamente al risultato estetico del volto, che in questo caso sarà il primo risultato a essere raggiunto. Da questo punto di vista è possibile che gran parte dei pazienti giungano in visita per risolvere dismorfosi del viso, preoccupandosi prima dell’estetica e chiedendo un tempistiche ortodontiche sempre più brevi17.
Sulla base della tempistica secondo la quale viene eseguito l’intervento chirurgico, possiamo identificare:
- Surgery first: approccio che prevede di eseguire subito l’intervento chirurgico e successivamente l’ortodonzia post-operatoria. I brackets senza arco (questo per evitare piccoli spostamenti dentari che alterano il planning operatorio virtuale) vengono posizionati 1 settimana prima della chirurgia. Eseguite le osteotomie classiche, si aggiungono le corticotomie interdentali per accelerare i movimenti ortodontici post-operatori. L’ortodonzia inizia circa 2 settimane dopo l’intervento chirurgico.
- Surgery early: si annoverano in questa classe quelle situazioni in cui i criteri non soddisfano pienamente la surgery first. Il paziente desidera eseguire l’intervento il prima possibile, ma sono necessari piccoli spostamenti ortodontici prima dell’intervento chirurgico. Spesso accade nelle asimmetrie, in quei casi in cui viene eseguita una minima decompensazione ortodontica prima dell’intervento chirurgico. Così come nella surgery first verranno eseguite le corticotomie interdentali.
- Surgery late: rappresenta il protocollo standard. Il paziente subisce l’ortodonzia di decompensazione classica e solo a fine decompensazione viene sottoposto a intervento chirurgico
- Surgery last: comprende quei casi in cui i pazienti hanno già eseguito una ortodonzia di compensazione in passato e giungono all’intervento chirurgico con una occlusione stabile. In questi casi i pazienti presentano una prima classe occlusale e il piano di trattamento chirurgico ha come obiettivo quello di migliorare l’estetica, ovviamente soprattutto mediante movimenti di rotazione oraria o antioraria del complesso maxillo-mandibolare.
- Surgery only: concettualmente questo protocollo consiste nel procedere direttamente con la chirurgia senza ortodonzia preoperatoria o post-operatoria. Questo approccio è limitato a pazienti che hanno solo obiettivi estetici e che presentano una occlusione stabile nel post-operatorio, a pazienti con edentulia totale o subtotale che verranno sottoposti a riabilitazione protesica, o con sindrome delle apnee ostruttive nel sonno che non vogliono sottoporsi a ortodonzia. Il movimento maggiormente eseguito in questi casi è la rotazione antioraria13.
Il protocollo surgery first rappresenta quindi, in casi selezionati, una valida metodica per gestire le malocclusioni dentoscheletriche.
Generalmente l’ortodonzia preoperatoria dura tra i 15 e i 17 mesi, (in alcuni lavori anche fino a 24 mesi), e spesso queste tempistiche sono più lunghe di quanto preventivato al paziente prima del bandaggio ortodontico. L’ortodonzia post-operatoria invece ha una durata media che va dai 7 ai 12 mesi. Proprio queste due fasi rappresentano la principale causa di discomfort, tant’è che uno studio ha verificato che circa un terzo dei pazienti giudica il trattamento ortodontico come la parte peggiore di tutto l’iter terapeutico.
Nell’approccio surgery first il trattamento ortodontico ha una durata nettamente inferiore. Già nel 2009 Nagasaka e collaboratori hanno affermato che il paziente operato con questa metodica subisce una ortodonzia di circa 12 mesi.
Nel 2001 Wilco et al. hanno dimostrato il rapido movimento delle radici dentarie in seguito alle corticotomie, come risultato del processo di demineralizzazione-remineralizzazione conseguente al pattern di guarigione del RAP. Sembra cioè che l’insulto ricevuto dall’osso durante la chirurgia stimoli processi di catabolismo e di anabolismo del parodonto, e questo favorisca nel post-operatorio uno spostamento più rapido dei denti con l’ortodonzia di allineamento: proprio quello che accade nella surgery first.
Inoltre l’ortodonzia pre-operatoria, per esempio in una terza classe, decompensando le inclinazioni dentarie, accentua l’overjet, sottolinea il profilo prognatico. Questo ovviamente intensifica la percezione del paziente di avere un viso disarmonico.
Nella surgery first la correzione del problema scheletrico ed estetico eseguita immediatamente crea ottimismo nel paziente, incoraggiandolo ad approcciarsi all’ortodonzia post-operatoria con maggior entusiasmo.
Una delle migliori applicazioni della surgery-first è nell’ambito delle OSAS. Ormai sappiamo che l’osteotomia bimascellare rappresenta l’unico intervento chirurgico a garantire la possibilità di guarigione del paziente paragonabile a quella della CPAP.
Un paziente con apnee ostruttive nel sonno che non vuole utilizzare la CPAP ha la necessità di eseguire l’intervento chirurgico il prima possibile. Se il caso venisse affrontato con protocollo tradizionale, il paziente dovrebbe attendere i 18 mesi di media di decompensazione ortodontica e poi sottoporsi all’intervento chirurgico. Mediante l’approccio surgery first invece è possibile operare il paziente immediatamente e liberarlo quindi dalla CPAP, garantendo la guarigione con percentuali del 95-96% (Figure 6-12).
In contrasto ai vantaggi offerti dalla surgery first ci sono ovviamente delle considerazioni da fare.
La prima riguarda l’occlusione. Questa non può ovviamente essere presa come riferimento per il risultato del trattamento.
Secondo, l’occlusione nell’immediato post-operatorio risulterà fortemente instabile.
Per questo è chiaro come questa metodica vada proposta a casi altamente selezionati, dopo un’attenta diagnosi e con un dettagliato piano di trattamento, escludendo per esempio:
- pazienti la cui unica motivazione è la correzione dell’occlusione;
- casi in cui è necessaria l’estrazione di elementi dentari o II classe II divisione con overbite, cioè casi in cui la curva di Spee è severamente alterata;
- casi in cui è necessario eseguire prima una SARPE per ottenere un adeguato diametro trasverso del mascellare;
- asimmetrie severe con compensi dentari che possono creare instabilità nel post-operatorio;
- pazienti con disordini temporomandibolari proprio per l’instabilità occlusale creata nell’immediato post-operatorio che può peggiorare ulteriormente la patologia articolare;
- patologie parodontali non trattate.
I movimenti ortodontici post-operatori devono essere accuratamente pianificati insieme al trattamento chirurgico e questo implica che ci sia una continua comunicazione tra il chirurgo e l’odontoiatra. Inoltre è assolutamente indispensabile che l’ortodontista abbia esperienza con la preparazione dei casi chirurgici, considerando anche il fatto che l’ortodonzia post-operatoria deve iniziare circa 2 settimane dopo l’intervento per beneficiare del fenomeno del RAP18.
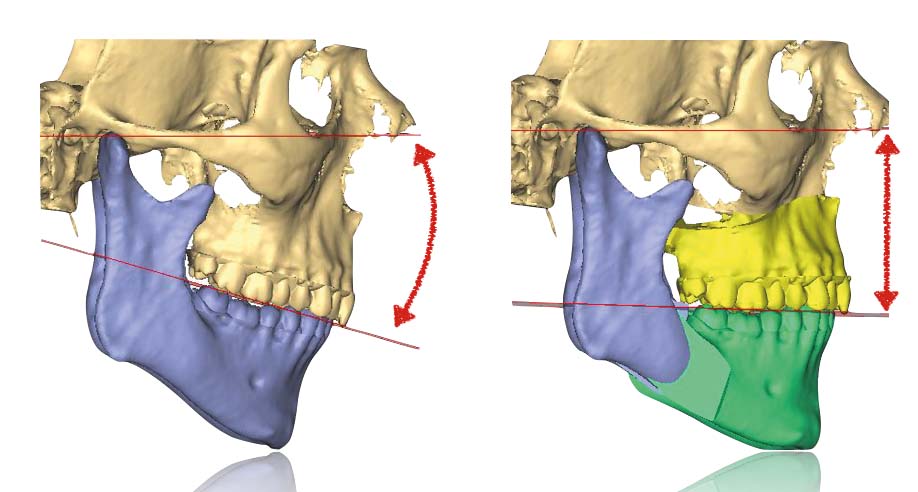
Programmazione tridimensionale
I recenti sviluppi delle tecnologie tridimensionali nei riguardi dell’imaging in medicina ha permesso di implementare notevolmente i risultati in chirurgia ortognatica, a partire dalla diagnosi virtuale e dalla programmazione del trattamento fino alla valutazione dell’outcome chirurgico delle deformità maxillofacciali19.
Negli ultimi anni sono diverse le aziende che hanno puntato i loro studi sulla creazione di programmi dedicati alla digitalizzazione delle programmazioni in chirurgia ortognatica e in chirurgia ricostruttiva dei mascellari. Questo ha pian piano fatto in modo che nella programmazione digitalizzata venissero introdotti molti più dati di quanti se ne potessero estrapolare da una programmazione tradizionale sull’arco facciale20.
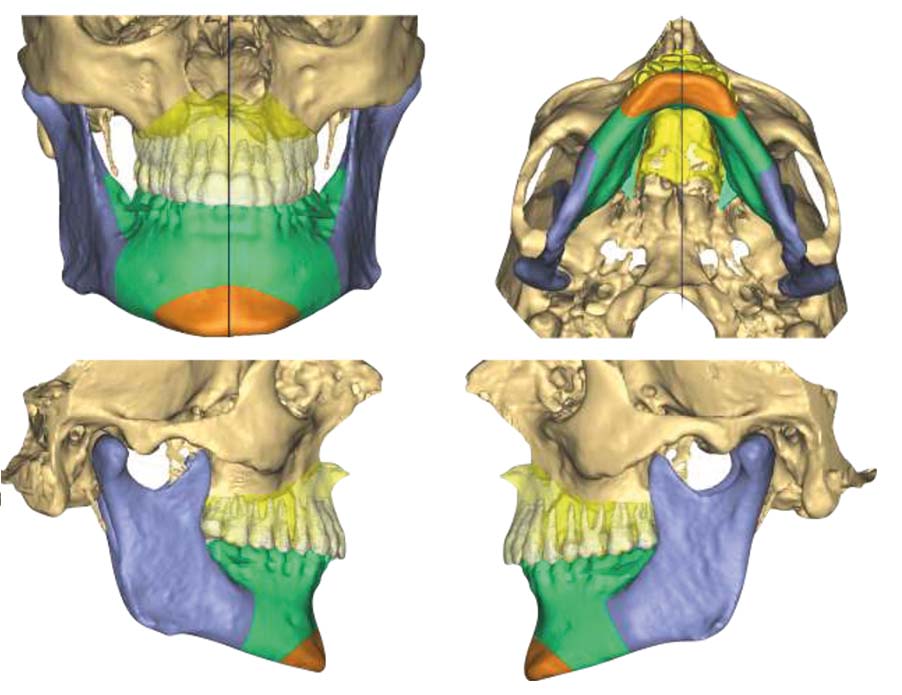
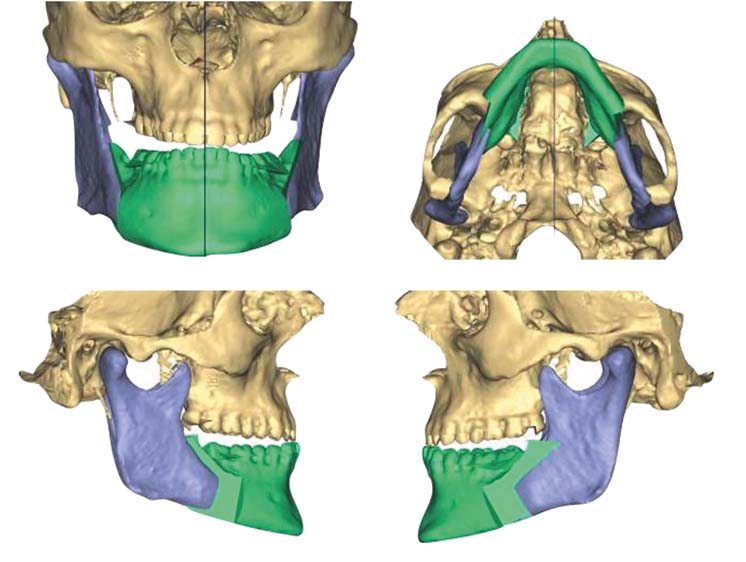
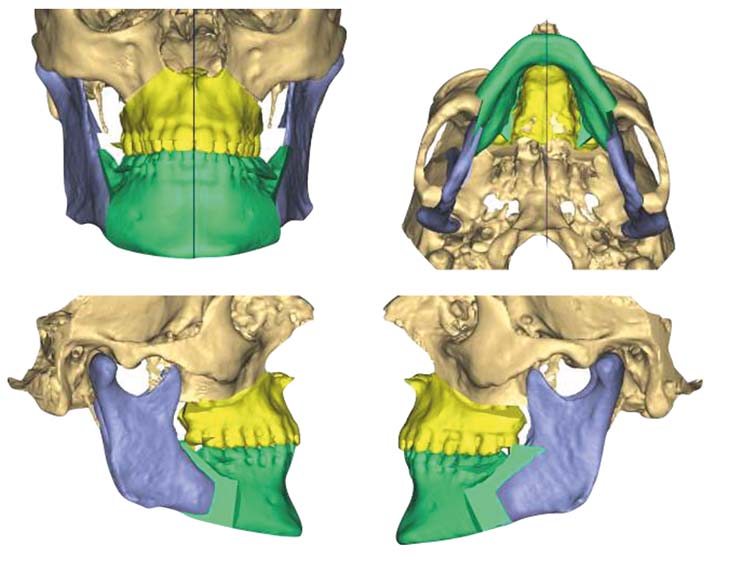
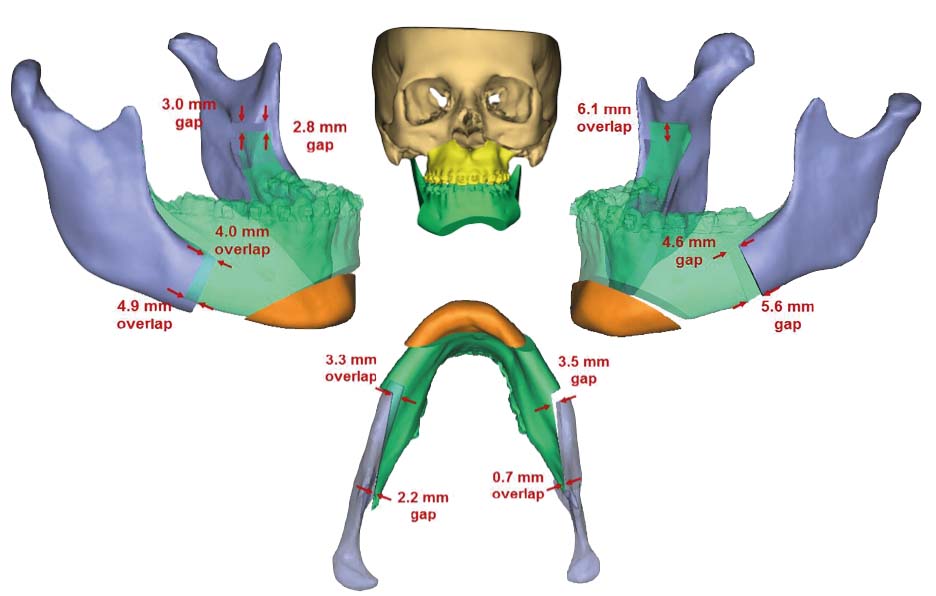
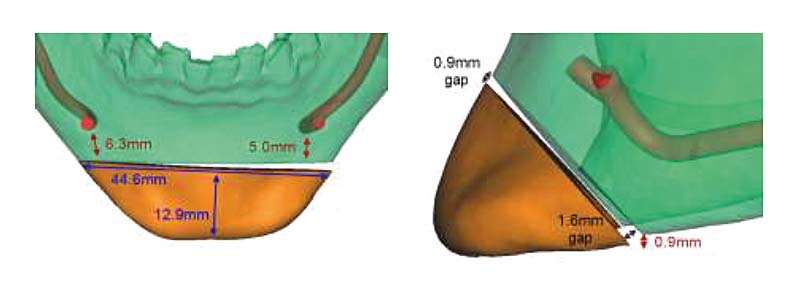
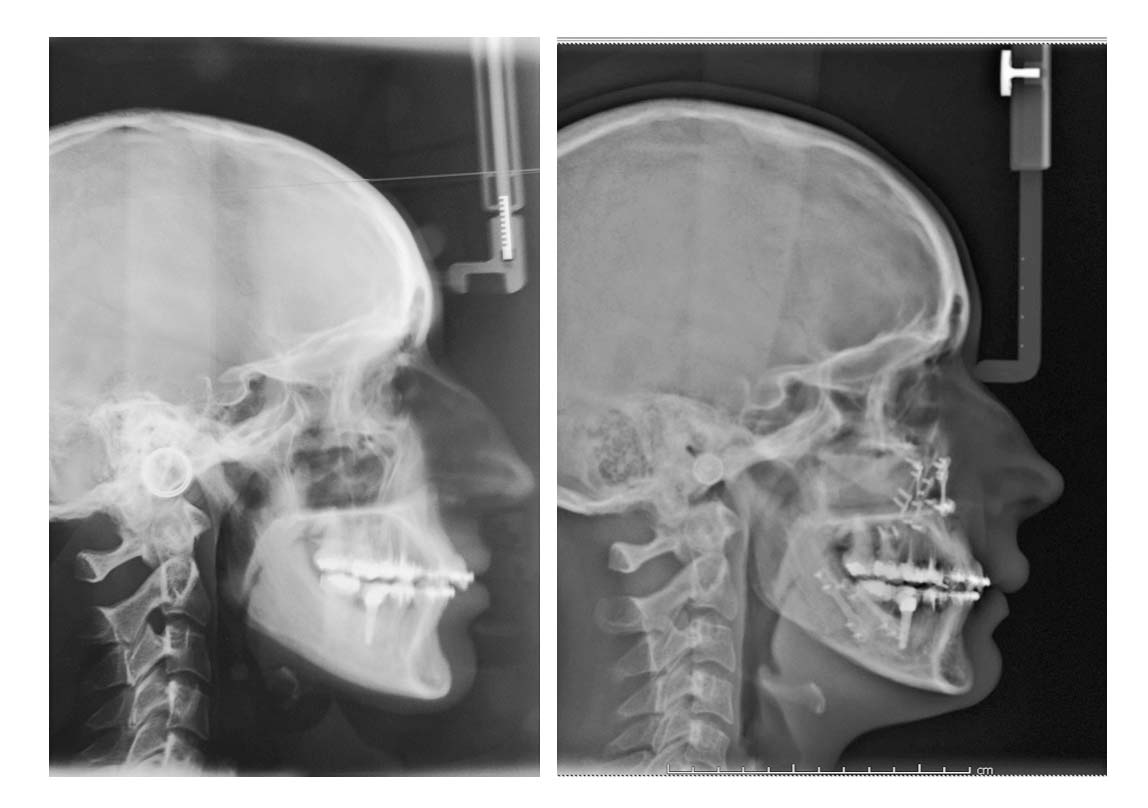
L’introduzione della TC volumetrica ha consentito lo sviluppo di nuove tecniche di programmazione virtuale, basate sullo studio tridimensionale volumetrico del complesso maxillo-facciale e sull’elaborazione di modelli tridimensionali che si avvicinano alla realtà il più possibile21-22. Attraverso l’utilizzo dei software dedicati è possibile ricostruire tridimensionalmente lo scheletro facciale proprio a partire dalla TC cone-beam effettuata prima dell’intervento chirurgico e alla fine del trattamento ortodontico, e osservare i movimenti dell’osso mascellare e della mandibola direttamente in relazione con il cranio, ottenendo informazioni molto precise sugli spostamenti delle ossa e sui gap o sovrapposizioni risultanti dai movimenti stessi. In questo modo la programmazione virtuale offre nuove possibilità per ottenere informazioni anatomiche più dettagliate e precise, e per effettuare diverse simulazioni chirurgiche e predire i corrispettivi risultati. Tutto questo è reso possibile attraverso la creazione di splint occlusali che aiutano il chirurgo a tradurre il planning virtuale in risultati definitivi23-24. Di conseguenza, la creazione dei modelli in gesso e l’utilizzo dell’arco facciale per il loro trasferimento su articolatore non sono più necessari25.
Sulla base di questa esperienza e su quanto accertato in letteratura scientifica, risulta evidente come la programmazione virtuale possa aiutare il chirurgo a tradurre il planning chirurgico in un outcome clinico che sia il più affidabile possibile.
Negli ultimi mesi il sistema finora discusso è stato ulteriormente implementato con l’introduzione di altre due componenti26. La prima riguarda l’utilizzo di fotografie tridimensionali: immagini tridimensionali acquisite con uno scatto ottenuto da un sistema di 6 o 9 macchine fotografiche. La ricostruzione che si estrapola dallo scatto è il volto del paziente in tre dimensioni.
Sappiamo benissimo che la TC volumetrica permette già di ricostruire e di lavorare parzialmente con i tessuti molli del paziente. I software dedicati al planning chirurgico virtuale, così come eseguono il matching tra la scansione dell’occlusione finale e la TC, possono tranquillamente sovrapporre la nostra programmazione con le fotografie tridimensionali del paziente27. In seguito protocolli di simulazione del software stesso permetteranno di valutare come i tessuti molli cambino in base ai movimenti ossei decisi. Si tratta di una fase ancora in via di sviluppo, nel senso che non ha un’affidabilità completa, ma aiuta sicuramente il chirurgo ad avere un’idea dell’outcome clinico finale.
La seconda componente invece può sicuramente rivoluzionare ulteriormente il protocollo virtuale in chirurgia ortognatica. L’esperienza acquisita in chirurgia ricostruttiva mandibolare, che utilizza guide di taglio e placche customizzate, ha permesso di applicare la stessa metodica alle osteotomie dei mascellari.
Le implementazioni del programma e accurati studi eseguiti insieme agli ingegneri delle aziende hanno permesso di disegnare guide osteotomiche stampate successivamente in titanio e utilizzate in sala operatoria per eseguire le stesse osteotomie programmate digitalmente28-29. Una volta disegnate le guide osteotomiche, il prossimo passo è quello di realizzare placche customizzate sulla programmazione. Si tratta di placche già premodellate sulla base del movimento eseguito dai mascellari, stampate da un unico blocco di titanio20. In questo modo l’affidabilità della programmazione può essere ulteriormente implementata, dato che il movimento eseguito dal mascellare non può che essere finalizzato alla posizione della placca già premodellata31-32.
I dati su questa tipologia di planning sono ancora pochi ed è difficile fare un paragone tra intervento con e senza placche customizzate.
Considerando quanto detto, è possibile riassumere nei seguenti punti quali siano i vantaggi che questa metodica offre alla chirurgia ortognatica:
- migliore visualizzazione delle arcate dentarie e dello scheletro con un conseguente maggiore potenziale diagnostico rispetto alla cefalometria tradizionale. Anche i tessuti molli risultano meglio visualizzati, anche se l’accuratezza nella predicibilità dei risultati su di essi non è ancora risultata sufficiente, specie nella regione labiale e mentoniera; tuttavia, la possibilità di visualizzare contemporaneamente le strutture anatomiche fornisce comunque un’idea del risultato finale e costituisce un importante strumento di comunicazione tra medico e paziente;
- possibilità di simulare più agevolmente i movimenti che verranno eseguiti durante l’intervento, sfruttando le 3 dimensioni e i rapporti tra il massiccio-facciale e il cranio stesso;
- possibilità di conservare la programmazione online, riducendo lo spazio occupato e consentendo una più immediata e semplice comunicazione tra colleghi e specialisti differenti localizzati in diverse parti del mondo;
- riduzione complessiva − dimostrata da diversi studi – del tempo impiegato per la programmazione di circa il 31% rispetto alla programmazione tradizionale;
- costituisce uno strumento di apprendimento e didattico per gli ortodontisti e gli specializzandi in chirurgia maxillo facciale;
- potrebbe ridurre i costi complessivi del trattamento di questo tipo di patologie, diminuendo i tempi chirurgici e quindi le perdite ematiche, le complicanze e la necessità di ricorrere a ulteriori interventi correttivi. Questo grazie a nuovissime tecnologie che riguardano la creazione di guide di taglio e di placche customizzate che rendono il lavoro molto più accurato di quanto già osservato.
Uno studio condotto di recente presso la nostra Unità operativa ha dimostrato l’affidabilità della metodica adottata mediante la sovrapposizione della TC post-operatoria eseguita 4 mesi dopo l’intervento chirurgico e la programmazione virtuale. Il risultato è stato notevolmente positivo rispetto ai dati presenti in letteratura: la differenza media nei punti di riferimento scelti sul cranio è stata di 0.8 mm, dimostrando quindi l’affidabilità del software e degli splint chirurgici utilizzati.
Lo svantaggio principale rispetto alla programmazione tradizionale consiste nella maggior dose di esposizione alle radiazioni, dovuta alla necessità di eseguire due CBCT (pre intervento e post); nonostante l’utilizzo della tecnica cone-beam, che consente di ridurre la dose rispetto alla TC multistrato tradizionale, l’esposizione risulta essere comunque maggiore rispetto a quella prevista durante la programmazione tradizionale. Dato che non esiste ancora un modello statistico che consenta di calcolare il rischio associato all’esposizione di questo ridotto quantitativo di raggi X e non essendoci la possibilità di identificare un livello soglia, è ragionevole fare sempre riferimento al modello ALARA (a slow as reasonably achievable) cercando di ridurre il più possibile l’esposizione ottenendo, in rapporto, i risultati più ottimali. Considerando ciò, riteniamo che i rischi a cui va incontro il paziente durante questo tipo di programmazione siano comunque inferiori rispetto ai benefici33.
Ulteriori limitazioni della programmazione virtuale 3D sono rappresentate anche dal fatto che qualora il reparto non sia provvisto di uno scanner endorale, i modelli delle arcate dentarie devono essere inviati al CAD/CAM center circa 8-9 giorni prima della programmazione, per consentire un’accurata ricostruzione; inoltre possiamo annoverare tra gli svantaggi i tempi di attesa per la produzione e la spedizione degli splint34-35. Questo limite viene facilmente superato dallo scanner endorale che permette di ottenere immediatamente modelli digitalizzati delle arcate dentarie e inviarli via email all’ingegnere biomedico.
Sicuramente la tecnologia ha permesso al chirurgo di ottenere una mole d’informazioni notevolmente superiore a quella estrapolata dall’articolatore, ma tutto questo non può ovviamente prescindere da un attento esame clinico e dalla preparazione e dall’esperienza del chirurgo36-37-38 (Figure 13-17).
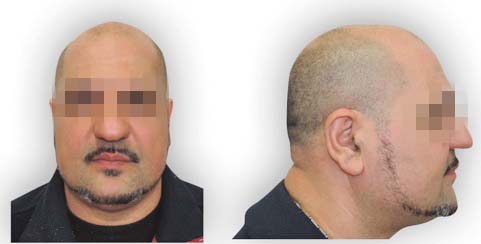
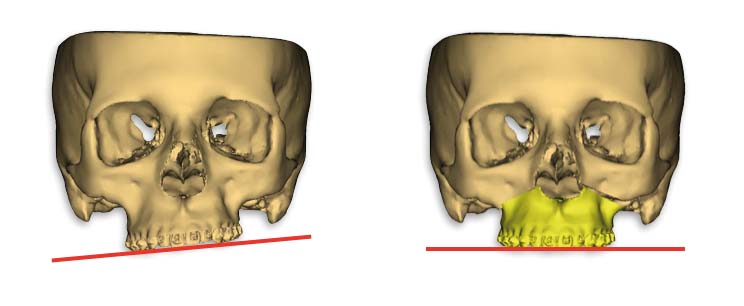
Mentoplastica
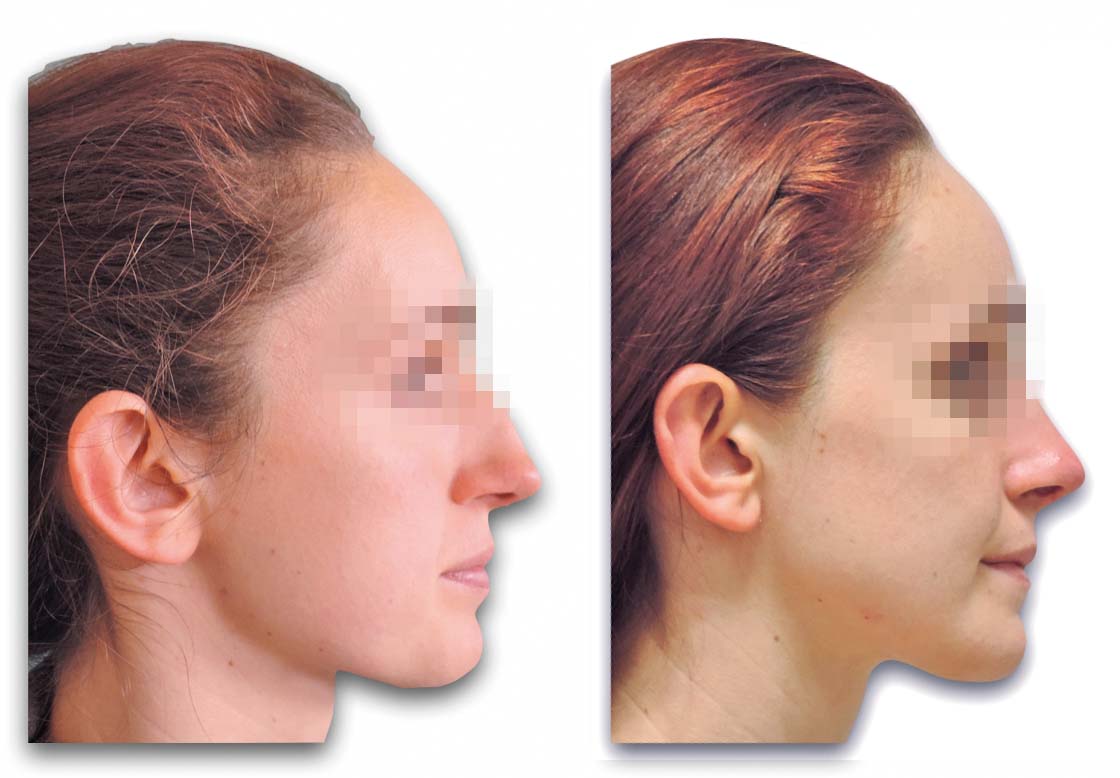
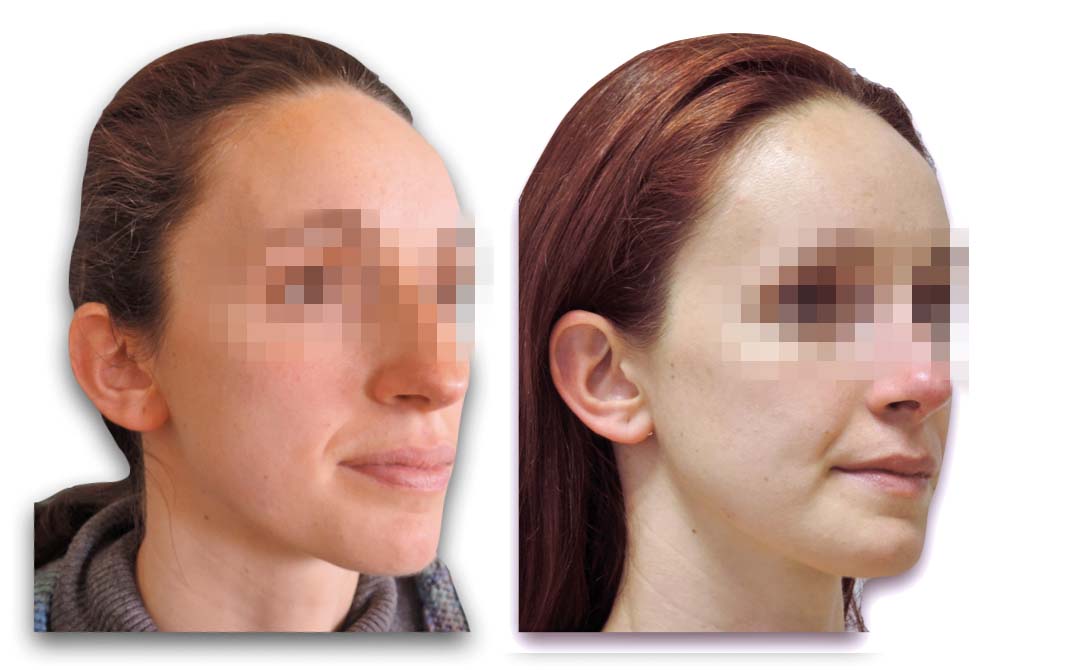
Quando si esegue un intervento di chirurgia ortognatica non si può non fare i conti con il mento del paziente. Il fold labiomentoniero è una delle componenti estetiche di maggior interesse nell’analisi di un volto. Renderlo armonico quindi rappresenta uno degli obiettivi principali della chirurgia ortognatica. La tecnica chirurgica con accesso endorale della mentoplastica Hugo Obwegeser fu introdotta nella pratica clinica nel 1957. Dopo più di 50 anni rimane incompreso come spesso il paziente giunga in visita con specifiche richieste per mentoplastica o per impianto di protesi mentoniera, mentre poi una visita accurata conferma la presenza di una deformità dentofacciale che richiede un trattamento più esteso. La protesi mentoniera, come alternativa alla chirurgia ossea, è di maggior uso in chirurgia plastica, ma è interessante notare come nel Nord America l’utilizzo di protesi del mento sia drasticamente diminuito negli ultimi 10 anni.
La Società americana di Chirurgia plastica ed estetica stima un calo del 62% del numero di protesi mentoniere impiantate/anno negli USA dal 1997 (27.000) al 2013 (10.000). La ragione di questo decremento non è dovuta a limiti legati a alla difficoltà della tecnica chirurgica, ma all’elevata incidenza dell’insoddisfazione del paziente per il risultato estetico e per le complicanze (soprattutto infezioni) registrate nei mesi o negli anni successivi all’intervento.
Invece la mentoplastica ossea, con osteotomia del mento, riposizionamento e sintesi mediante placche, si è dimostrata una tecnica sicuramente più affidabile e più scevra da complicanze rispetto al posizionamento di protesi alloplastiche39.
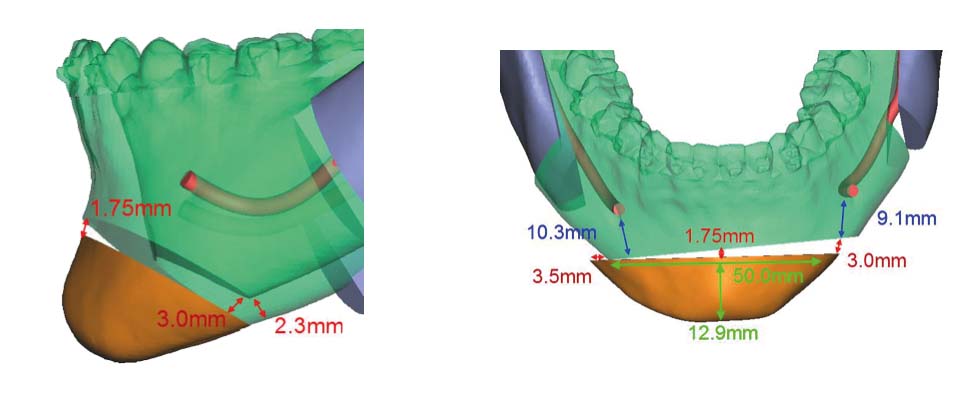
L’accesso chirurgico endorale consiste in una incisione sulla mucosa labiale, scollamento della mucosa dal piano muscolare e incisione dei muscoli fino al periostio, lasciando l’inserzione ossea muscolare. Individuata l’emergenza del nervo mentoniero bilateralmente si disegna quindi con lo strumento tagliente (sega o piezoelettrico) l’osteotomia. Una volta riposizionato il mento, la sintesi viene effettuata mediante placche in titanio. La posizione finale del mento viene decisa sulla base dell’estetica ottenuta con l’osteotomia bimascellare.
L’utilizzo della programmazione digitale viene incontro alla mentoplastica proprio nella fase finale della sintesi. È possibile infatti, mediante il virtual surgical planning, programmare lo spostamento tridimensionale del mento e realizzare placche in titanio custom-made che ripropongono esattamente il movimento studiato nel planning pre-chirurgico (Figura 18).
In termini di stabilità a lungo termine, Troulis e collaboratori hanno confermato la stabilità scheletrica della mentoplastica sia nel piano orizzontale che verticale dopo 1 anno dalla chirurgia, utilizzando fissazione rigida e, quando richiesto, interposizione di innesti ossei.
La complicanza più frequente nella genioplastica (sia ossea che con protesi) è la perdita, temporanea o permanente, della sensibilità dei tessuti molli del labbro e del mento. Spesso, in più del 95% dei casi si tratta di una ipoestesia solo temporanea, e la sensibilità viene recuperata nel corso di mesi o, alcune volte, anche in un anno dall’intervento chirurgico.
Fin dall’introduzione della mentoplastica ossea sono state apportate numerose modifiche alla tecnica chirurgica. Sia le asimmetrie che problematiche di verticalità sono frequenti negli individui con dismorfosi dentoscheletriche. La genioplastica ossea è una procedura chirurgica sicura e spesso va eseguita contestualmente all’osteotomia bimascellare.
Rinoplastica
Nella chirurgia dentofacciale il naso rappresenta sicuramente l’area centrale e di maggior evidenza e non è assolutamente da trascurare quando si parla di chirurgia del volto. È la struttura più prominente e l’armonia del naso con le altre regioni del volto è essenziale per raggiungere un buon risultato estetico.
La chirurgia del naso può essere effettuata mediante 2 tecniche: open e closed.
Indipendentemente dalla tecnica, il risultato di una buona rinoplastica dipende da un attento esame clinico del paziente, da una scrupolosa raccolta di dati anatomici e anamnestici e ovviamente dall’abilità del chirurgo.
Inoltre bisogna ben tener conto delle alterazioni anatomiche alle quali il naso va incontro durante l’intervento di osteotomia bimascellare. Spesso infatti un intervento di chirurgia ortognatica sembra simulare una rinosettoplastica pur non avendo toccato assolutamente le cartilagini nasali. Questo perché ovviamente nella LeFort I ciò che spostiamo è la base del naso e, per esempio in un avanzamento del mascellare, è facilmente preventivabile un leggero sollevamento della punta nasale, dovuto al fatto che la base del setto e la spina nasale anteriore vengono proiettate in avanti dal movimento programmato40.
Ciò che invece può verificarsi di frequente durante un impattamento del mascellare superiore è un allargamento delle ali del naso. Proprio per questo, durante le procedure chirurgiche, bisogna eseguire un’attenta dissezione della muscolatura periorale e perinasale per permettere, una volta eseguita l’osteotomia di Le Fort I, il giusto riposizionamento della muscolatura, in particolare nel muscolo traverso del naso, dell’elevatore delle ali del naso e dei muscoli zigomatici minore e maggiore, che in seguito al processo cicatriziale possono subire retrazioni importanti alterando il risultato estetico raggiunto.
La rinoplastica è un intervento che spesso in chirurgia ortognatica richiede solo qualche piccolo passaggio aggiuntivo, ma arricchisce notevolmente il risultato estetico ottenuto41 (Figure 19-20-21).
Conclusioni
Negli ultimi anni la chirurgia ortognatica ha subito un notevole sviluppo, sia in campo tecnologico che nelle tecniche utilizzate. Basti pensare anche alla sola evoluzione ottenuta negli strumenti di taglio con l’introduzione del trapano piezoelettrico nella routine di sala operatoria, che ha permesso di ridurre notevolmente gli accessi chirurgici nel rispetto completo dei tessuti molli.
Concludendo non si può parlare oggi di chirurgia ortognatica rivolta esclusivamente alla risoluzione funzionale senza considerare i risvolti estetici che ha sul paziente, e l’evoluzione tecnologica e le tecniche chirurgiche introdotte permettono una pianificazione accurata dell’intervento raggiungendo risultati estetici ottimali.
Corrispondenza
michele.romano@unimi.it
- Popat H, Richmond S, Marshall D, Rosin PL. Three dimensional assessment of functional change following class 3 orthognathic correction: a preliminary report. J Craniomaxillofac Surg 2012;40:36–42.
- Raffaini M, Pisani C. Orthognathic surgery with or without autologous fat micrograft injection: preliminary report on aesthetic outcomes and patient satisfaction. Int. J. Oral Maxillofac. Surg. 2015;44:362–370.
- Rafiqul I, Toru K, Lutfun N, et al. Lip morphology changes following orthognathic surgery for class III malocclusion. Angle Orthod 2010;80:344–53.
- O’Ryan F, Lassetter J. Optimizing facial esthetics in the orthognathic surgery pa– tient. J Oral Maxillofac Surg 2011;69:702–15.
- Duskova M, Kristen M. Augmentation by autologous adipose tissue in cleft lip and nose. Final esthetic touches in clefts: part I. J Craniofac Surg 2004;15:478–81.
- Coleman SR. Structural fat grafting: more than a permanent filler. Plast Reconstr Surg 2006;118:108S–20S.
- Guyuron B, Majzoub RK. Facial augmen– tation with core fat graft: a preliminary report. Plast Reconstr Surg 2007;120: 295–302.
- Guijarro–Martı´nez R, Miragall Alba L, Mar– que´s Mateo M, et al. Autologous fat transfer to the cranio-maxillofacial region: updates and controversies. J Craniomaxillofac Surg 2011;39: 359–63.
- Swanson E. Malar augmentation assessed by magnetic resonance imaging in patients after face lift and fat injection. Plast Reconstr Surg 2011;127:2057–65.
- Botti G, Pascali M, Botti C, et al. A clinical trial in facial fat grafting: filtered and washed versus centrifuged fat. Plast Reconstr Surg 2011;127: 2464–73.
- Coleman SR. Structural fat grafts: the ideal filler? Clin Plast Surg 2001;28:111–9.
- Xie Y, Zheng DN, Li QF et al. An integrated fat grafting technique for cosmetic facial contouring. J Plast Reconstr Aesthet Surg 2010;63:270–6.
- Meier JD, Glasgold RA, Glasgold MJ. Autologous fat grafting: long-term evidence of its efficacy in midfacial rejuvenation. Arch Facial Plast Surg 2009;11:24–8.
- Hernández Alfaro F, Guijarro Martínez R. On a definition of the appropriate timing for surgical intervention in orthognathic surgery. Int J Oral Maxillofac Surg 2014;43:846–855.
- Hernandez Alfaro F, Guijarro Martinez R, Molina Coral A, Badia Escriche C. Surgery first in bimaxillary orthognathic surgery J Oral Maxillofac Surg 2001;69:e201–e207.
- Hernandez Alfaro F, Guijarro Martinez R, Peiro Guijarro MA. Surgery first in orthognathic surgery: what have we learned? A comprehensive workflow based on 45 consecutive cases J Oral Maxillofac Surg 2014;72:376–390.
- Nagasaka H, Sugawara J, Kawamura H, Nanda R. Surgery first skeletal class III correction using the skeletal anchorage system J Clin Orthod 2009;43:97–105.
- Liou EJ, Chen PH, Wang YC et al. Surgery–first accelerated orthognathic surgery: postoperative rapid orthodontic tooth movement J Oral Maxillofac Surg 2011;69:781–785.
- Wilcko MT, Wilcko WM, Pulver JJ et al. Accelerated osteogenic orthodontics technique: a 1–stage surgically facilitated rapid orthodontic technique with alveolar augmentation. J Oral Maxillofac Surg 2009;67:2149–2159.
- Stockbro K, Agaard E. Virtual planning in orthognathic Int J. Oral Maxillofac. Surg 2014;43(8):957–65.
- Cunningham SJ, Crean SJ, Hunt NP et al: Preparation, perceptions and problems: a long–term follow–up study of orthognathic surgery. Int J Adult Orthod Orthognath Surg 1996;11:41–47.
- Ackerman M, Ackerman J. Smile analysis and design in the digital era. J Clin Orthod 2002;36:221.
- Wrozsek MK, Peacock A. Comparioson of time required for traditional versus virtual orthognatic surgery treatment planning. International Journal of Oral Maxillo–Facial Surgery, 2016.
- Stockbro K, Agaard E. Surgical accuracy of three–dimensional virtual planning: a pilot study of bimaxillary orthognatic procedures including maxillary segmentation. Int J. Oral Maxillofac. Surg 2016;45 8–18.
- Zhang N. Accuracy of virtual surgical planning in two–jaw orthognatic surgery: comparison of planned and actual results, Elsevier 2016.
- Uribe F, Janakiraman N. Three dimensional cone beam computed tomography–based virtual treatment planning and fabrication of surgical splint for asymmetric patient: Surgery first approach. Am J Orthod Dentofacial Orthop 2013;144:748–758.
- Kusnoto B. Two–dimensional cephalometry and computerized orthognathic surgical treatment planning. Clin Plast Surg 2007;34:417–26.
- Chabanas M et al. Evaluating soft tissue simulation in maxillofacial surgery using preoperative and postoperative CT scans. Int Prod of CAES 2004;419–424.
- Kaipatur NR, Flores Mir C. Accuracy of computer programs in presenting orthognatic surgery soft tissue response, J Oral Maxillofac Surg 2009;67:751–759.
- Marchetti C, Bianchi A, Bassi M et al. Mathematical modeling and numerical simulation in maxillo-facial virtual surgery (VISU). J Craniofac Surg 2006;17:661–7.
- Mollemans W et al: Predicting soft tissue deformities for a maxillofacial surgery planning system, from computational strategies to a complete clinical valutation. Med Image Anat 2007;282–301.
- Shaft M et al.The accuracy of three dimensional surgical correction of facial deformities. Int J of Oral Maxillofac Surg 2013;42(7):801–806.
- Westermark et al. Three dimensional osteotomy planning in maxillofacial surgery. J Craniofac Surg 2005;16(1): 100–104.
- Xia J, Young RW, Wang D. A computer assisted three dimensional surgical planning and simulation 3D soft tissue planning and prediction. Int J Oral Maxillofac Surg 2009;29(4):250–258.
- Zinser MJ, Sailer HF. A paradigm shift in orthognatic surgery? A comparison of navigation, computer-aided-designed/computer–aided–manufactured splints, and «classic» intermaxillary splints to surgical transfer of virtual orthognatic planning. American association of Oral Maxillofacial Surgeons, 2013.
- Hsu SS, Gateno J, Bell RB, et al. Accuracy of a computer–aided surgical simulation protocol for orthognathic surgery: a prospective multicenter study. J Oral Maxillofac Surg 2013;71:128–42.
- Mazzoni S, Badiali G, Lancellotti L, et al. Simulation-guided navigation: a new approach to improve intraoperative three–dimensional reproducibility during orthognathic surgery. J Craniofac Surg 2010;21:1698–705.
- Tucker S, Cevidanes LH, Styner M et al. Comparison of actual surgical outcomes and 3 dimensional surgical simulations. J Oral Maxillofac Surg 2010;68:2412–21.
- Donatsky O, Hillerup S, Bjørn–Jørgensen J, Jacobsen PU. Computerized cephalometric orthognathic surgical simulation, prediction and postoperative evaluation of precision. Int J Oral Maxillofac Surg 1992;21:199–203.
- Nocini PF, Chiarini L, Bertossi D. Cosmetic Procedures in Orthognathic Surgery. J Oral Maxillofac Surg 2011;69:716–723.
- Waite PD, Matukas VJ, Sarver DM. Simultaneous rhinoplasty procedures in orthognathic surgery. Int J Oral Maxillofac Surg 1988;17:298–302.
- Ronchi P, Chiapasco M. Simultaneous rhinoplasty and maxillomandibular osteotomies: indications and contraindications. Int J Adult Orthodon Orthognath Surg 1998;13:153–61.