Antonella Lanati
Andrea Turcato
Andrea Brusoni
Riassunto
Negli ultimi anni la crisi economica, la comparsa di grandi reti commerciali, la sensibilizzazione dei pazienti e dell’opinione pubblica alla sicurezza e alla soddisfazione, l’accelerazione dell’evoluzione tecnologica hanno creato la necessità per gli studi monoprofessionali di garantire alta qualità delle cure, ottimizzando allo stesso tempo la gestione economica delle attività. L’articolo propone l’applicazione di una metodologia di analisi e gestione del rischio associato alle procedure cliniche e gestionali dello studio odontoiatrico, che assiste il professionista in queste nuove necessità, fornendo al contempo un quadro di autovalutazione e alcuni interessanti vantaggi in caso di contenzioso. L’applicazione della Failure Mode and Effect Analysis (FMEA) è illustrata con esempi e risultati dell’applicazione a uno studio monoprofessionale rappresentativo della realtà nazionale.
Summary
In recent years, the economic crisis, the onset of large commercial networks, a raising awareness about safety and satisfaction among patients and public opinion, the acceleration of technological progress have created to mono-professional studios the need to ensure high quality of care, while optimizing the economic management of activities. The article proposes the application of a methodology of analysis and management of the risk associated to clinical and managerial procedures of the dental practice, which assists professionals in these new needs and provides a framework for self-assessment and some interesting advantages in the event of disputes. The application of Failure Mode and Effect Analysis (FMEA) is illustrated with examples and results of the application to a mono-professional study, representative of the national context.
Nell’articolo viene descritta una metodologia di analisi e gestione del rischio associato alle procedure cliniche e gestionali dello studio odontoiatrico, in particolare monoprofessionale, che assiste il professionista in queste nuove necessità, fornendo al contempo un quadro di autovalutazione e alcuni interessanti vantaggi in caso di contenzioso.
Gli ultimi anni hanno portato cambiamenti significativi nel campo dell’odontoiatria: la rapida evoluzione tecnologica dei materiali e delle attrezzature, la comparsa di cliniche professionali di grandi dimensioni con impronta fortemente commerciale, una nuova coscienza del paziente, più motivato ma anche più attento al risultato e alla spesa, il tutto in un quadro sociale di spiccata crisi economica. In questo contesto gli studi di piccole e medie dimensioni subiscono importanti conseguenze: dalla riduzione del numero dei pazienti e dall’aumento della loro propensione al contenzioso, al rischio di diventare carenti nell’aggiornamento professionale e nelle soluzioni tecnologiche per una ridotta disponibilità agli investimenti. In queste condizioni sono più probabili errori o inadeguatezze terapeutiche che potrebbero ulteriormente allontanare i pazienti.
Le principali associazioni specialistiche invitano a una maggiore attenzione non solo alle aspettative dei pazienti, ma anche ai rischi strettamente correlati al normale svolgimento delle procedure terapeutiche. È nostra intenzione porre l’attenzione sul secondo aspetto, la gestione dei rischi, che è un approccio globale e include anche la gestione delle aspettative del paziente. Gestire i rischi significa analizzare le fonti di eventi avversi, attribuirvi una valutazione, verificare se il rischio collegato sia accettabile o invece non sostenibile, e in questo caso individuare azioni che lo eliminino o lo riducano.
La consapevolezza dei rischi associati alle proprie attività professionali fornisce all’odontoiatra maggiore sicurezza nella gestione delle pratiche cliniche: l’analisi del rischio evidenzia le operazioni che hanno più probabilità di essere ripetute per l’ottenimento del risultato, per la correzione di errori o che addirittura possono indurre danni economici, estetici o fisici al paziente o allo studio stesso.
Il controllo dei rischi legati all’attività può essere portato in evidenza nella stipula dell’assicurazione RC e contribuire alla riduzione del suo costo. Inoltre, si allinea ai recenti provvedimenti che contemplano la depenalizzazione della colpa lieve1, fornendo al medico in caso di contenzioso una prova dell’aderenza a linee guida2. Può essere di grande aiuto anche al giovane professionista che intenda avvalersi di metodologie di guida nell’impostazione del proprio lavoro e, ove del caso, del proprio studio.
L’analisi del rischio
La valutazione del rischio clinico è oggetto di un documento emesso nel 2004 dal Ministero della Salute3, di uno successivo del 20114 e di diversi documenti che si rifanno a studi e pubblicazioni internazionali, così come ad alcune esperienze nazionali. Esistono diversi metodi di gestione del rischio5, alcuni dedicati a settori molto specifici, altri di uso potenziale molto più ampio. Il rischio può essere definito come la possibilità che accada qualcosa che avrà un impatto sugli obiettivi6. I metodi che prevedono una valutazione quantitativa attribuiscono un valore alla gravità G di un potenziale evento avverso e alla probabilità P che possa accadere, definendo il rischio R come il prodotto dei due valori:
R = G x P
Abbiamo deciso di applicare in ambito odontoiatrico un metodo di analisi del rischio molto usato nel mondo industriale, chiamato Failure Mode and Effect Analysis (FMEA, analisi delle modalità di fallimento e degli effetti). Questo metodo è stato già sperimentato in ambito sanitario, in versione originale o come metodo derivato (HFMEA)7.
Il lavoro che proponiamo mostrerà l’applicazione della FMEA cosiddetta di processo (P-FMEA) alle procedure cliniche di uno studio odontoiatrico monoprofessionale.
La Failure Mode and Effect Analysis (FMEA)
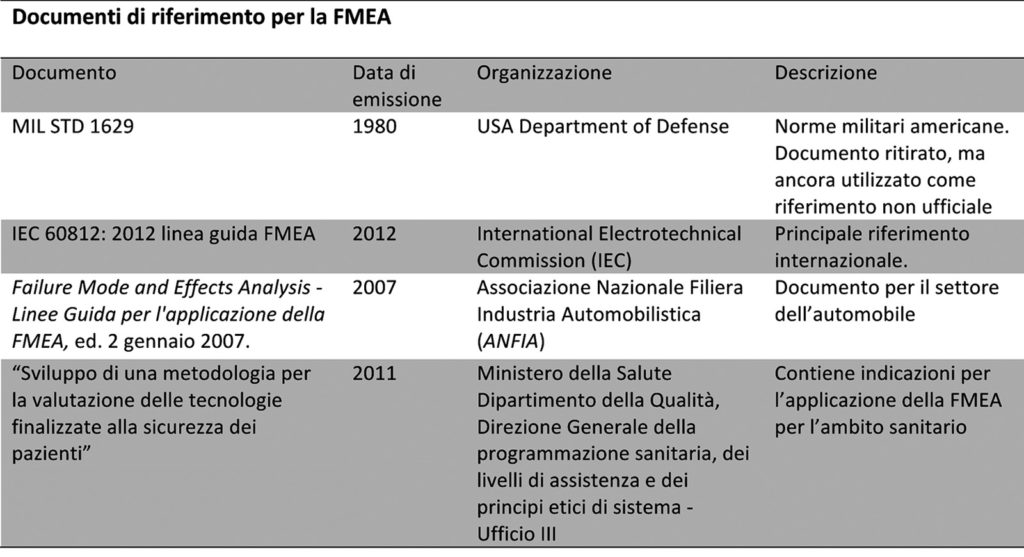
I principali standard nazionali e internazionali per la FMEA sono indicati nella tabella 1.
La FMEA è un’analisi preventiva che può essere applicata a qualsiasi processo (definito come insieme di attività che generano un prodotto o un servizio) e avere diversi obiettivi.
Nel nostro lavoro il termine processo sarà equiparato a procedura clinica ed entrambi saranno utilizzati per esprimere lo stesso concetto. Gli obiettivi individuati sono la sicurezza del paziente, la tutela economica dello studio e del paziente e la sua soddisfazione. Il processo, o procedura clinica, è dapprima descritto nei suoi passaggi primari tramite il flusso di processo.
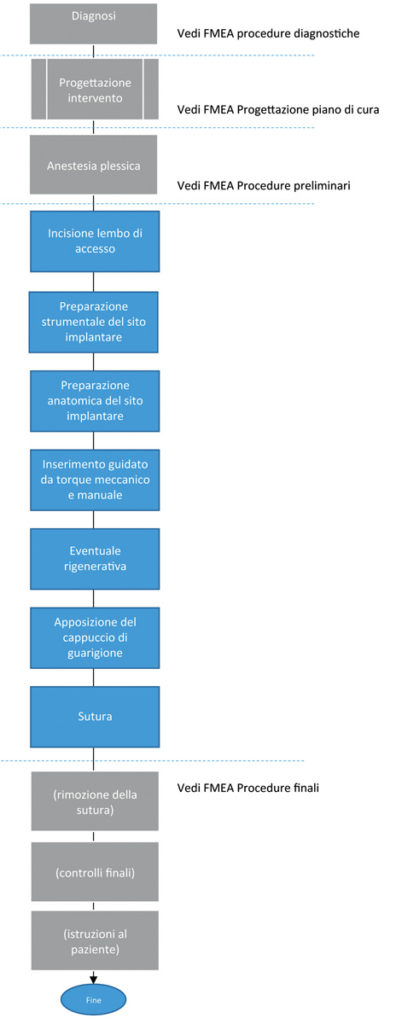
In figura 1 è mostrato un esempio di rappresentazione di una procedura clinica (impianto).
Per l’analisi FMEA si utilizzano tabelle di lavoro per raccogliere ed elaborare tutte le informazioni e i dati necessari per l’analisi (un esempio in figura 2).
La sequenza delle operazioni è inserita nella colonna 1 della tabella in figura 2.
Per ogni operazione in colonna 2 si individuano gli errori o i problemi in cui si potrebbe incorrere, che costituiscono i Failure mode (modi di guasto, modalità di fallimento).
Nella colonna 3 si inserisce l’effetto del problema (Effect) sugli obiettivi finali, catalogati in tre classi: danno biologico al paziente, disagio del paziente, danno economico (allo studio oppure al paziente). A questi effetti si attribuisce una valutazione numerica con il parametro Gravità (G, colonna 4).
La scala utilizzata è descritta in tabella 2. La figura 3 mostra queste operazioni riferite a un passaggio della procedura di realizzazione di un’impronta di precisione.
Il terzo passo consiste nel ricercare la o le cause dell’errore (colonna 5). Per ciascuna causa si valuta quanto è probabile che possa accadere, al fine di attribuire un valore al parametro Probabilità (P, colonna 6). In mancanza di un conteggio dei propri errori passati, il professionista può fare una stima delle percentuali di errore P, acquisendo dati dal proprio operato o dalla letteratura specifica. La tabella 3 è un esempio di scala di valori attribuibili al parametro P.
In generale, la probabilità dipende da maturazione professionale ed esperienza dell’odontoiatra: un giovane professionista ha un’incidenza di errori superiore a un professionista di esperienza; un esperto in una tecnica specifica avrà una probabilità di errore molto bassa per il suo campo e più alta in tecniche di cui non è esperto. In figura 4 è mostrata l’applicazione di questa valutazione alla stessa operazione della procedura di rilevazione dell’impronta considerata in figura 3.



Come si può notare, sono state individuate due cause potenziali, associate alla stessa operazione. Di conseguenza, saranno calcolate due serie di parametri per la valutazione del rischio.
Diversamente dalle altre analisi del rischio, la FMEA prende in considerazione anche un terzo fattore, che associa a ciascun errore le precauzioni già in atto per prevenirlo o intercettarlo (colonna 7). Si valuta tramite il parametro Rilevabilità (R, colonna 8) quanto i controlli già predisposti siano efficaci nell’intercettare l’errore, evitarne la causa o limitarne gli effetti.
La tabella 4 mostra un esempio di valutazione per la Rilevabilità.



Si noti che, in disaccordo con il significato del nome attribuito al parametro R, la sua valutazione va da 1 = molto sicuro, perfettamente controllato a 10 = totalmente fuori controllo. La figura 5 mostra l’applicazione della valutazione della rilevabilità all’esempio già considerato.
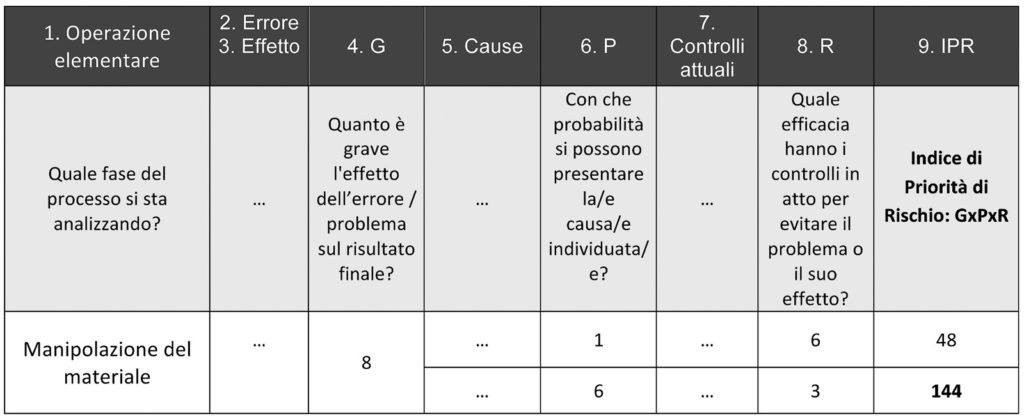
Infine, si definisce l’Indice di Priorità di Rischio (IPR, colonna 9) come il prodotto di G, P, R. L’IPR traduce in numero la priorità con cui vanno affrontate le sorgenti di rischio, al fine di eliminarle o contenerne l’impatto.
Il massimo rischio accettabile è rappresentato da un valore di soglia definito per l’IPR: si individueranno azioni per mitigare/eliminare i rischi associati alle operazioni con IPR superiore alla soglia, mentre si considererà accettabile il rischio associato alle operazioni con un IPR sotto questa soglia.
Ogni clinico può scegliere la soglia per l’IPR in relazione al livello di rischio che decide professionalmente di accettare.
Per esempio, una soglia di IPR = 100 intercetta un evento molto grave (G = 10) per il quale non siano in atto controlli (R = 10), qualsiasi sia la probabilità di accadimento, anche molto bassa. Allo stesso modo, un evento mediamente grave (G = 6), mediamente probabile (P = 6) e debolmente coperto da controlli (R = 3) risulta sopra soglia (IPR = 108). La figura 6 mostra il calcolo di IPR nell’esempio considerato.
Nel nostro caso, la soglia per l’IPR è stata fissata a 100, dunque è stato intercettato un rischio solo per la seconda causa di errore (imperizia del personale).
La prima causa di errore (macchina difettosa) sarebbe stata considerata rischiosa se si fosse fissata una soglia di IPR pari a 40. Intervenire su un’operazione elementare per abbatterne l’IPR significa mettere in atto azioni che riducano la gravità G, la probabilità P o la rilevabilità R.
Ogni azione deve essere pianificata con un enunciato non equivoco, attribuita a un responsabile, definita temporalmente e supportata dalle opportune risorse (colonne 10).
Per diminuire G si possono trovare soluzioni che limitino il danno fisico oppure quello economico al paziente, o allo studio per un abbandono del paziente scontento.
Per diminuire P, quindi per ridurre la frequenza degli errori, si può agire su materiali, strumenti, competenze del personale. Per ridurre R si introducono controlli sulle fasi intermedie della procedura (es. radiografia, modelli di studio) o guide all’esecuzione dei passi più critici (check list, linee guida).

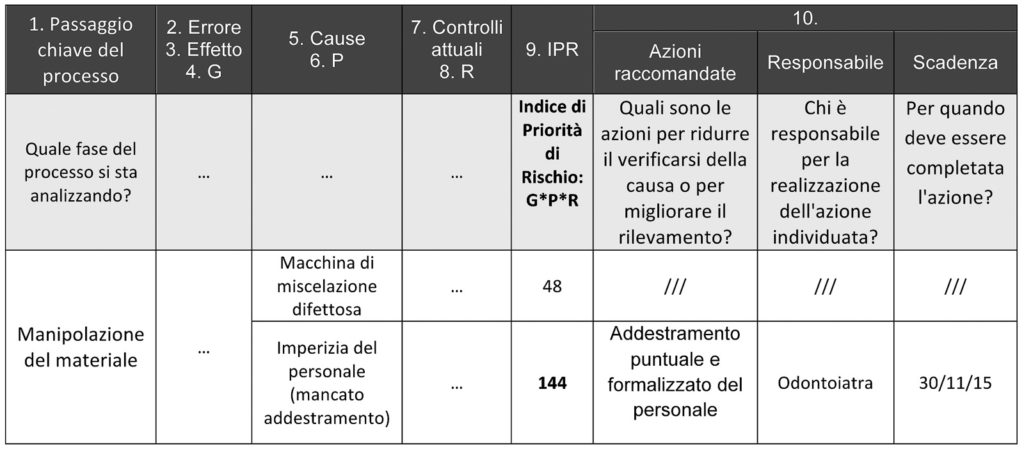
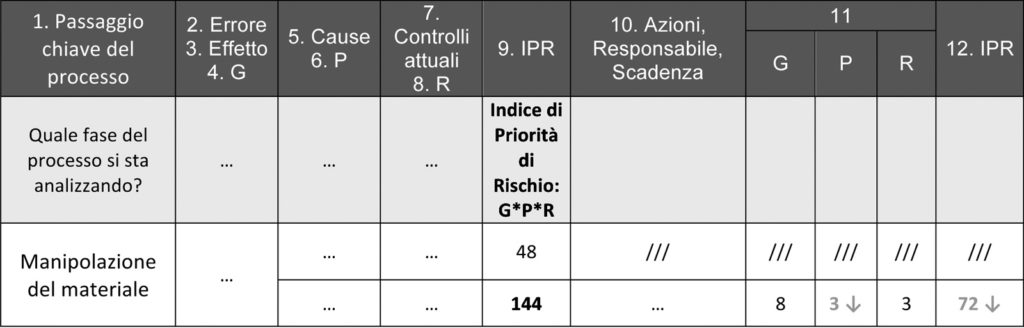
La figura 7 mostra l’azione definita per l’IPR relativo alla causa imperizia del personale che ha un valore di 144, non accettabile perché superiore alla soglia di 100 definita.
Nessuna azione è invece richiesta per l’altra causa di fallimento dell’operazione, per cui è stato valutato accettabile il livello di rischio.
Vengono rivalutati i tre parametri G, P, R in conseguenza delle azioni definite (colonna 11); è calcolato un nuovo IPR (colonna 12) e confrontato con la soglia. In figura 8 l’esempio termina con la rivalutazione dei parametri e il ricalcolo di IPR, per il quale si ottiene un valore correlato a un rischio accettabile.
La prima analisi FMEA termina quando tutti gli IPR sopra soglia sono stati opportunamente ridotti.
È utile che la FMEA sia mantenuta aggiornata, nel caso di nuovi episodi di errore/fallimento o di eventuali aggiornamenti/correzioni alla procedura clinica, la cui necessità sia emersa col tempo. L’aggiornamento della FMEA garantisce al professionista un migliore controllo delle procedure cliniche e una capitalizzazione formale della propria esperienza tecnica e gestionale.
Risultati dell’applicazione della FMEA
Nel caso in esame, le procedure dello studio monoprofessionale sono state raggruppate in:
- procedure diagnostiche;
- procedure di progettazione del piano di cura;
- procedure preliminari;
- procedure cliniche/operative;
- procedure di controllo finale.
La progettazione del piano di cura ha richiesto un approccio diverso, che sarà trattato in altro lavoro. Le altre procedure sono state schematizzate secondo un flusso di processo e analizzate attraverso la compilazione dello schema FMEA di figura 2.
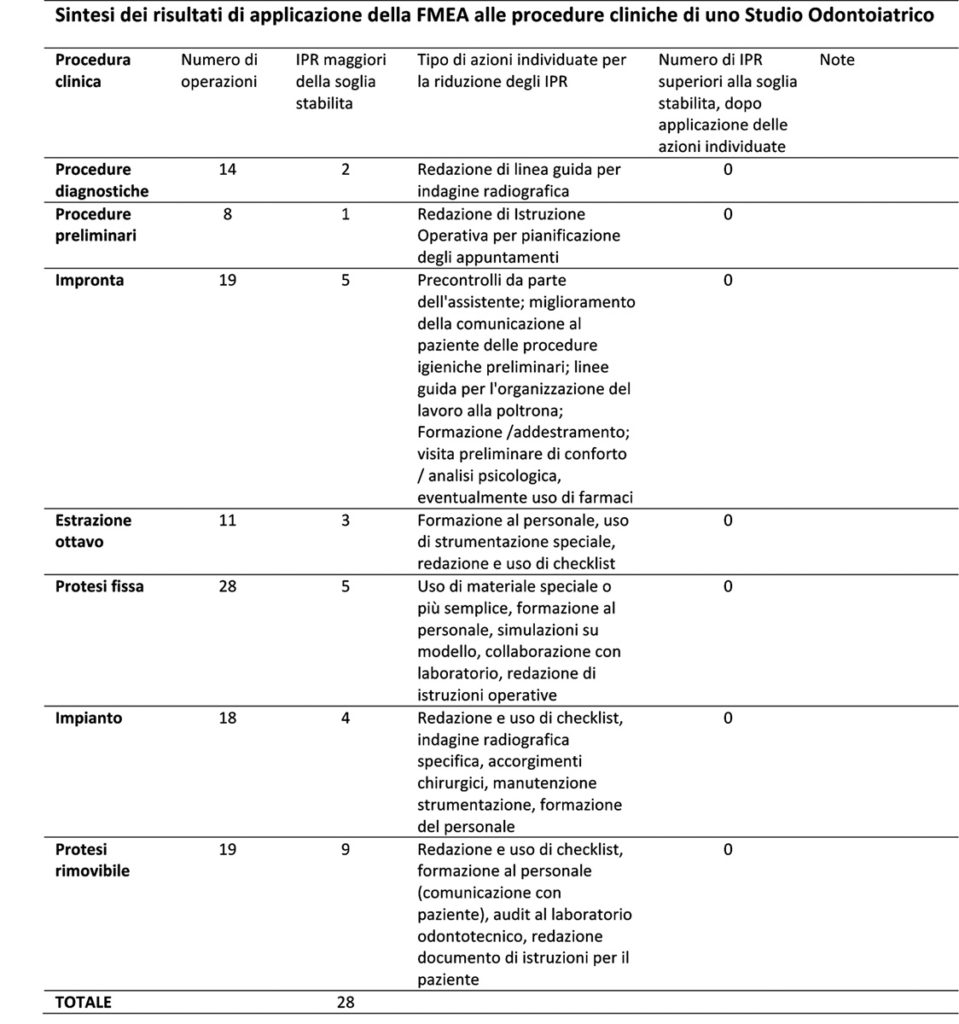
La tabella 5 presenta una sintesi dei risultati dell’analisi per alcuni esempi di procedura clinica. Le azioni individuate sono principalmente raccolte in quattro aree:
- area metodi:
- procedure gestionali: redazione di istruzioni operative, documenti informativi e linee guida; redazione di check list per il controllo; verifiche con il laboratorio odontotecnico
- procedure cliniche: simulazioni su modelli di studio, indagini radiografiche specifiche;
- area personale: formazione al personale;
- area strumentazione: utilizzo strumentazione più sofisticata; manutenzione pianificata;
- area materiali: uso di materiali specifici/più semplici.
Discussione
Per la nostra applicazione del metodo FMEA abbiamo preso in considerazione uno studio monoprofessionale, in posizione centrale di una città di media grandezza, che fornisce ogni terapia salvo ortodonzia e chirurgia orale complessa, per le quali si avvale di collaboratori esterni. Lo studio è in attività da diversi anni, occupa due assistenti, di cui una più orientata alla poltrona l’altra alla segreteria ma intercambiabili, per un complessivo di 35 ore settimanali, ed è dotato di un gestionale generico basato su MS Office. Questo profilo può rappresentare circa l’80% degli studi italiani8.
L’analisi FMEA ha costituito un’occasione di revisione critica di attività cliniche, materiali e strumenti e loro impiego, formazione e competenza del personale, con una ricerca sistematica (richiesta e guidata dal metodo) di opportunità di errore e di valutazione delle conseguenze sui pazienti e sulla solidità dello studio.
Gli spunti per il migliore controllo del rischio non sono l’unico frutto dell’analisi: la consapevolezza dei rischi associati alle proprie attività professionali fornisce all’odontoiatra maggiore padronanza nella gestione delle pratiche cliniche, con maggiore sicurezza rispetto alla salute del paziente.
Inoltre, gli spunti per la riduzione degli errori (dunque delle necessità di rifare lavori) e di spreco di tempo e di materiali agevolano una gestione economica più efficiente.
Stando al nostro esempio, si nota che la maggior parte delle azioni non riguarda il miglioramento delle procedure cliniche analizzate, ma la loro gestione organizzativa e di quelli che in Qualità sono chiamati processi di supporto.
I processi di supporto forniscono materiali e/o servizi al processo primario, che nello studio odontoiatrico è l’attuazione del piano di cura del paziente.
In un Sistema di Gestione Qualità (ISO 9001), nel quale i processi organizzativi sono già tenuti sotto controllo, l’analisi FMEA avrebbe potuto far emergere con maggiore chiarezza le necessità di controllo e miglioramento preventivo degli aspetti tecnici delle procedure. Se uno studio non intende intraprendere la certificazione di qualità, può comunque applicare la FMEA a singole procedure, per iniziare un percorso di miglioramento tecnico e gestionale. Quanto più il professionista sarà in grado di alimentare il sistema con dati e considerazioni cliniche reali, tanto più il metodo lo ricompenserà con risultati di qualità.
- In sintesi, il metodo FMEA ha diversi vantaggi:
- guida un’attenta analisi di:
- aspettative del paziente;
- carenze cliniche di titolare e personale;
- carenze gestionali dello studio e delle procedure;
- controlli formali (es. check list);
- verifica l’efficacia dei controlli già in atto che mitigano il rischio, aspetto connaturato alla pratica odontoiatrica, che fa un uso naturale ed estensivo di controlli;
- misura la gravità delle conseguenze degli errori e la loro probabilità;
- tramite l’IPR individua la soglia di rischio accettabile e consente di modulare gli interventi in base alla propria propensione al rischio;
- migliora la gestione economica dello studio;
- invita alla buona pratica di mantenere aggiornata la cartella clinica;
- favorisce miglior qualità e armonia in studio, facilitando un lavoro con ritmi e team orientati alla terapia;
- fornisce un metodo semplice per l’autovalutazione;
- può costituire materiale fondamentale nella gestione dei contenziosi.
In conclusione, la FMEA è una risorsa per il piccolo studio monoprofessionale o per il giovane professionista che ha appena aperto un’attività, allo scopo di migliorare la gestione dello studio e/o della propria professionalità.
Ciò è compiuto riducendo i costi senza rinunciare alla (anzi, privilegiando la) qualità delle cure offerte, e al contempo mantenendo sotto controllo i rischi associati alle procedure cliniche. Lo strumento è particolarmente adatto per chi si sente pronto a intraprendere un percorso orientato alla qualità piuttosto che all’insegna dei grandi numeri.
In conclusione, noi riteniamo la FMEA uno strumento potente ed efficace per migliorare l’efficienza di qualsiasi struttura sanitaria, e grazie alla sua adattabilità, anche di piccole realtà, che sono e ci auguriamo rimangano ancora per molti anni preponderanti in Italia.
Gli autori mettono a disposizione di chi ne faccia richiesta uno schema in bianco per la realizzazione di un’analisi FMEA. Un’evoluzione di questo lavoro prevede un semplice schema precompilato e un programma di supporto all’analisi, in cui il professionista debba solo personalizzare i parametri secondo la propria pratica di studio.
Corrispondenza
Antonella Lanati
alanati@valorequalita.eu
1. LEGGE 8 novembre 2012, n. 189. Per commenti, http://www.altalex.com/documents/leggi/2012/11/12/dl-sanita-la-legge-di-conversione-del-decreto-balduzzi.
2. Per dettagli e commenti, http://www.altalex.com/documents/news/2015/11/20/linee-guida-e-vautazione-responsabilita-colposa-medica, 02/12/2015.
3. http://www.salute.gov.it/imgs/c_17_pubblicazioni_583_allegato.pdf.
4. http://www.salute.gov.it/imgs/c_17_pubblicazioni_1660_allegato.pdf.
5. Tra gli altri: UNI EN 1050:1998, MIL-STD-882c (1993), AHP (Analytic Hierarchy Process), HAZOP (HAZard and OPerability) analysis, What-If, FMEA/FMECA (Failure Mode and Effect Analysis / Failure Mode, Effect and Criticality Analysis).
6. Norma AS/NZS 4360:2004.
7. M Da Rold, Gestione proattiva del rischio clinico: applicazione della tecnica FMEA in un blocco operatorio, Evidence, aprile 2013, vol. 5, Issue 4; Agenzia Sanitaria Regionale, FMEA – FMECA Analisi dei modi di errore/guasto e dei loro effetti nelle organizzazioni sanitarie – Sussidi per la gestione del rischio 1, ISSN 1591-223X DOSSIER 75 – 2002;
HFMEA http://www.patientsafety.va.gov/professionals/onthejob/hfmea.asp
Fonte: http://www.quotidianosanita.it/lavoro-e-professioni/articolo.php?articolo_id=32181






