Quali accortezze diagnostico-terapeutiche sono necessarie nei pazienti con comorbidità tra bruxismo, disturbi temporo-mandibolari e roncopatie? È quanto chiede Giulia Borromeo, odontoiatra dell’Istituto Stomatologico Italiano a Domenico Viscuso, responsabile del Centro Dolore oro-facciale e di Odontoiatria del sonno presso la Clinica Odontoiatrica dell’Università degli Studi di Cagliari.
 Nel 2007 ha conseguito la laurea in Odontoiatria e Protesi dentaria presso l’Università degli Studi di Milano, a pieni voti. Dal 2008 svolge la libera professione all’Istituto Stomatologico Italiano, nel reparto di Gnatologia neuromuscolare e dal 2010 presso il reparto di Gnatologia, dove si occupa di disturbi temporo-mandibolari, dolore oro-facciale e odontoiatria del sonno. Dal 2009 al 2011, in collaborazione con l’Università degli Studi di Milano, ha frequentato il Centro Cefalee dell’Istituto Neurologico
Nel 2007 ha conseguito la laurea in Odontoiatria e Protesi dentaria presso l’Università degli Studi di Milano, a pieni voti. Dal 2008 svolge la libera professione all’Istituto Stomatologico Italiano, nel reparto di Gnatologia neuromuscolare e dal 2010 presso il reparto di Gnatologia, dove si occupa di disturbi temporo-mandibolari, dolore oro-facciale e odontoiatria del sonno. Dal 2009 al 2011, in collaborazione con l’Università degli Studi di Milano, ha frequentato il Centro Cefalee dell’Istituto Neurologico
C. Besta, per poi perfezionarsi in “Diagnosi e terapia del dolore cefalico” presso il X Corso ASC nel 2011. È autrice di diverse pubblicazioni nazionali e internazionali su cefalea, DTM e odontoiatria del sonno.
Nel 2012 ha realizzato, in collaborazione con Fondazione ISI, Fondazione Umberto Veronesi e Fondazione ANDI, la mostra fotografica “Colori in fumo”, per sostenere la lotta al fumo di sigaretta e sensibilizzare colleghi e pazienti sui danni al cavo orale da tabagismo. Componente della Commissione Albo Odontoiatri e membro del Consiglio di amministrazione dell’Ordine dei medici chirurghi e degli odontoiatri di Milano nel triennio 2014-2017, si è occupata prevalentemente di progetti di formazione per giovani odontoiatri e di progetti di divulgazione sui corretti stili di vita.
 Nato nel 1957, ha conseguito con lode la laurea in Medicina e Chirurgia presso l’Università degli Studi di Milano, città dove vive ed esercita la libera professione e dove è iscritto all’Ordine dei medici, presso l’Albo dei medici, degli odontoiatri e degli psicoterapeuti. Oltre alla specializzazione abilitante in Psicoterapia, ha una specializzazione in Ortognatodonzia conseguita all’Università di Cagliari, un Master di II Livello in Medicina del sonno (Università di Bologna) e un Master di II Livello in Fisiopatologia diagnosi e cura delle cefalee (Università di Torino). Ha ottenuto diversi titoli di perfezionamento, in Sindromi respiratorie (Università degli Studi dell’Insubria), due in Ortodonzia e in Gnatologia (Università di Milano) e il perfezionamento in Filosofia della formazione all’Università Milano-Bicocca.
Nato nel 1957, ha conseguito con lode la laurea in Medicina e Chirurgia presso l’Università degli Studi di Milano, città dove vive ed esercita la libera professione e dove è iscritto all’Ordine dei medici, presso l’Albo dei medici, degli odontoiatri e degli psicoterapeuti. Oltre alla specializzazione abilitante in Psicoterapia, ha una specializzazione in Ortognatodonzia conseguita all’Università di Cagliari, un Master di II Livello in Medicina del sonno (Università di Bologna) e un Master di II Livello in Fisiopatologia diagnosi e cura delle cefalee (Università di Torino). Ha ottenuto diversi titoli di perfezionamento, in Sindromi respiratorie (Università degli Studi dell’Insubria), due in Ortodonzia e in Gnatologia (Università di Milano) e il perfezionamento in Filosofia della formazione all’Università Milano-Bicocca.
Professore a contratto presso la Scuola di specializzazione in Ortognatodonzia dell’Università di Cagliari nell’anno accademico 2010-2011, e presso il CLOPD dell’Università di Cagliari dal 2011 a oggi, dove è responsabile del Centro del Dolore oro-facciale e Odontoiatria del sonno presso la Clinica Odontoiatrica dello stesso ateneo. Coautore di otto libri, di monografie e articoli scientifici, è relatore a congressi nazionali e internazionali in materia di disordini temporo-mandibolari, dolore oro-facciale e odontoiatria del sonno.
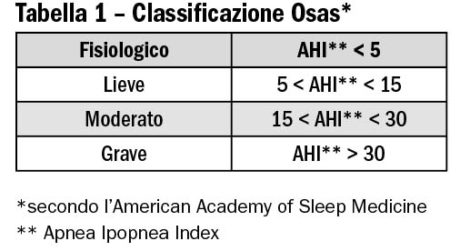
L’odontoiatra è coinvolto in “prima linea” nelle diagnosi e nella cura delle Osas (Obstructive Sleep Apnea Syndrome) e del bruxismo del sonno. In particolare le più recenti linee guida internazionali individuano gli apparecchi di avanzamento mandibolare (Mad, Mandibular advancement device) come prima scelta, in alternativa alla Cpap (Continuous positive airway pressure), nel trattamento delle Osas lievi e medie; per le Osas gravi, invece, il Mad è consigliato quando il paziente non tollera e rifiuta la Cpap.
Questo dato apre al dentista una prospettiva professionale importante, ma lo pone anche davanti alla necessità di intraprendere una formazione seria riguardo all’odontoiatria del sonno.
Il caso
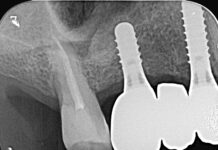
È quello di una paziente di 55 anni inviata a Giulia Borromeo per il trattamento di una Osas lieve (Tabella 1) con un Mandibular advancement device (Mad). Già in possesso di polisonnografia diagnostica (vedi i valori in Tabella 2, colonna di sinistra), la paziente presenta un eccesso ponderale, per il quale però non è ancora in trattamento.
 «All’anamnesi», spiega Giulia Borromeo, «la paziente riferisce storia di bruxismo, per il quale è in trattamento con bite superiore in resina acrilica da circa 10 anni e, all’occorrenza, con uso di miorilassanti centrali. Riferisce inoltre dolenzia al viso e difficoltà alla funzione al risveglio».
«All’anamnesi», spiega Giulia Borromeo, «la paziente riferisce storia di bruxismo, per il quale è in trattamento con bite superiore in resina acrilica da circa 10 anni e, all’occorrenza, con uso di miorilassanti centrali. Riferisce inoltre dolenzia al viso e difficoltà alla funzione al risveglio».
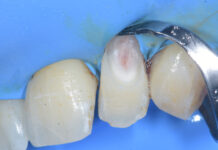
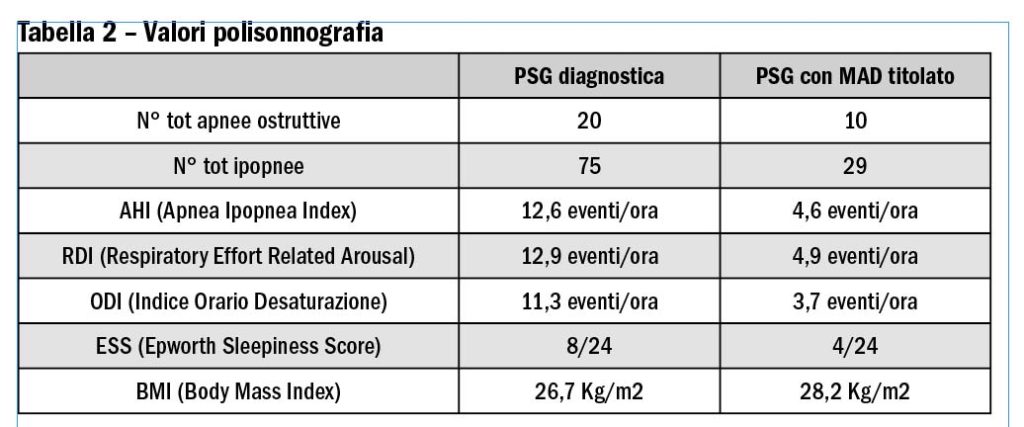
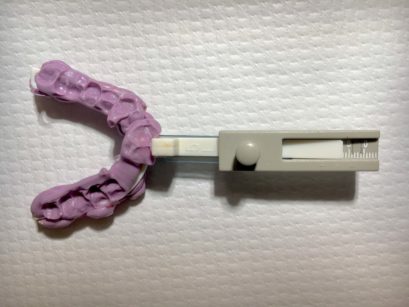
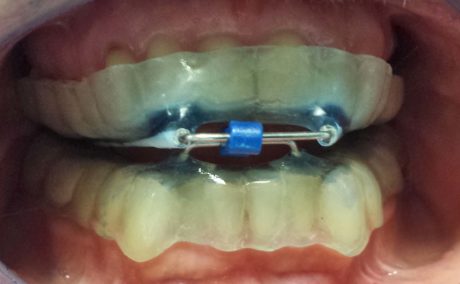
All’esame clinico-obiettivo, riporta Borromeo, la paziente presenta abrasioni moderate ai margini incisali e dolenzia palpatoria ai muscoli elevatori della mandibola. «Per l’American Academy of Sleep Medicine», spiega l’odontoiatra, «la paziente soddisfa i criteri per poter fare diagnosi di bruxismo (presenza di regolare o frequente rumore di digrignamento e usura dentale o dolore muscolare o articolare o cefalea al risveglio) ma, non essendo stati registrati i parametri elettromiografici dei muscoli masticatori alla polisonnografia, si può parlare solo di “probabile” bruxismo e non di bruxismo “definito” (Lobbezoo F et al. Bruxism defined and graded: an international consensus. J Oral Rehabil 2013 Jan;40(1):2-4.). Tuttavia, la paziente richiede il trattamento di una Osas di grado lieve-moderato (AHI 12,6), presentando una discreta sonnolenza diurna (ESS 8/24) e pertanto il quadro di bruxismo, fa notare Borromeo, in presenza di una patologia con importanti ripercussioni sulla salute generale, viene messo in secondo piano. «Abbiamo così preso le impronte in alginato», spiega l’odontoiatra, «e il morso di costruzione con George Gauge in posizione di protrusione al 60% (Figura 1) per la realizzazione di un dispositivo di tipo “Odontoapneia” a opera di un laboratorio certificato». Il dispositivo (Figura 2) viene consegnato alla paziente, che lo tollera senza particolari problemi, a parte una lieve dolenzia masseterina durante la prima settimana di uso. «Dopo 1 mese, al controllo», continua Borromeo, «il dispositivo viene avanzato di 1 mm e, dopo un successivo mese di uso, di un altro millimetro. La paziente ora presenta un buon controllo della sonnolenza diurna (ESS 4/24), riferisce una buona qualità del sonno e viene così prescritta la polisonnografia di controllo con MAD (Tabella 2, colonna di destra). Il controllo degli episodi apneici e delle desaturazioni è buono (AHI < 5eventi/ora), nonostante l’indesiderato incremento ponderale sopraggiunto. Il trattamento con MAD può considerarsi efficace».
Il dubbio
Bruxismo e disturbi respiratori del sonno presentano una frequente comorbidità, pertanto spesso i pazienti bruxisti sono anche affetti da disturbi respiratori come russamento o Osas e viceversa.
«Nel caso in oggetto, la paziente è giunta alla mia osservazione», ricorda Borromeo, «con una chiara richiesta terapeutica, con una documentazione clinica che giustificava tale scelta e con sintomi legati al bruxismo piuttosto lievi, quindi l’Osas aveva una evidente priorità di trattamento sul bruxismo». Tuttavia, fa notare Borromeo, il bruxismo può essere associato a disturbi temporo-mandibolari (DTM), i cui quadri sintomatologici possono essere anche estremamente invalidanti, rendendo la scelta terapeutica molto più complessa.
«Vorrei quindi sapere», dice Borromeo, «quali accortezze diagnostico-terapeutiche sono necessarie nei pazienti che presentino comorbidità tra bruxismo, DTM e roncopatie?».
Ho deciso di porre il quesito a Domenico Viscuso, professionista con una grande esperienza clinica nel campo dei DTM, del dolore oro-facciale e dei disturbi respiratori del sonno, e una profonda conoscenza della letteratura scientifica a riguardo».
Il dentista deve conoscere bene le correlazioni fra Osas e bruxismo del sonno
Le apnee ostruttive del sonno possono avere ripercussioni più gravi del bruxismo notturno, disturbo che tuttavia non deve essere sottovalutato per le conseguenze che genera su denti, protesi e articolazioni temporo-mandibolari, come spiega Domenico Viscuso
«Nel caso esposto dalla dottoressa Borromeo, è stato corretto trattare il disturbo del respiro, come suggeriscono le recenti linee guida», dice Domenico Viscuso, «poiché si tratta di una paziente con un valore che indica una Osas lieve associata anche a sonnolenza diurna. Il bruxismo del sonno è meno grave per quanto riguarda la salute generale del paziente, però può causare una riduzione della qualità del sonno, essendo associato ad arousal, ed è anche un co-fattore causale o un fattore perpetuante per disordini temporo-mandibolari. Pertanto, la precauzione deve essere quella di monitorare i muscoli masticatori dal punto di vista clinico, poiché l’allungamento degli stessi dovuto all’uso del MAD potrebbe causare aumento dell’attività muscolare e della sensibilità dolorifica. Studi recenti (Michiel H e coll. Clin Oral Invest 2012) hanno dimostrato che, se presente, questo effetto collaterale tende a risolversi col tempo».
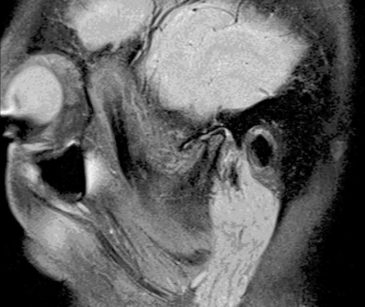
In altri casi però, fa notare Viscuso, potrebbe essere data priorità al trattamento del bruxismo, come nel caso seguente. «Si tratta di una paziente di 55 anni che giunge alla nostra osservazione per dolori oro-facciali importanti, costanti», spiega Viscuso, «e che si esacerbano con la funzione. Fumatrice, riferisce diagnosi di epilessia (per cui assume 1200 mg di oxcarbamazepina al giorno) e russamento cronico severo: per tale motivo ha eseguito in passato due monitoraggi cardio-respiratori notturni che avevano evidenziato Osas lieve. L’esame clinico evidenzia dolorabilità ai muscoli masticatori e alle ATM le quali presentano anche rumore continuo ai movimenti che appaiono limitati con ridotta apertura». Viene fatta una diagnosi iniziale, fa sapere Viscuso, seguendo le indicazioni dei recenti criteri diagnostici per i disordini temporo-mandibolari (DC/RMD), di dolore miofasciale e degenerazione articolare. «Si richiede dunque una RM delle ATM», spiega Viscuso, «indagine che evidenzia artrosi bilaterale di grado severo, confermando la diagnosi iniziale (Figura 3).
La terapia adeguata dovrebbe prevedere una terapia comportamentale, placca occlusale di stabilizzazione (bite) e farmacoterapia per la gestione del bruxismo (clonazepam), come indicato anche da una recente revisione della letteratura (Manfredini e coll. J. Oral Rehab 2015)». Tuttavia, sia il bite che il clonazepam, fa notare Viscuso, potrebbero peggiorare il disturbo respiratorio del sonno.
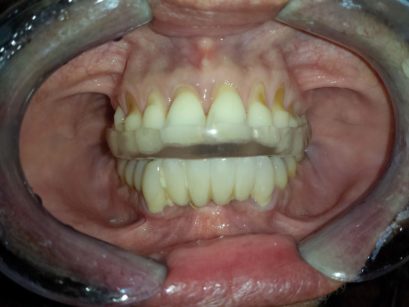
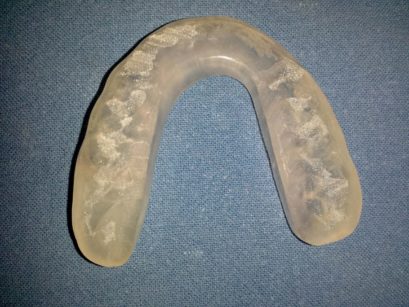
«Il bite perché potrebbe modificare la posizione della lingua e della mandibola in modo sfavorevole», spiega l’esperto, «il clonazepam, invece, perché ha un effetto miorilassante e soprattutto riduce gli arousal corticali, i quali, se è vero che agiscono in modo negativo sulla attività notturna dei muscoli masticatori, di contro hanno una funzione positiva nello sblocco delle apnee del sonno».
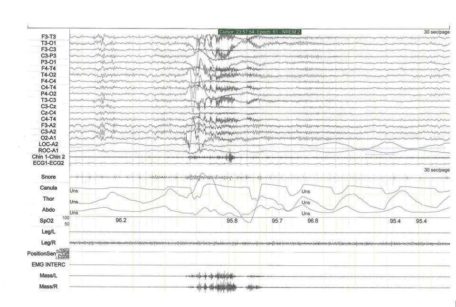
Viene pertanto richiesto ed eseguito un esame polisonnografico completo con registrazione audio-video, il gold standard per la diagnosi sia delle Osas, sia del bruxismo del sonno (Figura 4). «Il referto del Centro di Medicina del sonno», dice Viscuso, «riporta numerosi episodi di bruxismo con attivazioni fasiche e periodiche dei masseteri e un debole rumore associato, prevalenti nella parte centrale della notte di sonno N1 e N2, sporadiche apnee e ipopnee ostruttive prevalenti in posizione prona (AHI 3,7). Nelle conclusioni, si legge: sonno di buona durata ed efficienza con alcuni prolungati periodi di bruxismo, assenza di un disturbo respiratorio significativo.
Si decide, in accordo anche con il medico del sonno, di intraprendere la terapia con clonazepam (5 gocce ogni sera) e placca di stabilizzazione (Figure 5, 6).
La paziente è seguita e i dolori oro-facciali sono sotto controllo. Il caso è emblematico del fatto che, poiché esiste una comorbidità fra bruxismo del sonno e Osas, il dentista deve decidere a seconda dei casi quale sia il disturbo prevalente da trattare, tenendo anche in considerazione il fatto che la terapia del bruxismo può influire in modo negativo sulle apnee ostruttive».
a cura di Pierluigi Altea