Il concetto di odontoiatria adesiva ha rivoluzionato l’approccio clinico in termini di preparazione, durata, estetica e riabilitazione. La superiorità estetica, la biocompatibilità e i vantaggi funzionali dei manufatti ceramici hanno determinato un ampliamento della rosa di indicazioni cliniche al loro utilizzo. La conoscenza delle proprietà dei materiali dentali e dei protocolli relativi alla loro cementazione diventano determinanti nel decretare il successo a lungo termine del trattamento protesico. Oggi come in passato vale il principio secondo il quale il cemento non deve essere l’elemento che consente di correggere difetti di precisione del restauro o errori nella preparazione del dente. Il cemento adesivo deve “semplicemente” garantire un’affidabile e duratura adesione del materiale con cui è stato realizzato il manufatto protesico ai tessuti duri del dente e ai materiali utilizzati per la ricostruzione.
Tecnologia adesiva odontoiatrica
Ancora oggi assistiamo a una continua rapida evoluzione della tecnologia adesiva odontoiatrica che vide i suoi albori nel 1956, anno in cui Buonocore pubblicò un articolo nel quale presentava un metodo per fare aderire efficacemente e durevolmente le resine acriliche a dentina e smalto. In realtà il primo tentativo in questa direzione fu eseguito nel 1951 dal chimico svizzero Hagger, che utilizzò il monomero funzionale glicerofosfato dimetracrilato (GPDM) ancor oggi presente come principale monomero funzionale in alcuni materiali adesivi. Nel 1952, Kramer e McLean dimostrarono che il GPDM potenziava l’adesione alla dentina “infiltrandosi nella superficie e formando uno strato intermedio”. Fu però dallo studio di Buonocore che venne sviluppata la prima generazione di adesivi a base di GPDM, dove l’adesione era garantita dal legame ionico tra il suo gruppo funzionale fosfato e l’idrossiapatite. In realtà, i primi adesivi commercializzati negli anni Sessanta dimostrarono un legame alla dentina instabile e molto basso. Da allora, attraverso gli anni, la risoluzione di problemi che via via venivano alla luce e la scoperta di nuovi meccanismi, siamo giunti all’ottava generazione di adesivi, gli adesivi universali, che ogni operatore può utilizzare con la metodica che ritiene essergli più congeniale (etch&rinse, self-etch o combinata). Il monomero funzionale ritenuto oggi uno dei più efficaci è il 10-metacrilossidecil-diidrogeno-fosfato (10-MDP).
I pilastri dell’adesione
I fattori che condizionano l’adesione ai tessuti dentali di qualsiasi materiale dentale (adesivi, cementi, ecc) sono: bagnabilità della superficie, microritenzioni (o interconnessioni micromeccaniche) e interazioni chimiche.
Un’adeguata bagnabilità di superficie è il requisito fondamentale affinché si possa realizzare un ottimale contatto di superficie tra il materiale adesivo e la superficie o il substrato ai quali deve aderire. Affinché un liquido si distribuisca uniformemente su una superficie solida, la sua tensione superficiale deve essere inferiore all’energia superficiale del substrato. Ovviamente, materiali non liquidi come cementi autoadesivi e compositi possiedono una viscosità che ostacola la loro diffusione uniforme sulla superficie in un certo lasso di tempo. Altri fattori possono concorrere, come ruvidità della superficie, energia superficiale del substrato alta (smalto mordenzato) o bassa (dentina ricoperta di smear-layer), effetti promuoventi l’adesione come le forze capillari (adesione a smalto mordenzato), idrofilia o idrofobia della superficie e presenza di porosità nell’interfaccia (aria e/o umidità) che indeboliscono l’integrità dell’adesione.
I detriti derivanti dalla fresatura interferiscono direttamente con la bagnabilità della superficie quando sono spalmati e compattati su smalto e dentina, tanto da diventare il maggior ostacolo all’adesione se presenti. Finire le cavità con frese per lucidatura che lascino uno strato di smear-layer più sottile e meno compatto e utilizzare, in aggiunta, strumenti alternativi quali l’abrasione sonica, la sabbiatura e l’ablazione con laser a femtosecondi sono tutti mezzi per ridurre l’interferenza dello smear-layer sull’adesione.
La microritenzione o interconnessione micromeccanica è probabilmente il principale meccanismo di legame ai tessuti mineralizzati come smalto e dentina.
Le microritenzioni possono essere ottenute principalmente in due modi:
- (micro)irruvidimento meccanico;
- (auto)mordenzatura chimica.
La preparazione della cavità mediante frese irruvidisce di per sé le superfici, con decontaminazione della superficie. Nonostante questo, superfici che sono poco ricettive dell’adesione, come lo smalto aprismatico e fluorotico e la dentina sclerotica vetrosa, richiedono di essere quanto meno irruvidite e a volte persino rimosse in parte o in toto. Va da sé che lasciare detriti spalmati sulle pareti della cavità, come già detto, può interferire con l’adesione. La mordenzatura dello smalto elimina ogni interferenza dello smear-layer e, nello stesso tempo, crea profonde fossette da mordenzatura, all’interno delle quali le resine fluide possono fluire con relativa facilità per capillarità e diventare così interconnessioni micromeccaniche.
L’interazione chimica è il contatto più intimo possibile tra atomi e molecole ed è ritenuta contribuire in modo particolare alla durata dell’adesione. Non si traduce in una forza di adesione maggiore, ma sarà in grado di prevenire une riduzione della forza di legame con l’invecchiamento. Dovrebbe coinvolgere principalmente la componente inorganica dell’idrossiapatite della dentina con la quale interagisce ionicamente.
Sistemi adesivi
Il processo di adesione è ottenuto con cementi resinosi per mezzo di interconnessioni meccaniche cui si aggiunge, grazie alla silanizzazione, l’adesione chimica. Richiede molteplici passaggi per la preparazione delle superfici del dente e della ceramica, cosa che la rende una tecnica suscettibile di contaminazioni e lunga da eseguire nella pratica clinica. Un’applicazione corretta della tecnica è la chiave per il successo e la longevità del restauro.
Scegliere il sistema adesivo più adeguato dà inoltre la possibilità di beneficiare di tutti i vantaggi che i restauri indiretti sono in grado di offrire. Per esempio, quando il processo di adesione ha successo, la cementazione fornisce ai materiali ceramici una maggior resistenza alla frattura (il cemento va ad occupare le irregolarità della superficie interna del manufatto e, di conseguenza, promuove una maggior forza di adesione e inibisce la propagazione di eventuali crepe).
L’adesione, dunque, mira a generare un’unione forte, trattenendo il materiale da restauro o l’agente cementante, minimizzando le microinfiltrazioni, le pigmentazioni marginali, le carie secondarie e riducendo lo stress da contrazione. Un ulteriore traguardo dell’adesione è consentire procedure meno invasive che evitino di sacrificare i tessuti a scopo ritentivo. Tra le classificazioni dei sistemi adesivi è spesso utilizzata quella basata sui passaggi utilizzati durante il procedimento.
Si riconoscono sistemi adesivi Etch-Rinse e sistemi adesivi Self-Etch.
I sistemi Etch-Rinse prevedono la mordenzatura di smalto e dentina con acido ortofosforico al 35-37% che viene poi eliminato mediante scrupoloso risciacquo. Segue la polimerizzazione in situ dell’adesivo che nello smalto, per effetto della capillarità, fluisce all’interno delle porosità createsi formando macro tag di resina imbrigliati attorno ai prismi dello smalto e micro tag che penetrano nel nucleo dei prismi dello smalto, entrambi efficaci fautori della ritenzione del materiale. Nel tessuto dentinale, dove l’idrossiapatite è pressoché assente, l’azione dell’acido genera una rete di micro pori nel collagene. L’adesione dipende quindi dall’ibridazione o infiltrazione dell’adesivo all’interno della griglia collagenica esposta, e in tale contesto non è ancora chiaro se l’adesione “chimica” dipenda dall’unione del monomero funzionale con l’idrossiapatite.
I sistemi Etch-Rinse possono essere a 2 o a 3 step:
- nel sistema a 3 step le applicazioni di acido, primer e bond avvengono in tre tempi diversi;
- nel sistema a 2 step sono previste l’applicazione di mordenzante e nella seconda fase primer e bond sono applicati insieme.
L’elemento principale nella metodica etching e rinse è l’applicazione per primo del componente idrofilico dell’adesivo, solitamente sciolto in acqua o in solventi volatili quali acetone, etanolo e butano terziario. L’utilizzo dei cosiddetti “water hunters” facilita l’eliminazione dell’acqua formatasi sulla superficie della dentina in seguito all’esposizione della griglia collagenica, preparandola a ricevere la porzione idrofobica dell’adesivo. Da qui l’importanza dell’utilizzo del giusto solvente:
- nella tecnica “wet bonding” sarà necessario utilizzare un adesivo a base di acetone;
- nella tecnica “dry bonding” sarà da preferire un adesivo a base di etanolo.
Gold standard di questo sistema resta però il 3 step.
La semplificazione offerta dai sistemi self-etch è probabilmente l’elemento che più riduce la possibilità d’errore, grazie all’eliminazione delle fasi di mordenzatura e risciacquo. Importante vantaggio di tale tecnica è che l’infiltrazione del sistema adesivo avviene contemporaneamente al processo di self-etching, riducendo il rischio di discrepanze tra i due processi. La tecnica può prevedere uno (mordenzante, primer e bond sono insieme) o due passaggi (mordenzante e primer insieme e poi nond). Dal momento che la capacità ritentiva consiste nella parziale eliminazione del fango dentinale generato durante la preparazione della cavità, incorporando nel processo di adesione i cristalli e frammenti residui di idrossiapatite, il raggiungimento della ritenzione può essere dovuto all’effetto pulente meccanico e chimico sulla superficie (la regolarizzazione dello smalto periferico e l’azione dell’acido), la demineralizzazione parziale (con formazione di microporosità e, per ibridizzazione, della rete collagenica) che favorisce il crosslinking dell’adesivo e l’interazione dell’acido debole con l’idrossiapatite residua che, dando vita a una rete collagenica rivestita da idrossiapatite con fibrille esposte, è responsabile della doppia adesione meccanica e chimica.
Gold standard di questo sistema resta però il 2 step.
Evoluzione dei sistemi self-etch sono gli adesivi universali nei quali il silano è aggiunto al self-etch. Hanno il vantaggio di essere versatili (applicazione più veloce e semplice), di aderire alla vetroceramica (contengono silano), di aderire alle ceramiche ad alta resistenza (contengono acidi monomerici funzionali) e di aderire chimicamente alla dentina (contengono acidi monomerici funzionali). Hanno però anche svantaggi: hanno basso legame con lo smalto, basso spessore dello strato adesivo (al di sotto dei 10 mm), inibizione dell’ossigeno durante la polimerizzazione, presenza di HEMA come agente di diffusione per i monomeri idrofobici che promuove la degradazione idrolitica, impossibilità delle formulazioni ad essere troppo acide per garantire la stabilità del silano, sensibilità alle condizioni (temperatura e umidità) e alla durata dello stoccaggio.
La cementazione adesiva
I restauri indiretti consentono un grande controllo di forma e funzione, specie in situazioni caratterizzate da importante perdita di tessuto dentale. Trovano indicazione in caso di carie destruenti, fratture, usura dentale, perdita di struttura, funzionalità ed estetica, ma anche in caso di rifacimento di restauri preesistenti.
I materiali più utilizzati per tali restauri sono le ceramiche, divise principalmente in due classi: vetroceramiche (ceramiche feldspatiche, leucite e disilicato di litio) e ceramiche policristalline (allumina e zirconia).
A queste si aggiungono le ceramiche a matrice resinosa. La grande variabilità dei componenti ceramici può confondere il clinico, il quale, senza linee guida per il loro utilizzo, può giungere a decisioni cliniche erronee e fallire. La conoscenza dei materiali ceramici, la loro classificazione, le loro caratteristiche e i loro componenti è l’unico modo per poter scegliere la ceramica più indicata per ogni caso clinico.
Le caratteristiche fisiche e ottiche di questi materiali danno loro una grande capacità di integrarsi nell’ambiente orale, poiché riescono a soddisfare le necessità estetiche e funzionali. Il loro comportamento clinico è simile o leggermente migliore di quello dei restauri in resina.
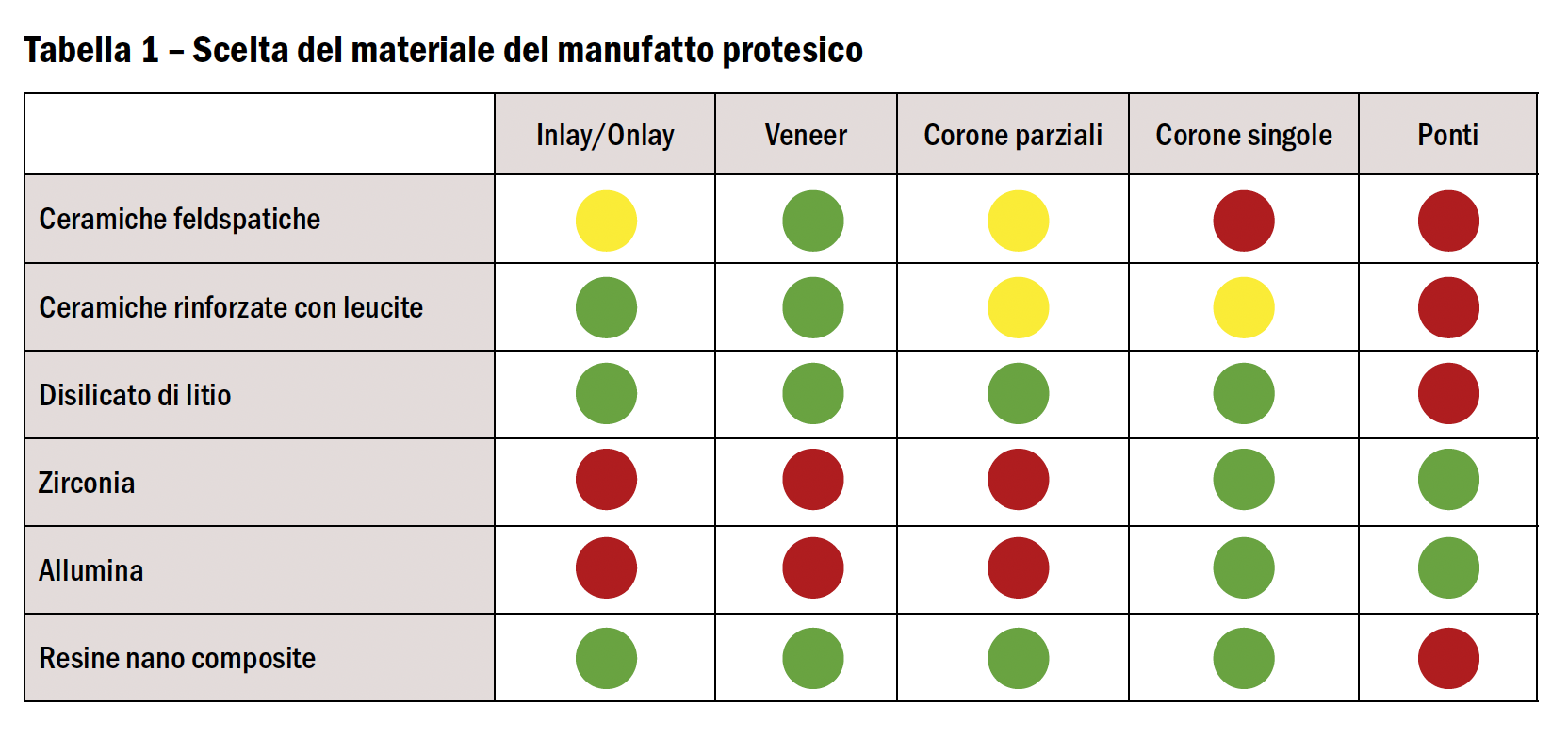
Le ceramiche sono utilizzate per la realizzazione di veneers, inlays, onlays e corone (Tabella 1).
Tra i vantaggi devono essere annoverati anche la stabilità chimica, la biocompatibilità, la bassa conducibilità termica, la grande resistenza alla compressione, la translucenza e la fluorescenza. In generale, l’utilizzo di preparazioni minimamente invasive, conservative, meno vincolate a forme ritentive ha fatto sì che l’adesione diventasse un elemento cruciale per il successo clinico della terapia.
Nonostante tutti i vantaggi dei restauri indiretti, la difficoltà rispetto a un restauro diretto è superiore perché le interfacce adesive sono di più: una sulla superficie del dente e una sulla superficie del manufatto, senza contare che sul dente possono essere già presenti altri materiali come, per esempio, un build-up o un perno in fibra.
I cementi adesivi possono essere utilizzati, con tecniche differenti, per cementazioni provvisorie e definitive.
Le caratteristiche di un cemento ideale
- Meccanico-fisiche: bassa solubilità nei fluidi orali, basso assorbimento d’acqua, elevata resistenza meccanica a compressione e trazione, ridotto spessore del film e capacità adesiva a dente e a materiali protesico e preprotesico.
- Biologiche: il cemento ideale deve rispettare tessuti pulpari e mineralizzati del dente, essere carioresistente e garantire assenza di microinfiltrazione.
- Maneggevolezza: deve essere adatto al tipo di manufatto che si vuole cementare, semplice o complesso, singolo o multiplo che sia.
- Estetica: deve essere radiopaco, avere stabilità cromatica (i compositi duali perdono le loro qualità estetiche nel lungo periodo, cosa che può pregiudicare l’estetica di un manufatto con l’andare del tempo), avere un’ampia gamma cromatica e avere una buona integrazione estetica.
Nella scelta della cementazione dovranno essere tenuti presenti:
- quale tipo di restauro deve essere cementato (corona, faccetta, inlay/onlay);
- in quale settore è collocato il restauro (anteriore o posteriore);
- di quale materiale è composto il manufatto protesico da cementare;
- se il materiale che compone il manufatto è mordenzabile (ceramica feldspatica, leucite, disilicato di litio e resine nanocomposite) o no (allumina e zirconio);
- se la preparazione è ritentiva (corone e ponti) o no (veneers, Inlay, Onlay, corone parziali)
A seconda del materiale che lo compone, il manufatto protesico dovrà subire trattamenti differenti prima di essere cementato adesivamente (Tabella 2).
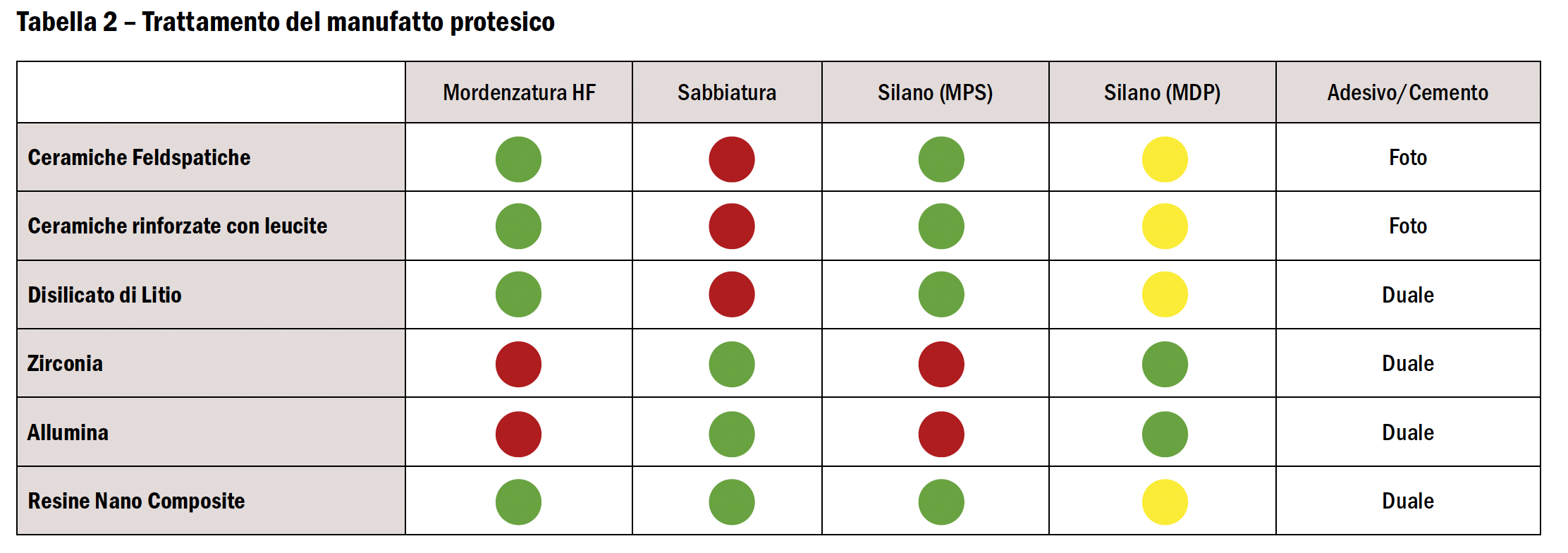
Ceramica: si dovrà preparare con una mordenzatura, un silano e quindi un sistema adesivo tradizionale. La mordenzatura viene eseguita con acido fluoridrico al 10%, e dovrà durare assolutamente meno di 4 minuti per non danneggiare la ceramica (solitamente 60-90 secondi). Dopo un risciacquo con acqua calda per 1 minuto e ultrasuoni per 5 minuti, il manufatto va asciugato con attenzione. Si possono anche utilizzare paste o liquidi dedicati per la pulizia. Una volta asciutto il manufatto viene trattato con silano che sarà lasciato agire per 5 minuti.
Composito: lo si dovrà preparare con una sabbiatura cui seguirà la mordenzatura (servirà unicamente come detergente) e quindi un sistema adesivo a base di silano. L’abrasione ad aria deve essere fatta perché all’interno del composito già completamente polimerizzato che compone il manufatto protesico mancano le catene libere necessarie all’adesione. Da qui la necessità di creare ritenzioni meccaniche.
Il build-up in composito dovrà essere trattato con abrasione ad aria, mordenzatura e adesivi.
Zirconia: la sua preparazione prevederà una sabbiatura light (low pressure sandblasting), trattamento tribochimico, primer per ceramiche e cemento adesivo. Il primer per ceramiche, a base di MDP, deve essere applicato quando a temperatura ambiente, in singolo strato mediante 20 secondi di strofinamento, e quindi asciugato con getto d’aria per 10 secondi.
È importante ricordare che, quando possibile, è sempre consigliato posizionare la diga.
- Prova del restauro: adattamento e colore
- Applicazione di acido fluoridrico al 10% per 60-90 sec
- Risciacquo con acqua abbondante, asciugatura e controllo della mordenzatura (l’intera superficie deve apparire opaca)
- Rimozione dei residui in bagno ad ultrasuoni di alcool al 95%, acetone o acqua distillata per 4 minuti
- Applicazione del silano mono o bi-componente per 1 minuto ed essiccatura mediante calore (asciugacapelli o fornetto di postpolimerizzazione)
- Applicazione del bonding senza fotopolimerizzazione
- Proteggere il manufatto da fonti luminose in attesa di posizionarlo sul dente opportunamente trattato per riceverlo
- Eliminazione delle impurità con alcool 95% o H3PO4 37%
- Prova del restauro ed eventuali modifiche marginali, prossimali, occlusali o di natura estetica
- Sabbiatura con ossido di alluminio 30-50 µm
- Controllo della sabbiatura: l’intera superficie deve avere un aspetto satinato
- Rimozione dei residui con H3PO4 37%, risciacquo con abbondante acqua e asciugatura
- Applicazione del bonding senza fotopolimerizzazione
- Proteggere il manufatto da fonti luminose in attesa di posizionarlo sul dente opportunamente trattato per riceverlo
- Il cemento non deve essere l’elemento che consente di correggere difetti di precisione del restauro o errori nella preparazione del dente.
- Il cemento adesivo deve garantire un’affidabile e duratura adesione del manufatto protesico ai tessuti duri del dente e ai materiali utilizzati per la loro ricostruzione.
- La scelta della tecnica di cementazione “giusta” per un certo tipo di restauro consente al clinico di offrire una riabilitazione protesica che possa mantenere a lungo nel tempo le caratteristiche funzionali ed estetiche ottimali.
- Abad-Coronel C, Naranjo B, Valdiviezo P. Adhesive Systems Used in Indirect Restorations Cementation: Review of the Literature. Dent J (Basel). 2019;7(3):71.
- Cuzic C, Pricop MO, Jivanescu A, Ursoniu S, Negru RM, Romînu M. – Assessment of Different Techniques for Adhesive Cementation of All-Ceramic Systems. Medicina (Kaunas). 2022;58(8):1006.
- Tang C, Mercelis B, Ahmed MH, Yoshihara K, Peumans M, Van Meerbeek B. – Adhesive Performance Assessment of Universal Adhesives and Universal Adhesive/Composite Cement Combinations. J Adhes Dent. 2023;25:241-256.
- Van Meerbeek B, Yoshihara K, Van Landuyt K, Yoshida Y, Peumans M. From Buonocore’s Pioneering Acid-Etch Technique to Self-Adhering Restoratives. A Status Perspective of Rapidly Advancing Dental Adhesive Technology. J Adhes Dent. 2020;22(1):7-34.
- Bourgi R, Kharouf N, Cuevas-Suárez CE, Lukomska-Szymanska M, Haikel Y, Hardan L. A Literature Review of Adhesive Systems in Dentistry: Key Components and Their Clinical Applications. Applied Sciences. 2024; 14(18):8111.