Cosa sono i riassorbimenti radicolari

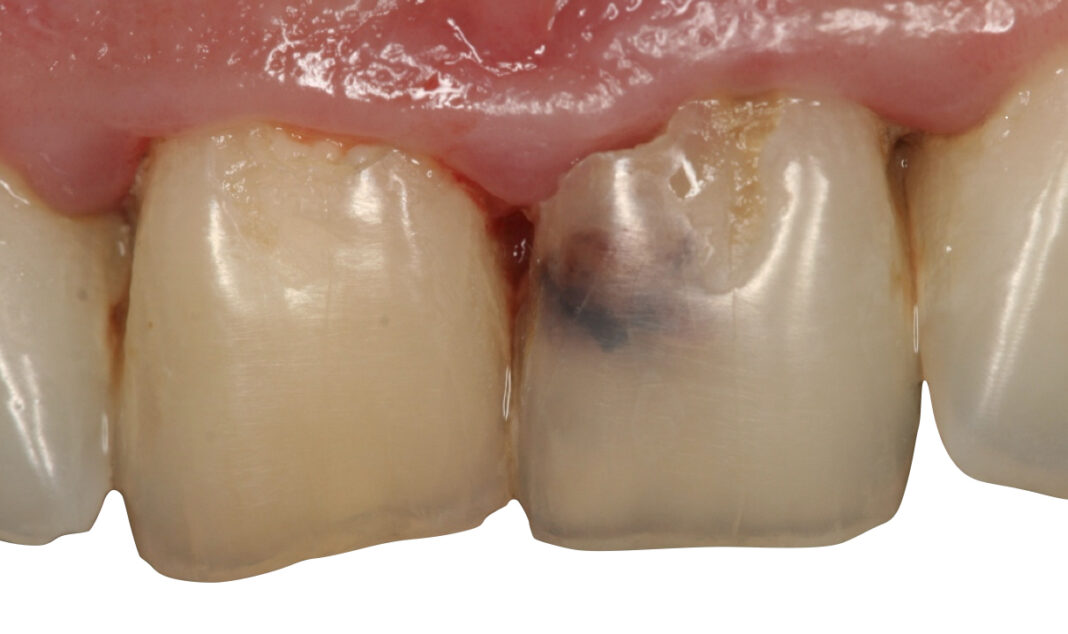
I riassorbimenti radicolari sono processi patologici caratterizzati dalla perdita progressiva dei tessuti duri dentali provocata dall’azione odontoclastica. «Quando si verificano a carico dei denti permanenti, sono sempre indesiderati e di natura patologica», ricorda Roberto Fornara, past president della Società Italiana di Endodonzia (SIE), docente a contratto presso diversi atenei italiani e Certified Member ESE (European Society of Endodontology). «I riassorbimenti radicolari patologici si dividono in due grandi gruppi, a seconda del punto di origine del processo clastico. Il riassorbimento radicolare interno (RRI) ha inizio dagli odontoblasti della polpa dentale che, a seguito di un danno dello stato predentinale, espongono la dentina mineralizzata all’azione degli odontoclasti, innescando la progressiva distruzione della dentina radicolare dall’interno verso l’esterno. Se invece il processo clastico si genera dalla superficie esterna della radice (legamento parodontale), il riassorbimento radicolare diviene esterno (RRE), con iniziale distruzione del cemento e della dentina radicolare che procede in direzione opposta».
Indipendentemente dalla sua posizione, il riassorbimento radicolare è un processo irreversibile che può causare disagio al paziente; richiede spesso una gestione complessa, anche multidisciplinare, e in alcuni casi può portare alla perdita prematura del dente interessato, soprattutto in assenza di diagnosi precoce.
«Il riassorbimento radicolare è una patologia subdola, spesso asintomatica e difficile da diagnosticare, poiché talvolta viene confusa con processi cariosi e, quindi, sottovalutata», prosegue Fornara. Diversi fattori possono danneggiare lo strato predentinale, come i traumi dentari – i più frequenti – l’infiammazione cronica della polpa, le infezioni pulpari subcliniche dovute a processi cariosi o al calore eccessivo durante le fasi di trattamento conservativo/protesico, ma anche stimoli iatrogeni (ortodonzia, sbiancamenti) e procedure pulpari parziali (incappucciamenti, rizotomie in denti vitali eccetera). In generale, i riassorbimenti possono essere causati da traumi, infezioni o trattamenti ortodontici, e, più raramente, da cause sistemiche o idiopatiche».
La diagnosi dei riassorbimenti radicolari rappresenta un momento cruciale anche in relazione al fattore tempo, che incide sulla prognosi.
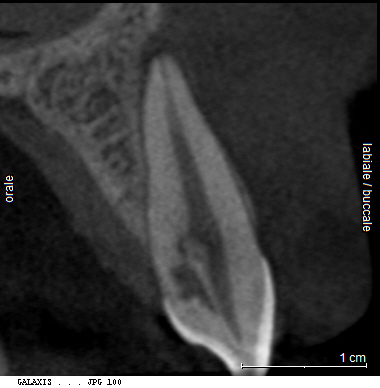
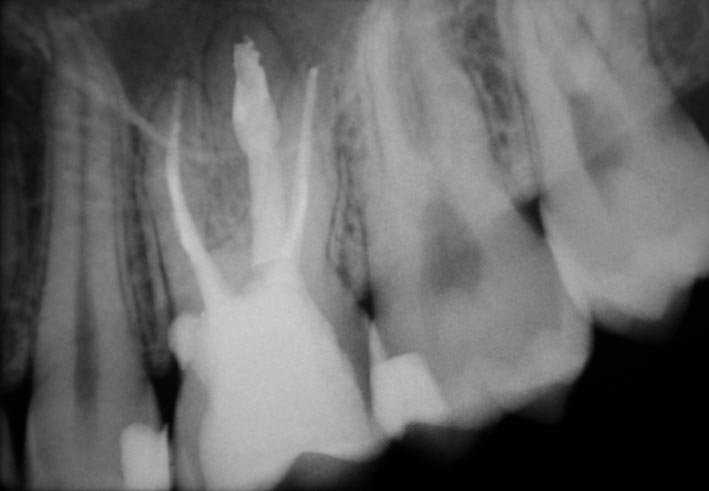
«L’imaging radiografico è fondamentale: dopo la raccolta dei dati anamnestici e un’accurata visita, il primo step è la radiografia periapicale eseguita con la tecnica dei raggi paralleli (centratori). Non sempre, tuttavia, questo esame consente di distinguere tra riassorbimento interno ed esterno; per questo è utile una seconda radiografia, con diversa inclinazione, che grazie alla sproiezione delle immagini può aiutare a chiarire il tipo di riassorbimento. Oggi però sappiamo che l’immagine bidimensionale presenta molti limiti; per questa ragione, le principali linee guida internazionali (AAE-American Association of Endodontists ed ESE-European Society of Endodontology) raccomandano un esame di secondo livello come la CBCT (FOV piccolo, alta risoluzione). Questo consente una diagnosi precisa, informazioni sulla reale estensione del processo distruttivo e, di conseguenza, un piano di trattamento più accurato».
Riassorbimenti radicolari: i casi più frequenti
I riassorbimenti radicolari più comuni sono quelli esterni, poiché le cause che possono innescare l’attivazione clastica a livello parodontale, come traumi, compressioni, ortodonzia e infezioni parodontali, sono frequenti. Il riassorbimento interno, invece, ricorda Fornara, necessita di una condizione specifica legata alla vitalità pulpare.
«In generale, i dati sulla prevalenza di questa patologia sono scarsi e poco chiari. La frequenza risulta bassa, anche se tutti gli studi riportano una possibile sottostima, considerando che l’impiego diffuso della CBCT, strumento elettivo per la diagnosi certa, è relativamente recente. Oggi si ha la sensazione che il fenomeno sia in aumento, forse anche per l’alto numero di trattamenti ortodontici eseguiti rispetto al passato».
Il trattamento può essere estremamente complesso, perché non esistono linee guida univoche per ogni quadro clinico. Tuttavia, fa notare Fornara, la letteratura offre spunti procedurali interessanti. Ciò che è certo, in generale, è l’utilità del trattamento endodontico per arrestare il processo clastico. «I materiali bioattivi rappresentano un valido mezzo per promuovere la guarigione dei tessuti mineralizzati, soprattutto nei casi di comunicazione con il parodonto, consentendo un approccio più conservativo. Nei riassorbimenti esterni, invece, la terapia è spesso combinata, ossia conservativa, endodontica e/o chirurgica in base all’estensione della lesione».
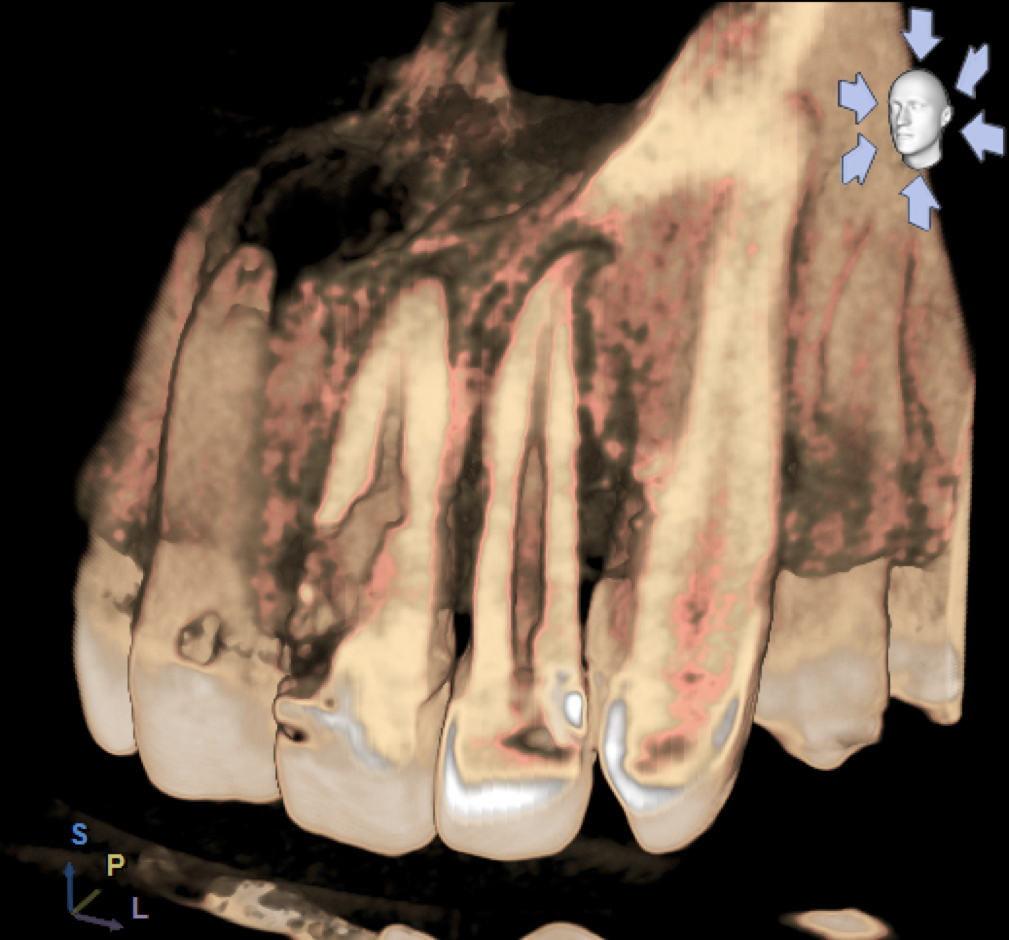
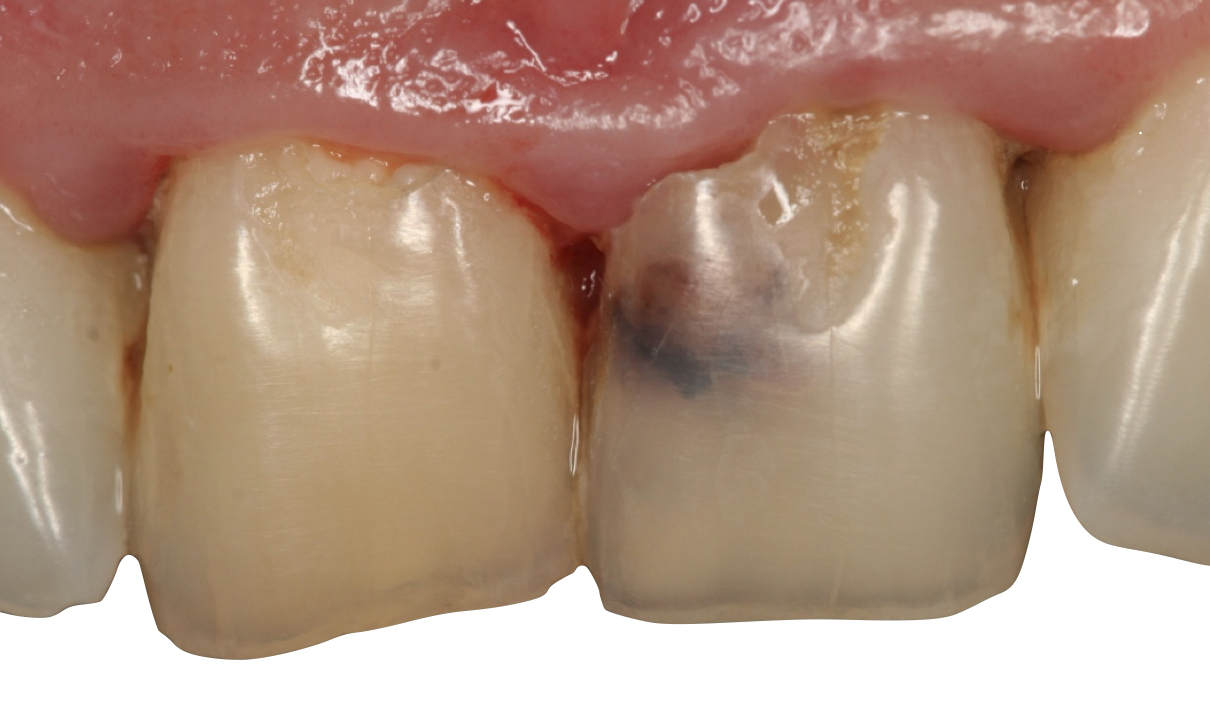
L’approccio ideale ai riassorbimenti patologici cervicali
Tra le sottocategorie ordinate in base all’eziopatogenesi (riassorbimento superficiale esterno, esterno infiammatorio, sostitutivo interno o esterno, ecc.) vi è il riassorbimento cervicale esterno (RCE), che si sviluppa nella zona cervicale del dente, al di sotto dell’attacco epiteliale, spiega Fornara. «Nei casi di diagnosi tardiva, il riassorbimento può raggiungere il terzo medio o apicale della radice, rendendo vano ogni tentativo di trattamento per recuperare il dente. Purtroppo, nelle fasi iniziali è spesso asintomatico, il che ne complica la diagnosi e riduce le possibilità terapeutiche.
Le cause dell’RCE non sono del tutto note e dipendono da diversi fattori, ad esempio traumi, trattamenti parodontali, scarsa igiene e ortodonzia, considerando che quest’ultima è la correlazione più frequente. La prevalenza, ricavata da studi retrospettivi, è bassa (2,3%), ma probabilmente sottostimata.
La possibilità di trattamento dipende in gran parte dall’accessibilità della lesione. Gli obiettivi sono l’escavazione del tessuto di riassorbimento per arrestarne il processo, da eseguire in condizioni di massima visibilità: l’impiego del microscopio operatorio è quindi obbligatorio, associato a fonti e inserti ultrasonici. Un passaggio importante è la “disattivazione” delle lacune clastiche, ottenuta con acido tricloroacetico, ipoclorito di sodio o medicazioni a base di idrossido di calcio, che abbassando il pH nel difetto ne evidenziano meglio le aree da trattare e bloccano l’azione clastica».
Le principali opzioni di trattamento dei riassorbimenti radicolari, ricorda Fornara, comprendono la chirurgia con riparazione esterna del difetto, con o senza trattamento endodontico, la riparazione interna per via ortograda o approcci combinati; nei casi più gravi, l’estrazione del dente può essere inevitabile. «In alternativa, il reimpianto intenzionale, descritto in diversi case report, può consentire la riparazione dei difetti dell’RCE. È indicato quando le lacune non possono essere raggiunte o riparate con approcci chirurgici o ortogradi tradizionali, ad esempio quando la lesione è situata interprossimalmente nel terzo medio o apicale della radice».
Una sfida per l’odontoiatra

«I riassorbimenti dentali, interni ed esterni, rappresentano un evento patologico di grande rilevanza clinica, poiché possono compromettere in modo significativo la struttura e la funzione del dente», sottolinea anche Sandro Marcoli, Socio Attivo dell’Accademia Italiana di Endodonzia e Certified Member dell’European Society of Endodontics, oltre che formatore e docente presso diversi Master universitari. «Questi riassorbimenti, di per sé poco frequenti, sono però in aumento, soprattutto quelli esterni. Nella maggior parte dei casi si tratta di patologie silenti che si manifestano solo durante radiografie di controllo, supportate da un attento esame clinico. Per questo motivo rappresentano una vera sfida diagnostica e terapeutica: è difficile individuarli precocemente e determinarne con chiarezza la natura.
Per il paziente, invece, il riassorbimento, proprio perché spesso asintomatico, ha un impatto emotivo rilevante quando accertato. Se si manifesta con sintomi, può comportare dolore, alterazioni estetiche e compromissione funzionale. L’aspetto più difficile da accettare è che un dente apparentemente sano o correttamente trattato possa andare incontro a una distruzione tissutale progressiva e irreversibile oppure richiedere trattamenti complessi o, in ultima istanza, l’estrazione».
Dal punto di vista biologico, i riassorbimenti derivano dall’attivazione di cellule clastiche capaci di degradare dentina e cemento, stimolate da fattori infiammatori o traumatici. «Le cause più comuni sono traumi, movimenti ortodontici, scaling e carie, ma talvolta il processo decorre del tutto senza sintomi. Clinicamente, i riassorbimenti radicolari possono restare occulti a lungo e venire diagnosticati solo con indagini radiografiche o, più recentemente, con CBCT, che ha migliorato la comprensione di localizzazione ed estensione del difetto, distinguendo chiaramente tra quadri interni ed esterni, distinzione fondamentale per strategie e prognosi».
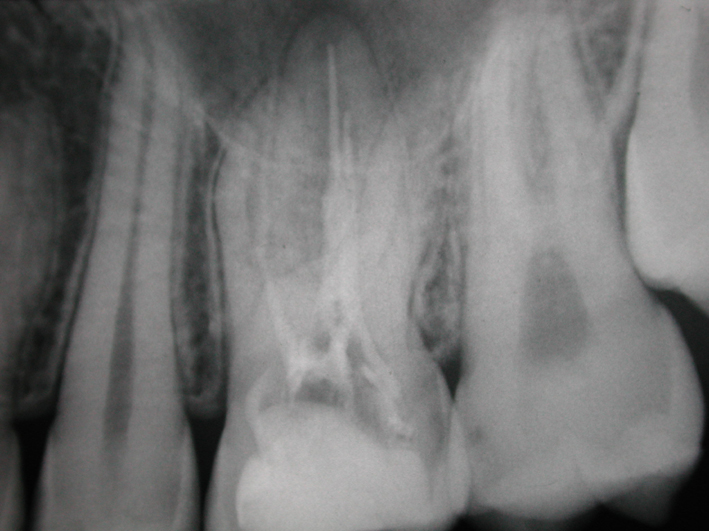
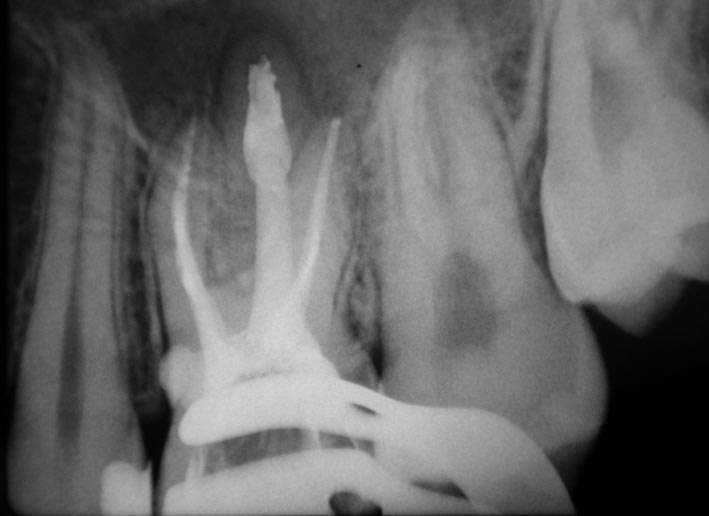
Due elementi chiave da tenere in considerazione
Diagnosi corretta e comunicazione chiara sono gli elementi fondamentali per una valutazione prognostica precisa e una scelta terapeutica calibrata sul caso, ricorda Marcoli. «La diagnosi radiografica tradizionale o la CBCT, se necessario, permettono di stabilire se il riassorbimento sia di origine interna o esterna, se vi sia comunicazione con il parodonto e quanto sia esteso il difetto. Una volta fatta la diagnosi, la scelta terapeutica dipende da vari fattori: localizzazione ed estensione del riassorbimento, vitalità della polpa, grado di compromissione dei tessuti duri e condizioni generali del paziente». Questi elementi consentono di distinguere tra forme potenzialmente trattabili e forme irreversibili. «Nei riassorbimenti esterni infiammatori talvolta la rimozione dell’endodonto può determinare l’arresto del processo; quelli sostitutivi, invece, legati a traumi o reimpianti, hanno prognosi sfavorevole: il processo di sostituzione radicolare con osso è progressivo e irreversibile, e la terapia mira solo a prolungare la sopravvivenza del dente. Nei riassorbimenti interni, al contrario, il trattamento endodontico ortogrado è la scelta di elezione. L’obiettivo è interrompere il processo infiammatorio eliminando il tessuto pulpare alterato e sigillando stabilmente la cavità di riassorbimento. L’introduzione di materiali bioceramici e tecniche di otturazione dedicate ha ampliato le possibilità di successo. L’approccio ottimale resta quello personalizzato: riconoscere precocemente il tipo di riassorbimento e adottare una strategia mirata, sfruttando le risorse diagnostiche e i materiali oggi disponibili».
Strada maestra e rischi nei riassorbimenti interni
«In questo ambito, la via maestra per il trattamento dei riassorbimenti radicolari resta senza dubbio l’endodonzia ortograda convenzionale, purché la diagnosi sia precoce e la lesione non abbia già compromesso in maniera irreversibile la struttura dentale. La terapia canalare consente di rimuovere il tessuto pulpare patologico che alimenta il processo, disinfettare accuratamente il sistema canalare, procedura complessa per la morfologia irregolare delle lacune, e sigillarlo tridimensionalmente, prevenendo reinfezioni e arrestando ulteriori processi riassorbitivi».
Il rischio principale per il clinico meno esperto è duplice, osserva Marcoli: «da un lato la sottostima del difetto e la conseguente detersione incompleta, dall’altro un eccesso di strumentazione che può indebolire la radice già compromessa, predisponendola a frattura. Un’ulteriore insidia è la mancata diagnosi di comunicazioni con il parodonto, che peggiora la prognosi.
Per questo oggi si raccomanda una valutazione accurata dell’estensione del riassorbimento con CBCT, l’uso di sistemi ottici ingrandenti, irrigazioni attivate e materiali bioceramici ad alta biocompatibilità e adattamento marginale.
Solo una gestione integrata e consapevole può trasformare un riassorbimento interno, potenzialmente minaccioso, in un caso trattabile con buone prospettive di mantenimento del dente nel tempo».
Uno studio comparativo pubblicato nel 2024 sul Journal of Pharmacy and Bioallied Sciences (Alam MK, Alruwaili SFH, Alessa MK, Alhamid AA, Albilasi SSM, Alanazi SA. Effects of Orthodontic Mechanics on Root Resorption: A Comparative Study. J Pharm Bioallied Sci. 2024 Feb;16(Suppl 1):S806-S808. doi: 10.4103/jpbs.jpbs_1022_23) ha analizzato gli effetti di differenti meccaniche ortodontiche sul riassorbimento radicolare apicale esterno, per valutare se tipo e intensità delle forze impiegate possano condizionare la risposta biologica del dente.
La ricerca, condotta su sessanta pazienti tra i quindici e i venticinque anni, privi di precedenti trattamenti ortodontici o traumi, ha confrontato apparecchi fissi convenzionali, sistemi autoleganti e allineatori trasparenti, con protocolli terapeutici uniformi.
Per quantificare la perdita radicolare, gli autori hanno analizzato radiografie digitali pre e post-trattamento, misurando la lunghezza degli incisivi superiori e inferiori.
I risultati hanno mostrato una riduzione media di 0,35 mm con apparecchi convenzionali, 0,24 mm con sistemi autoleganti e 0,12 mm con allineatori: differenze statisticamente significative che evidenziano un minor grado di riassorbimento associato agli aligner. Secondo gli autori, le forze leggere, controllate e intermittenti degli allineatori permettono un recupero fisiologico dei tessuti parodontali e riducono l’attività riassorbitiva rispetto alle meccaniche tradizionali, più intense e continue.
Dal punto di vista clinico, lo studio conferma che la gestione della forza ortodontica è determinante nella prevenzione del riassorbimento radicolare. Nei pazienti con fattori predisponenti (radici corte, pregressi traumi o storia parodontale complessa) l’impiego di meccaniche meno aggressive, come allineatori o sistemi autoleganti, può rappresentare una scelta più conservativa. Gli autori ribadiscono anche l’importanza di un monitoraggio radiografico periodico, per individuare precocemente alterazioni apicali e intervenire con pause terapeutiche o modifiche di forza, preservando così la salute radicolare. Le differenze biomeccaniche tra i vari approcci ortodontici, conclude lo studio, non sono solo teoriche ma clinicamente rilevanti: gli aligner garantiscono un rischio significativamente inferiore di riassorbimento rispetto ai sistemi fissi tradizionali. Tuttavia, la prevenzione dipende sempre dal controllo accurato delle forze e dalla capacità del clinico di adattarle alla risposta biologica individuale del paziente.