Riassunto
Il lavoro descrive due metodiche di sedazione cosciente da utilizzare a livello ambulatoriale come supporto per il trattamento di casi difficili. Entrambe consentono, infatti, ai soggetti ansiosi o eccessivamente timorosi di poter accedere alle cure dentali in condizioni di assoluta sicurezza evitando di ricorrere all’anestesia generale.
La sedazione cosciente con N2O/O2 è particolarmente indicata in soggetti con problemi cardiocircolatori al fine di prevenire emergenze mediche.
L’utilizzo del Micronoan si rivela un ottimo ausilio nei piccoli pazienti che necessitano di singole prestazioni altrimenti intrattabili.
Un’equipe odontoiatrica ben organizzata e che conosca le tecniche e rispetti le indicazioni può utilizzare queste metodiche per trattare la maggior parte dei pazienti difficili.
Summary
Odontology outpatient techniques of conscious sedation
The paper describes two different techniques of conscious sedation to be used for outpatient care as a valid support for the treatment of difficult cases.
In fact, these techniques allow anxious or excessively fearful subjects to undergo dental treatments without resorting to general anestesia in absolutely safe conditions.
Specifically, the conscious sedation with N2O/O2 is particularly recommended to subjects with cardio-circulatory problems to prevent medical emergencies.
Micronoan technique proved to be an excellent help for paediatric patients, needing single surgeries that would be otherwise unmanageable.
A well organized dental équipe, aware of these techniques and able to stick to the instructions could treat the majority of difficult patients.
Allo specialista odontoiatra spesso si presentano situazioni e pazienti difficili il cui trattamento richiede metodiche particolari. Frequentemente la componente emotiva e ansiosa rende particolarmente difficoltoso il trattamento di alcuni soggetti.
Per vincere e controllare questi fenomeni di avversione per il dentista si è rivelato molto efficace l’utilizzo della sedazione cosciente. Tale pratica – oggi ampiamente utilizzata e ben definita in protocolli specifici – consente, unitamente ad altri accorgimenti appropriati, risultati di ottima soddisfazione in molti casi clinici.
Questa metodica, oltre che efficace, ha il grande pregio di essere molto sicura e di utilizzo routinario in un ambiente ambulatoriale.
La sedazione cosciente con N2O/O2
Il protossido d’azoto è un gas incolore e con un debole sapore dolciastro. È un effettivo agente analgesico/ansiolitico che causa a livello del sistema nervoso centrale (SNC) depressione ed euforia con effetti trascurabili sul sistema respiratorio e cardiocircolatorio.
Il protossido d’azoto ha diversi meccanismi d’azione. L’effetto analgesico del protossido d’azoto si manifesta con il rilascio dei peptidi oppioidei endogeni con la conseguente attivazione dei recettori oppioidi e dei recettori discendenti dell’acido Gamma-amminobutirrico tipo A (GABA-A) e la sequenza metabolica noradrenergica che modifica il processo nocicettivo a livello spinale. L’effetto ansiolitico coinvolge l’attivazione dei recettori GABA attraverso i siti leganti delle benzodiazepine1. Il protossido d’azoto ha un rapido passaggio dagli alveoli polmonari nel sangue e rimane in semplice soluzione nel siero. È relativamente insolubile, passando velocemente verso tutti i tessuti compreso il sistema nervoso centrale. Il protossido d’azoto, nel sangue, è 34 volte più solubile dell’azoto. Viene eliminato velocemente e per il 98% tramite i polmoni. Quando viene eliminato dall’organismo, per motivi fisici, potrebbe provocare una desaturazione di O2; è quindi importane in tale situazione, per evitare l’inconveniente, somministrare ai pazienti ossigeno al 100% per un periodo di tempo di 3-5 minuti. Il protossido d’azoto causa una minore depressione nel flusso cardiaco mentre le resistenze periferiche aumentano lievemente; a causa di ciò la pressione arteriosa si mantiene invariata. Questo è un particolare vantaggio nel trattamento di pazienti con disordini a livello cerebrovascolari2. Il protossido d’azoto viene scambiato molto rapidamente, permettendo sia un rapido inizio della sedazione sia un rapido recupero delle condizioni normali dopo la stessa. Questo gas causa un minimo indebolimento dei riflessi protettivi, quali tosse e deglutizione, per cui il paziente, pur avendo in bocca liquidi, non corre alcun pericolo perché può usufruire di questi fondamentali riflessi. È ovvio che se il paziente perdesse conoscenza (evento possibile solo se si mantenessero percentuali di N2O del 70% per lungo tempo) questi riflessi potrebbero essere compromessi: pertanto occorre che questo non avvenga e fare in modo che il paziente si mantenga sempre cosciente durante la sedazione. Molti bambini sono entusiasti della somministrazione di protossido d’azoto/ossigeno. Parecchi di loro hanno riferito di aver sognato di essere stati su di una navicella spaziale e questo è dovuto all’effetto euforizzante di questo gas.
Per alcuni pazienti, specie quelli affetti da ansia grave, la sensazione di perdita del controllo può essere un problema e i pazienti claustrofobici possono trovare la mascherina nasale imprigionante e avere la sensazione di non respirare bene3. La sedazione inalatoria con N2O/O2 si basa sull’utilizzo di una miscela inalatoria di protossido d’azoto e ossigeno somministrata in diverse percentuali.
È stato Langa negli anni 19504 a ideare una tecnica da lui definita “Analgesia Relativa” (R.A.) (tabella 1). Questo termine si riferisce a uno stato di analgesia incompleta ottenuta con somministrazione di basse percentuali (35-40%) di N2O e alte percentuali (60-65%) di O2, secondo 3 differenti piani. Oltre all’analgesia si ha anche un grado variabile di sedazione e questo rappresenta per l’odontoiatra l’aspetto più interessante.
Questa tecnica sfrutta le caratteristiche farmacocinetiche e farmacodinamiche dell’N2O e pertanto si ha una notevole rapidità sia nella comparsa degli effetti clinici che nella loro scomparsa5. Con concentrazioni di N2O pari al 30-40% il paziente appare distratto e si sente distante da ciò che lo circonda. Per percentuali comprese tra il 50 e il 70% si ha un effetto sedativo più marcato e un’amnesia retrograda senza tuttavia alterare lo stato di coscienza e i riflessi tutelari a meno che l’alta percentuale non venga mantenuta per lunghi periodi. A queste percentuali alte si ha tuttavia anche una maggiore incidenza di effetti collaterali, ed è per questi motivi che noi sconsigliamo l’uso di alte dosi ma preferiamo percentuali del 30-40% accompagnate da supporti sedativi psicologici6.
Il protossido d’azoto di per sé non causa modificazioni della frequenza e della gittata cardiaca né della pressione arteriosa o venosa, ma anzi a causa del suo effetto sedativo dà un riequilibrio dei parametri cardiocircolatori e respiratori che spesso, a causa dell’ansia, sono alterati7,8. L’unico effetto osservabile a carico dell’apparato cardiocircolatorio può essere rappresentato da una vasodilatazione cutanea responsabile dell’arrossamento del paziente.
Il protossido d’azoto non è irritante e può essere usato in pazienti asmatici, non altera inoltre le funzioni epatica, pancreatica e renale in quanto viene eliminato quasi esclusivamente per via respiratoria. I principali vantaggi della sedazione inalatoria sono rappresentati dalla rapida comparsa dell’effetto sedativo, dalla possibilità di titolazione della dose momento per momento, dal controllo da parte dell’operatore della durata d’azione e dal tempo di ripresa molto più rapido rispetto alle altre forme di sedazione cosciente9. Gli svantaggi sono fondamentalmente legati alla eventuale scarsa collaborazione del paziente essendo questa una sedazione che mantiene la coscienza e, inoltre, dal costo di acquisto della “sedation machine”, che tuttavia dura parecchi anni.
Gli effetti collaterali legati alla sedazione inalatoria sono rari e poco importanti se al paziente adulto durante la prima seduta viene effettuata la ricerca del base-line10. Ossia alla prima prova della sedazione si deve partire con una dose di N2O del 25% e poi salire lentamente del 5% ogni volta finché si arriva alla dose ottimale per quel paziente ossia la percentuale alla quale il soggetto avverte i sintomi della sedazione: questo è il base-line individuale per quel paziente. Nell’80% dei casi questa percentuale è del 30-40% e sarà poi mantenuta in tutti gli incontri successivi. Se tuttavia le sedute fossero molto lunghe (di alcune ore) o il base-line fosse alto si potrebbero verificare dei sintomi di iperdosaggio sostanzialmente rappresentati da sudorazione eccessiva associata a rossore, e in casi del tutto eccezionali nausea e vomito, verosimilmente causati dal passaggio del gas nella cavità gastrica. Talvolta il paziente può accusare reazioni psicologiche spiacevoli, quali senso di soffocamento o apprensione; questi sintomi sono tuttavia da attribuire a uno stato di ansia eccessiva. Tutti questi effetti collaterali possono regredire attraverso una riduzione del 5% della percentuale di protossido d’azoto somministrato.
Le tecniche di sedazione cosciente hanno dimostrato di essere affidabili e sicure per gestire l’ansia dentale, mentre i pazienti con uno stato ansioso maggiore non collaboranti possono essere trattati in anestesia generale o con dei supporti specialistici psicologici11.
La sedazione inalatoria è ideale a livello ambulatoriale; tuttavia per i farmaci ansiolitici esistono molte vie di somministrazione, quale l’ingestione per os, la somministrazione del sedativo per via rettale, iniezioni intramuscolari, iniezioni endovenose nonché l’assunzione del farmaco per via nasale. Ognuna di queste vie ha degli svantaggi per un uso a livello ambulatoriale, o tempi di attesa troppo lunghi o persistenza della sedazione, o difficoltà di dosaggio che ne limitano notevolmente l’impiego; l’unico metodo abbastanza funzionale oltre all’RA è la somministrazione di supposte sedative12. Obiettivi dell’inalazione di protossido d’azoto/ossigeno:
- ridurre o eliminare l’ansia;
- ridurre i movimenti o le reazioni contrastanti i trattamenti odontoiatrici;
- aumentare sia la comunicazione che la cooperazione del paziente;
- aumentare la soglia del dolore;
- aumentare la tolleranza agli appuntamenti lunghi;
- riequilibrare i parametri cardiocircolatori alterati dallo stress e prevenire le emergenze;
- aiutare i trattamenti dei pazienti mentalmente/fisicamente disabili
- ridurre i riflessi del vomito;
- potenziare l’effetto di altri sedativi.
Possibili svantaggi dell’inalazione di protossido d’azoto/ossigeno:
- potenza sedativa limitata;
- per la perfetta riuscita della sedazione è indispensabile associare tecniche psicologiche;
- interferenza della mascherina nasale con il gruppo frontale del mascellare superiore;
- il paziente deve essere in grado di respirare attraverso il naso;
- rischi di inquinamento da protossido d’azoto con potenziali danni all’equipe odontoiatrica13.
Selezione del paziente
Le indicazioni all’uso della sedazione inalatoria includono pazienti14:
- spaventati, ansiosi o turbolenti;
- che hanno difficoltà a tenere aperta la bocca;
- per i quali non è possibile ottenere una profonda anestesia locale;
- bambini non cooperanti che necessitano di cure dentali;
- a rischio di emergenze: per esempio, epilettici, ipertesi, cardiopatici, asmatici ecc.
Le controindicazioni all’uso dell’inalazione di protossido d’azoto/ossigeno includono:
- naso chiuso;
- primo trimestre di gravidanza;
- gravi malattie psichiatriche;
- pazienti sicuramente odontofobici;
- alcune gravi malattie croniche ostruttive polmonari.
Tutte le volte che è possibile, il medico curante dovrebbe essere consultato prima di somministrare l’RA ai pazienti con malattie invalidanti o con le sottoriportate condizioni mediche (per esempio, severa malattia ostruttiva polmonare, insufficienza cardiaca congestizia, anemia mediterranea, otite acuta media, recente impianto della membrana timpanica).
Tecniche di somministrazione del protossido d’azoto/ossigeno
Per poter operare con sicurezza è indispensabile disporre di una sedation machine. Prima di tutto scegliere una mascherina delle dimensioni adatta al naso del paziente. Si inizia con un flusso totale di gas che va dai 5 ai 6 litri/min che di solito è ben accettato dalla maggior parte dei pazienti. Nei bambini basta un flusso di 4 litri/min. Il flusso può essere regolato osservando il palloncino di riserva. Il palloncino dove pulsare lievemente a ogni respiro e non dovrebbe essere né sovra né sotto gonfiato. Occorre adottare dei metodi di eliminazione dei gas dall’ambiente di lavoro, l’ideale è una eliminazione attiva. Negli adulti è tassativa la titolazione del protossido d’azoto per determinare il base-line. Nei bambini (fino ai 7-8 anni) si può iniziare con il 50% di N2O e poi aumentare o diminuire la percentuale a secondo delle necessità. La concentrazione del protossido d’azoto non dovrebbe superare di routine nell’adulto il 50%; nel bambino questa percentuale può essere superata perché il soggetto non respira mai solo dal naso e perché i trattamenti in genere sono di breve durata (< a 30’). La concentrazione di protossido d’azoto può essere diminuita durante i trattamenti meno invasivi (per esempio, trattamenti di conservativa) e aumentata nei trattamenti più invasivi (per esempio, estrazioni, iniezione dell’anestesia locale). Durante i trattamenti, è importante il continuo monitoraggio sia del flusso respiratorio sia dello stato di coscienza del paziente. Tuttavia se il dosaggio è troppo elevato l’odontoiatra se ne accorge subito perché il paziente non è più in grado di tenere la bocca aperta. Gli effetti del protossido d’azoto dipendono grandemente dalla rassicurazione psicologica. Quindi, è importante adottare le tradizionali tecniche di approccio morbido e una condotta sedativa durante le cure. Una volta terminata la sedazione deve essere somministrato l’ossigeno al 100% per 3-5 minuti per evitare una desaturazione dell’O2 a livello ematico. Prima di venir congedato il paziente deve tornare a comportarsi e agire nella stessa maniera che aveva prima di essere sottoposto alla sedazione. Dopo 20’ dalla fine della sedazione il paziente può guidare l’auto15,16.
Monitoraggio
La risposta dei pazienti ai comandi e la possibilità per il paziente di tenere sempre la bocca aperta durante i trattamenti svolti con RA serve come guida del loro livello di coscienza ed è importante che questa venga sempre mantenuta. L’osservazione clinica del paziente deve essere fatta durante ogni trattamento dentale; oltre allo stato di coscienza occorre controllarne il colorito e il ritmo respiratorio e questi si devono mantenere normali. Nel caso in cui venissero utilizzati altri farmaci in aggiunta al protossido d’azoto/ossigeno e all’anestesia locale, le condizioni del paziente devono essere seguite con maggiore attenzione.
Sicurezza ed effetti avversi all’inalazione di protossido d’azoto/ossigeno
L’RA ha un elevatissimo grado di sicurezza; infatti, in milioni di trattamenti non si è mai verificato alcun incidente; inoltre, l’RA si è anche dimostrato un’ottima tecnica per la prevenzione delle emergenze mediche nei pazienti a rischio. Ovviamente, come ogni terapia, per essere efficace e sicura l’RA deve essere somministrata da persone che ne conoscono i principi e i metodi di applicazione e su pazienti selezionati. È altresì indispensabile utilizzare una sedation machine e un metodo di evacuazione del gas dalla sala operativa. Gli effetti avversi acuti del protossido d’azoto/ossigeno nei pazienti sono rari, nei soggetti trattati non esistono effetti avversi cronici. Nausea e vomito sono tra i più comuni effetti avversi, questi tuttavia si manifestano solo nello 0,5% dei pazienti. Il digiuno non è richiesto a coloro che devono sottoporsi all’RA, tuttavia è consigliabile il consumo di un pasto leggero 2 ore prima della sedazione. Talvolta si riscontra, dopo sedazione, una lieve emicrania; questa può essere prevenuta, come già specificato, somministrando alla fine della sedazione per 3-5 minuti ossigeno puro.
A livello di tossicità ambientale non è mai stato rilevato clinicamente alcun effetto avverso importante nell’equipe odontoiatrica anche se è vivamente consigliabile, a scopo preventivo, una sorveglianza della concentrazione nel locale della sedazione.
Sedazione cosciente con Micronoan
Oggi in alternativa alla sedazione profonda e alla narcosi si può utilizzare a livello ambulatoriale per i bambini che devono sottoporsi per interventi di entità modesta e durata breve16,17 (comunque fastidiosi) la metodica del Micronoan. Questa consiste nella somministrazione per via rettale di una benzodiazepina (diazepam) a emivita breve.
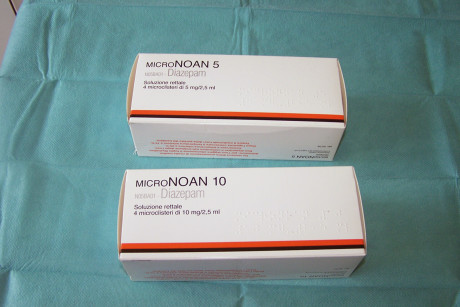
Il diazepam viene fornito sotto forma di microclistere da 5mg/2,5ml oppure da 10mg/2,5ml da usarsi in base all’età e al peso del paziente pediatrico (figura 1).
Il Micronoan viene utilizzato nei bambini piccoli poco collaboranti che hanno bisogno di essere sedati al fine di sottoporli a interventi risolutivi di breve durata (massimo 15-20 minuti), come per esempio l’estrazione degli elementi dentari che hanno subito una frattura e/o intrusione a seguito di un trauma o qualunque cura di durata limitata. Il microclistere che ha un tempo di latenza di 20 minuti e un tempo d’azione di 15-20 minuti richiede prima della somministrazione lo svuotamento dell’ampolla rettale per evitare la stimolazione all’evacuazione e quindi l’espulsione della supposta. In caso di fuoriuscita del farmaco è possibile una ripetizione anche se è sconsigliata in quanto è difficile distinguere la quantità di farmaco assorbita da quella eliminata.
È fondamentale ricordare che il Micronoan non è un sostitutivo dell’anestesia locale, ma è solo un sedativo che tuttavia aumenta la soglia del dolore. Il Micronoan può essere utilizzato in associazione all’RA quando una sola di queste tecniche non è sufficiente per le cure che talvolta richiedono una sedazione sempre cosciente ma un po’ più profonda.
Le linee guida prevedono come dosaggio nei bambini fino ai 3 anni il microclistere da 5 mg e nei bambini oltre i 3 anni quello da 10 mg. Va ricordato che il dosaggio viene determinato sia dall’età che dal peso del bambino, di conseguenza non esistono regole assolute ma ci si deve regolare caso per caso.
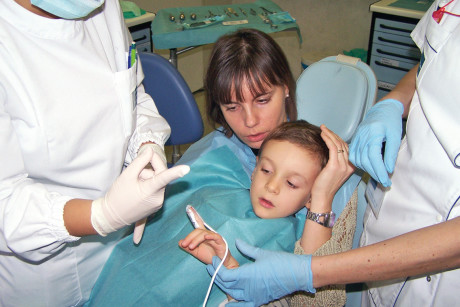
Tra i vantaggi del Micronoan si annoverano, oltre a quello sedativo, una amnesia retrograda: questa riduce la probabilità di ricordi spiacevoli della procedura terapeutica nel bambino. Durante l’intervento al piccolo paziente viene posizionato su un dito il sensore per il rilevamento della saturimetria e della frequenza cardiaca che vengono rilevati in 3 momenti differenti: all’inizio, appena si è seduto sulla poltrona odontoiatrica, durante l’iniezione dell’anestesia loco-regionale e alla fine dell’intervento. Questi valori possono avere variazioni individuali anche notevoli (figura 2).
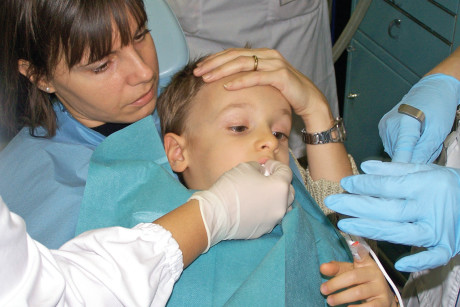
A differenza della sedazione inalatoria in cui il bambino svolge il ruolo principale, nella metodica del Micronoan il genitore ricopre un ruolo fondamentale: si siede sulla poltrona tenendo sopra di sé il bambino, fungendo lui stesso da poltrona in quanto il bambino è troppo piccolo per sedersi da solo. Questo contatto con il genitore non solo tranquillizza il bambino ma ci permette di avere una collaborazione da parte del genitore nel mantenerlo fermo durante l’iniezione dell’anestesia locale (figura 3).
Anche se la casistica sotto riportata dimostra l’efficacia del Micronoan che permette tante volte di evitare la narcosi (quasi sempre non gradita dai genitori), occorre tuttavia informare i parenti che questo metodo non ha un risultato sempre sicuro ma che si tratta comunque di un serio tentativo per risolvere la situazione in modo semplice.
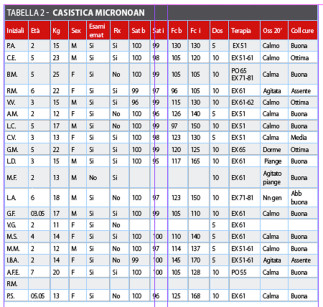
La nostra casistica prende in esame 19 bambini, 9 maschi e 10 femmine, con un range di età che va dai 2 ai 7 anni. Abbiamo avuto soltanto 2 fallimenti dovuti alla totale mancanza di collaborazione da parte dei bambini che conseguentemente sono stati inviati in narcosi. La collaborazione negli altri 17 casi è stata buona, permettendoci di portare a termine l’intervento programmato. Al termine delle cure e all’estinguersi dell’effetto del Micronoan abbiamo riscontrato un unico effetto paradosso in un bambino che ha cominciato ad agitarsi, urlare e piangere. In fase di intervento l’unica difficoltà incontrata in quasi tutti i piccoli pazienti è stata una reazione motoria all’atto dell’iniezione dell’anestetico, che comunque si è potuta controllare senza eccessiva difficoltà.
Il post operatorio risulta essere di breve durata (30 minuti circa), durante i quali il bambino deve essere sorvegliato, tenuto in braccio e rassicurato. Rientrato a domicilio si consiglia per il resto della giornata di evitargli attività ludiche troppo violente o fuori controllo.
Conclusioni
La metodica della sedazione cosciente con N2O/O2, RA secondo Langa e la metodica del Micronoan rappresentano oggi due pilastri di facile e sicuro utilizzo per una fascia di pazienti altrimenti non trattabili. Esse consentono allo specialista di allargare, in sicurezza, il suo campo d’azione risolvendo problemi in soggetti che diversamente non potrebbero accedere a terapie dentali o dovrebbero sottoporsi a narcosi. L’utilizzo di questi sistemi è da consigliare vivamente ai soggetti, adulti e bambini, insofferenti alle cure dentali appoggiandoli alle strutture sanitarie attrezzate e organizzate in modo adeguato per applicare con sicurezza queste tecniche.
Corrispondenza
Dottor Luigi Paglia
Dipartimento di Odontoiatria Infantile
Istituto Stomatologico Italiano
Via Pace, 21 – 20122 Milano
• Giovanni Damia
• Flor Maria Ghielmi1
• Luigi Paglia1
2Dipartimento di Odontoiatria Infantile, Istituto Stomatologico Italiano,
Direttore Scientifico: Dr. L. De Micheli

American Academy of Pediatric Dentistry. Guideline on Use of Nitrous Oxide for Pediatric Dental patients. Revised 2009 V31/NO 6 09/10.
Becker DE, Rosenberg M. Nitrous Oxide and the Inhalation Anesthetics. Anesth Prog 2008;55:124-131.
Piras D, Carini F, Deschino A. Tecniche di sedazione nel trattamento odontoiatrico dei pazienti con bisogni speiali. RIS rivista Italiana di stomatologia 2008;2:8-19.
American College of Radiology (ACR). ACR practice Guideline for Pediatric Sedation/Analgesia. Revised 2005 (Res. 42):1-7.
Krauss B, Green S M. Procedural sedation and analgesia in children. Published online February 21, 2006 DOI:10.1016/SO140-6736(06)68230-5.
Cotè C J, Wilson S. Guidelines for Monitoring and Management of Pediatric patients During and After Sedation for Diagnostic and Therapeutic Procedures: An Update.
American Academy of Pediatric Dentistry. Guideline for Monitoring and Management of Pediatric patients During and After sedation for Diagnostic and Therapeutic Procedures. Reference Manual V31/NO 6 09/10 152-16.8
Leelataweedwud P, Vann Jr W F. Adverse events and outcomes of conscious sedation for pediatric patients. Study of an oral sedation regimen. JADA, Vol 132, November 2001;1531-1539.
Soldani F, Manton S, Stirrups DR, Cumming C, Foley J. A comparison of inhalation sedation agents in the management of children receiving dental treatment: a randomized, controlled, cross-over pilot trial. Inter J Pediatric Dent 2010; 20:65-75.
American Dental Association (ADA). Guidelines for Theaching Pain Control and Sedation to Dentists and Dental Students. ADA 2007.
Valeri V, Theodoridis D, Gatto R, Fidanza F. Approccio psicologico e sedazione cosciente nel piccolo paziente pedodontico. Denti Mod Maggio 2008; 96-107.
Hmud R, Walsh LJ. Dental anxiety: causes, complications and management approaches. J Minim Interv Dent 2009;2(1):67-78.
Schweickert WD, Kress JP. Review. Strategies to optimize analgesia and sedation. Critical Care 2008, 12(Suppl 3):S6(DOI:10.1186/cc6151).
Piras D, Carini F, Deschino A. Tecniche di sedazione nel trattamento odontoiatrico dei pazienti con bisogni speciali. RIS rivista Italiana di stomatologia 2008;2:8-19.
Concezione T, Paglia L, Morena S, Arcuri MF, Raguso C. Sedazione cosciente con protossido d’azoto in chirurgia orale pediatrica. Dent Mod 2001;8:93-103.
Damia G, Paglia L. Guida pratica alla sedazione con protossido d’azoto ed ossigeno. Milano: Ed Ciba Geigy s.p.a., 1983.







[…] La sedazione cosciente è una tecnica anestesiologica che viene utilizzata per provocare una condizione di rilassamento, amnesia e controllo del dolore durante una procedura diagnostica o chirurgica. Fonte: link […]