Viene valutato il ruolo del sigillo mucoso perimplantare nello sviluppo di questa patologia, caratterizzata dallo sviluppo di episodi infiammatori ripetuti, anche imponenti, in corrispondenza dei tessuti molli che circondano le superfici implantari. Vengono presentati due casi clinici e il corrispondente trattamento che ne ha determinato la risoluzione clinica.
Roberto Ferdeghini*
Luca De Micheli**
Claudia Ferdeghini***
*odontoiatra, libero professionista, Monza
**medico chirurgo, specializzato
in Chirurgia Maxillo Facciale, Università degli Studi di Milano
***studente Corso di laurea in Odontoiatria e Protesi dentaria,
Università di Milano-Bicocca
Riassunto
Scopo di questa pubblicazione è valutare il ruolo del sigillo mucoso perimplantare nello sviluppo della mucosite perimplantare. La ricerca si è focalizzata, in particolare, sui casi clinici caratterizzati da mancanza di gengiva aderente perimplantare. Sono state presentati due casi clinici di mucosite perimplantare e il corrispondente trattamento che ne ha determinato la risoluzione clinica.
Materiali e metodi. Sono stati rivisti, alla luce di quanto riportato in letteratura, gli aspetti istologici che caratterizzano e differenziano il sigillo mucoso che si instaura a livello dentario e a livello implantare.
Sono state messe in luce, in particolare, quelle caratteristiche che rendono in sigillo mucoso perimplantare più debole di quello dentale, soprattutto quando, in corrispondenza di un impianto, manca la gengiva aderente e il sigillo è fornito solo dalla mucosa alveolare.
Risultati. I casi clinici proposti documentano stati di mucosite perimplantare responsabili di gravi deficit funzionali, pur senza significative perdite di osso perimplantare. I casi sono stati trattati con autoinnesto epitelio connettivale gengivale e connettivale. Entrambi i trattamenti hanno determinato la risoluzione clinica della condizione patologica preesistente.
Conclusioni. L’assenza di gengiva aderente può associarsi a quadri di mucosite perimplantare che, pur non compromettendo la stabilità dell’impianto, possono invalidare il risultato funzionale della riabilitazione protesica a causa dei ripetuti episodi infiammatori. Il trattamento proposto, sia mediante innesto connettivale che innesto epitelio-connettivale gengivale, si è rivelato soddisfacente per risolvere il quadro clinico sfavorevole.
In considerazione delle possibili complicanze cliniche legate all’assenza di gengiva aderente perimplantare, potrebbe essere utile la preparazione preliminare del sito implantare dal punto di vista muco gengivale.
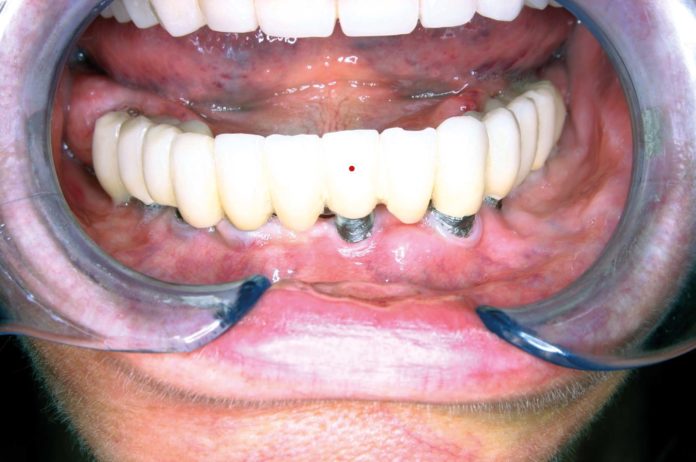
La mucosite perimplantare è una patologia caratterizzata dallo sviluppo di episodi infiammatori ripetuti, anche imponenti, in corrispondenza dei tessuti molli che circondano le superfici implantari senza interessamento della struttura ossea nella quale si trova l’impianto1. Si differenzia quindi dalla perimplantite nella quale l’interessamento della struttura ossea è invece presente1. Anche se per alcuni Autori la mucosite perimplantare può rappresentare il primo momento dello sviluppo di una successiva perimplantite2 è pur vero che nella pratica clinica si registrano situazioni nelle quali gli episodi infiammatori dei tessuti molli perimplantari, episodi clinicamente più o meno eclatanti, si ripetono nel tempo senza un significativo interessamento osseo. Pur non compromettendo la stabilità implantare tale situazione clinica può essere molto invalidante per il paziente e creare problemi oggettivi, che rendono difficili la funzione e il mantenimento della riabilitazione implantoprotesica alla quale il paziente si è sottoposto (Figure 1, 2).
Sigillo mucoso dentario e implantare: caratteristiche, struttura e funzionalità
Numerosi sono gli Autori che annoverano la presenza di tessuti molli sani attorno alle superfici implantari come uno dei requisiti fondamentali per il successo nel tempo della riabilitazione implantoprotesica3,4.
Un aspetto attualmente ancora dibattuto, a questo proposito, consiste nella necessità o meno di avere una adeguata banda di gengiva aderente cheratinizzata perimplantare al fine di garantire il mantenimento dei livelli ossei sottostanti. A tale proposito è in qualche modo sorprendente il fatto che, al riguardo, non esista un consenso unanime dei numerosi Autori 5,6,7 che hanno affrontato la problematica. Alcune ricerche sostengono infatti che non vi siano differenze nel mantenimento dei livelli ossei, mentre altre riportano un aumentato rischio di perimplantite quando l’impianto è circondato solo da mucosa alveolare. Tale diversità di conclusioni potrebbe trovare una spiegazione nelle differenti condizioni cliniche in cui le ricerche sono state condotte, in particolare per quanto riguarda le diverse condizioni di igiene orale, la possibile diversa risposta immunologica del paziente, il disegno dell’impianto, la sua localizzazione nella bocca, la funzione masticatoria e la tecnica chirurgica utilizzata .Una revisione sistematica compiuta recentemente8 ha sottolineato la necessità di compiere ulteriori ricerche in questo settore
Se non esiste ancora un consenso sul ruolo protettivo della gengiva aderente nella eziologia della perimplantite, diversa è la situazione nel caso della mucosite perimplantare 9,10.
La presente pubblicazione infatti è focalizzata sui casi di mucosite perimplantare, che si presenta con gli aspetti clinici caratteristici già menzionati in corrispondenza di impianti sprovvisti di gengiva aderente e quindi circondati solo da mucosa alveolare.
Una comprensione dei motivi per i quali il sigillo mucoso perimplantare, in assenza di gengiva aderente, è soggetto a manifestazioni patologiche diverse da quelle che si possono registrare a livello dentario può aversi da una più approfondita valutazione delle caratteristiche istologiche del sigillo mucoso che si determina appunto a livello dentario e a livello implantare11,12.
Sigillo mucoso dentario: componente epiteliale
La gengiva aderente è un tessuto tenacemente adeso ai tessuti duri sottostanti (osso e cemento radicolare) e si estende dalla linea mucogengivale alla linea del solco della gengiva libera: coronalmente a tale solco la gengiva libera, o marginale, circonda il dente senza però essere a questo adesa.
Come è noto, lo spazio compreso tra gengiva libera e dente è il solco gengivale. La distinzione tra le diverse aree di gengiva non ha un significato solamente morfologico, poiché esistono differenze sostanziali anche dal punto di vista istologico soprattutto a livello della componente epiteliale.
Si distinguono infatti tre tipi di epiteli: orale, sulculare e giunzionale.
- L’epitelio orale della gengiva aderente è un epitelio pavimentoso stratificato che è strettamente interdigitato con il connettivo sottostante. Nel contesto dell’epitelio è possibile distinguere 4 diversi strati che riflettono il processo di maturazione delle cellule epiteliali: strato basale, spinoso, granuloso e corneo. Quest’ultimo è costituito da 5-10 strati di cellule piatte e anucleate ricche in cheratina, in grado di fornire le necessarie doti di resistenza meccanica e chimica.
- L’epitelio sulculare si divide dall’epitelio della gengiva aderente a livello del margine del solco gengivale. Si caratterizza per la scomparsa dello strato corneo e per la progressiva riduzione delle interdigitazioni epitelio-connettivali.
- L’epitelio giunzionale è la struttura deputata a realizzare il vero e proprio sigillo mucoso epiteliale. Ha una lunghezza variabile da 1 a 2 mm. A livello dentario contrae rapporti sia con lo smalto che con il cemento fibrillare. L’epitelio giunzionale forma la base del solco gengivale: a questo livello consta di uno strato costituito da circa 15-20 cellule. A livello della giunzione smalto-cemento l’epitelio giunzionale è costituito da 1-2 cellule. L’adesione dell’epitelio giunzionale alle strutture dentarie è mediata da una struttura proteica denominata membrana basale. Costituita in gran parte da collagene di IV tipo, essa ha uno spessore variabile da 60 a 150nm e si divide ulteriormente, all’esame ultramicroscopico, in lamina lucida e lamina densa. L’adesione alla membrana basale della componente epiteliale avviene attraverso emidesmosomi che collegano le cellule epiteliali alla componente lucida della membrana. La lamina densa invece prende rapporto con lo smalto e il cemento. L’epitelio giunzionale dentale possiede un’alta permeabilità: permette infatti agli anticorpi propri dell’organismo di diffondersi in direzione del solco gengivale, ma contemporaneamente anche la diffusione di prodotti tossici provenienti dalla placca batterica.
Sigillo mucoso dentario: componente connettivale
A livello degli elementi dentari la componente connettivale al di sotto dell’epitelio giunzionale, qualora sia presente gengiva aderente, è caratterizzata da un’abbondante presenza di fibre collagene. In base al loro andamento si distinguono fibre dentogengivali, dentoperiostali, alveologengivali , transettali e circolari.
Nel condizionare la resistenza del sigillo mucoso assumono fondamentale importanza soprattutto le fibre dentogengivali. Queste fibre prendono contatto con il cemento radicolare, si dipartono perpendicolarmente dalla superficie dentaria e vanno formando una sorta di collare protettivo attorno all’elemento dentario. Le fibre dentogengivali, disponendosi lungo tutta la circonferenza del dente, esplicano anche una importante azione stabilizzatrice sull’epitelio giunzionale e, quindi, sulla sua azione di sigillo nei confronti di attività esogene nocive.
La componente connettivale del sigillo mucoso risulta inoltre essere riccamente vascolarizzata ricevendo vasi sia dal periostio sia dal legamento parodontale.
Sigillo mucoso perimplantare: componente epiteliale
La componente epiteliale perimplantare presenta aspetti simili a quella dentaria per quanto riguarda l’epitelio orale e l’epitelio sulculare. Esistono invece differenze significative tra epitelio giunzionale dentario e perimplantare. Una ricerca interessante a questo proposito è riportata nel lavoro di Ikeda e Coll.6. Gli Autori hanno documentato come l’epitelio giunzionale perimplantare, pur presentando una lunghezza simile a quello dentario, presenta un numero ridotto di emodesmosomi. Tali strutture di collegamento sono infatti scarsamente rappresentate nelle zone coronali e medie dell’epitelio giunzionale, risultando presenti solo nella sua parte più profonda. La resistenza del sigillo operato dall’epitelio giunzionale ne risulta quindi indebolita. In considerazione di tale ridotta resistenza meccanica sono numerosi gli Autori4,7 che considerano il sondaggio perimplantare come una manovra potenzialmente pericolosa per l’integrità dei tessuti molli perimplantari.
La ricerca di Ikeda ha anche documentato una ridotta attività di endocitosi delle cellule giunzionali perimplantari rispetto a quelle dentarie. Tale aspetto si traduce funzionalmente in una minor azione protettiva della componente epiteliale perimplantare nei confronti della diffusione di agenti e sostanze nocive.
Sigillo mucoso perimplantare: componente connettivale
La mancanza del cemento radicolare condiziona in modo determinante le caratteristiche della adesione della componente connettivale all’impianto. Le fibre della gengiva aderente infatti hanno infatti un andamento parallelo alla superficie implantare e solo in casi limitati è stata documentata la presenza di fibre che prendono contatto con la superficie porosa dell’impianto. L’assenza di una componente fibrosa che garantisca un’adesione alla superficie implantare rende il sigillo connettivale perimplantare più debole di quello che si determina a livello dentario.
Nel caso sia assente la gengiva aderente la connessione connettivale risulterà ancora più debole in considerazione della ridotta componente fibrosa della mucosa alveolare e della connessione al sottostante tessuto osseo mediata da uno strato di sottomucosa lasso. In ultimo, come ulteriore aspetto di debolezza del sigillo mucoso perimplantare, si deve considerare il ridotto apporto vascolare presente a tale livello rispetto a quanto presente a livello dentario. Il sigillo mucoso perimplantare è infatti sprovvisto di tutta la componente vascolare proveniente dal legamento parodontale.
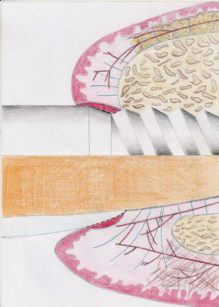
La Figura 3 riassume le differenze tra sigillo mucoso dentario e sigillo mucoso perimplantare.
Caso clinico 1
Paziente di sesso femminile di 55 anni. A distanza di circa 3 mesi dalla protesizzazione di due impianti mandibolari posti in regione molare sinistra, ha iniziato al lamentare ripetuti episodi infiammatori interessanti sia la mucosa perimplantare sia quella geniena. Tali manifestazioni si sono fatte nel tempo più frequenti tanto da indurre a prendere in considerazione la rimozione della riabilitazione.
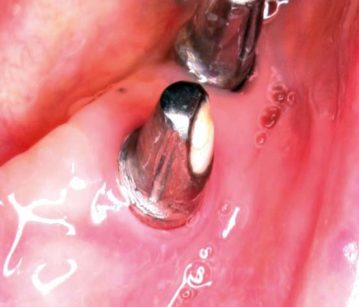
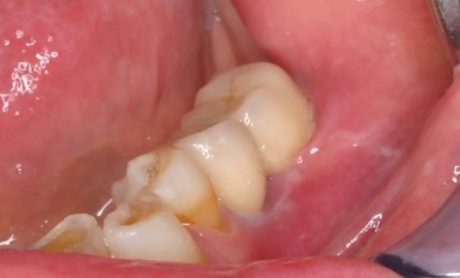
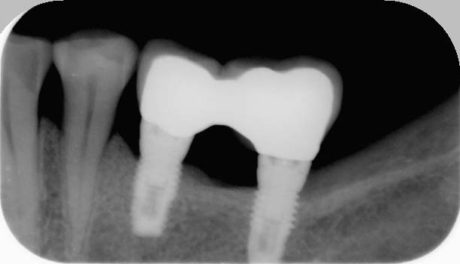
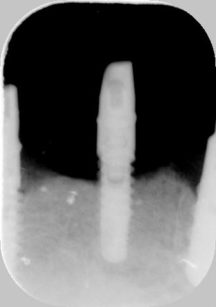
La Figura 4 mostra il quadro clinico nel corso di una riacutizzazione infiammatoria. Si può notare come gli elementi protesici siano circondati solamente da mucosa alveolare edematosa. Nella Figura 5 è riportata l’immagine radiologica corrispondente. La situazione clinica è stata affrontata con un innesto gengivale libero epitelio-connettivale con prelievo in zona palatale.
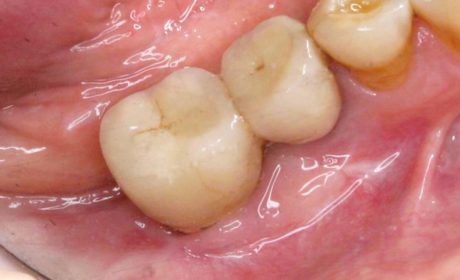
Il risultato clinico finale del trattamento è visibile in Figura 6. È evidente la formazione di una banda di gengiva aderente. La paziente non ha più lamentato alcuna problematica a livello della zona trattata.
Caso clinico 2
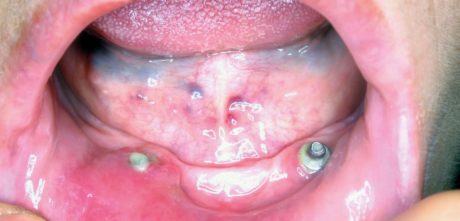
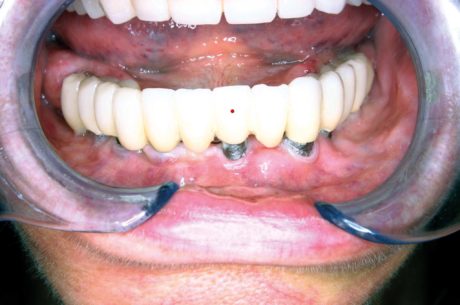
Soggetto di sesso femminile, di 70 anni. La paziente è portatrice da più di 10 anni di una riabilitazione su impianti interessante tutta l’arcata inferiore e riferisce ripetute manifestazioni infiammatorie in corrispondenza del moncone implantare evidenziato con punto rosso in Figura 7. In Figura 8 si evidenzia nel dettaglio la mancanza di gengiva aderente attorno al moncone affetto da mucosite.
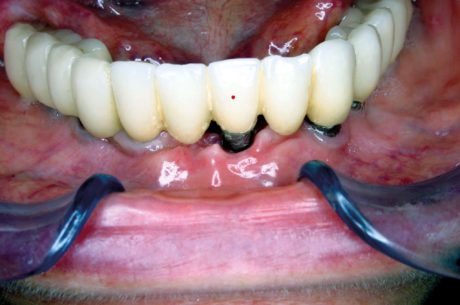
Gli episodi ascessuali, nel corso di questo lungo periodo, sono aumentati in frequenza e, al momento della visita, la paziente riferisce di soffrirne almeno una volta al mese, pur attuando un costante controllo igienico della zona. La paziente è stata visitata in un periodo di remissione della patologia. La Figura 9 documenta l’entità del riassorbimento osseo in corrispondenza dell’impianto, pur dopo i numerosi episodio infiammatori avvenuti in più di 10 anni.
Si decide di affrontare il quadro clinico proponendo alla paziente un innesto autologo connettivale.
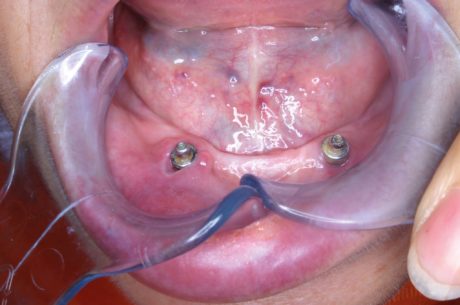
Il prelievo è stato eseguito in zona palatale con tecnica a busta. La guarigione è avvenuta senza inconvenienti significativi. Il risultato clinico del trattamento e visibile in Figura 10. Si può notare una banda di gengiva fibrosa attorno al moncone implantare. Anche in questo la paziente non ha più lamentato alcun episodio infiammatorio a carico del moncone implantare trattato.
Conclusioni
La mucosite perimplantare, pur non compromettendo il supporto osseo degli impianti, può rappresentare una situazione molto invalidante per il paziente. Sono stati evidenziati, alla luce di quanto riportato in letteratura, i fattori predisponenti la comparsa di tale situazione patologica con particolare riferimento ai casi caratterizzati da assenza di gengiva aderente perimplantare.
I casi clinici hanno documentato la risoluzione clinica sia mediante innesto libero epitelio connettivale sia mediante innesto connettivale. In considerazione del ruolo della gengiva aderente nella comparsa della mucosite perimplantare, può essere valutata l’opportunità di preparare il sito implantare dal punto di vista mucogengivale anche prima dell’inserimento dell’impianto.
Corrispondenza
rferdeg@tin.it
Perimplant mucositis: etiology and therapeutic aspects
Summary
Aim of this paper is to point out the role of the soft tissue sealing around implants in order to prevent perimplant mucositis.
The research is focused on the clinical cases where no keratinized gingiva is present around implants.
Two cases of perimplant mucositis and their clinical treatment are reported.
Materials and methods. A review of literature was performed in order to investigate the differences between the soft tissues sealing around teeth and around implants in order to focus on those aspects of the implant soft tissues sealing that may cause this sealing to be weaker than the dental sealing. The importance of the lack of keratinized gingiva is pointed out.
Results. The clinical cases illustrate two perimplant mucositis with no problems in terms of implant stability but with important functional complicances. No keratinized gingiva was present around implants. The successful treatment of the two cases with gingival graft was reported.
Conclusions. The lack of keratinised gingiva may be associated with perimplant mucositis. Perimplant mucositis may not affect implant stability, anyway it may invalidate the functional result of the implant treatment because of the inflammation of the perimplant soft tissues.
The treatment of perimplant mucositis with gingival graft (epithelial and connective tissue graft and connective tissue graft) achieved a good clinical result. In consideration of the important clinical problems associated with implant mucositis, the lack of keratinized gingiva could be treated before implant therapy.
- Paiva RBM, Mendoca JAG, Zenobio EG. Peri- implant tissues health and its association to the gengival phenotype. Dental Press Implant 2012; Oct-Dec;6:104-13.
- Atsuta I, Ayukawa Y, Kondo R et al. Soft tissue sealing around dental implants based on histological interpretation. J Prosth Res 2016;60:3-11.
- Geurs N, Vassilopulos J, Reddy S. Soft tissue considerations in implant site development. Oral Maxillofacial Surg Clin N Am 2010;22:387-405.
- Chrcanovic B, Albrektsson T, Wennerberg A. Reasons for failures of oral implants. J Oral Rehabil 2014;41:443-476.
- Albrektsson T, Buser D, Sennerby L. Crestal bone loss and oral implants. Clin Implant Dent Relat Res 2012;14:783-791.
- Ikeda H, Shiraiwa, M Yamaza T, et al. Difference in penetration of horseradish peroxidase as a foreign substance into the peri-implant epithelium of rat gingivae. Clin Oral Imp Res 2002;13: 243-251.
- Quian J, Wennerberger A, Albrektsson T. Reasons for marginal bone loss around oral implants. Clin Implant Dent Relat Res 2012; 14:792-807.
- Sangeeta D, Mahesh L, Kurtzman M et al. Peri-implant and periodontal tissues: a review of differences and similarities. Compen 2013;34:7.
- Dorkhan et al. Adherence of human oral keratinocytes and gingival fibroblasts to nano-srtuctured titanium surfaces. BMC Oral Health; 2014;14:75.
- Pranskunas M, Poskevicius L. Influence of peri-implant soft tissue condition and plaque accumulation on peri-implantitis: a systematic review. J Oral Maxillofac Res 2016;3.
- Vogel G, Cattabriga M. Parodontologia. USES Edizioni scientifiche Firenze, 1986.
- Wolf H, Rateitschak K. Parodontologia. Masson.2005