Per fornire ai pazienti assistenza clinica di qualità è molto importante la tensione al miglioramento continuo, insieme all’uso di materiali e strumenti adeguati. Tuttavia senza una verifica di quello che stiamo facendo, di come si mantengono i nostri materiali o i nostri strumenti, non abbiamo garanzia di conservare nel tempo un procedimento di qualità. A maggior ragione, quando eseguiamo una procedura clinica svolgiamo quasi automaticamente i controlli richiesti dal metodo per avere la sicurezza di ottenere un buon risultato per il paziente. In questo articolo intendiamo esaminare l’approccio alla pratica clinica, capire il contesto metodologico e suggerire alcuni spunti di miglioramento validi nella quotidianità.
Tipi di controllo
In Qualità si fa innanzitutto distinzione tra controlli di processo e controlli di prodotto. Controllare il processo significa individuare le cause di variabilità del risultato finale, misurarle e individuare le modalità per limitarne gli effetti negativi. Controllare il prodotto non serve solo a evitare di rilasciare prodotti difettosi, ma è occasione per registrare le cause dei difetti e trovare come eliminarle, in modo che la prossima esecuzione sia meno difettosa. In entrambi i casi dunque ho l’opportunità di apportare un miglioramento alla procedura a beneficio del paziente, che avrà un lavoro migliore, in un numero di sedute inferiore e con un disagio ridotto, ma che ci consentirà anche di risparmiare tempo e materiali, avendo evitato di rifare, correggere o perfezionare il lavoro. Avere un buon controllo del processo/procedura clinica garantisce il buon risultato e può consentire di non effettuare il controllo (di prodotto) sul risultato finale, importante specialmente su parti di lavoro che non consentirebbero un’ispezione. Al controllo di processo e di prodotto poi possiamo aggiungere i controlli iniziali (Tabella 1).

Poka Yoke: a prova di errore
Il Lean Management ci suggerisce un altro semplice strumento, che può addirittura permetterci di evitare errori nell’esecuzione delle procedure.
Si chiama Poka Yoke (dal giapponese, “a prova di errore” o letteralmente “a prova di scimmia”) e si utilizza su errori ripetitivi nelle operazioni manuali. Un esempio della vita di tutti i giorni è la modalità di inserimento della chiavetta USB nella porta del PC: in Figura 1 sono mostrate una chiavetta (a) che consente l’errore perché non ha riferimenti meccanici che ci guidino e una (b) che consente l’inserimento solo in un verso, impedendo l’inserimento nel verso sbagliato.
Esistono tre tipi di Poka yoke: il primo tipo o “del contatto” usa le caratteristiche fisiche (colore, forma) per consentire l’operazione nel modo corretto. Un esempio può essere l’accorgimento di usare microbrush per primer e bonding di colori diversi o diversamente piegati per distinguerli.
Il secondo tipo o “del valore fisso” controlla che non sia superato il numero massimo di operazioni. Ne sono un esempio gli avvitatori per le punte degli ablatori e il cricchetto degli impianti, che raggiunto rispettivamente il numero corretto di rotazioni o la coppia massima di avvitamento, scattano a vuoto impedendo l’applicazione di uno sforzo eccessivo.
Il terzo tipo o “delle fasi di lavoro” prevede l’uso di una checklist: ricordiamo quella vista nei nostri articoli precedenti, aventi come tema la strumentazione, per la preparazione degli strumenti in chirurgia o le ben note checklist di chirurgia della SIdP.

Tenere sotto controllo i parametri
Come per tutte le attività di qualità, sarebbe opportuno registrare i risultati dei controlli: se ne potrebbero eleggere alcuni a paradigma di un lavoro ben fatto e mantenere traccia dei valori che assumono per sapere di mantenere la giusta qualità dell’operato. Per esempio, si può registrare il numero di rifacimenti di restauri conservativi, con particolare attenzione al punto di contatto, nello specifico. Per un odontoiatra giovane è obbligatorio eseguire questo controllo di prodotto con il filo interdentale passato interprossimalmente. È opportuno annotare quante volte risulti negativo, per la riesecuzione della procedura prima e poi per l’adozione di misure correttive. Nel tempo il controllo può essere reso meno frequente, ma non rinunciando mai al continuo monitoraggio del parametro “numero di rifacimenti”. Sono molte le operazioni che generano “parametri numerici” tra protesi, conservativa, endodonzia e implantologia, strettamente riconducibili al numero di adeguamenti di manufatti, rifacimenti, ritrattamenti canalari, fallimenti a breve o lungo termine.
Una volta deciso quali parametri tenere sotto controllo, un paio di strumenti della Qualità possono essere utili per analizzarli e seguirne l’andamento nel tempo.
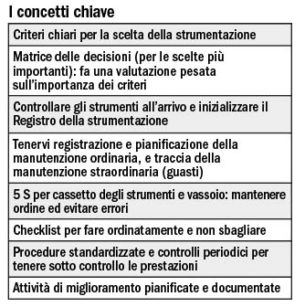
L’istogramma serve a darci un’idea di quanto e come i valori del parametro in analisi siano distribuiti intorno alla sua media. La Figura 2a mostra l’istogramma del numero di sedute per paziente per una terapia con finalità estetiche.
Si nota chiaramente che in media occorrono da due a tre sedute, ma che ci sono casi in cui ne servono fino a sei. Analizzando i casi peggiori, si possono individuare azioni di miglioramento della procedure che seguiamo, in modo da evitare molti appuntamenti con il paziente per completare l’intervento (disagio per lui, costi per noi). Con lo stesso strumento controlleremo nel tempo se gli interventi di miglioramento hanno dato risultati apprezzabili, come mostra l’istogramma 2b.
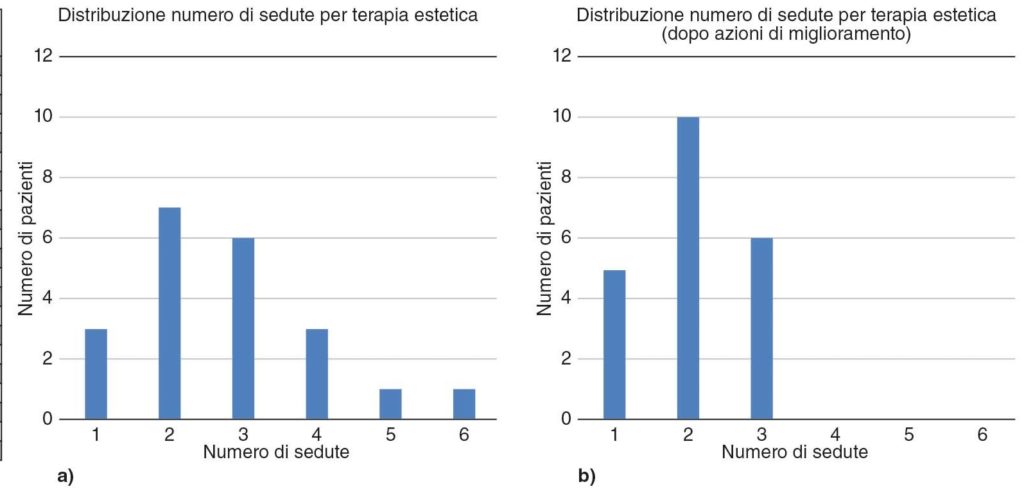
Un altro strumento di controllo utile è la Carta di controllo (Figura 3). Si sceglie un parametro di cui si vuole tenere traccia nel tempo e si decide una frequenza di rilevazione del suo valore (per esempio, il numero di pazienti trattati alla settimana negli ultimi tre mesi). Su grafico si può tracciare un limite superiore (il numero di pazienti che al massimo posso trattare in una settimana) e un limite minimo (la soglia di preoccupazione). Se il grafico supererà il limite superiore, so che dovrò attrezzarmi per ampliare la capacità dello studio, mentre già se si avvicinerà pericolosamente al livello inferiore potrò studiarne le cause e pensare a interventi adeguati.
Verifica e validazione
di una nuova procedura clinica
Il momento in cui sono più importanti i controlli di processo e risultato è nelle prime applicazioni di una nuova procedura clinica. Immaginiamo di aver appena frequentato un corso di formazione: all’inizio è giusto non fidarsi della propria capacità di replicare esattamente quanto appreso, quindi prima di iniziare ad attuare la nuova procedura su un piccolo gruppo di pazienti fidati, la Qualità richiede che siano identificati i controlli che ci assicurano di aver realizzato correttamente ogni singola fase della procedura e che ci permettono di evitare di lasciare errori non rilevati se non alla fine o a distanza di tempo. È il caso dell’applicazione di una nuova tecnica chirurgica o l’uso di nuovi materiali da sottofondo: per le prime decine di pazienti adeguatamente selezionati è nostra premura chiedere e rilevare scrupolosamente complicanze post-operatorie come edema, dolorabilità, aumentata sensibilità. Superata questa fase il controllo verrà mantenuto, ma possibilmente formalizzato (checklist) e condiviso con l’assistente, responsabile di registrare quanto segnalato dal paziente, prima che si sottoponga alla nostra attenzione nella visita di controllo.
Antonella Lanati, Andrea Turcato, Andrea Brusoni




